Актиномикоз легких что это такое
Актиномикоз легких представляет собой микотическое поражение легочной ткани, вызванное лучистыми грибками Actinomicetes.
Актиномицеты постоянно находятся в ротовой полости и верхних дыхательных путях у здорового человека, но в обычных условиях болезнь не вызывают. Они распространены повсеместно, например, в почве их количество составляет около 65 % всех микроорганизмов. Считается, что лучистые грибки имеют свойства как грибов, так и микробов. Они быстро приспосабливаются к условиям окружающей среды, устойчивы к ультрафиолетовому облучению и умеренному температурному воздействию.
Предрасполагающие факторы
Актиномикоз является неконтагиозным заболеванием и развивается только при снижении общей резистентности. Этому способствуют:
- тяжелые ОРВИ;
- хронические заболевания респираторного тракта (абсцедирование легочной ткани, бронхоэктатическая болезнь или эмпиема плевры);
- туберкулез;
- сахарный диабет;
- нарушение целостности верхних дыхательных путей.
Проникновение возбудителя болезни в паренхиму легких может осуществляться аэрогенным путем, реже – через кровь или лимфу. В месте его внедрения образуется гранулема специфического характера. В патологическом очаге скапливаются клетки иммунной системы, происходит интенсивный фагоцитоз. Однако его процесс не завершается, и макрофаги погибают. Вокруг них создаются гранулемы второго и третьего порядка. Это приводит к облитерации мелких бронхов в зоне поражения и разрастанию соединительной ткани.
Классификация
В клинической практике выделяют три основные формы актиномикоза:
- Бронхиальная.
- Бронхопульмональная.
- Плевропульмональная.
Любая из них может развиваться в результате первичной трансбронхиальной инвазии актиномицет или формироваться на фоне хронической патологии бронхолегочной системы (вторичный актиномикоз).
Виды первичного актиномикоза:
- бронхиальный (протекает в виде хронического бронхита);
- инфильтративно-легочный;
- солитарный (специфическая гранулема образуется на фоне обтурированного бронхиального сегмента);
- легочно-плевральный (поражает легкие, плевру и грудную стенку);
- долевой (поражается доля легкого);
- распространенный.
Клиническая картина
Данная патология имеет длительное течение с чередование периодов ремиссии и обострения.
При локализации патологического процесса в центральной части легкого клиническая картина является достаточно скудной:
- У таких лиц часто повторяются острые респираторные инфекции с сухим кашлем.
- Иногда при кашле отделяется мокрота с примесью крови.
Постепенно заболевание прогрессирует и появляется:
- субфебрильная температура;
- боль в грудной клетке, не имеющая четкой локализации;
- слабость;
- повышенная утомляемость;
- потеря массы тела;
- снижение аппетита.
Если актиномикомы располагаются субплеврально, то болезнь имеет более тяжелое течение:
- Боль в грудной клетке, усиливающаяся при кашле и глубоком дыхании, иногда становится мучительной.
- По вечерам температура тела достигает высоких цифр.
По мере прогрессирования болезни симптомы нарастают:
- кашель становится надсадным с отделением слизисто-гнойной мокроты;
- больные худеют (вплоть до кахексии);
- по ночам их беспокоят проливные поты;
- появляется выраженная бледность кожных покровов;
- половина грудной клетки на стороне поражения уменьшается в размерах и отстает в акте дыхания.
При длительном существовании специфические гранулемы могут нагнаиваться и абсцедироваться, что проявляется резким ухудшением самочувствия больных и гектической лихорадкой. Прорыв содержимого абсцесса может осуществляться в крупный бронх или полость плевры.
- В первом случае отходит большое количество мокроты с характерным запахом земли и привкусом меди.
- Во втором случае развивается пиопневмоторакс с колабированием части легкого.
С течением времени патологический процесс при актиномикозе способен распространяться на мягкие ткани грудной стенки, образуя там абсцессы и инфильтраты, а также грудину, ребра и позвонки. Нередко актиномикомы появляются и в других органах, чаще в сердце и головном мозге.
Диагностика
- результаты рентгенографии органов грудной клетки;
- выявление друз и мицелия актиномицет в мокроте, промывных водах бронхов или биопсийном материале.
Рентгенологические данные могут иметь определенные различия и зависят от формы и стадии болезни:
- При центральной локализации патологического процесса на рентгенограмме выявляются прикорневые инфильтраты разного размера.
- При субплевральных очагах выявляется только утолщение участка плевры.
- В стадии инфильтрации над поверхностью легких определяется снижение прозрачности легочного рисунка, затем плотность затенения возрастает, и становится виден инфильтрат неправильной формы с размытыми контурами и радиальной тяжистостью по периферии.
- Стадия абсцедирования характеризуется наличием очагов деструкции в пораженном легком с перифокальным воспалением и усилением легочного рисунка в здоровом легком.
- Нередко после прорыва абсцесса в паренхиме легких формируются плевролегочные полости с горизонтальным уровнем жидкости.
Нахождение мицелия актиномицет в мазках из гнойного отделяемого имеет большое значение для постановки диагноза, в том время как его выявление в мокроте не может подтвердить актиномикоз, так как в нее попадают и сапрофиты из ротовой полости.
Дифференциальная диагностика актиномикоза проводится с:
Лечение
Лечение актиномикоза должно начинаться как можно раньше. Это поможет избежать деструктивных изменений легочной ткани (хронических абсцессов, кист, бронхоэктазов, плеврально-легочных полостей) и пневмофиброза.
Основными направлениями лечения актиномикоза легких являются:
- Полноценное и высококалорийное питание.
- Назначение специфических иммунологических препаратов – актинолизата и актиномицетной поливалентной вакцины.
- Антибактериальная терапия (для подавления бактериальной флоры).
- Санация трахебронхиального дерева.
- Дренирование гнойных очагов.
- Дезинтоксикационная терапия.
- Применение иммуномодуляторов.
- Физиотерапия.
- Хирургическое вмешательство (выполняется после стабилизации процесса с целью ликвидации остаточных явлений актиномикоза).
Прогноз относительно выздоровления у больных актиномикозом благоприятный при условии своевременного выявления болезни и адекватного лечения. После окончания курса лечебных мероприятий больные находятся на диспансерном наблюдении в течение 2 лет, а при сопутствующем туберкулезе или сахарном диабете еще более длительный период.
Заключение
Применение современных методов лечения актиномикоза обеспечивает полное выздоровление пациента. Однако длительное течение болезни не проходит бесследно. У многих из них остаются необратимые изменения в легочной ткани, которые не всегда возможно удалить хирургическим путем.
Актиномикоз легких: симптомы

Этиология и эпидемиология. Возбудители болезни относятся к пневмомицетам семейства Actinomycetaceae и занимают промежуточное положение между бактериями и грибами. В патологии человека наибольшее значение имеют: A. Israeli, A. bovis, A. albus и др., обладающие различной антигенной структурой. Актиномицеты выделяют из почвы, воды, известна пораженность некоторых видов животных. Человек заражается спорами актиномицетов аэрогенным, алиментарным путями и при контакте с зараженной почвой или водой. Заболевание часто встречается в весенне-летний период. Мужчины болеют в 3 раза чаще, чем женщины. Актиномикоз широко распространен в различных странах.
Патогенез и патологическая анатомия. Заболевание возникает в результате экзогенного инфицирования и вследствие активизации эндогенной инфекции (сапрофитирующих в организме человека актиномицетов). Развитию болезни способствует понижение иммунологической резистентности на фоне хронических заболеваний, применения цитостатиков, глюкокортикостероидов и иных иммуносупрессоров, после беременности и родов, а также травматизация тканей.
Из очагов первичной локализации возбудители гематогенно или лимфогенно распространяются в различные органы, обусловливая возникновение метастатических очагов актиномикоза: В развитии болезни имеют значение специфическая сенсибилизация к актиномицетам и присоединение гноеродной флоры.
Патоморфологической основой актиномикоза является специфическая гранулема — актиномикома, начальная стадия которой формируется из молодой соединительной ткани и полинуклеаров. По мере развития в центральной части гранулемы возникает некроз, наблюдается фиброз окружающих тканей, появляются ксантомные клетки. Рубцовая ткань пронизана гнойниками и напоминает губку. В дальнейшем появляются эпителиоидные клетки, лимфоциты и плазмоциты, происходит гиалинизация рубцов. В центральной части актиномикомы можно обнаружить друзы актиномицетов окруженные лейкоцитами и подвергающиеся в дальнейшем фагоцитозу, кальцинозу или превращению в стекловидные шары.
Клиника. Единой классификации актиномикоза не создано. Инкубационный период болезни составляет от нескольких дней до ряда лет. Различают первичный и вторичный актиномикоз с локализацией процесса в легких (10-20 %), желудочно-кишечном тракте, мочеполовых органах, центральной нервной системе, костях, в коже или имеющие генерализованный характер.
В случае центральной локализации очага в легких (бронхопульмональная форма) клинические проявления могут быть нехарактерными и маловыраженными. По мере прогрессирования болезни появляются кашель, тупые боли в области груди, неправильная лихорадка, повышенная потливость. В дальнейшем выделяется слизисто-гнойная мокрота, часто с прожилками крови, содержащая плотные зерна — друзы актиномицетов.
При субплевральной локализации актиномикомы (плевропульмональная форма) клинические признаки появляются рано и выражены более ярко: отмечаются боли в груди соответственно локализации очага, чаще в боковых отделах и подлопаточной области, усиливающиеся при кашле и глубоком вдохе, а также при передвижении больного; характерны сухой мучительный кашель, неправильная лихорадка. При аускультации выявляются шум трения плевры, сухие и разнокалиберные влажные хрипы. По мере формирования абсцесса состояние больных ухудшается, они теряют массу тела. После прорыва абсцесса в просвет бронха выделяется обильная слизисто-кровянистая мокрота с плотными зернами-друзами. В случае прорыва абсцесса в плевральную полость развивается осумкованный плеврит.
Возможно поражение средостения с последующим распространением воспаления в забрюшинное пространство. Могут наблюдаться абсцессы в мягких тканях грудной клетки, остеолизис и периоститы ребер и позвонков с последующим образованием свищей, из которых выделяется густой гной с плотными зернами. Наблюдается гнойное поражение молочной железы, перикарда и сердца.
Рентгенологическое исследование в ранней стадии выявляет очаговые инфильтраты вокруг бронхов и сосудов, увеличение медиастинальных лимфатических узлов и содружественное поражение ребер или позвонков; характерно уплотнение плевры. Процесс может ограничиваться одним сегментом или захватывать целую долю.
Течение болезни длительное, при отсутствии лечения развиваются кахексия и анемизация больных.
Диагноз актиномикоза основан на выявлении характерных клинико-инструментальных признаков болезни и дополняется выявлением друз актиномицетов в мокроте или гнойном отделяемом из свищей при исследовании наливных препаратов и при окраске их по Цилю — Нильсену. Серологическая диагностика разработана недостаточно.
Дифференциальный диагноз проводят с туберкулезом легких, опухолями и иными пневмомикозами.
Профилактика не разработана.
Лечение. Основой терапии актиномикоза является иммуноантибиотикотерапия. Больным назначают актинолизат, поливалентную актиномицетную вакцину, вводимые внутрикожно или внутримышечно в постепенно возрастающих дозах на протяжении 1-3 месяцев в виде повторных курсов с интервалами 1 мес. Одновременно применяют сульфаниламидные препараты (сульфидин, сульфапиридин и др.), а в период обострения — антибиотики. Показаны гемотрансфузии, назначение биогенных стимуляторов. По показаниям применяют хирургическое лечение.
Описание
Инфекционное хроническое заболевание актиномикоз легкого вызывает грибок Actinomyces. Он образован множественными нитями, между собой, объединенных в друзы. Характерны булавовидные утолщения. Проникает лучистый грибок в организм человека несколькими путями. В основном грибок оказывается в дыхательных путях с вдыхаемым воздухом, который, как правило, содержит растительную пыль, в которой находятся актиномицеты.

Бывает, что грибок находят в мазках, взятых из полости рта, и не только. Обнаруживается он и в полости кариозных зубов. Такие лучистые грибы, как актиномицеты, вполне способны поражать соседние органы, распространяясь постепенно и на рядом находящиеся здоровые ткани.
Грибок, непосредственно в легкие, может быть занесен током крови. Подобный вид продвижения инфекции носит название - милиарное обсеменение. Для сапрофитов свойственно метастазирование по кровеносным сосудам.
При актиномикозе, согласно статистике, ткани легкого повреждаются у одного из шести пациентов. От грибковой инфекции, как обычно, страдают нижние отделы легких. В процессе изучения характерных признаков течения заболевания была выявлена тенденция распространения инфекции, а именно, было выявлено, что актиномицеты из легких либо плевры способны проникать на кожные покровы грудной клетки и мышцы.
Симптомы
Заболевание, на начальных стадиях, имеет все признаки бронхита, наблюдается выделение малого количества слизистой или слизисто-гнойной мокроты. Также происходит усиление кашля при прогрессировании процесса на легочную ткань. Появляется одышка, повышается температура тела, происходит обильное потоотделение, количество выделяемой мокроты растет, к тому же, в грудной клетке усиливается при вдохе боль.

Легочная ткань в очагах инфильтрации нагнаивается, при этом появляются полости. Налицо - картина абсцесса легкого.
Втягивание в патологический процесс плевры вызывает у заболевшего жгучую боль. Далее наблюдается поражение стенки грудной клетки. Актиномикоз часто проявляется образованием под кожей инфильтратов сине-багрового цвета, довольно плотных, размягчающихся с возникновением гноящихся свищей, а также и разрушением ребер.

Над инфильтрированными участками легких, при физическом обследовании, отмечаются притупление перкуторного звука, дыхание ослаблено. Наблюдаются у больного сухие и влажные хрипы. В крови обнаруживают увеличение СОЭ и нейтрофильный лейкоцитоз. На фоне всех проявлений болезни происходит постепенное истощение организма. Гнойный процесс длительного характера оказывается причиной амилоидоза внутренних органов.
Диагностика
Специалисты при постановке диагноза сталкиваются с определенными трудностями. Это происходит в связи с отсутствием каких-либо отличительных признаков заболевания на первых порах. При легочном нагноении проводят лабораторное исследование, которое собственно и помогает выявить в мокроте друзы грибка.

При дифференциации с туберкулезом отличительным признаком актиномикоза является место сосредоточения инфекционного процесса. Как правило, грибками затронута одна сторона легкого, обычно нижняя доля. В мокроте пациента при этом не выявляется эластических волокон. В крови обнаруживается высокий лейкоцитоз.
Рентгенологическая картина малохарактерная в начальных стадиях заболевания, может рассматриваться, как хроническая пневмония или абсцесс. Предположить врачу наличие актиномикоза легких у больного помогут такие признаки, как изменение ребер в области инфильтрации, утолщение медиастинальной или костальной плевры, небольшие изменения со стороны бронхиального дерева. Эти же признаки дают повод провести целенаправленный диагностический поиск.

Довольно часто диагноз определяют гистологически, выполненяя резекции при подозрении на опухоль. Материал для исследования рекомендуется получать в анаэробных условиях.
Применяемые лабораторные тесты показывают воспалительный неспецифический характер заболевания. При формалиновой фиксации для распознавания видов внутри гранул используется иммунофлюоресценция.
Отметим, что диагностика, нуждается в комбинации определенных факторов, среди которых и выявление в гнойном материале пораженной ткани серных гранул, и высев культуры.
Профилактика
Гигиена полости рта должна носить обязательный и регулярный характер. Также важным аспектом является своевременное лечение зубов, воспалительных изменений слизистой оболочки полости рта и миндалин. Особой профилактики не существует. В очаге заболевания никаких особых мероприятий не проводят.
Лечение
Эффективность лечения актиномикоза легких проявляется на первой стадии заболевания. Дальнейшие же перспективы болезни, на второй и третьей стадии, специалисты оценивают с осторожностью.
Из медикаментов рекомендуются пенициллины, также предлагается специфическая иммунотерапия. Больным назначают переливание крови, применяются высокие дозы йодистого калия. В некоторых случаях предлагается рентгенотерапия, а в случае необходимости и местное хирургическое вмешательство.

Лечение каждому заболевшему подбирают индивидуально. Выбор при актиномикозе такого препарата, как пенициллин, опирается больше на экстенсивном клиническом опыте, которому, без малого, свыше 50 лет.
В случае аллергии к пенициллинам используют: эритромицин, тетрациклин, клиндамицин, миноциклин. Данные препараты выступают как альтернативные средства.
Из последних антимикробных средств: цефтриаксон, имипенем/циластатин.
Кардинальное хирургическое вмешательство рекомендовано во время стабилизации процесса, при определении границ очага поражения, отрицательных результатов консервативного лечения, ликвидации остаточных явлений актиномикоза, мешающих полному излечению. К ним относятся кисты и бронхоэктазы. Больные после выздоровления не менее 2 лет должны наблюдаться диспансерно.
Нелеченый торакальный актиномикоз приводит, в конце концов, к фатальным последствиям. Напротив же, лечение приводит к благоприятному прогнозу в 90% случаев.

Больные, имевшие обширный торакальный или абдоминальный актиномикоз, несмотря на хирургическое вмешательство, не должны получать короткие курсы терапии. После операции, непрофессиональная антибактериальная терапия, может спровоцировать осложнения, как эмпиема и образование бронхоплевральных свищей.
При своевременной терапии прогноз актиномикоза легкого вполне благоприятный. Но, в случае прогрессирования в легких необратимых изменений, устранение лучисто-грибковой инфекции не свидетельствует о полной медицинской реабилитации.
Что такое актиномикоз?
Актиномикоз (лучистогрибковая болезнь) является редким типом бактериальной инфекции. Большинство бактериальных инфекций ограничено одной частью тела, потому что бактерии не могут проникнуть через ткани организма. Однако актиномикоз необычен тем, что инфекция способна медленно, но неуклонно перемещаться по тканям организма.
Признак и симптомы включают:
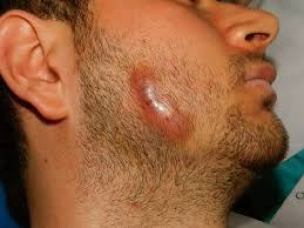
- отек и воспаление пораженной ткани (см. изображения ниже);
- повреждение ткани, которое приводит к образованию рубцовой ткани;
- образование абсцессов (гнойных набуханий, см. фото ниже);
- маленькие отверстия или туннели, которые развиваются в тканях и протекают в виде комковатого гноя.
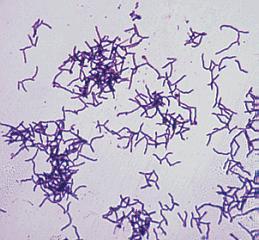
Актиномикоз вызывают семейством бактерий, известные как бактерии актиномицеты (лучистые грибки). В большинстве случаев бактерии безвредно живут на слизистой оболочке рта, горла, пищеварительной системы и влагалища (у женщин).
Бактерии создают проблему только в том случае, если подкладка ткани повреждается в результате травмы или заболевания, что позволяет бактериям проникать глубже в организм. Это потенциально серьезно, потому что бактерии актиномицетов являются анаэробными бактериями, что означает, что они процветают в частях тела, где есть низкий уровень кислорода, например глубоко в тканях человека.
Однако одно из преимуществ того, что бактерии актиномицидов являются анаэробными, заключается в том, что они не могут выжить вне человеческого организма. Это означает, что актиномикоз не является заразным заболеванием.
Типы актиномикоза
Теоретически, болезнь может развиваться практически в любом месте внутри ткани человеческого тела. Но состояние имеет тенденцию влиять на определенные участки тела и может быть классифицировано на четыре основных типа:
- оральный шейно-лицевой;
- торакальный;
- абдоминальный;
- тазовый.
Они описаны ниже.
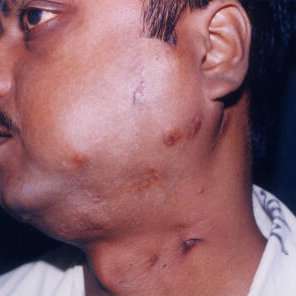
Оральный шейно-лицевой актиномикоз (актиномикоз челюсти) — инфекция развивается внутри ткани шеи, челюсти или рта. Большинство случаев вызвано зубными проблемами, например, при разрушение зубов.
Оральный шейно-лицевой тип является наиболее распространенным типом актиномикоза и составляет примерно половину всех случаев.
Торакальный актиномикоз — инфекция развивается внутри легких или связанных с ними дыхательных путей. Считается, что большинство случаев торакального типа вызваны тем, что люди случайно вдыхают капли загрязненной жидкости в легкие.
Торакальный тип составляет примерно 15-20% случаев заболевания.
Абдоминальный актиномикоз — инфекция развивается внутри живота. Этот тип заболевания может иметь ряд возможных причин. Она может развиться как вторичное осложнение более распространенной инфекции, такой как аппендицит, или после случайного проглатывания инородного объекта, такого как куриная кость, содержащая бактерии актиномицидов.
Абдоминальный тип составляет приблизительно 20-25% всех случаев болезни.
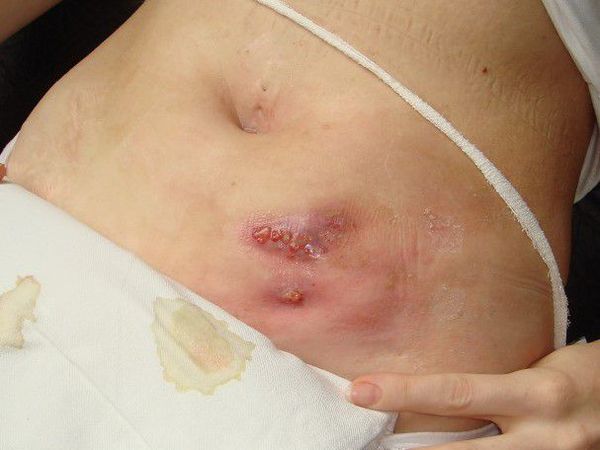
Актиномикоз таза — инфекция развивается в области таза (костная структура, включающая кости бедра). Актиномикоз таза обычно встречается только у женщин, потому что большинство случаев возникает, когда бактерии актиномицидов распространяются из женских половых органов в таз.
Считается, что большинство случаев актиномикоза таза связаны с длительным использованием контрацептива внутриматочного устройства (ВМС), который часто называют спиралью. Спираль представляет собой Т-образное устройство, которое устанавливается внутри матки.
Тазовый тип составляет приблизительно 10% всех случаев.
Насколько распространен актиномикоз?
Актиномикоз является одним из самых редких видов бактериальных инфекций. Считается, что в развитых странах только у одного из каждых 300 000 человек появляется болезнь.
Актиномикоз, вероятно, более распространен в тех частях света, где доступ к антибиотикам ограничен, а стандарты гигиены полости рта плохие. Тем не менее, сложно оценить масштабы этого состояния во всем мире, поскольку получить надежные данные нелегко.
Три из каждых четырех случаев актиномикоза поражают мужчин, обычно от 20 до 60 лет. Причины этого неясны.
Симптомы актиномикоза
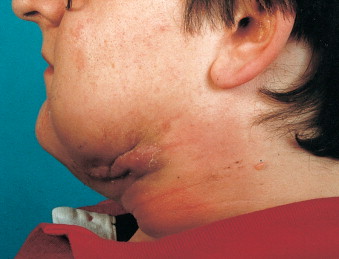
Симптомы орального шейно-лицевого актиномикоза включают:
- опухшие шишки на щеке или шее, которые могут постепенно увеличиваться в размерах и количестве;
- комки (шишки) красноватого или синеватого цвета (см. фото);
- высокая температура (лихорадка) 38°C (100,4°F) или выше (развивается редко).
На начальных стадиях орального шейно-лицевого актиномикоза комки могут быть нежными, прежде чем впоследствии стать безболезненными и плотными на ощупь. Также могут быть затронуты челюстные мышцы, что может затруднить жевание.
Данный тип актиномикоза также может стать причиной возникновения узких проходов на поверхности кожи в пораженных областях. Проходы называются пазухами. Их не следует путать с обычными пазухами, полостями, находящимися на лице и в носу человека.
В этих пазухах протекает гной, содержащий желтый зернистый комковатый материал.
Симптомы торакального типа включают:
- высокую температуру 38°C (100,4°F) или выше;
- потерю веса;
- усталость;
- потеря аппетита;
- сбивчивое дыхание;
- грудная боль;
- появление узких проходов на поверхности груди.
Также может появиться сухой кашель или кашель, вызывающая мокроту. При кашле могут пойти капли крови, или если появляется мокрота, она может быть окрашена кровью.
Симптомы абдоминального типа включают:
- умеренную температуру, обычно температура не выше 38°C (100,4°F);
- потерю веса;
- усталость;
- изменение привычек кишечника, таких как запор или диарея;
- боль в животе;
- тошноту, рвоту;
- заметную массу или комок в нижней части живота;
- появление узких пазух на поверхности живота.
Симптомы тазового актиномикоза включают:
- боль в нижней части живота;
- нерегулярное или ненормальное влагалищное кровотечение или выделения;
- потерю аппетита;
- усталость;
- слабую лихорадку;
- заметную массу или комок в области таза.
Причины и факторы риска
Актиномикоз вызывается штаммом бактерий, называемых актиномицетами. Актиномицеты встречаются во многих полостях тела, например, во рту и, реже, в кишечнике.
У женщин они также могут быть найдены в матке и маточных трубах.
Актиномицеты являются анаэробными бактериями, что означает, что они не могут выжить в богатых кислородом средах. Следовательно, они не вызывают заболевания, когда находятся в одной из полостей тела, таких как рот или кишечный тракт.
Однако, если актиномицеты пробивают защитную оболочку (слизистую оболочку), окружающую полости, они могут глубоко проникнуть в ткани тела. Поскольку в глубоких слоях тканей человека мало кислорода, бактерии способны быстро размножаться и заражать здоровые ткани.
В попытке бороться с инфекцией иммунная система (естественная защита организма от инфекции и болезней) отправит борющиеся с инфекцией клетки к источнику инфекции. Однако эти клетки не способны убить бактерии и быстро погибают.
Когда клетки, борющиеся с инфекцией, умирают, они накапливаются в жидкость желтоватого цвета, которая называется гноем. Не сумев убить инфекцию, иммунная система попытается ограничить ее распространение, используя здоровые ткани для формирования защитного барьера вокруг гноя. Так образуется гнойная припухлость, известная как абсцесс.
К сожалению, штамм бактерий актиномицеты обладает способностью проникать через защитный барьер абсцесса и пробиваться в более здоровые ткани. Иммунная система будет пытаться противостоять инфекции, что вызовет рост абсцесса.
Тело в конечном итоге должно будет избавиться от скопления гноя. Для этого будут развиваться небольшие каналы, называемые пазухами, ведущие от абсцессов к поверхности кожи.
Актиномикоз является оппортунистической инфекцией, которая не вызывает никаких симптомов, если только у него не появится возможность проникнуть в ткани организма.
Причины возникновения орального шейно-лицевого актиномикоза включают:
- кариес, особенно если кариес оставлен без лечения в течение многих лет;
- заболевания десен;
- зубной абсцесс;
- тонзиллит;
- инфекция внутреннего уха (отит);
- стоматологическая хирургия, такая как удаление зуба или лечение корневых каналов;
- хирургия челюсти.
Считается, что большинство случаев грудного тип заболевания вызваны мелкими частицами пищи или другими проглатываемыми материалами, смешивающимися с бактериями актиномикоза. Вместо того, чтобы безопасно попасть в желудок, частицы по ошибке попадают в дыхательные пути и дыхательные пути легких.
Люди с длительными проблемами с наркотиками или алкоголем особенно подвержены риску развития грудного актиномикоза по двум причинам:
- пьянство или опьянение увеличивает риск случайного попадания материала в легкие;
- длительное злоупотребление наркотиками и алкоголем ослабляет иммунную систему, что делает человека более уязвимым для развития инфекции.
Абдоминальный тип возникает, когда что-то разрывает стенку кишечника, позволяя бактериям проникать в глубокие ткани.
Кишечник может порваться в результате инфекции, например, если лопнет аппендикс, который повредит стенку кишечника. Или кишечник может повредится из-за травмы, например, когда кто-то по ошибке проглотил кость рыбы.
Также были зарегистрированы случаи абдоминального актиномикоза, возникающего как осложнение операции на кишечнике или брюшной полости.
Большинство случаев тазового типа заболевания регистрируются у женщин, которые используют внутриматочную контрацепцию (ВМС). ВМС представляет собой небольшое Т-образное противозачаточное устройство, изготовленное из пластика и меди, помещающегося внутрь матки. Пострадавшие женщины, как правило, являются долгосрочными пользователями ВМС (восемь лет и более).
Одним из объяснений большого числа случаев актиномикоза таза у женщин, использующих ВМС, является то, что со временем ВМС может повредить слизистую оболочку матки, позволяя бактериям проникать в глубокие ткани. Однако еще не было проведено никаких исследований, чтобы подтвердить это.
Следует подчеркнуть, что развитие тазового типа болезни в результате использования ВМС маловероятно. Миллионы женщин используют устройство ВМС, и было зарегистрировано всего несколько случаев актиномикоза таза.
Диагностика
На начальных этапах актиномикоза может быть сложно поставить правильный диагноз. Это потому, что он разделяет симптомы многих других более распространенных заболеваний, в том числе:
- рака;
- аппендицита (воспаление червеобразного отростка);
- пневмонии (инфекция легких);
- воспалительные заболевания органов малого таза (бактериальные инфекции женской репродуктивной системы, такие как матка или маточные трубы).
Поскольку актиномикоз трудно диагностировать, многие случаи обнаруживаются только тогда, когда врачи проводят анализы или операции, чтобы проверить наличие других состояний. Например, многие случаи актиномикоза обнаруживаются при проведении биопсии для выявления рака. Биопсия — это процедура удаления небольшого образца ткани, который потом исследуется в лаборатории под микроскопом.
Болезнь обычно можно более уверенно диагностировать на более поздних стадиях, после появления узких пазух на поверхности кожи. Это связано с тем, что гранулы серы, которые вырабатываются через узкие пути во время инфекции актиномикоза, имеют отличительную форму, которую можно определить под микроскопом.
Лечение актиномикоза

Антибиотики являются основным средством лечения актиномикоза. Долгосрочный курс антибиотиков необходим, чтобы полностью уничтожить инфекцию.
Начальный курс инъекций антибиотика обычно рекомендуется в течение 2-6 недель, затем курс антибиотиков в течение еще 6-12 месяцев.
Медсестра должна научить вас делать инъекции антибиотиков в домашних условиях, чтобы не нужно было оставаться в больнице на протяжении всего курса.
Предпочтительными антибиотиками для лечения актиномикоза являются бензилпенициллин, который используется в виде инъекций антибиотиков, и таблетки феноксиметилпенициллина.
Побочные эффекты этих пенициллинов включают:
- понос;
- тошноту;
- кожную сыпь;
- повышенную уязвимость к грибковым инфекциям, таким как молочница на языке (грибковая инфекция, возникающая в ротовой полости)
Если есть аллергия на пенициллины, можно использовать альтернативные антибиотики, такие как тетрациклин или эритромицин.
Иногда может потребоваться хирургическое вмешательство, чтобы восстановить любое повреждение ткани или удалить гной из любых абсцессов, которые образовались глубоко внутри тела.
Осложнения
Абсцессы, возникающие в результате актиномикоза, могут развиваться во многих частях тела, включая легкие. Абсцессы могут легко распространяться из одной части тела в другую.
Если первоначальный участок инфекции находится на коже лица, он может распространиться на близлежащие части тела, такие как кожа головы или уши.
Если исходным местом заражения является рот, он может распространиться на язык, гортань (голосовой ящик), трахею (дыхательное горло), слюнные железы и трубки, которые соединяют горло с носом.
Прогноз
Инфекция хорошо поддается лечению, хотя обычно необходимо пройти курс антибиотикотерапии продолжительностью в несколько месяцев, чтобы обеспечить уничтожение всех бактерий.
В некоторых случаях актиномикоза может потребоваться небольшая операция по восстановлению поврежденной ткани и удалению гноя из абсцессов.
Профилактика и рекомендации
Большинство случаев орального актиномикоза происходит в результате плохой гигиены полости рта. Соблюдение правил гигиены полости рта — лучший способ предотвратить актиномикоз. Вы можете найти приведенный ниже советы полезными:
- Чистите зубы два раза в день, используя зубную пасту с фтором.
- Ограничьте количество сладкой и липкой пищи, которую вы едите, потому что это увеличивает риск развития кариеса.
- Убедитесь, что вы посещаете все запланированные стоматологические осмотры. Если у вас здоровые зубы, вы должны проходить стоматологическое обследование не реже одного раза в два года. Однако, если есть история стоматологических заболеваний, может потребоваться более частое обследование.
Читайте также:


