Актиномикозная гранулема у собаки
Актиномикоз (синонимы: лучистогрибковая болезнь; Aktinomykose —нем.; actinomycose — франц.) — хроническая болезнь, вызываемая различными видами актиномицетов. Характеризуется поражением различных органов и тканей с образованием плотных инфильтратов, которые затем нагнаиваются с появлением свищей и своеобразным поражением кожи.
Этиология. Возбудители — различные виды актиномицетов, или лучистых грибов. Основными из них являются следующие: Actinomyces israelu, Actinomyces bovis, Actinomyces albus, Ac. violaceus. Актиномицеты хорошо растут на питательных средах, образуя колонии неправильной формы, нередко с лучистыми краями. Патогенны для многих видов сельскохозяйственных и лабораторных животных. В патологическом материале встречаются в виде друз, которые представляют собой желтоватые комочки диаметром 1—2 мм. При микроскопии в центре друз обнаруживается скопление нитей мицелия, а по периферии — колбовидные вздутия. При окраске гематоксилин-эозином центральная часть друзы окрашивается в синий цвет, а колбы в розовый. Встречаются друзы, у которых кайма из колбообразных клеток отсутствует. Актиномицеты чувствительны к бензилпенициллину (20 ЕД/мл), стрептомицину (20 мкг/мл), тетрациклину (20 мкг/мл), левомицетину (10 мкг/мл) и эритромицину (1,25 мкг/мл).
Эпидемиология. Актиномикоз распространен во всех странах. Им заболевают люди и сельскохозяйственные животные. Однако случаев заражения человека от больных людей или животных не описано. Возбудители актиномикоза широко распространены в природе (сено, солома, почва и др.). Актиномицеты часто обнаруживают у здоровых людей в ротовой полости, зубном налете, лакунах миндалин, на слизистой оболочке желудочно-кишечного тракта. Имеет значение как экзогенный, так и эндогенный способы заражения.
Патогенез. Наиболее частым является эндогенный путь инфекции. Актиномицеты широко распространены в природе, в частности на растениях, могут попадать с растениями в организм и находиться на слизистых оболочках в качестве сапрофита. Переходу актиномицетов из сапрофитического в паразитическое состояние способствуют воспалительные заболевания слизистых оболочек полости рта, респираторного и желудочно-кишечного тракта. На месте внедрения актиномицетов образуется инфекционная гранулема, которая прорастает в окружающие ткани. В грануляциях возникают абсцессы, которые, прорываясь, образуют свищи. Поражение кожи имеет вторичный характер.
В образовании нагноений играет роль и вторичная, преимущественно стафилококковая инфекция. Антигены лучистых грибов приводят к специфической сенсибилизации и аллергической перестройке организма (гиперсенсибилизация замедленного или туберкулинового типа), а также к образованию антител(комплементсвязывающие, агглютинины, преципитины и др.).
Симптомы и течение. Длительность инкубационного периода не известна.Он может колебаться в широких пределах и доходить до нескольких лет (от времени инфицирования до развития манифестных форм актиномикоза). Основные клинические формы актиномикоза: 1) актиномикоз головы, языка и шеи; 2) торокальный актиномикоз; 3) абдоминальный; 4) актиномикоз мочеполовых органов; 5) актиномикоз кожи; 6) мицетома (мадурская стопа); 7) актиномикоз центральной нервной системы. Актиномикоз относится к первично-хроническим инфекциям с длительным прогрессирующим течением. При разрастании инфильтрата в процесс вовлекается кожа. Вначале определяется очень плотный и почти безболезненный инфильтрат, кожа становится цианотично-багровой, появляется флюктуация, а затем развиваются длительно незаживающие свищи. В гное обнаруживают беловато-желтоватые мелкие комочки (друзы).
Шейно-челюстно-лицевая форма встречается наиболее часто. По выраженности процесса можно выделить глубокую (мышечную) форму, когда процесс локализуется в межмышечной клетчатке, подкожную и кожную формы актиномикоза. При мышечной форме процесс локализуется преимущественно в жевательных мышцах, под покрывающей их фасцией, образуя плотный, хрящевой консистенции инфильтрат в области угла нижней челюсти. Лицо становится асимметричным, развивается тризм различной интенсивности. Затем в инфильтрате появляются очаги размягчения, которые самопроизвольно вскрываются, образуя свищи, отделяющие гнойную или кровянисто-гнойную жидкость, иногда с примесью желтых крупинок (друз). Синюшная окраска кожи вокруг свищей длительно сохраняется и является характерным проявлением актиномикоза. На шее образуются своеобразные изменения кожи в виде поперечно расположенных валиков. При кожной форме актиномикоза инфильтраты шаровидные или полушаровидные, локализующиеся в подкожной клетчатке. Тризма и нарушений процессов жевания не наблюдается. Кожная форма встречается редко. Актиномикозный процесс может захватывать щеки, губы, язык, миндалины, трахею, глазницы, гортань. Течение относительно благоприятное (по сравнению с другими формами).
Торакальный актиномикоз (актиномикоз органов грудной полости и грудной стенки), или актиномикоз легких. Начало постепенное. Появляются слабость, субфебрильная температура, кашель, вначале сухой, затем со слизисто-гнойной мокротой, нередко с примесью крови (мокрота имеет запах земли и вкус меди). Затем развивается картина перибронхита. Инфильтрат распространяется от центра к периферии, захватывает плевру, грудную стенку, кожу. Возникает припухлость с чрезвычайно выраженной жгучей болезненностью при пальпации, кожа становится багрово-синюшной. Развиваются свищи, в гное обнаруживаются друзы актиномицетов. Свищи сообщаются с бронхами. Они располагаются не только на грудной клетке, но могут появиться на пояснице и даже на бедре. Течение тяжелое. Без лечения больные умирают. По частоте торокальный актиномикоз занимает второе место.
Абдоминальный актиномикоз также встречается довольно часто (занимает третье место). Первичные очаги чаще локализуются в илеоцекальной области и в области аппендикса (свыше 60%), затем идут другие отделы толстой кишки и очень редко поражается первично желудок или тонкий кишечник, пищевод.
Брюшная стенка поражается вторично. Первичный инфильтрат чаще всего локализуется в илеоцекальной области, нередко имитирует хирургические заболевания (аппендицит, непроходимость кишечника и др.). Распространяясь, инфильтрат захватывает и другие органы: печень, почки, позвоночник, может достигнуть брюшной стенки. В последнем случае возникают характерные изменения кожи, свищи, сообщающиеся с кишечником. Расположены обычно в пахо-вой области. При актиномикозе прямой кишки инфильтраты обусловливают возникновение специфических парапроктитов, свищи вскрываются в перианальной области. Без этиотропного лечения летальность достигает 50%.
Актиномикоз половых и мочевых органов встречается редко. Как правило, это вторичные поражения при распространении инфильтрата при абдоминальном актиномикозе. Первичные актиномикозные поражения половых органов встречаются очень редко.
Актиномикоз костей и суставов встречается редко. Эта форма возникает или в результате перехода актиномикозного инфильтрата с соседних органов, или является следствием гематогенного заноса гриба. Описаны остеомиелиты костей голени, таза, позвоночника, а также поражения коленного и других суставов. Нередко процессу предшествует травма. Остеомиелиты протекают с деструкцией костей, образованием секвестров. Обращает на себя внимание, что несмотря на выраженные костные изменения, больные сохраняют способность передвигаться, при поражениях суставов функция серьезно не нарушается. При образовании свищей возникают характерные изменения кожи.
Актиномикоз кожи возникает, как правило, вторично при первичной локализации в других органах. Изменения кожи становятся заметными, когда актиномикозные инфильтраты достигают подкожной клетчатки и особенно характерны при образовании свищей.
Мицетома (мадуроматоз, мадурская стопа) — своеобразный вариант актиномикоза. Эта форма была известна давно, довольно часто встречалась в тропических странах. Заболевание начинается с появления на стопе, преимущественно на подошве, одного или нескольких плотных отграниченных узлов величиной от горошины и более, покрытых сначала неизмененной кожей, в дальнейшем над уплотнениями кожа становится красно-фиолетовой или буроватой. По соседству с первоначальными узлами появляются новые, кожа отекает, стопа увеличивается в объеме, меняет свою форму. Затем узлы размягчаются и вскрываются с образованием глубоко идущих свищей, выделяющих гнойную или серозно-гнойную, иногда кровянистую жидкость, нередко с дурным запахом. В отделяемом заметны мелкие крупинки обычно желтоватого цвета (друзы). Узлы почти безболезненны. Процесс медленно прогрессирует, вся подошва пронизывается узлами, пальцы ноги поворачиваются кверху. Затем узлы и свищевые ходы появляются и на тыле стопы. Вся стопа превращается в деформированную и пигментированную массу, пронизанную свищами и полостями. Процесс может переходить на мышцы, сухожилия и кости. Иногда наблюдается атрофия мышц голени. Обычно процесс захватывает только одну стопу. Заболевание продолжается очень долго (10—20 лет).Осложнения. Наслоение вторичной бактериальной инфекции.
Диагноз и дифференциальный диагноз. В далеко зашедших случаях с образованием свищей и характерных изменений кожи диагноз затруднений не представляет. Труднее диагностировать начальные формы актиномикоза.
Некоторое значение для диагностики имеет внутрикожная проба с актинолизатом. Однако во внимание следует принимать лишь положительные и резко положительные пробы, так как слабоположительные внутрикожные пробы часто бывают у больных с заболеваниями зубов (например при альвеолярной пиорее). Отрицательные результаты пробы не всегда позволяют исключить актиномикоз, так как у больных с тяжелыми формами они могут быть отрицательными вследствие резкого угнетения клеточного иммунитета, они всегда отрицательны у ВИЧ-инфицированных. Выделение культуры актиномицетов из мокроты, слизистой оболочки зева, носа не имеет диагностического значения, так как актиномицеты нередко обнаруживаются и у здоровых лиц. Диагностическое значение имеет РСК с актинолизатом, которая бывает положительной у 80% больных. Наибольшее диагностическое значение имеет выделение (обнаружение) актиномицетов в гное из свищей, в биоптатах пораженных тканей, в друзах, в последних иногда микроскопически обнаруживаются лишь нити мицелия. В этих случаях можно попытаться выделить культуру актиномицетов путем посева материала на среду Сабура.
Актиномикоз легких необходимо дифференцировать от новообразований легких, абсцессов, других глубоких микозов (аспергиллеза, нокардиоза, гистоплазмоза), а также от туберкулеза легких. Абдоминальный актиномикоз приходится дифференцировать от различных хирургических заболеваний (аппендицита, перитонита и пр.). Поражение костей и суставов—от гнойных заболеваний.
Лечение. Лучшие результаты дает сочетание этиотропной терапии (антибиотики) и иммунотерапии (актинолизат). При шейно-челюстно-лицевой форме назначают внутрь феноксиметилпенициллин по 2 г/сут и при длительности курса не менее 6 нед. Можно также назначать тетрациклин в больших дозах (по 0,75 г 4 раза в день в течение 4 нед или по 3 г в сутки лишь в первые 10 дней, а затем по 0,5 г 4 раза в сутки в течение последних 18 дней). Эритромицин назначают по 0,3 г 4 раза в сутки в течение 6 нед. При абдоминальных формах и при актиномикозе легких назначают большие дозы бензилпенициллина (10000000 ЕД/сут и более) внутривенно в течение 1—1,5 мес с последующим переходом на феноксиметилпенициллин в суточной дозе 2—5 г в течение 2—5 мес. При наслоении вторичной инфекции (стафилококки, анаэробная микрофлора) назначают длительные курсы диклоксациллина или антибиотики тетрациклиновой группы, при анаэробной инфекции — метронидазол. Для иммунотерапии актинолизат можно вводить подкожно или внутрикожно, а также внутримышечно. Под кожу и внутримышечно вводят по 3 мл актинолизата 2 раза в неделю. На курс 20—30 инъекций, длительность курса 3 мес. При абсцессе, эмпиеме проводят хирургическое лечение (вскрытие и дренирование). При обширных повреждениях легочной ткани иногда прибегают к лобэктомии. Из антибиотиков наиболее эффективными являются тетрациклины, затем идут феноксиметилпенициллин и менее эффективен эритромицин. Резистентных к этим антибиотикам штаммов актиномицетов не встречалось.
Прогноз. Без этиотропного лечения прогноз серьезный. При абдоминальном актиномикозе умирало 50% больных, при торакальном погибали все больные. Относительно легче протекал шейно-челюстно-лицевой актиномикоз. Все это обусловливает необходимость ранней диагностики и начала терапии до развития тяжелых анатомических повреждений. Учитывая возможность рецидивов, реконвалесценты должны находиться под длительным наблюдением (6—12 мес).
Профилактика и мероприятия в очаге. Гигиена полости рта, своевременное лечение зубов, воспалительных изменений миндалин и слизистой оболочки полости рта. Специфическая профилактика не разработана. Мероприятия в очаге не проводят.

Актиномикоз крупного рогатого скота (Actinomycosis bovum) – хроническое инфекционное заболевание животных и человека, вызываемое лучистым грибком и характеризующаяся образованием гранулематозных очагов в различных органах и тканях и формированием абсцессов и свищей.
При отсутствии лечения и пониженной резистентности организма возможно развитие генерализованной формы актиномикоза с поражением почек, печени, легких, мозга и т.д.
Этиология. Основным возбудителем актиномикоза является лучистый грибок Actinomyces bovis. В отдельных случаях выделяют и другие виды актиномицетов. В гранулематозных тканях и экссудатах Actinomyces bovis обнаруживается в виде мелких серых зерен, называемых друзами, размеры которых, в зависимости возраста колоний, варьирует от 20 до 320µ; средний размер друз 60 — 80µ. Друзы имеют серый или желтоватый цвет. В мазках и средах из поражений А.bovis имеет вид плотных масс, состоящих из скоплений спутанных и ветвящихся волокон или мицеальных грамположительных нитей, колбовидно утолщенных на периферии. Друзы при актиномикозных поражениях наблюдаются не всегда. При исследовании гноя из не вскрывшихся актиномиком выделяют также пиогенную бактериальную флору (протей, стафило- и стрептококки, сенную палочку). Многие исследователи относят актиномикоз к полимикробным заболеваниям, которые вызываются ассоциацией грибов – актиномицетов с пиогенной микрофлорой. А.bovis хорошо растет на мясных средах с добавлением 1% сыворотки крови и на агаре Сабуро при 37°С в аэробных и анаэробных условиях. Оптимальная рН среды 7,3 -7,6. Актиномицеты во внешней среде сохраняют жизнеспособность 1-2 года, устойчивы к высушиванию и низким температурам. Нагревание до 75°С убивают актиномицеты в течение 5 минут, 3%-ный раствор формалина – через 5-7 минут.
Эпизоотологические данные. При актиномикозе преобладает экзогенный путь заражения, при котором возбудитель проникает в организм через травмы ротовой полости, повреждения кожи, кастрационные раны или каналы сосков вымени, верхние дыхательные пути, нижний отдел кишечника. Возможно заражение эндогенным путем патогенными актиномицетами, населяющими ротовую полость и пищеварительный тракт здоровых животных. Однако в обоих случаях непременное условие заражения – наличие у животных травмы, служащей воротами инфекции. Заболевание регистрируется в течение всего года, однако в стойловый период количество больных животных увеличивается. Отмечены случаи массовых вспышек актиномикоза в виде энзоотий при введении в рацион крупного рогатого скота сухих грубых кормов, обсемененных грибковой микрофлорой, а также осенью при выпасах на стерне, когда может быть повреждена слизистая оболочка ротовой полости. В отдельных стадах актиномикозом может быть поражено от 2 до 105 поголовья.
Актиномикозом болеют крупный рогатый скот, яки, свиньи, лошади, реже кролики, собаки, кошки, олени, медведи, слоны во всех странах мира.
Источник заражения — разные объекты внешней среды, корм, вода, загрязненные патогенными актиномицетами. Из первичного очага поражения они распространяются по подкожной и соединительной ткани; возможно и гематогенное рассеивание возбудителя.
Клинические признаки. Актиномикоз — хроническое заболевание. Длительность инкубационного периода от нескольких недель до года. Клиническая картина актиномикоза у крупного рогатого скота определяется местом локализации процесса, степенью вирулентности возбудителя и резистентностью организма животного.
Общий клинический признак актиномикоза для всех животных – образование актиномикомы, представляющей из себя медленно увеличивающуюся плотную безболезненную холодную опухоль. Актиномикозные поражения у крупного рогатого скота локализуются в области головы, поражается нижняя (чаще) и верхняя челюсти, межчелюстное пространство, подчелюстные лимфатические узлы и костная ткань.
При актиномикозе кожи головы, шеи и межчелюстного пространства у животного появляются увеличивающиеся плотные, прочно сросшиеся с кожей опухоли, которые вскрываются как наружу через кожу, так и в полость глотки. Из образовавшихся свищей выделяется сливкообразный желтоватый гной, содержащий желтовато – серые, величиной с просяное зерно крупинки – друзы грибка. В последствие гной становится кровянисто-слизистым с примесью отторгающихся тканей. Отверстие свища периодически затягивается и вновь вскрывается. При визуальном осмотре в отверстие раны выступает кровоточащая грануляционная ткань, имеющая вид цветной капусты. Актиномикомы в области глотки и гортани вызывают у пораженного животного нарушение акта глотания и дыхания. В результате затруднения захватывания, пережевывания и проглатывания корма больные животные начинают худать. Температура тела у больного животного обычно нормальная и может повышаться при вторичной инфекции или генерализации актиномикозного процесса. Актиномикоз челюстных костей сопровождается изменением конфигурации головы. При поражении носовых костей, небо становится выпуклым, у животного затрудняется жевание. На верхней и нижней челюстях образуются неподвижные болезненные утолщения, пораженные части челюстей увеличиваются в 2-3раза. Актиномикозный процесс может распространиться на окружающие мягкие ткани, образуя при этом фистулы на деснах, небе, из которых вытекает фунгозная масса желтовато – красного цвета. У больных животных начинают расшатываться и выпадать зубы. При поражении лимфатических узлов образуются инкапсулированные абсцессы. У отдельных животных образовавшиеся актиномикозные опухоли начинают постепенно уменьшаться, и больное животное выздоравливает, в то же время нередко под влиянием факторов ослабляющих резистентность организма, на том же месте вновь развивается актиномикома.
При поражение вымени, актиномикозный процесс развивается в паренхиме, чаще задних долей вымени, и сопровождается некрозом кожи. Сначала в молочной железе обнаруживаются бугорки, в центре которых находятся абсцессы, которые в дальнейшем вскрываются с образованием незаживающих свищей.
Диагноз на актиномикоз ветспециалисты ставят на основании клинических признаков болезни (хроническая инфекция с кожными свищами) и данных лабораторных исследований.
Лабораторная диагностика состоит из микроскопии патологического материала (гноя, гранулематозной ткани). Выделение А.Bovis в гное, гранулематозной ткани является решающим в диагностике актиномикоза. Иногда проводят гистологическое исследование. Для микроскопического исследования из патологического материала берут подозрительные комочки, промывают их физиологическим раствором или водой, помещают в 10%-ный раствор щелочи, переносят на предметное стекло в каплю 50%-ного водного раствора глицерина, покрывают покровным стеклом и исследуют. Выделение чистых культур А.bovis весьма затруднительно.
Из –за отсутствия строгой специфичности серологические и аллергические методы исследования не нашли должного применения в ветеринарной практике.
Дифференциальный диагноз. Актиномикоз следует отличать от актинобациллеза, поскольку обе болезни в общих чертах протекают сходно. Однако при актиномикозе чаще поражаются кости (возбудитель А. bovis), а при актинобациллезе – мягкие ткани (Pr. lignieresi). Актиномикозный гной- зернистый, содержит друзы, различимые макроскопически. А. bovis — грамположительный, в средах имеет вид кокковых или нитчатых форм. Pr. Lignieresi – грамотрицательный, в срезах — короткие палочки.
При поражении языка актиномикоз необходимо дифференцировать от ящура по эпизоотологическим данным.
Актиномикоз межчелюстного пространства и лимфатических узлов напоминает по клинике туберкулез лимфатических узлов. Но при туберкулезе не происходит самопроизвольного абсцедирования; больные туберкулезом положительно реагируют при проведении туберкулинизации.
Иммунитет. У больных актиномикозом образуются специфические антитела, выявляемые в серологических реакциях, и развивается гиперчувствительность, определяемая кожными пробами. Однако возможность формирования иммунитета против актиномикоза не установлена.
Лечение. В начальной стадии болезни хорошие результаты получают при использовании йодистых соединений внутрь и для инъекций в актиномикомы. Однако у выздоровевших животных возможны рецидивы болезни. Эффективны внутривенные вливания водных растворов йода с йодистым калием (йода 1,0, йодистого калия 2,0, дистиллированной воды 500,0).
При лечении актиномикоза широко применяется антибиотикотерапия. Рекомендуется ежедневно в течение 4-6 дней вводить в актиномикому окситетрациклин в дозе 200тыс. ЕД телятам в возрасте до года и 400тыс. ЕД животным старше года. Для обкалывания актиномиком используют также полимиксин (900 ЕД антибиотика растворяют в 20 мл 0,5%-ного раствора новокаина), один раз в 10 дней.
Одновременно с лечением антибиотиками внутривенно инъецируют йодистый калий (100мл 10%-ного раствора на введение). Имеются сообщения о лечение актиномикоза ультразвуком. Наиболее эффективны хирургические методы лечение – иссечение актиномикомы вместе с капсулой. Для повышения эффективности хирургического лечения актиномикозных гранулем у крупного рогатого скота необходимо предварительно провести интенсивный курс антибиотикотерапии, состоящей из местного обкалывания антибиотиками и внутриартериального их введения.
При ветеринарно – санитарной экспертизе пораженные лимфатические узлы головы удаляют, а голову используют без ограничений. В случае поражения костей и мышц голову утилизируют. При генерализованном процессе в техническую утилизацию направляют тушу с внутренними органами.
Для дезинфекции животноводческих помещений применяют 2-3%-ные растворы едкой щелочи или свежегашеной извести.
Профилактика. В районах, стационарно неблагополучных по актиномикозу не следует выпасать животных на низких, заболоченных, сырых пастбищах. По возможности необходимо сменить пастбище, улучшить условия кормления и содержания. Грубые корма (сено, солому, мякину) перед скармливанием необходимо запаривать. Больных актиномикозом животных необходимо изолировать.
Актиномикоз у собак — заболевание инфекционной этиологии, которое возникает при проникновении лучистых грибов из полости рта в ткани организма. Актиномицеты являются неопасными бактериями, которые живут в ротовой полости каждой собаки. При этом проникновение в ткани опасно для собак, кошек, других теплокровных животных и даже человека.
Причины: этиология актиномикоза у собак и пути заражения
Первичное инфицирование происходит обычно через проникающий укус собаки или другого животного. Собаки болеют актиномикозом крайне редко, обычно пациентами с таким диагнозом становятся охотничьи и пастушьи питомцы. В группу риска входят питомцы со слабой иммунной системой.
Actinomyces спокойно развиваются в питательных средах, как например ротовая полость собак, образуя целые колонии грибов. Поэтому наиболее часто заражение происходит после укуса собаки или зализыванием собакой открытой раны. Также в раны бактерии могут попадать из сена, соломы, травы, грунтов или злаков.

В ветеринарной практике бывают случаи поражения бактериями внутренних органов собак, это происходит при язвах желудка. В группе риска находятся бездомные собаки и питомцы, которые гуляют самостоятельно. Для щенков это заболевание в большинстве случаев заканчивается смертью, реже диагностируется актиномикоз у собак 3-5 лет.
Симптомы актиномикоза у собак
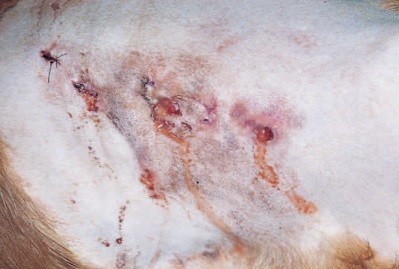
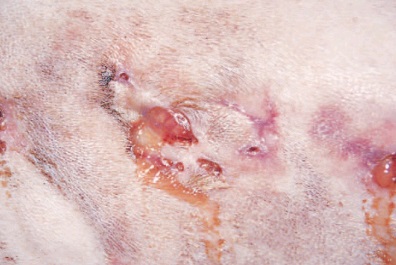
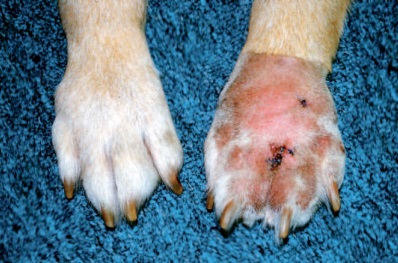
Симптомами являются подкожные припухлости или скопления жидкости в эпителиальной поверхности. Часто появляются абсцессы, которые переходят в фистулы или открытые язвы и свищи. Из области поражения выходят гнойные выделения неприятного запаха с желтовато-коричневыми гранулами (это те самые грибковые колонны). Такие признаки могут возникнуть на любой части тела, не обязательно припухлости появляются прямо в области укуса.
Самостоятельно диагностировать актиномикоз у собаки нежелательно, но если вы заметили такие симптомы у питомца, везите обязательно к ветеринару:
- Большие или маленькие новообразования на теле;
- Свищи, абсцессы, язвы;
- Гнойные выделения (или похожие на них) из припухлостей;
- Отсутствие аппетита, апатия, сонливость, общее снижение активности;
- Увеличение лимфатических узлов;
- Проблемы с пищеварением, отравление.
Для заболевания характерен большой инкубационный период — от недели до 4 месяцев и длительным периодом прогрессирования. Заметить поражение на ранней стадии сложно, особенно у животных с длинной шерстью.
Абдоминальная форма актиномикоза является самой опасной. В 55-60% случаев собака пораженная этим типом заболевания умирает, даже при своевременном и правильном лечении.
Эпидермис в местах поражения утолщается, приобретает цианотично-багровый оттенок, появляется флюктуация. Если не будет назначено правильное своевременное лечение, развиваются длительно незаживающие свищи. Воспалительный процесс охватывает глубокие слои эпидермиса. В гноеродном субстрате при микроскопических, лабораторных обследованиях будут обнаружено бело-желтые комочки небольшого диаметра (друзы).
Диагностика актиномикоза
В первую очередь для исключения других похожих по симптомам заболеваний проводится дифференциальная диагностика. Ветеринар должен исключить наличие неоплазии, бактериальных и грибковых инфекций не лучистогрибковой этиологии. Последующая диагностика проводится с помощью лабораторных методов:
- Цитологические анализы экссудата;
- Взятие глубокого подкожного аспирата;
- Биопсия пораженных тканей;
- Полимеразная цепная реакция (ПЦР).
Путем того же дифференциального метода с помощью анализов исключают наличие инфекционных гранулем, аллергических реакций, системных грибковых инфекций, асептической пиогранулематозной болезни.
Лечение
Терапия актиномикоза у собак заключается в хирургическом удалении пораженных тканей и медикаментозном лечении. В некоторых случаях можно обойтись установкой дренажей с последующим выскабливанием. Схема лечения собак от заболевания следующая:
- Хирургическая операция по удалению патологически измененных тканей и циторедуктивная операция;
- Лечение антибиотиками при наличии лучистых грибов в тканях и после клинического выздоровлении на протяжении нескольких месяцев;
- Применение иммуномодуляторов. Направлено на устранение последствий длительного лечения антибиотиками.
Выбор антибиотиков проводится между калиевой солью пенициллина G и калиевой солью пенициллина V. Разница между этими видами антибактериальных препаратов это их форма, первый применяется внутримышечно, внутривенно или подкожно, второй — перорально.
Ветеринары рекомендуют давать больной актиномикозом собаке дозу 60 000 ЕД/кг каждые 8 часов.
Широко применяются такие препараты: Клиндамицин, Эритромицин, Миноциклин или Амоксициллин. Решение об прекращении приема антибиотиков и дозировке принимает лечащий ветеринар. Заболевание грозит рецидивами, поэтому твердых прогноз врачи обычно ставить отказываются.
Профилактика
Любые профилактические меры для актиномикоза у собак не дают 100% гарантии. Специфических методов именно для лучистых грибов попросту не существует. Основной задачей действий хозяина с целью профилактики является повышение иммунитета собаки и устранение возможных источников заражения. Подойдут такие действия:
- Улучшение состояния иммунной системы. Пересмотр рациона питания, витаминные комплексы, иммуномодуляторы.
- Не выпускать собаку на самовыгул.
- Если у собаки есть открытые раны не давать контактировать с другими животными, не давать лизать рану, не оставлять спать на сене, соломе, траве или грунте.
При прогулках в лесах или больших лесопарковых зонах для предупреждения заражения актиномикозом собаку нужно обуть и одеть в специальную одежду. Заболевание часто становится смертельным для многих питомцев, поэтому лучше уберечь собаку от заражения чем проводить дорогостоящее лечение.

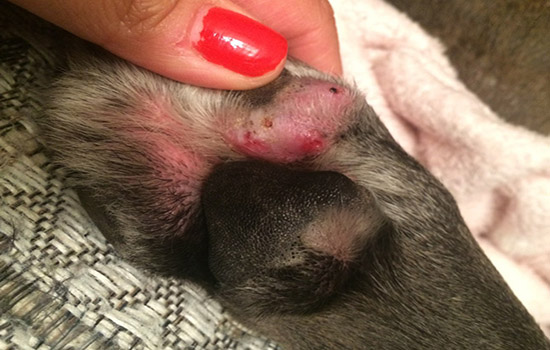
У собак большинство гранулематозных или пиогранулематозных поражений кожи появляются в виде папул, узелков и / или бляшек. Поражения могут быть единичными или множественными, локализованными или генерализованными. Они также могут быть алопеционными или с волосами, с изъязвлениями, твердыми или колеблющимися, и могут варьироваться в размерах от нескольких миллиметров до нескольких сантиметров. Причины возникновения гранулематозного дерматита у собак и кошек разнообразны и многочисленны: поражения могут быть связаны с инфекционными агентами, такими как бактерии, водоросли, грибы, паразиты и простейшие, или неинфекционными агентами, такими как инородные тела; также сообщалось о идиопатических факторах. Микроскопически, узелковый и / или диффузный, гранулематозный и пиогранулематозный дерматит обычно проявляется у собак, но в меньшей степени у кошек. Он характеризуется многоочаговым узловым воспалением дермы, которое имеет тенденцию к слиянию или диффузному рисунку. Кожные «стерильные пиогранулемы / гранулемы являются идиопатическим, редким заболеванием кожи у собак. Патогенез неизвестен, но гистологическая картина воспалительного инфильтрата, исключение различных возбудителей и хорошая или отличная реакция на глюкокортикоиды и другие иммуномодулирующие препараты подтверждают, что это является иммуноопосредованное расстройство. Однако было выдвинуто предположение, что это может быть связано с иммунным ответом против постоянных эндогенных или экзогенных антигенов, таких как Leishmania sp. и / или Mycobacterium sp., вызывающие гранулематозную воспалительную реакцию.
Клинические проявления характеризуются плотными, покрытыми волосами или частично алопециальными, эритематозными папулами, узелками или бляшками. Чаще всего поражаются участки головы (главным образом, переносицы, морды и периокулярной области) и дистальных конечностей, реже - ушные раковины, глаза, туловище (боковой и спинной стороны) и брюшная полость. В большинстве случаев поражения являются множественными и без боли или зуда. Также сообщалось о возможной лимфаденопатии. Системные признаки, связанные с этим синдромом, не сообщались.
Диагностика основана на клиническом проявлении, гистопатологических данных, исключении микроорганизмов с использованием специальных методов окраски (PAS, Ziehl-Neelsen и Gram). Также в последствии гистологические срезы окрашивались специальными красками, для обнаружения таких микроорганизмов, которые невозможно увидеть при стандартном окрашивании (Leishmania spp. и Mycobacterium spp.).
Наиболее часто используемое лечение, заключается в хирургическом удалении одиночных узелков или бляшек или системных лекарств от множественных поражений, включая иммунодепрессивную дозу глюкокортикоидов и применение тетрациклина и ниацинамида или азатиоприна в случаях, когда поражения не реагируют на глюкокортикоиды. Также сообщалось, что применение антибиотиков уменьшает воспаление в случае вторичной бактериальной инфекции . Более конкретно, было показано, что комбинация тетрациклина и ниацинамида обладает синергетическим эффектом и многочисленными иммуномодулирующими свойствами, хотя механизм их действия при иммуноопосредованных заболеваниях до конца не изучен. Фактически, тогда как тетрациклин способен ингибировать выработку антител in vitro, активацию комплимента, синтез простагландинов и функцию липаз и коллагеназ, а иасинамид обладает способностью in vitro и in vivo предотвращать дегрануляцию тучных клеток, ингибировать фосфодиэстеразы и уменьшение высвобождения протеаз, их сочетание продемонстрировало способность ингибировать бластную трансформацию лимфоцитов и хемотаксис нейтрофилов и эозинофилов. Комбинация тетрациклин / ниацинамид используется в дозе 250 мг для собак весом менее 10 кг и 500 мг для собак весом более 10 кг.
Патогенный механизм роста и ослабления или клиническое разрешение не известны. Возможно, что прекращение аномального иммунологического ответа на возможный хронический стимул является основой для этого явления.
Заражение Leishmania sp. может имитировать клинические и гистопатологические данные синдром гранулемы и особенно важно исключить лейшманиоз, если он является эндемичным в этой области. При собачьем лейшманиозе узелки и / или бляшки появляются примерно в 6% кожных поражений в результате гистиоцитарной реакции против простейших и могут наблюдаться при цитологическом и / или гистологическом исследовании.
Точно так же синдром лепроидной гранулемы у собак может быть клинически и гистопатологически охарактеризован гранулематозным / пиогранулематозным дерматитом , а в некоторых случаях специальные методы окрашивания, такие как Ziehl – Neelsen, могут давать отрицательные результаты даже в присутствии микроорганизмов. В этих случаях использование ПЦР необходимо, чтобы однозначно исключить микобактериальные инфекции.
Узелковые поражения у собак являются диагностической проблемой для ветеринара. Этот вид поражения у взрослых и старых собак с лимфаденопатией или без нее должен предупреждать клинициста о неоплазии и / или иммуноопосредованных нарушениях (гистиоцитоз, лейшманиоз, атипичная микобактериальная гранулема и стерильный нодулярный дерматит). Для изучения этиологии этого кожного заболевания необходимы многопрофильные исследования в больших популяциях.
Читайте также:


