Анализ на скарлатину в хеликс
Скарлатина – это инфекционное заболевание, которое характеризуется воспалением слизистой глотки, болью в горле, лихорадкой и характерной сыпью. Вызывается бактерией – бета-гемолитическим стрептококком группы А.
Симптомы скарлатины появляются обычно спустя 1-4 дня после заражения. Заболевание чаще всего начинается внезапно и остро, наблюдаются следующие проявления:
- Лихорадка (повышение температуры тела). Температура достигает 39-40 градусов. Часто сопровождается тошнотой, рвотой.
- Увеличение и отечность нёбных миндалин.
- Боль в горле, затрудненное глотание. При этом наблюдается выраженное алое покраснение горла, отечность зева, появление на нёбе мелких красных бугорков. Язык неравномерно окрашен красным и покрыт белым налетом ("малиновый язык").
- Боли в животе, в мышцах.
- Увеличение шейных лимфатических узлов.
- Недомогание, головная боль, потеря аппетита.
- Характерная сыпь появляется на первый, реже на второй день заболевания. Сыпь представляет собой покрасневшие, грубые, сухие участки, по текстуре похожие на наждачную бумагу. Сыпь состоит из очень мелких пятнышек. Она появляется на верхней части тела, груди, подмышечных впадинах, затем распространяется по всему телу. На лице наблюдается покраснение, "горящие" щеки и губы, причем носогубный треугольник при этом остается бледным и свободным от поражений. Чаще всего поражения в виде более ярких полосок появляются в различных складках – на подмышках, на внутренней поверхности локтей, коленей, на складках шеи, в паховых складках. Сыпь обычно не вызывает боли, иногда возникает небольшой зуд.
- Сыпи и покраснение лица наблюдаются около недели. Через 4-5 дней высыпания начинают постепенно проходить, кожа при этом часто отслаивается слоями, особенно на пальцах рук и ног.
Скарлатина заразна для окружающих с первых часов заболевания и в течение 3 недель после появления первых симптомов.
Общая информация о заболевании
Скарлатина – это инфекционное заболевание, которое чаще всего встречается у детей и характеризуется воспалением слизистой глотки, болью в горле, лихорадкой и характерной сыпью.
Заболевание широко распространено, особенно среди детей от 5 до 15 лет. Оно редко встречается у детей до 2 лет, потому что матери, имеющие иммунитет к скарлатине, передают его своему ребенку. К 10 годам у 80 % детей в крови обнаруживаются защитные антитела против стрептококкового токсина. Заболевание с одинаковой частотой встречается у обоих полов.
Скарлатина также может наблюдаться у взрослых людей, хотя с возрастом чувствительность к возбудителю значительно уменьшается. Вспышки скарлатины обычно наблюдаются в осенне-зимнее время и весной, в детских коллективах – школах, детских садах.
Скарлатину вызывает бета-гемолитический стрептококк группы А. Возбудитель скарлатины устойчив во внешней среде, выдерживает кипячение в течение 15 минут, воздействие многих дезинфицирующих средств. Заражение чаще всего происходит воздушно-капельным путем (при кашле, чихании, крике, разговоре), реже бытовым путем (через полотенца, посуду, одежду, мебель, игрушки, постельное белье и др.). Переносчиком возбудителя скарлатины является только человек.
При попадании в глотку бактерии прикрепляются к слизистой и начинают вырабатывать токсин (токсин Диков, токсин сыпи), вызывающий большинство симптомов скарлатины, в том числе повышение температуры тела и характерную сыпь. В ответ на выработку токсина иммунная система человека вырабатывает антитоксические антитела. Действие токсина вызывает расширение мелких кровеносных сосудов в тканях организма, в том числе сосудов кожи и слизистых покровов. Кроме того, бактерии вызывают аллергическую реакцию организма, вызванную продуктами их жизнедеятельности.
Без лечения скарлатина может приводить к развитию различных осложнений, связанных с распространением стрептококковой инфекции по организму или с нарушениями работы иммунной системы организма.
Осложнения из-за распространения стрептококковой инфекции:
- Отит – воспаление уха.
- Синусит – воспаление придаточных пазух носа.
- Пневмония – воспаление легких.
- Менингит – воспаление оболочек головного и спинного мозга.
- Паратонзиллярный (околоминдалинный) абсцесс. Это крупный гнойник, возникающий в тканях, окружающих миндалины. Требуется хирургическое вскрытие абсцесса.
- Сепсис (заражение крови) – состояние, угрожающее жизни.
Осложнения, вызванные нарушением функционирования иммунной системы больного. При этом антитела, выработанные организмом к токсину и другим белкам стрептококка, образуют с ними комплексы, которые оседают в тканях сердца и почек, вызывая воспаление и повреждая эти органы. Кроме того, иммунная система организма может принимать собственные ткани за чужеродные. Это происходит из-за того, что белки стрептококка имеют похожую структуру с собственными тканями организма. Эти "иммунные" осложнения возникают через 2-3 недели после перенесенной и нелеченной (недолеченной) стрептококковой инфекции. К числу этих осложнений относятся:
- Острая ревматическая лихорадка (ревматизм). Это заболевание, поражающее различные органы и системы. Оно проявляется набуханием суставов и поражением сердца с развитием пороков.
- Острый гломерулонефрит – это острое, как правило, тяжело протекающее воспаление почек.
При отсутствии осложнений и применении антибиотиков прогноз заболевания благоприятный.
Кто в группе риска?
- Дети от 5 до 15 лет.
- Лица, имевшие контакт с больным скарлатиной.
- Учителя начальных классов, воспитатели детских садов, работники здравоохранения, учащиеся детских садов, школьники.
Скарлатина предполагается по характерным симптомам, внешнему виду ротовой полости и высыпаний больного. Для постановки диагноза требуется проведение лабораторных исследований. Очень важно своевременно установить диагноз, потому что от этого будет зависеть лечение того или иного заболевания.
- Общий анализ крови. В общем анализе крови обычно наблюдается значительное повышение уровня лейкоцитов.
- Мазок из зева. Данное исследование предполагает забор материала из зева, задней стенки глотки, миндалин с последующим помещением образцов в питательную среду, где бактерии начинают быстро размножаться и становятся доступными визуальной оценке. Результаты исследования доступны через 5-7 дней, что не позволяет использовать данный анализ для определения необходимости назначения антибиотиков.
- Определение ДНК возбудителя скарлатины методом полимеразной цепной реакции (ПЦР). В настоящее время существует экспресс-метод, помогающий подтвердить роль гемолитического стрептококка группы А в развитии воспаления. Для этого используется определение генетического материала стрептококка методом полимеразной цепной реакции (ПЦР). Результат готов почти мгновенно, что позволяет принять решение о необходимости назначения антибиотиков.
- Антистрептолизин-О (АСЛ-О). АСЛ-О представляет собой антитела, выработанные организмом к стрептококку. Они могут быть обнаружены в крови. Повышение их уровня в крови указывает на недавно перенесенную стрептококковую инфекцию. Обычно выполняют несколько анализов с интервалом в 2 недели, так в однократном анализе может не наблюдаться повышения. В последовательно же взятых анализах после перенесенной стрептококковой инфекции будет отмечаться нарастание количества АСЛ-О.
Объем дополнительного исследования определяется индивидуально лечащим врачом.
Лечение скарлатины состоит в приеме антибиотиков. Препаратами выбора являются пенициллины. Чрезвычайно важно пройти весь курс, назначенный врачом. Несоблюдение принципов лечения может повлечь за собой развитие осложнений у ребенка.
Больной, особенно при среднем и тяжелом течении заболевания, обычно нуждается в постельном режиме и обильном теплом питье. Для облегчения лихорадки и боли в горле могут использоваться различные лекарственные средства.
Ребенок может посещать учебное заведение спустя сутки после исчезновения лихорадки.
Снизить риск развития скарлатины помогут следующие способы:
- Обучение ребенка правилам гигиены, в частности мытью рук с мылом после прогулки, перед едой. Также ребенку следует использовать индивидуальную посуду, полотенце.
- При наличии больного скарлатиной ему следует выделить ему отдельную посуду, полотенце, игрушки. При общении со здоровыми людьми, друзьями, одноклассниками, следует прикрывать рот носовым платком или использовать специальную маску. Игрушки и одежду ребенка следует тщательно промывать в горячей мыльной воде.
Вакцины от бета-гемолитического стрептококка группы А не существует.
Можно ли определить скарлатину , не дожидаясь клинических проявлений в виде облезания кожи (ребенок 6 лет, на сегодняшний (з-и сутки заболевания) день картина немного нетипичная - сыпь похожая на крапивницу, нет резкого покраснения кожи, изначальный диагноз в конце 2-х суток ОРЗ,аденоидит (вирусно-бактериальная инфекция), сыпь видела, сочла за аллергическую. Двое суток температура выше 39, сбивала жаропонижающим. Ребенок жаловался только на боль в горле. Сегодня сыпи стало больше и более явственно проявилась на лице - нос и симметрично расходится вправо и влево до середины щек, покраснение есть, но несильное.
Показывает ли тест АСЛ-О 100% скарлатину? мазок из зева? на какой день острой клиники нужно сдать анализ? Вопрос не праздный, т.к. есть младшая дочь, которую отдали на время болезни сына бабушке - если скарлатина, то карантин 21 день?? если ОРВИ или другая бактериальная, то много меньше.
Сегодня сдали ОА крови
Гемоглобин 140
Эритроциты 5,0
Цв. показатель 0,84
Тромбоциты 281
Лейкоциты 13,9
Палочкоядерные 5
Сегментоядерные 67
Эозинофилы 5
Лимфоциты 18
Моноциты 4
СОЭ 26
Тетьи сутки без жаропонижающего, темпа в течение дня 37,5
Буду очень признательна за любые рекомендации.
Отредактировано: Lills в 14 янв 2010, 19:22
"мазок из зева?" Если мазок сделан до начала лечения антибиотиками и он отрицательный, то это говорит, что данное заболевание-не скарлатина. Если же высев из зева положительный (т. е. высевается бета-гемолитический стрептококк группы А), то это совсем не значит, что данное заболевание-скарлатина, п. ч. ребенок м. б. и носителем данного микроба и микроб может не иметь к заболеванию никакого отношения.
" на какой день острой клиники нужно сдать анализ?" Мазок из зева- в первые дни заболевания.
Насколько я поняла, врач ставит диагноз "ОРЗ,аденоидит (вирусно-бактериальная инфекция)" Почему Вы сомневаетесь в диагнозе? Тем более, что пишете, что сыпь "немного нетипичная - сыпь похожая на крапивницу, нет резкого покраснения кожи"? У ребенка был контакт с больным скарлатиной?
"Показывает ли тест АСЛ-О 100% скарлатину?" Нет, не показывает.
Повышение содержания АСЛО свидетельствует о перенесенной стрептококковой инфекции и обнаруживается не только при скарлатине, но и при хроническом тонзиллите, ангине, гломерулонефрите, фарингите, ревматизме, вызванными стрептококком. Содержание АСЛО в крови увеличивается на 7-14 день после инфицирования и снижается при выздоровлении.
Вы только подтвердили мои опасения по поводу информативности и своевременности проведения данного теста и , хотя к медицине никакого отношения я не имею, - подобные сомнения я высказывала своему педиатру). Собственно, идея про скарлатину принадлежит именно ей (когда на 3-и сутки увеличились высыпания). Носительство стрептококка еще не доказательство скарлатины (ангина, сильный тонзиллит таке могут быть обусловлены этим возбудителем). Педиатр на меня откровенно обиделась.
так как ОА кровь бактериального характера - (так, опять же, педиатр расшифровала) будем сдавать анализы и на них и опираться. Сегодня сдали АСЛ-О - отрицательно (кто-бы сомневался ), завтра сдадим мазок ПЦР на стрептококк (получается на пятые сутки) плюс посев.
Получается - жду для верности до 10 дней, затем снова АСЛ-о? Если инфекция оставит АТ, то пролечиться. или на всякий случай, сразу начать лечение? ОА крови, вроде-бы, явно свидетельствует НЕ о вирусной инфекции. как Вы полагаете? Про контакт со скарлатиной не знаю, но контакт с большим количеством детей был
Отредактировано: Lills в 16 янв 2010, 01:17
АСЛ-о (на 4-ые сутки) отрицательный
в-гемолитический стрептококк (на 5сутки ) обнаружен
При этом язык абсолютно в норме (белый плотный налет был в первые двое суток), потом постепенно сошел - сейчас обычный язык (без малиновости и гиперемии сосочков). Я думала, что язык нам отчетливо покажет - не показал. Кожа шелушиться на лице, на теле все та же сыпь (крупные мурашки одного цвета с кожей). Облезаний кожи на пальчиках, ладонях и стопах нет. Темп-ра нормальная уже двое суток.

Среди большого количества детских инфекций отдельное место занимает скарлатина, диагностика которой является сложным процессом. Болезнь по внешним симптомам схожа с ангиной и тонзиллитом, поэтому нередко первоначально выставляется неверный диагноз.
Скарлатина – что это за болезнь?
Что такое болезнь скарлатина, каковы ее основные симптомы и чем она опасна – частые вопросы мам, впервые услышавших о данном заболевании. Этим термином инфекционисты обозначают патологию бактериальной природы, возбудителем которой выступает гемолитический стрептококк группы А (распространенный тип бактерий).
Заболеванию подвержены преимущественно дети в возрасте 2–9 лет, взрослые практически не заболевают. После перенесенной инфекции формируется стойкий иммунитет. Широкое распространение болезни обусловлено тем фактом, что около 20% всех людей являются носителями стрептококка, который при определенных условиях способен спровоцировать скарлатину.
Осмотр при скарлатине
Каждый опытный педиатр четко себе представляет, как проявляется скарлатина. В связи с этим даже при подозрительных симптомах пациента сразу изолируют, направляя в инфекционное отделение. Одним из первых и главных симптомов является сыпь, поэтому при подозрении на болезнь врачи проводят тщательный осмотр кожных покровов ребенка. Однако, чтобы выставить диагноз скарлатина, диагностика должна быть проведена полностью.
Излюбленными местами локализации высыпаний при скарлатине являются:
- подмышечные впадины;
- живот;
- руки;
- лицо.
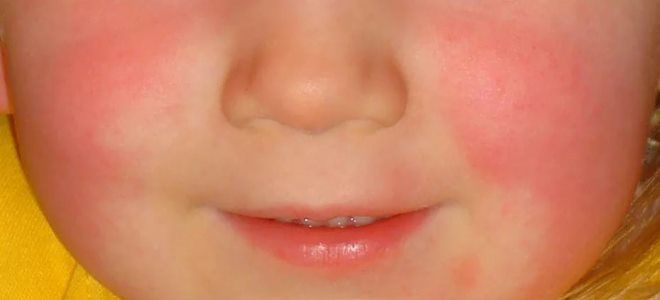
Явным признаком скарлатины является повреждение кожных покровов. При попадании стрептококка в кровь он начинает выделять специфическое вещество – эритротоксин. Это соединение воздействует на мелкие кровеносные сосуды, которые со временем лопаются, в результате чего появляется специфическая ярко-красная сыпь.
Одновременно с этим появляются и следующие симптомы, признаки скарлатины:
- повышение температуры тела до 38-40 градусов;
- резкая слабость;
- головная боль;
- тошнота;
- рвота.
Рассказывая мамам, как определить скарлатину, врачи рекомендуют изначально оценить характер сыпи и ее локализацию. Высыпания на теле появляются постепенно, первые из них фиксируются уже в конце первых суток после инфицирования. Разгар болезни приходится на 3–5-й день. К этому времени токсины уже разносятся кровью по всему организму. В результате сыпь появляется в различных частях тела. Однако при этом имеется одна особенность.
Высыпания на лице никогда не образуются в области носогубного треугольника. Эта область на фоне красного от сыпи оттенка лица выглядит бледной. Уже на 6-7-е сутки болезни кожные покровы в местах сыпи начинают шелушиться, кожа светлеет. Подобное явление указывает на угасание болезни и скорое выздоровление ребенка.
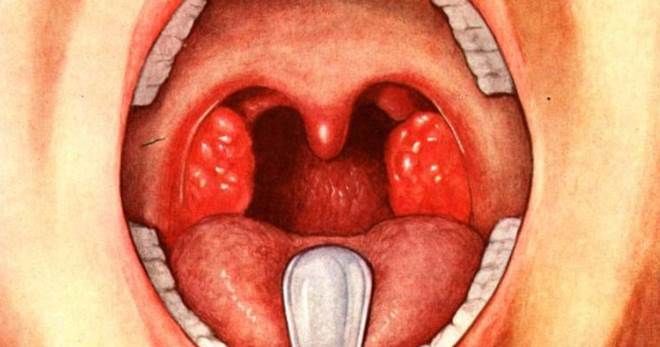
Лабораторная диагностика скарлатины
Чтобы поставить точный диагноз и начать лечение, врачи назначают лабораторное обследование, которое включает и анализ на скарлатину. Врачами проводится ряд специфических исследований, результаты которых позволяют подтвердить клиническую картину.
В большинстве случаев диагностические мероприятия включают следующие анализы для подтверждения скарлатины:
- общий анализ крови;
- биохимию крови;
- серологические исследования (исследуется антистрептолизин О в кровяном русле (АСЛО), который увеличивается на 7–14-й день и снижается при наступлении выздоровления).
Диагностика при скарлатине обязательно включает микробиологическое исследование материала из очага инфекции. Врачи осуществляют посев мазка из зева на пиогенный стрептококк, используя кровяной агар. Спустя несколько дней после посева осуществляется микроскопия полученного материала.
Выявление в питательной среде гемолитического стрептококка в высокой концентрации указывает на развитие скарлатины, диагностика которой продолжается путем исследования крови. Результаты дополняют серологией – анализ крови на антитела к скарлатине с обнаружением специфических ферментов.
Когда у ребенка предположительно выявляется скарлатина, диагностика по крови этого заболевания проводится с помощью серологических исследований. Однако и общий анализ крови отражает изменения, происходящие в организме, указывая на развитие инфекции и воспалительного процесса. Врачи нередко в качестве первого анализа используют клиническое исследование крови как самый простой и доступный из существующих методов.
При диагнозе скарлатина общий анализ крови выглядит следующим образом:
- лейкоцитоз (увеличение количества лейкоцитов в крови);
- нейтрофилия (повышение концентрации нейтрофилов);
- повышение СОЭ.
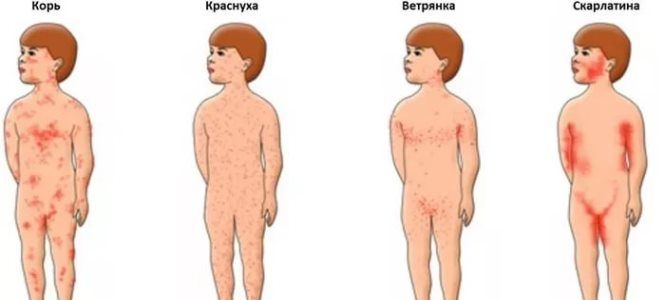
Скарлатина – дифференциальная диагностика
Большинство детских инфекционных заболеваний имеют схожую клиническую картину. В связи с этим большую актуальность в педиатрии получила дифференциальная диагностика кори, краснухи, скарлатины. Все эти заболевания характеризуются появлением высыпаний на теле, однако интенсивность и локализация элементов сыпи могут отличаться. Зная характерные особенности каждой из названных инфекций, педиатры уже при предварительном осмотре ребенка могут поставить диагноз скарлатина, диагностика которой предполагает исключение похожих болезней.
При обеих этих патологиях у пациента отмечаются повышение температуры тела, болезненные ощущения в горле, покраснения слизистой оболочки рта и горла. На нёбных миндалинах обнаруживаются налеты, лимфатические узлы увеличиваются, наблюдаются симптомы интоксикации (головная боль, слабость).
Рассказывая о том, чем отличается скарлатина от ангины, инфекционисты отмечают ряд следующих признаков:
- наличие сыпи при скарлатине, развитие рвоты;
- яркий, малиновый цвет ротоглотки при скарлатине;
- свободный от высыпаний носогубный треугольник при скарлатине.
Нередко болезнь скарлатина путается с другим заболеванием – краснухой. Эта детская инфекция протекает в легкой форме, имеет менее выраженную симптоматику. Однако, как и при скарлатине, наблюдаются высыпания по телу, которые запутывают родителей и молодых педиатров. Тут необходимо обращать внимание на локализацию первых высыпаний.
При краснухе сыпь появляется сначала на лице и шее, а затем распространяется на конечности. При этом сначала она имеет белесый оттенок, напоминает петехии, и только на второй день становится красной, похожей на сыпь при скарлатине. Высыпания длятся 3–5 дней.
Кроме сыпи, врачи рекомендуют обращать внимание на следующие характерные для краснухи симптомы:
- зуд;
- увеличение ушных и шейных лимфоузлов;
- насморк;
- чихание.
Чтобы правильно дифференцировать детские инфекционные заболевания, каждой маме необходимо знать, чем отличается скарлатина от кори. Последнее заболевание имеет менее резкое начало и по симптомам напоминает простуду. Головная боль, слабость, повышение температуры тела могут быть приняты за ОРВИ.
Существует ряд признаков, появление которых указывает на инфицирование организма корью:
- Мелкие элементы сыпи, склонные к слиянию, появляются на 4-й день болезни на лице и голове, за ушами, а затем распространяются по всему телу.
- После исчезновения сыпи на коже остаются пятнышки пигментации.
- Воспаление слизистой оболочки глаз, сопровождающееся слезотечением, светобоязнью, гнойным отделяемым.
Какие анализы сдать после скарлатины?
Из-за высокого риска осложнений анализы после скарлатины всегда должны быть составной частью эффективного лечения. Обнаружив отклонения от показателей нормы, врачи зачастую правильно устанавливают возможную патологию еще до появления первых симптомов и осложнений. Самым частым негативным последствием перенесенной скарлатины является миокардит – воспалительный процесс затрагивающий мышечную оболочку сердца.
Патология развивается на ранних этапах выздоровления и сопровождается невысокой температурой тела, потливостью, учащением пульса, слабостью, снижением артериального давления. Подобная симптоматика характерна и для ряда других заболеваний, поэтому для постановки диагноза требуется проведение биохимического анализа.
Чтобы вовремя выявить возможные осложнения, которые провоцирует скарлатина, диагностика предполагает установление концентрации специфических ферментов:
- креатинфосфокиназа (КФК);
- аспартатаминотрансфераза (АсАт);
- гидроксибутиратдегидрогиназа (ГБД).


Диагностирование Скарлатины💉 у детей в домашних условиях. "Почувствуй себя лаборантом".
К сожалению у меня недавно возникли подозрения на то, что у моего ребёнка Скарлатина. Это старинная болезнь, которой сейчас почти никто не болеет.
Не смотря на то, что в шапке данной темы тест называется экспресс-тестном на ангину. На самом деле в его названии нет слова ангина.

А применяется он для диагностики Стептококка группы А, находящегося в ротовой полости.
💉Как ребенок заболел скарлатиной💉
В первый день у нее были типичные признаки орз. Высокая температура и красное горло, в котором я потом заметила немного белых налетов. Я думала обычная болезнь, но на второй день все тело, и особенно его боковые поверхности покрылось мелкой красной сыпью. Я даже не сразу поняла, что это сыпь. Думала она просто красная от высокой температуры. Но на ярком свету я поняла, что краснота не однородна, а мелкие пятнышки.
Тут я очень испугалась. У нас участились случаи заболевания корью в области.
А потом я заметила, что язык у ребенка стал в пупырышку.

Запаниковав, я вызвала скорую. Врач скорой сообщила, что у нас либо краснуха, либо скарлатина. Но симптомы не выражены и требуется наблюдение.
Ситуация сложная, ведь краснуха это вирус, а при скарлатине требуется немедленный прием антибиотиков.
Я попросила врача рассказать какие методы диагностики существуют и она предложила приобрести в аптеке экспресс-тест на определение Стрептококка А. Дело в том, что стрептококк этой группы вызывает у детей скарлатину, ангину и другие заболевания.
А при присутствии некоторых признаков скарлатины и если тест подтвердится, можно будет сделать однозначный вывод.
Хотя, насколько я знаю, такой язык бывает только при скарлатине.
Но тест я решила купить и провести, чтобы не думать потом, что я зря даю ребенку ударную дозу антибиотиков.
💉Способ применения теста💉
Стерептотест продается в двух разных вариантах: по 2шт. в упаковке и по 5шт. Я приобрела 2шт.

- 2 шпателя для отодвигания и придерживания языка.
- Инструкция
- 2 тест-полоски
- 2 пробирки
- 2 ватных палочки на длинной ножке
- 2 реактива
Метод проведения теста подробно описан в инструкции. Требуется провести мини-лабораторную работу. Я даже засомневалась получится ли у меня.

Еще есть более наглядное изображение.

Сначала нужно взять мазок из горла. Лопаткой я придерживала язык и с нескольких попыток мне удалось заставить ребёнка открыть горло и помазала ватной палочкой по миндалинам. Конечно, с непривычки это не просто сделать.
Затем взяла пробирку и капнула сначала 4 капли одного реактива А.

Который по инструкции должен был быть розового цвета. Но почему-то был абсолютно прозрачным.

Затем 4 капли реактива В. Капать нужно с осторожностью, можно и больше вылить легко.
Затем взболтать это все и макнуть туда ватную палочку.

Палочку тщательно погрузила в жидкость, провернула там и оставила на минуту.
Затем в пробирку погрузила тест-полоску. Она выглядит прям как тест на беременность.

Результат у меня был виден почти сразу.

Стали проявляться две полоски, через 5 минут можно оценить окончательный результат.

Таким образом, нам подтвердили диагноз скарлатина.
Тест рекомендую однозначно, как простой и недорогой (дешевле анализа в Инвитро) способа узнать о наличии очень опасной бактерии в организме.
Несмотря на то что скарлатина обладает характерной клинической картиной, в некоторых случаях с целью уточнения диагноза или исключения иной патологии необходимо проведение ряда исследований. Одной из важных особенностей этого заболевания является высокий риск развития постинфекционных осложнений в виде гломерулонефрита или ревматизма. Именно из-за этого нюанса анализ при скарлатине необходимо проводить не столько для диагностики самой патологии, сколько для исключения возможных последствий.

Возбудитель скарлатины и основные признаки заболевания
К развитию скарлатины приводит внедрение в организм гемолитического стрептококка группы А. Этот же микроорганизм приводит к развитию ангины у детей старшего возраста и взрослых. В дошкольном периоде из-за особенностей иммунной системы течение инфекционного процесса проявляется в виде скарлатины в сочетании с тонзиллитом или фарингитом.
Типичными проявлениями данного заболевания являются:
Нередко заболевание начинается с клиники обычного фарингита, сыпь присоединяется только на 2–3 день. В последнее время встречаются смазанные и атипичные формы высыпаний. Через 3–4 недели после выздоровления возможно развитие аутоиммунных реакций с формированием гломерулонефрита или ревматизма (воспаление крупных суставов, повреждение клапанов сердца).

Алгоритм диагностики
В острую фазу заболевания ребенок должен сдать общий анализ крови и мочи, пройти ряд биохимических и иммунологических обследований, а также провести мазок из ротоглотки с целью высевания возбудителя. Через 3– 4 недели после окончания заболевания следует повторно сдать мочу в лабораторию, а также пройти электрокардиографию и ЭхоКГ (УЗИ сердца).
Общий анализ крови при скарлатине имеет следующие показатели:
- Повышение лейкоцитов (норма – до 9,0х10 9 ). Указывает на наличие инфекционного процесса в организме. При этом преимущественно повышаются нейтрофилы, что указывает на бактериальную природу заболевания, а не вирусную.
- Повышение СОЭ. Скорость оседания эритроцитов является неспецифическим маркером острого воспалительного процесса. При скарлатине данный показатель может колебаться от 15 до 20 мм/ч.
Следует понимать, что данные значения являются неспецифическими и могут изменяться при множестве иных инфекционных процессов бактериального характера. Таким образом, невозможно определить скарлатину по анализу крови, но в совокупности с клинической картиной данное лабораторное исследование только подтверждает имеющиеся предположения.
Остальные показатели формулы крови и общий анализ мочи при скарлатине могут не выходить за рамки нормальных значений.
Одним из высокоспецифичных исследований является забор мазка из ротоглотки с последующим его посевом на питательную среду. Подобный анализ на скарлатину позволяет не только непосредственно выявить гемолитический стрептококк, но и провести пробы на чувствительность к антибиотикам. Определение чувствительности микроба к антибиотикам крайне важно, особенно при лечении маленьких детей, поскольку все чаще встречаются резистентные ко многим препаратам штаммы микроорганизмов.
К сожалению, выращивание культуры бактерий и наблюдение за ее реакцией в ответ на добавление в питательную среду антибиотика, может занять 3 недели и более. В условиях острого инфекционного процесса невозможно ждать столь длительное время, в связи с чем первые антибактериальные препараты назначаются согласно статистическим данным эффективности лекарства против стрептококка. Только при затяжном течении мазок из зева на скарлатину и последующие пробы на чувствительность к антибиотику являются оправданными.
Данное исследование чем-то напоминает реакцию Манту. Подкожно вводится антиген гемофильного стрептококка, после чего оценивается размер образовавшегося аллергического волдыря – при его диаметре свыше 10 мм можно говорить о наличии данного микроорганизма в теле ребенка либо о его недавнем контакте с ним.
Исследование хорошо зарекомендовало себя при проведении теста на скарлатину или ангину post factum, когда после окончания заболевания приходится выяснять его причину. Подобные ситуации часто возникают при атипичных или смазанных формах заболевания, отказе родителей вести своего ребенка в лечебные учреждения или в каких-либо всевозможных экстремальных ситуациях. Также проба с аллергенами помогает при развитии осложнений, так как установление связи гломерулонефрита со стрептококковой инфекцией кардинально меняет тактику лечения.
Проведение специфических биохимических исследований крови позволяет детально оценить состояние организма и течение инфекционного процесса.
Острофазовые реакции (СРВ, сиаловые кислоты, гаптоглобин) являются неспецифическими маркерами воспалительного процесса и проводятся при подозрении на любые инфекционные или аутоиммунные заболевания. Наиболее высокой специфичностью является определение титра антистрептолизина-О (АСЛО) – антитела, вырабатываемого организмом непосредственно при контакте с гемолитическим стрептококком А. Также данный показатель повышается при развитии осложнений данного инфекционного заболевания.

Поскольку ряд людей, особенно взрослых, является носителем стрептококка, АСЛО позволяет выявить предполагаемый источник заражения в кругу семьи или детских коллективов. Положительный результат данного исследования является показанием к проведению антибиотикотерапии как у больных людей, так и у носителей инфекции.
Исключение осложнений
Развитие у детей дошкольного возраста осложнений после перенесенной скарлатины может привести к значительному ухудшению здоровья на всю оставшуюся жизнь. Так, гломерулонефрит в зависимости от агрессивности его течения способен привести к развитию хронической почечной недостаточности, которая чревата глубокой инвалидизацией вплоть до летального исхода. Развитие ревматизма, в зависимости от характера его течения, может вызвать необходимость замены клапанов сердца или привести к формированию поражения крупных суставов, центральной нервной системы.
Своевременное выявление и лечение данных патологий значительно улучшает прогноз их течения, а в некоторых случаях – вовсе останавливает дальнейшее развитие. Минимальный диагностический объем (общий анализ мочи, УЗИ почек и ЭКГ) необходимо проводить через 3–4 недели после окончания скарлатины.
Позволяет с большой долей вероятности судить о поражении почек. В общем анализе мочи существует несколько ключевых критериев, указывающих на наличие гломерулонефрита:
- Наличие белка. В норме, при соблюдении всех правил сбора мочи, белок в конечном анализе отсутствует. Некоторые источники утверждают, что его может быть буквально микроскопическое количество – до 0,033 г/л. Для гломерулонефрита характерно повышение этого показателя до 0,5 г/л и выше.
- Наличие эритроцитов, лейкоцитов и цилиндров в небольшом количестве также указывает на повреждение функционального аппарата почек.
- Снижение относительной плотности мочи развивается из-за нарушения фильтрационной функции почек.
Также при гломерулонефрите характерно развитие отеков в области лица, болезненность в пояснице с обоих сторон, усиливающаяся при легком поколачивании.
Ультра звуковое исследование проводится для подтверждения или исключения гломерулонефрита. В случае его развития при диагностике определяется повышенная эхогенность (восприимчивость к ультразвуку) ткани органа, возможно увеличение его объема. Вместе с исследованием почек проводится оценка состояния остальных органов брюшной полости. УЗИ является важным критерием дифференциальной диагностики гломерулонефрита с иными заболеваниями мочевыделительной системы – пиелонефритом, мочекаменной болезнью.
Обследование сердца является неотъемлемой частью диагностических мероприятий с целью исключения ревматизма. Поскольку данная патология практически всегда начинается с острого кардита – воспаления миокарда, данные изменения будут ярко фиксироваться при помощи ЭКГ. Кардиограмма позволяет определить проведение импульсов по сердечной мышце, оценить ее функциональное состояние. При остром постстрептококковом кардите возникает тахикардия, внеочередные единичные или множественные сокращения сердца.
ЭхоКГ позволяет оценить состояние клапанного аппарата, который часто страдает из-за аутоиммунного поражения. Наиболее часто ревматическому поражению подвергаются аортальный и митральный клапаны, что приводит к выраженному нарушению кровотока, ухудшению кровоснабжения головного мозга и застойным явлениям в легких. Следует ответить, что клинические проявления данных процессов появляются далеко не сразу, что делает ЭхоКГ крайне ценным методом диагностики ввиду раннего выявления патологии.
Дифференциальная диагностика
Поскольку основные признаки скарлатины – кожная сыпь у детей раннего возраста в сочетании с повышением температуры и интоксикацией, в первую очередь ее следует дифференцировать с иными детскими инфекциями:
- При краснухе отсутствует поражение миндалин, слизистой оболочки ротовой полости и зева. Сыпь распространяется на все участки кожи без исключения. Наблюдается выраженное увеличение лимфатических узлов.
- Корь характеризуется строгой этапность высыпаний: сначала элементы сыпи появляются на голове, потом – на туловище и только в конце – на конечностях. Помимо этого, для кори характерен выраженный конъюнктивит, который не развивается при скарлатине.
В случае аллергической природы сыпи присутствует сильный кожный зуд, но не наблюдается повышение температуры и общая слабость.
Читайте также:


