Бубонная чума у сурков
Как вы думаете - что общего у Республики Алтай с Монголией? Нет, не общая граница и не похожие ландшафты, а общий природный очаг чумы, основная площадь которого находится на стороне соседнего государства. Однако часть очага заходит на территорию Кош-Агачского района. И это – очень серьезно. В Монголии среди диких грызунов идет эпизоотия (то есть повальная заболеваемость), отзвуки которой ощущаем и мы, потому что для птиц и грызунов государственных границ не существует. Вместе с больными животными на территорию Республики Алтай 3 года назад проник высоковирулентный штамм чумного микроба, и среди животных, как и в Монголии, началась массовая заболеваемость чумой.
Между тем в Монголии почти ежегодно болеют чумой и люди. В прошлом (2015) году, например, 3 человека заболели чумой, 2 из них умерли. Жертвами чумы становились люди, которые заражались во время охоты на степных сурков, либо по неосторожности ранили пальцы, снимая шкурки со зверьков.
Чтобы люди не болели
В Республике Алтай введен запрет на сурковую охоту, 6000 человек привиты против чумы, проведена массовая дератизация населенных пунктов, весь Кош-Агачский район завален листовками по профилактике чумы, дети в школах писали сочинения по чуме. Казалось бы, и стар и млад отлично знает об опасности контактов с сурками, но… браконьерская охота на сурка продолжается! Что может остановить охотников, которые не только свою жизнь ставят на карту, но и жизни своих родственников? Смерть кого-нибудь из них?!
Из истории чумы
«Откинув полог юрты, мы заглянули внутрь. Перед глазами предстала страшная картина. Трупы мужчин и женщин в беспорядке лежали на кошмах и земляном полу. Чума обезобразила их лица, а кожа казалась черной. Запах тления проникал даже через толстый слой респиратора. Мы сделали поверхностный осмотр и описание погибших. Затем вытащили трупы наружу и произвели вскрытие. После обработали раствором лизола юрту и одежду, распылили дуст по кошмам и коврам для уничтожения блох и засыпали трупы хлорной известью. Вернувшись в лагерь, я не смог удержаться от соблазна немедленно посмотреть под микроскопом сделанные на месте мазки. Увиденное потрясло меня. казалось, вся ткань умершего состояла из чумных бацилл. Утром следующего дня половина персонала нашей экспедиции была занята неприятным, но необходимым делом сжигания трупов умерших от чумы. В условиях безлесной пустыни это мероприятие оказалось далеко не простым. Одни грузовые машины воинской части откуда-то издалека привозили дрова, другие – собранный в округе саксаул. Огромные костры горели целый день. Когда кончились дрова, выяснилось, что трупы до конца не сгорели. К вечеру подъехала цистерна с нефтью, и солдаты направили толстые шланги в недогоревшие костры. Пламя вспыхнуло с новой силой.
Чума убивает человека за несколько дней
Естественная инфицированность чумой выявлена почти у 250 видов животных. Основными носителями в природных очагах чумы являются в Евразии сурки, суслики, песчанки, полевки, пищухи, крысы. Переносчики чумы - эктопаразиты животных и человека (блохи, иксодовые и гамазовые клещи). Но всё же главную опасность для человека представляют - сурки, сезон промысла которых наступает в августе-сентябре. Кстати, монгольское название чумы "тарбагане-убучи" прямо указывает на связь болезни с сурками - тарбаганами.

Чума убивает здорового человека за несколько дней. После того как инфекция проникнет в организм, до проявления первых симптомов может пройти от нескольких часов до пары суток. При любой клинической форме чумы начало заболевания - внезапное, острое, отмечаются сильный озноб, быстрое повышение температуры до 38 - 40 °C, резкая головная боль, головокружение, раннее нарушение сознания, бессонница, бред, иногда рвота, состояние беспокойства, возбуждения.
У других больных - заторможенность, оглушенность. Быстро нарастают явления сердечно-сосудистой недостаточности. Через сутки развиваются характерные для каждой формы признаки болезни. Без своевременно начатого лечения заболевание заканчивается летально.
Одной из основных форм чумы у человека является бубонная (именно с ней Европа столкнулась в средние века) — инфекция проникает в лимфоузлы, вызывая их воспаления. Они увеличиваются, превращаясь в "бубоны" на человеческом теле. Влияет чума и на психику, проявляясь в возбуждении и бреде. Смерть наступает от сепсиса, когда инфекция попадает в кровь. Самая опасная форма чумы – легочная, когда чумной микроб передается как грипп – при кашле больного. Болезнь способна развиваться очень стремительно, хроники описывают случаи, когда люди выходили на улицу здоровыми и больше не возвращались домой, умирая тут же, у входной двери. До эпохи антибиотиков при бубонной форме 60% случаев чумы заканчивались смертью, при легочной – 99%.
Состоялась очередная санитарно-противоэпидемическая комиссия
Между тем эпидемиологов Республики Алтай беспокоит ежегодное ухудшение ситуации в природном очаге: если в 2014 году микроб чумы выделялся у 7% сурков, то в 2015 году – уже у 10,5%, а в 2016 году – у 12,5% исследованных сурков. Негласная охота на этих зверьков в Кош-Агачском районе по-прежнему продолжается. Только в мае и июне 2016 года было выявлено 6 случаев браконьрской охоты на сурка, тогда как основной промысел начинается в июле-сентябре. Обычно при охоте одним человеком добывается 4 зверька и более, а в этом году среди 8 сурков 1 зверек обязательно заражен чумой… Риск заболеть чумой у охотников сегодня очень велик! Не меньший риск у тех, кто будет разделывать добытого сурка и снимать шкурку.
И всё-таки, главное зависит от сознательности самого населения, живущего в очаге: поймет ли оно огромную реальную опасность, связанную с охотой на чумных сурков?
(c) Управление Федеральной службы по надзору в сфере защиты прав потребителей и благополучия человека по Республике Алтай, 2006—2015 г.
Сейчас 758 гостей онлайн
Адрес: 649002, Республика Алтай, г. Горно-Алтайск, проспект Коммунистический, 173
Тел.: +7 (38822) 6-43-84
Эл. почта: 
А также новые случаи заболевания в ноябре прошлого года
Нынешняя пандемия коронавируса кажется исключительным явлением в современном мире, ведь вирусного заболевания, которое бы распространилось по всей планете всего за три месяца и коснулось жизни практически всех 7 млрд людей, история не знает. Сочетание продолжительного инкубационного периода и контагиозности при отсутствии симптомов [1] называют в числе основных причин стремительного распространения вируса. Но не последнюю роль сыграла и беспрецедентная мобильность населения. Если сейчас перемещение людей (и вирусов) обеспечивают самолеты, то сто лет назад главным транспортным средством для патогенов служили пароходы и железнодорожные поезда, ускорившие сообщение естественных очагов инфекций с густонаселенными городами.
В 1910 году Китайско-Восточная железная дорога в результате стечения обстоятельств способствовала распространению одного из самых вирулентных и смертельных заболеваний — легочной чумы. Эпидемия, бушевавшая на территории Северо-Востока Китая в течение семи месяцев, унесла жизни от 60 до 100 тыс. человек, нарушила вековые традиции погребения и способствовала рождению в Китае современной эпидемиологии.
Инфекции сопровождают человечество со времен неолитической революции (10-8 тыс. лет до н. э.). Пока человек жил в небольших группах охотников-собирателей преимущественно в саванне, он мог случайно заражаться от диких животных через укусы насекомых или потребление инфицированного мяса, но низкая плотность населения служила основой профилактики эпидемий. С развитием сельского хозяйства и с ростом численности и плотности населения возросла вероятность заражения от одомашненных и диких животных, чью среду обитания человек приспосабливал для своих сельскохозяйственных нужд.

Британские власти дезинфицируют дома в Гонконге во время эпидемии чумы 1894 года. Источник: WELLCOME IMAGES
В середине 19-го века из Китая началась третья пандемия чумы, остававшаяся активной до середины 20-го века. Вспышки чумы наблюдались в провинции Юньнань с 70-х годов 18-го века, именно когда здесь начиналась активная урбанизация региона, подкрепляемая притоком мигрантов из других провинции для работы на открываемых медных рудниках. Потребовалось около века прежде чем местные вспышки приобрели характер эпидемии, охватив сначала соседние провинции, а после и прибрежные города провинции Гуандун. В 1894 году чума разразилась в Гонконге, откуда разнеслась корабельными крысами по всему миру, чему значительно поспособствовала модернизация морского торгового сообщения и переход на суда с паровой турбиной.

Карта КВЖД. Источник: forum.vgd.ru
Похожее сочетание факторов привело и к эпидемии чумы в Маньчжурии в 1910 году. Во-первых, богатый природными ресурсами регион был открыт для китайской миграции лишь во второй половине 19-го века, до этого поселение ханьцев на традиционно маньчжурской территории [2] не разрешалось. Цинское правительство таким образом надеялось хоть как-то противостоять росту российского и японского влияния в регионе, а китайские мигранты из беднейших провинций пытались найти здесь лучшую жизнь и источник дохода. Во-вторых, в 1903 году Российская империя достроила Китайско-Восточную железную дорогу, южную ветку Транссибирской магистрали, проходившую через территорию Маньчжурии. Ее строительство позволяло сократить путь из Читы во Владивосток и закрепить российские интересы в приграничном регионе. Третьим же фактором стало активное присутствие человека в эндемичных по чуме районах, то есть там, где чумная палочка обитает в природе.

Железная дорога в Маньчжурии в 1906 году. Источник: Topical Press Agency/ Getty Images.
Первые сведения о чумоподобном заболевании в Забайкалье относятся в 60-м годам 19-го века. Как правило, вспышки наблюдались осенью, но они не становились масштабными из-за низкой плотности проживания переселенцев. Местное население бурятов и монголов давно знало о болезни и ее источнике – сибирском сурке или тарбагане, добыча которого была их традиционным промыслом.
Охота на тарбагана регулировалась правилами и обычаями, которые и помогали избегать опасной инфекции. Так, сезон охоты ограничивался полутора месяцами весной и осенью; ловили только активных зверьков на открытом пространстве, так как вялость была одним из признаков заражения. Если у охотника было подозрение, что он все-таки поймал больного тарбагана, то он проявлял ответственность и самоизолировался, дабы не заразить весь клан. Легочная форма чумы – это 100% смерть, поэтому иллюзий о чудесном исцелении не было.

Станция Маньчжурия, начало 20-го века. Источник: forum.vgd.ru
Все изменилось в начале 20-го века. Оказалось, что мех тарбагана при должной окраске походит на соболиный, что определяло на него высокий спрос на крупнейших меховых рынках Европы – в Лондоне и Лейпциге. Спрос стимулировал и производство: только с 1907 по 1910 год поставки тарбагана выросли более чем в три раза — с 700 тыс. до 2.5 млн шкурок. Конечно, это потребовало и притока рабочей силы – недавних китайских крестьян из бедных провинций. Многие новоиспеченные охотники приехали из провинции Шаньдун, особенно из Чифу (современного Яньтая). Сурков они прежде не видели и тем более не слышали об опасности чумы, поэтому идея ловить ослабленных животных и разрывать их норы показалась им перспективным способом заработать.

Тарбаган — источник ценного меха и чумной палочки. Источник: University of Cambridge

Трупы чумных, собранные в окрестностях Харбина для сжигания, 1911. Источник: hahn.zenfolio.com
Первые слухи о вспышке чумы вызвали в русском сообществе Харбина легкое беспокойство. Первый же случай заражения в пригороде Фуцзядянь (傅家甸), где обитали трудовые мигранты, вызвал резкую смену настроений общественных дискуссий: от теоретических рассуждений об организации противоэпидемических мероприятий к истеричным призывам принять срочные меры.
В ноябре чума добралась до китайских кварталов уже самого Харбина, однако это были по-прежнему отдельные случаи. В декабре ситуация резко ухудшилась, поэтому и российские, и китайские власти начали применять меры. Руководство КВЖД ввело карантин на всей протяженности железной дороги и организовало обсервацию больных, а из России был отправлен специальный противочумный отряд во главе с эпидемиологом Д. К. Заболотным, который прежде участвовал в ликвидации чумы в Индии и Монголии. Он же предложил гипотезу о природном резервуаре заболевания – грызунах.

Арест предположительно зараженного чумой в Харбине зимой 1911 года. Источник: Hsu Chung-mao
Цинские власти также решили активно участвовать в ликвидации эпидемии, опасаясь, что мероприятия российской и японской администраций (Ляодунский полуостров с 1905 года управлялся Японией) подорвут и так шаткое положение в регионе. Разобраться с ситуацией отправили У Ляньдэ (伍连德), малайца китайского происхождения на цинской службе. Врач-эпидемиолог получил образование в Кэмбриджском университете и был первым в своем роде специалистом китайского происхождения.

У Ляньдэ. Источник: Hsu Chung-mao
Хотя в харбинской прессе с самого начала эпидемии природа заболевания не вызывала споров, для китайских представителей диагноз требовал подтверждения, а для этого надо было проводить вскрытие трупа, что противоречило и китайским традициям, и законам. У Ляньдэ удалось договориться о проведении аутопсии с китайским мужем умершей японки. Вскрытие подтвердило, что смерть была вызвана чумной палочкой.
Вопрос же о форме чумы – бубонной или легочной – оставался открытым, пока не стало ясно, что врачи, медсестры и санитары, работающие с больными, также подвергаются заражению. Так, и некоторые русские врачи, имеющие опыт ликвидации чумы в Индии или южных регионах России, сталкивались лишь с бубонной чумой, которую переносили блохи; по воздуху она практически не передавалась. Неэффективной оказалась и противочумная вакцина, разработанная в 1896 году учеником И. И. Мечникова — В. А. Хавкиным — во время эпидемии в Бомбее.

Из-за нехватки мест в больницах под медицинские нужды использовали гостиницы. Маньчжурия, 1911. Источник Hsu Chung-mao

Плотная ватно-марлевая повязка, усовершенствованная У Ляньдэ. Источник: twtext.com/article/1245228954442534912
Еще одной преградой для эффективной борьбы с эпидемией был запрет на сжигание трупов. По китайским законам единственный возможный способ захоронения – погребение в земле. У Ляньдэ потребовалось получить специальное разрешение цинского престола, которое было даровано 31 января 1911 года. Однако императорский эдикт не решал проблему противодействия местных китайцев – они по-прежнему пытались прятать трупы умерших в канах [3] и дворах от санитарных отрядов, но он хотя бы узаконил действия властей.

Тела жертв чумы в снегу. Источник: thinkchina.sg
Сжигали не только сами тела, но и вещи умершего, и даже целые дома. Пепел хоронили в общих могилах, которые сверху засыпали раствором извести. Санитарным отрядам приходилось раскапывать и свежие захоронения жертв чумы. Маньчжурские холода не позволяли закопать тела глубоко в землю (гробов уже давно не хватало, поэтому хоронили без них), а собаки разрывали свежие могилы и разносили еще не погибшую чумную палочку по окрестностям.

В чумном бараке. Источник: Hsu Chung-mao

Жертвы эпидемии чумы в Маньчжурии, 1910-1911. Источник: voinanet.ucoz.ru
У Ляньдэ получил признание мирового медицинского сообщества и был назначен главой Маньчжурской противочумной службы в 1912 году. В 1930-е годы он возглавил Национальную карантинную службу Китайской Республики, а в 1935 году был номинирован на Нобелевскую премию по медицине за борьбу с легочной чумой.
Природные очаги чумы в Китае существуют до сих пор и находятся в 17 провинциях. Последний случай заражения был зарегистрирован в ноябре 2019 года: пара из Внутренней Монголии, полакомилась мясом тарбагана и заразилась легочной чумой. Через несколько дней появилось сообщение о третьем зараженном во Внутренней Монголии – уже бубонной чумой от съеденного дикого зайца. А еще через две недели подтвердился четвертый, также легочный случай. На данный момент информации о смерти заразившихся нет, как и новостей о других случаях заражения. Но пишут, что прошлым летом чума бушевала среди грызунов степи Внутренней Монголии…
Для заглавной иллюстрации использован фрагмент обложки журнала La Petit Journal, 1911.
Вам понравилась наша статья? Поделитесь ею в соцсетях (достаточно кликнуть на иконку внизу страницы).
12 июля в центральную больницу Кош-Агачского района Республики Алтай привезли 10-летнего мальчугана с температурой под сорок и резкими болями в животе. Анализ показал, что у него бубонная чума. Информацию "Комсомольской правде" - Барнаул" подтвердил Роспотребнадзор .
Скорее всего, школьник подхватил страшную болезнь, съев мясо сурка. Рассказывают, что перед случившимся его дед-охотник разделывал чумного сурка на стоянке в горах. При этом официально охота на сурков в республике запрещена, так как эти животные являются основными переносчиками чумы.
Сейчас мальчик лежит в инфекционном отделении, состояние его оценивается как средней тяжести. Вместе с ним на карантин официально попали еще 17 человек, в том числе и дети дошкольного возраста. По словам сотрудницы местной больницы по имени Назикеш, все они между собой родственники, все ели сурков. Сейчас у них тоже берут анализы.
В 2014 и 2015 годах на Алтае было два подтвержденных случая заражения бубонной чумой. Жительница Кош-Агача Нурдана Маусумканова рассказала, что в селе Мухор-Тархата, откуда привезли в ЦРБ зараженного мальчика, многие люди охотятся и едят сурков:
- Мы уже привыкли слышать, что там кто-то заразился чумой. Ничего удивительного. Но сегодня (13 июля) около 18.30 к нам пришёл местный терапевт и сказал срочно поставить прививку от чумы. Нужно прийти завтра в больницу или они даже придут на дом. Врач сказала, что на карантине вроде бы уже 50 человек и инфекционное отделение переполнено.
Ольга Еремеева также проживает в этом селе и каждый год осенью ставит прививку от чумы:
- Я никогда не ем сурков именно потому, что боюсь заразиться чумой.
Не смотря на то, что местные жители не паникуют и воспринимают случившееся как обыденное событие, туристы, находящиеся сейчас в Кош-Агачском районе, весьма обеспокоены. Мы созвонились с главным инфекционистом Алтайского края Валерием Шевченко и спросили, стоит ли отдыхающим опасаться чумы.
- Основные переносчики чумы в Кош-Агачском районе – это сурки. Поэтому туристы должны помнить, что контактировать с этими животными, разделывать их и употреблять в пищу опасно для жизни! Если вы просто посещаете территорию Кош-Агачского района, любуетесь природой - никакой опасности нет.
Валерий Владимирович советует также быть внимательным к пище, которой могут угостить в опасном районе:
- Даже из соображений обычной профилактики других инфекций!
Важно!
По данным Роспотребнадзора, в Республике Алтай введен запрет на сурковую охоту, 6000 человек привиты против чумы, проведена массовая дератизация населенных пунктов, весь Кош-Агачский район завален листовками по профилактике чумы, дети в школах писали сочинения о чуме. Казалось бы, и стар и млад отлично знает об опасности контактов с сурками, но… браконьерская охота на сурка продолжается!
Кстати
Как сейчас лечат эту заразу?
Чума трижды черной волной накрывала человечество. Первая случилась во второй половине 6 века нашей эры, затем в середине 16 века — печально известная Черная смерть, которая выкосила две трети населения Европы . Последняя волна началась в Китае во второй половине 19 века и унесли миллионы жизней в Азии .
И до сих пор бубонную чуму (так ее назвали за то, что при развитии болезни распухают лимфоузлы - появляются бубоны) не удалось победить окончательно и бесповоротно. Эта инфекция периодически вспыхивает в разных точках земного шара — то на Мадагаскаре , то в Киргизии . Теперь вот на Алтае. Не положит ли этот случай начало новой эпидемии черной смерти? Ведь уже известно, что заболевший ребенок контактировал почти с двумя десятками человек, которые уже срочно помещены в изолятор.
- Вот только не надо чуму демонизировать, - предупреждает главный инфекционист Минздрава РФ Владимир Никифоров. - Наш страх — всего лишь наследие Средневековья, когда об этой инфекции ничего не знали. Сегодня же чума хорошо лечится, причем самыми обычными антибиотиками. Это бактериальная инфекция, против которой имеются антибиотики. При адекватной и грамотной терапии наступает полное выздоровление.
В мире огромное количество природных очагов чумы — это и Мадагаскар, и Африка , среди российских очагов Дальний Восток и тот же Алтай. Инфекцию вызывают бактерии, которые паразитируют на крысах, сусликах, сурках. Как раз в регионе, где заболел ребенок, были зарегистрированы случаи чумы у сурков.
Самое главное — вовремя диагностировать бубонную чуму, пока она не перешла в легочную форму, а это может случиться и в течение суток. Если это произошло, то больной становится заразным для окружающих. Бубонная форма чумы, которую пока и диагностировали у ребенка, передается лишь от животного к человеку.
- Нет никаких и трудностей с диагностикой бубонной чумы, - уверен Владимир Никифоров . - Все врачи прекрасно осведомлены о симптомах особо опасных инфекций. Для подтверждения этого диагноза необходим лабораторный бактериологический анализ. Терапия чумы давно отработана, так что не надо никакой паники, эпидемия нам не грозит. Ничего экстраординарного пока не происходит. Раз есть природные очаги инфекции — значит, периодически будут и случаи инфицирования. Хотя я и не припомню, когда в России последний раз была чума.
Сегодня существует вакцина против бубонной чумы, но, по словам главного инфекциониста, она не стопроцентно эффективная. Да и применяют ее по эпидпоказаниям (то есть в районах, где часто бывают случаи инфекции) и лишь среди взрослых, занятых промыслом, связанным с охотой, обработкой шкур диких животных.
10-летнему мальчику в Республике Алтай медики поставили диагноз "бубонная чума". Населению в срочном порядке делают прививки . Это та самая болезнь, которую в Средневековье называли чёрной смертью. В XIV веке во время эпидемии она всего за два десятилетия выкосила 60 млн человек в Европе, Азии и Северной Африке.
— Сейчас такое вряд ли может повториться, — говорит врач-инфекционист София Русанова. — Да, э то заболевание относится к группе особо опасных и карантинных. Но бубонная форма достаточно хорошо поддаётся антибактериальной терапии. Если соблюдать все необходимые меры (это изоляция больного, наблюдение за людьми, которые с ним контактировали, другие карантинные мероприятия), то всё будет нормально, ребёнок выздоровеет и опасности для общества тоже не будет.
По словам инфекциониста, теоретически при очень тесном контакте с мальчиком люди могут заразиться.
— Практически же это невозможно, — говорит София Русанова. — Но родственников всё равно нужно проверить, чтобы просто исключить все риски.
Сейчас медики устанавливают, с кем именно общался заболевший мальчик. По предварительным данным, это 17 человек. Всех их госпитализируют, чтобы проверить на заражение.
Как передаётся болезнь
Инфекцию переносят бактерии Yersinia pestis. Они живут в основном в организме блох, сами блохи — на крысах. Бывает, что опасные блохи с крыс переходят на человека и заражают его. Укус крысы также может занести инфекцию в организм человека, равно как и укус другого заражённого животного.
Мальчик из Республики Алтай заразился, когда помогал дедушке разделывать сурка после охоты. Ребёнок порезался, и так в его кровь попала заражённая бубонной чумой кровь сурка.
Одна из главных опасностей бубонной чумы: если будет осложнение в виде пневмонии, разовьётся лёгочная форма чумы. Тогда она уже будет передаваться не только через кровь. Заболеть могут все, кто просто близко подойдёт к инфицированному (воздушно-капельный путь передачи инфекции). Сейчас у мальчика из Алтая такой формы болезни нет (если судить по данным, которые попали в СМИ).
Средневековая медицина оказалась бессильна перед бубонной чумой, потому что не располагала антибиотиками. И заражение происходило в том числе через лёгочную форму. Сейчас болезнь обычно успешно лечат антибиотиками "Т етрациклин" и "Стрептомицин".
Симптомы
При заражении бубонной чумой инкубационный период длится 2—3 дня. Затем поднимается температура, лимфатические узлы воспаляются и превращаются в "бубоны" — огромные болезненные шишки, может быть тошнота и рвота. Для больных характерно "чумное лицо" (сосуды на лице переполняются кровью, глаза краснеют) и "меловой язык" (с густым белым налётом).
Если заражение произошло через укус блохи, место укуса превращается в красное пятнышко, а потом — в пустулу, которая заполнена гноем и кровью. Когда пустула лопается, на её месте появляется язва.
Меры безопасности
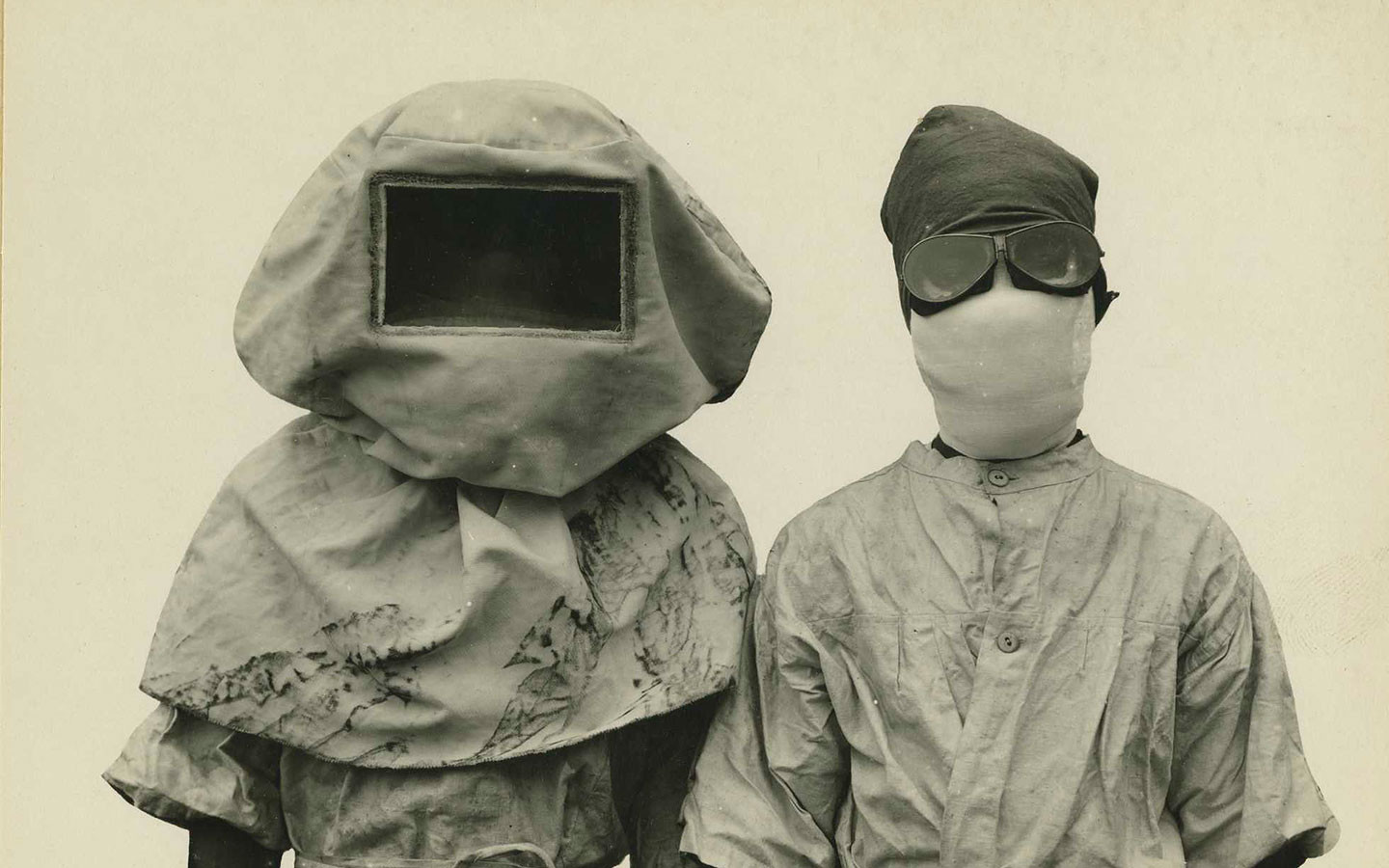
Обязательное требование при лечении болезни — полная изоляция больного от остальных людей. Медики подходят к нему в специальных противочумных костюмах (такая одежда используется и при других опасных инфекциях — например, оспе). Спецодежда должна быть в инфекционных отделениях больниц и в машинах скорой помощи (инфекционные бригады).
Кстати, чума — даже если её нет — обходится бюджету России примерно в 1,5 млн рублей в год. По информации с портала госзакупок, в 2015 году на закупку противочумных костюмов медучреждения потратили 1,4 млн рублей. С начала 2016 года были опубликованы аналогичные тендеры на общую сумму 800 млн рублей.
Нередко в населённом пункте, где проживают заболевшие, объявляется карантин. Минздрав Республики Алтай оперативно не ответил на запрос Лайфа, будет ли приниматься такая экстренная мера.
Ранее в министерстве сообщили, что в республике принимаются меры по профилактике чумы. Медработники регулярно проходят необходимое обучение, ведётся вакцинация населения.
Случаи заражения бубонной чумой в России и мире сейчас редки — но они бывают. И карантин оказывается нужен не всегда.
Последние случаи
28 июня 2016 года в Республике Алтай состоялось заседание Правительственной комиссии по охране здоровья граждан. И там было озвучено, что "на протяжении последних двух лет зарегистрировано два единичных случая заболевания чумой среди жителей Кош-Агачского района". Причём оба заболевших заразились, разделывая сурков.
О других случаях заражения бубонной чумой в России в последнее время не сообщалось. При этом как раз на Алтае проходила информационная кампания о необходимости привиться от чумы — потому что эпидемия началась с грызунов.
В 2015 году глава Республики Алтай Александр Бердников даже подписал постановление, запрещающее охотиться на сурков, — для профилактики эпидемии среди людей.
Октябрь 2015 года. В американском штате Орегон медики поставили диагноз "бубонная чума" 16-летней девушке. Предполагалось, что её заразила блоха, когда девушка охотилась в лесу. Американка почувствовала недомогание и сразу же обратилась к врачу. После курса антибиотиков её жизни уже ничего не угрожало.
Август 2015 года. В американском штате Калифорния у 12-летнего ребёнка диагностировали бубонную чуму. Возможная причина: мальчик во время прогулки кормил белок, а те могли быть заражены. После этого случая посетителей парка попросили быть осторожными с грызунами.
Август 2013 года. В Киргизии от бубонной чумы умер 15-летний подросток. Как выяснилось, инфекцию он подхватил, когда ел шашлык из мяса сурка. Через неделю после этого его доставили в больницу в тяжёлом состоянии. Врачи не смогли поставить правильный диагноз, несмотря на то что были характерные проявления болезни. В результате мальчик умер в больнице.
После этого в нескольких населённых пунктах Киргизии был объявлен карантин. Все жители прошли обследование, а 162 человека, которые контактировали с мальчиками, были изолированы. Но больше никто чумой не заразился.
Июнь 2012 года. Житель американского штата Орегон заразился чумой, пытаясь вытащить мышь из пасти кота. Мужчина шёл по улице и увидел, как бездомный кот напал на мышь. Мужчина попытался вытащить грызуна из кошачьей пасти, а мышь в это время укусила его за палец. Через несколько дней у него началась лихорадка, воспалились паховые лимфоузлы. Его срочно госпитализировали, при этом врачи назначили антибиотики не только ему, но и его родственникам. Кстати, тот самый бездомный кот долгие годы до этого жил во дворе заразившегося мужчины.
Читайте также:


