Чем лечит рожистый стрептококк
Портал MedAboutMe выяснял причины инфекции, симптомы болезни и меры профилактики при заболевании.
Что такое стрептококк
Стрептококк впервые обнаружили ученые в разных точках планеты. В 1874 г. о нем рассказал врач-австриец Т. Бильрот, обнаружив бактерий в ранах больного человека и в очаге рожистого воспаления. В 1879 г. знаменитый французский исследователь Л. Пастер выделил его в гнойных поражениях. В 1881 г. английский хирург А. Огстон также нашел стрептококковую инфекцию в месте гнойных очагов.
Согласно классификации Р. Лэнсфилд, стрептококки подразделяются по группам: от группы A до группы O.
Стрептококк группы A — один из самых распространенных, его колонии успешно функционируют на кожных покровах и слизистых оболочках людей. Пути передачи его — воздушно-капельный, контактный, через продукты, зараженные инфекцией. Рожистое воспаление вызывается стрептококком именно этой группы.
Как действует стрептококк, провоцируя развитие рожи? Путешествуя по сосудам дермы и лимфатическим капиллярам, он активно размножается, затем формирует очаг инфекции, где развивается воспаление серозно-геморрагического типа. Данный микроорганизм в процессе размножения выделяет ядовитые продукты, на что зараженные ткани реагируют признаками интоксикации. В месте воспаления имеются поврежденные сосуды кожи, которые можно заметить по точечным кровоизлияниям. Как вариант, в затронутом участке возникают гнойные полости, или же развивается омертвение кожных покровов.
Рожа или рожистое воспаление

Рожа или рожистое воспаление имеет инфекционную природу. Это острое заболевание, при котором наблюдается локальное поражение кожи, и подвержены ему в основном женщины и пожилые люди.
Рожа — заболевание давнее, знакомое еще таким именитым целителям древности, как Гиппократ и Гален. Описали болезнь впервые в XIX в. хирурги И. Пирогов и И. Земмельвейс.
Возникает рожистое воспаление чаще всего из-за деятельности стрептококковой инфекции, которая распространяется от больного человека либо носителя стрептококка. Болезнетворный микроорганизм проникает в кожу, когда на поверхности имеется микротравма и загрязненность — это может быть царапина, трещинка, расчес, грибковое поражение кожного покрова. Инфекция разворачивается в полную силу при условии, что иммунная система организма неспособна дать отпор.
Частая повторяемость рожи может привести к вторичному элефантиазу (слоновости) — редкому заболеванию, возникающему по причине застоя лимфы (следствие рожи). Также среди осложнений после рожи часты сепсис, почечная недостаточность, пневмония. Симптомы болезни при слоновости: увеличенные размеры конечности из-за патологического разрастания подкожной клетчатки и кожи, множественные бородавки и язвы на больной конечности.
Рецидивирующая способность рожи указывает на то, что иммунитет против этого заболевания не вырабатывается, а даже наоборот: может повыситься восприимчивость к стрептококковой инфекции.
Симптомы болезни при рожистом воспалении
Чаще всего рожа затрагивает кожу лица: спинку носа, края носовых отверстий, щеки, углы рта, волосистую часть головы.
От момента проникновения инфекции до развития симптомов болезни может пройти несколько часов или 2-3 суток, а затем заболевание вспыхивает остро, с сильным ознобом и высокой температурой. Этим признакам сопутствуют разбитость, слабость, болезненность мышц, головные боли с тошнотой и рвотой.
Рожистое воспаление начинается с зуда, жжения, в течение суток ощущается боль и жар в месте поражения. Затем назревает пятно красного цвета с тенденцией к постепенному разрастанию. Участок, где гнездится инфекция, отличается болезненностью, красноватым цветом, отчетливыми и неровными краями, небольшим возвышением. Не исключено появление пузырей с различным содержимым (кровь, гной, прозрачная жидкость). Когда пузырьки лопаются, то жидкость высыхает, образуя корки. На фоне красного пятна изредка возникают точечные кровоизлияния. Если стрептококк затронул губы, веки, половые органы или пальцы, в этих местах зарождается сильный отек.
Рожа не сходит в течение недели-двух, примерно столько же длится и лихорадочный период (в зависимости от тяжести заболевания).
Профилактика и лечение рожи

Профилактика заболевания состоит в следовании правилам личной гигиены, своевременном лечении грибковых заболеваний кожи.
Рожа — явление не заразное, но требует антибиотикотерапии, основанной, как правило, на препаратах пенициллиновой группы. Длительность лечения зависит от анамнеза больного, сложности заболевания, наличия рецидивов и т. д. Если болезнь принимает острый характер, то показан постельный режим с приемом витаминов, обильным питьем. Разрешается принимать жаропонижающие средства, если температура выше 39°C. При тяжелом течении инфекции больного могут госпитализировать, особенно если имеются сопутствующие серьезные заболевания.
Специфическая же профилактика — вакцинация — не предусмотрена.
Белые пузыри гнойного характера очень часто являются симптомами стрептококковой инфекции, которая часто появляется в органах желудочно-кишечного тракта, дыхательных путях, горле и на коже. Бактерии данного вида также распространены на половых органах женщин. Кроме того, стрептококки могут стать причиной появления ревматизма и воспаления почек.
Что такое стрептококк
Небольшое количество патогенных микроорганизмов является частью микрофлоры организма человека. Если иммунная система человека теряет способность контролировать число болезнетворных бактерий, они начинают активно размножаться и проникать в кровь, сердце, мозг, нос, мочеполовую систему. Чтобы этого не допустить, необходимо знать, что такое стрептококк, как он передается и способы его лечения. Как правило, в месте внедрения бактерии в организме развивается серозный очаг воспаления с омертвением тканей.
Стрептококки (streptococcus) – это патогенные микроорганизмы яйцеподобной или шарообразной формы, которые живут у человека и животных в пищеварительном тракте и дыхательных путях. Бактерии могут находиться на коже, их преобладающее число оседает в ротовой полости, носу, толстом кишечнике, горле, во влагалище женщины и уретре мужского органа. Данные анаэробные паразиты часто существуют на поверхности грибов, растений. Источником инфекции выступает больной человек, возможно бессимптомное носительство.
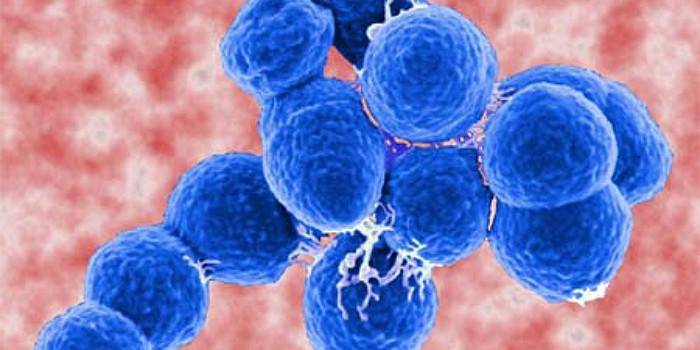
Стрептококковая инфекция считается условно-патогенной микрофлорой, которая всегда есть в организме человека. Она не несет опасности, т.к. ее пребывание контролирует иммунитет. Хотя стоит человеку немного ослабеть (гиповитаминоз, стресс, переохлаждение), и бактерии активно начинают размножаться, выделять в организм яд и провоцировать различные заболевания. Всего известно 100 видов стрептококков. Для удобства, в зависимости от типа гемолиза эритроцитов, данный род бактерий разделили на 3 основные группы (по классификации Брауна):
- Бета-стрептококки (β). Вызывают полный гемолиз, являются патогенными бактериями. Самым коварным считается бета-гемолитический стрептококк группы А.
- Зеленящие или альфа-стрептококки (α). Вызывают неполный гемолиз.
- Гамма-стрептококки (γ). Негемолитические бактерии.
Причины заболевания
Условия, в результате которых человек заболевает стрептококковыми болезнями, состоят из двух частей – ослабленный иммунитет и контакт с возбудителем инфекции. Часто паразит попадает в организм через дыхательные пути. В месте внедрения стрептококковой инфекции возникает воспалительный очаг гнойного характера. Иногда может наблюдаться некротическое явление. Токсины, которые выделяют стрептококк, провоцируют повышение температуры, головную боль. Распространенными патологическими состояниями, при которых инфекция атакует больного, являются:
- ОРВИ, ОРЗ;
- переохлаждение организма;
- грипп;
- туберкулез;
- тонзиллит;
- ВИЧ;
- травмирование слизистых оболочек носовой и ротовой полости;
- сахарный диабет;
- заболевания эндокринной системы.
Как передается стрептококк
Патогенез стрептококковой инфекции определяется сочетанием аллергического, токсического и инфекционного синдромов. Причиной появления недуга является контакт с больным человеком. Проникновение в организм часто происходит через слизистую дыхательных путей, заражение еще возможно через пупочную ранку у новорожденных и через поврежденную кожу. Передаваться стрептококковая инфекция может следующими путями:
- Воздушно-пылевой. Пребывание в сильно запыленных помещениях увеличивает риск проникновения бактерий.
- Воздушно-капельный. Заражение стрептококком возрастает во время простудных заболеваний, когда концентрация вирусов существенно увеличивается.
- Медицинским. Стрептококковая инфекция может попасть при стоматологическом или хирургическом вмешательстве непродезинфицированными инструментами. Заражение новорожденных часто происходит таким путем.
- Половым. Инфицирование совершается при интимной близости с носителем стрептококка.
- Алиментарным (фекально-оральным). Заражение происходит при несоблюдении правил личной гигиены.
- Контактно-бытовым. Инфекция проникает в организм, если использовать вместе с болеющим человеком предметы личной гигиены, посуду, кухонные принадлежности.
Симптомы стрептококка
Распространение инфекции способно произойти на любом участке тела. Стрептококк выделяет ферменты, которые способствуют проникновению бактерий. При этом клинические симптомы разнообразны, признаки болезни зависят от органа, который поражает патогенный организм, состояния здоровья, возраста, иммунной системы человека. Общими симптомами заболевания могут быть:
- увеличение лимфатических узлов;
- озноб;
- образование гнойного налета на миндалинах;
- боль в органах мочеполовой системы;
- недомогание, общая слабость;
- высокая температура тела;
- зуд, покраснение кожи;
- появление пузырьков;
- кашель, затрудненное дыхание, чиханье;
- головокружение;
- бессонница;
- обезвоживание организма;
- тошнота, отсутствие аппетита, диарея, рвота.
Стрептококковая инфекция часто провоцирует появление следующих заболеваний:
- холецистита;
- острой инфекционной скарлатины;
- инфекционного эндокардита;
- ринита, синусита, гайморита, гнойного отита, этмоидита, сфеноидита, фронтита, хронического тонзиллита;
- бронхита, ларингита, ангины, трахеита, фарингита, пневмонии.
Стрептококк – это гнойная бактериальная инфекция, которая может вызывать воспаление горла: тонзиллит, ангину, фарингит. Причиной развития недугов является снижение иммунитета. Ребенок чаще чем взрослый подвержен болезням горла. У детей самой распространенной является ангина, вызванная бактерией пиогенес. После поражения миндалин стрептококковая инфекция проникает в кровь, что вызывает сепсис. Перед тем, как лечить стрептококк в горле, нужно посетить врача и сдать анализы. Симптомами присутствия стрептококковой инфекции при фарингите являются:
- небольшое повышение температуры;
- воспаление слизистой горла, язычка;
- кашель;
- першение, боль.

Признаки наличия бактерии при ангине:
- воспаление миндалин;
- общая интоксикация (слабость, головная боль, тошнота, утомляемость);
- боль в горле;
- появление гнойничков, некротических очагов;
- высокая температура.
Стрептококковая инфекция при скарлатине проявляется:
- малиновостью языка;
- кожными поражениями;
- появлением специфичных пятен на языке.
На слизистой оболочке влагалища есть огромное количество микроорганизмов и грибков. Пока иммунитет микрофлоры находится в равновесии, активный рост патогенных бактерий не происходит. Инфекция может начать размножаться из-за гормонального дисбаланса, механического повреждения слизистой оболочки влагалища, злоупотребления антибиотиками, несоблюдения правил личной гигиены. Стрептококк во влагалище может появиться в результате незащищенного полового контакта, эндокринного заболевания, контактного дерматита. Основные симптомы стрептококка во влагалище:
- жжение и зуд половых органов;
- изменение цвета, количества, запаха выделений;
- повышение температуры;
- боль во время полового акта;
- частички крови в выделении;
- выделения с примесью гноя;
- нарушение мочеиспускания.
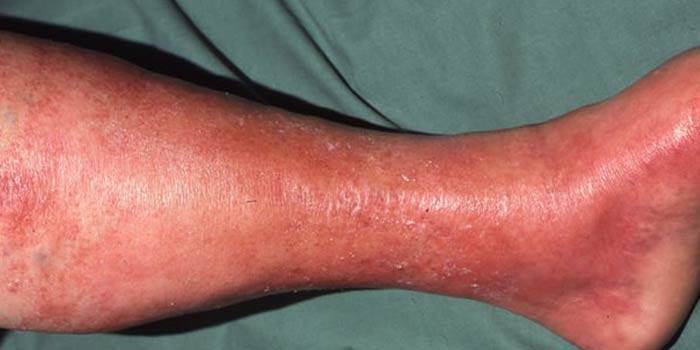
Рожа – это заболевание, которое появляется вследствие размножения патогенных стрептококков на коже. К специфическим проявлениям при стрептококковой инфекции первичной рожи можно отнести воспалительные поражения кожных покровов, имеющие четкие границы и яркую окраску. Исходя из степени тяжести болезни, на коже могут возникнуть пузыри, легкое покраснение или кровоизлияния. Стрептококк на коже часто затрагивает нижние конечности. Синдром скарлатины, вызванный инфекцией, чаще встречается у детей старше 5 лет. Кроме того, основными симптомами болезней кожи являются:
- озноб и общая слабость;
- ярко-малиновый цвет пораженных участков;
- гнойные воспаления;
- повышение температуры;
- пузырьки с жидкостью;
- развитие мышечной боли.
Слизистые носовой полости часто являются любимым местом обитания бактерий стрептококка. Самым распространенным считается зеленящий вириданс. Свое название он получил из-за способности окрашивать питательную кровяную среду в зеленый цвет. В норме количество этого микроорганизма может достигать 50% от содержания всех бактерий, заселяющих полость носа. Часто стрептококк в носу проникает в лобные и гайморовы пазухи. Вследствие воспалительного процесса в них развивается давление, сопровождаемое болью. Для стрептококковой инфекции характерно:
- заложенность носа;
- боли в проекции пазух, которые усиливаются при наклонах;
- лихорадка;
- плохое самочувствие (ломота, головные боли, слабость).
Диагностика
Анализ на стрептококк, как правило, включает следующие материалы: мазки с гнойных очагов, взятые из уретры мужчины или влагалища женщины (при инфекции мочеполовой системы), ротоглотки (во время заболеваний дыхательных путей); мокрота из носа, соскобы поверхности кожи. Для уточнения диагноза стрептококковой инфекции может применяться метод посева с определением чувствительности к антибиотикам. Кроме того, во время недугов, связанных со стрептококком, могут быть использованы следующие методы обследования организма:
- УЗИ внутренних органов;
- биохимический и общий анализ крови, мочи;
- электрокардиография;
- бактериологический посев мокроты;
- рентгенография легких.
Еще нужна дифференциальная диагностика, чтобы вовремя отличить стрептококковую инфекцию от:
- дифтерии;
- инфекционного мононуклеоза;
- кори;
- краснухи;
- бактериального эндокардита;
- экземы;
- дерматита.
Лечение стрептококковой инфекции
Многих пациентов часто интересует вопрос о том, как избавиться от стрептококка в организме. Как правило, лечение проводится антибиотиками, но нельзя самостоятельно заниматься подбором препаратов, т.к. это может вызвать негативные последствия для организма. В зависимости от формы стрептококковой инфекции, назначают лечение следующие специалисты: терапевт, педиатр, дерматолог, гинеколог, хирург, уролог, пульмонолог. После обследования и сдачи всех необходимых анализов, врач расскажет, чем лечить стрептококк и назначит комплексную терапию.
Как правило, лечение стрептококка состоит из нескольких этапов:
- использование антибактериальных средств у взрослых (больным скарлатиной, гнойным менингитом, острым тонзиллитом часто назначают препараты пенициллина: Спирамицин, Азитромицин, Амоксициллин, Цефиксим, Ампициллин);
- укрепление иммунитета при стрептококковой инфекции с помощью иммуностимуляторов ( Имудон, Иммунал, ИРС-19, Лизобакт);
- восстановление микрофлоры кишечника требуется после лечения антибиотиками (пробиотики: Линекс, Бифидумбактерин, Аципол);
- детоксикация организма (надо пить много жидкости, полоскать ротоглотку раствором фурациллина и принимать сорбенты: Атоксил, Энтеросгель);
- симптоматическая терапия (при тошноте: Мотилиум; от заложенности носа: Фармазолин; в горло можно Биопарокс, Хлоргексидин, Гексорал; в гинекологии можно использовать Клотримазол);
- антигистаминные препараты при стрептококковой инфекции назначаются детям, если у них есть аллергия на антибактериальные препараты (Кларитин, Цетрин);
- при одновременном появлении других болезней, проводится их лечение;
- можно вылечить стрептококковую инфекцию народными средствами, но лишь совместно с медикаментозной терапией.
Профилактика
Чтобы не допустить возникновения осложнений стрептококковой инфекции, необходимо бороться с вирусами при помощи лекарственных препаратов и своевременно проводить следующие профилактические меры:
- делать дома влажную уборку, не меньше 2 раз за неделю;
- надо больше двигаться, закаляться, заниматься спортом;
- соблюдать правила гигиены (мыть руки, чистить зубы);
- часто проветривать помещение;
- вовремя посещать врача;
- избегать мест скопления людей (распространение скарлатины часто происходит в детских садах и школах);
- соблюдать правила профилактики ОРВИ;
- не использовать посуду, белье на нескольких человек;
- избегать стрессов.
Рожа или рожистое воспаление – острое инфекционное заболевание нередко с рецидивирующим хроническим течением, общей интоксикацией организма и воспалительным поражением мягких тканей кожи токсического характера.
Причины Рожы
Возбудител ем рожи является бета-гемолитический стрептококк группы А (различные серовары Streptococcuspyogenes ). Стрептококки широко распространены в природе, устойчив ы во внешией среде вне организма человека, хорошо перенос я т высушивание и низкую температуру, погиба ю т при нагревании до 56 ° С в течение 30 мин. Источником заболевания является больной и /или носитель стрептококка . Контагиозность (заразность) незначительная. Заболевание регистрируется в виде отдельных случаев.Заражение происходит в основном при нарушении целост ност и кожи даже через незначительные микротравмы загрязненными предметами, инструментами или руками. Возможно также аутозаражение из хронических очагов стрептококковой инфекции за счет гематогенного распространения стрептококка в кожу из зева (например, у больных с хроническим тонзиллитом).
Стрептококки и их токсины в месте внедрения вызывают развитие воспалительного процесса не гнойного характера, который проявляется отеком, эритемой, клеточной инфильтрацией кожи и подкожной клетчатки. При этом отмечается ломкость кровеносных сосудов, проявляющаяся точечными кровоизлияниями. В региональных лимфатических сосудах развивается серозное или серозно-геморрагическое воспаление.
Решающее значение в развитии первичной рожи и в возникновении ее рецидивов имеет состояние реактивности организма, аллергическая перестройка и сенсибилизация кожи к гемолитическому стрептококку, обострение хронических заболеваний. Снижение общей резистентности организма способствует присоединению сопутствующей микробной флоры, прогрессированию процесса, развитию осложнений. В патогенезе заболевания у пациентов, перенесших первичную и особенно повторную и рецидивирующую рожу, важную роль играет хроническая стафилококковая инфекция, вызванная золотистым стафилококком ( St . aureus ). Нередко в развитии повторных рецидивов основную роль играет именно золотистый стафилококк, особенно в случаях присоединения гнойной инфекции в очагах воспаления, что необходимо учитывать при назначении лечения. Воспалительный процесс может развиться на любом участке тела, но обычно локализуется на лице (первичная рожа) и голенях (рецидивирующая).
Инкубационный период составляет от 2-3 до 5 дней. Начало болезни острое, внезапное, без всяких предвестников. Пациенты обычно могут назвать не только день, но и час начала заболевания. В начале заболевания доминируют симптомы общей интоксикации: головная боль, потрясающий озноб, от которого не спасают теплая одежда и несколько одеял, общая ломота в теле, костях и суставах, тошнота, возможна рвота, сухость кожи, жажда. Стремительно повышается температура тела до 39-40 ° С . Уже в первые 6-12 часов болезни появляется сначала жжение и боль распирающего характера на ограниченном участке кожи, а затем – покраснение (эритема) и отек в месте воспаления. Эритема имеет ярко-красный или багровый цвет. При локализации очага на нижних конечностях первоначальные проявления могут напоминать флебит (воспаление вен), при котором, однако, столь выраженные симптомы общей интоксикации отсутствуют. Пораженный участок четко отделен от здоровой кожи возвышенным резко болезненным валиком. Кожа в области очага горячая на ощупь, напряжена. Очень быстро за счет сопутствующего поражения лимфатической системы (лимфангоит, лимфаденит) развивается общий отек голени и бедра или лица. По характеру местных проявлений выделяют эритематозную, буллезную, эритематозно-геморрагическую и буллезно-геморрагическую формы. Рожа может быть первичной и рецидивирующей, локализованной и распространенной, протекать в легкой или тяжелой форме.
Обратное развитие местного процесса отстает от нормализации температуры и исчезновения симптомов общей интоксикации. Продолжительность лихорадочного периода обычно составляет от 3 до 7 дней в зависимости от сроков начала лечения. Местные проявления держатся не менее 10-14 дней, нередко – 3-4 недели. К остаточным проявлениям рожи относятся пигментация, шелушение, наличие сухих корок, пастозность кожи. Возможны осложнения в виде трофических язв и стойкого лимфостаза с последующим развитием слоновости.
Особенно опасно возникновение рожи у новорожденных и детей первого года жизни. У новорожденных рожа чаще локализуется в области пупка. В течение 1-2 суток процесс распространяется на нижние конечности, ягодицы, спину и захватывает все туловище. Быстро нарастает лихорадка, интоксикация, могут быть судороги, нередко возникает сепсис. Летальность крайне высокая. Столь же опасна рожа и для детей грудного возраста.
Различают ранние рецидивы рожи (до 6 месяцев) и поздние (свыше 6 месяцев). Развитию их часто способствуют сопутствующие заболевания. Наибольшее значение имеют хронические воспалительные очаги бактериальных инфекций , заболевания лимфатических и кровеносных сосудов нижних конечностей (флебит, тромбофлебит, варикозное расширение вен); заболевания с выраженным аллергическим компонентом (бронхиальная астма, аллергический ринит), заболевания кожи (микозы, периферические язвы). Рецидивы возникают и в результате действия неблагоприятных профессиональных факторов.
Лечение рожи
Зависит от формы болезни, кратности рецидивов , степени интоксикации, наличия осложнений. Этиотропная терапия включаеткак можно более раннее назначение антибиотик ов пенициллинового ряда , цефалоспоринов, фторхинолонов, тетрациклина, эритромицина в среднесуточных дозировках курсом лечения в течение 7-10 дней. Менее эффективны препараты сульфаниламидов, комбинированные химиопрепараты (бактрим, септин, бисептол). Обычно рекомендуют проведение двух курсов антибиотикотерапии со сменой препаратов (интервалы между курсами 7-10 дней). Хотя применение антибиотиков не предупреждает развитие рецидивов, а только усиливает проявления дисбактериоза на всех слизистых оболочках организма, активизируя очаги хронических бактериальных инфекций, которые играют основную патогентическую роль в развитии следующих рецидивов. Поэтому опыт лечения рецидивирующей рожи антибиотиками показал тупиковый характер такой терапии.
При часто рецидивирующей роже возможно примен ение кортикостероид ов в средне суточн ых дозировк ах. При стойкой инфильтрации показаны современные нестероидные противовоспалительные средства. Целесообразно назначение аскорбиновой кислоты, рутина, витаминов группы В. В остром периоде болезни на очаг воспаления показано назначение УФО, УВЧ с последующим применением озокерита (парафина) или нафталана. Местное лечение неосложненной рожи проводят лишь при ее буллезной форме: надрезают буллу у одного из краев и на очаг воспаления прикладывают повязки с раствором риванола, фурацилина. В последующем назначают повязки с эктерицином, бальзамом Шостаковского, а также марганцево-вазелиновые повязки. Местное лечение чередуется с физиотерапевтическими процедурами.
Иммунотерапия рожи длительное время оставалась не разработанной. Поскольку рожа (стрептококковая инфекция) не дает стойкого иммунитета, применялась неспецифическая иммуностимуляция: аутогемотерапия, инъекции нетитрованного плацентарного или донорского гаммаглобулина, переливания крови и плазмы, биостимуляторы.
В течение последний 5-7 лет в клинике Витацелл был разработан и клинически успешно многократно апробирован метод лечения острой (в сочетании с антибиотиками) и рецидивирующей (без антибиотиков!) рожи аутовакцинами и музейными бактериальными вакцинами. Вакцины готовили из собственных (выделенных у пациентов при бакпосевах) или музейных (ранее выделенных в подобных случаях) штаммов стрептококка и/или других бактерий, изолированных из раны и сопутствующих роже очагов хронических бактериальных инфекций, и вводили подкожно. При рецидивирующей роже, особенно в случаях образования на голенях трофических язв, из раны и из носоглотки обычно выделяли золотистый стафилококк, а из теплой мочи – бактерии кишечной группы в сочетании с различными вариантами стафилококково-стрептококковой микст-инфекции, что необходимо было учитывать при выборе и назначении вакцин. Один курс вакцинации состоит из последовательного применения 2-3 вакцин на протяжении 80-100 дней (включая интервалы между введениями вакцин). После 3-5 курсов иммунизации (примерно, один курс в течение 5-6 месяцев) рецидивы рожи обычно полностью прекращались, а после лечения первичной рожи стафилококково-стрептококковой (музейной) вакциной в сочетании с антибиотиками рецидивы в течение периода наблюдения вообще не развивались.
Стрептококковая инфекция считается очень распространенной среди населения всей планеты. Стрептококки способны поражать различные участки нашего организма, они атакуют ротовую полость, дыхательную систему, кожные покровы и внутренние органы.
Стрептококки
Стрептококки по своей сути являются бактериями, они обладают круглой формой и являются представителями семейства Стрептококковых. Данные организмы относятся к факультативным анаэробным паразитам, это значит, что они могут развиваться в тканях даже без доступа кислорода. Но при этом чаще всего они атакуют дыхательную систему либо кожные покровы.
Стрептококки встречаются в разных местах, их обнаруживают в грунте, они локализуются на поверхностях различных растений. Такие бактерии считаются учеными условно-патогенными, соответственно, они могут присутствовать на тканях ротоглотки либо кишечника и не вызывать никаких нарушений самочувствия. Но при ослаблении иммунитета и при наличии ряда сопутствующих факторов они становятся причиной развития довольно неприятных заболеваний.
Стрептококк или стафилококк
Стафилококки, как и стрептококки, являются бактериями. Они также обладают шарообразной формой, но принадлежат совсем к другому семейству – к Стафилококковым. Стафилококки очень схожи со стрептококками, так как тоже являются факультативными анаэробными и относятся к условно-патогенным. Но в то же время они считаются более распространенными.
Стафилококки могут вызывать самые разные поражения кожных покровов, дыхательной системы, ротовой полости и пр. Чтобы в точности определить, какая именно бактерия стала виновником развития заболевания, проводится специальное исследование забранного в лаборатории материала – бакпосев. Во время него обычно осуществляется также анализ обнаруженного возбудителя на чувствительность к антибактериальным препаратам, что позволяет в дальнейшем лечить болезнь максимально эффективно.
Стрептококк на коже
Если бактерии проявляют свою активность в кожных покровах, они могут спровоцировать развитие:
- Рожистого воспаления.
- Стрептодермии.

Стрептококки с легкостью передаются от человека к человеку:
- Чаще всего инфицирование происходит воздушно-капельным путем.
- Вероятен контактно-бытовой путь передачи, к примеру, через различные предметы, использовавшиеся для ухода за больными людьми.
- Бактерия может проникнуть через различные повреждения на коже.
- Иногда стрептококки попадают в организм воздушно-пылевым путем – с частицами пыли.
- Есть риск заразиться стрептококковой инфекцией при интимной близости.
- Также бактерии могут передаваться во время различных медицинских либо косметологических манипуляций, если они осуществляются нестерильными инструментами.
- Стрептококки с легкостью передаются алиментарным путем, проще говоря, с немытыми руками.
Опасность стрептококковой инфекции во многом состоит в том, что заразиться ней можно от человека-носителя, который считает себя совершенно здоровым, но в организме которого присутствуют стрептококки.
Вероятность инфицирования на порядок увеличивается, если:
- На кожных покровах присутствуют ранки либо ссадины, а также укусы, кожные недуги либо обморожения и пр.
- Человек ведет не слишком здоровый образ жизни.
- Иммунитет функционирует не в полную силу, к примеру, на фоне хронических болезней, после перенесенных заболеваний и оперативных вмешательств, из-за недостатка витаминов, стрессов, интоксикации и пр.
- У человека наблюдаются нарушения в кислотно-щелочном балансе кожи. Как известно, нормальный уровень рН колеблется от 5,2 до 5,5 ед., соответственно, при его изменении вероятность присоединения инфекций увеличивается.
- Присутствуют гормональные нарушения, ведь именно гормоны отвечают за полноценное течение клеточного объема и влияют на состояние кожных покровов.
Стрептококковая инфекция, вне зависимости от места локализации, является крайне опасным недугом. Если ее не лечить, она может привести к сепсису и стать причиной летального исхода.

Заражение стрептококком может стать причиной развития рожистого воспаления, известного также под наименованием рожа. Это кожный инфекционный недуг, вызываемый гемолитической разновидностью стрептококков из группы В. При его развитии происходит поражение ограниченных участков кожных покровов, а также клетчатки.
Симптомы рожистого воспаления:
- От момента заражения до развития первых проявлений недуга может пройти от трех до пяти дней.
- Недуг начинается с повышения температуры: сначала – до 38 °С, далее – до 40°С.
- Наблюдаются типичные симптомы интоксикации, представленные выраженной слабостью, потерей аппетита, чрезмерной потливостью, аномальной чувствительностью к свету либо шуму.
- Кожные покровы на пораженном участке выглядят сильно покрасневшими и возвышаются над здоровыми окружающими тканями.
- Область проявления рожи отекает и отзывается болью на прощупывание.
- Рядом расположенные лимфоузлы увеличиваются в размерах и болят.
- На коже могут формироваться пузыри, в которых находится кровь либо серозная жидкость.

При развитии рожистого воспаления больному показано проведение комплексного лечения, которое обычно включает в себя:
- Применение антибактериальных медикаментов (обычно медики сочетают защищенные пенициллины с сульфаниламидами, к примеру, Амоксиклав с Сульфаленом либо Сульфаниламидом). Иногда чтобы вылечить рожу используется Цетрифаксон. Продолжительность терапии данными средствами достигает двух недель.
- Прием антигистаминных лекарств для снижения сенсибилизации организма. Препаратами выбора обычно становятся препараты Лоратадин, Цетрин либо Дезлоратадин и пр.
- Обезболивание – для устранения неприятных симптомов болезни. Обычно пациентам с рожистым воспалением рекомендуют прием нестероидных противовоспалительных медикаментов, к примеру, Нимесулида либо Мелоксикама.
- Антисептическую обработку пораженных участков при помощи раствора Хлоргексидина.

Стрептококки способны провоцировать развитие стрептококковой пиодермии либо стрептодермии. Это инфекционный недуг кожи, который чаще всего диагностируется у детей. Но в некоторых ситуациях его развитие может наблюдаться у взрослых. Стрептодермия может быть:
Обычно с момента инфицирования до проявления первых признаков недуга проходит около одной недели. Болезнь вызывает следующие симптомы:
- Появление шелушащихся красных участков на коже, которые отличаются красной формой.
- На пораженных участках формируются фликтены – пузырьки, размером от пары-тройки миллиметров до одного-двух сантиметров.
- Кожные покровы пересыхают.
- Лимфатические узлы увеличиваются.
- Кожа в пораженном месте болит и отекает.
- Пораженные участки зудят и ощущаются горячими.
- Возможно повышение температуры и возникновение симптомов общего недомогания.
Обнаружив признаки стрептодермии, стоит поскорее обратиться за помощью и отказаться от любых водных процедур.
Терапия данного недуга должна носить исключительно комплексный характер:
- Больным необходимо придерживаться диетического питания, отказаться от ванных процедур (чтобы инфекция не распространялась), носить одежду из натуральных материалов.
- Пораженные участки и места около них смазываются антисептиками, например, зеленкой, метиленовым синим, перекисью водорода либо Фукорцином.
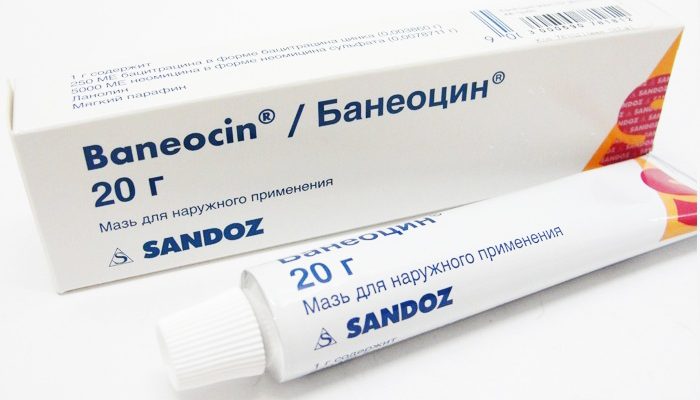
- Проводится местное антибактериальное лечение с использованием мазей. Препаратами выбора обычно становятся лекарства с гентамицином и эритромицином. Могут использоваться мази Тридерм, Банеоцин и пр.
- При тяжелом течении недуга, лечить его нужно посредством внутреннего приема антибиотиков, предпочтение отдают защищенным пенициллинам, к примеру, Амоксиклаву.
- Врачи часто советуют укреплять иммунитет, принимать поливитаминные препараты, вести здоровый образ жизни и беречься от стрессов.
Стрептококк в носу
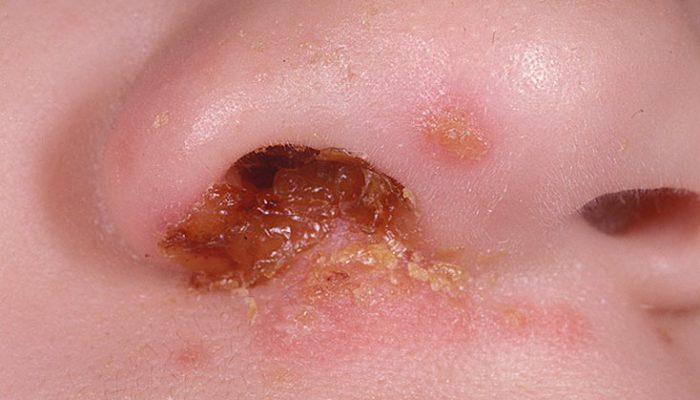
В норме стрептококки могут находиться в составе микрофлоры носовой полости, однако при снижении активности защитных сил организма, они начинают активно размножаться и становятся причиной развития заболевания – стрептококковой инфекции.
Стрептококки в носу могут никак не проявлять себя, но при неблагоприятном стечении обстоятельств они способны проникать в разные отделы организма, вызывая развитие самых разных недугов: от синусита и отита до грозной пневмонии и сепсиса. Чаще всего бактерии провоцируют возникновение фарингита и тонзиллита.
Выявить наличие стрептококка в носу можно довольно легко – следует лишь сдать мазок из носоглотки. Дальнейшая схема терапии подбирается врачом в зависимости от клинической картины.
Читайте также:


