Чешется ли сыпь при скарлатине у взрослых
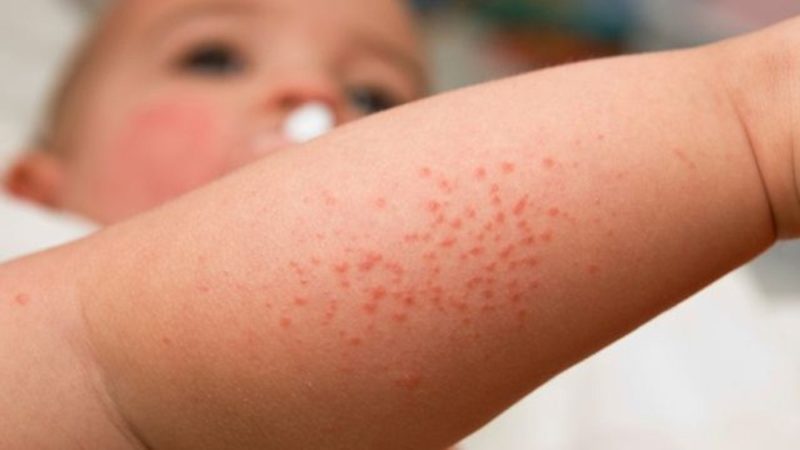
Сыпь при скарлатине у детей
Появляется спустя 1-2 дня от момента начал болезни, то есть после возникновения катаральных признаков (ангины) и синдрома общей интоксикации. Характер сыпи при скарлатине следующий:
- возникает на сухой шершавой коже (вследствие поражения волосяных фолликулов);
- обычно красного или розового оттенка;
- размеры одного элемента не превышают 1-2 мм;
- основным элементом сыпи является макула (пятно);
- после стихания других клинических проявлений мелкоточечная сыпь трансформируется в чешуйки.
Однозначного ответа на вопрос, чешется ли сыпь при скарлатине, нет. С одной стороны, для скарлатины характерна сыпь без кожного зуда, то есть сочетание этих двух признаков не является основанием для предварительного диагноза (скорее наоборот). С другой стороны, индивидуальная чувствительность, общая сухость кожных покровов и шершавость могут спровоцировать определенные дискомфортные ощущения у отдельных пациентов младшего детского возраста.
Следует отметить, что скарлатина без сыпи у детей практически не встречается, что существенно облегчает процесс постановки правильного диагноза.
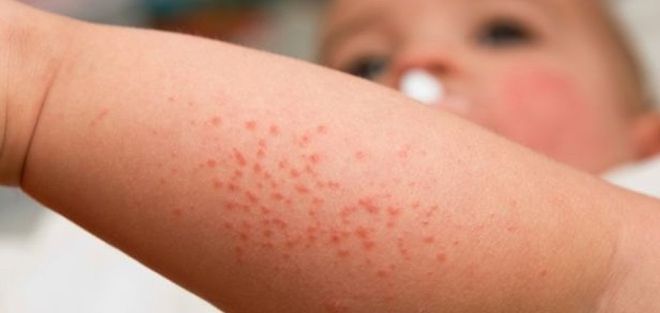
Типичная сыпь при скарлатине у детей на фото выглядит следующим образом:

Отдельного внимания заслуживает локализация сыпи при скарлатине. Отмечаются следующие особенности:
- возникает сначала на лице, затем быстро распространяется по всему телу;
- какой-либо определенный порядок появления элементов сыпи отсутствует;
- отмечается сгущение пятен в естественных кожных складках (локтевой, подколенный сгиб, паховые складки);
- всегда чистым остается зона носогубного треугольника;
- по мере уменьшения выраженности клинических проявлений сыпь также угасает, но без какой-либо закономерности.
Другие типичные симптомы (кроме сыпи) скарлатины у детей (ангина, малиновый язык) представлены на фото:

Сыпь при скарлатине у взрослых
Кожные высыпания у взрослых при скарлатинозной инфекции обычно не имеет существенных отличий от таковых у детей. Типичными остаются характерные элементы и их локализация на теле.
Фото сыпи в случае скарлатины у взрослых выглядит следующим образом:

Однако, следует отметить, что у взрослого человека может развиваться скарлатина без сыпи, то есть один из наиболее главных критериев диагноза отсутствует. Кроме того, у взрослого человека могут встречаться значительно чаще, чем у малышей, атипичные формы скарлатины. К таким относятся: стертая, экстрафарингеальная и токсико-септическая.
Как следует из названия, вся клиническая симптоматика в этом случае выражена очень умеренно. Такая скарлатина бывает без сыпи либо элементы высыпаний очень скудные, мало заметные даже для специалиста. Другие проявления – ангина, синдром общей интоксикации – также могут быть расценены как банальное общее недомогание и остаться без должного внимания.
Развивается в том случае, когда входными воротами для стрептококка служат различные раны (глубокий ожог, отморожение, проникающие ранения, родовые пути). Сложно сказать, какая сыпь будет при такой скарлатине – обильная или нет. Обычно четко проявляется одна закономерность – высыпания начинают появляться от входных ворот и далее по всему телу. Синдром ангины и прочие признаки могут отсутствовать или проявляются умеренно.
Отличается тяжелым течением. Когда появляется типичная сыпь, еще нельзя заподозрить тяжелую скарлатину. О ее развитии можно подозревать в случае возникновения геморрагических (содержащих кровь) элементов. Они плотные, более крупные в размерах, склонны к слиянию. Кроме геморрагической сыпи отмечается выраженная температурная реакция и синдром общей интоксикации.
Последствия сыпи при скарлатине
Типичная сыпь при скарлатине держится несколько дней, редко больше 1-2 недель. Сколько именно, зависит от индивидуальных особенностей пациента и степени тяжести его состояния. Характерные мелкоточечные элементы трансформируются по мере улучшения состояния человека в чешуйки.
По всей поверхности туловища и конечностей наблюдается так называемое отрубевидное шелушение – мелкие пластинки осыпаются с поверхности кожи при малейшем прикосновении. Под ним остается сухой слой кожи.
На ладонях и стопах отмечается крупнопластинчатое шелушение. Это выглядит достаточно своеобразно, так как верхний слой эпидермиса отслаивается очень крупными участками, буквально пластами, а не мелкими чешуйками.
Следует отметить, что никаких необратимых изменений на коже после скарлатины не остается. Нет ни шрамов, ни корок, ни язв. Через несколько недель уже невозможно вспомнить, как именно у конкретного человека выглядит сыпь при скарлатине и была ли она вообще.
Отличительные особенности сыпи
С одной стороны, симптомы скарлатины у детей и взрослых, то есть сыпь, ангина и прочее, достаточно характерны и являются основанием для установления диагноза. С другой стороны, множество инфекционных и неинфекционных заболеваний протекают с высыпаниями, поэтому могут возникнуть определенные сложности в диагностике и дальнейшей тактике лечения конкретного пациента.
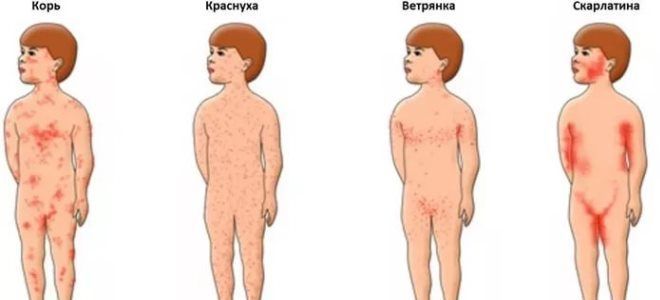
Кожные высыпания наиболее характерны для таких болезней, как корь, инфекционный мононуклеоз, краснуха, менингококкцемия. Во всех этих случаях есть отличительные особенности, которые прекрасно знает специалист, и которые могут пригодиться внимательным родителям.
Для кори, в отличие от скарлатины, характерны:
- определенный порядок высыпаний (от головы к ногам);
- наличие на слизистой ротовой полости (до сыпи на коже), которые получили название пятен Коплика;
- элементы сыпи крупные, склонны к слиянию;
- пятна сыпи постепенно темнеют, то есть отмечается их пигментация.
Для инфекционного мононуклеоза типичны:
- длительное постепенное начало;
- многодневная субфебрильная или даже высокая температура;
- увеличение всех групп лимфатических узлов;
- умеренная желтуха кожи и склер глаз;
- сыпь достаточно крупная, появляется по всему телу без какой-либо закономерности, после нее нет ни пигментации, ни шелушения;
- редко, но возможен менингеальный синдром (головная боль, рвота, то есть признаки воспаления мозговых оболочек).
Для краснухи характерны такие моменты, как:
- сыпь мелкая, но не скапливается в естественных кожных складках;
- элементы высыпаний отмечаются везде, в том числе и в области носогубного треугольника;
- ангина отсутствует;
- значительно увеличены затылочные и шейные группы лимфатических узлов;
- температурная реакция умеренная и непродолжительная;
- длительность заболевания (без осложнений) не превышает 1 недели;
- после сыпи нет шелушения.
Отличительными особенностями менингококкцемии являются:
- мелкоточечная сыпь уже в первые часы болезни трансформируется в крупные геморрагические элементы;
- они плотные, темно-красного цвета, сливаются и быстро увеличиваются в размерах;
- сыпь сочетается с выраженной общей интоксикацией.
Родителям ребенка любого возраста при выявлении сыпи желательно как можно скорее обратиться к врачу, чтобы малыш своевременно получил необходимое лечение.
Сыпь при скарлатине (экзантема) — характерный симптом этого инфекционного заболевания. Именно благодаря высыпаниям удается идентифицировать болезнь до проведения лабораторных исследований и взятия мазка из зева на стрептококковую инфекцию. 
Из-за чего возникает скарлатинозная сыпь у детей и взрослых
Высыпания на теле больного являются аллергической реакцией на воздействие токсигенных штаммов стрептококка (скарлатинозный токсин Дика).
Этот токсин состоит из 2 фракций:
- Эритрогенная фракция. Эритрогенный токсин повреждает клетки кожи и повышает проницательность клеточных мембран. Из-за него расширяются клеточные капилляры и воспаляются верхние слои дермы. В отдельных случаях его действие приводит к некрозу тканей. Именно этот токсин отвечает за возникновение точечной сыпи на коже.
- Термолабильная фракция. Термолабильный токсин — сильный аллерген. Если организм человека восприимчив к нему, высыпаний на коже становится больше.
![]()
Помимо токсина Дика при скарлатине на организм больного влияет много других патогенов. К ним относятся стрептолизин О, гиалуронидаза, стрептокиназа и т.д. Они также вызывают аллергическую реакцию, сыпь и отечность.
Как выглядит сыпь
Скарлатинозная сыпь — это огромное количество красных точек или пятен на теле. Причем по краям эти пятнышки могут быть ярче окрашены, нежели в центре. Внешне экзантема представляет собой множество сливающихся элементов, которые расположены на гиперемированных участках дермы. Кожа вокруг этих точек в любом случае будет воспалена, поскольку на нее воздействует патогенный токсин. На ощупь кожа с высыпаниями напоминает наждачную бумагу, при этом она сухая и теплая. 
Этих высыпаний много в складках кожи, хотя на некоторых участках (например, на носогубном треугольнике) никакого покраснения нет. Если скарлатина протекает в легкой форме, то и сыпь на теле будет еле заметной.
Экзантема возникает на коже больного через 6-12 часов после заражения. Сначала она появляется на верхней части тела, шее и проксимальных отделах рук и ног. Чаще всего она имеет красный цвет, но иногда встречаются высыпания синеватого оттенка.
При токсической скарлатине возможен геморрагический характер сыпи.
Геморрагические высыпания можно подразделить на:
- петехии — точечные маленькие элементы;
- пурпуры — точки диаметром до 1 см;
- экхимозы — пятна около 3 см (внешне они могут даже напоминать синяки).
Наиболее выраженная экзантема присутствует:
- на внутренней стороне бедер;
- в подмышках;
- на нижней части живота.
Особенно много характерных красноватых точек наблюдается в складках подмышек и локтевых ямках (симптом Пастиа). После появления сыпи на теле она может образоваться на лице. Причем мелкие высыпания нередко наблюдаются и в горле, на миндалинах и языке. 
Сыпь практически всегда сопровождается сильным зудом, поэтому нужно следить, чтобы больной (особенно ребенок) не расцарапал себя до крови. Сами высыпания сходят с тела пациента бесследно, но расчесы могут перерасти в рубцы. Если болен маленький ребенок, на его руки можно надеть тканевые плотные рукавички, которые у него не получится снять.
Скарлатина всегда сопровождается белым дермографизмом. Этот признак выражается в том, что по коже заболевшего человека можно провести тупым или мягким предметом, из-за чего останется белый след, который будет держаться непродолжительное время.
Иногда при скарлатине появляется кореподобная или морбиллиформная сыпь. Эти высыпания бывают в виде макул (маленьких бесцветных пятнышек на коже диаметром не более 10 мм) или папул (они похожи на обычные прыщи).
Также иногда на коже больного появляются небольшие пузыри с прозрачным содержимым. Они чаще всего возникают на животе, шее или груди. Иногда на теле больного появляется милиарная сыпь, которая представлена в виде пузырьков с мутным желтоватым содержимым. Из-за нее кожа пациента может приобрести желтый оттенок.
Расчесывать и просто вскрывать пузырьки от скарлатины ни в коем случае нельзя, т.к. существует риск занести инфекцию.
Сколько у детей и взрослых держится при скарлатине сыпь
Высыпания на коже держатся в течение 5 суток, после чего постепенно исчезают. Если у человека хороший иммунитет, то сыпь может пропасть даже на третьи сутки после возникновения. При этом кожа на патологических участках начинает шелушиться. Это отходит пораженный слой дермы. На пораженных участках кожи не остается каких-либо ран, рубцов или пигментных пятен. Сыпь на слизистых оболочках в ротоглотке сходит тяжелее, нередко с образованием небольших ранок.
Как лечить сыпь при скарлатине
Скарлатинозная сыпь не является отдельным заболеванием, поэтому не нуждается в каком-либо специфическом лечении. Обычно ее ничем не мажут, но в случае сильного зуда можно нанести на кожу немного охлаждающего геля. Если появляются гнойнички, то их можно помазать зеленкой для обеззараживания.
Принимать водные процедуры при скарлатине запрещено!
Бывает ли скарлатина без сыпи
Иногда скарлатина может протекать без сыпи. При легкой форме этого инфекционного заболевания высыпания просто не видны. При рудиментарной форме болезни сыпь появляется только на слизистой, т.е. диагностировать скарлатину в этом случае может только доктор после фарингоскопии.
Также существует скарлатина без сыпи, при которой экзантемы вообще не бывает, но все остальные признаки присутствуют. Причем это касается даже отшелушивания верхних слоев дермы. Нередко только по этому признаку врачи могут определить то, что пациент болеет скарлатиной.
Видео
На видео рассказывается о типичных признаках опасного инфекционного заболевания — скарлатины. Также в ролике показываются заболевшие дети с характерной скарлатинозной сыпью на коже.
Прогноз
Сыпь при скарлатине является визитной карточкой этой болезни. Если многие другие симптомы затрудняют дифференциальную диагностику, то появление экзантемы всегда помогает распознать скарлатину. Но нужно помнить, что это заболевание может протекать вообще без каких-либо высыпаний на коже.

Появление сыпи является одним из распространенных симптомов детских инфекций, а также может быть обусловлено неинфекционными причинами. При этом некоторые виды сыпи имеют характерный вид, позволяющий диагностировать то или иное заболевание. Такой особенностью обладает и сыпь при скарлатине. Осмотрев ребенка с подобной сыпью и выявив у него другие типичные симптомы, педиатр с большой вероятностью устанавливает диагноз и назначает правильное лечение.

Что это?
Скарлатиной называют одну из инфекционных болезней, которую чаще всего диагностируют у детей 2-10 лет; ее возбудителем выступают стрептококки группы А, а все симптомы обуславливаются воздействием эритротоксина, который выделяют эти бактерии.

Заболевание передается как от заболевших детей (ребенок заразен с момента проявления клинических симптомов) или недавно переболевшего ребенка (бактерии выделяются до трех недель после выздоровления), так и от носителей стрептококков. Передача происходит и воздушно-капельным путем, и через предметы, которыми пользовался больной или переносчик бактерий.
Инкубационный период может и составлять всего несколько часов, и достигать 12 дней, но чаще всего болезнь начинает проявляться через 2-3 дня после контакта ребенка с возбудителем. Начало скарлатины, как правило, острое, а первыми симптомами являются повышенная температура тела и сильные боли в горле. У переболевшего скарлатиной ребенка в большинстве случаев развивается стойкий иммунитет.

Когда появляется сыпь?
У многих детей высыпания появляются в первый день начала клинических симптомов скарлатины (через 6-12 часов). Однако сыпь может образоваться на коже заболевшего ребенка и на второй или третий день с момента ухудшения общего состояния. Покрытая сыпью кожа на ощупь напоминает наждачную бумагу. Чем тяжелее протекает скарлатина, тем обильнее и ярче будут высыпания.

Какие еще симптомы бывают?
Если у ребенка развивается типичная форма скарлатины, то помимо сыпи она будет проявляться:


Как выглядит сыпь?

Локализация
У детей со скарлатиной сыпь сначала покрывает лицо, а затем распространяется на сгибательные поверхности рук и ног, паховую область, боковые части туловища.

Сыпь на лице располагается в основном на щеках, а также может переходить на лоб, но в области, называемой носогубным треугольником, сыпи при скарлатине не бывает. Этот участок лица остается бледным, и такой характерный для скарлатины признак называют симптомом Филатова.
Также у болеющих скарлатиной детей выявляют симптом Пастиа, который представлен образованием темно-красных полос из плотно расположенных элементов сыпи в естественных складках – под мышками, под коленями, в локтевых сгибах.

Чешется ли?
Как и при многих других заболеваниях с сыпью, при скарлатине высыпания могут чесаться. Зуд бывает невыраженным или довольно сильным, из-за чего на коже ребенка образуются расчесы. У некоторых детей зуд отсутствует.
Когда исчезает?
Спустя три-семь дней с момента появления сыпь начинает пропадать. Через одну-две недели после начала болезни она заменяется шелушением. Стопы и ладошки ребенка начинают шелушиться с кончиков пальцев крупными участками кожи, а на туловище шелушение мелкое (отрубевидное). Пигментацию сыпь при скарлатине не оставляет.

Может ли быть скарлатина без высыпаний?
У некоторых детей инфекция действительно может протекать без сыпи. При этом другие признаки скарлатины (и ангина, и симптомы интоксикации) у ребенка присутствуют.
Что делать?
Если у ребенка появилась лихорадка, ухудшение общего состояния, боли в горле, а затем в тот же день или спустя 1-3 дня тело покрыла мелкоточечная сыпь, следует сразу же вызвать врача и изолировать больного.
Педиатр подтвердит скарлатину и выпишет ребенку антибиотики, ведь возбудитель скарлатины весьма чувствителен ко многим антимикробным препаратам, в частности – к пенициллиновым антибиотикам. Их назначают курсом длительностью 7-10 дней, который не следует прерывать, даже если общее состояние ребенка стало удовлетворительным, а сыпь исчезла. Дополнительно детям назначают лекарства от аллергии, витаминные добавки и другие средства, к применению которых имеются показания.

Родителям также следует соблюдать такие рекомендации врача:
- Весь острый период болезни до момента снижения температуры ребенок должен находиться в постели.
- Пищу ребенку со скарлатиной следует давать жидкую или полужидкую, чтобы не раздражать воспаленное горло. Белковые продукты немного ограничивают.
- Малышу важно обеспечить обильное теплое питье.
- Сыпь при скарлатине зачастую ничем не обрабатывается.
- Купание при сыпи не запрещено, а напротив, поможет унять зуд. Однако при купании вода должна быть теплой, а тереть кожу мочалкой и вытирать полотенцем не рекомендуют. Лучше обливать ребенка из ковшика, а потом завернуть в пеленку.
- Ребенка следует изолировать от членов семьи, которые еще не болели скарлатиной. При уходе за малышом можно использовать марлевую маску, а посуда, полотенце, игрушки и другие предметы должны быть выделены отдельно и не использоваться другими людьми. Кроме того, рекомендуется частое проветривание и влажная уборка комнаты, в которой находится больной.
Сыпь при скарлатине – один из основных симптомов недуга. Папулы настолько специфические, что опытный врач-инфекционист при осмотре без проблем сможет диагностировать заболевание. О том, как выглядит сыпь, поговорим в сегодняшней статье.
Особенности кожных высыпаний
Скарлатина – распространенное инфекционное заболевание. Встречается, как правило, у детей 3-10 лет. Начальные признаки скарлатины очень напоминают ангину.
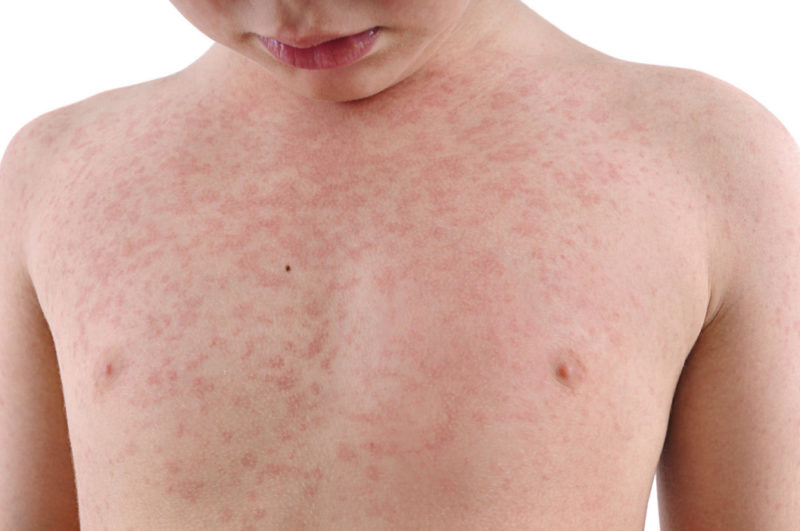
В первые сутки у больного наблюдается:
- повышение температуры до 38-39 градусов;
- насморк;
- боль в горле;
- сухой кашель.
На вторые-третьи сутки на коже пациента появляется специфическая сыпь. Ее довольно легко спутать с ветрянкой, корью и краснухой. Именно поэтому нужно обратиться к врачу для постановки точного диагноза сразу же после ее возникновения.
В чем особенность сыпи при скарлатине:
- Папулы появляются постепенно на разных участках тела. В основном локализуются в складках кожи (подмышки, бедренный треугольник, лобок).
- А также сыпь обильно покрывает область щек. Прыщи настолько мелкие, что сливаются в одно большое пятно.
- Папулы довольно яркие, их невозможно не заметить.
- Помимо кожи, прыщи появляются на слизистых оболочках. Мелкоточечная сыпь заметна в области гортани, на языке, миндалинах, небе.
- Сыпь может вызывать небольшой зуд.
Скарлатина может давать серьезные осложнения. Поэтому самолечением заниматься не стоит.
Когда появляется сыпь при скарлатине
Сыпь при скарлатине у детей появляется обычно через 12 часов после начала заболевания. При ослабленном иммунитете время сокращается до 6 часов.
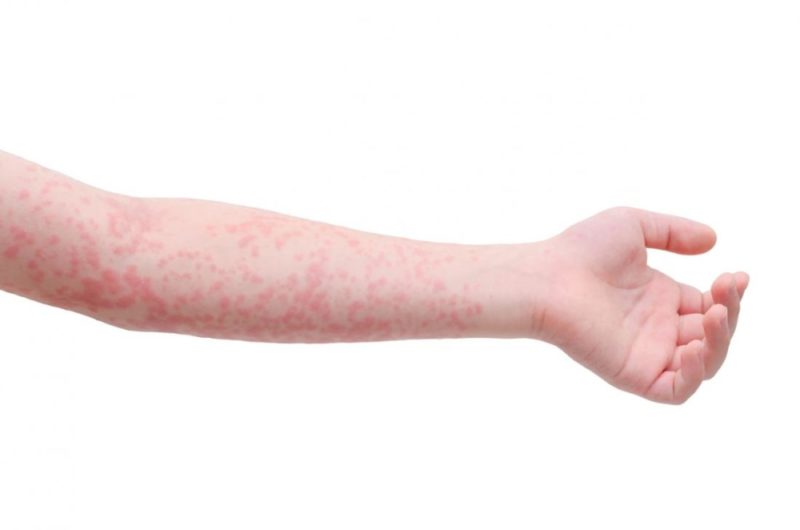
Почему появляется сыпь? Своего рода это реакция организма на инфекцию, которая активно распространяется по кровотоку.
Врачи называют сыпь при скарлатине экзантемой. Вызывается она особым токсином, который и выделяется стрептококком, относящимся к группе А.
Важно знать, что скарлатина может протекать и без сыпи.
Происходит это в следующих случаях:
- крепкий иммунитет у пациента;
- заболевание возникает повторно;
- недуг проходит в легкой форме.
В этом случае основным симптомом становится покраснение миндалин и язык ярко-бордового цвета с характерным налетом.
Как выглядит у детей и взрослых
Сыпь при скарлатине у детей и взрослых имеет идентичный характер.
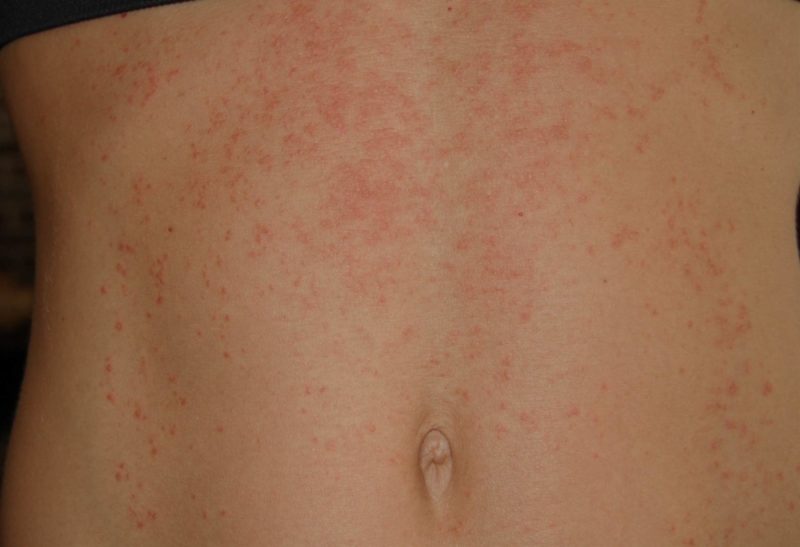
Специалисты описывают ее следующим образом:
При скарлатине сыпь по телу распространяется следующим образом:
- щеки и лоб (через 6-12 часов после начала первых признаков болезни);
- далее, шея и сгибы рук, ног;
- паховая область, бедра.
Еще один отличительный признак – багровые полосы, которые появляются в складках кожи. Не стоит пугаться, это так реагируют сосуды. Во время болезни они становятся более хрупкими и ломкими. Возникают небольшие подкожные кровоизлияния.
С появлением первых прыщей на теле сыпь распространяется и на слизистую ротовой полости. Язык пациента становится ярко-бордовым. На миндалинах наблюдаются небольшие прыщи, которые могут сливаться в одно большое пятно. А также высыпания локализуются на деснах и верхнем небе.
Чешется или нет
Сыпь при скарлатине может вызывать сильный зуд. Расчесывать прыщики нельзя, иначе ребенок может занести бактериальную инфекцию. Это приведет к серьезным осложнениям (вплоть до гнойных поражений и сепсиса).
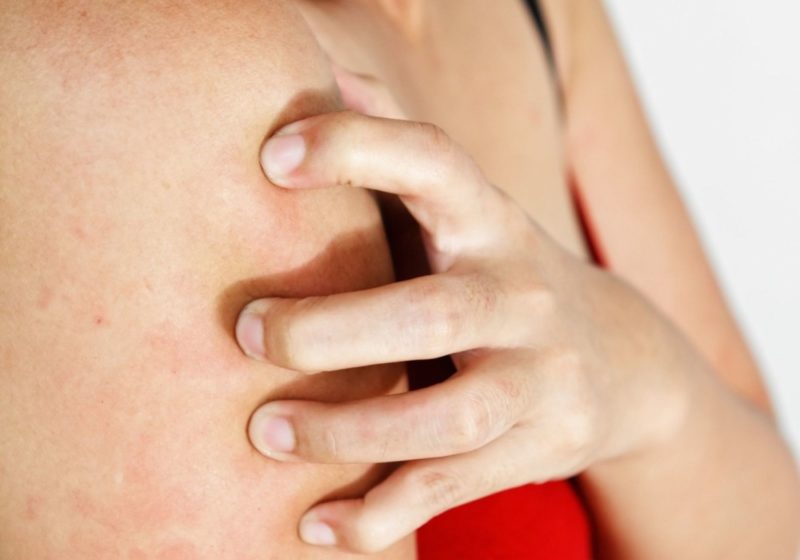
Сколько держатся высыпания
Прыщи при скарлатине держатся примерно 3 дня. Во многом это зависит от того, каков характер сыпи. Если папул много, они сливаются в одно большое пятно, то процесс выздоровления может затянуться до 5-7 дней. Врачи в этом случае считают, что скарлатина протекает в тяжелой форме.
После того как сыпь постепенно начинает пропадать, в области ладошек и на стопах у детей и взрослых начинается процесс шелушения дермы. Кожа отходит небольшими кусками начиная с кончиков пальцев. На туловище крупного шелушения не наблюдается.
Сыпь при скарлатине не оставляет на коже рубцов или шрамов, а также пигментации.
Как облегчить выздоровление
Скарлатина опасна своими осложнениями, поэтому схему лечения должен назначать врач.
В большинстве случаев специалисты прибегают к помощи следующих медикаментозных препаратов:
Чтобы облегчить состояние пациента, нужно соблюдать меры гигиены:
- купание в теплой воде;
- отказ от мочалок;
- использование детского мыла вместо агрессивных косметических средств.
Если дерма очень сухая, ее можно смазывать увлажняющим кремом. Это ускорит процесс отшелушивания кожи.
Скарлатина – инфекционное заболевание. Недуг встречается среди детей и взрослых. Болезнь довольно коварна. Если вовремя не начать лечение, может привести к серьезным осложнениям. Именно поэтому важно знать, как выглядит сыпь при скарлатине, а после ее появления своевременно обратиться к врачу.

Сыпь при скарлатине – один из специфических симптомов данного инфекционного заболевания. Такие высыпания отличаются областью локализации, охватом большой площади и сильным зудом. Осмотрев пациента с подобной сыпью и выявив у него другие характерные симптомы, доктор правильно установит диагноз и своевременно назначит адекватное лечение.
Как проявляется скарлатина у детей?
Это одно из распространенных инфекционных заболеваний. Его возбудители – стрептококки группы А. Инфицирование происходит воздушно-капельным и контактным путем. Ребенок может заболеть скарлатиной после общения с зараженным (когда у него начинают проявляться клинические симптомы), недавно переболевшим (в течение 3-х недель после выздоровления) и носителем патогена. Чаще болезнь диагностируется у детей 2-10 лет, что объясняется следующими факторами:
- В этом возрасте иммунный механизм несовершенен.
- В детских учреждениях происходит взаимное инфицирование, поэтому шанс заразиться возрастает.
У ребенка, перешагнувшего 10-тилетниый рубеж, и взрослого человека восприимчивость к патогенному микроорганизму снижается. Однако это не исключает возможность инфицирования. В зоне повышенного риска находятся такие группы лиц:
- те, кто принимают глюкокортикостероиды;
- страдающие сахарным диабетом;
- при хроническом тонзиллите;
- те, у которых диагностирована гипотрофия;
- при нарушениях в функционировании иммунной системы;
- пациенты с патологиями надпочечников.
Заболевание проходит несколько стадий развития. Вот как проявляется скарлатина:
- Инкубационный период – этап с момента проникновения патогенов в организм до проявления первых настораживающих симптомов. Он может длиться от нескольких часов до 12 дней.
- Начало заболевания. У ребенка стремительно повышается температура тела до 38°-39° и сильно болит горло. В большинстве случаев этот этап длится сутки.
- Разгар заболевания. Для этого этапа характерно окрашивание языка в малиновый оттенок и появление высыпаний. Длится такая стадия около недели.
- Выздоровление. На этом этапе сыпь бледнеет и начинает шелушиться. Кожа на пораженных участках постепенно обновляется.
Высыпания – это один из характерных признаков данного заболевания. По этой причине важно разобраться в том, на какой день появляется сыпь при скарлатине. У большинства деток высыпания наблюдаются уже через 10-12 часов после проявления клинических симптомов. Однако сыпь при скарлатине может возникать и на второй или третий день развития заболевания. Кожа, покрытая высыпаниями, на ощупь напоминает наждачную бумагу.
Длительность высыпаний в каждом конкретном случае индивидуальна: это обусловлено иммунитетом зараженного и наличием у него сопутствующих патологий. Однако в медицинской практике за основу берутся усредненные данные, через сколько проходит сыпь при скарлатине. На практике же нужно отследить момент появления первых высыпаний. Сыпь интенсивно будет покрывать тело в течение последующих трех дней. После этого симптоматика пойдет на спад: прыщики начнут бледнеть и шелушиться.
У большинства взрослых и при серьезных случаях заболевания у детей патология может протекать с минимальным количеством высыпаний или вообще без них. О недуге же судят по умеренной боли горла, характерному окрашиванию языка и состоянию миндалин. Если сыпь при скарлатине у детей не появляется, заболевание диагностируется не сразу, поэтому лечение затягивается. В результате болезнь дополняется осложнениями. Одно из самых серьезных последствий – стрептококковый сепсис.
Локализация сыпи при скарлатине
Высыпания появляются на различных участках. По их области разрастания можно безошибочно определить стадию заболевания. Типичная локализация сыпи при скарлатине такова:
- На начальном этапе прыщики появляются на ягодицах, в подмышечных впадинах, на груди и на треугольнике около бедер. Эти участки считаются самыми чувствительными, поэтому они изначально атакуются патогенными микроорганизмами.
- На следующей стадии сыпь поражает лицо и тело. Нетронутым остается только носогубной треугольник.
- После патоген атакует слизистую ротовой полости.
- На завершающем этапе сыпь при скарлатине бледнеет и постепенно кожа восстанавливаются. Единственный участок, где высыпания долго не проходят, – это область под коленями.
Характер сыпи при скарлатине
Высыпания – это реакция организма на энтеротоксин, выделяемый возбудителем данного заболевания. Такое вещество воздействует на кровеносные сосуды: они расширяются и лопаются, что провоцирует образование красных пятен – сыпи. У высыпаний, появляющихся при скарлатине, есть свои особенности:
- Прыщи небольшого размера, не больше 2 мм.
- Высыпания розового оттенка, при этом центральная часть каждого прыщика окрашена в красный цвет.
- Поверхность, пораженная сыпью, шершавая на ощупь.
- В зоне локализации прыщей отмечается воспалительный процесс.
- При надавливании на такие участки кожа остается белой.
- После того как сыпь при скарлатине проходит, на ее месте не остается шрамов.
Высыпания при токсическом типе заболевания имеют геморрагический характер. Сыпь при подобной скарлатине выглядит следующим образом:
- петехии;
- пурпуры;
- экхимозы.
Зачастую люди без медицинского образования путают скарлатину с другими патологиями. Однако у болезней есть немало отличий. То, как выглядит сыпь при скарлатине и где она локализируется, помогает во всем основательно разобраться. Вот лишь некоторые отличия:
Высыпания постепенно покрывают разные области. То, какая сыпь при скарлатине, видно с первого дня развития патологии. В большинстве случаев высыпания поражают такие участки тела:
- нижнюю часть живота;
- локтевые сгибы;
- ягодицы;
- бока;
- спину;
- колени и сгибы.
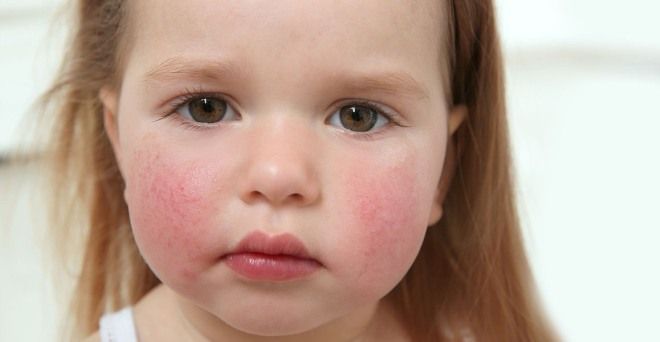
У заразившегося пациента еще до момента появления высыпания лицо становится одутловатым и слегка припухшим. Здесь преобладает типичный вид сыпи при скарлатине. Изначально прыщики появляются на щеках, затем могут распространиться на лоб. Данное инфекционное заболевание влияет и на то, как выглядят губы. В первый день они не меняют своего цвета, а на вторые сутки становятся ярко-малиновыми. При тяжелых формах течения заболевания наблюдается повышенная сухость губ: иногда на них даже появляются крошечные трещины.
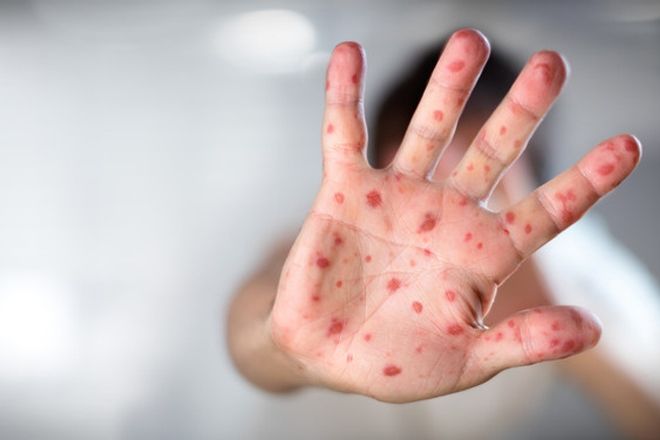
Нередко данный клинический симптом является основополагающим признаком: он помогает безошибочно поставить диагноз. Сыпь на руках при скарлатине выглядит так же, как и на других участках тела. Она представляет собой красновато-розовые высыпания. Сыпь при скарлатине фото знакомит с ее внешним видом. Когда же прыщики бледнеют, они начинают шелушиться. Данный процесс выглядит своеобразно: кожа на ладошках отслаивается крупными пластами.
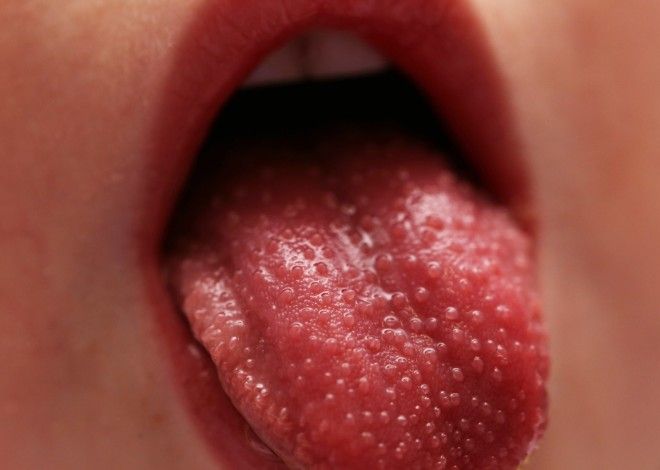
Само по себе появление шершавых участков кожи вызывает у заразившегося малыша дискомфорт. Родители заболевшего ребенка пытаются разобраться в том, чешется ли сыпь при скарлатине у детей. Зачастую такие высыпания сопровождаются зудом. Однако расчесывать прыщики нельзя, иначе можно занести бактериальную инфекцию, из-за чего возникнут серьезные осложнения (вплоть до сепсиса). Выяснив, чешется ли сыпь при скарлатине, важно запастись спасающими от зуда средствами. На помощь в этом случае придут антигистаминные средства:
- деткам можно давать Фенистил;
- взрослым – Агистам.
Вторичные элементы сыпи при скарлатине
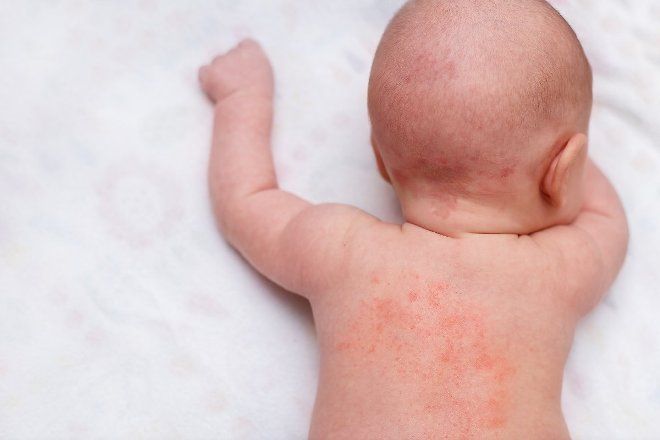
У некоторых пациентов высыпания возникают повторно после лечения. Вторичные элементы после угасания сыпи при скарлатине провоцируются различными причинами. Точно определить фактор, вызвавший проблему, может только лечащий врач. Чаще сыпь после скарлатины возникает по таким причинам:
- аллергическая реакция;
- несоблюдение предписанного доктором режима;
- осложнения после заболевания.
Чем мазать сыпь при скарлатине?
В большинстве случаев высыпания ничем не лечат. Однако если маленький пациент жалуется на сильный зуд, эпидермис можно увлажнить, смазав его противоаллергенным детским кремом, Пантенолом или обработав кожу отваром аптечной ромашки. Смягчающие средства нельзя использовать на начальном этапе развития заболевания: применять их можно только на 4-5 день болезни.
Мелкоточечная сыпь при скарлатине не обрабатывается:
- Йодом и бриллиантовым зеленым, поскольку эти средства усиливают шелушение кожи и вызывают еще больший зуд.
- Спиртосодержащими растворами, так как данные препараты увеличивают раздражение.
- Местными антисептиками, поскольку они пересушивают эпидермис и усиливают воспалительный процесс.
Читайте также:



