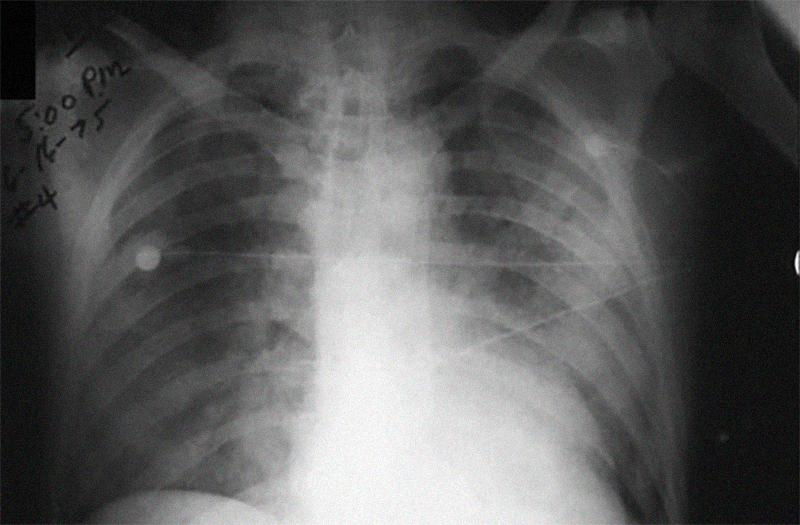
Для легочной формы чумы характерна мокрота тест
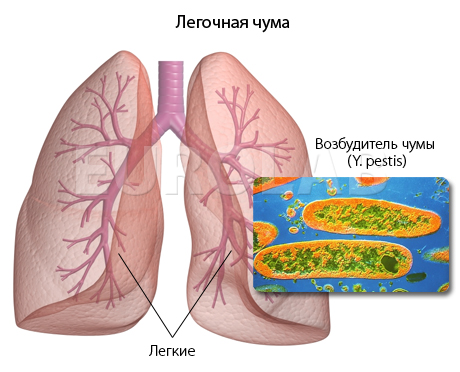
Легочная чума — заболевание легких, передающееся воздушно-капельным путем, с развитием в легких множественных очагов воспаления. Заболевание известно также как чумная пневмония.
Легочная форма чумы проходит две стадии в развитии. В первой проявляются общие симптомы, а на второй стадии фиксируют резкие изменения в легких. В начале типично лихорадочное возбуждение, далее следует разгар болезни и сопорозный период, при котором одышка постепенно усугубляется, в части случаев человек впадает в кому. Второй период эпидемически более опасный, потому что из организма больного выделяются микробы в большом количестве.
Симптомы
От момента заражения до появления первых симптомов заболевания (инкубационный период) проходит от 2-3 часов до 6 дней. Средний сроки инкубации составляет 2-3 дня. При первично-легочной форме чумы инкубационный период короче, в основном 1-2 суток. У вакцинированных ранее против чумы срок до проявления симптомов может составлять 8-9 суток.
Симптомы могут быть различными. Болезнь, как правило, начинается внезапно, продромальные явления не наблюдаются. Больной жалуется на:
- озноб
- сильные головные боли
- боли в пояснице
- боли в руках и ногах
- тошноту и рвоту
- красный оттенок лица
- одуловатость лица
Температура тела за короткий период времени достигает отметки 40,5˚С. Отмечается беспокойство больного, человек ощущает боли в груди. Пульс учащенный, временами проявляются аритмии. Выше указанная симптоматика появляется в первые 24 часа заболевания. На пике заболевания у больных могут фиксировать учащение дыхания и одышку, которые всё усиливаются и усиливаются. Больные могут жаловаться на ощущение нехватки вдыхаемого воздуха или на ощущение сжатия в области груди.
Пациенты могут жаловаться на чувство страха неминуемой смерти. Они могут предпринимать попытки покинуть палату. В период агонии у пациентов отмечается поверхностное дыхание и резко выраженная адинамия.
Характерным симптомом легочной чумы (чумной пневмонии) является кашель, почти всегда с минимальным отхождением мокроты. Сначала отделяемая мокрота может быть слизистой или слизисто-гнойной, но через какое-то время в ней находят прожилки крови. Чаще всего мокрота становится пенистой, ярко-красного цвета, выделяется в больших объемах. В первые несколько суток болезни в мазке из мокроты может не выявляться чумной микроб, или же он обнаруживается в минимальном количестве. На пике заболевания его обнаруживают в большом количестве.
Стадия первичной чумной пневмонии может протекать в не совсем типичной форме. Мокрота может напоминать таковую при круппозной пневмонии, выделяется кратковременно. В редких случаях мокроты вовсе нет. Иногда у пациентов отмечают сильное кровохарканье, что может ввести диагноста в заблуждение, поскольку такая картина напоминает туберкулез легких.
Если заболевание проходит в крайне тяжелой форме, кашля у пациентов не отмечают. Но, если заставить человека откашляться, то во всех случаях выделится окрашенная кровью мокрота. В начале заболевания изменения в легких весьма незначительные, или не отмечаются совершенно. В разгар заболевания также обнаруживают незначительные изменения.
Для легочной чумы типично отсутствие определённых данных у больных, что логически не связывается с их общим весьма тяжелым состоянием. Даже при глубоком и обширном поражении легких у больных при перкуссии притупления нет вообще или оно выявляется на небольших зонах. Прослушивание легких хрипов не обнаруживает. Если лечение не начать за первые 2-3 суток первичной легочной чумы, наступает смерть, потому что болезнь протекает быстро с высокой контагиозностью.
Диагностика
Обязательна лабораторная диагностика, которая заключается в выделении самого возбудителя чумы. Также в исследуемом материале определяют антиген; врач может назначить исследования на обнаружение в сыворотке крови специфических антител. Для таких исследований берут содержимое:
- бубона
- везикул
- пустул
- карбункулов
- содержимое слизи и мокроты из носоглотки
- а также кал и кровь
В крови больного медики могут выявить нейтрофильный лейкоцитоз. При выздоровлении обнаруживается лейкопения, лимфоцитоз, опасное снижение количества эритроцитов и гемоглобина. Анализы мочи показывают следы белка. В анамнезе врач фиксирует эпидемиологические и клинические данные. Важно вовремя обнаружить грамотрицательные овоидные биполярно окрашенные палочки, что дает возможность диагностировать ранние стадии чумы. Но для окончательного диагноза нужно выделить и идентифицировать культуру-возбудителя.
Для профилактического лечения чумы используют такие виды антибиотиков:
Осложнения
Легочная чума является тяжелой болезнью, высокая летальность. До применения антибиотиков в лечении процент выживаемости был очень низким. Это объясняет отсутствие осложнений (они не успевают развиться за такое короткое время). Но в клинической практике встречаются такие осложнения как гнойный менингит, при котором усиливаются головные боли, пациент за короткое время впадает в бессознательное состояние.
На фоне улучшения состояния больных к чуме иногда присоединяется обычная бактериальная инфекция. Иммунитет после чумы не очень длительный. Есть вероятность повторного заражения легочной или другими формами чумы.
Экстренная профилактика при легочной чуме
При наличии контакта (даже кратковременного) с больным легочной чумой необходима профилактика с применением антибиотиков. Длительность приема составляет до 5 суток. Два раза в сутки человеку вводят 0,5г стрептомицина. Если врач назначит мономицин, этот препарат вводят 2 раза в сутки в мышцу в дозе 0,5 г. Экстренная профилактика может проводиться антибиотиками тетрациклинового ряда.
Профилактика и лечение легочной чумы
При подозрении на легочную чуму больного нужно обязательно изолировать, во время лечения его также держат отдельно от остальных больных. Помимо антибиотикотерапии, также актуальна борьба с интоксикацией, сердечно-сосудистыми осложнениями и пневмонией.
Специальная вакцина для лечения легочной чумы готовится из убитых при помощи нагревания возбудителей чумы. С ее помощью создают нужный иммунитет от заболевания, вводя 3 раза с промежутками в 2 недели. Далее в целях поддержания иммунитета ревакцинацию проводят каждые 24 месяца. Существует также живая сухая вакцина против чумы, которую вводят однократно. Она обеспечивает иммунитет на период до 6 месяцев. При самых неблагоприятных эпидемических условиях по истечении 6 месяцев следует ревакцинироваться (повторно ввести вакцину).
Оксигинация при сатурации
1. Оксигинация при сатурации 60 лет;+
3) пиодермия, возраст 30-40 лет, анемия;
4) аллергический дерматит, алопеция;
5) артериальная гипотензия, возраст 20-35 лет, доброкачественные новообразования.
5. Основным профилактическим мероприятием при коронавирусной инфекции является
1) иммунизация в предэпидемический период;
2) лечение больных;
3) применение противовирусных препаратов;
4) соблюдение правил личной гигиены, ношение СИЗ;+
5) применение иммуномодулирующих препаратов.
6. При возможности попадания брызг на лицо работника необходимы
1) перчатки и халат;
2) гигиена рук, перчатки, халат, медицинская маска;
3) гигиена рук, перчатки, халат, медицинская маска, средства защиты глаз;+
4) только средства защиты глаз;
5) гигиена рук, халат.
7. Средством защиты глаз при заборе биоматериалов подозрительных на содержание коронавируса 2019-nCoV является
1) очки для защиты глаз или защитный экран;+
2) солнцезащитные очки;
3) противогаз фильтрующий;
4) поляризационные очки;
5) маска.
8. При непосредственном контакте с кровью, отделяемым, другими биологическими жидкостями, слизистой или поврежденной кожей больного необходимы
1) только средства защиты глаз;
2) гигиена рук, халат;
3) гигиена рук, перчатки, халат, медицинская маска;+
4) гигиена рук с использованием многоразового полотенца;
5) перчатки и халат.
9. Мерами профилактики, направленными на механизм передачи 2019–nCoV, являются
1) соблюдение правил личной гигиены;+
2) использование средств индивидуальной защиты;+
3) применение противовирусных препаратов;
4) применение иммуномодулирующих препаратов.
10. Основная мера защиты медицинского персонала при работе с лицами, инфицированными коронавирусной инфекцией, — это использование
1) средств инфекционной защиты;+
2) только масок;
3) халата с коротким рукавом;
4) многоразового полотенца;
5) вакцинация.
11. Медицинские работники, которые собирают, упаковывают клинические образцы, должны быть обучены требованиям и правилам биологической безопасности при работе и сборе материала, подозрительного на зараженность микроорганизмами
1) III группы патогенности (опасности);
2) II группы патогенности (опасности);+
3) IV группы патогенности (опасности);
4) I группы патогенности (опасности).
12. Респираторная гигиена заключается в
1) ограничении передвижения пациента вне палаты и транспортировку;
2) прикрывании носа и рта при кашле или чихании медицинской маской, марлей, тканью или согнутым локтем и гигиене рук;+
3) использовании одноразового или же предназначенного только для этого пациента оборудования;
4) избегании контаминирования поверхностей, не используемых при непосредственном уходе за пациентом;
5) избегании контаминирования поверхностей, не используемых при непосредственном уходе за пациентом.
13. Острые респираторные инфекции, представляющие собой чрезвычайную ситуацию в области общественного здравоохранения, имеющую международное значение
1) метапневмовирусы, вирус гриппа С, норовирусы;
2) бокавирусы, энтеровирусы, реовирусы;
3) тяжелый острый респираторный синдром (ТОРС), ближневосточный респираторный синдром, коронавирусная инфекция 2019-nCoV;+
4) аденовирусы, риновирусы, короновирусы;
5) вирус гриппа А, риновирусы, вирус парагриппа.
14. Основным видом биоматериала для лабораторного исследования является
1) моча;
2) мазок из носоглотки и/или ротоглотки;+
3) кал и рвотные массы;
4) мокрота;
5) ликвор.
15. Профилактика контактной передачи инфекции включает
1) разрешение трогать свои глаза, нос и рот потенциально контаминированными перчатками или голыми руками;
2) разрешение контактировать с контаминированными поверхностями, используемые при непосредственном уходе за пациентом;
3) использование многоразовых СИЗ или же предназначенного только для данного пациента оборудования;
4) использование надлежащих СИЗ (перчатки, маски, защитные средства для глаз, халат с длинными рукавами) при входе в палату или при контакте с пациентом (в пределах 1 метра). Снятие СИЗ после выхода из палаты;+
5) возможность помещения пациента в палату вместе с пациентами с другим этиологическим диагнозом.
16. При подозрении на наличие внебольничного метициллин-резистентного S. аureus (CA-MRSA) к терапии добавляют (рекомендации ВОЗ 2017)
1) доксициклин;
2) ванкомицин;+
3) азтреонам;
4) хлорамфеникол;
5) левофлоксацин.
17. Сортировка больных заключается в
1) использовании капельных мер предосторожности в дополнение к стандартным;+
2) излишнем скопление больных;
3) игнорировании использования капельных мер предосторожности;
4) медленной сортировке пациентов;
5) размещении пациентов с ОРИ в том числе с подозрением на 2019-nCoV в плохо вентилируемые зоны ожидания.
18. Самым эффективным профилактическим мероприятием при коронавирусной инфекции является
1) разрыв механизма и путей передачи;
2) вакцинопрофилактика;
3) своевременное выявление заболевших;
4) наблюдение за контактными;
5) личная гигиена и СИЗ.+
19. Мерами профилактики 2019–nCoV, направленными на восприимчивый контингент, являются
1) иммунизация против гриппа;
2) использование лекарственных средств для местного применения, обладающих барьерными функциями;+
3) частое проветривание помещения;
4) орошение слизистой оболочки полости носа изотоническим раствором хлорида натрия;+
5) ведение здорового образа жизни.+
20. Под тесным контактом коронавирусной инфекции подразумевается
1) посещение за 7 дней до появления симптомов любого медицинского учреждения;
2) поездка в городе не эндемичному по коронавирусной инфекции;
3) проживания в городе не эндемичному по коронавирусной инфекции;
4) работа за 14 дней до появления симптомов медицинского учреждения, в котором находились пациенты с гриппом;
5) непосредственное оказание мед. помощи больному с 2019- nCoV.+
21. Мероприятия по контролю за источниками инфекции
1) для разделения потоков пациентов в помещениях, где проводится сортировка не применяются перегородки;
2) расстояние между пациентами минимум 1 метр;+
3) плохо вентилируемые коридоры;
4) расстояние между пациентами меньше 15 сантиметров;
5) плохо вентилируемые помещения, где находятся пациенты.
22. Когда следует закончить наблюдение в эпидемическом очаге коронавирусной инфекции?
1) после введения контактировавшим с больным иммуноглобулина, или вакцины, или бактериофага;
2) немедленно после заключительной дезинфекции;
3) после выписки больного из стационара;
4) немедленно после госпитализации больного;
5) по истечении срока максимальной инкубации у контактировавших с больным.+
23. К группам риска развития осложнений при коронавирусной инфекции относятся пациенты с
1) перенесенным острым пиелонефритом;
2) поллинозом;
3) злокачественными новообразованиями;+
4) конъюнктивитом.
24. Вирусная пневмония (первичная) при осложненном течении 2019-nCoV развивается
1) к концу 7 дня от момента заболевания;
2) на 14-день от начала заболевания;
3) на 5-й день заболевания;
4) в 1-3 сутки от начала заболевания;+
5) к 10 дню заболевания.
25. Наиболее быстрым и чувствительным методом лабораторной диагностики коронавирусной инфекции из верхних дыхательных путей в первые дни болезни является
1) исследование методом ПЦР мазков из носоглотки и ротоглотки;+
2) культивация вируса в культурах ткани;
3) исследование методом бронхоальвеолярного лаважа методом ПЦР;
4) исследование методом аспирата из трахеи методом ПЦР;
5) исследование крови в парных сыворотках.
26. К характерным клиническим симптомам при коронавирусной инфекции относят
1) лихорадка, рыхлая, пятнистая слизистая оболочка щек, одутловатость лица, гнойное отделяемое из носа;
2) повышение температуры тела в первые сутки до максимальных цифр, рвота, сердцебиение;
3) быстро нарастающие симптомы интоксикации в первые часы заболевания, слабость, миалгии;
4) болезненность в области живота, рвота, головные боли;
5) повышение температуры тела, кашель, одышка.+
27. Изменения в периферической крови при коронавирусной инфекции
1) лимфоцитоз, атипичные мононуклеары;
2) лейкопения, повышенное содержание провоспалительных цитокинов;+
3) тромбоцитоз;
4) эритроцитоз;
5) эозинофилия.
28. Самым частым осложнением коронавирусной инфекции является
1) бактериальная суперинфекция кожи;
2) вирусная пневмония;
3) кератоконъюнктивит;
4) менингоэнцефалит;
5) вирусно-бактериальная пневмония.+
29. Ваши действия при сатурации > 90%
1) оксигенация через аппарат ИВЛ;
2) оксигенация через маску с резервуаром;
3) оксигенация через назальную конюлю;
4) наблюдение;+
5) оксигенация через маску.
30. К методу лабораторной диагностике коронавирусной инфекции относят
1) полимеразную цепную реакцию;+
2) реакцию иммунофлуоресценции;
3) иммуноферментный анализ;
4) пробу Кумбса;
5) реакцию непрямой(пассивной) гемаглютинации.
| Название | Тестовые задания по безопасности пациента |
| Дата | 27.02.2019 |
| Размер | 0.5 Mb. |
| Формат файла |  |
| Имя файла | ОТВЕТЫ НА ТЕСТЫ.doc |
| Тип | Документы #68981 |
| страница | 4 из 19 |
 С этим файлом связано 3 файл(ов). Среди них: реферат 1 физ.rtf, В1.docx, тест 3 мод.pdf.  Показать все связанные файлы Подборка по базе: Маркетинг 3 задания.docx, Тестовые задания по темам 1 и 2 (стом.).docx, Модуль 8_Практические задания.docx, Бланк выполнения задания 2.docx, Бланк выполнения задания 3.docx, Тестовые задания ОЛК.docx, семинар. задания.docx, Тестовые задания психогенные психические расстройства.docx, 49. Правила приема пациента в дневном стационаре.doc, сро 1 личная гигиена пациента.docx Сестринское дело в пульмонологии:1. Основная причина развития бронхитов: 2. Основной фактор риска хронического бронхита: б) бактериальная и вирусная инфекция 3. Характер мокроты при остром бронхите: г) розовая пенистая 4. При кашле с отделением гнойной мокроты противопоказан: 5. Для разжижения густой вязкой мокроты используется: 6. При лечении гнойного бронхита используются: а) амоксициллин, бромгексин б) бекотид, интал в) кодеин, либексин г) кофеин, кордиамин 7. К базисному лечению бронхиальной астмы относится: а) проивовоспалительная терапия б) ферментативная терапия в) элиминационная терапия 8. Пациент должен тщательно полоскать рот после применения ингалятора: 9. Небольшое количество вязкой стекловидной мокроты выделяется при: а) абсцессе легкого б) бронхиальной астме г) экссудативном плеврите 10. При приступе удушья на фоне бронхиальной астмы применяется: 11. Для профилактики приступов удушья при бронхиальной астме используется: 12. Пикфлоуметрия – это определение: а) дыхательного объема б) жизненной емкости легких в) остаточного объема г) пиковой скорости выдоха 13. Воспаление целой доли легкого наблюдается при: а) остром бронхите б) бронхиальной астме г) сухом плеврите 14. "Ржавый" характер мокроты наблюдается при: а) остром бронхите б) бронхиальной астме г) сухом плеврите 15. Этиотропное лечение пневмонии – это применение: 16. Осложнение пневмонии: а) лёгочное кровотечение 17. При критическом снижении температуры тела может развиться: а) острая дыхательная недостаточность в) острая коронарная недостаточность г) легочное кровотечение 18. Частота дыхательных движений в норме в мин.: 19. Частота сердечных сокращений в норме в мин.: 20. Основная причина приобретенных бронхоэктазов: а) бронхиальная астма в) хронический бронхит г) сухой плеврит 21. Пациент выделяет мокроту по утрам полным ртом при: а) бронхиальной астме б) бронхоэктатической болезни г) экссудативном плеврите 22. Характер мокроты при бронхоэктатической болезни: в) розовая пенистая 23. Пальцы в виде "барабанных палочек" и ногти в виде "часовых стекол" встречаются при: а) хронических заболеваниях дыхательной системы б) острых заболеваниях дыхательной системы г) хронических заболеваниях пищеварительной системы 24. Осложнения бронхоэктатической болезни: б) приступ экспираторного удушья в) кашель с гнойной мокротой г) легочное кровотечение 25. При сборе мокроты на общий анализ пациента необходимо обеспечить: в) стерильной пробиркой г) стерильной банкой 26. При выделении гнойной мокроты пациента необходимо обеспечить: б) стерильной банкой в) индивидуальной плевательницей г) стерильной пробиркой 27. Индивидуальная карманная плевательница должна быть заполнена на ¼: в) 25% раствором соды 28. При выделении большого количества гнойной мокроты в питании пациента рекомендуется: а) увеличить количество соли в) уменьшить количество соли г) уменьшить количество белка 29. Рентгенологическое исследование бронхов с применением контрастного вещества: 30. Заболевание, которое может осложниться абсцессом легкого: а) острый бронхит в) бронхиальная астма г) сухой плеврит 31. Внезапное появление обильной гнойной мокроты на фоне гектической лихорадки наблюдается при: а) абсцессе легкого б) бронхиальной астме г) сухом плеврите 32. Для абсцесса легкого характерна лихорадка: г) постоянная
а) лейкоциты б) эластические волокна в) атипичные клетки 34. Решающее значение в диагностике рака лёгкого имеет: б) лабораторная диагностика г) рентгенография органов грудной клетки 35. Осложнение рака легкого: а) бронхиальная астма б) хронический бронхит в) эмфизема легких г) экссудативный плеврит 36. Заболевание, которое может осложниться плевритом: б) бронхиальная астма г) эмфизема легких 37. Основной симптом при сухом плеврите: г) боль в грудной клетке 38. Пациент занимает вынужденное положение лежа на больной стороне при: б) бронхиальной астме в) бронхоэктатической болезни г) сухом плеврите 39. Зависимое сестринское вмешательство при сухом плеврите – это применение: 40. Для плевральной пункции медсестра готовит: а) иглу длинной 10-15 см в) иглу Кассирского 41. Подготовка пациента к плевральной пункции: а) поставить очистительную клизму б) промыть желудок в) опорожнить мочевой пузырь г) разъяснить сущность манипуляции 42. При проведении плевральной пункции врачом одномоментно извлекается жидкости не более (в литрах):
Во время последней вспышки чумы в столице под угрозой заражения оказались постояльцы "Националя" и всё руководство Наркомздрава.В апреле 1885 года родился Симон Горелик. Внимательность и дотошность этого столичного врача позволили быстро остановить последнюю в истории вспышку чумы в Москве в 1939 году. Со времён екатерининской эпохи эта смертельная болезнь никогда не была настолько близко к стенам Кремля, как в тот декабрьский день, когда из Саратова на конференцию Наркомата здравоохранения приехал микробиолог, заражённый самой опасной и трудно диагностируемой формой чумы — лёгочной. В 1926 году штамм чумы, названный EV (инициалы умершего человека), был получен от скончавшегося больного в Мадагаскаре. На основе этого штамма в 30-е годы во многих странах мира началось создание противочумной вакцины. Тогда же штамм попал в СССР, где также начались работы над созданием вакцины от болезни, веками наводившей ужас на человечество. Исследования вакцины велись в Государственном институте микробиологии и эпидемиологии Юго-Востока СССР в Саратове (ныне НИИ "Микроб"). Ведущую роль в этих исследованиях играли авторитетные в СССР специалисты по чуме Евгения Коробкова и Виктор Туманский. В состав комиссии, курировавшей испытания, вошёл также микробиолог Абрам Берлин.
Опыты, проведённые на морских свинках, подтвердили, что разработанная вакцина весьма эффективна. На следующем этапе исследований добровольцы из числа научных сотрудников сами привились полученной вакциной. И вновь испытание было признано успешным. Однако возникла проблема. Созданная вакцина защищала организм от возбудителей бубонной чумы, но было совершенно не ясно, может ли она противостоять лёгочной форме чумы. По ряду параметров она была даже страшнее бубонной. Во-первых, она была ещё более заразной. Во-вторых, её было значительно труднее диагностировать. В 1939 году испытания в Саратове продолжились, но на этот раз уже по лёгочной чуме. Правда, возникла проблема. Морских свинок оказалось весьма непросто заразить этим заболеванием. Закапывание бактериальной культуры в нос оказалось неэффективным. Тогда решено было использовать особые пульверизаторы. Работы проводились в специальном боксе, призванном защитить экспериментаторов от случайного заражения. Однако уберечься не удалось. Чума у стен Кремля В декабре 1939 года Абрам Берлин был отправлен в Москву. Он должен был выступить перед коллегией Наркомздрава с докладом об эффективности их исследований в Саратове. Уважаемому специалисту выделили номер в престижной гостинице "Националь". Отель в сотне-другой метров от Кремля и в те времена предназначался не для простых смертных. Там жили особо привилегированные иностранцы и разного рода заслуженные деятели Советского Союза во время поездок в Москву. Соответственно, и обслуживание там было статусным, как в лучших "капиталистических" гостиницах. В "Национале" Берлин вызвал парикмахера, был побрит, а затем отправился на заседание коллегии Наркомздрава. Коллегия — это не просто какая-то комиссия, а руководящий орган наркомата, в который входили и нарком, и его заместители, и всё остальное высшее руководство ведомства.
Вернувшись после выступления в гостиницу, Берлин почувствовал себя плохо. Началась лихорадка, сильная боль в груди, состояние ухудшалось с каждым часом. К постояльцу вызвали врача. Однако лёгочную форму чумы, как уже говорилось, не так просто распознать без специальных бактериологических исследований. Прибывший на вызов врач поставил самый логичный диагноз из всех, какие только могли быть при подобных симптомах, — "крупозное воспаление лёгких". Больного отправили в Ново-Екатерининскую больницу на Страстном бульваре. Прибывшего пациента осмотрел врач Симон Горелик, человек с весьма интересной судьбой. Сын богатого купца-лесопромышленника, который сочувствовал революции и щедро одаривал подпольщиков средствами. Все дети Горелика-старшего, включая Симона, получили образование в престижных европейских университетах. Симон учился медицине во Франции и Швейцарии. Земляком и мужем его родной сестры был старый большевик Григорий Шкловский, в дореволюционные годы входивший в число самых близких Ленину людей. Горелик был опытным доктором, но пациент его немало озадачил. С одной стороны, симптомы больного действительно напоминали крупозное воспаление лёгких. С другой — в наличии не было одного из важных признаков болезни.
Крупозная пневмония и лёгочная чума обладают схожими симптомами. И в том и в другом случае заболевание характеризуется стремительным началом и таким же стремительным прогрессированием. У больного резко повышается температура, появляются боли в груди, одышка и кашель, сопровождаемый характерной мокротой. Отличие заключается в том, что у больного чумой выраженных изменений в лёгких практически не происходит, тогда как при крупозном воспалении они являются характерным признаком. И у больного Берлина отсутствовал именно этот последний характерный симптом. Тогда Горелик догадался сделать то, что не пришло в голову первому врачу, — выяснить конкретную специфику деятельности пациента. Берлин, периодически впадавший в забытьё, успел сообщить, что работает в закрытом институте над вакциной от чумы. Пазл сложился, и, ставя пациенту диагноз, Горелик одновременно подписывал смертный приговор самому себе. Осматривая пациента и прослушивая его лёгкие, он просто не мог не заразиться. Стоит отдать должное мужеству врача. Он не запаниковал, а сразу же отдал ряд грамотных распоряжений. Прежде всего — изолировать его вместе с больным в помещении, куда не будет доступа посторонним. Проследить, чтобы никто не покидал больницу, и сообщить о диагнозе в Наркомздрав.
Ситуация по всем параметрам была из ряда вон выходящей. В нескольких метрах от Кремля несколько дней находился человек с чрезвычайно заразной болезнью. Лёгочная чума передаётся воздушно-капельным путём при простом общении. При этом болезнь отличается 100-процентной смертностью (стрептомицин, который эффективно лечит чуму, был открыт только в 1943 году) и крайне быстрым течением — больной умирает за один-три дня. Всем оказавшимся в больнице тут же было приказано оставаться на местах и не покидать её стен. Вскоре она была оцеплена внутренними войсками, посты расставили возле всех входов и выходов. Аналогичные меры были приняты и в гостинице "Националь". Начались поиски всех, с кем за несколько дней мог контактировать больной. На всякий случай на карантин отправили всю бригаду поезда, которым Берлин ехал из Саратова в Москву, а также всех его попутчиков, кого удалось разыскать, и врача, который первым осматривал больного в гостинице. Поскольку перед ухудшением самочувствия Берлин выступал перед коллегией Наркомздрава, под угрозой заражения страшной болезнью оказалось всё медицинское руководство Советского Союза: сам нарком Георгий Митерёв (всего три месяца назад возглавивший ведомство), руководители отделов и так далее. Все они также были отправлены на карантин, единственным из руководителей наркомата, оставшимся на свободе, оказался заместитель Митерёва, пропустивший заседание.
Берлин скончался в тот период, когда противочумные мероприятия только начинали разворачиваться. Чтобы исключить вероятность ошибки, необходимо было провести вскрытие. Ответственную миссию возложили на одного из самых авторитетных патологоанатомов Советского Союза — Якова Рапопорта. Одетый в костюм химзащиты патологоанатом проводил вскрытие прямо в комнате, где умер больной. Бактериологические исследования подтвердили, что больной умер от чумы. Рапопорт вспоминал, что слухи среди врачей распространились очень быстро, и в первое время после смерти Берлина по Москве прокатилась волна панических настроений среди медиков. Едва он вернулся после вскрытия тела Берлина, как его опять отправили на вскрытие в другую больницу. Там врач, увидевший у скончавшегося пациента сыпь на теле, перепугался и поднял панику, будучи уверенным, что тот тоже умер от чумы. Однако второй случай не подтвердился, и вскоре волна паники пошла на спад. Жертвами последней вспышки чумы в Москве стали три человека. Вслед за Берлиным умер Горелик, который поставил страшный диагноз и своему пациенту, и самому себе. Третьим скончался тот самый парикмахер, который брил Берлина после приезда в столицу. Через несколько дней, по истечении характерного для чумы инкубационного периода, карантин сняли, все "подозреваемые" вернулись к привычному образу жизни. Благодаря счастливому стечению обстоятельств, дотошности Горелика и быстро принятым противоэпидемическим мерам последняя вспышка чумы в Москве была пресечена в зародыше. Читайте также:
|