Где сдавать анализы на сепсис
посев крови до назначения антибиотиков
· определение лактата в сыворотке крови
· клинический анализ крови (повышенные количества лейкоцитов или низкое количество лейкоцитов - более 12-10 9,, менее 4*10 9 ), тромбоциты;
· коагулограмма;
· электролиты плазмы;
· общий анализ мочи;
· бактериологическое исследование в зависимости от клиники (лохий, мочи, отделяемого из раны, носоглодки);
· биомаркеры (С-реактивный белок – более 7 мг/л, прокальцитонин, пресепсин). NB! Эти биомаркеры имеют относительную диагностическую ценность в отношении генерализации бактериальной инфекции и указывают на наличие критического состояния. Нормализация уровня прокальцитонина может служить одним из критериев отмены антибактериальной терапии
Инструментальные методы исследования:
Исследования, направленные на поиск источника инфекции (УД-D):
· рентгенограмма легких;
· УЗИ органов брюшной полости;
· УЗИ органов малого таза;
· Эхо-КС.
Алгоритм диагностики сепсиса (SSC) [2].
1. Диагностика и лечение инфекции.Врачи должны знать признаки и симптомы инфекции, чтобы обеспечить раннюю диагностику инфекционного осложнения. У пациентов с наличием инфекции, лечение должно начинаться как можно раньше, необходиомо исследовать кровь и другие культуры для выявления возбудителя. Применяются антибактериальные препараты и одновременно проводится лабораторная оценка связанной с инфекцией, органной дисфункцией.
2. Скрининг органной дисфункции и лечение сепсиса (ранее тяжелый сепсис).Необходимо использовать шкалы qSOFA, SOFA для оценки органной дисфункции. Пациенты с органной дисфункцией требуют исследования гемокультуры и назначения антибиотиков широкого спектра действия.
3. Идентификация и лечение артериальной гипотонии.У пациентов, у которых есть инфекция и артериальная гипотония или уровень лактата, более чем или равно 2 ммоль/л, необходимо начать инфузию кристаллоидов 30 мл/кг с переоценкой ответа на объем и перфузии ткани. Шестичасовые мероприятия и цели лечения должны быть выполнены. Сепсис 3 вводит qSOFA как инструмент для идентификации пациентов из-за опасности сепсиса с более высоким риском стационарной смерти или продленного нахождения в ОРИТ.
NB!У пациенток с инфекционным очагом необходимо оценивать признаки полиорганной недостаточности, а у пациенток с признаками полиорганной недостаточности необходимо оценивать явную или подозреваемую инфекцию. Это служит основой ранней диагностики и максимального раннего начала лечения сепсиса врачами всех специальностей.
Задача
Родильница С.38 лет.беременность 2 роды 2 произошли роды в срок.Роды осложнились гипотоническим кровотечением в раннем послеродовом периоде.Произведено ручное обследование полости матки.Кровопотеря составила 600мл.Гемотрансфузия не производилась.В анамнезе хронический пиелонефрит.
На 3-е сутки послеродового периода состояние ухудшилось,температура 38,8С,ЧДД-21,ЧСС-110уд в мин.Кожабледный,сухой.Языкчистый,влажный.Дыханиезатрудненный,одышка.Молочные железы гиперемированные, болезненные.Живот болезненный внизу живота.Дно матки на 2см ниже пупка. Влагалищное исследование:влагалищасвободное,шейкасформирована,цервикальный канал проходим за внутренний зев,маткаувеличина до 15-16недель,мягко-эластической консистенции,болезненная,придатки не определяются,параметрии свободные. Лохии-кровянисто-серозный,мутный,с запахом.
ОАК – Нб -78,эр-3,1,лей-25,СОЭ-45,Тр-410
Биохимический анализ:общ белок-63,билирубин общ-26,глюкоза-7,3,
Алгоритм лечение сепсиса:
Медикаментозное лечение
ПЕРВОНАЧАЛЬНАЯ РЕАНИМАЦИЯ (начальная терапия сепсиса и септического шока)
Реанимация пациента с сепсисом или/септическим шоком должна начинаться немедленно после постановки диагноза и не должна откладываться до поступления в ОРИТ.
Ранняя целенаправленная терапия , определяющая цели терапии, должна быть достигнута за определенный промежуток времени [9,10].
Рисунок 2. Начальная терапия сепсиса, септического шока
Ранняя целенаправленная терапия включает(УД-1С):
· санация очага инфекции;
· инфузия кристаллоидов, при неэффективности подключение вазопрессоров и инотропных препаратов;
· применение антибактериальных препаратов широкого спектра действия;
· адъюватная терапия (ИВЛ, трансфузионная терапия, почечная заместительная терапия, нутритивная поддержка и т.д.).
NB! Санация очага инфекции должна быть проведена в первые 6-12 ч после диагностики сепсиса и септического шока
В течение первого часа от постановки диагноза сепсис и септический шок обеспечивается [12], рисунок 2:
· венозный доступ;
· контроль диуреза;
· лабораторный контроль, взятие проб на бактериологическое исследование.
NB! Эффективная, быстрая и высочувствительная диагностика внутрибольничных инфекций, а также программы предоперационного и догоспитального скрининга с применением современных диагностических методов позволяют правильно поставить диагноз пациенту в течение 1-2 часов, провести комплекс необходимых мер по предотвращению распространения заболевания внутри стационара, избежать ненужного эмпирического лечения антибиотиками широкого спектра.
· начало внутривенной инфузии кристаллоидов (УД-1В) в объеме до 30 мл/кг (УД-1С) (таблица 3), при отсутствие эффекта применяются растворы альбумина (УД-2С).
NB! Ограничение объема инфузии требуется, когда ЦВД увеличивается без гемодинамической стабилизации (АД,ЧСС), а также при поражении легких (пневмония, ОРДС).
NB! Препараты гидроксиэтилированного крахмала при сепсисе и септическом шоке противопоказаны (УД-1В) [11].
NB! Антибактериальная терапия начинается в течение первого часа после постановки диагноза сепсис и септический шок (УД-1В) [12,13].
АНТИБАКТЕРИАЛЬНОЕ ЛЕЧЕНИЕ:
· внутривенная антибактериальная терапия должна быть начата в течение первого часа от постановки диагноза сепсиса;
· первичная эмпирическая антимикробная терапия должна включать один или более препарат, активный против вероятного патогена, способного проникнуть в предполагаемый очаг сепсиса (УД-1В). Выбор препарата зависит от спектра действия и предполагаемого очага инфекции (приложение);
· эмпирическая антибактериальная терапия не должна проводиться более 3-5 суток, далее необходимо ориентироваться на чувствительность микроорганизмов к препаратам;
· оценка эффективности антибактериальной терапии проводится ежедневно;
· средняя продолжительность антибактериальной терапии составляет 7-10 суток, но может быть продолжена у отдельных пациенток (УД-2С) [14,15];
· при вирусной этиологии сепсиса и септического шока требуется назначение противовирусных препаратов (УД-2С) [12];
Эмпирический выбор антимикробной терапии у пациентов с абдоминальной инфекцией с учетом стратификации риска полирезистентных возбудителей и инвазивного кандидоза представлены на рисунке 3 и 4.
Рисунок-3. Эмпирический выбор антимикробной терапии у пациентов с абдоминальной инфекцией с учетом стратификации риска полирезистентных возбудителей.
Рисунок 4. Эмпирический выбор антимикробной терапии у пациентов с абдоминальной инфекцией с учетом стратификации риска полирезистентных возбудителей и инвазивного кандидоза.
Антибиотики:
При сепсисе или септическом шоке 9:
· пиперациллин-тазобактам 4,5 г 8-часовую или ципрофлоксацин 600 мг 12-часовой плюс гентамицин 3-5 мг / кг в день в разделенных дозах каждые 8 часов;
· карбапенемы, таких как меропенем 500 мг до 1 г 8-часовой + / гентамицин;
· метронидазол 500 мг 8-часовой может рассматриваться для обеспечения анаэробных возбудителей;
· если есть подозрение на группы стрептококковой инфекции, клиндамицин 600 мг до 1,2 г три или четыре раза в день, 8-часовой более эффективен чем пенициллины;
· если существуют факторы риска для MRSA септицемии, добавить теикопланин 10 мг / кг 12-часовой в течение трех доз, затем 10 мг/кг в 24-часовой или линезолид 600 мг 12-часовой.
Вазопрессоры и инотропные препараты 16:
При отсутствии эффекта от инфузионной терапии 30 мл/кг необходимо подключить возопрессоры (таблица 4) для целевого значения среднего артериального давления болеее 65 мм/рт/ст/ (УД-1С):
· препарат первой линиии – норэпинефрин (УД-1В), который применятся один или в сочетании с адреналином (УД-2В) или вазопрессином;
· инфузиявазопрессоров начинается с минимальной дозы;
· допамин и мезатон не должны использоваться как препараты первой линии для коррекции гемодинамики при септическом шоке (УД-2 С).
Задержка с началом введения норадренолина при развитии септического шока в течение 6 часов увеличивает летальность в 3 раза 14.
*применение препарата после регистрации в РК.
В случае отсутствия стабилизации гемодинамики после проведения инфузионной терапии 30 мл/кг и введения вазопрессоров и инотропных препаратов, подключаются кортикостероиды – только водорастворимый гидрокортизон в/в в дозе не более 200 мг/сутки (УД-2С).
После болюсного введения 50 мг препарат вводится в виде постоянной внутривенной инфузии для предотвращения колебаний уровня глюкозы (Кортикостероиды должны быть отменены, как только прекращается ведение вазопрессоров).
Кортикостероиды не должны применяться при отсутствии клиники шока (УД-1D) [12,14-16].
При снижении сердечного индекса менее 2,5 л/мин/м2 к терапии подключаются инотропные препараты (добутамин, левосимендан) (УД-1С) 18.
Не рекомендуется стремиться увеличить сердечный индекс до субнормальных значений (УД-1В) [12,13,16].
Цели, достигаемые оптимально в первые 6 ч [12]:
1. Санация очага инфекции
2. Достижение необходимых параметров гемодинамики, транспорта кислорода и диуреза (УД-2С):
· ЦВД (CVP) 8-12 мм рт. ст. – за счет инфузионной терапии;
· САД (MAP) ≥ 65 мм рт. ст. – инфузионная терапия +вазопрессоры;
· диурез ≥ 0,5 мл / кг / час.;
· насыщение кислорода в центральной вене (верхняя полая вена) равно или более 70% или в смешанной венозной крови равно и более 65%.
Задача
Роженице 27 лет, поступила в ,роддом с жалобами на Т-38, боли внизу живота
схваткообразного характера. Воды отошли дома, 2-е суток подтекают.
Беременность 3-я, в анамнезе 1 нормальные роды, 2800, послеродовое течение
гладкое; 2 мед.аборта. Общее состояние удовлетворительное. Кожные покровы
гиперемированы. Пульс 100 в 1 мин., АД = 125/80 мм.рт.ст. Язык влажный,
Живот мягкий, симптомов раздражения брюшины нет. Матка с четкими
контурами, периодически приходит в тонус. Схватки через 8-10 мин. по 30 сек.
Положение плода продольное, предлежит головка. С/б приглушенное, 140 в 1
мин. Подтекают грязно- зеленые воды.
При влагалищном исследовании: открытие полное, плодного пузыря нет.
Головка в широкой части полости таза. Стреловидный шов в левом косом
размере. Малый родничок справа, спереди. Мыс не достижим. Деформаций
костей таза не обнаружено. Подтекают грязно-зеленые воды с запахом.
общий анализ крови с подсчетом лейкоформулы – лейкоцитоз более 15х109/л;
· C-реактивный белок – норма до 5 ([3]; подробно описано в таблице 2.1);
· бактериальный посев амниотических вод – не должен содержать патогенов, концентрация условно-патогенной микрофолоры не должна превышать 10*5 КОЕ/мл;
· мазок по Грамму из амниотических вод – с описанием установленной микрофлоры, количества лейкоцитов, эпителия и т.д.;
· гистологическое исследование плаценты и оболочек после родов – признаки воспаления в оболочках, плаценте с описанием изменений лимфоцитов, лейкоцитов, фиброза, степени зрелости ворсин;
КТГ плода – тахикардия более 160 уд/мин
Задача
Роженице 27 лет, поступила в ,роддом с жалобами на Т-38, боли внизу живота
схваткообразного характера. Воды отошли дома, 2-е суток подтекают.
Беременность 3-я, в анамнезе 1 нормальные роды, 2800, послеродовое течение
гладкое; 2 мед.аборта. Общее состояние удовлетворительное. Кожные покровы
гиперемированы. Пульс 100 в 1 мин., АД = 125/80 мм.рт.ст. Язык влажный,
Живот мягкий, симптомов раздражения брюшины нет. Матка с четкими
контурами, периодически приходит в тонус. Схватки через 8-10 мин. по 30 сек.
Положение плода продольное, предлежит головка. С/б приглушенное, 140 в 1
мин. Подтекают грязно- зеленые воды.
При влагалищном исследовании: открытие полное, плодного пузыря нет.
Головка в широкой части полости таза. Стреловидный шов в левом косом
размере. Малый родничок справа, спереди. Мыс не достижим. Деформаций
костей таза не обнаружено. Подтекают грязно-зеленые воды с запахом.
ОАК – Нб-102,эр-3,8,лей-18,цвет пок-1
Общ белок 68,альбумин-45,билирубин общий-15,
Тактика при хориоамнионите:
До завершения родов назначить комбинацию антибиотиков:
· полусинтетический антибиотик группы пенициллинов – ампициллин (или амоксициллин + клавулановая кислота) по 2 гр в/в каждые 6 часов и гентамицин 5 мг/кг в/в каждые 24 часа [18,19];
· метронидазол 500 мг в/в каждые 12 часов (при родоразрешении посредством кесарево сечения) [4,11,13,14];
· инфузионная терапия – раствор натрия хлорида 0,9% - 1500,0 мл в/в.
При аллергии на пенициллины использовать:
· гентамицин 5 мг/кг в/в каждые 24 часа;
или
· клиндамицин по 900 мг в/в каждые 8 часов/ванкомицин по 1,0 гр в/в каждые 12 часов*, плюс гентамицин 5 мг/кг в/в каждые 24 час
Перечень основных лекарственных средств (имеющих 100% вероятность применения);
| Лекарственная группа | Лекарственные средства | Показания | Доза и способ применения | Уровень доказательности |
| Полусинтетический антибиотик группы пенициллинов | Ампициллин | Хорионамнионит или эндометрит в родах | по 2 гр в/в каждые 6 часов | А |
| Полусинтетический антибиотик группы пенициллинов | Амоксициллин+клавулоновая кислота | Хорионамнионит или эндометрит в родах | по 2 гр в/в каждые 6 часов | А |
| Антибиотик группы аминогликозидов | Гентамицин | Хорионамнионит или эндометрит в родах и при аллергии на пенициллины | По 5 мг/кг в/в каждые 24 часа | А |
| Синтетическое антибактериальное средство группа нитроимидазолов | Метронидазол | Хорионамнионит или эндометрит в родах | 500 мг в/в каждые 12 часов | В |
Перечень дополнительных лекарственных средств (менее 100% вероятности применения):
| Лекарственная группа | Лекарственные средства | Показания | Доза и способ применения | Уровень доказательности |
| Антибиотик группы Линкозамидов | Клиндамицин при аллергии на пенициллин | Хорионамнионит или эндометрит в родах (при аллергии на пенициллины) | 600 мг каждые 8 часов внутривенно | В |
| Антибиотик группы Гликопептидов | Ванкомицин только при резистентной микрофлоре | Хорионамнионит или эндометрит в родах (При наличии резистентности микрофлоры) | по 1,0 гр в/в каждые 12 часов | В |
| Антибиотик из группы пенициллинов | Бензилпенициллин | Хорионамнионит или эндометрит в родах | 2,4 г. в/в, затем каждые 4 часа по 1,2 грв/в | В |
Дата добавления: 2018-02-28 ; просмотров: 661 ;
Сепсис – это тяжелое инфекционное заболевание, при котором болезнетворные бактерии, их токсины и воспалительные вещества, вырабатывающиеся в организме, преодолевают иммунную защиту и распространяются по всему телу.
Факты о сепсисе:
- В США ежегодно регистрируется около 500 000 случаев сепсиса.
- Сепсис характеризуется высокой летальностью. В Соединенных Штатах Америки каждый год около 100 000 пациентов погибают от этого заболевания.
- Каждый час в США сепсис уносит жизни 25 человек.
- Две трети пациентов изначально обращаются к врачам по поводу других заболеваний, и лишь впоследствии у них возникает сепсис.
- Здравоохранение развитых стран тратит большие средства на лечение сепсиса. Например, в США – 17 миллиардов долларов в год.
- Распространенность сепсиса растет в большинстве развитых стран. Это связано с тем, что увеличивается доля пожилого населения, повышается продолжительность жизни у людей с хроническими заболеваниями, ВИЧ-инфекцией. Эти люди относятся к категории повышенного риска.
Причины сепсиса
Сепсис – это инфекция. Для ее развития необходимо, чтобы в организм человека попали возбудители.
Основные возбудители сепсиса:
- Бактерии: стрептококки, стафилококки, протей, синегнойная палочка, ацинетобактер, кишечная палочка, энтеробактер, цитробактер, клебсиелла, энтерококк, фузобактерии, пептококки, бактероиды.
- Грибки. В основном – дрожжеподобные грибы рода Кандида.
- Вирусы. Сепсис развивается в том случае, когда тяжелая вирусная инфекция осложняется бактериальной. При многих вирусных инфекциях наблюдается общая интоксикация, возбудитель разносится с кровью по всему организму, но признаки таких заболеваний отличаются от сепсиса.
Для возникновения сепсиса необходимо проникновение в организм человека болезнетворных микроорганизмов. Но по большей части не они вызывают тяжелые нарушения, которыми сопровождается заболевание. Начинают работать защитные механизмы, которые в данной ситуации оказываются избыточными, чрезмерными, приводят к поражению собственных тканей.
Всякая инфекция сопровождается воспалительным процессом. Особые клетки выделяют биологически активные вещества, которые вызывают нарушение кровотока, повреждение сосудов, нарушение работы внутренних органов.
Эти биологически активные вещества называют медиаторами воспаления.
Таким образом, под сепсисом правильнее всего понимать патологическую воспалительную реакцию самого организма, которая развивается в ответ на внедрение инфекционных агентов. У разных людей она выражена в разной степени, в зависимости от индивидуальных особенностей защитных реакций.
Часто причиной развития сепсиса становятся условно-патогенные бактерии, - те, которые не способны причинять вреда в норме, но при определенных условиях могут становиться возбудителями инфекций.
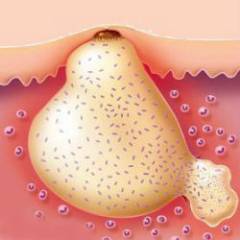
- Раны и гнойные процессы в коже.
- Остеомиелит – гнойный процесс в костях и красном костном мозге.
- Тяжелая ангина.
- Гнойный отит (воспаление уха).
- Инфицирование во время родов, абортов.
- Онкологические заболевания, особенно на поздних стадиях, рак крови.
- ВИЧ-инфекция на стадии СПИД.
- Обширные травмы, ожоги.
- Различные инфекции.
- Инфекционно-воспалительные заболевания органов мочевыделительной системы.
- Инфекционно-воспалительные заболевания живота, перитонит (воспаление брюшины – тонкой пленки, которая выстилает изнутри брюшную полость).
- Врожденные нарушения работы иммунной системы.
- Инфекционно-воспалительные осложнения после операции.
- Пневмония, гнойные процессы в легких.
- Внутрибольничная инфекция. Часто в стационарах циркулируют особые микроорганизмы, которые стали в ходе эволюции более устойчивыми к антибиотикам, различным негативным воздействиям.
Этот список можно существенно дополнить. Сепсис способен осложнить практически любое инфекционно-воспалительное заболевание.
Иногда первоначальное заболевание, повлекшее за собой сепсис, выявить не удается. Во время лабораторных исследований в организме больного не обнаруживают никаких возбудителей. Такой сепсис называется криптогенным.
Также сепсис может быть не связан с инфекцией – в этом случае он возникает в результате проникновения бактерий из кишечника (которые в норме в нем обитают) в кровь.
Виды сепсиса
Что является сепсисом, и что им не является?
Симптомы сепсиса
Осложнения сепсиса
| Осложнение | Описание |
| Септический шок | Наиболее тяжелое осложнение сепсиса. Нарушается работа всех органов, обмен веществ, кровоток. Наиболее высок риск развития септического шока у пожилых лиц, больных с ослабленным иммунитетом. До половины всех пациентов с этим осложнением погибает. Симптомы септического шока:
|
| Снижение массы тела, истощение | Статистика показывает, что каждый четвертый больной сепсисом теряет около 20% массы. |
| Кровотечения | В результате поражения сосудов при сепсисе могут развиваться внутренние кровотечения в разных органах, например, в желудке. Состояние больного ухудшается, появляется бледность, слабость. |
| Тромбофлебит | Тромбофлебит – это воспаление венозной стенки с образованием на ней тромбов. Симптомы:
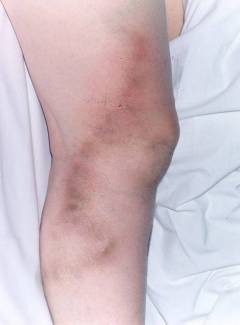 |
| Тромбоэмболия легочной артерии | Чаще всего является осложнением тромбофлебита. При тромбоэмболии кусок тромба отрывается, попадает с током крови в сердце, а затем в легочные сосуды. Достигая достаточно мелкого сосуда, тромб перекрывает его. Симптомы:
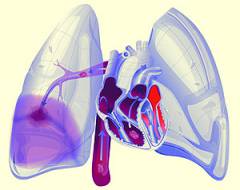 |
| Тромбоэмболия сосудов головного мозга | Является, как правило, осложнением тромбофлебита. Часто происходит по ночам. Симптомы:
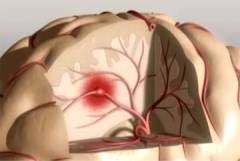 |
Обследование при сепсисе
| Название исследования | Описание | Как проводится? |
| Общий анализ крови | Изменения при сепсисе:
| Кровь берут обычным способом из пальца или из вены. |
| Биохимический анализ крови | Оценивают содержание различных веществ в крови, это помогает выявить нарушения с стороны различных внутренних органов. | Кровь на анализ собирают из вены натощак. |
| Посев крови на стерильность (синонимы: посев крови на микрофлору, гемокультура). | Исследование помогает обнаружить возбудителей сепсиса, определить их чувствительность к антибактериальным препаратам. | Кровь сбирают из вены и отправляют в лабораторию. Исследование дает наиболее точные результаты до того, как начато лечение антибиотиками. |
| Бактериологические исследования | Дают возможность выявить возбудителей из разных очагов, оценить их чувствительность к антибактериальным препаратам. | На анализ можно брать мочу, кал, мазки, гной, мокроту и другой материал. Обычно при сепсисе в крови и во всех органах выявляют один и тот же вид микроорганизмов. |
| Дополнительные методы исследования | Помогают оценить нарушение состояния и функции внутренних органов, выявить в них гнойные очаги. | Чаще всего проводятся:
|
| Исследование свертываемости крови | Проводится в том случае, когда сепсис сопровождается образованием тромбов, кровотечениями. | Кровь для анализа берут из вены. |
Лечение сепсиса
Сепсис – тяжелое заболевание, которое сопровождается нарушением работы всех органов, представляет угрозу для жизни больного. Поэтому госпитализация проводится в обязательном порядке. Чаще всего лечение осуществляется в хирургическом отделении или палате интенсивной терапии.
Нередко пациента кладут в больницу с другим заболеванием, а в последующем в качестве осложнения у него развивается сепсис.

У больного с сепсисом снижен иммунитет. Организм не в состоянии адекватно сопротивляться инфекции. Для коррекции этого состояния используются специальные лекарственные препараты – иммуностимуляторы.
Иммуностимуляторы, которые применяются при сепсисе и других инфекционных заболеваниях:
- тималин;
- тактивин;
- тимоптин;
- тимактид;
- вилозен;
- миелопид;
- тимоген;
- иммунофан;
- нуклеинат натрия;
- рибомунил;
- бронхо-мунал;
- биостим;
- левамизол и др.
Многие больные с сепсисом находятся в тяжелом состоянии и не могут принимать пищу самостоятельно. При этом их организм должен ежедневно получать 1,5-2 г белка на каждый килограмм массы тела и 40-50 ккал на каждый килограмм массы тела.
Способы кормления больных сепсисом, не способных принимать пищу самостоятельно:
- Через желудочный зонд, который представляет собой трубку, обычно введенную через нос.
- Внутривенно, при помощи специальных растворов.
Пока в организме больного сохраняется очаг инфекции, лечение антибиотиками и другими препаратами не принесет нужного эффекта. Поэтому хирургическое лечение должно быть проведено как можно раньше.
Хирург проводит:
- вскрытие гнойника;
- его очищение от гноя;
- удаление всех нежизнеспособных тканей, которые отравляют организм своими продуктами распада;
- промывание антисептиками, обеспечение оттока содержимого.
Часто общее состояние пациента с сепсисом напрямую зависит от состояния гнойника. Как только он удален, больной начинает чувствовать себя намного лучше.
Читайте также:


