Идентификация возбудителя сибирской язвы
Глава 30. Возбудитель сибирской язвы
Возбудитель сибирской язвы Bacillus anthracis включен в семейство Bacillaceae, род Bacillus. Название болезни - "углевик" дано русским врачом Андриевским, который в конце XVIII века изучал это заболевание в Сибири во время большой эпизоотии среди коров.
Возбудитель сибирской язвы был открыт Паллендером в 1849 г. Большой вклад в изучение этого заболевания внесли Р. Кох, Л. Пастер и Л. С. Ценковский.
Морфология. Возбудители сибирской язвы - крупные палочки 6-8 × 1-1,5 мкм с обрубленными или несколько вогнутыми концами. Грамположительны. В организме они располагаются попарно или в виде коротких цепочек. На питательных средах встречаются длинные цепочки. Бациллы сибирской язвы неподвижны. В организме образуют капсулу, окружающую одну, две особи или всю цепочку. Бациллы сибирской язвы образуют споры овальной формы, расположенные в центре и не превышающие поперечника микробной клетки. Спорообразование лучше всего происходит при доступе кислорода и температуре 30-40° С. При температуре выше 43° С и ниже 15° С спорообразование прекращается. В период образования спор цитоплазма клетки почти полностью лизируется, клеточная стенка разрывается и спора выходит наружу (рис. 47).
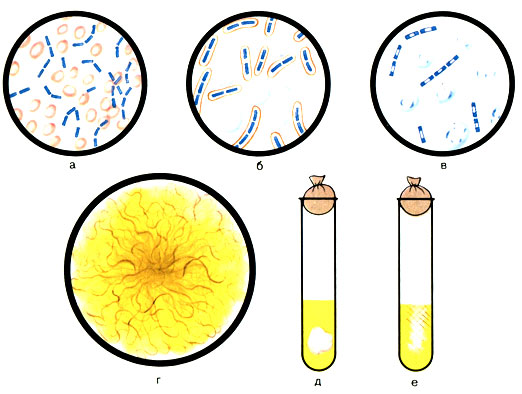
Рис. 47. Морфологические и культуральные свойства возбудителя сибирской язвы (Bacillus anthracis). а - В. anthracis (в крови мыши); б - образование капсул; в - споры; г - рост колонии; д - рост культуры на МПБ; е - рост культуры на желатине
Культивирование. Возбудители сибирской язвы - факультативные анаэробы. Неприхотливы. Растут при температуре 35-38° С и рН среды 7,2-7,6. На МПА образуют крупные колонии с неровными бахромчатыми краями (R-форма). От края колонии отходят пучки нитей. Вид колоний напоминает голову медузы или львиную гриву. R-форма является характерной для вирулентных штаммов сибиреязвенных бацилл. В старых культурах появляются гладкие S-формы колоний - не вирулентные.
В бульоне рост сибиреязвенных бацилл характеризуется придонным ростом. На дне пробирки образуется осадок в виде комка ваты, при этом среда остается прозрачной.
При посеве на 10-12% желатин после 2-3-дневной инкубации появляется рост по ходу укола в виде белых тяжей, уменьшающихся книзу (вид опрокинутой елочки).
При посеве возбудителей на МПА с пенициллином (на пластинчатом агаре) наблюдается распад бацилл на шары, цепь из которых напоминает жемчужное ожерелье. Характер роста на средах имеет диагностическое значение (см. рис. 47).
Ферментативные свойства. Сибиреязвенные бациллы обладают выраженной ферментативной активностью. Сахаролитические свойства: расщепляют глюкозу, лактозу, мальтозу, левулезу и другие сахара до образования кислоты.
Протеолитические свойства выражаются в пептонизации молока, разжижении желатина, свертывании молока (медленно). Они образуют сероводород и аммиак, переводят нитраты в нитриты, гидролизируют крахмал и т. д. Не гемолизируют эритроциты, чем отличаются от Вантракоида. Лизируются противосибиреязвенным фагом. Сибиреязвенные бациллы образуют ферменты: диастазу, пероксидазу, липазу.
Токсинообразование. В. anthracis образует токсин - протеиновый комплекс, содержащий отечный и летальные факторы. Этот токсин называют "мышиный токсин" (ввиду высокой чувствительности мышей). Большая роль в вирулентности сибиреязвенных бацилл принадлежит капсуле, которая связана с токсическим веществом.
Антигенная структура. Бациллы сибирской язвы содержат два антигена: 1) соматический (полисахаридный), который находится в клеточной стенке микроба. Термоустойчив. Против этого антигена антитела не продуцируются. Этот антиген длительно сохраняется в культурах и трупном материале. На его обнаружении основана реакция преципитации Асколи; 2) капсульный (протеиновый) антиген, обусловливающий антифагоцитарное действие.
Находясь в организме или на средах, содержащих экстракты тканей, бациллы сибирской язвы вырабатывают протективный термолабильный антиген, который является атоксичным, но обладает иммунизирующей способностью.
У сибиреязвенных бацилл имеется общий антиген с антракоидом и другими спорообразующими сапрофитами (В subtilis, B. cereus и др.).
Устойчивость к факторам окружающей среды. Вегетативные формы возбудителей сибирской язвы малоустойчивы. При 100° С они погибают мгновенно, температура 55-60° С губит их через 30-40 мин. Обычные концентрации дезинфицирующих растворов убивают их через несколько минут. Капсулы сибиреязвенных бацилл обладают большой устойчивостью. При исследовании трупов животных, подвергнутых действию гнилостной микрофлоры, можно обнаружить пустые капсулы (тени). Споры устойчивы: они выдерживают кипячение на протяжении 15-20 мин. Автоклавирование (120° С) убивает их через 20 мин. К низким температурам не чувствительны. В сухом состоянии сохраняются до 30 лет, в почве - десятилетия.
Обычные растворы дезинфицирующих веществ губят их через 2-3 сут (табл. 46).
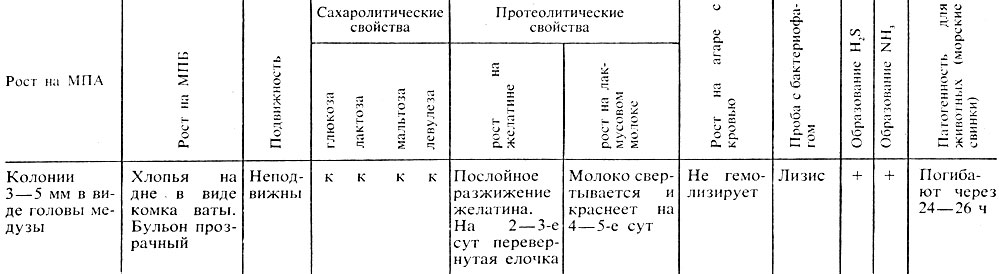
Таблица 46. Свойства возбудителей сибирской язвы
Примечание. B. anthracoides обладают слабой подвижностью, вызывают гемолиз эритроцитов, непатогенны для морских свинок.
Восприимчивость животных. К сибиреязвенным бациллам чувствительны коровы, овцы, лошади, олени, свиньи. Заражаются они друг от друга пищевым путем, поглощая с кормом споры возбудителя.
Из лабораторных животных наиболее восприимчивы белые мыши, морские свинки, кролики. Эти животные после заражения погибают через 2-4 сут от септицемии. На месте введения наблюдаются отек и гиперемия. Кровь у погибших животных густая и темно-красного цвета, так как сибиреязвенные бациллы обладают антикоагулирующим действием.
Источники заболевания. Больные животные.
Пути передачи. Контактно-бытовой, воздушно-пыльевой, пищевой (при использовании продуктов, зараженных бациллами сибирской язвы).
Человек от человека обычно не заражается, тем не менее при заболевании человека сибирской язвой принимаются все необходимые меры предосторожности.
Патогенез. Входными воротами являются кожа и слизистые оболочки дыхательных путей и пищеварительного тракта. В зависимости от локализации различают кожную, легочную и кишечную формы. Каждая форма может генерализоваться.
Кожная форма - в месте проникновения появляется покраснение, переходящее в папулу (зудящую). Папула медно-красного цвета переходит в везикулу с серозно-геморрагическим содержимым, после подсыхания образуется черный струп (углевик).
Легочная форма - развивается специфическая пневмония, протекающая по типу отека легких. Обычно заканчивается летально.
Кишечная форма - все вышеописанные явления развиваются в слизистой кишечника. Обычно заканчивается летально.
Иммунитет. Довольно стойкий, антимикробный и антитоксический. Зависит от образования протективных антител. Большая роль принадлежит фагоцитарной реакции. В сыворотке переболевших сибирской язвой обнаруживаются антитела, разрушающие капсульную субстанцию бацилл.
При сибирской язве развивается гиперчувствительность, регистрируемая в аллергической пробе с антраксином.
Профилактика. Все мероприятия по предупреждению сибирской язвы проводят совместно с ветеринарной службой Они предусматривают своевременное выявление, изоляцию больных животных, тщательную дезинфекцию территории.
Специфическая профилактика. В настоящее время используют вакцину СТИ, которая была изготовлена в 1942 г. Н. Н. Гинсбургом из бескапсульной культуры. Вакцинируют обычно людей, которые по характеру своей работы связаны с сельскохозяйственными животными. Для экстренной профилактики (людям, контактировавшим с больными) вводят противосибиреязвенный иммуноглобулин и антибиотики.
Лечение. Противосибиреязвенный иммуноглобулин, антибиотики: пенициллин, стрептомицин, тетрациклин.
1. Опишите морфологию возбудителя сибирской язвы.
2. Опишите культуральные свойства и какая форма: S или R является вирулентной?
3. Какими свойствами обладает сибиреязвенный токсин?
4. Пути передачи и формы заболевания сибирской язвой.
5. Какие факторы обусловливают иммунитет при сибирской язве.
Цель исследования: выявление возбудителей сибирской язвы и дифференциация его от антракоида, выявление антигенов возбудителя.
Работа с возбудителем сибирской язвы проводится в строго режимных условиях!
1. Содержимое везикул, карбункула, отторгнутый струп (кожная форма).
2. Мокрота (легочная форма).
3. Испражнения (кишечная форма).
4. Кровь (септическая форма).
5. Почва, шерсть животных (для постановки реакции Асколи).

Способы сбора материала
5. Реакция преципитации Асколи.

Первый день исследования
1. Посевы вынимают из термостата. Изучают рост на плотной и жидкой питательной среде. Колонии на плотной питательной среде изучают под микроскопом при малом увеличении. При наличии подозрительных колоний выделяют чистую культуру на скошенный МПА. Посевы инкубируют в термостате.
2. Из бульонной культуры (рост в виде комка ваты на дне, бульон прозрачный) делают висячую каплю (для установления неподвижности - дифференциации от антракойда).
3. Ставят тест "жемчужного ожерелья" (ускоренный метод исследования). С этой целью к бульону Хоттингера добавляют 30% инактивированной лошадиной сыворотки и пенициллин из расчета 0,5 ЕД на 1 мл бульона. Приготовленную среду разливают в пробирки по 2-3 мл и в каждую вносят 2 капли исследуемой бульонной культуры. Посевы инкубируют в термостате 3 ч при температуре 37° С. Затем вынимают их из термостата. Из каждой пробирки делают 2-3 мазка, высушивают на воздухе и фиксируют в жидкости Карнуа (6 частей этилового спирта + 3 части хлороформа + 1 часть ледяной уксусной кислоты). Фиксацию проводят до полного испарения жидкости. Полученные мазки окрашивают метиленовым синим и микроскопируют.
В мазках сибиоеязвенные бациллы обнаруживаются в виде цепи шаров, напоминающих жемчужное ожерелье - результат действия пенициллина.
4. Осматривают зараженных животных. Павших животных вскрывают, делают мазки и мазки-отпечатки, которые фиксируют, окрашивают и изучают под микроскопом. При наличии подозрительных палочек производят посевы на МПА и МПБ.
Вынимают посевы из термостата, делают мазки, микроскопируют. На МПА и МПБ бациллы сибирской язвы растут в виде бескапсульных особей. Производят посев на сахара, лакмусовое молоко, желатин, на чашки с 2% кровью и ставят пробу с сибиреязвенным бактериофагом. Посевы инкубируют в термостате.
Вынимают посевы из термостата и учитывают полученные результаты (см. табл. 46).
Исследование мокроты, испражнений и крови после специальной обработки ведут так же.
Для диагностики сибирской язвы используют аллергическую пробу с сибиреязвенным антигеном (антраксин). Для этого внутрикожно на внутренней поверхности предплечья вводят антраксин. Реакцию учитывают через 24-48 ч. Положительная реакция проявляется с первых дней заболевания.
Реакцию ставят для обнаружения специфического антигена бацилл сибирской язвы в шерсти животных, коже, трупах, почве и т. д.
Приготовление антигена: исследуемый материал измельчают в ступке, заливают 25-50-кратным объемом изотонического раствора натрия хлорида и кипятят (антиген термоустойчив). Полученный экстракт фильтруют через смоченную тем же раствором фильтровальную бумагу. Фильтрат-термоэкстракт - прозрачная жидкость. Для реакции используют преципитирующую сибиреязвенную сыворотку и для контроля сибиреязвенный антиген (рис. 48).
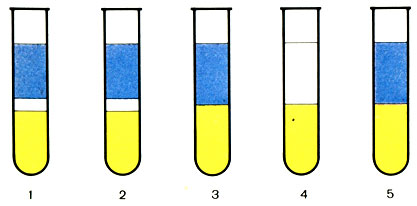
Рис. 48. Реакция Асколи. 1 - преципитирующая сыворотка + исследуемый термоэкстракт; 2 - преципитирующая сыворотка + стандартный сибиреязвенный антиген (контроль); 3 - преципитирующая сыворотка + антиген из шерсти здорового животного (чужеродный антиген); 4 - преципитирующая сыворотка + изотонический раствор хлорида натрия; 5 - нормальная сыворотка + испытуемый антиген
Постановка реакции: 1-я пробирка - преципитирующая сыворотка + исследуемый термоэкстракт;
2-я пробирка - преципитирующая сыворотка + стандартный сибиреязвенный антиген (контроль).
3-я пробирка - преципитирующая сыворотка + термоэкстракт из шерсти здорового животного (контроль).
При положительной реакции в первых двух пробирках образуется преципитационное кольцо, в третьей - кольцо отсутствует.
Реакция эта очень чувствительна (см. рис. 48).
МПА, МПБ, желатиновая среда (см. главу 7).
1. Какой материал используют для бактериологического исследования?
2. Основные методы микробиологического исследования.
3. Какие имеются ускоренные методы исследования? Как получить тест "жемчужного ожерелья?"
4. Каким методом можно выявить сибиреязвенные бациллы во внешней среде?
Нарисуйте схему лабораторного исследования сибирской язвы но дням.
Престижные индивидуалки согласны оттянуться в полный рост с вами предельно пышным отдыхом сексуального характера. Они изящные проститутки будут рады, если вы насвистите им в пустое время и посоветуйте увидеть друг друга.
Молекулярные методы
В. anthracis — факультативный анаэроб, температурный оптимум 35- 36° С, оптимум рН 7,4. К питательным средам неприхотлив. Исследуемый штериал высевают на МПБ, МПА или бульон и агар Хоттингера, для выявления способности к капсулообразованию на среду ГКИ, Томова, Буза. На средах Томова, Буза посевы инкубируют в атмосфере 20-40% СО2. Одновреенно можно делать посев из свежего материала (с минимальным количеством крови) в систему для диск-прицепитации. Контаминированный материал засевают на дифференциально-диагностические среды с фенолфталеинфосфатом натрия, среду Kinsley. Посевы инкубируют при 36° С18-24 часа и учитывают результат. При отсутствии роста посевы выдерживают еще 48 часов.
При росте В anthracis в МПБ среда остается прозрачной, на дне осадок в виде ватообразных хлопьев (типичный рост), иногда возможен диффузный рост.
На дифференциально-диагностической среде отбирают для изучения колонии бактерий с отрицательной реакцией на щелочную фосфатазу. Для этого в крышку чашки Петри с посевами наливают 1-2 мл 25%-ного водного раствора аммиака. Закрытую чашку (крышкой вниз) выдерживают 1 минуту при комнатной температуре, затем просматривают под малым увеличением микроскопа. Отбирают для изучения все бесцветные колонии (нет щелочной фосфатазы) и не исследуют порозовевшие колонии.
На средах Томова и Буза колонии S или SM-формы гладкие, блестящие, слизистой консистенции. Среда Томова обладает селективными свойствами, на ней растет В. cereus, но не растут В. subtilis, В. megaterium.
Рост В. anthracis в системе для диск-преципитации сопровождается через 16-20 часов образованием в средней части столбика агарового геля тонкой белой линии преципитации (диск). Антигенно-родственные виды бацилл (В. cereus) могут образовывать в нижней части агарового столбика (на границе с иммунной сывороткой) более толстую, рыхлую зону преципитации. Для изучения отвивают культуры, давшие при росте зону преципитации.
Морфология и тинкториальные свойства В. anthracis в культуре. Из подозрительных колоний, бульонных культур, систем для диск-преципитации (при наличии преципитации) делают мазки и окрашивают по Граму люминесцирующими сыворотками.
При обнаружении в окрашенных препаратах бактерий с характерными для В. anthracis морфологическими и тинкториальными свойствами культуры отвивают на МПА, МПБ, можно на систему для диск-преципитации с целью дальнейшего изучения. Смешанные культуры дробно рассевают на МПА в чашках Петри или заражают белых мышей для получения чистой культуры возбудителя.
В. anthracis образует споры в питательных средах, бедных белковым азотом, углеводами; быстрее на плотных, чем жидких средах. При 37° С уже через 30-40 часов отмечается интенсивное спорообразование, при 18-20° С — через 48-72 часа. Споры овальной формы, сильно преломляют свет, размеры 0,8-1,0х1-1,5 мкм.
Биопроба. Проводят одновременно с посевом материала на питательные среды. Исследуемый материал суспендируют в небольшом объеме стерильного физиологического раствора, 0,2-0,5 мл взвеси вводят двум белым мышам подкожно в область спины или 0,5-1,0 мл двум морским свинкам подкожно в область живота. Наблюдение за животными ведут в течение 10 суток, гибель в положительных случаях обычно наступает через 1-3 суток. Павших животных подвергают полному бактериологическому исследованию.
Гибель хотя бы одного из двух зараженных лабораторных животных и выделение культуры возбудителя из его органов является основанием для постановки положительного диагноза.
Если чистая культура возбудителя получена ранее гибели животных, зараженных исследуемым материалом, то, не дожидаясь результатов биопробы, проверяют патогенность выделенной бактерии путем заражения двух белых мышей суточной бульонной культурой.
При исследовании материала от свиней, с учетом штаммовых вариаций по вирулентности, необходимо заразить до 10 мышей, а наблюдение продолжать за зараженными животными до 10-20 дней.
У штаммов В. anthracis вирулентность может варьировать в широких пределах. Для оценки свойств штаммов представляют интерес критерии по определению типа В.anthracis, предложенные Dong Shulin (цит. по Бакулову И.А. и соавт., 2001). Те или иные свойства штамма связаны с присутствием в клетках плазмид, детерминирующих синтез факторов вирулентности. С точки зрения диагностики существенны следующие фенотипические признаки В.anthracis, обусловливаемые плазмидами: наличие капсулы, токсина, патогенность для животных и форма колоний. С целью установления типа штамма испытуемую культуру засевают на плотную и жидкую питательные среды с 50% сыворотки крови барана или кролика и 0,9% NaHCО3. Посевы инкубируют при 37° С в атмосфере 10-12% С02 в течение 24 часов. На плотных средах, в зависимости от характеристик штамма, могут формироваться колонии R-, S- и М-формы, клетки бактерий могут быть капсулированы или нет, в культуральной жидкости может присутствовать или отсутствовать экзотоксин, культуры могут быть патогенными или непатогенными для животных. Согласно Dong Shulin штаммы по этим критериям подразделяются на четыре типа.
1-й тип. Вирулентный штамм. Колонии М-формы, есть капсула, токсин (культуральный фильтрат при внутрикожном введении кроликам или морским свинкам вызывает образование отека) выявляется в РДП, культура патогенна для животных. Такие свойства обусловлены наличием плазмид рх01и рх02.
2-й тип. Вакцинный штамм. Колонии R-формы, капсулы нет, токсин есть, культура не патогенна для животных. Имеется плазмида рх01.
3-й тип. Авирулентный штамм. Колонии М-формы, есть капсула, токсина нет, культура патогенна для животных. Присутствует плазмида рх02.
4-й тип. Непатогенный штамм. Колонии S-формы, капсулы и токсина нет, культура не патогенна для животных. Плазмиды отсутствуют.
Дифференциация возбудителя сибирской язвы от сапрофитных бацилл. В том случае, когда в мазках из исследуемого материала обнаруживают капсулированные бактерии с типичными для В. anthracis морфологическими и тинкториальными свойствами, а при посеве на питательные среды выделяют характерные по культуральным и морфологическим свойствам бактерии, то дальнейшее изучение культуры не проводят и диагноз считают установленным.
При необходимости дифференциации выделенной культуры от сапрофитных бацилл также дополнительно определяют у нее способность к капсулообразованию в опытах in vitro, in vivo, рост в аэробных, анаэробных условиях, наличие жгутиков, гемолитическую активность, синтез лецитиназы, уреазы, реакцию Фогес-Проскауера, образование кислоты из арабинозы, ксилозы, гидролиз желатина, крахмала. Самыми надежными методами идентификации В. anthracis считаются тест на фагочувствительность, обнаружение в ПЦР-генов, кодирующих синтез токсина и капсулы, наличие патогенных свойств.
Некоторые из перечисленных методов исследования изложены ниже.
Определение вирулентности культур В. anthracis на кроликах. Используют кроликов массой 2-2,5 кг. Исследуемый штамм выращивают на МПБ (24 часа), затем засевают на МПА, агар Хоттингера, культивируют 3-4 дня при 37° С. Путем микроскопии окрашенных мазков контролируют уровень спорообразования.
Когда он достигает 90-100%, бактериальную массу смывают физиологическим раствором и по стандарту мутности готовят взвеси с содержанием 1 млн, 100 тыс. и 1000тыс. спор в 1 мл. Каждой взвесью в объеме 1 мл заражают подкожно в область живота двух кроликов, наблюдение ведут в течение 10 суток.
Слабо вирулентные и авирулентные штаммы не вызывают гибели кроликов при любой дозе; умеренно вирулентные штаммы вызывают гибель животных при дозах 1 млн. - 100 тыс. спор; высоко вирулентные штаммы обусловливают гибель при дозе 10 тыс. спор.
Метод применяют для изучения штаммов, выделенных из объектов внешней среды.
Метод обнаружения капсулообразования in vivo. Бульонную культуру в дозе 0,1-0,2 мл вводят внутрибрюшинно 6-8 белым мышам. Животных убивают через 1,2 и 3 часа, вскрывают, из перитонеального экссудата и органов делают мазки, окрашивают одним из методов на капсулу и микроскопируют.
Метод обнаружения капсулообразования in vitro. Испытуемую культуру высевают на среду ГКИ, Шляхова, пробирки закрывают резиновыми пробками, культивируют при 37 С С. Через 0,5-2 часа у части, а через 15-18 часов у большинства клеток обнаруживают капсулу.
Испытуемую культуру также можно высевать на плотные среды Томова, Буза. Инкубирование проводят в атмосфере 20-40% СО2 при 37° С в течение 18-24 часов. При этих условиях на среде Томова возбудитель растет в S-форме и образует капсулу. На среде Буза возбудитель образует гладкие, слизистой консистенции колонии и, в отличие от В. cereus, не дает гемолиза.

Сибирская язва — острая сапрозоонозная инфекция, возбудителем которой является особо опасная бактерия Bacillus anthracis. Она обитает в неживых объектах окружающей среды и попадает в организм человека контактным или аэрогенным путем. Патологический процесс протекает в различных морфологических формах: кожной, легочной, кишечной и септической. Свое наименование микроб получил благодаря появлению на коже больных ярко-черных язв, напоминающих цвет антрацита – черного угля.
Сибирская язва известна с давних времен. Свое название она получила в 1788 году. Тогда болезнь часто регистрировалась в областях Сибири. В настоящее время патология встречается в Азии, на африканском и латиноамериканском континентах. В связи с опасностью заболевания при выявлении даже небольшого очага инфекции объявляется карантин по сибирской язве. Последняя крупнейшая биологическая катастрофа была зарегистрирована в Свердловске в 1979 году.
Организм человека отличается высокой восприимчивостью к данной инфекции. Люди заражаются от инфицированных диких и домашних травоядных животных преимущественно контактным путем. Заболевание характеризуется молниеносным течением, выраженной интоксикацией, развитием геморрагического воспаления кожи, лимфоузлов и внутренних органов. Сибирская язва поражает людей независимо от возраста, пола, происхождения. Чаще болеют мужчины средних лет, занятые в сельском хозяйстве.
Диагностика сибирской язвы не вызывает трудностей у специалистов. Она заключается в проведении микроскопического исследования мокроты и отделяемого карбункулов, бактериологического посева материала на питательные среды и заражении подопытных животных. Лечение бактериальной инфекции противомикробное с применением больших доз сильнодействующих препаратов из группы пенициллинов. Карбункулы на коже лечат антибактериальными мазями и прочими местными средствами. Терапевтические мероприятия направлены на подавление всех звеньев патогенеза, устранение неприятных симптомов и укрепление иммунитета больного.
Этиология
Сибиреязвенная бацилла — крупная неподвижная палочка, образующая споры и капсулу. Она была впервые выделена и описана Робертом Кохом в 1776 году. Этот ученый внес огромный вклад в развитие медицинской микробиологии, открыв возбудителей таких опасных заболеваний, как туберкулез и холера. Изучением Bacillus anthracis он занимался до конца жизни.

Микроорганизмы данного рода воспринимают любые анилиновые красители и хорошо растут на простых питательных средах. Основной формой жизнедеятельности бактерий в организме инфицированного животного или человека является вегетативная. Это нормальное состояние микроба, способного к питанию, делению и продукции токсина. Капсула и спора — приспособительные формы, позволяющие клеткам сохраниться и не погибнуть во внешней среде. Возбудитель инфекции обладает слабой биохимической и ферментативной активностью.
Вид Bacillus antracis объединяет бактерий, имеющих схожие морфологические, тинкториальные, физиологические, культуральные, патогенные и биохимические свойства.

Bacillus antracis окрашиваются по Грамму в синий цвет, являясь грамположительными. В неокрашенном мазках бактериальные клетки прозрачные с закругленными концами. Они располагаются парами, короткими или длинными цепочками. В окрашенных препаратах микробы имеют обрубленные концы.

колонии Bacillus anthracis на агаровой пластине овечьей крови
На мясо-пептонном агаре при 35—37° спустя 24 часа после посева вырастают серебристые и серые колонии с бахромчатым краем, визуально напоминающие голову медузы или гриву льва. В МПБ обнаруживают придонный рост в виде осадка, который похож на комок ваты. На средах с сывороткой образуются гладкие или мукоидные колонии, а на средах с пенициллином — сферопласты, напоминающие в мазках жемчужное ожерелье.
Эпидемиология
Травоядные животные являются резервуаром инфекции в природе и ее источником для человека. Максимальной восприимчивостью к бациллам обладают овцы, козы, коровы, кони, а также дикие животные – олени, буйволы, верблюды. Споровые формы бактерий долгое время сохраняются в почве и периодически попадают на траву, которой питаются животные. Иногда инфекция поражает и хищников: кабанов, лис, шакалов. Зафиксированы единичные случаи сибирской язвы у собак, котов и домашних уток. Животные заражаются аспирационным путем при вдыхании пыли со спорами, алиментарным путем при употреблении обсемененного корма, контактным путем через пораженную кожу.
Пути распространения сибирской язвы:
- Контактный путь является основным. Он реализуется при уходе за больным животным, убое и разделке туши, а также при взаимодействии с почвой и водой, содержащей споры. Возбудитель проникает в макроорганизм через мельчайшие повреждения кожи. Так развивается кожная форма патологии.
- Аэрогенный путь — инфицирование людей, занимающихся обработкой шерсти и изготовлением меховых изделий. Заражение возможно при использовании сухого навоза для топки печей, войлока, органического удобрения, содержащего споры, которые могут при определенных условиях переходит в аэрозольное состояние. Инфицирование через воздух в настоящее время практически не регистрируется и не имеет важного эпидемиологического значения. Легочная форма болезни развивается крайне редко.
- Пищевой путь — употребление продуктов из мяса больного животного, которые не прошли полноценную термическую обработку. Вегетативные клетки быстро погибают при нагревании, а споры могут оставаться в блюде и вызывать патологию у человека, протекающую в кишечной форме.
- Трансмиссивный — инфекция передается через укусы кровососущих насекомых: комаров, клещей, слепней.
Бактерии попадают в организм человека и начинают активно делиться. Их численность быстро нарастает, запускается процесс токсинообразования. В месте внедрения инфекционного агента развивается воспаление. В результате перенесенной инфекции формируется стойкий иммунитет. Описаны случаи повторного заболевания сибирской язвой.
Патогенетические основы
Патогенное действие сибиреязвенного экзотоксина лежит в основе патологического процесса. Этот сильнейший яд вызывает воспалительные изменения, коагуляцию белков, отек тканей, выраженную интоксикацию и токсико-инфекционный шок.
Патогенетические звенья кожной формы инфекции:
- Проникновения возбудителя в организм,
- Образование в месте внедрения сибиреязвенного карбункула,
- Перемещение бактерий с помощью макрофагов в регионарные лимфоузлы,
- Развитие лимфаденита без серьезных нарушений барьерной функции.
Карбункул — основной морфологический элемент процесса. Он представляет собой ограниченное геморрагическое воспаление глубоких слоев дермы с отеком, деструкцией ткани и появлением в центре очага некроза, покрытого черной коркой. Это образование с четкими контурами слегка возвышается над поверхностью кожи и имеет форму конуса. На вершине инфильтрата находятся пузырьки с геморрагическим содержимым. Результатом коагуляционного некроза эпидермиса является черный струп. Пораженные ткани пропитаны экссудатом, состоящим из фибрина, разрушенных эритроцитов и сибиреязвенных палочек.
Легочная форма имеет свои патогенетические особенности. После захвата возбудителя макрофагами с поверхности респираторного эпителия они лимфогенным путем проникают в лимфоузлы средостения, которые воспаляются и некротизируются. Геморрагически-некротический лимфаденит сопровождается инфильтрацией подкожной клетчатки. Лимфоузлы увеличены, полнокровны, с очагами кровоизлияний. Карбункул и регионарный лимфаденит — основные элементы сибиреязвенного комплекса. Слизистая оболочка трахеи и бронхов становится гиперемированной и эрозированной. У больных развивается серозно-геморрагическая пневмония с очагами некроза. В плевральной полости скапливается геморрагический экссудат. В дальнейшем воспаление переходит на клетчатку средостения. Медиастинит сопровождается массивным отеком и множественными кровоизлияниями. Исходом патологии становится гематогенная генерализация инфекции.
Поражение ЖКТ сопровождается образованием в стенке желудка и кишечника единичных или рассеянных, четко очерченных узлов — инфильтратов, на поверхности которых имеются язвы и очаги некроза. Петли кишечника расширены, слизистая покрыта серым налетом, на ней появляются геморрагии. Лимфоузлы брыжейки увеличены и гиперемированы, покрыты геморрагическим экссудатом. Осложнением процесса является перитонит.
При септической форме развивается геморрагический синдром и бактериально-токсический шок. Множественные геморрагии располагаются во внутренних органах. В их паренхиме происходят дистрофические изменения. У больных выявляется менингоэнцефалит с геморрагическим пропитыванием мягкой оболочки мозга, кровоизлияниями и очагами некроза.
Симптоматика
Сибирская язва протекает в разных клинических формах — кожной, легочной, кишечной и септической. Симптоматика каждой из них представлена общими признаками, являющимися проявлением интоксикационного синдрома, и симптомами, обусловленными локализацией очага поражения. Интоксикация протекает с лихорадкой, цефалгией, сильной слабостью, ознобом, болью в мышцах, суставах, пояснице, конечностях.
- Кожная форма развивается чаще всего. Сначала на коже появляется красноватое пятнышко, которое не болит и быстро трансформируется в уплотнение, возвышающееся над кожным покровом. Субъективными признаками в этот период являются зуд и жжение. Вскоре на месте узелка образуется везикула, наполненная кровью. Когда она лопается, возникает язва с приподнятыми краями и темно-бордовым дном. Ее окружают мелкие пузырьки с кровью внутри. Они также изъязвляются, благодаря чему язва увеличивается в размерах. Через несколько дней язвенный дефект покрывается черной коркой — струпом, вокруг которого возникает отек и покраснение. Температура тела остается повышенной 5-6 дней, а затем быстро снижается.

внешний вид “язвы”
Карбункул исчезает через 2-3 недели: струп отделяется от раны, язва рубцуется. В тяжелых случаях у больных может появиться сразу несколько язв. Заболевание считается максимально опасным, если они располагаются на голове и шее, во рту и в носу. Кроме карбункулезной существует эдематозная и буллезная формы. В первом случае пораженная кожа отекает, рана и струп появляются позже. При буллезной разновидности образуются буллы — большие пузыри, которые лопаются, сливаются и формируют обширные язвы. Их дно покрывает черная корка. Кожная форма в 2% случаев заканчивается развитием сибиреязвенного сепсиса.

стадии формирования карбункула
Диагностические мероприятия
Чтобы поставить диагноз патологии, необходимо получить результаты лабораторных исследований биоматериала больного. Его изучают под микроскопом, засевают на питательные среды и вводят в организм лабораторных животных. На анализ берут мокроту, отделяемое карбункула, фекалии, кровь. Серологические реакции и аллергологические пробы ставят больным при необходимости. Все исследования с сибиреязвенной палочкой выполняют работники лабораторий особо опасных инфекций.

Схема диагностики сибирской язвы:
- Сбор жалоб и изучение клинических проявлений,
- Эпиданамнез — установление контакта с больным животным,
- Общий осмотр и физикальное обследование,
- Микроскопия – ориентировочный метод, позволяющий обнаружить в мазке грамположительные палочки характерной формы,
- Посев материала на специальные питательные среды с целью выделения чистой культуры и идентификации возбудителя,
- Биопробы на лабораторных животных,
- ПЦР — обнаружение генетического материала бацилл в образце,
- Серология – определение уровня антител в крови путем постановки реакции термопреципитации или проведения люминисцентного анализа,
- Аллергические внутрикожные пробы с антраксином.
Лечение

Прогноз патологии зависит от клинической формы. При поражении кожи он вполне благоприятный. Генерализованные формы часто заканчиваются летально. Удовлетворительные результаты дает терапия, начатая в ранние сроки. Крайне важно вовремя обратиться к врачу. Смертельный исход возможен даже при адекватном лечении. Лица с сибиреязвенным менингитом, пневмонией и сепсисом погибают в 90% случаев.
В настоящее время разработана и активно проводится специфическая профилактика инфекции. Впервые вакцину против сибирской язвы открыл Пастер в 1881 году. Этой вакциной регулярно прививали поголовье КРС. В течение многих лет ее совершенствовали и с 1940 года стали применять для иммунизации людей. К неспецифическим профилактическим мероприятиям относятся: проведение дезинфекции на фермах, контроль убоя животных и реализации мяса, использование средств индивидуальной защиты при работе с больным скотом.
Читайте также:


