Менингококковый сепсис кто выжил
Менингококковая инфекция – это острое инфекционное заболевание, причиной которого является бактерия – Neisseria meningitidis . Тяжесть менингококковой инфекции колеблется от назофарингита ("насморк") до молниеносного сепсиса, приводящего к смерти за несколько часов. Немногие инфекции имеют столь катастрофичное течение.
Менингококковая инфекция относится к антропонозам. Источником инфекции являются больные люди и бактерионосители. Путь передачи — воздушно-капельный, для заражения нужен тесный контакт с больным или бактерионосителем. Восприимчивость к инфекции — всеобщая. Среди больных генерализованными формами — большинство составляют дети.
Около 10% заболевших менингококковой инфекцией умирают, а у 20% возникают инвалидизирующие осложнения. Основой эффективного лечения является ранняя диагностика заболевания, которая позволяет начать лечебные мероприятия максимально быстро и часто спасти человеку жизнь и здоровье.
Электронная микрофотография Neisseria meningitides
Менингококковая инфекция начинается в носоглотке, откуда у возбудителей есть несколько путей. Самая легкая форма заболевания – это менингококковый назофарингит, который проявляется как банальная простуда, и часто не бывает правильно диагностирован. На этом заболевание может закончиться, и инфекция может уйти из организма совсем или перейти в бессимптомное носительство. Однако в других менее благоприятных случаях бактерии попадают в кровь и вызывают менингококкемию (или менингококковый сепсис). При этом бактерии размножаются в крови и вызывают нарушения свертывания крови, что приводят к кровоизлияниям в кожу и внутренние органы, и нередко заканчивается летальным исходом. Менингококковый сепсис может осложниться менингитом. Менингитом называют воспаление мозговой оболочки, покрывающей головной и спинной мозг. Менингит бывает не только менингококковый – причиной воспаления могут быть другие бактерии (пневмококк, стафилококк), а также вирусы и даже грибы. Менингококк же обладает повышенной склонностью поражать именно мозговые оболочки.
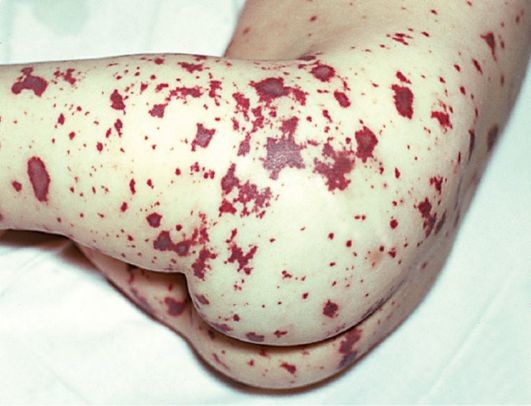
Геморрагическая сыпь при менингококкцемии, с очагами некроза (омертвения) в центре
Проявления менингококковой инфекции коварны и обманчивы. Первые симптомы – неспецифичны, поставить правильный диагноз при начальных признаках заболевания бывает очень сложно. Однако при появлении развернутой картины заболевания, больного часто уже невозможно спасти. Существует три формы менингококковой инфекции, каждая из которых может возникать отдельно и самостоятельно, или же иметь последовательное развитие: от назофарингита к сепсису и менингиту.
Менингококковый назофарингит:
Симптомы менигококкового назофарингита аналогичны проявлениям обычной простуды. Это повышение температуры, в среднем до 38ºС, а также всем знакомые и не вызывающие особого беспокойства симптомы простуды: насморк, боль в горле, головная боль. В отличие от банального ОРВИ, когда наблюдается повышенная потливость и покраснение кожи, при менингококковом назофарингите кожа бледная и сухая.
Симптомы общие для менингита и менингококкемии:
- Лихорадка (которая может не реагировать на жаропонижающие средства);
- Тошнота и рвота;
- Слабость;
- Спутанность сознания и дезориентация во времени, пространстве;
- Головокружение;
- Беспокойство и возбуждение.
Симптомы, характерные для менингита:
- Сильная головная боль, не проходящая после приема обезболивающих средств;
- Боль в спине;
- Боль и затруднение движения в шее;
- Непереносимость яркого света;
- Судороги.
Симптомы, характерные для менингококкемии:
- Высокая лихорадка до 39-40ºС, сопровождающаяся похолоданием рук и ног;
- Озноб;
- Боль в мышцах и суставах;
- Боль в животе или груди;
- Бледная кожа, иногда с серым оттенком;
- Частое дыхание;
- Понос;
- Сыпь: начинается с розовых пятен размером 2-10 мм, затем превращается в багровые пятна неправильной (звездчатой) формы, не выступающие над поверхностью кожи, не исчезающие при надавливании. Начинаются чаще всего с ягодиц, туловища, ног.
Необходимо регулярно осматривать больного на предмет сыпи: появление любых пятен на коже должно быть основанием для вызова скорой медицинской помощи. Однако не следует ждать появления сыпи – сыпь может быть поздним симптомом, а может не появиться вовсе. При появлении нескольких из перечисленных признаков (не обязательно всех) следует немедленно обратиться к врачу.
Менингит – это острое инфекционное заболевание, при котором болезнетворный микроорганизм вызывает воспаление мягких оболочек головного и спинного мозга. Недуг может стать осложнением как вирусных (кори, гриппа), так и инфекционных (тонзиллит, отит) заболеваний. Наряду с этим существует микроорганизм, который в 80–85% случаев становится причиной менингита, – менингококк. Причем нередко микроб не только поражает мозговые оболочки, но и распространяется по всему организму. В этом случае речь идет о менингококковой инфекции, которая протекает тяжело, приводя к развитию опасных осложнений либо к смертельному исходу (в 10–14% случаев).
Пути заражения
Источник инфекции – человек, в организме которого находится менингококк (больной или носитель). Заражение происходит воздушно-капельным путем при разговоре, кашле или чихании. Менингококк быстро погибает во внешней среде. Поэтому наибольшая вероятность заражения – при нахождении на расстоянии до 50 см от заболевшего человека. Подхватить менингококк можно в любое время года. Однако пик заболеваемости – конец зимы или начало весны, что связан с колебаниями температуры воздуха, повышенной влажностью и снижением иммунитета.
Закономерность возникновения заболевания и иммунного ответа
Вначале менингококк попадает на слизистую оболочку носа, глотки и зева. И если иммунная система обезвреживает микроб, заболевание не развивается либо ограничивается местным воспалением.
Когда иммунная система не справляется с задачей, менингококк со слизистой носоглотки током крови доставляется к мягким мозговым оболочкам либо разносится по всему организму. Доказано, что у некоторых людей имеется генетическая предрасположенность к менингококку из-за дефекта в иммунной системе, что приводит к тяжелому варианту заболевания либо повторному инфицированию. В норме после перенесенного менингита приобретается стойкий иммунитет.
Почему в группе риска малыши?
В чем опасность менингококка?
Микроб находится в плотной капсуле, которая защищает его от фагоцитов (клеток иммунной системы, уничтожающих бактерии). В наружной стенке менингококка содержится токсин, который, высвобождаясь, поражает мелкие сосуды и понижает свертываемость крови. В результате нарушается снабжение кровью органов и тканей, появляются кровоизлияния в кожу и внутренние органы. Именно этот токсин повышает температуру тела и приводит к развитию интоксикации. Чем выше уровень токсина в организме, тем тяжелее и стремительнее протекает заболевание. Признаки заболевания появляются через 1–10 дней (в среднем двое-трое суток) с момента заражения.
Ограниченные формы (микроб располагается в носоглотке):
● Бессимптомное носительство (чаще имеется у взрослых, у детей – реже) продолжается около 15–20 дней. Затем наступает выздоровление – наиболее частый исход.
● Менингококковый назофарингит – воспаление слизистой оболочки носа и зева (10–15%). Проявления похожи на простуду или вирусную инфекцию: насморк, боль и першение в горле, головная боль, повышенная температура тела, вялость, недомогание. Исход – выздоровление через 5–7 дней либо развитее тяжелых форм недуга.
Распространенные формы
1. Менингококковый менингит – воспаление мягких оболочек головного и спинного мозга.
Развивается вслед за менингококковым назофарингитом либо на фоне абсолютного здоровья.
Особенности течения недуга у детей первых двух лет жизни:
● повышается температура тела;
● иногда рвота сочетается с поносом;
● с первых часов заболевания дети вялые, апатичные, могут терять сознание;
● возможно появление судорог, подергиваний конечностей, вздрагиваний;
● монотонный плач и выбухание большого родничка у детей первого года жизни.
2. Менингококковый сепсис – распространение менингококка по организму с током крови.
Заболевание начинается остро на фоне абсолютного здоровья: появляется выраженный озноб, резко повышается температура тела до 39–42oС, которую трудно снизить.
Состояние быстро ухудшается: больные бредят, возбуждены, нередко теряют сознание (если в первые часы заболевания – прогноз плохой). Учащается сердцебиение и дыхание, понижается артериальное давление, повышается кровоточивость десен, отсутствует моча (признак почечной недостаточности).
Осложнения – на всю жизнь
Из-за тяжелого течения заболевания иногда возникают необратимые последствия: плохая память и концентрация внимания, хронические головные боли, глухота, параличи (нарушение или утрата движения определенного участка тела) и другие.
Спасение – в своевременном лечении. И чем раньше оно начато, тем выше шансы на полное излечение и тем меньше риск развития осложнений.
Лечение проводится в стационаре, его основа – применение антибиотиков и гормональных препаратов. Также восполняется потерянная жидкость, проводится борьба с судорогами, повышенной температурой тела и отеком головного мозга, поддерживается давление и дыхание.
Спинномозговая пункция – диагностика и лечение
Проводится для обнаружения менингококков в спинномозговой жидкости. Во время процедуры небольшое ее количество выводится из спинномозгового канала, поэтому уменьшается внутричерепное давление. Также при тяжелых случаях в спинномозговой канал вводятся антибиотики для более эффективного воздействия на менингококк.
Цель этой статьи не напугать читателей, а лишь предупредить. Ведь менингококковая инфекция успешно лечится. Поэтому вызывайте скорую помощь, не дожидаясь ухудшения состояния: при появлении сильной головной боли, повышении температуры тела до высоких цифр, возникновении любой сыпи на фоне гипертермии. Будьте бдительны, потому что при менингококковой инфекции счет идет не на часы, а на минуты.
информация с интернета
Кафедра инфекционных болезней Российской медицинской академии последипломного образования Минздрава РФ, Москва
Сепсис, генерализованное воспаление и септический шок
Сепсис является наиболее частой причиной летальных исходов в отделениях реанимации и интенсивной терапии, в США он занимает 13-е место среди причин смерти и является самой распространенной причиной шока. Бактериальные инфекции наиболее часто становятся причиной септического шока. В год диагностируется 300–500 тыс. случаев сепсиса, при этом шок развивается примерно у 40% пациентов. Несмотря на возросшие возможности интенсивной терапии, летальность составляет от 16% у пациентов с сепсисом до 60% у пациентов с септическим шоком.
Этиология наиболее частых причин сепсиса:
Escherichia coli (наиболее частый возбудитель), Klebsiella, Enterobacter, Proteus, Pseudomonas (часто связана с предшествующей антибактериальной терапией и ожогами; наиболее высокая летальность), Bacteroides fragilis (наиболее частый возбудитель анаэробных бактериемий), Staphylococcus aureus (некоторые штаммы способны продуцировать токсин синдрома токсического шока), Streptococcus pneumoniae.
Сепсис новорожденных - E.coli, S.agalactiae (стрептококки группы B являются основной причиной неонатального сепсиса).
Грибы и вирусы – (например, вирус иммунодефицита человека – ВИЧ) способны вызывать генерализованные поражения эндотелия капилляров, которые могут клинически проявляться состояниями, напоминающими септический шок, хотя и не являются таковыми.
Эпидемиология
Грамотрицательный септический шок: впервые описали в 1951 г., развивается примерно у половины пациентов с грамотрицательным сепсисом, летальность достигает 50%, является причиной 115 000 случаев летальных исходов в год в США.
Грамположительный септический шок: наиболее частые причины – пневмонии и использование сосудистых катетеров, развивается примерно у половины больных, летальность не превышает 20%.
Факторы, способствующие повышению заболеваемости сепсисом:
1. Агрессивная химиотерапия и лучевая терапия онкологических больных.
2. Возрастающее применение кортикостероидных и иммуносупрессивных препаратов у пациентов с небактериальными воспалительными заболеваниями и трансплантацией органов.
3. Динамика демографических показателей: увеличение продолжительности периода высокого риска возникновения сепсиса – выхаживание новорожденных с высокой степенью недоношенности, увеличение продолжительности жизни и численности пожилых лиц, онкологических больных и пациентов с тяжелыми соматическими заболеваниями, диабетом, гранулоцитопенией.
4. Развитие медицины, расширение использования инвазивных устройств: хирургических протезов, оборудования для дыхательной и ингаляционной терапии, внутрисосудистых и мочевых катетеров, парентерального питания.
5. Нерациональное применение антимикробных препаратов, создающее условия для размножения, колонизации и развития инфекции более агрессивными и резистентными к антибиотикам микроорганизмами.
Источники инфекции:
1. Ротоглотка и пищеварительный тракт.
2. Область операции или инвазивной манипуляции.
3. Контаминация патогенной флорой оборудования для дыхательной и ингаляционной терапии.
4. Внутривенное введение инфицированных жидкостей.
Наиболее частые области развития инфекции:
легкие,
брюшная полость,
мочевыделительная система.
Факторы риска развития сепсиса:
1. Нейтропения, онкологические заболевания, диспротеинемия, цирроз печени, диабет, инфекция ВИЧ, другие тяжелые хронические заболевания.
2. Операции или инвазивные процедуры, катетеризации сосудов и мочевого пузыря.
3. Применение иммуносупрессоров и антибиотиков широкого спектра действия.
4. Возраст: мужчины старше 40 лет, женщины в возрасте 20–45 лет.
5. Предрасполагающие состояния: роды, септические аборты, травмы, обширные ожоги, язвенные поражения желудочно-кишечного тракта.
Определения
Бактериемия – важнейший лабораторный критерий сепсиса – обычно развивается после инвазии лимфатической системы.
Транзиторная бактериемия – кратковременная бактериемия при проведении инвазивных (стоматологических, гинекологических и др.) процедур, катетеризации мочевого пузыря, при некоторых инфекциях (например, менингит, сальмонеллез).
Периодическая бактериемия – повторная инвазия, связанная с попаданием бактерией из области ограниченного гнойного очага или абсцесса.
Постоянная бактериемия – постоянная инвазия микроорганизмов, попадающих в кровоток из неограниченного очага инфекции (эндокардит, инфицированная аневризма или область катетеризации).
Сепсис – генерализованное воспаление в ответ на периодическую или постоянную бактериемию.
Тяжелый сепсис – сепсис с развитием органной дисфункции или недостаточности.
Септический шок – тяжелый сепсис с развитием артериальной гипотензии (артериальное давление – АД
большая статья в журнале Практика адрес mfvt.ru›sepsis-u-detej-rannego-vozrasta…kriterii…
Сепсис новорожденных и у детей, симптомы и лечение
Сепсис − это инфекционное заболевание, которое возникает при проникновении бактерий из инфицированного органа в кровь и лимфу, из которых инфекция в свою очередь распространяется в другие органы.
Заражение ребенка может произойти через плаценту во внутриутробном периоде, во время родов при прохождении по родовым путям, а также после родов, если у тех, кто соприкасается с ребенком, есть инфекция.
Предположительная этиология сепсиса в зависимости от локализации первичного очагаЛокализация первичного очага Наиболее вероятные возбудители
Легкие (нозокомиальная пневмония, развившаяся вне ОРИТ) Streptococcus pneumoniae, Enterobacteriaceae (Klebsiella spp., E.coli), Staphylococcus aureus
Легкие (нозокомиальная пневмония, развившаяся в ОРИТ) Pseudomonas aeruginosa, Staphylococcus aureus, Enterobacteriaceae, Acinetobacter spp.
Брюшная полость Enterobacteriaceae, Bacteroides spp., Enterococcus spp.
Streptococcus spp.
Кожа и мягкие ткани Staphylococcus aureus, Streptococcus spp., Enterobacteriaceae
Почки Enterobacteriaceae (E.coli, Klebsiella spp., Enterobacter spp., Proteus spp.), Enterococcus spp.
Ротоглотка и синусы Streptococcus spp, Staphylococcus spp.
Анаэробы (Peptostreptococcus spp.)
После спленэктомии Streptococcus pneumoniae, Haemophilus influenzae
Внутривенный катетер Staphylococcus epidermidis, Staphylococcus aureus;
Реже — Enterococcus spp., Candida spp.
Инфекция передается посредством кишечника и желудка, через дыхательные пути, пупок и его сосуды, уши, глаза и кожу ребенка посредством грязных рук, нечистого белья, предметов ухода. Гнойное воспаление развивается там, где внедрился возбудитель.
При сепсисе возникает генерализованная воспалительная реакция в ответ на инфекцию. При этом педиатры указывают на следующие симптомы: волнообразное повышение и понижение температуры тела от высоких значений до практически нормальных, тахикардию , изменение числа лейкоцитов в периферической крови. Различаются три стадии сепсиса: обычный, тяжелый, а также септический шок. Вызваны эти формы сепсиса чаще всего бактериями, но также сепсис может быть вызван вирусами, грибками, паразитами.
Опасность инфицирования и дальнейшего развития сепсиса у новорожденных связана с преждевременными родами, так как у недоношенных детей низкий уровень комплемента, лизоцима и антител. В связи с этим у недоношенных детей функция фагоцитоза нарушена. У детей с задержкой внутриутробного развития сохраняется нарушение клеточного иммунитета. При постановке диагноза сепсиса у новорожденных проводят лабораторные исследования.
Диагностирование сепсиса основывается на следующих фактах: скорость заполнения капилляра больше двух секунд; гипогликемия, гипокальцемия.
У младенцев заболевание возникает чаще всего под воздействием энтеробактерий и стептококков. Если использовались инвазивные устройства, то возможно, возбудителями стали стафилококки. Препараты, которые предназначены для лечения сепсиса, выбираются из пенициллиновых в сочетании с аминогликозидами. Для лечения сепсиса у новорожденных используются цефалоспорины в сочетании с ампициллином.
Менингококковая инфекция — инфекционное заболевание, вызываемое бактерией Neisseria meningitidis. Существует 12 серогрупп (разновидностей) этой бактерии, из них 6 (A, B, C, W, Y и X) вызывают большинство тяжелых форм менингококковой инфекции. Особенность инфекции в том, что у менингококка, как и у гемофильной палочки типа b и пневмококков, имеется полисахаридная капсула, окружающая бактерию и защищающая ее от атак иммунной системы. Маленькие дети (в возрасте от 0 до 5 лет) еще, как правило, не имеют сформированного защитного иммунитета против этой инфекции. (1)
Возбудитель менингококковой инфекции передается только от человека к человеку. Инфекция распространяется воздушно-капельным путем и проникает в организм через слизистую носа, полости рта и глотки. Мельчайшие капли выделений из дыхательных путей, полости рта или носоглотки носителя или больного человека при тесном контакте — поцелуях, чихании, кашле, — попадают на слизистую здорового человека. Там бактерии могут на некоторое время оставаться и размножаться, не вызывая признаков заболевания и не влияя на самочувствие, вызывая бессимптомное носительство (иногда наблюдаются симптомы насморка [назофарингита]). По имеющимся данным, считается, что в любой момент времени около 10-20% населения являются носителями менингококков. Но иногда, по не вполне понятным причинам, подавляя защитные силы организма, инфекция проникает через слизистую оболочку в кровь. Используя питательные вещества, находящиеся в крови, менингококки могут быстро размножаться, вызывая заражение крови (сепсис), и распространяться через кровь в оболочки головного мозга или другие внутренние органы (например, легкие, суставы, сердце, подкожно-жировую клетчатку и др.). (1) (2)
Время между моментом попадания бактерии в организм и до появления первых признаков болезни называется инкубационным периодом. Для менингококковой инфекции он составляет в среднем 4 дня, но может и меняться от 2 до 10 дней. (2)
Под формами заболевания подразумевается то, какой характер носит болезнь, как она протекает, какие органы и системы она поражает. В случаях менингококковой инфекции существуют следующие формы:
Локализованные формы. Развиваются в случае, если защитные силы организма справляются с инфекцией, и она не попадает в кровь.
Бессимптомное носительство: бактерия Neisseria meningitidis остается на слизистой, размножается и периодически выделяется во внешнюю среду. Сам человек не болеет, но является заразным для окружающих.
Острый назофарингит: воспаление ограничивается слизистой носа, носоглотки.
Генерализованные формы — менингит, менингоэнцефалит, сепсис (заражение крови). Развиваются, если возбудитель преодолевает местную иммунную защиту на слизистых оболочках носоглотки и попадает в кровь. С током крови бактерии разносятся по организму, проникают в кожу, почки, надпочечники, легкие, ткани сердца, оболочки головного мозга. Размножение и гибель менингококков приводит к выбросу эндотоксина — ядовитого продукта распада бактерий. Он разрушает стенки сосудов, отчего образуются кровоизлияния, которые выглядят сначала как с ыпь (экзантема) — красноватые точки на коже или энантема — так ие же высыпания на слизистых полости рта, носоглотки, иногда глаз, а затем принимают типичный вид геморрагической (от темно-красной до черной) сыпи размером от точек до обширных некрозов (отмирания) участков кожи. Этот же бактериальный токсин приводит к развитию отека мозга и мозговых strсимптомов, кровоизлияниям во внутренние органы.
Смешанные (сочетание, например, менингита и сепсиса) и редкие формы: развитие воспаления в суставах — полиартрит, в легких — пневмония и т. д. (1) (2) (3)
Носительство. Протекает без жалоб, длится в среднем 10-15 дней, возбудитель обнаруживается только при лабораторном обследовании.
Острый назофарингит. Симптомы менингококкового острого назофарингита могут напоминать ОРВИ — повышение температуры, слабость, головная боль, сонливость, выделение слизи и небольшая заложенность носа. Может закончиться выздоровлением, переходом в носительство или стать причиной развития менингита и других тяжелых форм менингококковой инфекции. В любом случае, даже при минимальных подозрениях или риске заражения менингококком нужно вызывать врача, поскольку самостоятельно определить, действительно ли это менингококковый назофарингит или другая инфекция невозможно: необходимо проведение осмотра и лабораторные анализы.
Могут быстро — иногда в первый день, но чаще на 2-3 день после появления признаков болезни, — развиться симптомы, которые говорят о том, что инфекционно-воспалительный процесс затронул оболочки головного мозга, вызывал их раздражение. Такие симптомы называют менингеальными, к ним относят: ригидность затылочных мышц (невозможно прижать подбородок к груди), симптомы Кернига (врач не может разогнуть у больного ногу в колене), Брудзинского (одновременное сгибание головы и подтягивание ног к животу) и другие. Возможно появление типичной сыпи. (1) (3)
Менингеальная симптоматика может говорить о тяжести заболевания, но самостоятельно, без врача, определить ее не следует: нужна комплексная проверка и опыт в оценке симптомов.
Менингоэнцефалит. Воспаление затрагивает мозговые оболочки, головной, иногда спинной мозг. Признаки сходны с симптомами менингита, также развивается сыпь. При менингоэнцефалите могут появиться геморрагическая экзантема и энантема. Экзантемой называют разнообразную сыпь на коже, которая может быть при самых разных инфекциях, аллергиях, это общее описание высыпаний. Энантема — это сыпь разного характера, появляющаяся на слизистых оболочках. В самом начале менингоэнцефалита может быть трудно определить тип сыпи. Она может начинаться как розеола — небольшого, от 1 до 10 мм в диаметре, округлого покраснения, который светлеет при или исчезает при нажатии на него. Затем может переходить в геморрагическую сыпь в виде точек, пятен, звездочек разного размера, не исчезающих при нажатии на них. (1) (3)
Менингококковый сепсис (менигококкцемия) — тяжелая форма заболевания. Состояние больных очень тяжелое: сильная головная боль, рвота, температура может быть как очень высокой — 41° C, так и быть ниже 36,6° C. Связано это с очень быстрым нарушением работы сосудов, падением артериального давления. Быстро появляется пятнисто-папуле зная сыпь: распространяясь по коже и слизистым, она часто сливается с образованием пузырей с кровянистым содержимым. Смертность при данной форме очень высокая — до 60%. (1) (3)
Поставить точный диагноз можно только после лабораторного исследования: если врач заподозрит менингококковую инфекцию, то он назначает анализ крови, спинномозговой жидкости, отделяемого слизистых и сыпи.
Лечение зависит от формы заболевания. Госпитализация требуется при любой форме, но если при выявлении бессимптомного носительства менингококковой инфекции и назофарингите могут назначить антибиотики, витаминно-минеральные препараты, то другие формы заболевания требуют экстренного вмешательства и интенсивного лечения. (1) (3)
Вызываемая менингококком инфекция одинаково опасна для всех людей, кроме получивших прививку от менингококковой инфекции. По данным ВОЗ (2), 10-20% населения в любой момент считаются бессимптомными носителями менингококковой бактерии N. meningitidis. Выделяют следующие группы повышенного риска по развитию менингококковой инфекции (1) (2) (3):
Дети младшего и дошкольного возраста. В отсутствие вакцинации защитный иммунитет против менингококков у детей до 5 лет, как правило, еще не сформирован. Имеет значение и то, что дети часто берут в рот игрушки и предметы окружающей среды, делятся едой друг с другом, пьют из общей посуды. Это повышает риск передачи инфекции, если в коллективе имеется ребенок или взрослый бессимптомный носитель менингококков без признаков заболевания.
Подростки и молодые люди с большим количеством социальных контактов, проживанием и общением в скученных условиях (вечеринки, дискотеки, общежития, казармы). Как указано выше, около 10-20% людей считаются возможными бессимптомными носителями менингококковой инфекции. Чем больше и интенсивнее контакты — тем выше риск заразиться.
По этой же причине в группу риска входят призывники и новобранцы.
Лица, перенесшие удаление селезенки, с ВИЧ-инфекцией, с некоторыми генетическими нарушениями. Это лица с иммунодефицитом — сниженными возможностями организма сопротивляться инфекциям.
Лица с кохлеарными имплантатами. При нарушениях слуха и ношении кохлеарного имплантата возможно повреждение внутренних структур уха, снижение местного иммунитета, что может представлять определенный риск заражения.
Короткий инкубационный период, сложность ранней диагностики, быстрое развитие симптомов, распространенность носительства, особенности детского иммунитета, высокий уровень летальности и инвалидизации, а также высокая распространенность инфекции в некоторых странах мира требуют проведения профилактических мер у детей и отдельных взрослых из групп риска.
При вспышках менингококковой инфекции (ограниченных или при эпидемиях) силами медицинских работников могут проводиться так называемые мероприятия в очаге. К ним относится установление карантина, выявление и изоляция носителей, соблюдение санитарно-эпидемиологического режима, другие мероприятия. (3)
В перечень вакцин, которые могут использоваться в России для вакцинации от менингококковой инфекции входят:
Менингококковые полисахаридные вакцины:
моновалентная (против серогруппы A) — полисахаридная сухая;
четырехвалентная (против серогрупп A, C, Y и W).
Менингококковые конъюгированные вакцины:
моновалентная (против серогруппы C).
четырехвалентная (против серогрупп A, C, Y и W). (5) (6)
Считаешь материал полезным? Поделись с друзьями!






Менингококковый менингит — это бактериальная форма менингита, серьезная инфекция, поражающая оболочку мозга. Он может приводить к тяжелому поражению мозга, а при отсутствии лечения в 50% случаев заканчивается смертельным исходом. Но даже в случаях раннего диагностирования и надлежащего лечения 5%–10% пациентов умирают, как правило, через 24–48 часов после появления симптомов
В эпидемиологичском смысле наиболее опасны носители, поскольку на одного заболевшего приходится 1200-1800 носителей
По оценкам, 80%–85% всех случаев заболевания в менингитном поясе вызваны менингококком группы А, а эпидемии происходят через каждые 7–14 лет
У 10%–20% людей бактериальный менингит может приводить к повреждению мозга, потере слуха или трудностям в обучении
За эпидемический сезон 2009 года в 14 африканских странах, проводящих усиленный эпиднадзор, было зарегистрировано, в общей сложности, 88 199 предполагаемых случаев заболевания, 5 352 из которых закончились смертельным исходом
Вакцинация проводится однократно, эффективность составляет около 90%, иммунитет формируется в среднем в течение 5 дней и сохраняется 3-5 лет

Общие сведения
Менингококковая инфекция потенциально смертельна и всегда должна рассматриваться как медицинская чрезвычайная ситуация. Вызывает менингококковый менингит — это бактериальная форма менингита – и это серьезная гнойная инфекция оболочек, окружающих головной и спинной мозг.
Возбудителями менингита является целый ряд разных бактерий. Одна из таких бактерий, способная вызывать эпидемии – Neisseria meningitidis. Выявлено 12 серогрупп N.meningitidis, шесть из которых (A, D, C, W135 и X) могут вызывать эпидемии.
Бактерия передается от человека человеку через капли выделений из дыхательных путей или горла носителя. Тесный и продолжительный контакт, такой как поцелуй, чихание, кашель в сторону другого человека или проживание в непосредственной близости с инфицированным человеком-носителем (например, в общей спальне или при совместном пользовании посудой), способствует распространению болезни. Бактерии могут переноситься в горле, и иногда, по не вполне понятным причинам, подавляя защитные силы организма, инфекция распространяется через поток крови в мозг.
Несмотря на остающиеся пробелы в наших знаниях, считается, что 10-20% населения являются носителями N.meningitidis в любой момент времени. Однако в эпидемических ситуациях число носителей может быть выше. В эпидемиологическом смысле наиболее опасны носители, поскольку на одного заболевшего приходится 1200-1800 носителей.
Вероятность заболеть
В группу риска входят дети до 5 лет. Особенность инфекции в том, что по причине наличия у менингококка защитной капсулы (равно как и у гемофильной палочки, и у пневмококков) маленькие дети (1-5 лет) неспособны эффективно вырабатывать иммунитет против природной инфекции. Результатом этого является то, что пик менингитов приходится на младших детей. В нашей стране заболеваемость составляет в среднем 5 на 100 тыс. населения в год, что является довольно высоким показателем по сравнению с развитыми странами.
Симптомы и характер протекания заболевания
Обычно инкубационный период длится 4 дня, но может варьироваться от 2 до 10 дней.
Менингококковая инфекция протекает в нескольких формах:
- назофарингит – болезнь проявляется в виде насморка;
- менингит – воспаление мозговых оболочек при проникновении бактерии в головной мозг. По оценкам российских ученых, менингококк ответствен за 50% всех бактериальных менингитов у детей в возрасте до 5 лет;
- менингококковый сепсис – при проникновении бактерии в кровь.
Другие формы – воспаление легких, воспаление внутренней оболочки сердца (эндокардит), воспаление суставов (артрит), воспаление радужки глаза (иридоциклит).
Менингококковый менингит начинается как простой насморк, затем появляются грозные предвестники – сильные головные боли, скованность шейных и других мышц, потеря сознания, чувствительность к свету, рвота, повышение температуры. В меньшем числе случаев заболевание протекает молниеносно и быстро заканчивается смертью пациента. Типичный случай характеризуется значительным повышением температуры в течение 1-3 дней, кровотечениями (внутренние кровотечения, геморрагическая сыпь), нарушениями сознания и психики (сопор, кома, бред, возбуждение). Очень выражена интоксикация (отравление продуктами распада менингококков), приводящая к нарушению сердечно-сосудистой деятельности, дыхания и смерти больного.
Менее распространенной, но еще более тяжелой (часто смертельной) формой менингококковой инфекции является менингококковый сепсис, для которого характерны геморрагическая сыпь и быстро развивающийся циркуляторный коллапс.
В патогенезе генерализованных форм менингококковой инфекции основную играет эндотоксин (сильнейший сосудистый яд), который высвобождается в большом количестве при гибели возбудителя. Воздействуя на эндотелий сосудов, эндотоксин вызывает микроциркуляторные расстройства, что в конечном итоге приводит к массивным кровоизлияниям во внутренние органы (в том числе в надпочечники с развитием смертельного синдрома Уотерхауса-Фридериксена). Развивается отек вещества головного мозга.
Особое внимание должно быть уделено сыпи при менингококковой инфекции: она появляется в конце 1-го, или начале 2-го дня заболевания — сначала розеолёзная или розеолёзно-папулёзная, различного диаметра, исчезающая при надавливании, располагающиеся по всему телу. Уже через несколько часов появляются первые геморрагические элементы: багрово-красного цвета с синюшным оттенком, не исчезающие при надавливании, различной формы и размера, возвышающиеся над кожей. Локализуются на нижней части тела: пятки, голени, бёдра, ягодицы. Розеолёзно-папулёзные элементы угасают бесследно через 1-2 дня, а геморрагические пигментируются. В центре геморрагических элементов возникают некрозы, и там, где имеются обширные геморрагические высыпания, некрозы отторгаются с образованием язвенных дефектов и рубцов. Высыпания в первые часы болезни на лице, верхней части туловища являются прогностически неблагоприятным признаком.
Даже в случае диагностирования и надлежащего лечения на ранних стадиях болезни высок риск летального исхода. У 10-20% выживших людей бактериальный менингит может приводить к повреждению мозга, потере слуха или трудностям в обучении. В тяжёлых случаях возможна гангрена пальцев кистей, стоп, ушных раковин.
Смертность
При отсутствии лечения менингококковая инфекция в 50% случаев заканчивается смертельным исходом. Но даже в случаях раннего диагностирования и надлежащего лечения до 16% пациентов умирают, как правило, через 24-48 часов после появления симптомов.
Особенности лечения
Первоначальный диагноз менингококкового менингита может быть поставлен при клиническом осмотре с последующим проведением спинномозговой пункции для выделения возбудителя из пунктата. Менингококковая инфекция потенциально смертельна, и всегда должна рассматриваться как медицинская чрезвычайная ситуация. Пациента необходимо госпитализировать в больницу, но изолировать его необязательно.
Соответствующее лечение антибиотиками необходимо начинать как можно раньше, в идеале – сразу же после проведения спинномозговой пункции в случае, если такая пункция может быть выполнена незамедлительно. В случае лечения, начатого до проведения спинномозговой пункции, выращивание бактерий из спинномозговой жидкости и подтверждение диагноза могут быть затруднены.
Инфекцию можно лечить с помощью целого ряда антибиотиков, включая пенициллин, ампициллин, хлорамфеникол и цефтриаксон. В условиях эпидемий в районах Африки с ограниченными инфраструктурой и ресурсами здравоохранения предпочтительными препаратами являются масляный раствор хлорамфеникола или цефтриаксон, одна доза которых оказывается эффективной в лечении менингококкового менингита.
Эффективность вакцинации
Вакцинация проводится однократно, эффективность составляет около 90%, иммунитет формируется в среднем в течение 5 дней и сохраняется 3-5 лет.
В декабре 2010 года новая конъюгированная вакцина против менингококка группы А была введена на всей территории Буркина-Фасо и в отдельных районах Мали и Нигера, где, в общей сложности, было вакцинировано 20 миллионов человек в возрасте 1-29 лет. Впоследствии, в 2011 году, в этих странах было зарегистрировано самое низкое за всю историю число подтвержденных случаев менингита А во время эпидемического сезона.
К концу 2013 года, через два года после введения вакцины MenAfriVac, разработанной ВОЗ и ПНТЗ, 150 миллионов человек из африканских стран, охваченных менингитом А, прошли вакцинацию. Есть надежда, что все 25 стран Африканского менингитного пояса введут в действие эту вакцину к 2016 году. Ожидается, что, благодаря широкому охвату целевой группы в возрасте 1-29 лет, эпидемии менингококковой инфекции А в этом регионе Африки будут ликвидированы.
Вакцины
Для борьбы с менингококковой инфекцией имеется три типа вакцин.
- Более 30 лет для профилактики этой болезни доступны полисахаридные вакцины. Предназначенные для борьбы с заболеванием менингококковые полисахаридные вакцины бывают двухвалентными (группы А и С), трехвалентными (группы А, С и W) или четырехвалентными (группы А, С, Y и W135).
- Разработать полисахаридные вакцины против бактерии группы В невозможно из-за антигенной мимикрии с полисахаридами в неврологических тканях человека. Поэтому вакцины против группы В, используемые, в частности, на Кубе, в Новой Зеландии и Норвегии, представляли собой наружный белок мембраны (НБМ) и предназначались для борьбы с эпидемиями, вызванными конкретными штаммами. Другие универсальные протеиновые вакцины группы В находятся на завершающих стадиях разработки.
- С 1999 года доступны и широко используются менингококковые конъюгированные вакцины против группы С. С 2005 года четырехвалентная конъюгированная вакцина против групп А, C, Y и W135 конъюгированные вакцины были лицензированы для использования среди детей и взрослых людей в Европе, Канаде и Соединенных Штатах Америки. Новая конъюгированная вакцина против менингококка группы А, введенная в 2010 году, имеет целый ряд преимуществ по сравнению с существующими полисахаридными вакцинами: она вызывает более сильную и более устойчивую иммунную реакцию на менингококк группы А; уменьшает носительство бактерий в горле. Ожидается, что она будет обеспечивать длительную защиту не только вакцинированных людей, но и членов семьи, и других людей, которые в противном случае подверглись бы воздействию менингококка. Вакцина доступна по более низкой цене по сравнению с другими менингококковыми вакцинами; ожидается, что она будет особенно эффективна в защите детей в возрасте до двух лет, которые не реагируют на обычные полисахаридные вакцины.
Последние эпидемии
По оценкам, 80-85% всех случаев заболевания в менингитном поясе вызваны менингококком группы А, а эпидемии происходят через каждые 7-14 лет. Самые высокие показатели этой болезни отмечаются в менингитном поясе в Африке к югу от Сахары, протянувшемся от Сенегала на западе до Эфиопии на востоке.
За эпидемический сезон 2009 года в 14 африканских странах, проводящих усиленный эпиднадзор, было зарегистрировано, в общей сложности, 88 199 предполагаемых случаев заболевания, 5 352 из которых закончились смертельным исходом. Это самое большое число пострадавших со времени эпидемии 1996 года.
Исторические сведения и интересные факты
Менингококковая инфекция (старое название – эпидемический цереброспинальный менингит) известна с древних времен. Описания инфекции даны Цельсом (I век до н.э.), Аретеем (II век до н.э.), Павлом Эгинским (VII век до н.э.). Первое описание было дано Виллисом в 1661 г. Возбудитель – менингококк (Neisseria meningitidis) – был выделен в 1887 г. А. Вейксельбаумом.
Читайте также:


