Может ли от хеликобактер воспалиться лимфоузлы

Их каждый может нащупать у себя. В нормальном состоянии они безболезненны, не более 1 см в диаметре. Есть также внутригрудные и внутрибрюшные узлы. Если увеличился и воспалился лимфоузел, люди часто начинают паниковать, но бояться этого не стоит.
Это всего лишь означает, что у вас хороший иммунитет и организм сам борется с инфекцией. Расположение воспалившихся узлов показывает, где находится очаг инфекции, что позволяет быстрее определиться с диагностикой и правильным лечением. Если пациент обращается к врачу, у него ничего не болит, но увеличены лимфоузлы на шее, это может означать гнойные процессы в миндалинах или кариес зубов, или негативное воздействие зубных коронок. Если увеличены подмышечные узлы, то возможно это связано с патологией бронхолегочной системы или молочных желез. Если воспалился лимфоузел в паху, обследуют органы брюшной полости и малого таза.
Отчего зависит величина лимфоузлов?
Нельзя сказать, что только сильное воспаление в организме или серьезная патология приводит к заметному изменению лимфосиситемы. У одних людей даже при тяжелой ангине лимфоузлы никак не изменяются, а у других простейшая болезнь приводит к резкому их увеличению. Активная реакция лимфосистемы говорит лишь о хорошем иммунитете, не нужно тревожиться по этому поводу. Обычно через 2-3 недели после воспалительного процесса в организме увеличенные лимфоузлы приходят в норму. Если это не произошло, назначают дополнительные обследования: сначала сдают кровь на общий анализ. И если показатели лимфоцитов, лейкоцитов, СОЭ повышен, назначают компьютерную томографию, МРТ, биопсию лимфоузлов.
Что еще должно насторожить? Длительное, беспричинное увеличение лимфоузлов в одном месте.

Или одновременное увеличение сразу во многих зонах. Причиной такого явления могут стать инфекционные заболевания: корь, ветрянка, ревматоидный артрит. Не исключена и патология самих лимфоузлов, например, на фоне лимфогранулематоза. Тут нужна серьезная диагностика и серьезное лечение.
Что происходит при увеличении внутригрудных и внутрибрюшных лимфатических узлов? Они обязательно сдавливают близлежащие ткани и органы, и вызывают соответствующие симптом. Лимфоузел в грудном отделе может давить на бронхи или трахею, вызывая сухой, длительный, ничем не объяснимый кашель, не поддающийся лечению медикаментами. Увеличенный лимфатический узел в брюшной полости часто давит на нервные окончания, вызывая сильную боль в животе.
Лечение увеличенных лимфатических узлов.
Когда лимфоузел в диаметре более 1 см, резко болезненный с покраснением и отечностью, здесь, скорее всего, системное поражение лимфосистемы, и его следует лечить с использованием антибиотиков: клацид, аугментин, супракс которые назначает врач. Если лимфоузлы увеличены незначительно, то дополнительного лечения они не требуют – при лечении основного заболевания (ОРЗ, ангины), уменьшатся и узлы.
Можно ли прогревать лимфоузлы? Часто при простуде люди лечат больное горло теплыми компрессами.
Но прогревать увеличенные лимфоузлы в горле и в других местах нельзя: тепловые процедуры, увеличивая приток крови, могут вызвать отек и расширить зону воспаления. Вместо компрессов при ангине надо использовать орошения и полоскание горла.
Народные средства лечения лимфатических узлов в домашних условиях. Если лимфоузлы увеличились на фоне воспаления, то никаких манипуляций с ними проводить не надо, особенно нельзя прикладывать компрессы. Снять воспаление с шейных и подчелюстных узлов поможет полоскание настоем ромашки и календулы 3-4 раза в день. (1-2 ст. ложки цветков на 1 стакан кипятка, настаивать 4 часа) Хорошо помогает отвар сосновой хвои: 1 ст. л. молодых побегов сосны залейте 1 стаканом кипятка. Кипятите 5 минут, настаивайте 1 час. Отвар процедить, добавить по вкусу мед. Пить по 1/3 стакана 3 раза в день.
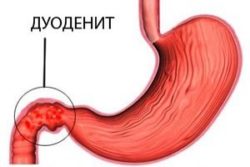
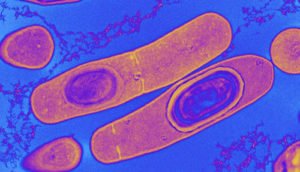
Helicobacter pylori – это бактерия, которую чаще всего находят при воспалительных и язвенных поражениях желудка и 12-перстной кишки человека. Это единственная известная на сегодня бактерия, которая существует в кислой среде желудка. Человек может быть носителем микроорганизма, но не болеть. Вместе с тем практически у всех людей, болеющих гастритами, дуоденитами, язвенной болезнью, раком желудка и лимфомой обнаруживается эта бактерия.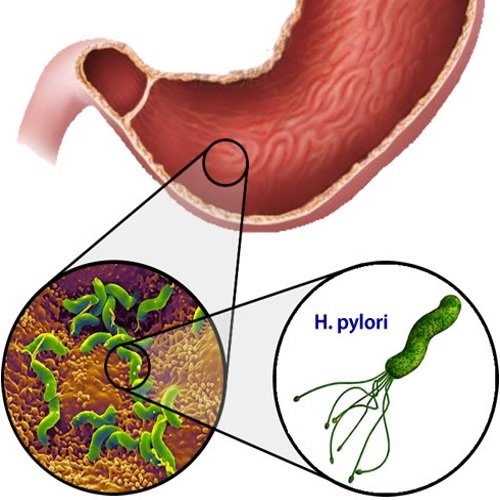
Особенности возбудителя
По форме бактерия напоминает спираль, имеет от 4 до 6 жгутиков, при помощи которых быстро перемещается в пристеночной слизи желудка. Для развития ей нужно немного кислорода, она занимает промежуточное положение между аэробами и анаэробами.
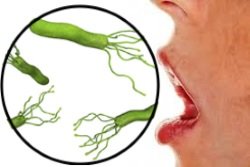
По данным ВОЗ, примерно 60% населения планеты являются носителями хеликобактера. Путь передачи – контактно-бытовой. Хеликобактер может передаться другому человеку только с капелькой слюны или частичкой слизи. При высыхании возбудитель погибает. Люди заражаются друг от друга при тесном общении, чаще внутри одной семьи или непосредственно контактирующего друг с другом коллектива. Заражению способствует плохая личная гигиена, использование общей посуды, зубных щеток и прочего. Скученность проживания – фактор риска.
При соблюдении гигиенических правил взрослые могут заразиться при поцелуе, дети – от родителей, если у последних имеется привычка облизывать соску или ложку.
Заразится человек или нет, зависит от двух факторов: штамма хеликобактера и особенностей иммунитета человека.
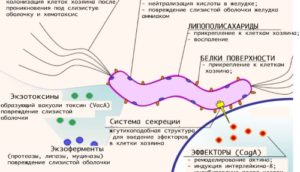
Бактерия, попав на слизистую ротовой полости, либо сразу вырабатывает ферменты, растворяющие поверхностный слой, либо приобретает шарообразную (кокковидную) форму, которая более устойчива, чем спиралевидная.
Продуцируя ферменты и токсины, двигая жгутиками, хеликобактер постепенно опускается до желудка, который является его нормальной средой обитания. Если у человека высокий иммунитет, то внутрь желудка может пассивно с пищевым комком передвигаться кокковидная форма бактерии. Эта форма способна прилипать к стенке желудка, а также имеет свойство мимикрии, ее не распознает иммунная система человека.
Хеликобактер полностью заселяет (колонизирует) слизистую желудка, вытесняя другую микрофлору.
Ферменты, вырабатываемые возбудителем, лишают слизистую ее нормального защитного слоя, соляная кислота желудка и пепсин начинают ее повреждать.
Эндотоксин хеликобактера вызывает изменение клеток желудочного эпителия. Эпителиальные клетки теряют нормальную форму и вытягиваются, в них развивается воспаление. Возбудитель запускает каскад биохимических реакций окисления, от которых желудочный эпителий постепенно погибает.
Разные штаммы хеликобактера вызывают разные по тяжести течения болезни, а приостановить размножение может только хороший иммунитет.
Чем опасен возбудитель?
Однажды поселившись на слизистой, хеликобактер остается там на долгие годы. При достаточно сильном иммунитете он может себя никак не проявлять, но при малейшем сбое его активность повышается.
Бактерия вызывает хроническое воспаление, следствием которого могут быть такие болезни:
- гастрит;
![]()
- дуоденит;
- язвенная болезнь желудка и 12-перстной кишки;
- рак желудка;
- лимфома, когда увеличиваются любые регионарные лимфоузлы, в которых накапливаются лимфоциты.
Если не заниматься целенаправленным уничтожением возбудителя, то воспаления и образование язв могут многократно повторяться. Хеликобактер на сегодня считается наиболее вероятной причиной развития рака желудка, особенно его быстрорастущих форм.
Симптомы
Коварство возбудителя в том, что носительство не имеет никаких симптомов. При случайном обнаружении возбудителя никаких лекарств не назначают, поскольку считается, что между бактерией и организмом хозяина достигнуто некое равновесие, в которое лучше не вмешиваться.
Клиническая картина других болезней – гастрита, язвенного дуоденита или язвы желудка совершенно одинакова как при наличии возбудителя, так и без него.
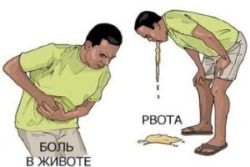
Гастрит проявляется дискомфортом в эпигастральной области, снижением аппетита, общей потливостью, слабостью, расстройствами стула.
Язвенная болезнь проявляет себя так:
- частая или постоянная изжога;
![]()
- отрыжка кислым;
- тошнота и рвота;
- снижение массы тела.
- анемия.
Рак желудка можно заподозрить на ранней стадии, если прислушиваться к своим ощущениям. Внимание следует обращать на малые симптомы, к которым относятся чувство переполнения желудка после еды, частое подташнивание, слюнотечение и слабые тянущие или тупые эпигастральные боли.
В группе риска мужчины среднего возраста, у которых без видимой причины снижается работоспособность, появляется слабость и постоянная усталость, беспокоит тоска и вялость. У человека изменяются пищевые предпочтения, перестают радовать продукты, которые приносили удовольствие раньше. В первую очередь это относится к мясным блюдам.
Если появились подобные симптомы или человек непонятно почему теряет вес и радость жизни, нужно срочно пройти обследование.
Диагностика
Методы обнаружения хеликобактера:
Наиболее информативным считается исследование биоптата (тканей), взятого во время ФГДС. Обнаружение в материале грамотрицательных бактерий характерной спиралевидной формы подтверждает наличие бактерии. Для практических целей чаще используется уреазный тест, когда при наличии бактерий цвет исследуемого образца изменяется. Затруднение составляет правильный забор материала на биопсию – в исследуемый кусочек может просто не попасть колония бактерий, поскольку глазом увидеть их невозможно. К тому же ни один врач не будет наносить дополнительные повреждения в том месте, где воспаление или язва выражены ярче всего.
При расшифровке анализа на антитела учитывают погрешность во времени. После заражения антитела вырабатываются не сразу, а после излечения некоторое время еще находятся в крови. Так что результат может быть ложным – как положительным, так и отрицательным.
Дыхательные тесты основаны на расщеплении хеликобактером карбамида. Это самый безобидный и безопасный метод обследования, который можно использовать у детей и ослабленных людей. Человек просто выпивает 0,5 г карбамида, а затем спустя непродолжительное время выдыхает в трубочку аналитического аппарата. ХЕЛИК-тест становится положительным, если бактерия гидролизует карбамид. Состав выдыхаемого воздуха анализирует компьютерный комплекс, это качественный тест.
Ни один из тестов не дает 100% гарантии результата, поэтому анализы совмещают и сопоставляют с клинической картиной.
Лечение
В случае если у пациента с гастритом, язвенной болезнью или раком желудка обнаружен хеликобактер, то лечение направлено на то, чтобы удалить бактерию из организма. Процесс называется эрадикацией. Однако врач всегда соотносит тяжесть лечения с общим состоянием пациента, чтобы не ухудшить его здоровье.
Международными соглашениями принята трехкомпонентная схема лечения, которая относится к первой линии. Если лечение не приносит желаемого результата или пациент лечится недавно по указанной схеме, используют 4-компонентную. Это значит, что пациенту назначаются 3 или 4 препарата одновременно. Используются антибиотики, противопротозойные препараты, ингибиторы протонного насоса и производные висмута.
Применяются такие: кларитромицин, амоксициллин, тетрациклин.
Кларитромицин – полусинтетический макролид, нарушает воспроизводство белка в клетке возбудителя. Тормозит или полностью прекращает размножение микробной клетки. Концентрируется в тканях организма, быстро достигает нужного уровня. Используется только в сочетании с другими препаратами.
Амоксициллин – полусинтетический пенициллин, прекращает размножение возбудителя, повышает его чувствительность к антипротозойным средствам. Не чувствителен к кислой среде желудка. Максимум концентрации достигается через 2 часа после приема, распределяется во всех тканях.
Тетрациклин – антибиотик широкого спектра, имеет бактериостатическое действие (подавляет способность к размножению).
Курс антибиотикотерапии длится не менее 10 дней, продлевается при необходимости лечащим врачом.
Висмута субсалицилат – снижает кислотность желудочного сока, имеет вяжущее действие. Поверх язвы образует защитное покрытие, которое не растворяется. Усиливает выработку желудочной и кишечной слизи, усиливает сопротивляемость слизистой в отношении соляной кислоты и пепсина.
Висмута трикалия дицитрат – имеет противоязвенное действие и одновременно тормозит развитие хеликобактера. В соединение с соляной кислотой желудка образует хелаты – соединения, прикрывающие язвы и эрозии, под которыми быстро идет заживление. Стимулирует тканевый рост в зоне язвенного дефекта.
Это метронидазол, который благодаря многообразию своего действия отнесен к жизненно важным препаратам. Единственное средство, которое способно разрушать структуру ДНК возбудителя и многих других микробов. В сочетании с амоксициллином способствует полному удалению хеликобактера из организма.
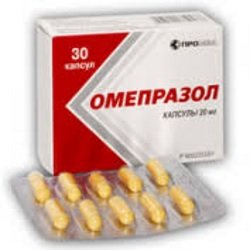
Это омепразол, пантопразол, лансопразол, рабепразол и подобные. Лекарства подавляют выработку соляной кислоты, снижают объем желудочного сока, синтез пепсина. Защищают слизистую желудка от раздражения. Лекарства имеет вид микрогранул с разной скоростью высвобождения. Микрогранулы упакованы в капсулу. Начальное высвобождение действующего вещества начинается через час после приема, а заканчивается через сутки. После окончания лечения сниженная кислотность отмечается еще в течение 3 или 5 суток.
Комбинируя указанные препараты, лечащий врач добивается стойкого улучшения и уничтожения хеликобактера.
Есть ли эффективные меры профилактики?
Полностью действенных мер нет, поскольку не все носители бактерии знают об этом. Заразиться можно при непосредственном контакте, который зачастую невозможно разорвать (одна семья, один закрытый коллектив). Заражение происходит одним и тем же штаммом.
Если точно установлено, что у одного из заболевших имеется бактерия, нужно выделить ему отдельную посуду, белье и ограничить телесные контакты, а также исключить поцелуй в губы. Обычные гигиенические предосторожности снижают вероятность заражения.
Экспертные оценки эффективности лечения
С 1987 года проводится постоянное изучение хеликобактера, результаты которого периодически публикуются в виде Маастрихтских консенсусов (по названию голландского города). У этих рекомендаций есть немало противников, которые обращают внимание на то, что заражение хеликобактером не тождественно язвенной болезни. Заражение может быть массивным, а язвенный дефект крошечным, и наоборот.
Наличием хеликобактера нельзя объяснить тот факт, что язвенная болезнь протекает с периодическими рецидивами и затишьями. Непонятно также, отчего обострения желудочных язв имеют ярко выраженную сезонность.
После удаления возбудителя течение язвенной болезни не облегчается, а смертность имеет тенденцию к повышению.
Скептики считают, что до начала использования антибиотиков хеликобактер составлял с человеческим организмом некий симбиоз, который не приносил вреда. Высказывается мнение, что именно антибиотикотерапия привела к изменению свойств хеликобактера, повышению его агрессивности и устойчивости к множеству средств.
Неплохо.
Стабильно держиться температура, но ощущаю себя при этом довольно бодро.
Сейчас еще добавлю в рацион селен, лецитин, кальций глюконат и йодомарин.
Здравствуйте.
Ранее я создавал тему на этом форуме касающуюся вируса Эпштейн-Барра, т.к. он у меня активен. Зашел в данный топик, прочитал симптоматику, и могу сказать, что практически все описанное совпадает с моим состоянием. Мучаюсь со здоровьем уже 4-ый год.
Я хочу поделиться с вами историей своей болезни, и поисками его лечения, т.к. возможно кому-то это поможет.
В общем, мое состояние: субфебрилитет 37,3 С (держалась 3 года - прошел после курса иммуностимулятора иммуномакс). Воспаленное горло, фарингит, был тонзиллит (гланды выдрали 2 года назад); Боли в горле прошли, но слизистая отечная, постоянно скапливается вязкая слизь в горле, язык стал складчатым, с эрозиями. Увеличены все группы лимфоузлов (шейные, подчелюстные, заушные, паховые, и под руками). Большие синяки под глазами, покраснения кожи вокруг рта. Периодический холод в конечностях. Проблемы с желудочно-кишечным трактом. Периодически вылезают маленькие плотные прыщики (то ли герпес проявляется трудно сказать), дерматические высыпания на коже. Хроническая усталость, вялость, спать хочется. Периодически может бросить в пот, сердце начинает сильно биться. Шелушиться кожа на руках, лице. Постоянный депресняк - жизнь не в радость. Вот такая картина здоровья у меня была.
Начал выяснять, что со мной и как мне вернуть здоровье:
1. Лечение тонзиллита не помогало - гланды рыхлые, с гнойниками - полоскал, промывал антисептиками, ел антибиотики, мазал керосином, жевал целыми днями прополис - НЕ ПОМОГЛО. Решился на операцию. Выдрали обе миндалины. Раздражение в горле прошло, но слизистая горла, полости рта выглядела по-прежнему ужасно.
2. Копаю дальше. Пошел на прием к инфекционисту. Сдал кучу анализов на всякую дрянь: токсоплазма, токсокароз, лямблии, клещевой боррелиоз, коревая краснуха, цмв, гепатиты, вич, бактерии тифо-паратифозной группы, псевдотуберкулез, описторхоз, сальмонеллез, малярия, и пр. НИЧЕГО НЕ НАШЛИ. Гемограмма в норме, биохимия в норме! УЗИ щитовидки - все в норме. УЗИ ЖКТ - единственное что нашли деформация желчного пузыря все в норме.
Заключение инфекциониста: Субфебрилитет. Генерализованная лимфаденопатия неясного генеза.
3. Параллельно с инфекционистом иду в КВД. Сдал мазок на ИФА - нашли! Хламидия, уреаплазма! Раз нашли - пролечил (вильпрафен, тимоген, циклоферон). Успешно, повторно не выявили.
4. Залечил все кариозные зубы - со стамотологией больше проблем нет. Проблемы с горлом, языком и слизистой остались.
5. Инфекционист заподозрил, что уменя может быть туберкулез лимфоузлов или лимфогранулематоз. Вырезали заушный лимфоузел на гистологию, результаты показали, перенесенное острое воспаление - лимфаденит.
6. Иду к гастроэнтерологу, получаю направление на ирригоскопию (ничего не нашли) и "японку". "Японка" показала наличие острого гастрита, рефлюкса. Лечат антацидами.
7. Продолжаю изучать материалы по медицине в Интернете - узнаю, что состояние моего горла может быть таким из-за кандидоза. Сдал бак.посев - нашли - кандидоз полости рта. Лечил пимафуцином, орунгалом. Кандидоз рецедивирует - значит какие-то неполадки в организме остаются - ищем дальше!
8. Так как в моем городе нет ПЦР лаборатории, то возможно, что сданные мною анализы не могли точно показать наличие, какой-либо инфекции. Решаю пройти ПЦР - еду в Екатеринбург. Сдал методом ПЦР: хлам,микоплазма,уреаплазма,ЦМВ,Герпес 1+2, ВПЧ, трихомонады,гонококки - НЕ ОБНАРУЖЕНО. А также исключили сифилис: РПГА, КСР, ИФА. Биохимя, иммунограмма, гемограмма - в норме.
Все врачи по преженему ставят диагноз: генерализованная лимфоаденопатия НЕЯСНОГО генеза.
9. Разочаровался в традиционной медицине. Начал лечиться народными методами: пил всякие отвары - ничего не помогает.
10. Решил сходить на био-резонансную диагностику. Нашел диагностический центр. Меня сканировали 2 часа на электронной аппаратури в итоге выдали результат (ОЧЕНЬ ИНТЕРЕСНО):
В ходе обследования в моем организме выявлены:
Хламидия.
Уреаплазма.
ВЭБ.
ЦМВ.
Герпес 1 типа.
Трихонада
Протей
Лимфатическое отягощение
Кандида албиканс.
Токсоплазма гондии (в мозге, печени, брюшине)
Гиардиа лямблиа
Аскариды
Хеликобактер пилори
ОПИСТОРХОЗ.
Символами . я пометил пункты - заболевания, котрые лечил раньше, либо диагностировал.
Далее отчет: Первично-пораженные органы: печень,желчный пузырь.
глобальное указание на иммунную ослабленность, низкий статус напряжения иммунной системы, общее микотическое отягощение, хронические воспалительные процессы в ЖКТ,лимфе, крови, печени, желчном пузыре. Наличие описторхоза в печени, поджелудочной железе, желчном пузыре.
В общем я в шоке. До этого же сдавал кучу анализов на эти болезни и ничего не находили. Говорю врачу-диагносту, что хлам, уреаплазма, трихомонада - не выявлены ПЦР. Ее ответ: ПЦР не дает 100%, а трихомонада фагоцитирует внутрь себя хлам и уреаплазму и лечение может быть не эффективным. Антитела на аскариды, лямблии и описторхоз не выявлены так как процесс видимо идет давно и организм уже не реагирует.
Начал лечение выявленных заболеваний с 15 января сего 2006 года:
1. Гельминты - аскариды, лямблии - курс немозола 6 таблеток в общей сумме на 4 недели.
2. Непосредственно резонансно-частотная терапия: лечение информационными методами (электро-магнитная передача информации)
3. Сдал антитела на хеликобактер пилори - нашли в 10 раз выше нормы.
Сдал анализы на ВЭБ - в общем картина странная - заключение: атипичная первичная инфекция. Вирус активен в организме.
4. Главная моя проблема на сегодняшний день описторхоз: лечение бильтрицидом - может уничтожить печень, очень сильные побочные эффекты да и описторхов не убивает а только парализует. Что делать? Врачом принято решение травануть описторхов дегтем. Я нахожув инете информацию о природном препарате Экорсол - отечественная разработка, якобы природное средство на основе коры осины и УНИЧТОЖАЕТ описторхов. Нашел в инете на форумах отзывы, что люди вылечивают описторхоз экорсолом. Купил пропил курс. Повторные анализы сдавать через 3 месяца. Через месяц мой скептицизм дал о себе знать и я еще долбанул по описторхом дегтем. начал с одной капли в день дошел до 7 и продолжал так недалю, пока не почуствовал, что печень начала увеличиваться. Прекратил.
На сегодняшний день могу сказать, что в состоянии есть улучшения: кожные покровы стали чище, появилась энергия, депересняк потихоньку уходит, стал бодрее, слизь во рту уменьшилась, но остается. Слизистая и язык стали НАМНОГО чище. Бывает, что нет эрозий по 2 дня. Но потом опять появляються маленькие. Похолодание в конечностях стало реже, но все равно беспокоят.
Решил пролечиться от хеликобактера, так как горло связано с ЖКТ. Взял классическую схему лечения на 7 дней: омепразол, клиритромицин, амоксициллин. В понедельник 27 марта закончу курс.
Уже сейчас могу сказать, что желудок стал спокойнее.
Планирую вскоре пойти к инфекционисту, чтобы прописал внутревенные уколы панавиром против герпесных вирусов.
В общем у меня все впереди еще с лечением. Я только несколько месяцев назад узнал свои настоящие болячки. Надеюсь, что моя история кому-то как-нибудь поможет. По ходу лечения я буду сюда отписываться о результатах. Счастливо.
Лимфатическая система организма человека выполняет важную роль очищения крови. Лимфатические узлы желудка — не исключение. Они располагаются таким образом, чтобы как можно лучше соединяться с кровеносной системой, формируя целостное образование, что функционирует в зависимости друг от друга. Каждый слой желудка имеет узлы, что отличает этот орган от других структур желудочно-кишечного тракта.
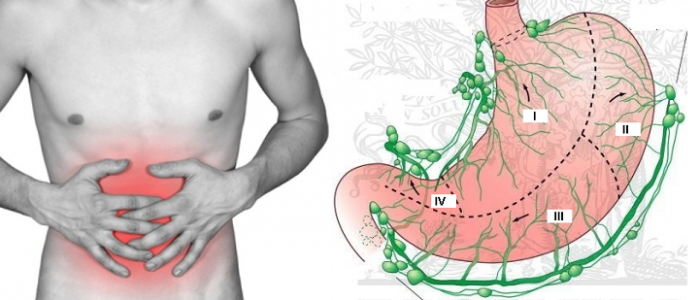
Где располагаются?
В подэпителиальном участке располагаются начальные лимфоузлы, в слизистой желудка находятся узлы лимфатической системы, по которым лимфа прибывает из боковых синусов. Далее жидкость прибывает в узлы подслизистой оболочки, где они вместе создают сплетение с помощью специальных лимфатических сосудов. Потом они впадают в регионарные лимфоузлы.
Отток лимфы не происходит произвольно. Существует четыре направления лимфооттока от желудка, что называют бассейнами:
Лимфатическая система желудка очень сложно устроена, поэтому нарушения деятельности в одной части, приводит к дисфункции всего аппарата.
Причина увеличения
Изменение размеров лимфоузлов всегда настораживает и требует тщательного обследования. Основная причина беспокойства — злокачественные опухоли. Это может быть рак желудка, как первопричина увеличенных узлов или метастазы из других органов. У ребенка до 12 лет лимфоузлы увеличены в размере, и это является показателем нормы, если нет специфической симптоматики.
Другими причинами увеличения узлов желудка являются лимфаденит, лимфангит, лимфангоит, что представляет собой воспалительный процесс. При этом, помимо признаков нарушения деятельности желудочно-кишечного тракта, появляются общие изменения, что важно для первичной дифференциальной диагностики.
Симптоматика
К распространенным признакам увеличения лимфоузлов желудка относятся:
- тупая боль в месте проекции передней стенки желудка, что не зависит от приема пищи;
- дискомфорт в животе;
- нарушение стула, что проявляется появлением в каловых массах непереваренной пищи;
- приступы тошноты и рвоты;
- отказ от еды;
- слабость.
Если лимфоузлы в желудке увеличились вследствие опухолевого процесса, то к этой симптоматике присоединяются резкое снижение массы тела без видимой на то причины, ночная потливость, нарушения сна. При метастазах будут признаки нарушения функционирования того органа, в котором развилась первичная опухоль. Доброкачественные опухоли могут длительное время не давать никаких симптомов, что опасно перерождением ее в злокачественную.
Как диагностируют?
При пальпации живота определяется увеличение лимфоузлов, когда из размер изменяется в 4—5 раз. Это же наблюдается у очень худых пациентов, поскольку есть много структур, что отделяет внешнюю поверхность кожи от места расположения узлов. При перкуссии, в месте проекции лимфоузлов, можно определить тупой звук вместо тимпанического, который в норме должен быть в желудке. Но это также возникает при значительном увеличении размера.
Чтобы определить, что заставляет узел увеличиваться, нужно его исследовать. Для этого применяют резекцию измененного лимфоузла и обследуют его содержимое. Существует два метода: инцизионный — узел не удаляют, а тонкой иглой извлекают жидкость, и эксцизионный — удаление всего узла. После этих вмешательств, с помощью лабораторной диагностики определяют генез изменения лимфатической системы желудка.
Без инвазивной диагностики невозможно точно поставить диагноз.
Лечение увеличенных лимфоузлов
Метод терапии при этой патологии зависит от результатов обследований и постановки диагноза, поскольку лимфоузлы без причин не увеличиваются. Если в основе проблемы лежит воспаление, то применяют консервативную терапию, цель которой — уничтожение микроорганизмов. Для этого применяют антибактериальные средства, противовоспалительные и ферментные.
При опухолевом процессе лечение основано на 3 принципах: хирургическое вмешательство для удаления измененной ткани, консервативные мероприятия иммунодепрессивными средствами и лучевая терапия. Комплексное применение этих методов повышает прогноз выживаемости и выздоровления. Если же в желудке определяют метастазы, что относится к 4 степени развития опухолевого процесса, лечение назначается индивидуально.
Здравствуйте, четыре месяца назад у мамы появилась шишка небольшого размера на шее с правой стороны. Шишка при надавливании не болела, в цвете была неизмененная. Три дня до появления шишки у мамы появлялась короткая, но частая стреляющая и тянущая боль в правом полушарии головы. Мама объясняла боль тем, что она замерзла на прогулке, особенно голова. Cходили к неврологу, сделали томографию по его совету. Невролог по снимку сказал, что голова в норме. Правда, в заключении было что-то отмечено про кровообращение головы. Прописал пару лекарств, название которых мама не помнит, но среди назначенных лекарств был винпоцетин. Мама лекарства пить не стала, прочитав инструкцию по применению. Боль прекратилась, но появилась шишка. Сходили к терапевту, сказали воспаление лимфоузлов (диагноз поставили при осмотре и без анализов) и прописали антибиотики внутревенно, 5 уколов форсеф. После, месяца три назад, у мамы появился сухой нечастый кашель, больше похожий на подкашливание. Сходили к хирургу, по его совету сделали узи легких и печени. Печень в норме, а на снимке легких хирург отметил, что узлы ярко выражены, что и свидетельствует о воспалении лимфоузлов. Хирург назначил еще 5 уколов форсеф внутревенно. Шишка в размерах стала уменьшаться уже после первого примения форсеф. Но кашель остался даже после второго применения антибиотиков внутревенно. Мама пропила бромгексин берлин-хеми курсом в пять дней. Мама жаловалась на некий дискомфорт в горле - колит или ощущения как, если оцарапать горло рыбьей косточкой. Также в области шишки ощущения будто тянуло и пульсировало. Также бывало покалывание в области предплечья, особенно после выхода на улицу. Сходили к хирургу еще раз, он сказал не беспокоится и еще понаблюдать за кашлем и узлами, снова отметил эти ярко выраженные узлы на снимке легких. В июне этого года у мамы было обострение зоба, маме не хватало воздуха. Эндокринолог на ощупь сказала, что у щитовитки одна сторона мягкая, а другая твердая. Узи не делали. Назначили l-тироксин. Вроде помогло. Маме 53 года. Так как кашель не проходил, мама снова сходила к терапевту, который после очного осмотра поставил диагноз воспалительный процесс бронхов и прописал недельный курс сиропа от кашля, уколы платифилин и капельницу натрий хлор + эуфиллин. После этого дня два у мамы проявлялась отечность лица.Так, покалывание в области предплечья прошло, но кашель так и остался. Также стали проявляться симптомы зоба - маме воздуха иногда не хватает. Кроме этого, мама жалуется, что у нее челюсть будто бы немеет с обоих сторон. Сделали узи щитовидки, поставили диагноз гипоплазия. Сходили к эндокринологу, она провела пальпационный осмотр и поставила диагноз воспаление щитовидки. Посоветовала сделать анализ крови на гормоны и прописала курс лечения л-тироксин, гроприносин, наклофен гель, верошпирон, тенотен, фромилид уно, цезера. Мама начала принимать эти таблетки в комплексе, за искл. фромилид уно. Фромилид начала принимать на день четвертый. На второй день после применения фромилида, после ужина мама выпила таблетку, чуть позже кефир. Сразу после этого у мамы произошел спазм: мама слюну не могла проглотить, при этом отмечала сухость во рту, немение в горле и по бокам челюсти, кашель стал чаще и интенсивнее чем в предыдущие дни.Так спазм длился минуты четыре. После повторился снова. Поехали в больницу, маме сделали димедрол+анальгин укол. Но спазм повторился снова где-то через час. Мама садилась и через некоторое время спазм отпускал, как только мама поднималась на ноги спазм повторялся. Спазм повторялся в этот вечер раз шесть в промежутке времени между 8 вечера и 1 ночи и сопровождался паникой. Также в этот вечер у мамы были небольшие боли в области желочного пузыря. Спазмы прекратились, когда мама под язык положила валидол. В больнице был только дежурный врач, который не имел понятия, что происходит. В этот вечер также сделали ЭКГ и измерили давление, сказали, что все в норме. После того как действие валидола прекратилось, у мамы снова появилась сухость во рту ощущение, что спазм произойдет вновь. Сделали кубик прозерина в/м и 15 капель валерианы, так отпустило. Утром сходили к неврологу, сказала что узлы с правой, с левой стороны шеи и спереди выпячены. Невролог, проведя общий осмотр, назначила прозерин и афобазол и успокоительные. У мамы также бывают моменты,когда ей не хватает воздуха. Три дня на ночь делали кубик прозерина, ношпу и насогин. При этом каждую ночь после этого мама жаловалась на боль в области сердца. Все лекарства для лечения зоба, мама не стала принимать сразу после спазмов. Хорошо переваривается овсянка, мягко сваренная гречка, вода, пюре картофельное. После приема в пищу салата из огурцов и помидоров, орехов грецких сохло во рту и позывы спазмов. После мясного бульона, один раз стало громко урчать в верхней брюшной полости, второй раз - переварилось, третий раз - сухость во рту. при этом сухость наступает через минут пять после приема некоторой пищи. Кашлить мама стала реже. Отмечается небольшая слабость, отечность лица, иногда немение по бокам челюсти. Похожий спазм у мамы ранее произошел месяца два назад, когда мама наелась на дне рождения и после этого при глотании было чувство, что она глотает в никуда. Тогда спазм произошел один раз и не повторялся. Также мама жалуется на некую возбужденность в голове. Говорит, состояние такое, как будто голове хочется покоя, постоянно массирует голову. Сходили к гастроэнтерологу, лору, неврологу, сдали анализы, сделали ФГДС. На анализах Гемоглобин 132, эритроциты 4,2, тромбоциты 269, лейкоциты 5,8, палочкойядернилы 1, сегментоядернилы 71, эозинофиллы 2, лимфоциты 20, моноциты 6, белок 72, альбумин 38, глюкоза 4,0,билибурин 10,7, хеликобактер 4,13, гормоны Т3 0,91, Т4 9,18. На Фгдс отметили воспаление пищевода, пену в желудке, эрозии, которые сказали, что уже старые и уже покрылись чем-то. Написали рефлюкс эзофагит, гастрит, эрозия дуоденит. Гастроэнтеролог назначила диету, соблюдаемую при рефлюкс эзофагите, Нольпаза 40 - 1 раз утром за 20 минут до еды 1 месяц, Церукал 2,0 в/м 3 дня, который нужно продолжить Домперидон 3 раза в день за 10 минут до еды 7дней, Альмагель 1 ст.л. 3 раза в день через 1 час после еды 10дней. Невролог провел очный осмотр, спросил нервничает ли мама (мама бывает нервничает на работе, но также нервничает из-за соседей на верхнем этаже, который вот уже третий год бегают у мамы над головой, также мама эмоциональна), сказал, что 90% заболевания гастроэнтерология и 10% неврология, выписал ноофен и феварин в малых дозах по месяцу. Лор сказал, что есть проявления тонзиллита (кашица на стенках горла), эндокринолог сказала, что щитовидка в норме. Мама принимает лекарста гастроэнтеролога уже 4й день. Кашель у мамы стал реже уже когда мама перестала есть все и пить лекарства, прописанные ранее эндокринологом, сейчас бывает нехватка воздуха, дискомфортный ощущения по горлу, комок в горле, иногда трудно глотать слюну, причем диетическая пища и жидкость проходит малыми порциями, иногда бывает, если съест чуть больше, после еды минут через 4-5 начинается небольшая сухость во рту и слюну чуть трудно глотать, проходит через несколько минут, отрыжка громкая, присутствует временами какое-то возбужденное состояние в голове, также мама реагирует на бег детей на верхнем этаже. Доктор, скажите, пожалуйста, являются ли вышеописанные симптомы признаками рефлюкса эзофагита? и если так, какая может быть причина его возникновения? может ли воспаленный 4 месяца назад лимфоузел иметь к этому отношение, ведь у мамы болезни начались с прострелов в голове и воспаления лимфоузла. Какое доп. обследование нужно пройти? Можно ли принимать назначенные ноофен и феварин, ведь насколько я знаю, они влияют на ЖКТ и сам пищевод?

Добрый день, Виктория. Рекомендую Вашей маме продолжить лечение у гастроэнтеролога по поводу гастроэзофагеальной рефлюксной болезни и эрозивного гастродуоденита хеликобактер-ассоциированных. Скорее всего, гастроэнтеролог порекомендует Вашей маме проведение курса эрадикационной терапии хеликобактер пилори, длительный курс терапии ИПП и де-нола с контролем ФГДС за проводимой терапией (заживление эрозий). Также необходимо соблюдать терапию, назначенную неврологом.
Желаю успешного выздоровления!
Читайте также: