Можно ли при коклюше делать ингаляции с беродуалом





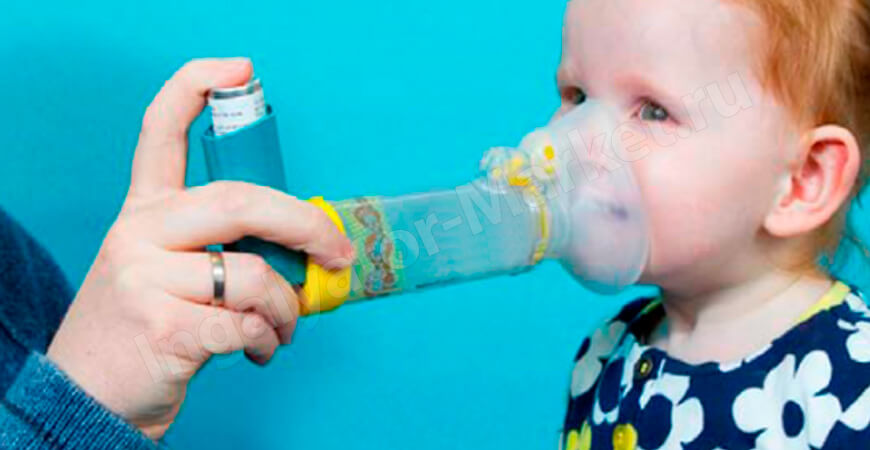
Коклюш представляет собой заболевание дыхательных органов бактериальной природы. Возбудителем инфекции выступает коклюшная палочка. На начальных стадиях болезнь напоминает обычную простуду, после чего начинается сильный, частый, приступообразный сухой кашель до рвоты. Мучительная симптоматика присутствует более месяца, при этом одним из основных методов лечения являются дыхательные процедуры с применением ингаляторов. Можно ли делать ингаляции при коклюше небулайзером, да, а вот от паровых устройств нужно отказаться.
Особенности лечения
Специалисты назначают комплексную терапию с использованием медикаментов разного направления. Обязательно прописывают антибиотики, бронхолитические, муколитические, иммуностимулирующие, а также успокоительные препараты. Основными задачами лечения является устранение неприятной симптоматики, уничтожение патогенной микрофлоры.
На начальной стадии усиленно используют противокашлевые, отхаркивающие, антисептические препараты. Когда кашель переходит в приступообразный, слишком частый, назначают спазмолитики, бронхолитики. Кроме этого нужен отвлекающий маневр. Больного следует чем-то завлечь, заинтересовать, чтобы он расслабился, успокоился, забыл о кашле.
На вопрос, можно ли при коклюше делать ингаляции, специалисты отвечают утвердительно. Это самая эффективная процедура. При этом запрещается осуществлять терапию самостоятельно, без консультации, контроля врачей.
Эффективность
Устройство преобразует лекарство в аэрозоль, который легко проникает в нижние дыхательные пути, где расположен основной очаг инфекции. Препарат в течение 20 минут всасывается тканями, локализуется в проблемных местах. В системный кровоток активные вещества практически не попадают, чем снижается вероятность развития побочных эффектов. При правильном подборе медикаментов улучшение самочувствия наблюдается в течение недели, за 14 дней состояние нормализуется.
Препараты при коклюше
Заболевание сопровождается спазмолитическим кашлем с задержкой дыхания, застоем мокроты. Для нормализации состояния назначают препараты, снимающие неприятную симптоматику, уничтожающие патогенную палочку. Ингаляции с медикаментами нужно делать при коклюше до 6 раз за сутки. Продолжительность каждой около 7 минут.
Антибиотики. Уничтожают возбудителя инфекции. Рекомендуется делать ингаляции с Тобрамицином, Диоксидином, Флуимуцилом. Дозировка подбирается индивидуально.
Кортикостероиды. Останавливают воспалительный процесс, облегчают дыхание, устраняет приступы кашля. Часто назначают Пульмикорт. Перед применением разводят в равных соотношениях с физическим раствором.
Муколитики. Разжижают мокроту, облегчают ее выведение. Ингаляции можно делать с Лазолваном, Муколваном, Флуимуцилом АЦЦ.
Бронхоспазмолитики. Снимают спазм, облегчают дыхание, останавливают приступы кашля, успокаивают дыхательную систему. Назначают Эуфиллин, Беротек, Бронхолитин, Атровент. Осуществлять процедуру нужно несколько раз в день.
Интерферон. Иммуностимулятор повышает защитные функции организма, помогает справиться с болезнью. Является дополнительным препаратом. Ингаляции разрешается делать при помощи раствора.
После исчезновения яркой симптоматики продолжают еще несколько дней дышать минеральной водой либо физраствором. В первом случае используют Боржоми, Ессентуки, Нарзан. Жидкость обладает антибактериальным эффектом, облегчает выведение мокроты.
ОСТОРОЖНО! Ингаляция минеральной водой может быть опасна для здоровья! Подробнее читайте в этой статье.
Можно ли при коклюше делать ингаляции небулайзером, да, но под контролем специалистов. При отсутствии положительной динамики в течение трех дней подбирают другие препараты с аналогичным действием. Самостоятельное лечение коклюша не допускается. При неправильном лечении появляются осложнения, больной может умереть.
Будьте осторожны! Ингаляции могут быть опасны для здоровья ребенка и даже взрослого. Рекомендуем внимательно ознакомиться со статьей: Опасность и вред ингаляций.






Коклюш представляет собой бактериальное заболевание. Возбудителем является коклюшная палочка. Передается воздушно-капельным путем, начинается как обычная простуда либо ОРВИ. Заражаются зачастую дети младшего возраста в силу слабого иммунитета. Основные цели лечения – уничтожение возбудителя, устранение неприятной симптоматики. Основным препаратом является антибиотик, который назначают внутрь либо ингаляционно. Дополнительно вводят медикаменты для укрепления иммунитета, устранения кашля. Ингаляции при коклюше небулайзером считаются самым эффективным методом лечения.
Краткая характеристика болезни
Чтобы знать, нужны ли ингаляции при коклюше, следует ознакомиться с природой заболевания. В зоне риска дети в возрасте от 3 до 6 лет. Изначально клиническая картина аналогична простуде – насморк со слизистыми выделениями, легкое повышение температуры тела, периодический сухой кашель. Бактериальная палочка постепенно проникает в нижние дыхательные пути, провоцирует воспалительный процесс, накопление вязкой слизи, которая тяжело отхаркивается.
Приблизительно на 13-й день после появления начальной симптоматики появляется сухой кашель с частыми приступами, спазмами. Изначально больной испытывает кашлевые толчки, за ними наступает урывочный вдох, снова приступ. За сутки такая симптоматика проявляется десятки раз. Очередной спазм бронхов часто заканчиваться рвотой, задержкой дыхания.
Можно ли делать ингаляции при коклюше
Ингаляционная терапия является основой выздоровления. В патологический процесс вовлекаются нижние органы дыхания. В данном случае микстуры, таблетки, сиропы малоэффективны. Ингаляторы распыляют лекарство до состояния аэрозоля, доставляют активные вещества в бронхи, легкие. Небулайзерную терапию назначают детям в любом возрасте, даже грудничкам. Лечение осуществляют в стационаре, где процедура длится около 15 минут, либо в домашних условиях при наличии соответствующего ингалятора.
Ингаляции при коклюше у детей небулайзером

Лекарства вводят с помощью компрессорного небулайзера. Аппарат работает с любыми медикаментами, которые назначают при данном заболевании. Действующие компоненты попадают непосредственно в патологические места, минуя пищеварительный тракт. В системный кровоток проникает малая доля активных веществ, в связи с чем, риск развития нежелательных явлений минимальный. Действие начинается мгновенно, эффект продолжается до 8 часов.
Продолжительность процедуры в среднем 7 минут. Вдыхают лекарство через рот с помощью мундштука либо нос, когда используется маска. От малыша не требуется никаких особых усилий, нужно просто спокойно дышать. Процедуры не запрещается делать при повышенной температуре тела. Максимальное количество препарата, которое разрешается заливать в камеру, составляет 4 мл.
С чем делать ингаляции при коклюше

Причиной заболевания являются болезнетворные микроорганизмы, основной симптом – спазматический кашель, вплоть до удушья. Вязкий секрет плохо отходит, что еще больше усугубляет течение болезни. Для улучшения самочувствия назначают комплексную терапию, в состав которой входят препараты разного действия.
Ингаляции небулайзером при коклюше антибактериальными средствами назначают для устранения болезнетворной микрофлоры. Нейтрализуется источник болезни, наступает выздоровление. Антибиотики прописывают внутрь в виде таблеток, сиропов, грудничкам обычно назначают введение через небулайзер. Используют:
Препарат и его дозировку подбирает специалист. Средний курс терапии составляет 5 дней. Вдыхают лекарства 5 минут.
Гормональные медикаменты обладают выраженным противовоспалительным, противоотечным действием. Более того, снижают чувствительность бронхов, вследствие чего снижается частота кашлевых приступов. Препараты прописывают с 2-х лет. При острой необходимости лекарства вводят грудничкам под строгим контролем медиков. В небулайзер при коклюше заливают:
Дозировка индивидуальная. Детям средство разводят физраствором в равных пропорциях. Приготовлением раствора занимаются непосредственно перед использованием. Гормональные средства теряют терапевтические свойства за 30 минут. Дышать нужно в среднем 7 минут.
Средства разжижают слизь, облегчают и стимулируют ее выведение. Дыхательные процедуры делают 1-2 раза за сутки. Вечером проводят за 2 часа до сна, утром – после пробуждения. Муколитики усиливают кашель, поэтому вводить ингаляционно их не разрешается в период сильного приступа. Изначально нужно устранить бронхоспазм, через 1-2 часа вдыхать отхаркивающие препараты.
В большинстве случаев через небулайзер назначают:
Лекарства разбавляют физраствором либо используют в чистом виде. Вдыхают пары 5 минут. Длительность лечения в среднем 5 дней.
Устраняют спазм, останавливают кашлевые приступы, улучшают дыхание. Основное назначение препаратов – устранение бронхоспазма при астме. Действуют быстро. Облегчение наступает через несколько минут после начала процедуры. Небулайзер при коклюше используют для купирования синдрома, предупреждения. Ингаляцию делают 5 минут. Чаще всего назначают:
Дополнительно медикаменты облегчают выведение слизи из нижних дыхательных путей.
Многие наши читатели спрашивают, можно ли при коклюше делать ингаляции Интерфероном. Препарат предназначен для стимулирования функций иммунной системы, повышения сопротивляемости организма инфекциям. Поскольку при коклюше организм ребенка ослабевает, требуется поддержка. Интерферон назначают в тяжелых случаях. Если малыш хорошо идет на поправку данный препарат будет лишним.
Безопасный медикамент рекомендуют детям с любого возраста, прописывается при болезнях верхних, нижних дыхательных путей. Основные свойства:
- увлажнение слизистой;
- снятие раздражения;
- улучшение отхождения мокроты;
- устранение сухого кашля.
Фираствор используется в качестве растворителя для приготовления ингаляционных лекарств. Применяется самостоятельно. Обычно ингаляции назначают для усиления эффекта муколитиков, закрепления терапевтического результата после прохождения полного курса лечения. В чашу небулайзера наливают 4 мл раствора, процедуры делают 5-10 минут.
Схема комплексного лечения
Частота, длительность процедур за сутки
1 раз преимущественно вечером
До 5 раз в период острой клинической картины, со временем частота снижается до 2 раз
Доза лекарств подбирается индивидуально. Зависит от возраста ребенка, тяжести заболевания, индивидуальных особенностей организма.
Как делать ингаляции при коклюше у детей
Эффективность процедуры повышается, если она правильно выполняется. Для обеспечения полноценного введения медикаментов нужно следовать определенным правилам.
- Больной должен сидеть. При изменении угла наклона камеры ингалятора снижается эффективность процедуры.
- Вдыхать пары лучше через рот, выдыхать носом. Грудничку выполнить эти условия проблематично, поэтому допускается использование маски.
- Длительность процедуры в среднем 7 минут. Чтобы время прошло быстрее, нужно отвлечь малыша. Пациентам до 3-х лет показывают книжки, мультфильмы, после 4-х лет можно вручить планшет, любой другой гаджет.
- Нельзя отходить от малыша. Процесс следует контролировать.
- После завершения процедуры нельзя давать пить, кушать в течение 1 часа.
- Если назначено несколько медикаментов через небулайзер при коклюше, соблюдают перерыв 1-2 часа.
Спящему ребенку лекарства через компрессорный небулайзер не вводят. Допускается применение ультразвуковых устройств. Однако ингалировать антибиотики, глюкокортикостероиды таким способом нельзя.
При правильном подборе медикаментов улучшение наблюдается на второй день терапии. Через 5-7 суток симптоматика исчезает вовсе. Заниматься самолечением крайне опасно, обязательно нужно подтвердить диагноз, проконсультироваться со специалистом.
Отзывы
Ингаляции при коклюше — это один из самых эффективных методов лечения. Чаще всего такую процедуру проводят в поликлинике по месту жительства пациента. Она занимает буквально 10-15 минут, после чего ребенок может практически сразу же отправляться домой. Если же состояние здоровья малыша таково, что пребывание на улице ему противопоказано, заняться лечением можно и в домашних условиях. Все, что для этого нужно, — специальный прибор, который называется небулайзер, и особые лекарственные препараты с выраженным отхаркивающим эффектом. Считаете, что это слишком сложно? Вовсе нет!

Небулайзер или ингалятор?
Активные вещества
- Мукалтин. Активные вещества — очищенный экстракт алтея и гидрокарбонат натрия. Мукалтин не рекомендуется применять при язве желудка и 12-перстной кишки, а также любых других патологиях органов ЖКТ. Возможные побочные эффекты ограничиваются поносом и рвотой, но вероятность их проявления крайне мала. Оптимальная концентрация препарата — 1 таблетка на 60-80 мл физраствора, интенсивность лечения — 2 или 3 раза в день.
- Ацетилцистеин. Мощное отхаркивающее средство, но его применение возможно строго по назначению врача. Так, этот препарат запрещено применять при выраженной аллергии на активное вещество, язвах, заболеваниях печени и почек. Лечение детей с артериальной гипертензией возможно, но только в том случае, если ожидаемая польза превышает потенциальный риск, а маленькому пациенту уже исполнилось 6 лет. После процедуры возможен приступ сильного кашля, но в большинстве случаев он быстро проходит и не требует дополнительной консультации врача.
- Водный экстракт прополиса. Исключительно безопасный препарат. Применять его можно практически всем, хотя если у вашего ребенка есть аллергия на продукты пчеловодства, лучше все же посоветоваться с врачом.

Особенности процедуры
Они во многом зависят от конструкции ингалятора, потому перед первым сеансом мы рекомендуем не только посетить педиатра, но и самым внимательным образом ознакомиться с инструкцией по пользованию прибором. Как лучше всего лечить кашель при коклюше у детей с помощью ингалятора?
- Успокойте ребенка и объясните ему, что боли он не почувствует, а если маленький пациент вот-вот сорвется в плач, покажите ему, как работает прибор на личном примере.
- Обязательно вымойте руки теплой водой с мылом, а еще лучше — обработайте ладони специальным антибактериальным составом.
- Убедитесь в том, что прибор (неважно какой — ингалятор или небулайзер) стоит на ровной поверхности, а его воздушный фильтр чистый и сухой.
- Подготовьте лекарство. Если вы используете аптечную смесь, просто залейте ее в емкость. В противном случае соедините требуемые компоненты в стерильной посуде, а для точной дозировки используйте пипетку или шприц. Для лучшего лечебного эффекта вместо воды можно применить физиологический раствор (продается в любой аптеке).
- Еще раз убедитесь в работоспособности прибора, после чего можно давать ребенку дыхательную трубку. Важное замечание: обязательно убедитесь в том, что он правильно ее использует.
Что делать после сеанса:
- промойте дыхательную трубку и емкость для раствора горячей водой с мылом;
- продезинфицируйте устройство (для этого можно использовать раствор уксуса);
- высушите прибор и сложите его в коробку.
Рекомендации детских психологов:
Ингаляции при коклюше у детей — действенный, безопасный и очень простой способ лечения. Во многих случаях он позволяет обойтись без курса сильнодействующих антибиотиков или значительно уменьшить их потенциальный вред для организма.
Но считаем своим долгом напомнить, что принимать решение о проведении подобных процедур должен только квалифицированный педиатр.
Опасное заболевание коклюш требует оперативного лечения. Ингаляции при помощи небулайзера назначаются в комплексе проводимых терапевтических процедур. Рекомендации врача обязательны.

Ингаляционное лечение коклюша – эффективно и быстро
Ингаляции при коклюше помогают оперативно избавиться от болезни, восстановить здоровье. Но применять данный метод необходимо только после осмотра врача и по его рекомендации. Как правило, процедура осуществляется в комплексе с другими лекарственными препаратами.
Коклюш – это достаточно опасное заболевание, имеющее бактериальную природу. Возбудителем здесь является коклюшная палочка, а распространение недуга осуществляется воздушно-капельным путем. Считается, что наиболее подвержены данному недугу, именно дети. Неокрепшая иммунная система детей не позволяет в полном объеме справляться с инфекцией. Вот почему ингаляции при коклюше у детей – процедура, которая назначается достаточно часто.
Симптомы заболевания
Прежде чем выяснять, можно ли делать ингаляции при коклюше, необходимо изучить основные симптомы при коклюше. Чаще всего такой болезни подвержены дети в возрасте от 3 до 6 лет.
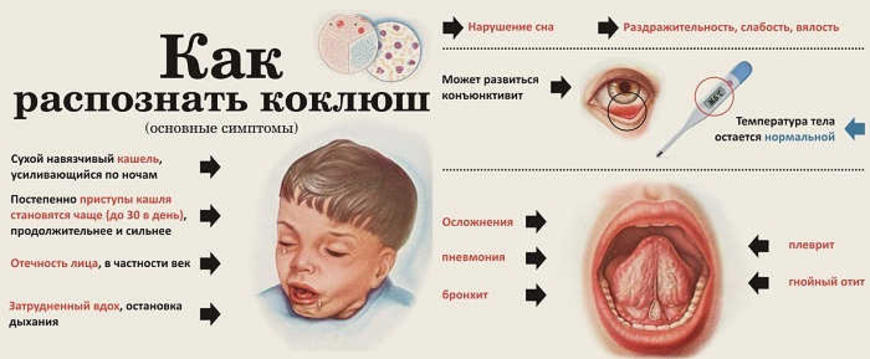
Симптомы заболевания, на начальной стадии, мало в чем отличаются от обычного ОРЗ, поэтому родители изначально не придают особого значения такой простуде. Появляются прозрачные слизистые выделения, повышается температура тела, периодически возникает кашель. А чуть позже болезнь начинает прогрессировать и вот уже в лечение вводятся различные специализированные лекарства. Так при коклюше зачастую делают ингаляции с препаратом Беродуал.

Если не принимать никаких мер, постепенно накапливающиеся болезнетворные микроорганизмы попадают в кровь, и вот после этого симптоматика резко усиливается. Ингаляция при коклюше детям препаратом Беродуал, назначенная в первые дни (инкубационный период 7-10 дней), позволяет свести к минимуму негативное воздействие болезни.
Эффективный метод
Многих родителей интересует вопрос, можно ли при коклюше делать ингаляции? Ответ очевиден – не только можно, но по возможности и нужно. Единственное предостережение – необходимо получить разрешение у лечащего врача. Опытный специалист не только укажет рецептуру, но и подскажет наиболее эффективный, действенный метод для каждого конкретного пациента. Например, использовать пульмикорт для ингаляций при коклюше.

Ингаляции – это не только самый эффективный метод, но и возможность доставить лекарственное средство, к пораженным органам верхних дыхательных путей минуя кровеносную систему и желудочно-кишечный тракт. Вот почему ингаляции при коклюше у детей небулайзером назначаются практически без ограничений и в том числе – даже грудничкам.
Используем небулайзер
Благодаря развитию современной медицины, появлению различных видов препаратов и техники в свободной продаже, ингаляции небулайзером при коклюше можно назначать и проводить в домашних условиях. Купить компактный прибор можно в специализированных магазинах медицинского оборудования по доступной цене.
Суть проведения ингаляции с Беродуалом и пульмикортом при коклюше заключается в преобразовании внутри прибора лекарственного средства в аэрозоль с мельчайшими фракциями взвешенных частиц препарата. Далее, вместе с парами воды обеспечивается проникновение препаратов в самые отдаленные, труднодоступные концы разветвления бронхиального дерева. Важно: стандартными средствами, а также при помощи обычных ингаляций на паровой бане достичь такого эффекта вряд ли получится.

Порядок выполнения процедуры
Как только врач скажет можно ли при коклюше ингаляции проводить в конкретном случае, можно приступать к лечению. Порядок действий следующий:
- Установить небулайзер на ровную поверхность, подключить к электрической сети.
- Наполнить чашу дистиллированной водой или специальным физ. раствором.
- Добавить в емкость лекарство (в виде раствора). Конечно же, предварительно необходимо узнать у доктора, какие нужно делать ингаляции при коклюше.
- Вдыхать средство с помощью специальной маски до полного использования раствора или в течение времени, определенного медицинским работником.
- Повторное использование оставшейся после процедуры жидкости не допускается.
Будьте здоровы и берегите здоровье ваше и ваших детей!
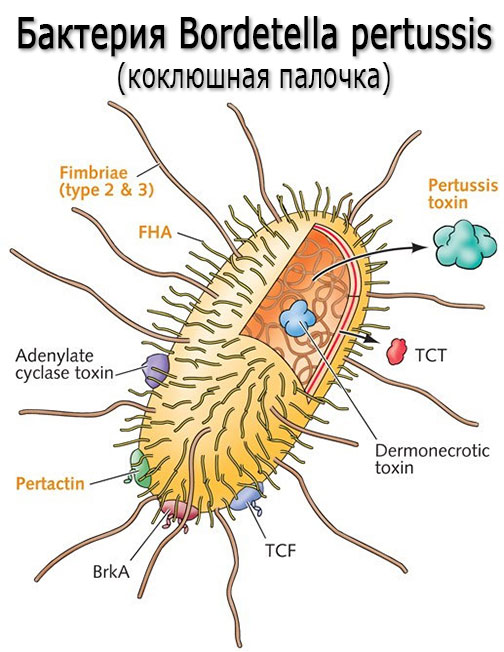
Коклюш – заболевание бактериальной природы возбудителем, которого является коклюшная палочка. Распространяется недуг воздушно-капельным путем и подвержены ему преимущественно дети, поскольку их неокрепшая иммунная система не в состоянии полноценно справиться с инфекцией.

При коклюше у детей назначается антибиотикотерапия. Антибактериальные препараты можно применять внутрь или делать с ними ингаляции, что наиболее безопасно для детского организма. Кроме антибиотиков целесообразно ингалировать муколитические, бронхолитические, иммуномодулирующие средства. Конечно, первое что необходимо сделать при подозрении на коклюш, это обратиться к врачу, но для этого нужно знать, как развивается заболевание, и какие при этом возникают симптомы.
Симптомы заболевания
Наиболее подвержены заболеванию дети возрастом от 3 до 6 лет. Симптомы при коклюше (на начальной его стадии) можно легко спутать с проявлениями обычного ОРЗ – появляется насморк, при котором слизистые выделения прозрачные, температура тела повышается до субфебрильных отметок, периодически возникает кашель.
При попадании в организм детей коклюшная инфекция поражает дыхательные пути, распространяясь к самым отдаленным местам бронхиального дерева.

Со временем, когда выделяемые патологическими микроорганизмами токсины, накапливаются, они проникают в кровь и заполняют собою просвет бронхов, что приводит к усилению симптоматики. Инкубационный период при коклюше длится близко 7-10 дней, после чего у детей развивается сухой спазматический кашель.
Где-то на 14 день после начала заболевания приступы кашля усиливаются. Один приступ кашля при коклюше можно охарактеризовать так – у детей происходит сразу несколько подряд сильных кашлевых толчков, вслед за которыми идет протяжный или урывочный вдох, сопровождающийся свистом, после чего приступ повторяется вновь.
После того как череда приступов заканчивается у детей отделяется мокрота, она имеет вязкую стекловидную консистенцию, поэтому откашлять ее довольно проблематично. Также довольно часто на фоне кашля возникает рвота.
Приступообразный спазматический кашель может повторяться десятки раз на день, что представляет смертельную опасность для детей младшего возраста (особенно грудничков), поскольку дыхание в этот период перекрывается. Лечение при коклюше направлено не только на подавление патогенных микроорганизмов, но и на устранение опасных симптомов, которые возникают в период приступов кашля.
Наиболее эффективным методом лечения при спазматическом кашле являются ингаляции, их всегда назначают наряду с приемом системных препаратов.
Лечение ингаляциями
Во-первых, ингаляции самый безопасный метод лечения, особенно когда дело касается детей. Делать процедуры можно малышам с самого раннего возраста, но при этом следует учесть, что ингаляции лучше проводить посредством небулайзера. Небулайзерные ингаляции можно делать даже грудничкам.
Благодаря небулайзеру лекарственное вещество преобразуется в мелкие аэрозольные частицы способные проникать даже в самые концевые разветвления бронхиального дерева (при проведении паровых процедур такого эффекта достигнуть невозможно). Кроме этого при небулайзерной терапии, в отличие от паровой, невозможно получить термическую травму слизистой оболочки дыхательных путей, что делает данный способ лечения безопасным для детей.
Во-вторых, в отличие от системных препаратов, ингаляции позволяют лекарственному средству без потерь поступать непосредственно к очагу поражения. При этом лекарство не поступает в системный кровоток, что важно для организма малыша. Препараты не оказывают пагубного воздействия на организм в целом, а действуют именно в месте поражения. Беспрепятственно поступая к воспаленному участку лекарственные вещества, практически мгновенно начинают действовать, что позволяет достичь максимально быстрого терапевтического эффекта.
Педиатры рекомендуют делать ингаляции небулайзером компрессорного типа, поскольку это наиболее универсальный аппарат.
Лекарственные препараты
Как уже говорилось при коклюше, у детей основным симптомом является спазматический кашель, который может привести к удушью ребенка. Также кашель сопровождается трудно отходящим вязким секретом, от которого следует избавляться, поскольку застой мокроты в бронхах усугубляет недуг. Ну и, конечно же, необходимо устранить непосредственного возбудителя, из-за которого возникли все эти неприятные, даже страшные, симптомы.
Антибиотики
Ингаляции с антибактериальными препаратами помогут устранить патогенные микроорганизмы, предотвратить их размножение и распространение. Проводить процедуры через небулайзер можно используя такие антибиотики как — Диоксидин, Флуимуцил-антибиотик ИТ, Тобрамицин, другие. Помните, что назначать препараты антибактериального действия должен врач.
В некоторых случаях (по усмотрению врача) в лечении детей используются препараты кортикостероиды, довольно эффективным среди них является Пульмикорт.
Муколитические средства, которые можно ингалировать через небулайзер, это Флуимуцил АЦЦ, Лазолван, Пульмозим, другие. Эти лекарства помогут разжижить вязкую секрецию, улучшат ее отхождение, что позволит очистить бронхи от слизи.
Кроме этого, они способствуют лучшему откашливанию мокроты. Самые популярные представители этой группы – Беротек, Эуфиллин, Атровент, Бронхолитин, другие.
Наряду с основными препаратами, назначаются ингаляции Интерферона, которые помогают восстановить и без того ослабленный иммунитет ребенка, улучшают сопротивляемость организма инфекциям.
Коклюш, это опасное заболевание, которое может привести даже к летальному исходу, поэтому не занимайтесь самолечение, обязательно обращайтесь к врачу.
Коклюш – очень заразная болезнь, чаще всего заболеванию подвергаются дети дошкольного возраста. Лечение коклюша длительное, и до полного выздоровления может пройти 6-8 недель. А остаточный кашель, в редких случаях, остается до полугода.
Как лечить коклюш у взрослых и детей, какими средствами, и как избежать осложнений подскажет лечащий врач – педиатр, терапевт, пульмонолог или инфекционист.
Терапия коклюша
Лечение коклюша должно быть начато сразу после установки диагноза, чтобы предотвратить развитие тяжелой степени заболевания. При контакте с больными необходим профилактический прием антибактериальных и иммуностимулирующих препаратов.
Так как это заболевание очень тяжело переносится, оставляя неприятные последствия, желательна госпитализация в инфекционное отделение больницы.
В каких случаях необходимо лечение в стационаре:
![]()
Дети первого года жизни обязательно должны находиться под контролем специалистов.- При среднем и тяжелом протекание болезни.
- Когда развиваются сопутствующие заболевания.
- Пациенты с хроническими заболеваниями.
- Обязательно помещают в стационар детей проживающих в домах ребенка, чтобы избежать массового заражения.
Вылечить коклюш можно только комплексной терапией. Для успешного выздоровления следует соблюдать все назначения врача.
В схему лечения коклюша входят следующие группы лекарств:
- Антибиотики.
- Муколитики, отхаркивающие препараты:
- Бронхорасширяющие средства.
- Антигистаминные.
- Спазмолитики.
При легкой форме заболевания используют группу макролидов или пенициллинов. Для детей Суммамед, Азитрус, Амоксициллин, Аугментин. Взрослым и детям с 8 лет назначают прием Эритромицина, Левомицитина. С 12-летнего возраста возможен прием тетрациклиновой группы антибиотиков.

При более тяжелом развитии болезни, и когда коклюш сопровождается бронхитом или пневмонией, предпочтение отдают цефалоспориновой группе: детям суспензии Супракс, Панцеф, Зиннат, Иксим Люпин, при состоянии, когда ребенок не может употреблять лекарства внутрь и взрослым назначают уколы Цефазолин и Цефотаксим.
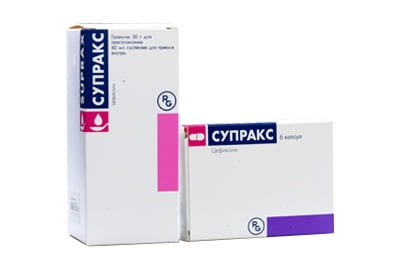
Антибиотики используют только для начальной терапии, дальнейшее лечение напроавлено на облегчение симптомов и поддержание иммунитета. Антибактериальная терапия может сопровождаться введением противококлюшевого иммуноглобулина.
Лечение без антибиотиков происходит при слабовыраженной форме коклюша, например у детей, получивших вакцину.
Для отхождения мокроты назначают муколитические и отхаркивающие лекарства: для самых маленьких Геделикс, Гербион, сухие микстуры, ингаляции. Для детей постарше и взрослых: таблетки с термопсисом, Бромгексин, при сильном воспалении – Эриспал, Аскорил.
Сколько бы ни было лет пациенту, при сильных спазмах назначают Эуфиллин, который способен не только вывести мокроту, но и снять обструкцию в дыхательных путях.
Обязателен прием успокоительных средств на основе валерианы и пустырника, иногда требуются более сильные средства: Реланиум, Седуксен, Сибазон.
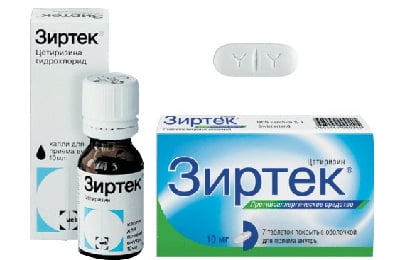
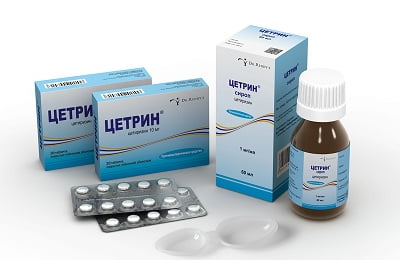
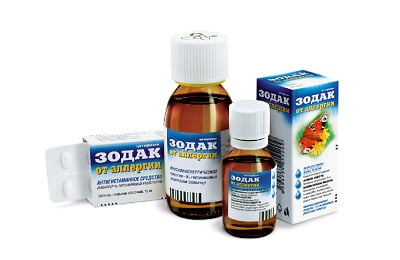
Во время лечения обязателен прием антигистаминных препаратов: Супрастин, Зиртек, Зодак, Цетрин, Цетиризин. Для поддержания иммунитета назначают средства на основе интерферона: Эргоферон, Анаферон, Виферон, и другие поддерживающие лекарства: Эхинацею, Афлубин, детям – гомеопатические гранулы Агри.
Для восстановления сил и поддержания организма необходим прием витаминных комплексов с большим содержанием витаминов С, В, А, Р. Во время исследований было замечено, что пациенты, с первого дня принимающие повышенную дозу витамина С, выздоравливали на 2-3 недели раньше остальных.
Основным лечением коклюша является антибиотикотерапия, именно поэтому ингаляции с антибиотиками часто назначаются для лечения, особенно когда дело касается ребенка.
Ингаляции небулайзером можно проводить с первых дней жизни, и именно этот способ позволяет использовать не только антибактериальные препараты для лечения коклюша, но и муколитические, гормональные, иммуностимулирующие средства.
Лекарства для ингаляций при коклюше:
- Антибактериальные ингаляции позволяют предотвратить воспаление по дыхательным путям и подавляют бактериальные возбудители болезни. Для ингаляций используют следующие антибиотики: Флуимуцил-антибиотик ИТ, Тобрамицин, Гентамицин, Диокседин.
- Муколитические и отхаркивающие препараты: Амбробене, Лазолван, Мукалтин, АЦЦ, Пульмозим. Местное воздействие лекарств ускоряет вывод мокроты.
![]()
При приступах удушья и сильных спазмах назначают ингаляции с гормональными препаратами: Пульмикорт, Гидрокортизон, Дексаметазон. Эти препараты применяются с осторожностью, особенно в детском возрасте.- Ингаляции с Интерфероном повышают сопротивляемость организма к инфекциям, повышают иммунитет, ускоряют выздоровление.
- Для смягчения слизистой оболочки полезно дышать физраствором и минеральными водами.
- Для снятия спазмов и расширения бронхиальных путей назначают ингаляции с бронхоспазмолитиками: Эуфиллин, Беродуал, Атровент, Беротек.
- Для снятия воспаления в носоглотке применяют следующие препараты: Хлорофиллипт, Мирамистин, Настойку календулы или эвкалипта, раствор Фурациллина, Ротокан.
Длительность ингаляционных процедур при коклюше для детей 5-7 минут, для взрослых дозировку и срок курса определяет лечащий врач, в зависимости от возраста пациента.
Ингаляции обязательно назначают, если развивается коклюш у ребенка до года. Это самый безопасный метод лечения, не влияющий на внутренние органы, и, практически, без побочных эффектов.
Лечение в домашних условиях
Традиционное лечение коклюша может быть дополнено гомеопатическими препаратами и народными средствами. Подбор гомеопатических препаратов индивидуален и зависит от степени и тяжести заболевания. Следует помнить, что их применение возможно только с разрешения врача.
Прежде, чем начать принимать эти средства, необходимо проконсультироваться со специалистом, который подскажет, как вылечить коклюш гомеопатией.
Гомеопатические средства от коклюша:
- Нукс Вомика 3 и Пульсатилла используются при сухом кашле, сопровождающемся посинением лица, частых приступах во время сна.
- Белладонна – при усилении кашля в ночное время, длительных приступах без отхождения слизи.
- Аконит – оказывает жаропонижающее действие, снимает головную боль и чувство жажды. Поднимает общее самочувствие.
- Дулькамару 6 принимают при мокром кашле и коротких приступах.
![]()
При внезапном повышении температуры, сильной отдышке, отрывистом кашле используют Брионию 3. Также помогает от расстройства ЖТК, снимает привкус горечи во рту.- Дрозера 6 применяется при длительных, напряженных приступах с удушьем.
- Арсеник 3 часто назначают детям, у которых начало приближение приступа вызывает панику и страх. Также поднимает тонус организма.
- Гельпар Сульфур 6 уместен при сильных хрипах, которые слышны даже на расстоянии от больного. Снимает отеки слизистой оболочки дыхательных путей.
- При кашле с рвотой используют Купрум Ацетикум 3, также назначают при приступах с потерей сознания.
- Под конец болезни, когда кашель становится продуктивным, с хорошо отходящей мокротой, используют Ипекакуану 3.
- Для восстановления организма и улучшения аппетита после болезни принимают Хину 3.
Гомеопатия при коклюше используется не только в качестве лечебных средств, но и для профилактики. Например, гомеопатический препарат Пертуссинум используют, если был контакт с заболевшим человеком. Это средство позволяет избежать инфицирования или перенести коклюш в легкой форме.
Вылечить коклюш возможно только с помощью лекарственных препаратов, но используя средства нетрадиционной медицины, можно поддержать иммунитет и снизить риск осложнений.
- Три раза в день выпивать по стакану бузинного настоя: для приготовления в стакане кипятка настоять 3 ложки сухих цветов.
- Взять 200 гр. измельченного корня солодки, залить 500 мл воды и кипятить на водяной бане 10 минут. Принимать внутрь по столовой ложке 3-4 раза в день.
![]()
Две небольших луковицы мелко нарезать или натереть на терке, перемешать с 2 ложками сахара и поставить на ночь в холодильник. Полученный сироп принимать по чайной ложке каждые 1,5-2 часа. Если нет аллергии, то сахар можно заменить медом.- Взять по столовой ложке листьев мать-и-мачехи и подорожника, 2 чайных ложки сосновых почек заварить в двух стаканах кипятка, настаивать в течение часа. Пить по две столовых ложки 4 раза в день.
- Мелко нарезать или натереть свеклу и капусту. Стакан сырья перемешать с ложкой 6% уксуса. Поставить в темное место на два часа, потом отжать. Для приема внутрь смешивать сироп с теплой водой в пропорциях 1:1. Пить три раза в день по чайной ложке. Это средство можно использовать для полоскания гола, чтобы снять воспаление.
Детям до 3 лет нежелательно давать травяные настои и отвары без назначения врача, чтобы избежать аллергических реакций. Их состояние можно облегчить теплым молоком с медом и сливочным маслом. Обязательно частое теплое питье морсов, компотов, чаев. В период лечения и после выздоровления следует включить в рацион натуральные соки из цитрусовых фруктов, смородины, ежевики.
В течение года после выздоровления следует проходить осмотры у пульмонолога, инфекциониста и невролога.
Необходим прием витаминно-минеральных комплексов и пребиотиков. После тяжелой формы коклюша у ребенка, часто назначают препараты для улучшения мозгового кровообращения: Пантогам, Пирацетам, Ноотропил, Энцефабол.

Реабилитационный период должен включать в себя:
- дыхательную гимнастику;
- лечебную физкультуру;
- общеукрепляющий массаж.
Детям особенно полезно плаванье, прогулки на свежем воздухе, лучше всего в хвойных лесах. Следует исключить из рациона вредную пищу и сделать уклон на свежие овощи, фрукты и продукты с высоким содержанием белка.
Читайте также:






