На какой день шелушится кожа при скарлатине
Обзор
Скарлатина — это бактериальная инфекция, которая проявляется симптомами ангины, общей интоксикацией и характерной кожной сыпью. Скарлатина чаще встречается у детей от 2 до 8 лет, что связано с особенностями иммунитета.
В наши дни скарлатина в большинстве случаев протекает в легкой форме, со слабовыраженными симптомами. Но в редких случаях эта инфекция может принимать тяжелое течение, вызывая осложнения. Атипичные формы скарлатины отличаются отсутствием симптомов ангины — боли и покраснения в горле.
Возбудитель болезни — бактерия стрептококк, которая у взрослых людей вызывает простую ангину или фарингит. Развитие скарлатины связано с отсутствием у детей иммунитета к токсину, который выделяет бактерия. С годами такой иммунитет обычно вырабатывается, и заражение стрептококками приводит лишь к временной простуде: боли или першению в горле.
Заразиться скарлатиной можно при длительном и тесном контакте с больными детьми или взрослыми. Известно, что среди здоровых людей много носителей стрептококка: они заражены бактерией, но не болеют. Инфицирование стрептококком ребенка, без иммунитета к токсину бактерии может привести к развитию скарлатины. Наибольший риск заболевания есть в детских коллективах: детских садах и школах. Микробы попадают на слизистую дыхательных путей в виде аэрозоля — взвеси в воздухе или с поверхности загрязненных предметов:
- воздушно-капельным путем — при вдыхании бактерий после кашля или чихания зараженного человека;
- через контакт с кожей человека со стрептококковой кожной инфекцией;
- при использовании общих полотенец, одежды, постельного белья предметов гигиены с зараженным человеком.
Инкубационный период — время, которое проходит от момента заражения до появления первых специфических признаков — 2-5 дней. Уже в это время ребенок становится заразным для окружающих. Карантин больного обычно длится 22 дня с момента появления первых симптомов скарлатины или 12 дней после их полного прекращения (после выздоровления). На это время детей освобождают от посещения детского сада или школы.
В зависимости от тяжести состояния и возраста заболевшего скарлатину лечат дома или в больнице с помощью антибиотиков. У детей лечением скарлатины обычно занимается педиатр, у взрослых — терапевт или инфекционист. При появлении признаков инфекции, вызовите врача на дом.
Симптомы скарлатины у детей и взрослых![]()
Симптомы инфекции обычно появляются через 2-4 дня после заражения. Этот период называется инкубационным. Зачастую болезнь начинается с боли в горле, головной боли и повышенной температуры, а через 12–48 часов появляется сыпь на теле.
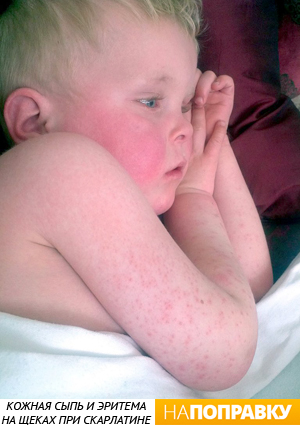
Сыпь при скарлатине имеет свои отличительные признаки. Сначала на коже появляются красные пятна — эритема. На их фоне образуются мелкие (до 2 мм) точечные элементы сыпи ярко-розового цвета. На ощупь кожная сыпь при скарлатине похожа на наждачную бумагу. Сыпь одновременно появляется на всем теле, иногда сначала на лице. Особенно обильны высыпания у детей в области сгибательных поверхностей рук и ног (в локтевой и подколенной ямке), на боковых поверхностях тела, в складках кожи, в паху. Иногда сыпь может сопровождаться зудом. Сыпь бледнеет, если придавить ее стеклом.
Сыпь на лице скудная на лбу и висках, однако характерен болезненный румянец на щеках, тогда как область вокруг рта (носогубный треугольник) всегда остается бледной. Это важный отличительный признак скарлатины от других детских инфекций.
Как правило, примерно через неделю сыпь на коже обесцвечивается, но еще в течение нескольких недель после этого может сохраняться шелушение кожи: на лице нежное и мелкое, на руках и ногах кожа может сходить большими лоскутами, как после солнечного ожога.
При стертой или форме скарлатины сыпь может быть единственным симптомом. Однако в типичных случаях помимо сыпи появляются другие симптомы:
Если у вашего ребенка ветрянка, и у него появляется скарлатиноподобная сыпь, это может быть признаком вторичной бактериальной инфекции.
В этих случаях необходимо немедленно обратиться к врачу, чтобы снизить риск потенциально опасных осложнений.
Лечение скарлатины
Как правило, в течение 7-10 дней скарлатина проходит самостоятельно, однако все равно рекомендуется пройти лечение. В этом случае удается ускорить выздоровление и снизить риск осложнений, а также уменьшить вероятность заражения инфекцией окружающих детей.
При легком течении скарлатину можно лечить дома. Однако если заболел ребенок до 3 лет или пожилой человек, врач может настоять на госпитализации в инфекционную больницу, чтобы избежать опасных осложнений. При скарлатине назначается 5-7 курс антибиотиков, как правило, из группы пенициллина. Лекарства принимают внутрь, иногда вводят в виде инъекций. При аллергии на пенициллин назначается другой антибиотик, например, эритромицин.
Высокая температура обычно проходит в течение 24 часов после начала приема антибиотиков, а остальные симптомы — через несколько дней. Тем не менее необходимо закончить курс лечения, чтобы инфекция точно ушла из организма.
Облегчить симптомы скарлатины можно самостоятельно с помощью простых мер, например:
- обильное прохладное питье и мягкая пища — при боли в горле;
- принимать парацетамол, чтобы снизить температуру;
- применять каламин лосьон или антигистаминные таблетки, чтобы облегчить зуд.
Осложнения при скарлатине
В большинстве случаев, скарлатина не вызывает осложнений, особенно при правильном лечении. Однако тяжелые формы болезни могут иметь неблагоприятный исход. Так, скарлатина у детей может осложняться:
- гнойным отитом (воспалением уха);
- гнойной ангиной;
- синуситом (воспалением носовых пазух);
- пневмонией (воспалением легких);
- менингитом (воспалением оболочек головного и спинного мозга).
На поздних стадиях болезни, а также при скарлатине у взрослых, есть вероятность следующих осложнений:
- ревматический полиартрит (ревматическая лихорадка) — вызывает боль в суставах и груди, а также одышку;
- гломерулонефрит — поражение почек;
- поражение печени;
- некротический фасциит (разложение мягких тканей);
- инфекционно-токсический шок (редкая бактериальная инфекция, опасная для жизни).
На наличие одного из данных осложнений может указывать резкое ухудшение самочувствия, сильная боль в теле или головная боль, рвота и понос. При появлении какого-либо из вышеперечисленных симптомов в течение нескольких недель после выздоровления необходимо немедленно обратиться к врачу.
Иммунитет к токсинам стрептококка после перенесенной скарлатины обычно стойкий, однако в крайне редких случаях возможно повторное заболевание.
Профилактика скарлатины
Вакцины для профилактики скарлатины не разработано, что связано с большим количеством подтипов стрептококка, который может вызывать инфекцию. Поэтому для защиты от инфекции рекомендуются общеукрепляющие меры, для повышения защитных сил организма:
Существуют также специальные лекарственные препараты, способные повысить местный антибактериальный иммунитет при использовании в виде аэрозолей в носоглотку или таблеток и леденцов для рассасывания. Такие средства можно применять при высоком риске заражения: после контакта с больным, в период вспышки сезонной заболеваемости простудой и др. О возможности применения этих средств у детей нужно проконсультироваться с врачом.
Большое значение для профилактики скарлатины имеет соблюдение правил ухода за больным:
- необходима изоляция больного скарлатиной ребенка или взрослого в отдельной комнате на время болезни;
- у заболевшего должна быть личная посуда, средства гигиены;
- после ухода за больным нужно мыть руки с мылом и тщательно стирать носовые платки, полотенца и другие средства гигиены, которыми пользовался зараженный.
Если в детском саду или школе скарлатиной заболевает ребенок, объявляется карантин на 7 дней с момента выявления последнего случая заражения.
К какому врачу обратиться при скарлатине
При выявлении симптомов скарлатины у ребенка, вызовите на дом педиатра. Если заболел взрослый — терапевта или инфекциониста (из государственных учреждений этот специалист обычно не приезжает на дом). С помощью сервиса НаПоправку вы можете легко найти клиники, где можно вызвать на дом:
Если врач предложит госпитализацию в больницу, вы можете самостоятельно выбрать клинику инфекционного профиля.
Возможно, Вам также будет интересно прочитать



Все материалы сайта были проверены врачами. Однако, даже самая достоверная статья не позволяет учесть все особенности заболевания у конкретного человека. Поэтому информация, размещенная на нашем сайте, не может заменить визита к врачу, а лишь дополняет его. Статьи подготовлены для ознакомительной цели и носят рекомендательный характер.
Скарлатина – это высокозаразное инфекционное заболевание, одна из форм стрептококковой инфекции. Скарлатина вызывается бактериями – гемолитическим стрептококком группы А и поэтому болезнь лечится антибиотиками. Болеют в основном дети в возрасте 2-8 лет.
Как можно заразиться скарлатиной
Источником инфекции является человек, больной ангиной, скарлатиной или другими формами респираторной и кожной стрептококковой инфекции, а также бактерионосители стрептококка группы А. Больные скарлатиной представляют наибольшую опасность в первые несколько дней заболевания.
Скарлатина – это стрептококковая ангина, но сопровождающаяся сыпью.
Путь передачи стрептококка – воздушно-капельный. Заражение происходит при тесном длительном общении с больным или бактерионосителем. Возбудитель чаще всего выделяется во внешнюю среду при кашле, чихании, активном разговоре. Высокая плотность людей в помещениях, длительное тесное общение являются условиями, благоприятствующими заражению скарлатиной.
Возможен пищевой и контактно-бытовой пути инфицирования (через загрязненные руки и предметы обихода). Попадая в определенные пищевые продукты, стрептококки способны размножаться и длительно находиться в них в вирулентном состоянии (то есть в состоянии, способном вызывать заболевание).
Дополнительными факторами, способствующими передаче возбудителя скарлатины являются низкая температура и высокая влажность воздуха в помещении. Скарлатина, ОРЗ и ангина имеют сезонный рост заболеваемости в сентябре–декабре с максимумом в ноябре.
Скарлатиной болеют один раз в жизни, но другими стрептококковыми инфекциями (например, стрептококковой ангиной) можно болеть сколько угодно много.
Симптомы скарлатины
Инкубационный период скарлатины (то есть период времени от заражения до появления первых симптомов болезни) составляет от 1 до 7 дней, чаще всего он составляет 3 дня.
Первыми симптомами скарлатины являются признаки острой интоксикации организма:
- резкое повышение температуры. Температура тела обычно резко повышается и на 2-й день достигает максимального уровня 39-40°С. В течение последующих 5-7 дней температура постепенно нормализуется;
- головные боли и ломота в теле, отказ от еды. Могут отмечаться сильные боли в животе. У маленьких детей может возникнуть рвота или понос;
- сонливость, вялость, слабость, разбитость, раздражительность;
- жалобы на боли в горле. Появляется покраснение горла (миндалин часто покрыты налетом) как при тонзиллите или ангине. Отмечаются увеличение и болезненность регионарных лимфатических узлов.
На 4–5-й день болезни (иногда и раньше) сыпь начинает бледнеть и исчезает. После исчезновения сыпи в конце первой – в начале второй недели заболевания на лице кожа начинает шелушиться в виде нежных чешуек. Затем шелушение появляется на туловище и в последнюю очередь – на ладонях и стопах. Кожа при скарлатине отслаивается пластами, особенно на кистях и стопах. Продолжительность и интенсивность шелушения зависит от выраженности сыпи, длительность этого периода может затягиваться до 6 недель.
Диагностика скарлатины
Постановка достоверного диагноза стрептококковых инфекций во всех случаях, кроме скарлатины, требует проведения микробиологических исследований – мазок из носа и зева на гемолитический стрептококк.
В общем анализе крови отмечаются признаки бактериальной инфекции: нейтрофильный лейкоцитоз, сдвиг лейкоцитарной формулы влево, повышение СОЭ. В сыворотке крови повышается уровень АСЛ-О (антистрептолизина-O) .
Каждый случай заболевания скарлатиной медицинские работники в обязательном порядке передают в территориальный центр госсанэпиднадзора
Лечение скарлатины
Все детки с осложненным течением скарлатины подлежат госпитализации в инфекционное отделение. Обязательной госпитализации при скарлатине подлежат также больные из семей, где имеются дети в возрасте до 10 лет, не болевшие скарлатиной; больные из семей, где имеются лица, работающие в дошкольных детских учреждениях, детских больницах и поликлиниках, молочных кухнях - при невозможности изоляции их от заболевшего ребенка. Во всех остальных случаях лечение проводят на дому.
При легкой форме скарлатины ребенка изолируют, и лечение проводится дома: постельный режим в течение 7 дней, диета с ограничением соли и раздражающих продуктов (стол №15), полоскание горла раствором фурацилина, отварами антисептических трав (календула, ромашка, шалфей). При повышенной температуре необходимо обеспечить ребенку обильное питье и при необходимости дать жаропонижающие средства.
Во время скарлатины основным лечением является назначение антибиотиков для предотвращения развития ранних и поздних осложнений. Антибактериальная терапия необходима всем больным скарлатиной независимо от тяжести болезни. Для лечения скарлатины у детей используют антибиотики пенициллиновой группы – феноксиметилпенициллин – (Оспен 750, Стар-Пен). Комбинации пенициллинов (амоксициллин + клавулановая кислота - Амоксиклав). Или цефалоспорины I поколения (Цефалексин). При непереносимости пенициллина или цефалоспорина назначаются макролиды – эритромицин или азитромицин (Сумамед). Курс лечения антибиотиками составляет 10 дней.
При неблагоприятном аллергическом статусе ребенка проводится противоаллергическая (гипосенсибилизирующая) терапия.
Лицам, перенёсшим стрептококковую инфекцию (ангина, скарлатина) рекомендуется сдать анализ мочи через 1-2 недели после выздоровления.
Чем опасна скарлатина. Какие возможны осложнения?
Скарлатина – это заболевание довольно серьезное, так как оставляет после себя осложнения в виде поражений различных органов: сердца, почек, ушей, суставов. Осложнение скарлатины у детей бывает:
- гнойным. Гнойно-воспалительные процессы (отиты, менингиты, лимфадениты, сепсис)
- аллергическим. Осложнения, связанные с инфекционно-алергическими механизмами (кардиты, артриты, ревматизм, васкулиты, нефриты).
При развитии осложнений со стороны сердечно-сосудистой системы пациент нуждается в консультации кардиолога, проведении ЭКГ и УЗИ сердца. При возникновении отита необходим осмотр отоларинголога и отоскопия. Для оценки состояния мочевыделительной системы проводят УЗИ почек.
Карантин при скарлатине
Выписка больного скарлатиной из стационара осуществляется после его клинического выздоровления, не ранее 10 дней от начала заболевания.
Дети, посещающие детские дошкольные учреждения и первые 2 класса школ, переболевшие скарлатиной, допускаются в эти учреждения через 12 дней после клинического выздоровления.
Дети, посещающие дошкольные коллективы и первые два класса школы, ранее не болевшие скарлатиной и общавшиеся с больным скарлатиной в семье (квартире) до его госпитализации, не допускаются в детское учреждение в течение 7 дней с момента последнего общения с больным. Если больной не госпитализирован, дети, общавшиеся с ним, допускаются в детское учреждение после 17 дней от начала контакта и обязательного медицинского осмотра (зев, кожные покровы и др.).
Дети, ранее болевшие скарлатиной и общавшиеся с больным в течение всей болезни, допускаются в детские учреждения. За ними устанавливается ежедневное медицинское наблюдение в течение 17 дней от начала заболевания.
За лицами, переболевшими скарлатиной и ангиной, устанавливается диспансерное наблюдение в течение одного месяца после выписки из стационара. Через 7-10 дней проводится клиническое обследование и контрольные анализы мочи и крови, по показаниям - электрокардиограмма. Обследование повторяют через 3 недели, при отсутствии отклонений от нормы снимают с диспансерного учета. При наличии патологии, в зависимости от ее характера, переболевшего передают под наблюдение соответствующего специалиста (ревматолога, нефролога и др.).
При регистрации заболевания скарлатиной в детском дошкольном учреждении проводят следующие мероприятия: на группу, где выявлен больной, накладывается карантин сроком на 7 дней с момента изоляции последнего больного. В течение карантина прекращается допуск новых и временно отсутствовавших детей, ранее не болевших скарлатиной. Не допускается общение с детьми из других групп детского учреждения. В карантинной группе у детей и персонала в обязательном порядке проводится осмотр зева и кожных покровов с утренней термометрией не менее 2-х раз в день. Дети, переболевшие острыми заболеваниями верхних дыхательных путей из очагов скарлатины, допускаются в коллектив после полного клинического выздоровления со справкой от педиатра. Ежедневно до 15 дня с начала болезни они осматриваются на наличие кожного шелушения на ладонях (для ретроспективного подтверждения стрептококковой инфекции).
Скарлатина по праву считается детским заболеванием. По статистике свыше 90% пациентов, получивших данный диагноз, являются детьми младше 12 лет. Намного реже заболевание встречается у подростков до 16 лет. И совсем в исключительных случаях — у взрослых людей. Другая статистика указывает, что детская смертность от скарлатины в начале 20 века составляла порядка 30%. Сегодня это единичные случаи, отмечающиеся, как правило, в крайне неблагополучных регионах с серьёзными проблемами организации фармацевтики и медицины. При скарлатине почти всегда развивается какая-либо форма ангины. Но чем данные патологии отличаются друг от друга? И чем можно объяснить приведённую статистику? Об этом подробней будет рассказано в данной статье.
Ключевые моменты скарлатины
Возбудителем скарлатины является группа бактерий. Это бета гемолитические стрептококки группы А (БГСА). БГСА — один из самых распространённых возбудителей бактериальной ангины у всех возрастов. На него приходится примерно 85% всех бактериальных тонзиллитов.
Но когда БГСА попадает в организм человека впервые, происходит особенно бурная интоксикация и иммунологическая реакция. Организм в первый раз сталкивается с антигенной структурой БГСА и основным токсином, который бактерия вырабатывает (эритротоксин). Это приводит к возникновению особой, специфической картины заболевания, получившей название скарлатины. Дело в том, что из-за распространённости БГСА первое столкновение с ним у подавляющего большинства людей происходит в детстве. Так скарлатина и получилась детской инфекционной патологией.
У детей воспаление нёбных миндалин (ангина, тонзиллит) является частью скарлатинозной симптоматики. У взрослых БГСА, если сформировал инфекционный очаг в гландах, то вызывает ангину в качестве самостоятельного заболевания. Хотя симптоматика ангины имеет много общего с признаками скарлатины. После первичной атаки, обычно, наступает стойкое выздоровление благодаря синтезу антител на эритротоксин.
До создания первых антибиотиков (пенициллиновый ряд) БГСА был достаточно серьёзным испытанием даже для взрослого организма. Естественно, что детский, не до конца сформировавшийся иммунитет воспринимал данного возбудителя ещё хуже. Отсюда и летальные исходы, особенно в самом юном возрасте (до 3-х лет).
При скарлатине патоген стремится к генерализованной инфекции интенсивнее, чем при обычной ангине, когда миндалины служат резервуаром для возбудителя.
Течение скарлатины оценивается по 3 факторам:
Аутоиммунные реакции считаются серьёзным осложнением скарлатины.
Вещества БГСА, опасные для организма
Подробнее о токсинах БГСА:
- Эритрогенный токсин. Основной токсин бактерии. Именно он ответствен за высокую температуру при скарлатине (по типу лихорадки), угнетение функционирования Т-лимфоцитов и потенциальный запуск аутоиммунных реакций.
- Стрептолизин S. Производит цитотоксический эффект на кардиомиоциты, блокирует митохондриальную активность. Данный стрептолизин вступает в химическое взаимодействие с фосфолипидами клеточных мембран, увеличивая их проницаемость (это нарушает ионный баланс и делает клетку более уязвимой).
- Стрептолизин О. Блокирует работу митохондрий в кардиомиоцитах, что приводит к резкому снижению сократительной способности миокарда.
- Стрептококковая гиалуронидаза. Возрастает проницаемость сосудистой стенки, что способствует усилению отёка и облегчает распространение бактерии через ткани.
- Протеиназа. Разрушает белки соединительной ткани, это ещё один фактор развития ревматизма.
- Стрептокиназа. Расщепляет фибрин, что может обусловить склонность к кровотечениям.
Помимо этого бактерия находится в капсуле, чьи белковые и полисахаридные соединения также дают ряд отрицательных эффектов:
- М-протеин — тормозит активность профессиональных фагоцитов (моноциты, макрофаги, нейтрофилы, тучные клетки) через блокировку их АТФазы, что делает невозможным использование для работы фагоцита энергии АТФ.
- Пептидогликан оказывает пирогенное действие и способствует гранулематозному воспалению любой локализации (в очаге присутствует гранулёма — скопление слившихся в гигантские клетки макрофагов).
- Липотейхоевая кислота как химическое вещество довольно токсична, но главное — под её воздействием клетки соединительной ткани (фибробласты) начинают синтезировать атипичные белки, т.е. это ещё один фактор развития ревматических нарушений.
- Полисахариды — основной фактор развития аутоиммунных нарушений, особенно в плане хронического воспаления тканей сердца, ведь бактериальные полисахариды могут мимикрировать под гликопротеины сердечных клапанов.
Однако, несмотря на все перечисленные пункты, скарлатина успешно завершается полным выздоровлением с длительным стойким иммунитетом. БГСА потерял свою смертельную опасность с появлением антибиотиков и развитием медицины.
Симптоматика и схема протекания болезни
Инкубационный период заболевания теоретически может доходить до 2 недель. Особенно это касается ситуации, если патоген попал в индивидуально глубокие крипты лакун миндалин. Бактерии вообще нужно время, чтобы сформировать очаг. Но на практике инкубационный период при скарлатине составляет почти всегда не более 2 суток.
Активная фаза болезни начинается всегда с общего недомогания и повышения температуры. Причём повышение может быть разным. В большинстве случаев неожиданно поднимается температура до субфебрильных и фебрильных значений (37,5 — 38,5). Реже скарлатина имеет бурное начало с резким ухудшением состояния пациента и температурой 39 и выше. Главный узнаваемый симптом при скарлатине — это характерная сыпь, появляющаяся буквально через сутки (максимум 2 суток) после старта активной фазы. Иногда кожные изменения возникают практически сразу.
Характерна локализация сыпи. Сгущения отмечаются в коленно-локтевых сгибах, в паховой области и на груди. Но главное — это скарлатинозное лицо, когда на щеках выступает яркий, нездоровый румянец, а носогубный треугольник остаётся бледным. Сыпь может возникать только в указанных зонах, а может и поразить практически всю кожу на теле.

Третий диагностический критерий — шелушение кожи на ступнях и особенно ладонях. На фото представлено характерное для скарлатины шелушение на ступнях. 
Ещё один диагностический признак скарлатины показывает тест: при надавливании на кожу в абдоминальной зоне на 10-15 секунд останется белый след. Несмотря на узнаваемую клиническую картину, дифференциальная диагностика всё же нужна. Иногда скарлатину можно спутать с потницей или крапивницей, возникшей у ребёнка на фоне ОРВИ. Также схожая сыпь бывает при краснухе, возбудителем которой является Rubella virus. Терапевт, педиатр или инфекционист, обычно, сразу же правильно идентифицируют ту или иную сыпь.
Особую внимательность нужно соблюдать при исключении инфекционных патологий, вызываемых грамотрицательными бактериями иерсиниями (иерсиниоз и псевдотуберкулёз). Они могут давать очень похожую симптоматику. Здесь необходим анализ крови на антитела к данным патогенам. Кроме того, иерсинии провоцируют тянущие боли в суставах, чего не наблюдается при БГСА.
Лечение и период контагиозности (заразности)
Основное лечение, направленное против БГСА, это антибиотики. Обычно, применяют средства пенициллинового ряда (Ампициллин, Амоксиклав, Мезлоциллин). Иногда прибегают к макролидам (Кларитромицин, Азитромицин, Рокситромицин). В остальном лечение симптоматическое: НПВС, полоскания и ингаляции горла (особенно важно при развитии ангины на фоне скарлатины), витаминотерапия, горячее питьё. При грамотной антибактериальной терапии пациент уже через 10 дней перестаёт представлять инфекционную опасность для окружающих. Однако реже заразным пациент остаётся до момента полного выздоровления (через 2-3 недели от начала активной фазы).
Видео
На видео представлен краткий ликбез о скарлатине.
Прогноз
В настоящее время прогноз при скарлатине полностью положительный. Какой-то особенный риск может возникнуть только для детей с серьёзной патологией иммунитета, но подобное происходит крайне редко. Даже при недостаточном лечении, но нормальном иммунитете, скарлатина, конечно, пройдёт. Однако грамотный приём антибиотиков ускорит выздоровление, а главное убережёт от неприятных осложнений, которые способен давать БГСА.
Скарлатина- высококонтагиозное острое инфекционное заболевание, которым обычно болеют дети, преимущественно в возрасте 2-10 лет. Среди взрослого населения тоже регистрируются случаи заражения скарлатиной, но значительно реже. Считается, что чем младше ребенок, тем в более легкой форме протекает это инфекционное заболевание. Это заразное заболевание вызывается не вирусом, а бактерией, стрептококком типа А.
Первые симптомы
Весь период заболевания условно медицина разделяет на несколько этапов:
- Скрытый этап — инкубационный период 2-7 дней
- Начальный этап – одни сутки
- Активный этап — 4-5 дней
- Этап выздоровления — от 7 до 21 день

Ярко-красный язык — один из признаков скарлатины у детей
Каждому периоду, кроме инкубационного, характерны свои симптомы. Обычно скарлатина начинается остро, чаще всего в первые часы заболевания резко повышается температура тела до высоких цифр 39-40 градусов. В период лихорадки в крови обнаруживается эозинофилия и нейтрофильный лейкоцитоз. Симптомы в первые часы начала заболевания:
- Высокая температура
- Головная боль
- Боль в горле при глотании (ангина)
- Общая слабость
- Боли в животе
- Отсутствие аппетита
- Тахикардия
- Больные проявляют признаки эйфории, оно возбуждены или наоборот вялы, сонливы, апатичны.
- При тяжелом протекании болезни возможна рвота, тошнота
В последнее время течение этого заболевания проявляется в более мягкой форме, без лихорадки. В этих случаях у детей может возникнуть только сыпь при скарлатине, небольшая температура, а прочие характерные признаки скарлатины либо отсутствуют, либо слабовыражены.

Красная мелкая сыпь характерна при скарлатине
Через день, максимум через 2 суток после появления первых признаков недомогания, на коже появляется красная мелкая сыпь — это важный диагностический признак скарлатины у детей. Сначала мелкоточечные элементы появляются на покрасневшей коже шеи, лица, затем распространяются на внутреннюю поверхность бедер, сгибательные поверхности конечностей, сбоку живота и груди.
При этом отчётливо выражен еще один важный признак скарлатины у детей — белый дермографизм и сгущение сыпи в виде тёмных полос в области естественных сгибов, подмышечных впадин. Носогубный треугольник у детей остается белым, а щеки приобретают ярко красный цвет.
Существует тест для диагностики скарлатины — симптом ладони. При надавливании ладонью в области сыпи – при скарлатине высыпания временно исчезают. Если этого не происходит, следует исключить другие болезни, такие как краснуха, корь (см. симптомы кори у детей), псевдотуберкулёз, лекарственный дерматит. Сыпь держится примерно в течение недели, постепенно исчезает, при этом не оставляя следов и пигментации.
Ангина
Скарлатина всегда сопровождается тонзиллитом, ангиной разной степени тяжести. На такой воспалительный процесс активно реагируют и лимфатические узлы, они уплотняются, становятся болезненными. Детей беспокоит:
- Боли в горле при глотании
- Покраснение миндалин, мягкого неба, язычка, задней стенки глотки
- Развивается фолликулярная ангина или лакунарная ангина
- Регионарный лимфаденит, становятся болезненными и плотными переднешейные лимфоузлы
- Язык вначале сухой, обложенный, серовато-белого цвета, затем к 4-5 дню заболевания становится ярко-красным или малиновым и сохраняется такой цвет в течение 7-14 дней.
Шелушение
Спустя 7-14 дней после начала заболевания появляется еще один признак скарлатины у детей — шелушение кожи. Характерной особенностью является то, что шелушение происходит на ладошках и подошве, причем начинается оно от ногтевых фаланг, постепенно распространяясь по всей ладони и подошве и носит пластинчатый характер — сходит пластами. На теле тоже наблюдается шелушение, только оно мелкое, носит отрубевидный характер.
С началом угасания сыпи постепенно исчезают и все остальные признаки скарлатины. У детей на 4-5 сутки температура начинает падать, снижается интоксикация, что значительно облегчает общее состояние ребенка.
Если у ребенка или взрослого появились подобные признаки скарлатины, следует незамедлительно обратиться к педиатру, терапевту и инфекционисту.
Читайте также: