Плевральный выпот при сепсисе
Общие сведения
Что такое плеврит? Что это за болезнь? Плеврит представляет собой воспаление плевры (плевральных листков), сопровождающееся образованием фибрина на поверхности плевры или скоплением экссудата различного характера в плевральной полости. Код по мкб-10: R09.1. Плеврит у взрослых как самостоятельное заболевание возникает крайне редко. В большинстве случаев воспалительный процесс является вторичным и обусловлен как заболеваниями со стороны легких, так и других органов и систем, значительно реже встречается в качестве самостоятельного заболевания. Плеврит может сопровождаться синдромом плеврального выпота (экссудативный плеврит, выпотной плеврит) или протекать с отложением фибринозных отложений (сухой плеврит). Зачастую эти формы относятся этапами одного патологического процесса. Удельный вес плевритов в структуре общей заболеваемости варьирует в пределах 3-5%.
Самостоятельного значения не имеет. В большинстве случаев связан с туберкулезом внутригрудных лимфатических узлов или легких. Туберкулезный плеврит чаще возникает при субплевральной локализации очагов с последующим прорывом и обсеменением плевральной полости или в результате заноса возбудителей гематогенным путем. Сухой плеврит может трансформироваться в адгезивный плеврит, для которого характерны выраженные утолщение листков плевры. При этом, адгезивный плеврит часто приводит к нарушению вентиляционной функции легких. Реже он разрешается и без образования плеврального выпота. Но в подавляющем большинстве случаев сухой плеврит переходит в экссудативный.
Представляет собой накопление жидкости в плевральной полости, которая подразделяется на транссудат и экссудат. Экссудат образуется в случаях нарушения проницаемость локальных капилляров и/или повреждения поверхность плевры. Транссудат появляется в случаях, если гидростатический баланс, оказывающий влияние на процессы образования/абсорбции плевральной жидкости, изменяется в сторону накопления в полости плевры жидкости. При этом, для белка проницаемость капилляров остается нормальной.
Плевральная жидкость в физиологических условиях образуется из верхушечной части париетальной плевры, которая дренируется через лимфатические поры на поверхности париетальной плевры, расположенные преимущественно в медиастино-диафрагмальной области и ее нижних отделах. То есть, процессы фильтрации/адсорбция плевральной жидкости — это функция париетальной плевры, а висцеральная плевра в процессах фильтрации не участвует. У здорового человека в плевральном пространстве с каждой стороны грудной клетки в норме содержится 0,1-0,2 мл/кг массы тела человека, которая находится в медленном движении.
Нормальный ток жидкости в плевре обеспечивается взаимодействием ряда физиологических механизмов. (различием онкотического давления крови/осмотического давления плевральной жидкости (35/6 мм рт. ст.)), наличием разницы гидростатического давления в капиллярах париетальной и висцеральной плевры, механическим воздействием во время актов дыхания. Если процесс выработки/накопления выпота в плевральной полости выше скорости/возможности его оттока, это приводит к развитию экссудативного плеврита.
Плевральный выпот – это вторичный синдром/осложнение рада заболеваний. При этом, на некоторых стадиях развития заболевания симптоматика плеврального выпота может преобладать в клинической картине, зачастую маскируя основное заболевание. Встречается у 5-10% больных с заболеваниями терапевтического профиля. На сегодняшний день увеличение количества пациентов с выпотным плевритом обусловлено широким распространением в популяции людей неспецифических заболеваний легких, а также туберкулеза (туберкулезный плеврит). Так, бактериальная пневмония сопровождается плевральным выпотом в 40-42% случаев, при туберкулезе легких — в 18-20%, случаев, у пациентов с левожелудочковой недостаточностью — 56%. Ниже представлена ориентировочная структура плевральных выпотов.
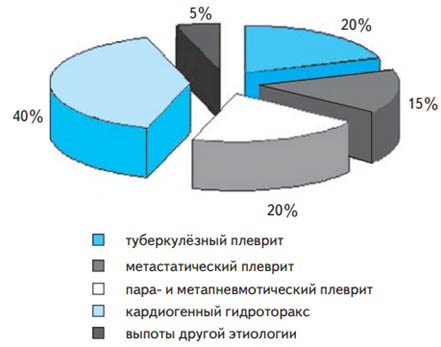
Достаточно часто встречается плеврит легких при онкологии. Встречаемость первичной опухоли плевры (мезотелиомы) незначительная, наиболее при онкологии встречаются метастазы в плевру. Метастатический плеврит — одно из частых осложнений онкологических заболеваний, особенно рака легкого, яичников, молочной железы. Так, при раке легкого он встречается в 18-60% (при запущенном процессе), молочной железы — в 40-46%, раке яичников — у 7-10%, при лимфомах — 20-26%. При других злокачественных новообразованиях (саркомы, рак толстой кишки, желудка, поджелудочной железы и др.) метастатический плеврит выявляется у пациентов в 2-6 % случаев.
В зависимости от характера протекающего в плевральной полости патологического процесса и свойств (специфики) накопившейся жидкости принято выделять:
- Гидроторакс — характерно накопление жидкости невоспалительного генеза.
- Гемоторакс — это скопление крови в полости плевры. Гемоторакс обычно развивается при разрыве легкого или крупных кровеносных сосудов (внутренней грудной артерии/межреберного сосуда) или образуется вследствие тупой/проникающей травмы. Гемоторакс после травмы часто сопровождает пневмоторакс (скопление в полости плевры воздуха) или гемопневмоторакс (скопление крови и воздуха). Гемопневмоторакс (син. пневмогемоторакс) также возникает преимущественно при травмах грудной клетки и часто сопровождается шоком. Объем кровоизлияния в плевральную полость может варьировать в широких пределах от минимального до массивного, которое определяется как быстрое накопление крови в объеме ≥ 1000 мл. Спонтанный пневмогемоторакс в 1,5-6,2% случаев может осложнятся внутриплевральным кровотечением.
- Эмпиема плевы — накопление гноя в плевральной полости (гнойный воспалительный процесс).
- Хилоторакс — встречается преимущественно при травме грудной клетки и представляет собой накопление в плевральной полости лимфы.
- Фиброторакс — формирование фиброзной ткани на базе фибринозных масс, откладывающихся на поверхности плевры.
Чаще фиброторакс является исходом туберкулезных экссудативных плевритов, гемоторакса, эмпиемы плевры, после травм грудной клетки, операций на легких. Со временем происходит обызвествление фиброзной ткани, что резко ограничивает вентиляцию легких.
Еще одним из вариантов развития острого экссудативного парапневмонического плеврита, туберкулеза является осумкование эксудата, который осумковывается по мере своего формирования за счет новых сращений фибринозных отложений и скопления выпота. Осумкованный плеврит легких рассматривается как еще один вариант из возможных осложнений.
Патогенез
В основе патогенеза сухого плеврита лежит воспалительная реакция париетальной/висцеральной плевры, сопровождающаяся гиперемией, утолщением плевральных листков и отеком. При этом, количество экссудата практически не изменяется и в процессе его обратного всасывания плеврой происходит оседание на поверхности плевры нитей фибрина в виде плевральных наложений, что затрудняет скольжение плевральных листков.
Патогенез скопления выпота в плевральной полости может быть различным, в зависимости от причины, среди которых наибольшее значение имеют:
- повышение проницаемости капилляров;
- повышение гидростатического давления в капиллярных сосудах висцеральной и париетальной плевры;
- повышение в плевральном пространстве отрицательного давления;
- нарушение целостности плевры, а также крупных сосудов, прилегающих непосредственно к ней (лимфатического грудного протока);
- снижение онкотического давления крови (плазмы);
- нарушения процесса лимфатического дренажа, способствующее повышению осмотического давления жидкости в плевральной полости.
На практике чаще встречается сочетанное действие нескольких из указанных патофизиологических механизмов.
Классификация
Единая классификация плевритов отсутствует. Наиболее часто клиницисты используют классификацию Н.В. Путова, согласно которой за основу положен ряд факторов.
По этиологии выделяют:
- Инфекционные.
- Асептические
- Идиопатические (неясной этиологии) плевриты.
По инфекционному возбудителю – стафилококковый, стрептококковый, туберкулезный, пневмококковый, и др.
По наличию/характеру экссудата:
По характеру выпота экссудативный плеврит подразделяется на серозный, гнойный, серозно-фибринозный, гнилостный, холестериновый, геморрагический, хилезный, эозинофильный, смешанный.
По течению воспалительного процесса: острый, подострый, хронический.
По локализации выпота выделяют: диффузный и ограниченный (осумкованный), который в свою очередь подразделяется на диафрагмальный, верхушечный, пристеночный, междолевой, костодиафрагмальный, парамедиастинальный.
По объему поражения: левосторонний/правосторонний и двусторонний плеврит.
Причины
Причины плеврита различаются в зависимости от этиологического фактора. Так, причинами развития плевритов инфекционной этиологии являются:
- Бактериальные/вирусные/грибковые/паразитарные инфекции (пневмококк, стафилококк, клебсиелла, стрептококк, кандидоз, кокцидиоидоз, бластомикоз, микоплазменная инфекция, эхинококкоз, амебиаз);
- Неспецифическая инфекция (туберкулез, бруцеллез, сифилис, туляремия, брюшной/сыпной тифы).
К причинам плевритов неинфекционной этиологии относятся:
- Злокачественные первичные опухоли плевры (мезотелиома), метастазы в плевру при онкологических процессах различной локализации (рак легкого, яичников, молочной железы, лимфомы).
- Травмы/хирургические вмешательства на грудной клетке.
- Коллагенозы (системная красная волчанка, системный васкулит, ревматоидный артрит, ревматизм, склеродермия).
- Заболевания органов пищеварения (поддиафрагмальный абсцесс, холецистит, панкреатит).
Симптомы плеврита у взрослых
Традиционно принятое деление плевритов на сухой и экссудативный является достаточно условным. В большинстве случаев сухой плеврит — это только начальная (первая) стадия формирования выпотного плеврита. В случаях, когда воспаление плевры на этой стадии стабилизируется, признаки не прогрессируют далее, то заболевание претерпевает обратное развитие. Такое течение заболевания расценивается как фибринозный (сухой) плеврит.
Клинические проявления начинаются чаще всего с выраженных болей в той или иной пораженной половине грудной клетки, которые усиливаются при натуживании, кашле, на высоте вдоха, вынуждая пациента ограничивать подвижность грудной клетки — лежать на пораженной половине. По мере снижения активности воспаления и постепенного покрытия фибринозными наложениями плевральных листков, чувствительность нервных окончаний, расположенных на плевре, снижается, что сопровождается уменьшением интенсивности болевого синдрома.
Классические симптомы включают сухой кашель, общее недомогание, ночную потливость, снижение аппетита. Температура тела преимущественно субфебрильная, реже — нормальная или достигает более высоких показателей (38-39°С). Лихорадка, как правило, сопровождается ознобами, незначительной тахикардией. В случае диафрагмальной локализации воспаления плевры проявления боли локализуются в верхней брюшной полости, напоминая симптомы острого холецистита, панкреатита или аппендицита. Симптомы плеврита легких при сухом верхушечном плеврите характеризуются болью в проекции трапециевидной мышцы. В случаях вовлечения в воспалительный процесс перикарда часто развивается плевроперикардит.
Продолжительность течения сухого плеврита варьирует в пределах 7-21 дней. Исходом заболевания может быть как полное выздоровление, так переход в экссудативную форму. Иногда сухой плеврит (чаще у пожилых лиц) приобретает хроническое течение и может длиться несколько месяцев с периодическими обострениями.
Экссудативный плеврит в начальной стадии проявляется симптомами сухого плеврита (боль в грудной клетке, усиливающаяся при глубоком дыхании, чиханье, кашле, одышка различной степени выраженности, непродуктивный кашель). Далее экссудативный плеврит (код по МБК-10: J90) манифестирует симптоматикой основного заболевания, так и определяется объемом выпота. По мере нарастания объема выпота нарастают и симптомы — больные жалуются на выраженную одышку и ощущение тяжести в боку. В случаях большого объёма выпота больные находятся в вынужденном сидячем положении или некоторые из них лежат на больном боку, уменьшая таким образом давление на средостение. При экссудативном плеврите появляется общие симптомы в виде слабости, потливости, потери аппетита, фебрильной температуре тела (ознобы при эмпиеме плевры).
Появляются гемодинамические нарушения, обусловленные гиповентиляцией, развившиеся из-за вазоконстрикции в спавшемся легком, а также смещением средостения к здоровому легкому с его компрессией. У пациентов регистрируется выраженная тахикардия и быстро прогрессирующая артериальная гипотензия с нарастанием симптомов тканевой гипоксии. При выпоте, сочетающемся с ателектазом/пневмоциррозом – смещение происходит в сторону поражения. Аускультативно определяется резко ослабленное везикулярное дыхание над областью экссудата, в ряде случаев может вообще не прослушиваться; при большом объеме выпота на фоне сильного сдавливания легкого может выслушиваться бронхиальное приглушенное дыхание. При осмотре — расширение и незначительное выбухание межреберных промежутков. Нижний легочной край неподвижен. Над выпотом — тупой перкуторный звук.
Гнойный плеврит в развернутой фазе определяется преимущественно симптомами гнойно-резорбтивной лихорадки. Степень их выраженности и тяжесть состояния больного варьирует от умеренно выраженных до крайне тяжелых. При этом симптоматика не всегда коррелирует строго с размерами полости эмпиемы и объемом гноя. Как правило, на фоне нарастания интоксикации развиваются нарушения функции сердечно-сосудистой системы, печени/почек, которые при отсутствии адекватного/своевременного лечения могут проявляться органическими изменениями в них, характерными для септического состояния. Гнойно-резорбтивная лихорадка по мере прогрессирования постепенно переходит в истощение, нарастают водно-электролитные расстройства, что приводит к волемическим изменениям, снижению мышечной массы и похуданию. Больные становятся апатичными и вялыми, снижается реактивность организма, возникают риски тромбообразования.
Анализы и диагностика
Диагноз ставится на основании характерных жалоб, данных физикального обследования пациентов и результатов инструментального и лабораторного обследования, включающих:
- Лучевую диагностику (УЗИ, рентгеноскопию/рентгенографию, компьютерную томографию).
- Биохимические исследования крови.
- Бактериологическую диагностику экссудата (ПЦР, микроскопия, посев на питательные среды).
- Гистологическое исследование биоптата.
Лечение плеврита легких
Лечение у взрослых прежде всего должно быть направлено на лечение основного заболевания, вызвавшего плеврит, эвакуацию плеврального выпота и предупреждение осложнений. Так при лечении плевритов с выпотами невоспалительного генеза (транссудатов) этиологическая терапия, прежде всего, направлена на восстановление функции сердечной системы, печени, щитовидной железы, почек, коррекцию коллоидно-осмотического давления крови. У пациентов с асептическими воспалительными плевритами (т. е неинфекционной природы) проводится лечение аутоиммунных, аллергических и других патологических процессов, находящихся в основе клинической симптоматики этих заболеваний и плеврального выпота в том числе. Этиотропная терапия особое место занимает в лечении наиболее распространенных в практике плевритов инфекционного генеза, в первую очередь бактериального. Лечение плеврита инфекционного генеза комплексное и включает:
- Антибактериальную терапию с учетом чувствительности микрофлоры. Наиболее часто назначаются Ампициллин, Цефтриаксон, Цефтазидим, Цефотаксим, Цефепим, Цефоперазон, Амикацин, Гентамицин, Левофлоксацин, Ципрофлоксацин, Гентамицин, Меропенем, Кларитромицин и др. Следует помнить, что аминогликозиды больным с экссудативным плевритом, назначать не рекомендуется, поскольку препараты этой группы плохо проникают в плевральную полость. Для профилактики/лечения микозов однократно назначается Флуконазол.
- Десенсибилизирующую терапию (Димедрол, Аллергин, Гистадин, Бенадрил Зиртек, Цетрин и др.)
- Противовоспалительную терапию (НПВС – Диклофенак, Вольтарен, Мовалис и др.).
- Глюкокортикостероиды (Преднизолон, Метипред) при плевритах ревматической/туберкулезной этиологии с обязательным исключением эмпиема плевры.
Назначение противовоспалительных/гипосенсибилизирующих средств способствует снижению интенсивности воспалительного процесса в плевральной полости, уменьшению сенсибилизации плевры, а также устранению риска гиперергической реакции плевры на действие возбудителя.
- Не менее важно уделять внимание повышению специфической/неспецифической резистентности, особенно у пожилых при гнойном плеврите, что достигается путем введения иммуноглобулинов, гипериммунной плазмы, иммуномодуляторов — поливалентный иммуноглобулин человека, у-глобулин (при выраженной недостаточности антителообразования), антистафилококковая/антисинегнойная плазма, стафилококковый анатоксин; для стимуляция Т-системы и повышения неспецифических защитных сил организма назначается Иммунал, Этимизол, Левамизол и др.).
- Дезинтоксикационную терапию. Направлена на выведение токсических веществ из организма, улучшение микроциркуляции, и реологических свойств крови, коррекцию белкового обмена, устранение гиповолемии. Как правило сочетается с форсированным диурезом. С этой целью показаны внутривенные капельные инфузии низкомолекулярных растворов Неокомпесана, Гемодеза, Реополиглюкина, Декстрозы и др.), изотонических растворов солей, раствора глюкозы. Форсирование диуреза осуществляется внутривенным введением Лазикса или мочегонных средств (Фуросемид).
- Симптоматическую терапию: горчичники, согревающие компрессы, при выраженном болевом синдроме — тугое бинтование (иммобилизация) больной половины грудной клетки, назначение ненаркотических анальгетиков (Кетопрофен, Кеторолак) противокашлевые средства (Либексин, Кодеин, Фармакод, Коделак Нео, Панатус, Терпинкод и др.), при недостаточности кровообращения — кардиотонические средства.
Важным процессом является своевременная эвакуация из плевральной полости экссудата, при необходимости – периодическое промывание плевральной полости антисептическими растворами. Особого внимания требует лечение и симптомы плеврита у пожилых людей, развившегося на фоне иммунодефицита.
Больному в остром периоде показан постельный режим. Как лечить плеврит в домашних условия? Лечение плеврита на дому должно проводиться после тщательной диагностики, под контролем врача и назначения курса медикаментов. Лечение плеврита народными средствами может рассматриваться исключительно в виде дополнительного метода. Для лечения пациента с плевритом в домашних условиях в качестве противовоспалительного /отхаркивающего средства могут использоваться настои трав: листьев мать-и-мачехи, липового цвета, травы подорожника, корня солодки/алтея, плодов фенхеля, спорыша, коры ивы белой и др. Самый популярный рецепт лечения плеврита народными средствами включает комбинацию этих трав. Рецепт можно найти в интернете, но лучше проконсультироваться с лечащим врачом.
Легкие со всех сторон окружены плотной соединительной тканью, которая защищает органы дыхания, обеспечивает их движение, а также расправление во время вдоха. Это своего рода сумка, состоящая из двух листков, между которыми всегда есть небольшое количество жидкости, благодаря чему листки постоянно скользят.
При некоторых болезнях объем этой жидкости увеличивается, и образуется выпот в плевральной полости. Встречается подобное состояние довольно часто. Оно не относится к самостоятельному заболеванию, а только является осложнением патологического процесса. Поэтому обязательно требуется тщательная диагностика и лечение.
Анатомия плевральной полости
Плевральная полость представлена в виде узкой щели в двух несимметричных мешках, окружающих каждое легкое. Они изолированы друг от друга и никак между собой не соприкасаются. Состоят такие мешки из серозной ткани и представляют собой совокупность внутреннего и внешнего листков.
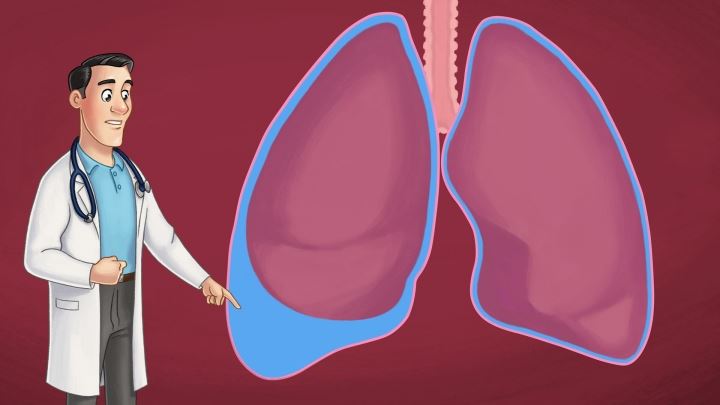
Плевра выстилает полость грудной клетки и полностью покрывает каждое легкое. Боковая ее часть плавно переходит в диафрагму. Места перехода называются синусами, и, в основном, именно в них происходит скопление жидкости.
Отрицательное давление, которое создается в плевральной полости, позволяет функционировать легким, обеспечивая их положение в грудной клетке и нормальную работу при вдохе и выдохе. Если происходит травма и задевается плевральная щель, то давление внутри и снаружи выравнивается, нарушая функционирование легких.
Жидкое содержимое плевральной полости обновляется путем ее выработки капиллярами и удаляется через лимфатическую систему. Так как мешки плевры изолированы, то жидкость из одной полости не поступает в соседнюю.
Возможные болезни
Выпот в плевральной полости зачастую образуется при протекании воспалительных и невоспалительных болезней. Среди содержимого, которое может скапливаться, доктора выделяют:
Кровь образуется в результате травмы грудной клетки, в частности, сосудов оболочек плевры. При наличии крови доктора говорят о гемотораксе. Это состояние зачастую возникает после проведения операций в области грудины.
Хилус образуется в случае хилоторакса. Он представляет собой молочно-белую лимфу с высоким содержанием липидов. Хилоторакс возникает в результате закрытой травмы грудной клетки как осложнение после операции, при протекании туберкулеза, а также онкологических процессов в легких. Зачастую он становится причиной плеврального выпота у новорожденных.
Транссудат представляет собой отечную жидкость, образующуюся в результате нарушения лимфообращения и кровообращения. Это может быть в случае травмы, потери крови, ожогов, при нефротическом синдроме.
Экссудат представляет собой жидкость воспалительного характера, которая образуется мелкими кровеносными сосудами при протекании воспалительных болезней легких.
При воспалении плевры скапливается гной. Он также образуется при протекании инфекционных и опухолевых процессов, в случае травмы грудины.
Особенности плеврального выпота
Он представляет собой скопление жидкого содержимого в плевральной полости. Подобное состояние требует срочного вмешательства, так как несет прямую угрозу для здоровья и жизни человека.
Выпот в плевральной полости зачастую диагностируется у людей с болезнями легких и сердечной недостаточностью. Причиной его может стать транссудат или экссудат. Последний образуется в результате протекания воспалительных болезней, вирусных и инфекционных поражений легких, а также опухолей.
Основная классификация
Очень важно точно знать, что такое плеврит, и какими признаками он характеризуется. Это скопление жидкости в плевральной области, и симптомы подобного состояния во многом зависят от ее количества. Если ее больше нормы, то доктора говорят об экссудативной форме болезни, которая в основном возникает в самом начале протекания патологии. Постепенно жидкость рассасывается, а на поверхности листков плевры образуются наложения из белка, участвующие в процессах свертывания крови.
Состав жидкости может быть различным. Его определяют при проведении плевральной пункции. Именно поэтому выпот может быть:
- серозный – прозрачная жидкость;
- серозно-фибринозный – с примесями фибрина;
- гнойный – содержит лейкоциты;
- гнилостный – с частичками распавшихся тканей;
- хилезный – содержит жир;
- геморрагический – с примесями крови.
Выпот в плевральной полости может перемещаться свободно или быть ограниченным между листками. В зависимости от расположения патологического очага различают:
- верхушечный;
- костальный;
- диафрагмальный;
- парамедиастинальный;
- смешанный.
Кроме того, выпот может быть односторонним или поражаются сразу оба легких. В зависимости от этого различается симптоматика и подбирается лечение.
Причины возникновения
Причины выпота в плевральной полости в основном связаны с травмами грудной клетки или поражением плевры инфекцией. Зачастую накопление большого количества жидкости происходит при протекании различных болезней органов, расположенных в грудной клетке и брюшине или развивается как осложнение. Среди самых распространенных причин нужно выделить такие, как:
- сердечная недостаточность;
- туберкулез, пневмония, тромбоэмболия;
- холецистит, флегмона шеи, перитонит, панкреатит;
- метастазирование злокачественных опухолей.
Свободный выпот в плевральной полости зачастую наблюдается при раке яичников, легких и молочной железы. Если в качестве провокаторов образования чрезмерного количества жидкости выступают транссудаты, то клиническое протекание патологии не требует особых методов диагностики и лечения.
Факторы риска
Небольшой выпот в плевральной полости накапливается по причине протекания патологических процессов в кровеносной и лимфатической системах. К ним нужно отнести такие нарушения, как повышение выработки определенных веществ и недостаточность их выведения.
Основным фактором риска становится длительное пребывание пациента в стационаре, что предполагает постоянный постельный режим. Более чем у 10 % пациентов наблюдается накопление жидкости в плевральной полости. Кроме того, риск образования выпота проявляется в качестве осложнений при таких патологиях, как:
- продолжительное нарушение функционирования легких;
- воспалительные процессы;
- лейкоз и мезотелиома;
- злокачественные новообразования;
- послеоперационное состояние;
- ВИЧ-инфекция.
Своевременное выявление причины и правильно проведенное лечение способно спровоцировать активизацию чрезмерного увеличения количества жидкости в плевральной полости.
Клинические проявления
Симптомы плеврального выпота не всегда проявляются довольно ярко и выражено. Нередко признаки патологии определяются при проведении диагностического обследования. Среди первых признаков нужно выделить такие, как:
- одышка;
- боль в грудине;
- обнаружение характерных звуков при простукивании;
- шумы во время дыхания;
- сухой кашель.

Очень важно также определить признаки туберкулеза легких на ранних стадиях, так как это заболевание часто приводит к накоплению чрезмерного количества жидкости. Первым симптомом считается появление болезненных проявлений.
Проведение диагностики
Основным принципом диагностики выпота в плевральной полости является определение типа накапливаемого вещества. Это становится основным критерием выбора метода лечения. Изначально пациента осматривает доктор, а затем назначает ряд лабораторных исследований. Это анализ крови, мокроты и мочи.
Исследование мокроты позволяет определить наличие болезнетворных микроорганизмов в плевре и подобрать наиболее результативную методику терапии. Более информативными считаются инструментальные методики. Среди них нужно выделить такие, как:
- рентгенография грудной клетки;
- спирография;
- КТ и МРТ.
При помощи рентгенографии можно определить локализацию поражения и уровень жидкости в плевре. МРТ и КТ дают возможность получить более точную картину протекания патологии, а также являются обязательной процедурой при проведении операции. Спирография выполняется с целью обследования бронхов, позволяющую определить особенность патологии и степень ее распространения. Существенную роль в диагностике отводится гистологическому и цитологическому исследованию. Они позволяют:
- дифференцировать злокачественность патологии;
- определить клеточный состав жидкости;
- выявить форму и очаг раковой опухоли;
- обнаружить метастазы.
Проведение гистологии и цитологии дает наиболее полную характеристику патологии, подтвердить или опровергнуть наличие онкологии.
Особенности лечения
Важно не только знать, что такое плеврит, чем именно характеризуется подобное нарушение и как проводится лечение. Терапия во многом зависит от причины возникновения патологии. При протекании туберкулеза требуется применение противомикробных средств, а при опухоли – облучение или химиотерапия.
Если у человека сухой плеврит, то облегчить симптоматику можно путем бинтования грудной клетки эластичным бинтом. На больную сторону можно прикладывать небольшую подушечку, чтобы обездвижить раздраженные листки плевры.
При наличии выпота в плевральной полости, особенно при большом количестве, его удаляют путем плевральной пункции. При взятии жидкости на анализ всю процедуру проводят очень медленно, чтобы не спровоцировать резкого снижения давления.
Медикаментозное лечение
При наличии выпота в левой плевральной полости требуется медикаментозное лечение. Это самый результативный способ терапевтического воздействия, применяемый для купирования болезненных проявлений и стабилизации состояния пациента. Для проведения терапии назначают антибактериальные средства, анальгетики.

Дренаж плевральной полости
При лечении хронического выпота с частыми рецидивами применяется дренаж плевральной полости. Если скопление жидкости незначительное, то требуется 1-2 аспирации ежедневно. При наличии большого количества гнойного выпота или его значительного сгущения применяется трубчатый сифонный дренаж.
После резекции ребра пациенту показано открытое дренирование на несколько месяцев для удаления накопленного экссудата. Дренаж – один из самых лучших способов лечения. Устойчивый дренаж обеспечивает полноценное систематическое выведение жидкости при постоянном ее накапливании.
Проведение операции
Если своевременно распознать признаки туберкулеза легких на ранних стадиях, то можно проводить лечение только медикаментозным путем. В случае возникновения осложнений или при отсутствии положительной динамики может потребоваться проведение операции.
В ходе вмешательства накопившаяся жидкость откачивается из плеврального пространства. Этот метод считается самым результативным.
Возможные осложнения
Осложнения, развивающиеся на фоне протекания плеврального выпота, отличаются разнообразием. Их проявление во многом зависит от протекания основной болезни.
Если выпот в плевральной полости начал накапливаться по причине воспаления легких или туберкулеза, то могут возникать осложнения в виде недостаточности дыхательной функции или возникновения эмфиземы легких. При нарушении сердечной деятельности может быть нестабильность сердечного ритма и тахикардия. Чрезмерное скопление выпота и осложнения могут привести к смерти больного.
Проведение профилактики
Чтобы предотвратить образование выпота, важно проводить профилактику. Она выражается в:
- своевременном лечении воспаления легких, инфекционных заболеваний органов дыхания, а также патологий сердца;
- сбалансированном питании;
- отказе от табакокурения и потребления спиртных напитков;
- полноценном сне.

Это позволит предотвратить развитие серьезных болезней, а при надобности обеспечит быстрое восстановление.
Читайте также:


