После скарлатины может облазить кожа на ногах
Скарлатина – это инфекционное заболевание, которое вызывается стрептококком. Больной заражается инфекцией воздушно-капельным путем и контактным. Чаще всего болеют дети от 2-х до 10 лет, но может заболеть и взрослый, иногда после скарлатины облазит кожа в местах появления сыпи. У детей инфекция часто протекает легче. Различают несколько форм болезни: легкую степень, средней тяжести и тяжелую (септическую, некротическую). В тяжелых случаях ребенка врач обязан госпитализировать в стационар.

- Температуру и слабость;
- Ярко красное гиперемированное горло;
- Воспаленные миндалины с налетом и гноем в тяжелых случаях;
- Язык сначала обложен налетом, потом приобретает малиновый оттенок, сосочки сильно выражены;
- Сыпь появляется на 3-4 день, локализуется на лице и груди, спине, сгибателях рук и ног. После 7-21 дня шелушится, с рук и стоп слазит пластами.
Карантин соблюдают 21 день, поэтому, что бы ни говорили, необходимо выдержать его дома полностью. Ребенок ослаблен и может не только сам стать источником инфекции, но и подхватить другое заболевание или получить осложнение.
Нетипичные случаи
Скарлатина часто может протекать нетипично. Некоторые случаи не дают температуры, а иногда у детей есть сыпь, но не облазит кожа или сыпи нет вообще. Врачи советуют родителям не опираться на симптомы заболевания, так как оно может принимать различные формы и проходить скрыто. Главным показателем в диагнозе становится мазок на стрептококк и анализы крови, которые ясно дают понять, есть заболевание или его нет.
Почему важно соблюдать режим
Горло может при скарлатине быть красным, но кожа не облазить и руки могут вообще остаться чистыми. Не надо думать, что это ангина, и можно обойтись без антибиотиков и постельного режима. Врачи часто путают заболевание с орви и не выписывают антибиотики, предлагая дождаться симптома, что будет облазить кожа. В этом случае мазок можно сдать самостоятельно в СЭС и при положительном ответе сразу обратиться за назначением лекарства к врачу.
- Лекарство быстро купирует симптомы: снижает температуру, уменьшает боль в горле, уменьшает заразность человека;
- Антибиотики помогают избежать осложнений: отита, синусита, лимфаденит, пневмонию, они являются ранними и могут начаться в любой момент вместе со скарлатиной;
- Средство даст возможность предохранить ребенка от поздних осложнений, таких как: артрит, миокардит, ревматизм и другие.
Скарлатина опасна именно осложнениями, и не всегда ребенок получает иммунитет. Многие формы проходят в смазанной форме и могут повториться через некоторое время в более тяжелом варианте.

С какими заболеваниями путают скарлатину
Врачи могут не поставить диагноз скарлатина, если не видят симптомов или предпочитают не портить статистику, бывает и такое. Поэтому необходимо знать, что скарлатина похожа на корь и краснуху, орви, аллергический дерматит и другие заболевания, которые сопровождаются сыпью, температурой, красным горлом и интоксикацией.
Анализы
Обязательно сдается мазок из зева на стрептококк, анализы крови и мочи. После прохождения курса антибиотиков необходимо повторить все данные анализы, чтобы подтвердить, что ребенок здоров, иначе не дадут справку в садик или школу. Через месяц можно провести ЭКГ сердца, чтобы узнать, нет ли осложнения на сердце.

Лечение
При скарлатине назначают пенициллиновые антибиотики, их дети лучше всего переносят. Могут применять: Амоксициллин, Бицилин, Аугментин и другие. Если на данные лекарства ребенок дает аллергию, то могут применять Цефазолин или Азитромицин. Самостоятельно выбирать антибиотики нельзя, нужно знать дозировку и противопоказания по возрасту. Часто врачи назначают антибиотик Суммамед. Курс его приема составляет всего 3 дня.
Кроме антибиотиков, которые нужно пропить полный курс необходимо поднять иммунитет, который сильно падает во время болезни, кроме этого его дополнительно снижают антибиотики. Можно принимать Иммунал, капля на год жизни.
Что еще могут назначить:
- При тяжелом состоянии, интоксикации назначают не только жаропонижающие препараты, такие как Парацетамол и Ибупрофен, но и антигистаминные лекарства: Диазолин, Супрастин, Тавегил.
- Полезно пропить курс витаминов группы В и С. Обязательно надо обрабатывать горло Каметоном, Ингалиптом и другими средствами, которые рекомендует врач.

Никакого особенного лечения это не требует, кожа постепенно сама отшелушится, но необходимо контролировать, чтобы не образовывались ранки.
Не трогаем сыпь
Сыпь ничем обрабатывать и мазать не надо, она пройдет сама. Первые дни лучше ребенка не купать, проводить только умывание и подмывание, обрабатывать влажными салфетками при высокой температуре. Потом купать можно, главное сыпь не тереть мочалками, полотенцем. Если кожа облазит специально снимать ее не надо, так как может присоединиться дополнительная инфекция.
Заболевание может пройти в достаточно легкой форме, если соблюдать все правила по уходу за малышом и назначения врача.
Скарлатина по праву считается детским заболеванием. По статистике свыше 90% пациентов, получивших данный диагноз, являются детьми младше 12 лет. Намного реже заболевание встречается у подростков до 16 лет. И совсем в исключительных случаях — у взрослых людей. Другая статистика указывает, что детская смертность от скарлатины в начале 20 века составляла порядка 30%. Сегодня это единичные случаи, отмечающиеся, как правило, в крайне неблагополучных регионах с серьёзными проблемами организации фармацевтики и медицины. При скарлатине почти всегда развивается какая-либо форма ангины. Но чем данные патологии отличаются друг от друга? И чем можно объяснить приведённую статистику? Об этом подробней будет рассказано в данной статье.
Ключевые моменты скарлатины
Возбудителем скарлатины является группа бактерий. Это бета гемолитические стрептококки группы А (БГСА). БГСА — один из самых распространённых возбудителей бактериальной ангины у всех возрастов. На него приходится примерно 85% всех бактериальных тонзиллитов.
Но когда БГСА попадает в организм человека впервые, происходит особенно бурная интоксикация и иммунологическая реакция. Организм в первый раз сталкивается с антигенной структурой БГСА и основным токсином, который бактерия вырабатывает (эритротоксин). Это приводит к возникновению особой, специфической картины заболевания, получившей название скарлатины. Дело в том, что из-за распространённости БГСА первое столкновение с ним у подавляющего большинства людей происходит в детстве. Так скарлатина и получилась детской инфекционной патологией.
У детей воспаление нёбных миндалин (ангина, тонзиллит) является частью скарлатинозной симптоматики. У взрослых БГСА, если сформировал инфекционный очаг в гландах, то вызывает ангину в качестве самостоятельного заболевания. Хотя симптоматика ангины имеет много общего с признаками скарлатины. После первичной атаки, обычно, наступает стойкое выздоровление благодаря синтезу антител на эритротоксин.
До создания первых антибиотиков (пенициллиновый ряд) БГСА был достаточно серьёзным испытанием даже для взрослого организма. Естественно, что детский, не до конца сформировавшийся иммунитет воспринимал данного возбудителя ещё хуже. Отсюда и летальные исходы, особенно в самом юном возрасте (до 3-х лет).
При скарлатине патоген стремится к генерализованной инфекции интенсивнее, чем при обычной ангине, когда миндалины служат резервуаром для возбудителя.
Течение скарлатины оценивается по 3 факторам:
Аутоиммунные реакции считаются серьёзным осложнением скарлатины.
Вещества БГСА, опасные для организма
Подробнее о токсинах БГСА:
- Эритрогенный токсин. Основной токсин бактерии. Именно он ответствен за высокую температуру при скарлатине (по типу лихорадки), угнетение функционирования Т-лимфоцитов и потенциальный запуск аутоиммунных реакций.
- Стрептолизин S. Производит цитотоксический эффект на кардиомиоциты, блокирует митохондриальную активность. Данный стрептолизин вступает в химическое взаимодействие с фосфолипидами клеточных мембран, увеличивая их проницаемость (это нарушает ионный баланс и делает клетку более уязвимой).
- Стрептолизин О. Блокирует работу митохондрий в кардиомиоцитах, что приводит к резкому снижению сократительной способности миокарда.
- Стрептококковая гиалуронидаза. Возрастает проницаемость сосудистой стенки, что способствует усилению отёка и облегчает распространение бактерии через ткани.
- Протеиназа. Разрушает белки соединительной ткани, это ещё один фактор развития ревматизма.
- Стрептокиназа. Расщепляет фибрин, что может обусловить склонность к кровотечениям.
Помимо этого бактерия находится в капсуле, чьи белковые и полисахаридные соединения также дают ряд отрицательных эффектов:
- М-протеин — тормозит активность профессиональных фагоцитов (моноциты, макрофаги, нейтрофилы, тучные клетки) через блокировку их АТФазы, что делает невозможным использование для работы фагоцита энергии АТФ.
- Пептидогликан оказывает пирогенное действие и способствует гранулематозному воспалению любой локализации (в очаге присутствует гранулёма — скопление слившихся в гигантские клетки макрофагов).
- Липотейхоевая кислота как химическое вещество довольно токсична, но главное — под её воздействием клетки соединительной ткани (фибробласты) начинают синтезировать атипичные белки, т.е. это ещё один фактор развития ревматических нарушений.
- Полисахариды — основной фактор развития аутоиммунных нарушений, особенно в плане хронического воспаления тканей сердца, ведь бактериальные полисахариды могут мимикрировать под гликопротеины сердечных клапанов.
Однако, несмотря на все перечисленные пункты, скарлатина успешно завершается полным выздоровлением с длительным стойким иммунитетом. БГСА потерял свою смертельную опасность с появлением антибиотиков и развитием медицины.
Симптоматика и схема протекания болезни
Инкубационный период заболевания теоретически может доходить до 2 недель. Особенно это касается ситуации, если патоген попал в индивидуально глубокие крипты лакун миндалин. Бактерии вообще нужно время, чтобы сформировать очаг. Но на практике инкубационный период при скарлатине составляет почти всегда не более 2 суток.
Активная фаза болезни начинается всегда с общего недомогания и повышения температуры. Причём повышение может быть разным. В большинстве случаев неожиданно поднимается температура до субфебрильных и фебрильных значений (37,5 — 38,5). Реже скарлатина имеет бурное начало с резким ухудшением состояния пациента и температурой 39 и выше. Главный узнаваемый симптом при скарлатине — это характерная сыпь, появляющаяся буквально через сутки (максимум 2 суток) после старта активной фазы. Иногда кожные изменения возникают практически сразу.
Характерна локализация сыпи. Сгущения отмечаются в коленно-локтевых сгибах, в паховой области и на груди. Но главное — это скарлатинозное лицо, когда на щеках выступает яркий, нездоровый румянец, а носогубный треугольник остаётся бледным. Сыпь может возникать только в указанных зонах, а может и поразить практически всю кожу на теле.

Третий диагностический критерий — шелушение кожи на ступнях и особенно ладонях. На фото представлено характерное для скарлатины шелушение на ступнях. 
Ещё один диагностический признак скарлатины показывает тест: при надавливании на кожу в абдоминальной зоне на 10-15 секунд останется белый след. Несмотря на узнаваемую клиническую картину, дифференциальная диагностика всё же нужна. Иногда скарлатину можно спутать с потницей или крапивницей, возникшей у ребёнка на фоне ОРВИ. Также схожая сыпь бывает при краснухе, возбудителем которой является Rubella virus. Терапевт, педиатр или инфекционист, обычно, сразу же правильно идентифицируют ту или иную сыпь.
Особую внимательность нужно соблюдать при исключении инфекционных патологий, вызываемых грамотрицательными бактериями иерсиниями (иерсиниоз и псевдотуберкулёз). Они могут давать очень похожую симптоматику. Здесь необходим анализ крови на антитела к данным патогенам. Кроме того, иерсинии провоцируют тянущие боли в суставах, чего не наблюдается при БГСА.
Лечение и период контагиозности (заразности)
Основное лечение, направленное против БГСА, это антибиотики. Обычно, применяют средства пенициллинового ряда (Ампициллин, Амоксиклав, Мезлоциллин). Иногда прибегают к макролидам (Кларитромицин, Азитромицин, Рокситромицин). В остальном лечение симптоматическое: НПВС, полоскания и ингаляции горла (особенно важно при развитии ангины на фоне скарлатины), витаминотерапия, горячее питьё. При грамотной антибактериальной терапии пациент уже через 10 дней перестаёт представлять инфекционную опасность для окружающих. Однако реже заразным пациент остаётся до момента полного выздоровления (через 2-3 недели от начала активной фазы).
Видео
На видео представлен краткий ликбез о скарлатине.
Прогноз
В настоящее время прогноз при скарлатине полностью положительный. Какой-то особенный риск может возникнуть только для детей с серьёзной патологией иммунитета, но подобное происходит крайне редко. Даже при недостаточном лечении, но нормальном иммунитете, скарлатина, конечно, пройдёт. Однако грамотный приём антибиотиков ускорит выздоровление, а главное убережёт от неприятных осложнений, которые способен давать БГСА.
Поэтому каждый родитель должен знать ее признаки назубок.
Болезнь приходит внезапно
Скарлатина относится к разряду острых инфекций, вызываемых бета-гемолитическим токсигенным стрептококком. Инкубационный период скарлатины у детей от 1 до 10 дней. Этот промежуток времени необходим для накопления возбудителя инфекции, протекает скрыто на фоне полного благополучия. Симптомы скарлатины появляются внезапно, нарастают быстро и требуют срочных действий, промедление чревато осложнениями, представляющими угрозу для жизни ребенка, поэтому, каждый родитель должен знать, о том, как выглядит скарлатина.
Основными признаками инфекции является скарлатинозная сыпь — мелкоточечные элементы на общем гиперемированном фоне, отчетливо заметные после нажатия на кожу. Сыпь при скарлатине появляется на 1-3 сутки от начала заболевания, располагается преимущественно по бокам туловища, на тыльной поверхности рук, в паховых областях, на внутренней поверхности бедер, на лице, за исключением области носогубного треугольника, которая остается бледной, свободной от сыпи. При скарлатине высыпания держатся 3-7 дней, затем кожа начинает шелушиться и очищаться.
Скарлатинозная ангина
Скарлатинозная ангина развивается по окончании инкубационного периода скарлатины. У детей она может быть катаральной, когда миндалины, дужки и мягкое небо отекают, становятся рыхлыми и ярко красными или фолликулярно-лакунарной с появлением гнойного, фибринозного или некротического налета.
Скарлатинозный язык — симптом инфекции, проявляется на 2-4 день. Язык больного приобретает ярко-красную окраску, выраженная зернистость и опухшие вкусовые сосочки придают ему сходство с ягодой малины.
Специфическое шелушение кожи при скарлатине начинается на 14 день от начала заболевания. Характерным признаком является крупно-пластинчатое шелушение подошвенной поверхности стоп и ладоней. На туловище, шее, лице — шелушение отрубевидное.
Пылающий зев
Итак, начало скарлатины острое, характеризуется повышением температуры тела, недомоганием, слабостью, головной болью, сердцебиением, неприятными ощущениями в животе, иногда рвотой. Ребенок становится вялым, апатичным или наоборот, возбужденным и подвижным.
Развитие ангины знаменуется болью в горле, отказом от еды. Зев малыша выглядит "пылающим", ярко-красным, отечным, причем гиперемия выражена сильнее, чем при ангине. Признаком скарлатинозной ангины является наличие четкой линии перехода слизистой мягкого в твердое небо. Ангина сопровождается увеличением подчелюстных и переднешейных лимфатических узлов.
Язык больного ребенка вначале обложен серовато-белым налетом, но к 4-5 дню очищается и становится малиновым с мелкими ярко-красными точками — воспаленными вкусовыми сосочками. В тяжелых случаях малиновую окраску приобретают губы малыша. Признаки ангины начинают регрессировать, на фоне общей интоксикации сохраняются тахикардия и умеренное повышение артериального давления.
Сыпь при скарлатине появляется на 1-3 сутки. Мелкие точечные элементы располагаются на фоне покрасневшей кожи, в местах трения, в подмышечных и паховых областях, на шее и локтевых сгибах, могут сливаться, образуя характерные темно-красные полосы.
Лицо ребенка усыпано красной сыпью в области щек, лба и подбородка, носогубный треугольник бледный, на его фоне выделяются ярко-красные опухшие губы. При надавливании на сыпь ладонью она бледнеет, но вскоре появляется вновь. В некоторых случаях наряду с типичными для скарлатины элементами сыпи появляются бугорки и пузырьки, иногда сыпь вовсе отсутствует.
Ребенок заразен три недели
Самочувствие ребенка улучшается на 4-5 сутки: температура снижается, сыпь бледнеет и исчезает к концу недели, кожа начинает шелушиться, выраженность шелушения и его длительность прямо пропорциональна интенсивности высыпаний.
При отсутствии осложнений выздоровление наступает на 7-10 день от начала заболевания. В течение 12 дней ребенок не должен посещать детский сад или школу во избежание контактов с детьми. До 21 дня от момента появления первых симптомов он остается заразным для окружающих.
Александра Григорьева
Никогда не занимайтесь самолечением, при заболевании обязательно обратитесь к врачу
____________________
Нашли ошибку или опечатку в тексте выше? Выделите слово или фразу с ошибкой и нажмите Shift + Enter или сюда.
Скарлатина – это острая инфекция стрептококкового происхождения, относящаяся к разряду детских.
Скарлатина появляется комплексом типичных проявлений, формированием осложнений и последующим стойким иммунитетом.
Причины
Основной причиной скарлатины является особый вид стрептококка – бета-гемолитический (группа А). Это патогенный микроб, обитающий в носоглотке или на коже взрослых людей, он может вызывать гнойные процессы – ангины, рожистое воспаление, а у детей при первичном инфицировании дает развитие скарлатины.
Чаще всего болеют дети от одного года до 10 лет, особенно часто это бывает в осенне-зимний период при снижении общего иммунитета. Передается инфекция:
- воздушно-капельным (кашель, чихание, крик)
- контактным (грязные руки, общие игрушки),
- пищевым путем (микробы в молоке, пище, соках).
Заразность стрептококка высока, и во время эпидемий в организованных коллективах заболевает до 90% детей.
Малыши до года редко болеют скарлатиной благодаря наличию материнских антител, постепенно исчезающих ближе к году. Больные дети заразны с первого до 21 дня болезни.
Стрептококк группы а в зависимости от возраста и локализации, может вызывать:
при первичном инфицировании у детей скарлатину,
при повторном инфицировании у детей и взрослых ангину,
при инфицировании кожи – раневую инфекцию и рожистое воспаление.
Симптомы скарлатины
Период инкубации скарлатины длится от 5 до 7 дней, и поэтому детей, контактировавших с больным и ранее не болевших, изолируют на неделю на карантин.
Период продромальных явлений (предболезненных симптомов) может длиться до трех дней и проявляется капризами, вялостью, недомоганием.
Сам разгар скарлатины проявляется остро с повышения температуры до 38-40 градусов, появления головных болей, озноба, недомогания, отказа от еды. Могут быть тошнота и рвота.
Через 10-12 часов на коже тела начинает проступать характерная сыпь – она имеет вид ярких розовых точек и пятен на покрасневшей коже. Более всего сыпь выражена
- в области лица,
- на боковых поверхностях тела,
- в области складок кожи в паху,
- подмышками и между ягодицами.
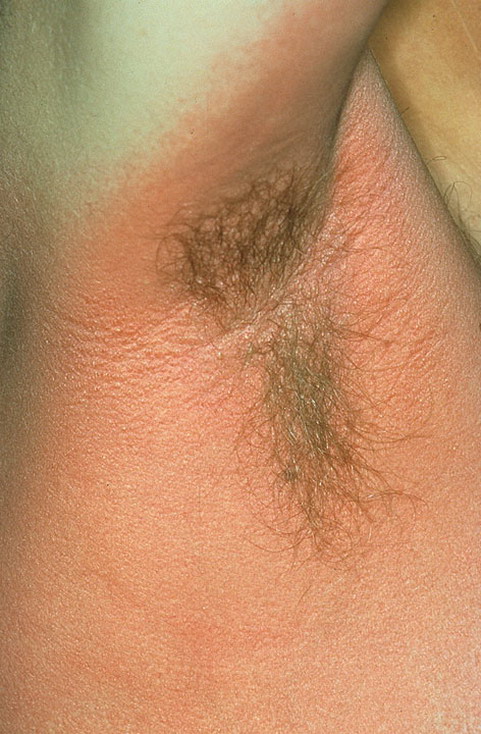
Фото: сайт кафедры дерматовенерологии Томского военно-медицинского института
Одним из типичных признаков скарлатины является наличие резкого контраста между бледной непораженной кожей и ярко красными участками, а на лице носогубный треугольник, свободный от сыпи, выделяется на фоне пылающих ярких щек. Глаза обычно блестят из-за лихорадки, а само лицо несколько отечно.
Одним из постоянных симптомов скарлатины является развитие ангины с поражением мягкого неба, резким увеличением миндалин, на поверхности которых и внутри лакун формируется налет белого или желтого цвета.
Резко на ангину реагируют лимфоузлы – подчелюстные, верхнешейные и заушные, они увеличиваются и становятся болезненными при прощупывании.
При скарлатине сыпь начинает сходить через 3-5 дней, после ее исчезновения не остается пигментации. Через 1-2 недели на коже обнаруживается шелушение. Сначала облезают кожа шеи и складок, а затем и все поверхности. Особенно типичным является шелушение кожи на стопах и ладонях, которое начинается от ногтей, распространяясь по пальцам на ладони и выше. На ладонях и подошвах кожа может облазить тонкими пластами.
При тяжелом течении скарлатины могут быть поражения нервной системы с угнетением или возбуждением, бредом и нарушениями сознания, могут быть поражения сердца.
За счет своевременного применения антибиотиков сегодня редко бывают тяжелые формы болезни. Но к скарлатине могут присоединяться инфекционно-аллергические поражения почек, сердца или суставов со второй недели болезни. Такое обычно бывает у детей школьного возраста.

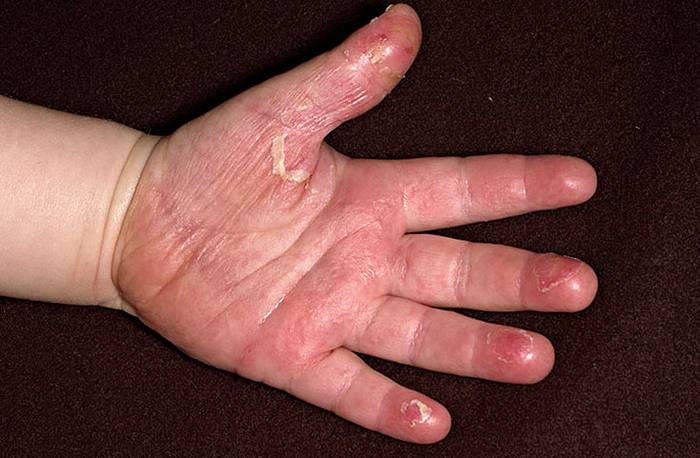
Фото: сайт кафедры дерматовенерологии Томского военно-медицинского института
Диагностика
Основа диагностики – клиническая картина заболевания с указанием на контакт с ребенком, больным скарлатиной, или со взрослым, больным ангиной. Подтверждение диагноза осуществляется при лабораторном высеве стрептококка при заборе мазка из горла.
Дифференцировать скарлатину необходимо от кори, ангины, розеолы и других детских инфекций с сыпью на коже.
Лечение скарлатины
Скарлатину лечат врачи-педиатры или инфекционисты в домашних условиях или при тяжелом состоянии в стационаре. Ребенка изолируют от других детей, контактных с больным ребенком изолируют на карантин на неделю.
Ребенку, заразившемуся скарлатиной необходимы отдельная посуда, постель и средства гигиены. Постельный режим приписывается на все время приема антибиотиков. Необходима щадящая диета – теплая, протертая не раздражающая пища, питье только теплое, горячее нельзя. Необходимо много пить для снижения интоксикации.
Основными антибиотиками для лечения скарлатины являются пенициллины, в домашних условиях применяют суспензии или таблетки.
При аллергии к пенициллинам применяют эритромицин.
Для уменьшения аллергизации под действием стрептококка применяют антигистаминные препараты (супрастин, тавегил), необходим прием препаратов кальция, витамины – особенно аскорбиновая кислота.
Ангину при скарлатине лечат применением растворов для полоскания, обрабатывают спреями – биопарокс, мирамистин, гесксорал, тантум-верде. Применяют лекарственные травы – отвар ромашки, настойку календулы или шалфея.
Осложнения и прогноз
К основным осложнениям относят развитие инфекционно-аллергических поражений почек (гломерулонефрит), сердца или суставов. С введением в практику антибиотиков осложнения редки.
В среднем выздоровление наступает за 2 недели, прогноз благоприятный.
Важно! Все материалы носят справочный характер и ни в коей мере не являются альтернативой очной консультации специалиста.
Этот сайт использует cookie-файлы для идентификации посетителей сайта: Google analytics, Yandex metrika, Google Adsense. Если для вас это неприемлемо, пожалуйста, откройте эту страницу в анонимном режиме.
Когда облазит кожа на пальцах ног у ребенка, нужно выяснить причину, чтобы сразу приступить к лечению. Не всегда подобные проблемы связаны с опасными заболеваниями. Однако исключить их необходимо обязательно, сделать это поможет врач.
Почему может облазить кожа на ногах
Существует несколько факторов, провоцирующих то, что у ребенка на ступнях и пальцах ног облазит кожа. Чтобы не допустить осложнений, необходимо сразу обратиться к дерматологу и педиатру.
На коже ног может поселиться грибок, если ребенок бывает, например, в бассейне. При посещении общественных мест нельзя забывать о правилах гигиены, не стоит пользоваться чужой обувью, полотенцами.
С собой лучше всегда иметь шлепанцы или сланцы. Грибковое заболевание сопровождается зудом, поэтому не заметить его развитие будет сложно. Если ребенок не моет руки, то грибки распространятся по всему телу, область повреждений увеличится.
У детей иногда диагностируется заболевание Кавасаки, при котором поражение распространяется на кровеносные сосуды. Кожа на ногах, в частности, стопах, опухает, грубеет, затем может шелушиться и облазить.
Синдрому сопутствуют симптомы:
- Лимфоузлы на шее увеличиваются;
- Повышается температура;
- Глаза краснеют и слезятся;
- По телу распространяется сыпь.
При своевременном лечении и выполнении всех рекомендаций врача болезнь проходит бесследно. В крайне редких случаях возникает сердечная недостаточность.
Хлорированная вода сушит кожу, значит, способна привести к образованию микротрещин, облезанию. Если ребенок ходит в бассейн, нужно соблюдать правила:
- Отправлять его в душ перед занятием. Влажная кожа лучше противостоит атаке хлора. При этом вода не должна быть горячей, чтобы поры не раскрывались;
- После проведенного в бассейне времени обязательно сполоснуть малыша.
Обувь ребенка должны быть удобной и подходящей ему по размеру. Если она будет натирать, то в травмированном месте появится ранка, что грозит присоединением грибковой или бактериальной инфекции. При этом кожа может покраснеть, облазить. На ней появятся язвочки, доставляющие большой дискомфорт.

Сухой воздух в помещении часто приводит к тому, что кожа на пальцах ног у ребенка начинает слезать. Дети болезненно реагируют на некомфортные условия дома. Необходимо поддерживать влажность в районе 50-70 процентов и температуру не выше 22 градусов. Каждый вечер кроха должен принимать ванну или хотя бы душ. После этого желательно пользоваться увлажняющими средствами, особенно, если кожа склонна к сухости.
Отрицательно сказывается на состоянии кожи ног резкий перепад температур, что особенно характерно для зимнего времени года. Ребенка всегда нужно одевать по погоде, дома после прогулки ощупывать его шею сзади и щиколотки, чтобы понять, замерз он, или ему было жарко. Это поможет в следующий раз правильно подготовиться к выходу на улицу. Холодные ступни – это не признак того, что малыш мерзнет. Ноги потеют быстро, влага с их поверхности испаряется моментально, поэтому при ощупывании они редко бывают теплыми.
К сведению. Летом ребенку может быть жарко на палящем солнце. Чрезмерное воздействие ультрафиолета вызывает шелушение кожи.
Во время нервного перенапряжения увеличивается производство гормонов адреналина и кортизола. В результате уменьшается поступление крови к конечностям, и сокращается количество коллагена, отвечающего за прочность и эластичность кожного покрова. В результате слезает кожа на ступнях у ребенка, перед этим она начинает шелушиться.
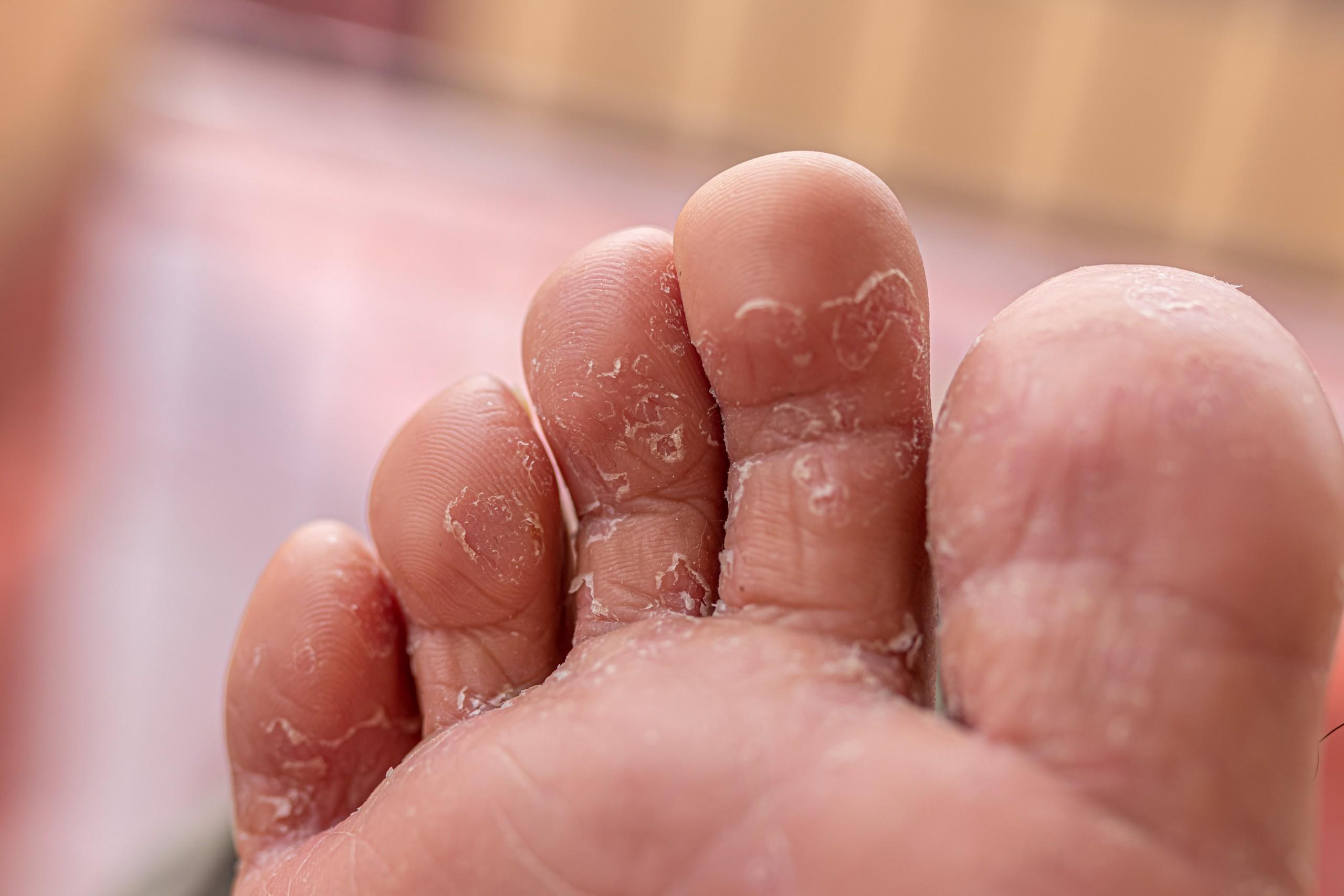
Длительное применение некоторых лекарств, уничтожающих полезную микрофлору кишечника, также может привести к проблемам со здоровьем. Нарушается пищеварение, в частности, расстраивается стул, страдает кожа. Она так и продолжит облазить на пальчиках малыша, пока полезные бактерии будут оставаться в меньшинстве.
Обратите внимание! Кожа может шелушиться и отслаиваться на стадии выздоровления от скарлатины. Это распространенная среди детей инфекция, которую на начальном этапе часто путают с герпесной ангиной.
Методы диагностики
Поставить верный диагноз сможет дерматолог после осмотра ребенка. Чтобы исключить грибковое заболевание, необходимо провести анализ на основании соскоба с кожи, который занимает считанные минуты. Иногда повреждение кожи на ногах – результат глистной инвазии. Врач может посоветовать сдать кровь, чтобы проверить, нет ли в организме крохи лямблий или остриц.
Нужно помочь доктору понять, почему у ребенка проблемы с кожей. Для этого необходимо сообщить о последних событиях в жизни малыша:
- Если у крохи поднималась температура, можно предположить инфекционное заболевание;
- Расширение рациона ребенка, смена стирального порошка или средства по уходу за кожей говорят об аллергической реакции. Определить провоцирующий фактор поможет анализ крови. Часто используют аллергопробы, но их не рекомендуют проводить грудным детям.
Когда нужно обратиться к врачу
Нельзя откладывать визит к врачу, если у ребенка на ногах облезает кожа, и при этом проявляются симптомы:
- Кожа слезает не только на ногах, но и на руках, на теле появляется сыпь;
- Страдает самочувствие ребенка, меняется поведение;
- Начинаются тошнота, рвота, понос, и наблюдаются другие признаки расстройства пищеварения;
- Малыш испытывает зуд, расчесывает поврежденные участки;
- Высокая температура.

Температура у ребенка
Чем быстрее начать лечение, тем раньше исчезнут неприятные проявления. Применять медикаменты нужно только под контролем врача.
Уход за ногами
Шелушащаяся кожа на ногах требует увлажнения. Кроме кремов и масел, используют:
- Ванночки на основе аптечной ромашки. Вода при этом должна быть теплой, а процедура продолжаться около 15-20 минут;
- Отвары, приготовленные на основе овсяных хлопьев. Их запаривают, немного настаивают, после процеживания и остывания прикладывают к облезшим местам.
Любые способы лечения должны согласовываться с врачом. Увлажняющие средства можно использовать, только если на пальцах и ступнях крохи нет мокнущих язв.
Обратите внимание! Нельзя тереть пальцы, после ванны их нужно аккуратно промокнуть мягким полотенцем.
Во время лечения важно обогатить рацион ребенка овощами и фруктами. Зачастую кожа облазит из-за нехватки витаминов А и Е. При этом шелушение наблюдается на ладонях крохи.
Возможные осложнения
Не стоит заниматься самолечением и полагаться на народные методы, если у малыша грибок или инфекция. Нельзя медлить, если состояние ребенка ухудшается, он постоянно травмирует поврежденную кожу, расчесывает язвочки. Неправильное лечение может привести к псориазу, экземе. Есть риск, что заболевания приобретут хронический характер и будут преследовать карапуза на протяжении жизни.
К сведению. Если не следить за кожей, малыша могут беспокоить боли, сухие участки начнут кровоточить, особенно, если появятся трещины.
Профилактика
Чтобы избежать сухости кожи и исключить ее шелушение, нужно придерживаться рекомендаций:
- Ежедневно проводить гигиенические процедуры;
- Научить малыша не пользоваться личными вещами других детей, обувью, полотенцами;
- Покупать обувь по размеру и изготовленную из натуральных дышащих материалов. То же касается носков и колготок;
- При посещении бассейна после занятий мыть ноги, использовать собственную резиновую обувь;
- Обеспечить ребенка полноценным питанием, включающим овощи, фрукты, кисломолочные продукты. Последние рекомендуют вводить в рацион в возрасте 10-11 месяцев. Зимой и весной позаботиться, чтобы малыш получал больше витаминов А и Е. Они содержатся в яблоках, моркови, перце, кураге, хурме. В меню также нужно включать растительное масло;
- Для ухода за кожей, при стирке вещей использовать только средства, разработанные специально для детей;
- После ванны и душа применять увлажняющие кремы;
- Давать малышу воду, особенно в жаркое время года. Ребенку до 12 месяцев нужно 50 миллилитров воды на килограмм веса;
Необходимо учитывать! Ребенок на гв восполняет потребности в жидкости с помощью маминого молока. Оно на 80 процентов состоит из воды. Уже после двух лет карапуз может пить до 1,5 литров в день, в частности, если он очень активен, а на улице жара.
- Не давать лекарства без назначения врача. При употреблении антибиотиков покупать препараты, нормализующие микрофлору кишечника. Лекарства и дозировку определяет врач.
Когда у ребенка на пальцах ног начинает облазить кожа, нужно понять, что делать, чтобы облегчить самочувствие малыша. Нередко подобные проблемы сопровождаются зудом, что отражается на состоянии маленького пациента. Не нужно заниматься самодиагностикой, тем более пытаться лечить кроху народными способами. Подобные действия могут нанести вред его здоровью и привести к осложнениям. Озвучить верный диагноз сможет только врач после осмотра и дополнительного обследования.
Видео
Читайте также:


