Сколько температура держится при иерсиниозе
Иерсиниоз и псевдотуберкулез продолжают оставаться одной из наиболее значимых медико-социальных проблем, в связи с их распространенностью, проблемами лабораторной диагностики и исходами.
Иерсиниоз и псевдотуберкулез продолжают оставаться одной из наиболее значимых медико-социальных проблем, в связи с их распространенностью, проблемами лабораторной диагностики и исходами. Доказана триггерная роль Yersinia enterocolitica в формировании хронической патологии кишечника, почек, щитовидной железы и коллагенозов [1–7]. По мнению некоторых исследователей это объясняется наличием перекрестно реагирующих детерминант у иерсиний и некоторых тканевых антигенов человека, в частности, белков клеток щитовидной железы, желудочно-кишечного тракта (ЖКТ), клеток соединительной ткани и тубулярного эпителия почек [4, 5, 8, 9–12]. Некоторые авторы рассматривают такие заболевания, как гломерулонефрит, тиреоидит, болезнь Грейвса–Базедова, тромбоцитопению и гемолитическую анемию, как закономерный исход иерсиниоза [7, 8, 13]. После адекватного по современным представлениям лечения затяжное и хроническое течение иерсиниозной инфекции наблюдается у 10–55% больных, у 9–25% из них формируются системные заболевания (болезнь Рейтера, Крона, Гужеро–Шегрена, хронические заболевания соединительной ткани, аутоиммунные гепатиты, эндо-, мио-, пери- и панкардиты, тромбоцитопении и др.) [14]. По данным J. A. Hoogkamp-Korstanje (1996), иерсиниоз заканчивается хронизацией в 6–35% случаев.
Нормативных документов, регламентирующих сроки и объем диспансерного наблюдения пациентов, перенесших иерсиниоз, в настоящее время нет. В практическом здравоохранении диспансерное наблюдение за реконвалесцентами осуществляется обычно в течение 1–3 месяцев после выписки из стационара [15–18]. Однако неблагоприятные исходы иерсиниозной инфекции нередко дебютируют клинически спустя некоторое время (от нескольких месяцев до нескольких лет) после острого периода болезни, причем с полиморфной симптоматикой. В большинстве случаев пациенты с формирующейся постиерсиниозной патологией обращаются за медицинской помощью не к инфекционистам, а к врачам смежных клинических дисциплин, которые зачастую расценивают клиническую картину как проявление самостоятельной нозологии, не связанной с иерсиниозом. Как показывает практика, такой подход оказывается не всегда верным. Залогом выздоровления лиц, переболевших иерсиниозом и псевдотуберкулезом, является рациональная диспансеризация [19]. Однако сроки и объем диспансерного наблюдения реконвалесцентов не индивидуализированы и, как правило, определяются врачом в ходе наблюдения.
Целью нашего исследования явилось изучение особенностей течения и отдаленных исходов генерализованной и вторично-очаговой формы иерсиниоза и псевдотуберкулеза для дальнейшей оптимизации системы диспансерного наблюдения больных.
Материалы и методы
Наблюдали 295 больных (198 мужчин и 97 женщин) в возрасте от 16 до 65 лет (49,2% в возрасте 19–25 лет и 38% в возрасте 26–45 лет), находившихся в 1995–2005 гг. под динамическим наблюдением с иерсиниозом (206 больных) и псевдотуберкулезом (89 больных). Из них 256 больных были госпитализированы в ИКБ № 2 г. Москвы и 39 наблюдались амбулаторно. Критерии включения больных: верифицированный диагноз иерсиниоза или псевдотуберкулеза; генерализованная и вторично-очаговая форма псевдотуберкулеза и иерсиниоза средней степени тяжести; возраст от 15 до 65 лет; отсутствие острой и хронической внебольничной микст-инфекции, тяжелых сопутствующих заболеваний, указаний на аутоиммунные заболевания в анамнезе больного и его кровных родственников и заболеваний, сопровождающихся иммунодефицитным состоянием (вирусные гепатиты, ВИЧ-инфекция, первичные иммунодефицитные состояния (ПИДС), вторичные иммунодефицитные состояния (ВИДС)), и алкоголизма; информированное согласие больного на длительное амбулаторное наблюдение. Большинство больных (62,4%) были госпитализированы в поздние сроки — после 6–10 дня от начала болезни. Диагноз был верифицирован у 92,5% больных бактериологическими (посев кала, крови, мочи и мазка с задней стенки глотки на диагностические среды для выявления роста и идентификации иерсиний (ФГУН ГНЦ ПМБ, п. Оболенск) и серологическими (РА и РНГА (НИИЭМ им. Пастера, СПб), ИФА (IBL, Germany) методами. У 7,5% больных ни один из использованных методов не позволил подтвердить клинический диагноз, что может объясняться сроками проведения обследования (более 3 лет от дебюта болезни). Однако типичная клиническая картина и наличие специфических антител в анамнезе позволили нам включить этих больных в разработку. Несмотря на преобладание молодого возраста, подавляющее большинство больных (69,5%) имели сочетанную хроническую патологию ЖКТ и желчевыводящих путей, ЛОР-органов, мочеполовой системы, опорно-двигательного аппарата, сердечно-сосудистой системы и щитовидной железы в стадии ремиссии.
В работе была использована клиническая классификация, предложеная Н. Д. Ющуком и Г. Н. Кареткиной в 1988 г. В соответствии с ней 184 пациента переболели генерализованной формой иерсиниоза (101 больной) и смешанной формой псевдотуберкулеза (83 больных); 111 больных — вторично-очаговой формой (ВОФ) иерсиниоза (105 больных) и псевдотуберкулеза (6 больных).
Продолжительность диспансерного наблюдения у большинства больных составила от 1 года до 5 лет, у пациентов с хроническим течением (49 больных) — до 10 лет. В течение первого года после острого периода пациентов обследовали комплексно каждые 2–3 месяца, затем 1 раз в 6 месяцев при отсутствии жалоб и отклонений в состоянии здоровья. При наличии клинико-лабораторного неблагополучия — более часто, по мере необходимости. По показаниям во время диспансерного наблюдения больные проходили обследование у ревматолога, гастроэнтеролога, эндокринолога, кардиолога, окулиста, дерматолога, гинеколога и гинеколога-эндокринолога с проведением необходимых лабораторно-инструментальных исследований.
Статистическая обработка результатов исследования проведена с помощью метода непараметрической статистики с использованием критерия Манна–Уитни и c2 для сравнения средних величин. Стадийная оценка клинических признаков в зависимости от исхода болезни проводилась с использованием регрессионного анализа с составлением уравнений регрессии. Математическая и статистическая обработка данных проводилась при помощи пакета статистических программ SPSS (9-я версия, допустимая ошибка Е = 5%).
Результаты и обсуждение
Длительное диспансерное наблюдение за переболевшими иерсиниозом и псевдотуберкулезом позволило нам разделить исходы иерсиниозной инфекции на несколько групп:
Полученные данные показывают, что большинство больных (55,2%) после перенесенной иерсиниозной инфекции выздоравливали, при этом наилучший прогноз имели больные, принадлежащие к возрастной группе 19–25 лет (табл.). В то же время у 44,7% переболевших сформировались различные по генезу патологические состояния, входившие в категорию неблагоприятных исходов заболевания и наблюдавшиеся с довольно высокой частотой в возрастной группе 26–45 лет. Среди неблагоприятных исходов ведущее значение приобретало хроническое течение инфекционного процесса — 16,6%, а формирование этого исхода отмечалось чаще в возрасте старше 25 лет. В группу риска по развитию заболеваний и состояний, имеющих аутоиммунную и аллергическую природу, наоборот, входили преимущественно пациенты моложе 26 лет. Относительно неблагоприятные исходы несколько чаще были отмечены примерно в равной степени у больных 16–18 лет и 26–45 лет, особенно с формированием новых заболеваний с преобладанием инфекционно-воспалительного компонента (64,5% от числа случаев с относительно неблагоприятным прогнозом). Что касается резидуальных явлений, то общая частота их развития была относительно небольшой и составляла 5,1% с явным преобладанием в этой группе больных старше 45 лет.
Циклическое течение иерсиниоза/псевдотуберкулеза наблюдалось у большинства больных (65,3%) с генерализованной формой и 5,4% больных с вторично-очаговой формой болезни (p
Ключевые слова: иерсиниоз, псевдотуберкулез, варианты течения, отдаленные исходы, диспансерное наблюдение.
Н. Д. Ющук, доктор медицинских наук, профессор, академик РАМН
И. В. Шестакова, кандидат медицинских наук
МГМСУ, Москва

Особенности патологии
Болеют иерсиниозом в основном детио т 2 до 14 лет. У взрослых заболевание встречается редко. Возбудителем являются Yersinia enterocolitica – бактерия, принадлежащая к семейству Enterobacteriaceae. К нему же относится Yersinia pseudotuberculosis – возбудитель псевдотуберкулеза – патологии c похожими проявлениями.

Причины иерсиниоза у детей - заражение бактерией Yersinia enterocolitica
Возбудитель иерсиниоза очень устойчив к низким температурам. Он выживает даже при -20 градусах. Иерсинии не страшны ни погреб, ни холодильник. Однако она гибнет в кипяченой воде, ее легко убивают дезинфицирующие средства. Не может бактерия выжить и в среде с очень низкой влажностью.
В России всплеск инфицирования иерсинией, как правило, приходится на холодное время года: конец осени, зима, начало весны.
Причины возникновения иерсиниоза у детей
Иерсиниозом малыши заражаются:
- когда употребляют мясные продукты (особенно свинину), которые не прошли хорошую тепловую обработку;
- болезнь передается через непастеризованное молоко, овощи - как свежие, так и хранящиеся в погребе, и неочищенную не кипяченную воду, взятую из реки или пруда, которые находятся неподалеку от хозяйств с большим количеством рогатого скота и других животных;
- ребенок может заразиться этой бактерией, если взрослый, не вымыв хорошо руки, трогал детскую соску или игрушку сразу после того, как готовил пищу, которая инфицирована патогеном.
Об опасности именно свинины говорит тот факт, что в Германии, где этот продукт употребляют в больших объемах, количество заболевших иерсиниозом в несколько раз выше, чем во многих других западноевропейских странах.
Болезнь очень заразна для животных. Ею страдают как домашние любимцы – кошки, собаки, так и сельскохозяйственные и дикие животные: свиньи, коровы, овцы, грызуны, птицы, лисицы. С их фекалиями иерсинии попадают в близлежащие водоемы. Именно поэтому опасно пить воду из источников рядом с животноводческими фермами.
Эпидемии иерсиниоза – явление редкое. Заболевание обычно носит спорадический характер, им страдают лишь отдельные дети, а не, скажем, вся группа детского сада. Напрямую от контакта человека с человеком или зараженным животным болезнь передается очень редко.

Иерсиниозом дети могут заразиться от домашних питомцев
Симптомы патологии
Обычно заболевание протекает без осложнений, ограничивается диареей, обезвоживанием и проходит за неделю, а в отдельных случаях за 2-3 недели. Лечение чаще всего не назначается – достаточно просто свести к минимуму физическую активность и побольше пить воды. При этом следует наблюдать за состоянием малыша.
Симптомы иерсиниоза схожи с другими инфекционными заболеваниями, включая ротавирус. Появляться они начинают через 4-7 дней после заражения:
- у ребенка возникают признаки обезвоживания, вызванные сильными кишечными расстройствами – поносами: очень сухая кожа и сильная сухость во рту. У малыша отсутствуют слезы, когда он плачет. Он реже писает, постоянно хочет пить. У него болит голова и может пропасть аппетит;
- у заболевшего поднимается температура – как правило, максимум до 38 градусов. В отдельных случаях она может доходить и до 39;
- он испытывает неприятные ощущения в животе: боли, спазмы;
- заразившегося ребенка тошнит;
- в его стуле заметна примесь крови;
- также у некоторых заболевших появляются неприятные ощущения в горле, симптомы, схожие с фарингитом: кашель, боль при глотании. При этом проблем с желудком может не быть вовсе, все ограничивается горлом;
- у заболевших, которым 6-14 лет, также может появляться боль справа внизу, очень напоминающая аппендицит. Это явление называют псевдоаппендицитом. Оно вызвано воспалительными процессами в лимфоузлах брыжейки. Так называется складка брюшины, которой кишечник прикреплен к стенкам брюшной полости. Туда бактерия может проникнуть через Пейеровы бляшки – небольшие лимфоузелки в стенках тонкого кишечника.
Псевдотуберкулез во многом похож на иерсиниоз, однако это заболевание в первую очередь вызывает температуру, сыпь и псевдоаппендицит. Диареей, основным проявлением иерсиниоза, патология сопровождается не всегда.
Родителям нужно внимательно следить, не появились ли у ребенка эти признаки, так как они могут привести к осложнениям. Немаловажно не перепутать иерсиниоз с ротавирусной инфекцией.

Симптомы патологии проявляются на 4-7 день от заражения
Осложнения
В редких случаях иерсиниоз вызывает осложнения:
- у детей 7-14 лет появляется узловатая эритема – сыпь в форме красных пятен или точек на руках и ногах. Она возникает через 3-20 дней после того, как проявились другие симптомы иерсиниоза. Проходит сама собой примерно через месяц;
- также примерно через 30 дней после заражения иерсинией у 7-14 летних детей может появиться боль в крупных суставах – плечевом, локтевом, тазобедренном, коленном, возникнуть реактивный полиартрит. Он вызван слишком бурной иммунной реакцией на проникновение инфекции. Заболевание проходит за 1-3 месяца.
В единичных случаях иерсиниоз приводит к тяжелому осложнению - бактериемии, то есть проникновению возбудителя инфекции из лимфоузлов в кровоток. В результате этого бактерии способны попасть в различные внутренние органы – печень, почки, селезенку, сердце и легкие. Это может привести к таким тяжелым патологиям, как воспаление легких, гломерулонефрит и миокардит – воспаление сердечной мышцы.
Бактериемия, как правило, появляется только у детей, которым еще нет трех месяцев. Также осложнение поражает ВИЧ- или онкобольных, других малышей с серьезными проблемами с иммунитетом.
Помимо бактериемии, зафиксированы единичные случаи развития тромбоза брыжейки. Это осложнение возникает лишь у детей, страдающих вышеназванными тяжелыми заболеваниями.

Диагностика иерсиниоза у детей основывается на данных осмотра, сбора анамнеза и анализов крови и кала
Особые группы риска
Заболеть иерсиниозом могут:
- дети, страдающие от патологий, которые ослабляют иммунную систему: ВИЧ, онкозаболевания, хроническое недоедание, вызванное панкреатитом, болезнью Крона и другими тяжелыми хроническими заболеваниями органов пищеварения;
- возникновению иерсиниоза также способствует химиотерапия;
- в единичных случаях заражаются также новорожденные дети, у чьих матерей была острая форма иерсиниоза.
У больных с подобными проблемами с иммунитетом кишечный иерсиниоз протекает в более тяжелой форме и чаще приводит к осложнениям.
Постановка диагноза
Иерсиниоз у детей выявляется в первую очередь с помощью:
Кроме того при наличии симптомов, схожих с фарингитом, доктор берет мазок из горла. Если же появился псевдоаппендицит, врач направляет на УЗИ, чтобы убедиться, что это не настоящий аппендицит.
Под началом заболевания подразумевается момент заражения, а не день, когда стали заметны первые симптомы, которые обычно появляются только после 4-7 дней инкубационного периода.
Лечение
Понос, вызванный иерсинией, обычно проходит сам собой через несколько дней. Ребенку в этот период следует отдыхать и пить много воды.
Лишь в отдельных особо тяжелых случаях врач после проведения диагностики выписывает антибиотики:
- цефалоспорины третьего-четвертого поколения;
- триметоприм/сульфаметоксазол;
- тетрациклины;
- аминогликозиды.
Клиническими рекомендациями предусмотрено, что принимать их нужно только тем больным, у которых кишечный иерсиниоз долго не проходит, протекает очень тяжело и вызывает серьезные осложнения. Детей до трех месяцев при этом следует обязательно госпитализировать.
В излечении от тяжелых форм иерсиниоза помогают только антибиотики. Многочисленные исследования не доказали эффективности каких-либо еще лекарств в борьбе с этой инфекцией. Другие группы медикаментов могут применяться только для устранения осложнений. Для терапии существуют четкие клинические рекомендации. К примеру, чтобы убрать реактивный полиартрит, доктор может выписать кортикостероиды и нестероидные противовоспалительные препараты.
Когда обращаться к врачу
Делать это нужно, если присутствуют несколько основных симптомов заболевания: сильная диарея, кровь в стуле, сильное обезвоживание, температура.
Профилактика
Чтобы не заболеть иерсиниозом, оградить малыша от кишечной инфекции, нужно:
- не давать детям плохо проваренные или слабо прожаренные мясные блюда, особенно свинину;
- следить, чтобы дети пили только пастеризованное или стерилизованное молоко;
- резать мясо на отдельной доске;
- тщательно промывать овощи, особенно в летне-осенний период, когда они выращиваются в открытом грунте;
- мыть руки с мылом после того, как закончили готовить мясные блюда. Хорошо чистить доски, столешницы и кухонные принадлежности, с которыми соприкасалось мясо;
- учить детей, что нужно мыть руки после того, как они дотрагивались до домашних любимцев или сельскохозяйственных животных;
- регулярно выбрасывать фекалии домашних любимцев;
- объяснять детям, что не следует пить воду из природных источников (прудов, рек) без какой-либо очистки, особенно если они находятся неподалеку от животноводческой фермы.
Если ребенка не удалось уберечь от патологии, ее лечением должны заниматься только специалисты.

Профилактика иерсиниоза у детей - чистые руки и хорошо приготовленная еда
Иерсиниоз – заболевание изнурительное, но паниковать не стоит. От него удастся быстро избавиться, если придерживаться несложных рекомендаций и в случае надобности не пренебрегать врачебной помощью, необходимой для своевременной диагностики патологии.
Иерсиниоз или кишечный иерсиниоз – инфекционное зоонозное заболевание, характеризующееся токсико-аллергическим синдромом и поражением желудочно-кишечной системы.

Возбудитель заболевания был открыт М. Колеманом и Д. Шляйфстейном в 1939 году. Названы бактерии в честь швейцарского бактериолога, открывшего возбудителя чумы, А. Иерсена. Первые больные иерсиниозом были обнаружены в Бельгии, Скандинавии, Франции в1960-1966 годах.
В настоящее время болезнь более всего распространена в скандинавских странах.
Пути заражения и классификация иерсиниоза
Кишечный иерсиниоз вызывает подвижная грамотрицательная факультативно-анаэробная палочка Yersinia enterocolitica.
Иерсинии хорошо переносят низкие температуры, при 4-6°С в холодильнике они продолжают размножаться на продуктах. Бактерии переносят процесс замораживания-оттаивания, длительное время сохраняются в почве, воде, проявляют чувствительность к солнечному свету, кипячению, высушиванию, химическим дезинфектантам.
Человек заражается иерсиниозом преимущественно от грызунов, сельскохозяйственных животных (свиней, коров, коз, телят, лошадей). Путь заражения - алиментарный, через воду и пищевые продукты. Иерсинии могут накапливаться в овощехранилищах на овощах. Заражение возможно также от больного человека, от бактерионосителя, но такой путь передачи инфекции не имеет большого эпидемиологического значения.
У человека низкая восприимчивость к иерсиниозу. Как правило, люди здоровые клиническими формами инфекции не заболевают. Чаще встречается иерсиниоз у детей, лиц с иммунодефицитом и хроническими заболеваниями, которые ослабляют защитные силы организма.
Выделяют следующие формы иерсиниоза:
- генерализованную;
- гастроинтестинальную;
- вторично-очаговую.
Генерализованная форма кишечного иерсиниоза может развиваться в виде гепатита, сепсиса, пневмонии, пиелонефрита, менингита и в смешанной форме.
Гастроинтестинальная форма: острый иерсиниозный аппендицит, термальный илеит, гастроэнтерит.
Вторично-очаговая форма: синдром Рейтера, иерсиниозный артрит, энтероколит, узловая эритема, миокардит.
Заболевание может протекать в тяжелой, среднетяжелой и легкой формах, может иметь острое циклическое, рецидивирующее и хроническое течение.
Симптомы иерсиниоза
Инкубационный период заболевания длится от одного до шести дней. Симптомы иерсиниоза представлены несколькими синдромами.
Как правило, при кишечном иерсиниозе присутствует общетоксический синдром, который проявляет себя повышением температуры до 38-40°С, ознобом, общей слабостью, головными болями, ломотой в суставах и мышцах. У больного снижается аппетит, в случае тяжелого течения заболевания отмечаются расстройства в деятельности центральной нервной системы. Лихорадка обычно сохраняется на протяжении 7-10 дней (дольше при генерализованном иерсиниозе).
Гастроинтестинальная форма иерсиниоза сопровождается помимо общей интоксикации диспепсией (диареей, тошнотой, рвотой, болью в животе).
Очень редким симптомом иерсиниоза является экзантема, которая выглядит как мелкие или крупные пятнисто-папулезные высыпания на разных участках кожи. Сыпь также может сопровождать жжение в ладонях.
Для некоторых форм иерсиниоза характерным является артропатический синдром, при котором наблюдается болезненность в кистях, стопах, коленных и локтевых суставах, их движения становятся ограниченными.
К симптомам иерсиниоза генерализованного относится гепатолиенальный синдром (увеличение селезенки и печени).
Чаще всего врачи имеют дело с гастроинтестинальной формой иерсиниоза. Инфекция протекает как другие инфекционно-токсические поражения кишечника. Основными симптомами иерсиниоза у детей и взрослых в этом случае являются проявления интоксикации и диспепсические расстройства. В некоторых случаях наблюдаются высыпания, артропатический или катаральный синдром. Сильная интоксикация может приводить к развитию гепатоспленомегалии, иногда может возникать небольшая полилимфоаденопатия (лимфатические узлы увеличиваются, но они не утрачивают подвижности и безболезненны).
Заболевание может длиться от 2-3 дней до двух недель и более.
Терминальный илеит или острый аппендицит при иерсиниозе по своему течению не отличаются от данных патологий, которые вызываются неспецифической флорой.
При генерализованной форме симптомы иерсиниоза у детей и взрослых довольно разнообразны. Интенсивно проявляется общетоксический синдром, температура достигает критических значений. В 80% случаев выражен артралгический синдром, наблюдаются катаральные явления (ринит, боль в горле, кашель), на 2-3 день может возникнуть сыпь на подошвах и ладонях. На начальных этапах могут возникать диспепсические явления, но в разгар болезни они редко сохраняются. У 50% больных отмечается боль в животе, у 25% - диарея, тошнота, рвота.
С развитием инфекции происходит увеличение селезенки и печени, заболевание может приобретать волнообразное и рецидивирующее течение.
Данные симптомы могут сопровождать и смешанную форму иерсиниоза.
Вторично-очаговая форма является следствием любой формы инфекции, развивается, как правило, спустя 2-3 недели после начала болезни или позже. Обычно происходит поражение суставов кистей и стоп. Суставы при этом отечны. Течение болезни может приобрести хронический характер, средняя продолжительность - 2-3 месяца.
Вторично-очаговая форма также может протекать и в виде энтероколита, и в виде узловатой эритемы.
Лечение иерсиниоза
Лечение иерсиниоза у детей и взрослых средней и тяжелой степени тяжести проводят в стационаре.
При любой степени тяжести пациентам назначают пролонгированную этиотропную терапию, которая включает в себя курс антибиотиков в течение всего лихорадочного периода плюс 10-12 дней после его завершения.
Лечение иерсиниоза генерализованной формы назначается комплексное, оно включает парентеральное применение различных групп антибиотиков.
По показаниям больному могут быть назначены дезинтоксикационные растворы (кристаллоидные смеси, реополиглюкин, гемодез), антигистамины, нестероидные противовоспалительные средства, а в случае необходимости – преднизолон. В некоторых случаях местно применяют гормональные противовоспалительные препараты.
В лечении иерсиниоза также могут применяться витаминотерапия, пробиотики, пищеварительные ферменты, препараты, которые повышают иммунитет (человеческий иммуноглобулин, иммуномодуляторы).
Профилактика иерсиниоза
Меры по предупреждению заражения иерсиниозом включают в себя:
- соблюдение правил личной гигиены, а особенно гигиены питания;
- санитарно-эпидемический контроль за деятельностью предприятий общественного питания, лечебно-профилактических учреждений, предприятий пищевой промышленности;
- контроль за состоянием источников питьевой воды;
- дератизация сельскохозяйственных угодий и населенных пунктов.

Общие сведения
Присутствует склонность к хроническому течению. Из известных науке 11 видов иерсиний, три являются возбудителями заболеваний человека: кишечные патогены (Yersinia enterocolitica и Yersinia pseudotuberculosis) и Yersinia pestis (возбудитель чумы). Несмотря на то, что возбудители иерсиниоза и псевдотуберкулеза относятся к разным видам, у них много общего, в частности в плане диагностики и клинической картины. Важность и значимость иерсиниозов обусловлены их принадлежностью к так называемым эмерджентным (возвращающимся) инфекциям, одновременно с чумной инфекцией.
Опасность возникновения и непредсказуемость иерсиниозов требуют усиленного контроля, особенно в свете того, что эти возбудители признаны потенциальными агентами биотерроризма. Большую опасность представляет и потенциальная способность популяций патогенных иерсиний к реверсии вирулентных свойств, что обусловлено возможностью изменений в их геноме при попадании в определенные условия внешней среды. Установлено, что возбудитель чумы (Y. Pestis) может эволюционировать из возбудителя псевдотуберкулеза и оба патогена почти генетически идентичны.
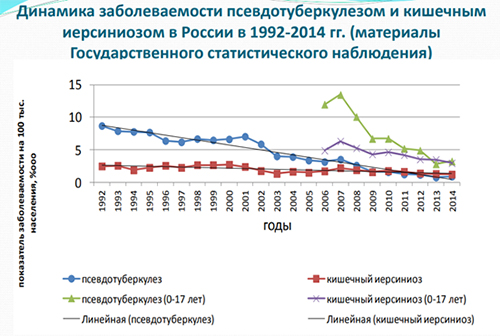
Уровень ежегодной официально регистрируемой заболеваемости иерсиниозами не высок (рис. выше) и фиксируется преимущественно в виде спорадической (2-15 случаев/100 тыс. населения), реже — вспышечной заболеваемости, однако, истинную ситуацию эти показатели не отражают, причиной чего является гиподиагностика инфекции, обусловленная полиморфизмом клинических проявлений, приводящая к постановке ошибочных диагнозов. В некоторых регионах РФ (Сибирский регион, Дальний Восток, Северо-Запад) показатели заболеваемости значительно выше и превосходят средние показатели по стране в 2-3 раза (9,75-24,45/100 тыс. населения).
Поражаются все возрастные группы, при этом, заболеваемость среди детей в 3-4 раза выше, чем у взрослых. Характерна зимне-весенняя сезонность.
Патогенез
Входными воротами иерсиниозной инфекции является ЖК тракт. Микроорганизмы в большинстве случаев через полость рта проходят транзитом и значительно реже смогут повреждать слизистую желудка и внедряться в ткани, а затем проникать в регионарные лимфоузлы, вызывая клинику шейного лимфаденита/фарингита (катаральный синдром). Основная масса возбудителя иерсиниозов попадает в желудок и в тонкий кишечник, где проникает в слизисто-подслизистый слой, вызывая воспаление с развитием илеита или острого аппендицита. Некоторая часть микроорганизмов в толщу тканей не проникает, а фиксируется на поверхности слизистой кишечника, выделяя экзотоксин с развитием клинической симптоматики диарейного синдрома, а при попадании в толстую кишку иерсинии вызывают воспаление с развитием колитического синдрома.
Далее микроорганизмы проникают из стенки кишки в солитарные фолликулы и мезентериальные лимфоузлы. В случаях преодоления лимфатического барьера развивается фаза гематогенной диссеминации. В процессе разрушении микроорганизмов выделяется эндотоксин, который попадая в кровь поражает ЦНС и вегетативную нервную систему. Иерсинии с током крови разносятся по организму и попадают в паренхиматозные органы, что приводит к развитию в печени селезенке, легких вторичных патологических изменений в этих органах. У больных с иммунодефицитом заболевание может протекать в виде сепсиса.

Иерсинии обладают выраженным сенсибилизирующим действием, что проявляется в виде гиперартралгий. Характерен выраженный иммунный ответ. За бактериальным периодом часто развиваются реактивные состояния (синдром Рейтера, узловатая эритема, моно/олигоартриты и др.).
Yersinia pseudotuberculosis служит пусковым механизмом развития коллагенозов. Иммунитет обеспечивается гуморальными/клеточными факторами защиты, ведущим из которых является фагоцитоз. Специфические антитела обнаруживаются 6-8 день болезни, титр которых постепенно нарастает. Иммунитет нестойкий, формируется медленно, сохраняется на протяжении года. Схематически стадии патогенеза представлены на рисунке выше.
Классификация
В основу клинической классификации иерсиниоза положено несколько признаков, в соответствии с чем выделяют:
- Гастроинтестинальную форму с различными вариантами течения (гастроэнтерит, гастроэнтероколит, энтероколит).
- Абдоминальную форму (острый аппендицит, мезентериальной лимфаденит, терминальный илеит).
- Генерализованную форму (смешанный и септический вариант).
- Вторично-очаговую (узловатая эритема, артрит, синдром Рейтера).
По тяжести течения: легкую, среднетяжелую и тяжелую.
По течению: острое (до 1 месяца), затяжное (3-6 месяцев) и хроническое (после 6 месяцев).
Причины
Yersinia enterocolitica/Yersinia pseudotuberculosis представляют собой грамотрицательные короткие (0,8-2 х 0,5-0,8 мкм) палочки (рис. ниже), имеющие капсулоподобную субстанцию, факультативные аэробы, не образуют спор, образуют эндотоксин. Имеют жгутиковый (Н-) и соматический (0) антиген. Вирулентность бактерий Yersinia ассоциируется с наличием плазмиды pYV и pVM 82, которые кодирует комплекс белков, предназначенных для нейтрализации иммунокомпетентных клеток человека/животного.
Хорошо сохраняются во внешней среде при температуре от +4 до 400 С, чувствительны к дезинфицирующим растворам, воздействию солнечного света, высушиванию, но могут длительно сохраняться в холодильнике при температуре до -20°С. Иерсинии погибают практически мгновенно при кипячении, способны длительно существовать и размножаться в пищевых продуктах. Иерсиниозы характеризуются сезонным подъем заболеваемости: пик заражения Y. enterocolitica приходится на февраль – май, а Y. pseudotuberculosis — на март/май.
Обе нозоформы инфекций (псевдотуберкулез и кишечный иерсиниоз) имеют фекально-оральный механизмом передачи. Факторами передачи чаще всего при иерсиниозе являются зараженные мясные продукты, овощи, молоко; при псевдотуберкулезе – овощные. Факторами передачи возбудителя являются в основном овощи/корнеплоды и корнеплоды (капуста, репчатый/ зеленый лук, морковь, свекла) и молочные продукты, которые не прошли термическую обработку. Водный фактор (употребление инфицированной воды из открытых водоемов) может явиться причиной заражения обоими видами инфекций.
Основной резервуар возбудителя иерсиниоза – мелкие дикие грызуны (полевки, суслики, песчанки землеройки, сурки, крысы), в том числе и синантропные (крысы, мыши), свиньи и другие дикие/домашние животные, которые обсеменяют почву, продукты и воду на фермах, овощехранилищах, предприятиях общественного питания, помойках, местах проживания людей. В популяции грызунов возбудитель передается алиментарным путем, через инфицированный корм и воду. Зараженные грызуны инфицируют продукты, воду, растительность путем выделения иерсиний с калом и мочой.
Восприимчивость к иерсиниозу/псевдотуберкулезу всеобщая, однако наиболее чувствительными к иерсиниозам лица младшего детского возраста и пожилые люди. Передача иерсиний от больных животных (кошек, хомяков, собак, мышей, морских свинок) контактно-бытовым путем теоретически возможна, но на практике встречается редко. Больной человек/бактериовыделитель могут стать источником инфекции лишь при кишечном иерсиниозе. При псевдотуберкулезе инфекция может передаваться и аэрогенным путем (через воздух, пыль). Инкубационный период при иерсиниозе составляет 2–6 дней (при пищевом заражении), а при контактно-бытовом может удлинятся до 15 дней. При псевдотуберкулезе — варьирует в пределах 3-18 суток, чаще 7-10 дней.
Симптомы
Симптоматика иерсиниоза многообразна и определяется клинической формой заболевания. Наиболее часто иерсиниоз манифестирует в форме энтероколита, для которого характерно острое начало, проявляющееся болевым синдромом в эпигастрии/правой подвздошной области живота, реже — в виде разлитых болей, повышения температуры в пределах 37,5-39°C, тошноты, озноба. Расстройства стула и рвота как правило отсутствуют. Пациенты жалуются на боли в мышцах, суставах, пояснице. Отмечается интоксикации I и II степени. Иногда эти заболевания протекают по типу пищевой токсикоинфекции с расстройством стула. При присоединении явления колита отмечаются спазм сигмы тенезмы, в кале кровь и слизь. При тяжелом течении — повышение температуры до 39-40°C, выраженная интоксикация, длительная диарея, рвота, обезвоживание.
В некоторых случаях после явлений гастроэнтерита через несколько дней/одновременно с ним усиливаются боли в правой подвздошной области и появляются симптомы раздражения брюшины. В крови — увеличение СОЭ до 20-40 и более мм/час и лейкоцитоз (8-10 тыс.). Процессы в аппендиксе могут быть выражены в различной степени (катаральный, флегмонозный, гангренозный). В зависимости от степени изменений заболевание может протекать легко и без оперативного вмешательства, но может быть длительным и тяжелым с периодическими обострениями, приступами болей в животе и с подъемом температуры. Отмечается увеличение воспаленных регионарных мезентериальных лимфоузлов.
В ряде случаев иерсиниоз у взрослых не ограничивается проявлениями регионарно-очаговых реакций и после явлений энтероколита, гастроэнтерита, мезентериального лимфаденита инфекция попадает в кровь, вызывая вторично очаговые поражения органов или генерализованный процесс.
Заболевание манифестирует головной болью, ознобом, болями в мышцах/суставах, повышением температуры иногда 40°C и выраженными явлениями интоксикации. Общее состояние тяжелое, у части больных может появляться коре/краснухоподобная без четкой локализации, иногда по всему телу, характер которой может изменяться. Характерны припухание и гиперемия ладоней и стоп с последующим пластинчатым шелушением. В более тяжелых случаях развивается паренхиматозный гепатит с нарушениями функции печени и желтухой, увеличивается селезенка. Печень увеличена, болезненная. Могут отмечаться симптомы панкреатита. Заболевание длится до 3-4 месяцев и больше, сопровождается появлением новых поражений, которые по времени совпадают с рецидивами.
Довольно часто отмечается поражение суставов, лихорадка, боли в животе, диарея. В процесс вовлекаются большие и малые 2-4 сустава (коленные, межфаланговые, голеностопные). В области пораженных суставов наблюдается отечность, покраснение, повышение температуры, РОЭ, лейкоцитоз. Протекает с обострением и имеет сходства с артритом/полиартритом. Продолжительность от 7-15 дней до 5-12 месяцев. Одновременно с артритом может регистрироваться синдром Рейтера и поражение глаз.
В последнее время участилась септическая форма иерсиниоза, особенно среди лиц пожилого возраста, у страдающих диабетом, заболеваниями печени. У таких больных отмечается длительная температура септического характера, которая сопровождается потливостью, приступами болей в животе. Реже развиваются явления и симптомы менингита. При внутрибольничных вспышках иерсиниоз может протекать с фарингитом, выраженной гиперемией зева, увеличением миндалин, реже — подчелюстных лимфоузлов.
Симптомы псевдотуберкулеза у взрослых
Псевдотуберкулез (дальневосточная лихорадка) протекает с определенной цикличностью, а клиническая картина отличаются полиморфизмом. Типичными проявлениями начала болезни являются признаки развития токсико-аллергического синдрома и изменения в желудочно-кишечном тракте. Для периода разгара характерна выраженная лихорадка и другие симптомы интоксикации, признаки органных поражений, появление экзантемы. Продолжительность периода разгара определяется тяжестью и варьирует в пределах 2-15 дней. Подавляющее большинство пациентов (около 80%) переносят острую форму заболевания, для которой характерно острое начало с выраженностью симптомов на первой неделе заболевания.
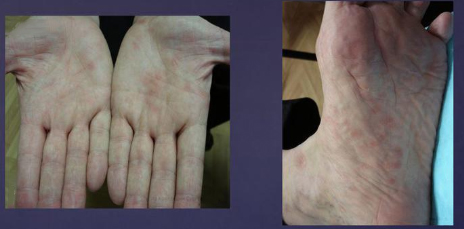
Почти у 84% случаев псевдотуберкулез у взрослых манифестирует экзантемой. Сыпь носит скарлатиноподобный/кореподобный мелкоточечный характер с локализацией в локтевых сгибах, на груди, животе. Элементы сыпи в большинстве случаев обильные, реже — скудная едва заметная сыпь в естественных складках. Геморрагический характер сыпи локтевых и коленных сгибов и шейной складки встречается 10-15% больных. При рецидивах заболевания могут выявляться на тыльной поверхности стоп/передней поверхности голени элементы узловатой эритемы. После угасания сыпи зачастую появляется мелкопластинчатое отрубевидное шелушения кожы пальцев рук и ног (рис. ниже).
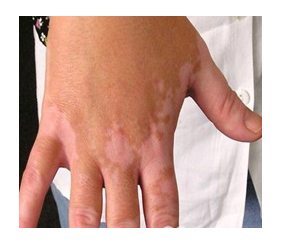
Вовлечение в патологический процесс желудочно-кишечного тракта проявляется болями в правой половине живота и бывают чрезвычайно интенсивными. Для большинства случаев характерна симптоматика гастроэнтерита или гастроэнтероколита (реже).
Диарейный синдром обильный до 7-9 раз в сутки, стул жидкий с примесью слизи. Печень увеличена и может сопровождаться симптомами паренхиматозного гепатита: темной окраской мочи, желтушностью склер/кожи, гипербилирубинемией.
Клиническим проявлением вовлечения в процесс суставов являются артралгии, которые встречаются почти у четверти пациентов. Как правило, поражаются различные суставы чаще всего крупные суставы конечностей. При развившемся артрите развиваются местные воспалительные изменения кожного покрова над суставом, отечность и сглаженность конфигурации сустава.
Артралгии могут держаться в течение 2-3 недель или проходить самостоятельно за несколько дней. В большинстве случаев проявления мочевого синдрома умеренно выражены. У больных с тяжелыми формами болезни отмечаются изменения со стороны почек вплоть до развития олигурии, нарушения концентрационной функции почек, азотемии.
Анализы и диагностика
В основе диагностики иерсиниозов, кроме клинической симптоматики следующие лабораторные тесты:
- ПЦР (Полимеразная цепная реакция) – определение ДНК микроорганизма в биоматериале (кале). Преимуществами ПЦР являются высокая чувствительность и специфичность, а также, быстрота получения результата.
- Серологические тесты (ИФА, РПГА). Определение специфических антител к энтеропатогенным иерсиниям в парных пробах сыворотки пациентов с интервалом 14 дней.
- Бактериологический метод — бак. посев крови, кала, мокроты, ликвора, мочи, мазка из зева (при всех формах).
Иерсиниозные инфекции необходимо дифференцировать с острыми кишечными инфекциями, аппендицитом, гепатитом другого генеза, тифопаратифозной инфекцией, артритами, инфекционным мононуклеозом, экзантемными инфекциями, острым респираторным заболеванием, ревматизмом, лептоспирозом, сепсисом, системными заболеваниями соединительной ткани.
Лечение иерсиниозов
Лечение иерсиниозной инфекции комплексное и во многом зависит от формы заболевания, ведущих синдромов, тяжести течения и периода болезни. В целом, принципы лечения иерсиниоза и псевдотуберкулеза существенно не различаются. Проводится госпитализация больных в боксы инфекционных стационаров/специализированные отделения, ей подлежат пациенты со среднетяжелыми/тяжелыми формами.
Основой этиотропной терапии являются антибиотики, позволяющие обеспечить уничтожение в организме возбудителя иерсиниоза и псевдотуберкулеза, что позволяет купировать острую симптоматику инфекции, снижает риск развития ее генерализации и переход заболевания в затяжное или хроническое течение. При выборе антибиотика следует руководствоваться чувствительностью патогенных иерсиний к нему. Основным препаратом выбора в лечении иерсиниозов является по-прежнему Левомицетин. Широко назначаются цефалоспорины III поколения (Цефтриаксон, Цефотаксим, Цефоперазон, Цефтазидим).
Штаммы Y. Enterocolitica/Y. pseudotuberculosis высоко чувствительны и фторсодержащим хинолонам (Ципрофлоксацин, Норфлоксацин, Пефлоксацин). При иерсиниозной инфекции высокую эффективность сохраняют аминогликозиды II поколения (Гентамицин, Амикацин). Также хороший эффект достигается при использовании защищенных пенициллинов (Аугментина, Амоксиклава).
При гастроинтестинальной форме оправданно назначение Эрсефурила, Бисептола, Интетрикса. Лечение иерсиниоза антибиотиками у взрослых и у детей проводят по указанной для каждого препарате схеме с учетом дозировки. Лечение септических форм иерсиниозной инфекции проводится назначением 2-3 антибактериальных препаратов различных групп.
Патогенетическая терапия направлена на ликвидацию изменений в органах и системах, вызванных заболеванием. Учитывая высокую вероятность поражения сердечной мышцы показано назначение в острый период кардиотрофиков (Рибоксин, Кокарбоксилаза), мембраностабилизирующих средств (Эссенциале, Аевит). При появлении аллергической сыпи, кожного зуда, выраженных артралгий/миалгий назначаются десенсибилизирующие средства (Супрастин, Кларитин, Тавегил, Зиртек). В случаях развития гепатита показано назначение гепатопротекторов (Гептрал, Гепабене, Хофитол, Карсил).
При длительном артралгическом синдроме и фебрилитете назначают противовоспалительные средства (Ибупрофен, Диклофенак, Индометацин). При выраженном синдроме интоксикации — инфузионная терапия с использованием солевых растворов, раствора Глюкозы, Реополиглюкина, Альбумина, мочегонных средств (Фуросемид). При тяжелом течении заболевания назначают глюкокортикоиды коротким курсом. Псевдотуберкулез зачастую сопровождается снижением фагоцитарной активности моноцитов, нарушениями иммунного ответа, поэтому показано назначение иммуномодулирующих средств (Иммунофан, Полиоксидоний, Ликопид, Диуцифон).
В периоде реконвалесценции может широко использоваться фитотерапия – сборы из кукурузных рылец, подорожника, березы, черной смородины, мелиссы, мяты, бузины черной, крапивы. Больной подлежит выписке из стационара не ранее 21-го дня болезни после исчезновении острых клинических проявлений и нормализации лабораторных показателей.
Читайте также:


