Стрептококк агалактия и кесарево сечение
Микрофлора влагалища включает разнообразные микроорганизмы, в том числе патологические. Они не влияют на состояние здоровой женщины, но могут активизироваться в условиях сниженного иммунитета. Состав микрофлоры определяет состояние нормы и патологии. Когда в мазке из цервикального канала выявляют большое количество условно-патогенной флоры, это указывает на развитие воспалительного процесса. К такой флоре относят стрептококк агалактия.

Стрептококк в микрофлоре влагалища
Большая часть от нормальной флоры влагалища – палочки лактобактерий. К условно-патогенной флоре относят стрептококки, стафилококки, кандиды, гарднереллы, уреаплазмы и микоплазмы. Если количество этих микроорганизмов не превышает норму, состояние влагалища будет удовлетворительным.
Одним из возбудителей неспецифического воспаления выступает стрептококк агалактия. Группа стрептококков включает большое количество разных микроорганизмов схожих по морфологическим признакам. По типу роста на питательной среде различают гемолитические, негемолитические и зеленящие микроорганизмы.
В среде влагалища встречаются стрептококки групп В и D, а также зеленящие. Агалактия – бета-гемолитический стрептококк из группы В. Норма стрептококков составляет 10 в 4 степени КОЕ/мл.
Заселение стрептококков в среду влагалища происходит в пубертатный период, особенно в начале половой жизни. Возможно и самозаражение из анальных складок, если во время подмывания направлять движения от анального отверстия.
- женщины, которые перенесли преждевременные роды;
- повышение температуры во время родов;
- безводный промежуток более 18 часов;
- рождение недоношенного ребенка;
- младенцы с недостаточным весом;
- кесарево сечение;
- наличие бактерий в моче.
Во время родов женщина может инфицировать новорожденного. Стрептококки передаются также бытовым путем через предметы гигиены общего пользования. Мужчина может инфицироваться во время орального или анального контакта.
Когда нарушается баланс микрофлоры влагалища
Пока стрептококков в среде влагалища мало, преобладают лактобактерии. В большом количестве они могут подавлять рост условно-патогенной флоры и защищать от воспаления. Стрептококк активизируется при дисбалансе микрофлоры влагалища.
Причины нарушения баланса микрофлоры:
- гормональные изменения;
- ослабление иммунитета;
- несоблюдение правил личной гигиены;
- спринцевание;
- тяжелые системные патологии (сахарный диабет).
Во время беременности воспаление развивается сразу из-за двух факторов (иммунитет и гормоны). Повышение уровня прогестерона негативно сказывается на местном иммунитете, что необходимо для сохранения беременности. Однако на этом фоне нередко обостряются латентные инфекции мочеполовой системы.
Мужчина инфицируются во время незащищенного полового акта. Он становится носителем и передает стрептококк своим половым партнерам.

Симптоматика стрептококка агалактия
Агалактия не дает выраженную симптоматику, отсутствует воспалительная реакция во влагалище. Возбудитель начинает действовать в уретре, поднимаясь выше по мочеполовым органам. Возникают симптомы цистита: боль и жжение в процессе мочеиспускания, частые позывы с выделением небольшого объема мочи, чувство неполного опорожнения. При остром цистите также ухудшается общее состояние, больной чувствует слабость и головные боли.
Диагностика
Выявить высокую концентрацию стрептококка можно в ходе планового обследования. Мазки из цервикального канала у беременных берут в плановом порядке. Исследование помогает оценить степень чистоты влагалища и выявить первые отклонения.
Когда в мазке выявляют переизбыток кокковой флоры, проводят культуральное исследование. Это основной метод диагностики инфекций, который использует жидкие или плотные питательные среды. Иногда к ним добавляют специальные вещества, подавляющие рост других микроорганизмов, за счет чего стрептококк выделяется на 50% активнее.
Для более точной диагностики отделяемое берут из разных участков аноректальной области влагалища. Результат 10 в 3-4 степени КОЕ/мл может быть вариантом нормы, поэтому интерпретировать результаты должен врач.
Стрептококк агалактия очень часто выявляют у новорожденных, поэтому разработаны специальные скрининг-тесты с определением антигенов микроорганизма. Латекс-агглютинация, коагглютинация и иммуноферментный анализ делаются быстро, но имеют свои недостатки. Чувствительность тестов снижается в родах, если использовать отделяемое с околоплодными водами и кровью.
Эффективна и ПЦР -диагностика, которая позволяет выявить стрептококк в моче, среде влагалища и даже коже новорожденного. В лаборатории определяют ДНК возбудителя, а лучшие специалисты могут также оценить гены вирулентности (способность инфекционного агента заражать определенный организм). К недостаткам ПЦР-диагностики можно отнести невозможность выявить живых возбудителей и оценить их устойчивость к разным антибиотикам.
Беременным ПЦР-исследование показано на 35-37 неделях. Тест определяет качественные и количественные показатели стрептококка. Выявление большой концентрации стрептококка указывает на большую вероятность заражения ребенка тяжелой формой.
Как проводят лечения стрептококка до и во время беременности
Схему лечения стрептококка агалактия выбираются в зависимости от состояния пациентки. Если болезнь протекает латентно, а женщина не планирует детей, можно ограничиться местной терапией. Когда пациента планирует беременность, лечение стрептококка начинают только после проявления симптоматики.
Беременные, у которых нет выраженных симптомов, должны наблюдаться у врача и пройти повторное обследование на 35 неделе. Во время лактации назначают местное лечение до исчезновения симптомов. Пероральные антибиотики не назначают, поскольку они попадают в грудное молоко.

Тактика лечения:
- Женщина планирует беременность. Терапию назначают только при вагинальном дискомфорте. Если выраженных симптомов инфекции нет, зачатие и вынашивание не запрещаются.
- Женщина не планирует беременность и имеет симптомы. Если посев мочи не содержит возбудители, назначают местное лечение для устранения симптоматики.
- Беременная с выявленным стрептококком в мазке или бакпосеве. Если стрептококк обнаружили на раннем сроке и нет признаков воспаления, назначают повторное обследование на 34-35 неделе. Терапию проводят перед родами или в родах (не менее, чем за 4 часа до родоразрешения). Женщине вводят антибиотики пенициллинового ряда, цефалоспорины или макролиды. Проводить терапию за несколько недель до родов нецелесообразно: стрептококк заселит слизистую влагалища после окончания лечения.
- Период лактации. Во время кормления лечение антибиотиками может быть опасно для ребенка, поэтому отдают предпочтение местному воздействию. Обычно используют свечи Гексикон с хлоргексидином по 1-2 в день на протяжении недели. После какой-нибудь вагинальный препарат с лактобактериями, чтобы восстановить микрофлору.
Обычно лечение начинают с Нитрофурантоина, который отличается универсальным действием. Если имеются стрептококки группы В, назначают Ампициллин, так как он накапливается в слизистой влагалища. Это позволяет осуществить профилактику заражения новорожденного.
Терапию стрептококка проводят с применением антибиотиков пенициллинового ряда при выявлении концентрации 10 в 5 степени КОЕ/мл. Остановить размножение микроорганизмов помогают также цефалоспорины и макролиды. Наиболее эффективными являются пероральные препараты.
Для лечения стрептококка можно применять антибиотики Доксициклин, Левофлоксацин, Ванкомицин, Цефтриаксон, Бензилпенициллин, Фосфомицин, Линезолид. Самолечение не рекомендовано, поскольку неправильный прием антибиотиков чреват формированием устойчивости и дисбалансом микрофлоры кишечника.
У беременных до 12 недели терапию не проводят, это обусловлено особенностями формирования плаценты (при титре 10 в 6 степени КОЕ/мл). С 4 месяца назначают пероральные препараты. Антибиотики внутрь обязательно назначают при выявлении стрептококка в моче у беременной. Самолечение при цистите у беременных может быть опасно. Некоторые антибиотики повышают риск перинатальной смерти.
Препараты:
- Антибактериальное местное лечение: Метромикон-нео (1 суппозиторий утром или перед сном на протяжении недели).
- Комплексное лечение для 1-2 триместра: Амоксиклав (375 мг каждые 8 часов, свечи), Гексикон (по 1 суппозиторию на ночь 7 дней).
- Комбинированная терапия: Азитромицин (1 г однократно), Дифлюкан (однократно), Ветадин №10, Трихопол (по 1 таблетке трижды в день).
- Санация влагалища: Флуомизин (1 вагинальная таблетка в сутки на протяжении 6 дней).
Важную роль играет профилактика осложнений. Если у одного из партнеров выявили стрептококковую инфекцию, второму рекомендуется сдать мазок (женщинам из влагалища, мужчинам из носоглотки).

Местная терапия стрептококка
Местная терапия включает вагинальные таблетки и свечи. Перед родами обязательно проводят санацию влагалища, чтобы уменьшить шансы на инфицирование ребенка. Если концентрация стрептококка превышает 10 в 8 степени и санацию не проводили, требуется антибактериальная терапия в родах. Санация родовых путей и антибиотики помогают снизить вероятность инфицирования ребенка до 1-2%.
Рекомендованные препараты:
- Флуомизин. Вагинальные таблетки, эффективные при бактериальном вагинозе. Таблетку нужно вводить во влагалище перед сном (6 дней). Микроорганизмы редко развивают устойчивость к средству, но использование препарата меньше 6 дней приводит к его неэффективности в следующий раз. Противопоказания к Флуомизину: аллергия на компоненты, язвы слизистой влагалища, возраст до 18 лет.
- Тержинан. Препарат используют в терапии бактериальных и грибковых инфекций. Благодаря преднизолону в составе, Тержинан имеет противовоспалительные свойства и уменьшает отечность слизистой. Беременные могут использовать Тержинан со второго триместра, в период лактации только с разрешения врача. Перед применением таблетку увлажняют. Во время менструации терапию не прекращают. Курс лечения составляет 10 дней.
- Гексикон. Свечи содержат хлоргексидин биглюконат, благодаря чему оказывают противомикробное и антисептическое воздействие. Гексикон эффективен при вагинозе и кольпите. Можно использовать в период вынашивания и кормления ребенка. Для лечения стрептококка используют по 1 свече 1-2 раза в сутки на протяжении 7-10 дней (беременным 5-10 дней).
Опасность стрептококка
Во время беременности заподозрить стрептококк агалактия можно по частым уретритам и циститам, однако сдать анализ рекомендуется даже здоровым женщинам. Дело в том, что агалактию выявляют у 20% беременных. Если у пациентки рождался инфицированный ребенок, обследование в последующих родах обязательно. У женщины инфекция распространяется скрыто, но у младенца стрептококк может стать причиной осложнений.

Осложнения стрептококка у матери и ребенка:
- инфекции мочеполовых путей;
- послеродовой эндометрит (воспаление в поверхностном слое эндометрия матки);
- хориоамнионит (воспаление оболочек плода);
- самопроизвольный аборт;
- пневмония младенца;
- сепсис неонатального периода;
- эндокардит (воспаление внутренних оболочек сердца);
- менингит (воспаление оболочек мозга).
При лечении стрептококка агалактия отдают предпочтение комплексной терапии пенициллинами или цефалоспоринами. Отдельные препараты выбирают в зависимости от конкретной ситуации. Своевременное обращение к врачу поможет избежать осложнений не только у самой женщины, но также у ее ребенка.
Стрептококки группы B (Strept. Agalactiae) — это бактерии, которые обнаруживаются в нижних отделах кишечника 10-35% здоровых мужчин и во влагалище и/или нижних отделах кишечника 10-35% здоровых женщин. Стрептококки группы B не нужно путать со стрептококками группы A, которые вызывают воспаление горла. Лица, у которых стрептококки группы B обнаруживаются в организме, но не вызывают никаких симптомов, называются носителями этих бактерий. Носительство стрептококков группы B не контагиозно, т. е. не передается при контакте от человека к человеку. Эти микробы являются нормальной частью микрофлоры организма. В большинстве случаев они не вызывают никаких проблем. Однако при определенных условиях стрептококки группы B могут вызывать тяжелые инфекции. Такое состояние называется Б-стрептококковой болезнью (БСБ).
Кто может заболеть Б-стрептококковой болезнью?
- В США ежегодно от 15 до 18 тысяч новорожденных и взрослых заболевает тяжелой БСБ, вызывая сепсис, воспаление дыхательных путей и другие опасные инфекции.
- Около половины всех случаев БСБ поражает новорожденных, попадая в их организм во время родов из организма матери-носительницы.
- Стрептококки группы B вызывают септические инфекции у беременных женщин, попадая в полость матки, в околоплодные воды, в разрезы матки после кесарева сечения, в мочевые пути. Ежегодно в США регистрируется более 50 тысяч случаев таких инфекций у беременных.
- 35-40% БСБ поражает пожилых людей или хронически больных.

Стрептококки группы B и Ваш малыш
Около 8000 новорожденных заболевает тяжелой БСБ ежегодно. До 800 их этих детей умирает, а до 20% из тех кто выживает после Б-стрептококкового менингита остаются инвалидами.
У новорожденных БСБ является самой частой причиной сепсиса (заражения крови) и менингита (инфекции оболочек мозга и спиномозговой жидкости) и одной из частых причин пневмонии новорожденных. БСБ является более частой причиной заболеваний, чем такие общеизвестные инфекции как краснуха, врожденный сифилис и spina bifida. Многие из тех, кто выживает, особенно после менингита, впоследствии страдают такими осложнениями как потеря слуха или зрения, различные степени умственной отсталости и церебральный паралич.
В подавляющем большинстве случаев дети вступают в контакт со стрептококками группы B во время родов; кроме того микробы могут попасть в полость матки при преждевременном разрыве оболочек (подтекание вод). Младенцы вступают в контакт с микробами в случае перехода бактерий из влагалища в полость матки. Кроме того, заражение может произойти в процессе прохождения ребенка через родовые пути. Младенцы заражаются, заглатывая околоплодные воды, зараженные микробами, или вдыхая бактерии. Существует предположение, что стрептококки группы Б могут переходить через целые оболочки и поражать внутриутробного плода. В таких случаях они могут быть причиной преждевременных родов, мертворождений и выкидышей.
Фактором риска БСБ является недоношенность, в связи с общей слабостью организма и незрелостью иммунной системы. Недоношенные дети, заболевающие БСБ имеют больший риск стойких осложнений и/или смерти. Однако, поскольку большинство детей рождается в срок, 70% случаев БСБ возникает у доношенных новорожденных.
Большинство (80%) случаев БСБ новорожденных возникает в течение первой недели жизни. Большинство детей заболевает в течение нескольких часов после рождения. При раннем начале заболевания у детей возникают следующие симптомы: нарушения терморегуляции, хрипы, судороги, нарушения дыхания, необычные поведенческие отклонения, гипертонус или выраженный мышечный гипотонус.
Кроме того БСБ может развиться у младенцев в сроки от недели до нескольких месяцев после рождения (позднее начало БСБ). Менингит чаще развивается при позднем начале БСБ. Около половины случаев позднего начала БСБ связано с матерью-носительницей стрептококков группы B. У остальных детей источник инфицирования остается неизвестен. Для позднего начала БСБ характерны следующие симптомы: мышечный гипертонус или гипотонус, постоянный плач, лихорадка, отказ от кормления.
Для уточнения причины заболевания проводятся посевы крови, рентгеновское обследование и другие тесты.
Стрептококки группы B у беременных
Стрептококки группы B являются частью нормальной микрофлоры влагалища и не являются заболеванием, передающимся половым путем. Носительство стрептококков группы B не связано с повышенной сексуальной активностью.
Центр иммунологии и репродукции рекомендует проведение обследование на стрептококк группы B всем беременным женщинам. Первое обследование желательно сделать в первом триместре беременности, особенно если в прошлом были выкидыши или преждевременные роды. Повторное обследование желательно сделать в 35-37 недель беременности. Данное обследование может помочь спасти жизнь Вашему ребенку.
Положительный результат тестов означает, что мать является носительницей стрептококка группы B. Это не означает, что мать болеет стрептококковой болезнью, или что ее ребенок обязательно заболеет. Положительный результат теста поможет врачу и беременной женщине правильно спланировать дальнейшее ведение беременности и родов (профилактическое применение антибиотиков). Результаты обследования должны быть готовы к моменту поступления в роддом.
- Положительные результаты обследования на стрептококки группы B;
- БСБ у ребенка после предыдущих родов;
- стрептококки группы B в моче (симптомная или бессимптомная бактериурия);
- разрыв оболочек (подтекание вод) в сроки ранее 18 часов до родов;
- схватки или разрыв оболочек в сроки беременности менее 37 недель;
- лихорадка в родах;
- возраст младше 20 лет.
Профилактика БСБ
Для снижения риска развития БСБ у новорожденных наиболее эффективным оказалось профилактическое назначение антибиотиков роженице. Лучше, если введение антибиотиков начнется не позднее 4-6 часов до родоразрешения. Если женщина относится к группе риска, то чем раньше начнется введение антибиотиков в родах, тем ниже риск развития БСБ.
Для снижения риска развития БСБ рекомендуется профилактическое назначение антибиотиков всем женщином у которых роды начинаются или воды изливаются ранее 37 недель беременности.
Поскольку антибиотики могут оказывать побочное действие, которое в большинстве случаев достаточно слабо выражено, но в редких случаях может быть достаточно серьезным, решение о назначении антибиотиков принимает врач, учитывая баланс положительных и отрицательных факторов применения этих препаратов. Роженица обязательно должна сообщить врачам об аллергических реакциях на антибиотики в прошлом.
Кесарево сечение не снижает риск развития БСБ.
К сожалению, ни одна схема профилактики не эффективна на 100%.
Некоторые женщины, у которых в последствии развивается БСБ не имеют факторов риска. Поэтому мы настоятельно рекомендуем тестировать всех беременных на носительство стрептококков группы B.
Существует ли вакцина против БСБ?
В настоящее время во многих лабораториях проводится работа над созданием вакцины против стрептококков группы B. Можно надеятся, что внедрение такой вакцины в практику поможет спасти многих новорожденных и снизить риск преждевременных родов.
Женщины, у которых в прошлом были проблемы, связанные со стрептококками группы B, должны сообщить об этом врачам женской консультации и роддома. Профилактика БСБ может предотвратить развитие БСБ при последующих беременностях, и дети будут рождаться здоровыми и свободными от стрептококков.
Кормление грудью не является фактором риска передачи стрептококка от матери к ребенку. Женщины-носительницы могут кормить своих детей грудью. Конечно, руки и соски должны быть чистыми.
Профилактика антибиотиками может предотвратить развитие БСБ у 95% женщин-носительниц. Помните об этом!
В статье про кокковую флору мы рассказали о различных микроорганизмах, которые тем или иным образом могут навредить женским репродуктивным органам. Большинство живущих во влагалище кокков — условно-патогенные, обычные представители флоры. Но иногда их наличие крайне нежелательно. Так, в конце беременности большую опасность представляют стрептококки группы B (Strept. Agalactiae) или стрептококк агалактия — это грамположительный микроорганизм — возбудитель смертельно опасных заболеваний.
Бактерии живут во влагалище и кишечнике у каждой 3-4 женщины. И это не венерическая болезнь. Однако данные микроорганизмы, как и любые другие, могут передаваться от одного полового партнера к другому. В большинстве случаев бета-гемолитический стрептококк не вызывает болезни. Но у некоторых людей могут провоцировать тяжелые инфекции или Б-стрептококковую болезнь (БСБ).
Чем и для кого опасна б-стрептококковая болезнь, пути передачи инфекции
Streptococcus agalactiae провоцирует:
- инфекцию мочевыделительной системы;
- послеродовые осложнения;
- пневмонию;
- неонатальный сепсис;
- эндокардит;
- менингит;
- артрит.
В группу риска входят новорожденные дети, особенно недоношенные, а также взрослые люди с хроническими заболеваниями и низким иммунитетом, пожилые.
В США проводили подсчет новорожденных, у которых за определенный промежуток времени был диагностирован стрептококковый менингит. Это около 8000 детей. И 800 из них умирает. А у каждого пятого из оставшихся в живых бывают осложнения: потеря зрения, слуха, умственная отсталость и паралич.
Есть мнение, что инфекция способна проникнуть в организм ребенка и при сохраненных плодных оболочках вне родов, вызвав внутриутробную гибель плода или выкидыш. Однако научных подтверждений тому нет.
Как диагностируется носительство стрептококка агалактия и симптомы заболевания
Когда женщина просто носитель бактерии со здоровой, палочковой микрофлорой влагалища и не высокими лейкоцитами, никаких признаков инфекции у нее нет. Если же количество стрептококка group b растет, то появляются следующие симптомы:
- зуд и жжение в области половых губ и влагалища;
- необычные выделения, чаще желтые.
Если женщина в период появления данной симптоматики сдает мазок на флору, то в нем определяется множество кокков и увеличенное число лейкоцитов. Тогда врач сразу назначает лечение либо направляет анализ женщины на бакпосев для диагностики конкретного возбудителя заболевания и определения его чувствительности к тому или иному антибактериальному средству.
В норме streptococcus agalactiae либо отсутствует в микрофлоре влагалища и цервикального канала, либо находится там в небольшом количестве — 10 в 3 или 10 в 4 степени. Если же его наличие подсчитано как 10 в 5, 6, 7 степени и более — требуется лечение.
Когда нужно лечиться и какими препаратами при выявлении стрептококка группы В
Мы рассмотрим 4 ситуации.
1. Женщина, планирующая беременность.
Если в ходе обследования в мазке выявлен этот микроорганизм, лечение проводится только при вагинальном дискомфорте. Если же все хорошо, никаких препятствий для зачатия и вынашивания ребенка нет.
2. Женщина, не планирующая в ближайшем будущем ребенка, но имеющая симптомы.
Если в посеве мочи все чисто, то достаточно местного лечения (вагинальных свечей или таблеток).
3. Беременная, у которой в плановом порядке был выявлен стрептококк агалактия методом ПЦР в мазке или в бакпосеве.
Если болезнетворная бактерия была обнаружена при плановом обследовании задолго до родов, а признаков воспалительного процесса нет, назначается сдать бакпосев на сроке 34-35 недель.
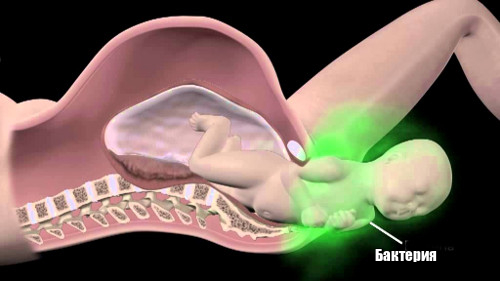
Беременность сопровождается не только приятными моментами, но и множеством обязательных анализов и исследований, одним из которых является взятие мазка. При нормальном развитии беременности в биологическом материале не должно быть никаких болезнетворных бактерий, способных оказать негативное влияние на организм женщины, ожидающей ребенка, и на здоровье будущего малыша.
Однако в некоторых случаях в анализе будущей мамы может быть обнаружен стрептококк. Многие женщины расстраиваются и начинают бить тревогу. Но далеко не каждая представительница прекрасного пола знает, что из себя представляют данные бактерии, и стоит ли беспокоиться, если был обнаружен стрептококк в мазке при беременности.
Подробнее о бактерии
Стрептококки представляют собой широко распространенных возбудителей. Бактерии являются возбудителем различных заболеваний животных и человека. Они могут обитать на коже, слизистых оболочках, в том числе и у беременных женщин. Если иммунитет не ослаблен, стрептококки не представляют опасности для человека. Однако всем известно, что в период беременности организм женщины восприимчив ко многим инфекциям, в том числе и бактериальным. В период вынашивания ребенка некоторые виды возбудителей заболеваний способны нанести серьезный вред маме и будущему малышу. Именно поэтому очень важно незамедлительно приступить к лечению, если был обнаружен стрептококк в мазке при беременности. Лечение может назначить только квалифицированный специалист. А вот самостоятельно лучше не экспериментировать.
Разновидности стрептококков
Прежде всего необходимо понять, какие именно возбудители влекут за собой серьезный вред. Микрофлора влагалища женщины в норме может содержать три вида стрептококков:
- серологической группы D (энтерококки);
- серологической группы В;
- зеленящие стрептококки.
Организму будущей мамы может нанести вред стрептококк группы А, которые появляется в результате сепсиса бактериального типа, а также бактерии группы В, которые могут проникать в организм новорожденного малыша. Наибольшую опасность представляет первая группа бактерий.
Пути заражения

В моче и мазке стрептококк при беременности обнаруживается чаще всего. Бактерии могут передаваться во время интимной близости без средств контрацепции. Кроме того, заражение болезнетворными микроорганизмами может стать следствием несоблюдения банальных мер личной гигиены. Ношение нижнего белья, изготовленного преимущественно из синтетических тканей, также может стать причиной инфицирования. Бактерии могут передаваться через поцелуи и объятия. Научно доказано, что у каждой пятой беременной женщины в организме имеются стрептококки. У некоторых женщин развитие бактерий может происходить бессимптомно и никак не влиять на течение жизненных процессов.
Рост стрептококков происходит в полости желудочно-кишечного тракта, носоглотки и на слизистых оболочках половых органов.
Стрептококки группы А в период вынашивания ребенка

Данный вид бактерий представляет наибольшую опасность для здоровья будущей мамы и плода. Стрептококки группы А после попадания на поверхность ран провоцируют воспаления кожных покровов с образованием гнойников. Во внутренней среде организма болезнетворные бактерии ведут себя еще более агрессивно. Очаг инфекции чаще всего располагается в области носоглотки, влагалища.
Стрептококки группы В в период беременности
Бактерии этой группы чаще всего скапливаются в полости носоглотки, желудочно-кишечном тракта и влагалище. Стрептококк группы Б при беременности в мазке диагностируется у каждой пятой женщины. Если своевременно не принять меры и не начать борьбу с инфекцией, возможно возникновение необратимых последствий, вплоть до самопроизвольного прерывания беременности. Лечение способно нормализовать количество стрептококков в мазке.
Симптомы инфекции
О наличии болезнетворных бактерий в организме будущей мамы можно узнать по ряду симптомов. То есть заподозрить неладное удастся еще до того, как будет обнаружен стрептококк в мазке при беременности.
Температура тела женщины может повышаться. Столбик термометра может достигать сорока градусов. Представительница прекрасного пола чувствует себя уставшей. Если инфекция поражает носоглотку, у женщины наблюдается боль при глотании,а также налет на гландах и воспаление лимфатических узлов по бокам шеи. Будущая мама ощущает резкие перепады температуры тела. Женщину бросает то в жар, то в холод. Поражение носоглотки стрептококками группы Б может спровоцировать возникновение осложнений в виде отита, гайморита и даже пневмонии. Частота сердечных сокращений значительно увеличивается.
Если стрептококк поразил мочеполовую систему, симптомы могут проявляться острым воспалением плодных оболочек, а также инфицированием плода в утробе матери. После проведения операции кесарева сечения бактерии могут спровоцировать развитие эндометрита. Симптомы заболевания проявляются неярко. Их легко можно спутать с признаками восстановления организма женщины после родоразрешения.
Новоиспеченная мама чувствует постоянную слабость и усталость, неприятные ощущения в нижней части живота.
Способы диагностики

Стандартная процедура предполагает взятие мазка из влагалища. После этого проводится исследование полученного биологического материала в условиях лаборатории. Результат возможно получить не ранее чем через пять суток. За это время удается не только установить принадлежность имеющихся в мазке бактерий к той или иной группе, но и выяснить устойчивость микроорганизмов к антибиотикам.
Очень важно соблюдать несколько важных условий перед взятием анализа. Не рекомендуется проводить гигиенические процедуры непосредственно перед взятием мазка. Иначе возможно получение искаженного результата. Врачи настоятельно рекомендуют опорожнить мочевой пузырь за два-три часа до начала процедуры.
После взятия материала лаборант отправляет пробирку с мазком в хнарилище, в котором слизь из влагалища находится в течение суток. После истечения двадцати четырех часов проводится исследование биоматериала под микроскопом на предмет наличия болезнетворных бактерий. В течение последующих трех суток лаборант наблюдает за ростом микроорганизмов.
Обнаружить стрептококки в мазке у женщин при беременности можно и посредством экспресс-тестирования. Этот способ более быстрый. Вся процедура занимает не более получаса.
Последствия стрептококковой инфекции для мамы
Обнаруженные в мазке во время беременности стрептококки группы А вызывают различные заболевания дыхательной системы, такие как тонзиллит, фарингит. Болезнетворные бактерии могут стать причиной появления эндометрита и инфекции мочевыделительной системы. Помимо этого стрептококки группы А в период после родов могут вызывать сепсис.
Бактерии группы Б, которые известны как стрептококк агалактия, могут стать причиной многих неприятных заболевания, в том числе:
- сепсиса;
- менингита;
- эндокардита;
- воспаления плодных оболочек и др.
Кроме того, болезнетворные микроорганизмы могут вызвать эндометрит в скором времени после родоразрешения, а также стать причиной самопроизвольного выкидыша. Вышеперечисленные последствия возникают крайне редко. Чаще всего стрептококки группы Б практически не оказывают влияния на протекание беременности. Как правило, болезнетворные бактерии негативно влияют на состояние ребенка.
Последствия для малыша

Инфицирование плода стрептококками группы А провоцирует возникновение различных болезней дыхательных путей в будущем. Бактерии группы Б могут спровоцировать воспаление легких у новорожденного малыша.
Лечение

При обнаружении стафилококков и стрептококков в мазке при беременности в опасных количествах очень важно незамедлительно начать лечение. Исследование анализов позволяет выбрать антибактериальные препараты, к которым чувствительны те или иные бактерии. В результате врач получает информацию о том, какие средства подойдут женщине больше всего для избавления от стрептококков.
Если заболевание протекает в острой форме и сопровождается тяжелым состоянием, специалист принимает решение о введении препаратов внутривенно или капельно. Во всех остальных случаях используются пероральные формы лекарственных средств.
Терапия антибактериальными препаратами назначается после тридцать пятой недели беременности. Лечение продолжается в период родов и в первое время после родоразрешения. За несколько часов до родов врач осуществляет санацию влагалища, которая позволит предотвратить инфицирование плода во время родов.
Как правило, врачи отдают предпочтение препаратам из ряда пенициллинов. Если у женщины имеется непереносимость подобных лекарств, специалист назначает макролиды.
Осложнение стрептококковой инфекции после родов
Через некоторое время после родоразрешения возможно появление осложнений стрептококковой инфекции, которые проявляются в виде воспаления полости матки. Симптомы начинают проявляться через несколько суток после рождения ребенка. Женщина ощущает дискомфорт, слабость, ухудшение состояния. Может появиться кровотечение, сопровождающееся сильными болями, гнойными выделениями и значительным повышением температуры тела. Частота сердечных сокращений увеличивается. В таких случаях женщина нуждается в незамедлительной госпитализации и пристальном наблюдении медицинского персонала.
Профилактика заболеваний
Некоторые меры предосторожности способны оказать защитное действие на организм беременной женщины и предотвратить рост количества стрептококков. Во время вынашивания беременности особое внимание стоит уделить интимной гигиене, поскольку в этот период возрастает количество выделений из влагалища. А это, в свою очередь, значительно увеличивает риск размножения болезнетворных бактерий.
Кроме того, чтобы не была превышена норма стрептококка в мазке, необходимо во время беременности отдавать предпочтение нижнему белью, изготовленному преимущественно из натуральных тканей. Лучше всего выбирать изделия из хлопка с минимальным количеством синтетических добавок. Кроме того, очень важно правильно выбирать размер нижнего белья. Слишком тесные изделия также будут способствовать возникновению дискомфорта в области половых органов и, как следствие, росту болезнетворных бактерий.
Во время интимной близость во время беременности лучше всего использовать средства контрацепции. Чтобы укрепить иммунную систему в период вынашивания плода, врачи настоятельно рекомендуют принимать различные мультивитаминные комплексы. Средства подобного типа помогут не только защитить организм будущей мамы от воздействия различных вирусов и болезнетворных бактерий, но и улучшить общее самочувствие женщины.
Заключение
Стрептококк имеется в организме всех людей. Содержание микроорганизмов, не превышающее допустимую норму, никак не влияет на состояние человека. Негативные последствия действия стрептококков возникают только в случае ослабления иммунной системы, в результате которого наблюдается значительный рост болезнетворных бактерий. Поэтому чаще всего обнаруживаются стрептококки в мазке у женщин при беременности.
Данный вид микроорганизмов чаще всего не влияет на состояние будущей мамы. Однако рост стрептококков подвергает значительному риску будущего малыша. Инфицирование плода бактериями способно привести к возникновению проблем дыхательной системой в будущем и увеличить риск развития пневмонии.
Наиболее точным методом диагностики является взятие мазка из влагалища. Анализ проводится в течение пяти суток. При значительном превышении нормы стрептококков в мазке лечение нужно начинать незамедлительно. В качестве терапии используются антибиотики. В особо тяжелых случаях требуется внутривенное введение лекарственных препаратов. Но чаще всего достаточно перорального приема средств. Терапия продолжается во время родов и заканчивается через неделю-две после родоразрешения, после того как состояние женщины улучшится, а количество бактерий придет в норму.
Читайте также:


