Стрептококк пневмония в носу у взрослого
Дыхательные пути – основные врата для инфекций, передающихся воздушно-капельным способом, поэтому большинство заболеваний такого типа начинаются с появления насморка. Усугубляет ситуацию и постоянное присутствие на слизистых носа некоторых бактерий. Одной из них является стрептококк. Чем он опасен и когда требует лечения?
Что такое стрептококк в носу
Шаровидные факультативно-анаэробные (для жизнедеятельности воздух не нужен) бактерии рода Streptococcus обитают на слизистой дыхательных и пищеварительных путей, во влагалище, уретре, ротовой полости даже у здорового человека. Условно-патогенная микрофлора становится опасна только при падении иммунитета или дополнительном инфицировании извне. Преимущественно это происходит воздушно-капельным путем, поэтому бактерии оседают в носоглотке.
Виды стрептококков
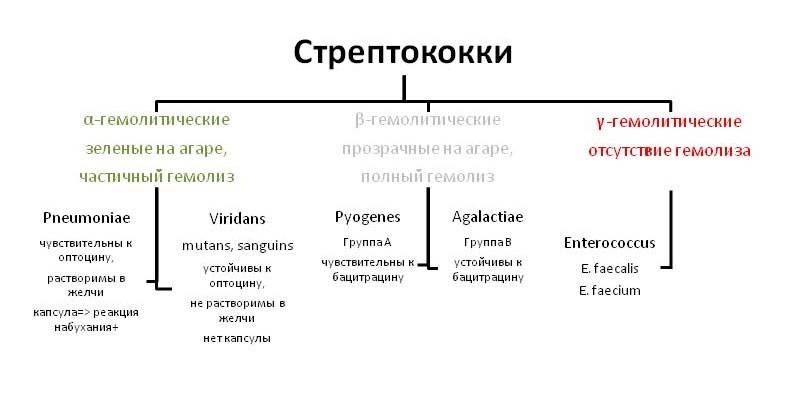
Современной медицине известно почти 100 видов этих микроорганизмов, которые различаются своими биохимическими свойствами. По типу гемолиза эритроцитов (разрушения их оболочек) они были разделены классификацией Брауна на 3 категории. Альфа-гемолитические провоцируют неполное разрушение стенки. В этой группе самые известные стрептококки:
- Streptococcus pneumoniae – является главным возбудителем пневмонии (воспалительный процесс в легких), бронхита, менингита (в оболочках мозга) и ларингита, ринита. Помимо заболеваний дыхательной системы может способствовать развитию эндокардита (воспаление внутренней оболочки сердца), перитонита (воспаления брюшины), остеомиелита (гнойно-некротический процесс в кости и костном мозге). Оседает в дыхательных путях.
- Streptococcus salivarius – присутствует в ротовой полости (слюне) и в носу, глотке. Является полезной бактерией, поскольку снижает риск возникновения ангины, фарингита и иных инфекций дыхательных путей (верхних).
- Streptococcus mitis – является возбудителем инфекционного эндокардита, но первоначально оседает в верхних дыхательных путях (носу, горле).
Следующей категорией в классификации Брауна являются бета-гемолитические стрептококки, которые считаются более опасными для человека, поскольку полностью разрушают эритроциты. Одновременно с этим они выделяют несколько разных токсинов, способных привести к возникновению тяжелых патологий, аутоиммунных заболеваний, состояний с летальным исходом. Здесь специалисты выделяют:
- Streptococcus pyogenes (прежнее название – haemolyticus), Streptococcus agalactiae anginosus – объединены в серогруппу А, вызывают большое количество инфекционных заболеваний: от ангины, скарлатины и ревматизма до цистита, эндометрита и вагинита.
- Streptococcus agalactiae – поражает кишечник и мочеполовую систему, особенно часто выявляется у новорожденных и рожениц, становясь причиной неврологических расстройств и менингита. Серогруппа В.
- Streptococcus faecalis – в современной медицине упоминается как энтерококк, является возбудителем септических процессов (инфицирование крови).
В классификации Брауна упоминается и 3-я категория стрептококков – гамма-гемолитические или негемолитические: они не вызывают разрушения стенок эритроцитов, медицинской значимости почти не имеют. Отдельно врачами в этой группе выделяется Streptococcus viridans, который присутствует в микрофлоре носа, ротовой полости и кишечника здорового человека, но при иммунодефиците может выступить в роли возбудителя пневмонии, фарингита, ревматизма, эндокардита.
Как передается
Самым распространенным способом заражения стрептококком является воздушно-капельный путь, актуальность которого возрастает во время простудных эпидемий. Концентрация вирусов, бактерий и грибов в окружающей среде увеличивается. В замкнутых помещениях с большим скоплением людей чихание и кашель становятся главными передатчиками патогенных микроорганизмов. После попадания в нос гематогенным (с током крови) или лимфогенным (с лимфой) путем они могут разнестись по всему организму. Помимо воздушно-капельного пути существуют:
- Воздушно-пылевой – актуален для лиц, пребывающих в замкнутом помещении без регулярного проветривания. Основу пыли составляют частички слущенного эпителия, пыльца растений, шерсть животных, поэтому на ней активно размножаются патогенные микроорганизмы.
- Контактно-бытовой – заражение происходит во время использования общих с больным (или носителем) предметов: полотенец, чашек и тарелок, постельного белья. Особенно высок риск инфицирования при наличии повреждений кожных покровов (открытых ран), слизистых носа или рта.
- Половой – исключительно для стрептококковых инфекций, поражающих влагалище и уретру, передающихся от носителя (не всегда больного) при половом акте.
- Алиментарный (фекально-оральный, пищевой) – через употребление еды грязными руками (ввиду несоблюдения базовых правил гигиены).
Какие заболевания провоцирует стрептококк в носу
Осевший в верхних дыхательных путях патогенный микроорганизм зачастую становится причиной ларингита (воспаление в глотке), бронхита или трахеита, фарингита (воспалительный процесс лимфоидной ткани глотки), скарлатины, острого тонзиллита (воспаление миндалин), синусита (воспаление пазух носа). Самым слабым проявлением стрептококковой инфекции считается ринит – насморк, который при отсутствии лечения перетекает в упомянутые заболевания. Если грамотная терапия не была проведена, могут развиться:
- гнойный средний отит;
- хронический лимфаденит (воспалительный процесс в лимфоузлах);
- пневмония (возможна и как самостоятельное первичное заболевание);
- менингит (тоже не всегда является осложнением);
- тяжелые аллергические реакции;
- ревматическая лихорадка (при ангине и фарингите);
- ревматоидный артрит (неизлечим);
- сепсис.
Симптомы
Точная клиническая картина определяется конкретным заболеванием, которое вызвал стрептококк: если дальше воспаления в носу он не ушел, будут присутствовать только заложенность пазух и насморк. Их могут дополнять гнусавость голоса, головная боль, если болезнь держится несколько дней и носовое дыхание сильно нарушено. При проникновении стрептококка ниже состояние усугубляется – в клинической картине появляются такие симптомы:
- повышение температуры до фебрильных (38 градусов) значений;
- общая слабость, сонливость, вялость;
- синдром интоксикации – ломота в теле, жар, мышечные боли (при ангине);
- озноб, чихание;
- сильная боль при глотании, приеме пищи;
- гиперемия (покраснение) и увеличение слизистой глотки, миндалин (при ангине);
- увеличение регионарных лимфатических узлов (при скарлатине очень сильное, больному трудно открывать рот);
- обложенный язык (налет сероватый, желтый);
- потеря аппетита, тошнота, рвота.
Если стрептококк стал причиной возникновения фарингита, развитие болезни будет быстрым, начнется все с резкой боли в горле, першения, повышения температуры до 38 градусов. Тяжелое состояние держится до 3-х дней, при этом, кроме перечисленных выше симптомов, могут присутствовать:
- налет на слизистой горла;
- головокружение;
- нарушения сна.
Альфа-гемолитический стрептококк начинает активность в детском организме, когда подавлена иммунная система, недавно были перенесены грипп, корь, ветрянка, простуда, или же ребенок находится в неблагоприятных бытовых условиях. Пик заболеваемости, согласно статистике, приходится на весну и осень. Стрептококк пневмония в носу у ребенка приводит к воспалению и возникновению ринита, но позже микроорганизм переходит в носоглотку, что усугубляет клиническую картину. Проявления инфекции будут следующими:
- обильный насморк, чихание;
- сильная боль при глотании слюны, приеме пищи;
- ощущение сдавленности глотки на протяжении всего времени;
- повышение температуры тела до 38 градусов и выше;
- увеличение регионарных лимфатических узлов (подчелюстных), болезненность при ощупывании;
- понос, тошнота, рвота (у самых маленьких зачастую при ангине);
- сыпь на щеках, в складках кожи (при скарлатине);
- обложенный язык (серый налет при скарлатине).
У беременных
Во время вынашивания ребенка организм женщины становится особенно уязвим к любым инфекционным заболеваниям, даже простуда может протекать тяжело, а стрептококк гемолитический очень опасен при попадании во влагалище. Заражение дыхательных путей проявляется как и у не беременных женщин, только температура может повыситься до 39-40 градусов, а при инфицировании половых органов будут наблюдаться боли в нижней части живота, мочевом пузыре, учащенное мочеиспускание. Микроорганизмы Streptococcus pyogenes и Streptococcus agalactiae могут привести к развитию:
- цистита;
- эндометрита (воспаление слизистой оболочки матки);
- вагинита;
- пиодермии;
- гломерулонефрита (воспалительный процесс в почечных клубочках);
- ангины (опасность в невозможности использовать тяжелые препараты).
Опасность попадания стрептококка на половые органы заключается в возможном подъеме инфекции вверх, что приводит к внутриутробному заражению плода, нарушению его роста и развития. У новорожденного могут наблюдаться неврологические нарушения, менингит, пневмония, а для самой матери высок риск получить послеродовой сепсис (родильная горячка), летальность которого составляет 65%.
Диагностика
Основным способом проверки наличия патогенного стрептококка в организме считается микробиологический анализ, для которого со слизистой носа при помощи стерильного ватного тампона берут мазок. По необходимости дополнительно биоматериал получают из иных очагов инфекции (с зева, из мокроты, мочи). Он используется для определения серогруппы – зеленящий стрептококк, пневмококк. Дополнительно могут потребоваться:
- Бактериологическое исследование крови – занимает 8 дней, осуществляется при подозрении на сепсис. Проводится через засевание небольшого количества биоматериала (5 мл), взятого из вены, в тиогликолевую среду и сахарный бульон, чтобы подтвердить или опровергнуть его стерильность. Если выявлен сепсис, требуется провести идентификацию выделенного стрептококка.
- Серодиагностика – помогает выявить наличие в крови антител к стрептококку. АСЛ-О (Антистрептолизин-О) появляется в срок 7-14 суток, что является острой стадией инфекции, антитела к гиалуронидазе возникают при разрушении соединительных тканей (ревматоидные состояния). Методика имеет максимальный уровень результативности.
- Экспресс-диагностика инфекции, вызванной стрептококком, – объективный результат пациент получает уже спустя полчаса после проведения теста, объектом изучения является кровь. В экспресс-диагностике 2 анализа: реакция латекс-агглютинации и ИФА (иммуноферментный анализ, выявляет разные классы иммуноглобулинов), имеющие высокую специфичность и чувствительность. Оба метода помогают диагностировать инфекцию в острой фазе.
Врач обязательно проводит и дифференциальную диагностику, поскольку инфекции, вызванные стрептококком и стафилококком, себя проявляют почти одинаково, но требуют разного лечения. При острой необходимости пациенту могут дополнительно назначаться инструментальные обследования:
- рентгенография легких;
- УЗИ внутренних органов;
- ЭКГ (электрокардиография).
Лечение
Борьба со стрептококковой инфекцией начинается с обеспечения больному постельного режима и изменения рациона питания. Давайте ему больше жидкости (компот, травяной чай, нежирный теплый бульон – овощной, куриный) и чистой воды, детям полностью исключают твердую пищу, оставляя только вязкие каши и пюре. От мяса желательно отказаться, сделать упор на молочную продукцию. Терапевтическую схему против стрептококка составляет врач на основании результатов анализов, она обязательно включает следующие направления лечения:
- Этиотропное – борьба с возбудителем инфекции осуществляется посредством использования антибиотиков внутрь и наружно. Снизить их негативное влияние на микрофлору кишечника (и восстановить ее после активности стрептококка) помогают про-/пребиотики: Линекс, Бифиформ, Бифидумбактерин. Для всех групп пациентов используются иммуностимуляторы (ИРС-19, Иммунал, Лизобакт), детоксикационные препараты (Энтеросгель).
- Симптоматическое – у детей с аллергическими реакциями подразумевает применение антигистаминных препаратов (Зодак, Супрастин). По необходимости используют лекарства, которые блокируют тошноту (Мотилиум, Церукал), снимающие жар (Парацетамол).
Средняя длительность борьбы со стрептококком – 7-10 суток. Дополнительно поддержать иммунитет помогают цитрусовые, отвар шиповника, свежие ягоды облепихи, калины, клюквы, которые стоит ввести в рацион питания. Они имеют еще несколько свойств: укрепляют сосудистую стенку, выводят токсины. Обязательно проводится и местное симптоматическое лечение стрептококка:
- полоскание горла растворами антисептиков – диоксидином, фурацилином, настойкой прополиса, отварами лекарственных трав (ромашка, шалфей);
- согревающие компрессы на горло;
- спреи и пастилки с антибактериальным, обезболивающим, смягчающим эффектом (Гексорал, Стрепсилс, Септолете);
- сосудосуживающие спреи при обильных выделениях из носа, заложенности (Фармазолин).

По официальным медицинским данным бактерии рода Streptococcus обладают высокой чувствительностью к пенициллинам, цефалоспоринам, тетрациклинам и аминогликозидам, поэтому большинству пациентов врачи назначают антибиотики из этих групп. Такая терапия снижает число инфекционных агентов, предотвращает новые воспалительные очаги. Выбор антибиотика зависит от тяжести состояния пациента и индивидуальных особенностей его организма:
- Полусинтетические пенициллины (Амоксициллин, Амоксиклав) и традиционные (Ампициллин, Бензилпенициллин) считаются основными препаратами от стрептококковой инфекции.
- Цефалоспорины (Цефалексин, Цефаклор) рекомендованы как замена пенициллинам.
- Тетрациклины (Тетрациклин, Доксициклин) обладают широким спектром действия и назначаются при непереносимости пенициллинового ряда.
В зависимости от того, какие результаты показал анализ на стрептококк (особенно исследования на чувствительность микроорганизма), в терапевтическую схему могут вводиться макролиды (Эритромицин, Кларитромицин, Азитромицин), сульфаниламиды (Ко-тримоксазол). Антибиотики используются системно (внутренний прием) и местно (спреи для горла, капли в нос). Самые эффективные:
- Ампициллин – полусинтетический пенициллин широкого спектра действия, подавляет синтез клеточной стенки, оказывая бактерицидный эффект. Запрещен при заболеваниях крови, нарушениях функций печени, чувствительности к ампициллину. Дозировка устанавливается индивидуально, прием пероральный. Аллергические реакции (кожные) возникают часто. Стоимость 20-ти таблеток – 50-70 р.
- Эритромицин – макролидный антибиотик, выпускается в таблетках. Нарушает пептидные связи между молекулами аминокислот, блокирует синтез белков. Высокие дозы оказывают бактерицидный эффект (убивают патогенный микроорганизм). Хорошо переносится, запрещен при грудном вскармливании, потере слуха. Разовая доза – 250-500 мг, устанавливается врачом. Препарат можно использовать для профилактики стрептококковой инфекции. Стоимость 20-ти таблеток – 100 р.
- Доксициклин – тетрациклин, подавляет синтез бактериальных возбудителей, показывает высокую активность против пневмококков, хорошо переносится при пероральном приеме. Запрещен при беременности и пациентам младше 8-ми лет. Назначается по 200 мг/сутки в первый день, после по 100 мг/сутки. Цена 20-ти капсул – 30-50 р.
Профилактика
Для защиты от стрептококковых инфекций врачи советуют детям и взрослым обратить особое внимание на личную гигиену: регулярно и качественно мыть руки после возвращения домой, контактов с животными. Не забывать чистить зубы, а женщинам – правильно подмываться, особенно беременным. Дополнительно соблюдайте еще несколько правил:
- проветривайте помещения, в которых находитесь, 2 раза в сутки;
- еженедельно проводите влажную уборку (это касается и фильтра кондиционера);
- закаляйтесь, чаще бывайте на свежем воздухе;
- избегайте сидячего образа жизни;
- следите за иммунитетом: употребляйте больше фруктов и овощей, пейте витаминные комплексы (если необходимо);
- избегайте зон большого скопления людей во время респираторных инфекций;
- в семье, где есть больной, ему выделяют отдельную посуду и предметы личной гигиены.


Streptococcus pneumoniae (стрептококк пневмония, пневмококк) – условно-патогенный микроорганизм, являющийся естественным обитателем органов дыхания человека и локализующийся преимущественно в носовой полости, глотке, бронхолегочном аппарате и других органах. Пневмококк вызывает развитие воспалительного процесса лишь при определенных негативных условиях, ослабляющих иммунную защиту и снижающих общую резистентность организма.
Streptococcus pneumoniae – возбудитель лобарной пневмонии, фарингита, тонзиллита, ринита, синусита, среднего отита. Стрептококк пневмония может расти и размножаться в бескислородных условиях. Проникая в системный кровоток, микроб разносится по всему организму, вызывая вторичное инфицирование внутренних органов — мозговых оболочек, суставов, костей, эндокарда, брюшины, подкожно-жировой клетчатки. Пик заболеваемости пневмококковой инфекцией приходится на осенний и весенний период, когда воздух становится достаточно теплым и увлажненным.
Патологические процессы, обусловленные стрептококком пневмония, чаще диагностируются у детей. Это связано с особенностями строения и физиологии органов дыхания, а также несовершенной иммунной системой. Streptococcus pneumoniae – пневмотропный микроорганизм, вызывающий тяжелые бронхолегочные заболевания у пожилых людей и лиц с ослабленным иммунитетом. Микроб может вызывает развитие гнойных осложнений.
Пневмококковая пневмония – опасное заболевание, являющееся следствием воспалительных процессов в других органах дыхательной системы. Напрямую в легочную ткань микроб попадает крайне редко. Воспаление легких пневмококковой этиологии отличается высокими показателями смертности детей во всем мире. Альвеолы легких теряют воздушность и заполняются гнойным экссудатом. В результате у больных возникает одышка, кашель и лихорадка, дыхание становится учащенным и затрудненным, грудная клетка втягивается на вдохе. Стрептококковая пневмония отличается стремительным развитием. Раннее обращение пациентов к врачу не позволяет патологии трансформироваться в запущенную форму благодаря своевременно начатому лечению. В крайне редких случаях пневмококковое воспаление протекает бессимптомно.
Диагностика патологии, вызванной Streptococcus pneumoniae, основывается на данных, полученных в ходе микробиологического исследования мокроты, крови, плеврального экссудата. Рентгенографическое или томографическое исследование легких позволяет подтвердить диагноз пневмонии. Всем больным показано этиотропное противомикробное лечение антибиотиками из группы пенициллинов, макролидов, аминогликозидов, цефалоспоринов.
Этиология
Streptococcus pneumoniae впервые был выделен Пастером в 1881 году. Френкель и Вайхзельбаум спустя три года доказали роль этого микроорганизма в этиологии бактериального воспаления легких.

Streptococcus pneumoniae под микроскопом
Морфология. Streptococcus pneumoniae — бактерии сферической или продолговатой формы, образующие пары. Эти диплококки неподвижны и аспорогенны. Клеточная стенка пневмококка имеет в своем составе пептидогликан, углеводы, тейхоевые кислоты, липопротеины, поверхностные белки. Мощная полисахаридная капсула защищает бактерии от фагоцитоза.
Эпидемиология
Streptococcus pneumoniae обнаруживают на объектах внешней среды и в организме теплокровных животных. Этот микроб является нормальным обитателем различных локусов человеческого организма. В норме его количество не должно превышать 10 в 5 степени микробных клеток.
Заражение здоровых людей происходит в результате контакта с больными лицами или бессимптомными носителями. Бактерионосители сами не страдают недугом, но заражают окружающих и считаются опасными в эпидотношении.
Распространение инфекции происходит следующими путями:
![]()
Воздушно-капельным — при кашле или чихании, общении с больным,- Аспирационным — из носа или горла в легкие при дыхании,
- Контактным – через грязные руки при непосредственном контакте: поцелуе, рукопожатии, объятии,
- Алиментарным — через обсемененные продукты питания,
- Гематогенным или лимфогенным — из первичного очага по всему организму,
- Трансплацентарным — от матери плоду,
- Вертикальным — заражении новорожденных при прохождении через родовые пути матери.
Группу риска по пневмококковой инфекции составляют:
- Дети,
- Пожилые люди,
- Лица, перенесшие корь, грипп, ветряную оспу или коклюш,
- Алкоголики,
- Пациенты, имеющие хронические соматические заболевания.
Факторы, провоцирующие развитие патологии:
- Стрессы,
- Переохлаждения,
- Иммунодефицитные состояния,
- Тяжелые заболевания – анемия, миеломная болезнь, сахарный диабет,
- Состояния после хирургических вмешательств,
- Длительная и бесконтрольная антибиотикотерапия,
- Лечение цитостатиками или гормонами,
- Физическое перенапряжение,
- Сложная экологическая обстановка.
Патогенез
Патогенетические звенья пневмококкового воспаления легких:
- Воздействие провоцирующего фактора,
- Снижение иммунной защиты,
- Проникновение бактерий в организм,
- Фиксация их на эпителии респираторного тракта,
- Размножение микробов в эпителиоцитах,
- Выработка бактериями белка, подавляющего иммунные клетки,
- Развитие местного воспаления,
- Образование язв и очагов некроза на слизистой трахеи и бронхов,
- Секреция геморрагического экссудата,
- Распространение инфекции в бронхолегочный аппарат,
- Поражение плевральной зоны и скопление гнойного экссудата в плевральной полости,
- Появление очагов воспаления в легких,
- Поражение межальвеолярных перегородок,
- Слияние мелких очагов,
- Развитие долевой пневмонии,
- Отек легочной ткани,
- Нарушение продвижения воздуха по дыхательным путям,
- Развитие дыхательной недостаточности,
- Гипоксия и сердечная дисфункция,
- Гематогенная диссеминация возбудителя из первичного очага в перикард, мозговые оболочки, суставы.
Симптоматика
Симптоматика заболеваний, вызванных Streptococcus pneumoniae, зависит от локализации очага поражения. У детей чаще всего патология развивается в носу, горле, легких.

- Ринит проявляется обильными слизисто-гнойными выделениями, стойким субфебрилитетом, ухудшением общего самочувствия, раздражительностью, потерей аппетита.
- Фарингит вызывает массу проблем: боль в горле, беспокойство при глотании, отказ от еды, вялость, регионарный лимфаденит, покашливания, осиплость голоса. ЛОР-врач, обследуя больного, обнаруживает гиперемию глотки, точечные геморрагии, отечные миндалины с рыхлым налетом, увеличение лимфоузлов.
- При воспалении слизистой зева развивается ангина. У больных увеличиваются миндалины и покрываются гнойным налетом, который легко снимается шпателем. Поднимается температура тела, возникает нестерпимая боль при глотании, озноб, слабость, миалгия, цефалгия, недомогание, затрудняется дыхание.
- Пневмококковое воспаление легких проявляется резких подъемом температуры до фебрильных значений, сотрясающим ознобом, одышкой, гипергидрозом, прочими признаками астенизации и интоксикации. У лихорадящих больных появляется мучительный кашель с густой гнойной мокротой. Одна половина грудной клетки заметно отстает при дыхании, кожа бледнеет, появляется акроцианоз. Боль в груди, диспепсия, приступы удушья, сыпь на коже, аритмия, помрачение сознания – признаки развившихся осложнений.
- Острый гнойный отит, вызванное Streptococcus pneumoniae, проявляется шумом в ушах, ощущением заложенности ушей, резкой болью в ухе, снижением слуха, признаками интоксикации, гнойным отделяемым из слухового прохода.
- Гнойный пневмококковый менингит — грозное заболевание, приводящее к инвалидизации и смерти больных. У них возникает цефалгия, неукротимая рвота, лихорадка, дезориентация, ригидность затылочных мышц, судороги, параличи и парезы, обмороки.
- Пневмококковый сепсис проявляется интоксикацией, лихорадкой, тахикардией, гипотонией, цианозом, одышкой, сыпью на коже и слизистых, помрачением сознания, заторможенностью или гипервозбудимостью.
Обнаружение микробов
Диагностика заболеваний, вызванных Streptococcus pneumoniae, вызывает определенные трудности у специалистов. Они связаны с особенностями строения микробной клетки, биохимическими свойствами возбудителя, стремительным развитием патологического процесса, острым началом и короткой инкубацией, а также недостаточным уровнем знаний в области современных диагностических методов.
Микробиологическое исследование материала от больного позволяет определить этиологию заболевания. Для этого в бактериологическую лабораторию доставляют биоматериал: при рините — выделения из носа, при фарингите — отделяемое слизистой зева, при ангине — мазок с миндалин, при пневмонии — мокроту, при плеврите — плевральный экссудат. При подозрении на генерализацию инфекции и появление септических очагов в организме исследуют кровь и ликвор.

- Первый этап — изучение биоматериала под микроскопом после его окрашивания и фиксации. Streptococcus pneumoniae — грампозитивные кокки слегка продолговатой формы, расположенные парами или цепочками и окруженные микрокапсулой.
- Затем засевают материал на кровяной агар для первичной идентификации и сахарный бульон для накопления культуры, инкубируют 24 часа.
- На следующий день просматривают чашки и изучают характер роста. На кровяном агаре растут мелкие, прозрачные с сероватым оттенком колонии, окруженные зоной зеленящего гемолиза. В сахарном бульоне обнаруживают рост в виде диффузной мути и легкого осадка.
- Для постановки специальных тестов чистую культуру накапливают на скошенном кровяном или сывороточном агаре. Streptococcus pneumoniae не растет в присутствии оптохина и желчи, ферментирует инулин.
- На основании полученных в ходе исследования данных выделенный микроб относят к виду Streptococcus pneumoniae. Затем определяют его чувствительность к антибиотикам и фагам.
Биопроба на лабораторных мышах — метод выделения чистой культуры возбудителя. Из мокроты, ликвора или другого биоматериала готовят взвесь с помощью физраствора. Надосадочную жидкость вводят белым мышам интраперитонеально. Если мыши погибают в течение 3 суток, готовят мазки-отпечатки из органов и крови, а затем делают вывод об этиологической роли Streptococcus pneumoniae в данной патологии.
Серологическое исследование заключается в выявлении в крови больного антител к Streptococcus pneumoniae. К экспресс-методам относятся латекс–агглютинация и ИФА.
ПЦР-диагностика позволяет поставить диагноз в кратчайшие сроки. Этот быстрый и универсальный диагностический метод направлен на выявление генетического материала Streptococcus pneumoniae в исследуемом образце.
Общетерапевтические мероприятия
Чтобы избавиться от патологии и ее основных проявлений, необходимо воздействовать на причинные факторы, а именно уничтожить бактерии. Для этого больным назначают противомикробные препараты — антибиотики. Патогенетическое лечение направлено на дезинтоксикацию и коррекцию водно-электролитного баланса. Симптоматическая терапия — применение жаропонижающих, антигистаминных, местных антисептических средств. Дополнительно проводят лечение иммуномодуляторами и иммуностимуляторами.
Лихорадящим больным показан строгий постельный режим, обильное питье для выведения токсинов и правильное питание — исключение грубой и термически раздражающей пищи, преобладание в рационе пюре, разваренных каш, молочной продукции. Переход к традиционному питанию возможен только после снятия острых симптомов инфекции.
После купирования интоксикации назначают физиопроцедуры – электрофорез, УВЧ, индуктотермию, СВЧ-терапию, аэроионотерапию, ингаляции, а также массаж грудной клетки, иглоукалывание, ЛФК.
Своевременное и правильное лечение делает прогноз инфекции благоприятным. В противном случае заболевание приобретает затяжное течение, развиваются тяжелые осложнения, возможен смертельный исход.
Предупреждающие процедуры
Неспецифические профилактические мероприятия, предупреждающие развитие инфекции, вызываемой Streptococcus pneumoniae:
- Раннее выявление и лечение больных и бактерионосителей,
- Укрепление иммунитета — закаливание, спорт, правильное питание,
- Борьба с табакокурением,
- Отказ от употребления спиртных напитков,
- Прием витаминов и минералов,
- Сбалансированное питание,
- Санация очагов хронической инфекции,
- Соблюдение санитарно-гигиенических норм и правил,
- Ношение одежды по сезону,
- Защита организма от переохлаждения и сквозняков.
Специфическая профилактика заключается в массовой иммунизации населения. Для вакцинации успешно применяется полисахаридная поливалентная вакцина. Проводится она однократно. Ревакцинация показана лицам из группы риска. В настоящее время в нашей стране прививка от пневмококковой инфекции является обязательной. Она внесена в Национальный календарь Российской Федерации.
Видео: врач о пневмококковой инфекции
Видео: вакцинация от пневмококка – Доктор Комаровский
Читайте также:



