Апаллический синдром
Добавил пользователь Валентин П. Обновлено: 29.01.2026
Апаллический синдром – это определенное состояние пациента, при котором он, скажем так обывательски, и не жив, и не мертв. Пациенты жизнеспособны, все органы и системы у них в рабочем состоянии. Как правило, такие пациенты очень часто бывают молоды и до заболевания полны сил, но вследствие тех или иных причин у них развивается патология. Одной из распространенных проблем, которая приводит к апаллическим синдромам, требующим длительного реанимационного лечения, является тяжелая, например, травма головного мозга, приводящая к диффузному аксональному повреждению.
– Диффузное аксональное повреждение – что такое?
При проведении обследования такого пациента классически, томографией всех существующих на сегодняшний день видов, мы можем ничего не увидеть. Пациент находится в коматозном бессознательном состоянии изначально, первично. При обследовании его головного мозга мы будем видеть всё более-менее в исправном состоянии, анатомические структуры все будут на местах. Но почему-то головной мозг не работает. Потому что при аксональном повреждении вследствие, как правило, механических факторов, разрушаются связи. В нашем в головном мозге 4 – 5 миллиардов нейронов, которые тесно соединены друг с другом отростками, они называются аксонами. При повреждении прерываются связи. Клетки остаются на местах, но не сотрудничают друг с другом, они разобщаются, перестают нормально функционировать и утрачиваются функции мозга. Один из вариантов причины повреждения – тяжелая травма, когда большой травмирующий агент приходится на большую площадь головы; у человека нет ушибов, ран, перелома черепа, но появляется апаллическое состояние.
Есть ли на голове какие-то места, о которые можно действительно разбивать и кирпич, и бутылку, как делают в день ВДВ?
Желательно этого не делать обывателю. Подготовленные люди, каскадёры, безусловно, могут так сделать. Подчеркиваю – подготовленные люди, которые специально тренируются по специальным методикам, которые могут. читать далее
Что такое вегетативные состояния? Почему они возникают?
Вегетативные состояния – огромная тема, в том числе и для нейрохирургии. За рубежом делаются попытки развивать стимуляционные методики, вживлять в районе ствола мозга различные электроды, чтобы помочь. читать далее
Что происходит с человеком при вегетативном состоянии?
Очень важно понимать обозначение термина. Апаллический синдром – очень уж по-медицински звучит, говорим именно про «вегетативное состояние». Почему его называют вегетативным? Другими словами, пусть. читать далее
Полное выздоровление после вегетативного состояния возможно?
По своей собственной практике я таких больных видел, может быть, не десятки, но десяток точно. Единичные случаи практически полного выздоровления – да, имели место быть, поскольку пластика, возможности нашей. читать далее
За какой срок после вегетативного состояния человек может полностью вернуться к жизни?
Врач-нейрохирург, невролог. Д.м.н. Руководитель нейрохирургической и неврологической клиники "Александрия"
Апаллический синдром
У людей с апаллическим синдромом отмечается тяжелое нарушение восприятия, но не полное его отсутствие. Он является результатом обширного поражения большого головного мозга (части головного мозга, контролирующей мышление и поведение).
Апаллический синдром может возникать в результате повреждения головного мозга или может развиваться из вегетативного состояния при восстановлении некоторых функций.
Пациенты с апаллическим синдромом выполняют некоторые действия, указывающие на некоторое восприятие себя или окружения, например, устанавливают зрительный контакт.
Врачи ставят диагноз апаллического синдрома при обнаружении некоторых признаков восприятия после многократного наблюдения в течение некоторого времени за пациентами с тяжелым нарушением сознания.
Людям с апаллическим синдромом требуется всестороннее медицинское обслуживание, в том числе хорошее питание и мероприятия для профилактики проблем, возникающих в результате неспособности двигаться (например, пролежни).
Симптомы апаллического синдрома
Пациенты с апаллическим синдромом, в отличие от вегетативного состояния, выполняют некоторые действия, указывающие на некоторое восприятие себя или окружения. Этим людям может быть свойственно следующее:
смотреть в глаза;
следить глазами за движущимся предметом;
тянуться за предметами;
отвечать на вопросы (хотя зачастую одним и тем же словом, подходит оно или нет);
реагировать на все команды иногда обычным, но чаще необычным способом (например, моргая).
Диагностика апаллического синдрома
Визуализирующие исследования, например, магнитно-резонансная томография
Врачи подозревают наличие апаллического синдрома на основании симптомов. До постановки диагноза апаллического синдрома необходимо наблюдать пациента в течение некоторого времени и более одного раза.
Для выявления нарушений, вызывающих это состояние, в особенности поддающихся лечению, выполняется визуализирующее обследование, например, магнитно-резонансная томография (МРТ) или компьютерная томография (КТ).
Если диагноз под сомнением, врачи могут назначить другие визуализирующие исследования — позитронно-эмиссионную томографию Позитронно-эмиссионная томография (ПЭТ) Позитронно-эмиссионная томография (ПЭТ) — это разновидность радиоизотопного сканирования. Радионуклид — это радиоактивная форма элемента; это означает нестабильный атом, который стабилизируется. Прочитайте дополнительные сведения Для выявления нарушений электрической активности головного мозга, указывающей на судорожные припадки, которые могут вызывать нарушение сознания, выполняется электроэнцефалография Электроэнцефалография Для подтверждения диагноза, предполагаемого на основании медицинского анамнеза и неврологического обследования, может понадобиться выполнение диагностических процедур. Электроэнцефалография. Прочитайте дополнительные сведенияПрогноз при апаллическом синдроме
Большинство пациентов с апаллическим синдромом, как правило, со временем начинают чувствовать себя лучше, но степень улучшения ограничена. У некоторых пациентов восстанавливается способность общаться и понимать, иногда через много лет. Тем не менее, лишь единицы восстанавливаются в степени, достаточной для самостоятельного проживания и функционирования. Чем дольше продолжался период апаллического синдрома, тем в меньшей степени восстанавливается функционирование. Однако при квалифицированном сестринском уходе пациенты могут жить долгие годы. Восстановление более вероятно, если причиной является травма головы.
Апаллический синдром
патологическое состояние, характеризующееся безучастностью и полной утратой познавательной деятельности; является следствием глубокого нарушения функций коры большого мозга. Термин предложен Кречмером (Е. Kretschmer) в 1940 г.
Наиболее часто А. с. развивается после тяжелой черепно-мозговой травмы (Черепно-мозговая травма), являясь одной из стадий восстановления сознания после запредельной комы (травматический А. с.). Возможно возникновение А. с. вследствие токсических, гипоксических, метаболических, инфекционных, сосудистых и других поражений головного мозга, при которых имеются нарушения функционального состояния большого мозга (коры, таламуса, таламокортикальных связей, восходящей ретикулярной формации и др.).
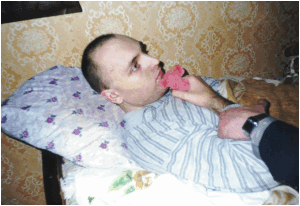
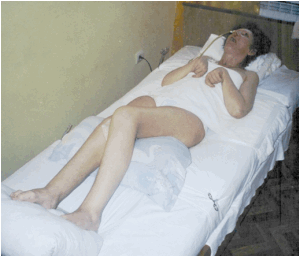
Больной с А. с. лежит с открытыми глазами, но взор не фиксирует, аспонтанен, т.е. безучастен к световым и звуковым раздражениям, на обращенную речь не реагирует, вступить в контакт с ним не удается Вместе с тем сохраняется реакция на болевые раздражения, выражающаяся в ответном движении конечностей, расширении зрачков, учащении дыхания и пульса, повышении АД. Реакция зрачков на свет снижена. Тонус жевательных мышц повышен. Жевание и глотание сохранены, но замедлены. Характерна поза больного — незначительное сгибание в локтевом и коленном суставах, конечности приведены, кисти рук сжаты в кулаки, ступни в состоянии подошвенного сгибания. Мышечный тонус в конечностях повышен, с признаками пластичности, возможны приступы горметонии (Горметония). Сухожильные рефлексы повышены, вызываются рефлексы орального автоматизма, а также двусторонние патологические рефлексы, постуральные рефлексы Лицо больного амимично, иногда отмечаются зевота, гиперсаливация. Наблюдается смена сна и бодрствования, не зависящая от времени суток. В период бодрствования преобладает симпатикотония, в период сна — ваготония.
Длительность А. с. различна — дни или месяцы, реже несколько лет; исходы разные. При острых патологических процессах в ц.н.с. (гипоксии мозга, воздушной эмболии, сосудистых расстройствах, тенториальных вклинениях мозга, метаболических нарушениях, остром энцефалите, отеке мозга при аллергии, черепно-мозговой травме и др.) А. с. может являться как терминальным состоянием, так и преходящим синдромом. При постепенном, прогрессирующем нарушении функций головного мозга (сенильной или пресенильной атрофии мозга, лейкодистрофиях, рассеянном склерозе, хроническом алкоголизме и др.) А. с. возникает обычно в терминальной стадии заболевания. Когда А. с. является преходящим состоянием, возможно его обратное развитие без существенных неврологических дефектов. Однако чаще отмечается органический синдром с развитием деменции, симптомов псевдобульбарного паралича (Псевдобульбарный паралич), мозжечковых расстройств, Паркинсонизма и гиперкинезов, являющихся следствием множественных очаговых поражений головного мозга. При нарастании сердечно-сосудистых и дыхательных расстройств, поражении среднего мозга, затем продолговатого мозга возможен летальный исход. А. с. может постепенно регрессировать и переходить в Мутизм акинетический.
При А. с. в первые недели на ЭЭГ отмечают выраженные генерализованные изменения, затем в течение нескольких месяцев — преобладание тета-активности. Через 5—6 мес. появляется альфа-активность с низким индексом. Степень изменений ЭЭГ обычно коррелирует с тяжестью клинического синдрома. Регресс патологических изменений на ЭЭГ является благоприятным прогностическим признаком. При компьютерной томографии могут быть выявлены атрофия головного мозга и расширение его желудочков. От глубокой комы (Кома)А. с. отличается сохранением суточной смены сна и бодрствования, акта жевания, наличием сухожильных рефлексов и др.
Для предотвращения развития А. с. больным, длительное время находящимся в коматозном состоянии, необходимы интенсивные реанимационные мероприятия (искусственная вентиляция легких, стимуляция сердечной деятельности, поддержание АД). Наряду с мероприятиями по поддержанию жизненно важных функций организма используют препараты, которые активируют метаболизм мозга, облегчают передачу импульсов в синапсах, а также различные симптоматические средства. Важны уход, высококалорийное, иногда парентеральное питание.
Библиогр.: Гусев Е.И. и др. Интенсивная терапия при заболеваниях нервной системы, с. 41, М., 1979; Плам Ф. и Познер Дж.Б. Диагностика ступора и комы, пер. с англ., с. 26, М., 1986.
1. Малая медицинская энциклопедия. — М.: Медицинская энциклопедия. 1991—96 гг. 2. Первая медицинская помощь. — М.: Большая Российская Энциклопедия. 1994 г. 3. Энциклопедический словарь медицинских терминов. — М.: Советская энциклопедия. — 1982—1984 гг .
Апаллический синдром
Апаллический синдром — клинический симптомокомплекс, включающий отсутствие признаков осознанности при наличии открывания глаз, чередования сон/бодрствования. По мнению неврологов, связан с обширным поражением коры мозга. Может являться переходным состоянием при выходе из комы. Диагностируется исключительно клинически с помощью шкал для оценки уровня сознания. Инструментальные обследования (ЭЭГ, МРТ, МСКТ, ПЭТ, УЗДГ) являются вспомогательными, позволяют установить причинную патологию. Лечение направлено на стимуляцию восстановления, поддержание жизненно важных функций, предупреждение осложнений, уменьшение гидроцефалии.
МКБ-10
Общие сведения
Новая кора (неокортекс), состоящая из 6 слоёв нейронов, покрывает поверхность полушарий головного мозга и имеет анатомическое название «паллиум» — плащ. Соответственно, апаллический означает отсутствие паллиума, его функциональное «выключение». Термин «апаллический синдром» предложен немецким врачом Кретчмером в 1940, используется в Германии, странах СНГ. В англоязычных источниках по неврологии употребляется введённый в 1972 году термин «вегетативное состояние». Апаллический синдром (АС) встречается у 25-100 пациентов на 1 млн. человек в популяции, во многих странах отмечается тенденция к увеличению числа случаев. АС наблюдается у лиц обоих полов различных возрастных групп – от грудных младенцев до глубоких стариков.
Причины апаллического синдрома
В основе АС лежит тотальное или субтотальное поражение неокортекса при сохранении функции ствола мозга. Этиологическими факторами выступают:
- Черепно-мозговая травма. Травматический генез имеет большинство случаев АС молодого возраста.
- Церебральная гипоксия. Отмечается при отравлении угарным газом, асфиксии, тяжёлой артериальной гипотонии, остановке сердца вследствие сердечных заболеваний, в ходе оперативных вмешательств.
- Нейроинфекции. Апаллический синдром может становиться исходом острых инфекционных процессов с обширным поражением мозговой коры, возникать на заключительной стадии медленных инфекций ЦНС (лейкоэнцефалита Шильдера, прогрессирующего краснушного панэнцефалита).
- Опухоли головного мозга. В отдельных случаях обширные опухолевые процессы приводят к АС, обусловленному гипоксией, нейротоксикозом, отёком головного мозга.
- Прогрессирующие дегенеративные заболевания. Являются основной причиной АС у пациентов пожилого возраста. Синдром наблюдается на поздней стадии болезни Альцгеймера, Крейтцфельдта-Якоба, Пика, сосудистой деменции, алкогольной энцефалопатии.
- Острые дисметаболические состояния. Уремическая, гипогликемическая, печёночная кома могут переходить в апаллическое состояние.
- Аномалии головного мозга: микроцефалия, тяжёлая корковая дисплазия. Обуславливают апаллический синдром у детей младшего возраста.
Патогенез
Морфологическая картина коркового поражения при АС неспецифична, различается у разных пациентов. Гипоксические повреждения сопровождаются некрозом, травматические — диффузным аксональным повреждением, дегенеративные — атрофией. Вариабельность объёма и характера поражения, отсутствие в ряде случаев значительных морфологических изменений, свидетельствует о функциональных нарушениях, приводящих к «выключению» коры. Патофизиологические основы этих процессов находятся в стадии изучения.
Переход из комы в апаллическое состояние характеризуется восстановлением функции ретикулярной формации, подкорковых структур. Возобновление связей подкорки и коры приводит к дальнейшему восстановлению сознания. Если корковые связи не восстанавливаются, не формируются вновь или формируются неправильно, возникает хроническое вегетативное состояние — апаллический синдром. В исходе прогрессирующей корковой дегенерации АС развивается вследствие массовой утраты связей, обеспечивающих взаимодействие нейронов внутри коры и с нижележащими структурами.
Симптомы апаллического синдрома
Основу клинической картины составляет парадокс: наличие видимых признаков сознания при отсутствии объективных критериев осознания пациентом себя и окружающего мира. Больной открывает глаза, двигает ими в состоянии бодрствования, реагирует на болевые раздражения, проходит циклы «сон-бодрствование», что формирует впечатление осознанности. Однако не наблюдается никаких признаков осознанной деятельности, целенаправленной активности. Движения спонтанны, эмоциональные и осознанные реакции отсутствуют. Перемещение глаз хаотично, реакция слежения не наблюдается. Чередование сна и состояния бодрствования не зависит от времени суток.
Лицо пациента маскообразное, без мимики. Жевание и глотание замедлены, могут отмечаться жевательные движения, моргание, зевота. В ответ на болевые стимулы возникает нецеленаправленная двигательная реакция, сопровождающаяся учащением ЧСС и дыхания, расширением зрачков. Функция тазовых органов не контролируется. Возможны эпилептические пароксизмы. Типично повышение мышечного тонуса: кисти сжаты, стопы в состоянии подошвенного сгибания, конечности согнуты и приведены. Функционирование гипоталамуса и мозгового ствола обеспечивает поддержание необходимой гемодинамики, дыхательной деятельности, вегетативной функции. В фазу бодрствования характерно преобладание симпатической нервной системы (учащение ЧСС, АД, возможен озноб), в состоянии сна — парасимпатической (снижение АД, ЧСС, повышенное потоотделение).
Апаллический синдром травматического, гипоксического, дисметаболического генеза возникает остро, зачастую наблюдается после предшествующей комы. Апаллический симптомокомплекс при дегенеративных процессах развивается постепенно, иногда в течение нескольких лет. В первом случае возможно восстановление сознания, первыми признаками которого являются фиксация взгляда, слежение глазами за предметом, выполнение простых инструкций (просьбы закрыть глаза, сжать пальцы). Поскольку известны случаи появления слежения взором без дальнейшего восстановления, принято считать этот симптом критерием выхода из апаллического состояния, только если он сочетается с иными признаками расширения сознания.
Осложнения
Вследствие постоянного спастического состояния конечностей развиваются контрактуры суставов. Длительное нахождение пациента в постели с резким ограничением двигательной активности способствует возникновению пролежней, застойной пневмонии. Возможно присоединение вторичной инфекции мочевыводящих путей с развитием пиелонефрита. Апаллический синдром может привести к окончательному угасанию всех мозговых функций с летальным исходом. Смертельно опасными для пациента могут стать инфекционные осложнения, переходящие в сепсис. Правильный уход, питание, поддерживающая терапия способны отсрочить появление осложнений, увеличить продолжительность жизни больного.
Диагностика
Из-за отсутствия чётких критериев сознания и осознанности диагностировать апаллический синдром непросто. Согласно общепринятым правилам, у грудных детей диагноз устанавливается после трехмесячного возраста, поскольку ранее нельзя достоверно дифференцировать осознанное и рефлекторное поведение. В постановке диагноза участвуют неврологи, анестезиологи-реаниматологи, нейрофизиологи, при необходимости — нейрохирурги. Проводятся следующие диагностические мероприятия:
- Неврологический осмотр. Контакт с пациентом полностью отсутствует. Отмечается спонтанное движение глазных яблок, нецеленаправленная реакция на болевые стимулы. Сохранены краниальные и спинальные рефлексы, вегетативная функция. Наблюдается гипертонус мышц конечностей с признаками пластичности, повышение сухожильных рефлексов, наличие симметричных патологических рефлексов.
- Электроэнцефалография. Характерна низковолновая ЭЭГ, дельта- или тета-ритм. У 10-20% больных отмечается альфа- или бета-ритм. Восстановление сопровождается появлением отчётливого альфа-ритма.
- МРТ головного мозга. МРТ и другие способы нейровизуализации (КТ, МСКТ) не выявляют специфических морфологических изменений. Картина соответствует основному заболеванию: определяются очаги некроза, гематомы, опухоли, внутримозговые дегенеративные процессы, отёк мозгового вещества. У 75% больных отмечается гидроцефалия. Большинство случаев АС сопровождаются атрофическими изменениями коры, однако подобная атрофия наблюдается у находящихся в сознании пациентов с деменцией.
- ПЭТ-КТ головного мозга. Позволяет диагностировать снижение коркового метаболизма на 40-50%. Восстановление протекает с активацией обмена веществ, регистрируемой на ПЭТ.
- Транскраниальная УЗДГ. Направлена на оценку церебральной гемодинамики. Имеет вспомогательное значение, используется преимущественно при решении вопроса о целесообразности шунтирующей операции у пациентов с гидроцефалией.
Необходимо дифференцировать апаллический синдром от комы, состояния минимального сознания, сопора. Дифференцировка осуществляется при помощи клинических шкал. Инструментальные методы не могут точно указать уровень сознания больного, позволяют установить характер поражения коры, судить об уровне метаболизма церебральных тканей.
Лечение апаллического синдрома
Терапия направлена на жизнеобеспечение пациента, предотвращение осложнений и восстановление сознания. Единый стандарт ведения больных отсутствует. Лечение проводится длительно, иногда месяцами. Применяются консервативные и хирургические методы:
- Стимуляция восстановительных процессов. Медикаментозная составляющая включает мощную ноотропную, витаминную, сосудистую терапию, эндолюмбальное введение кислорода. Параллельно проводится регулярная сенсорная стимуляция с использованием всего спектра стимулов: слуховых, тактильных, зрительных, обонятельных.
- Искусственное питание. Осуществляется через гастростому, поскольку зондовое питание зачастую сопровождается осложнениями: аспирацией пищи в дыхательные пути, гастроэзофагеальным рефлюксом, изъязвлениями слизистой в местах соприкосновения с зондом.
- Профилактика осложнений. С целью уменьшения спастичности и профилактики контрактур назначают миорелаксанты. Лучшим предупреждением пролежней и гиповентиляционной пневмонии является адекватный уход, включающий смену белья, перемену позы, высаживание при помощи специальных ортопедических приспособлений, пассивную лечебную физкультуру, массаж. Целесообразно приобщение к уходу родственников больного.
- Шунтирующие операции. Показаны при выраженной гидроцефалии. Наиболее распространено люмбоперитонеальное и вентрикулоперитонеальное шунтирование.
- Глубинная электростимуляции мозга. Проводится путём стереотаксического введения микроэлектродов, посредством которых осуществляется стимуляция активирующих систем ствола.
- Нейротрансплантация. Является новой экспериментальной методикой лечения АС. Активирует регенерацию церебральных тканей, обеспечивает материал для реконструкции повреждённых участков. Введение эмбриональных нервных клеток производится интравентрикулярно (в мозговые желудочки), интрацеребрально (в кору или повреждённые глубинные участки мозга).
Прогноз и профилактика
Исход зависит от характера мозгового поражения, обусловившего апаллический синдром, возраста больного, продолжительности комы, наличия судорожных приступов. Остро развившийся АС может завершиться восстановлением сознания, но в большинстве случаев пациенты остаются инвалидами вследствие выраженного психоорганического синдрома. В случае прогрессирующей церебральной дегенерации апаллический синдром является терминальной стадией и оканчивается летально. Профилактика возникновения АС заключается в предупреждении травм, нейроинфекций, интоксикаций, своевременном лечении сердечно-сосудистой патологии.
Апаллический синдром
В основе апаллического синдрома (АС) лежит длительно существующее тотальное расстройство функции коры головного мозга.
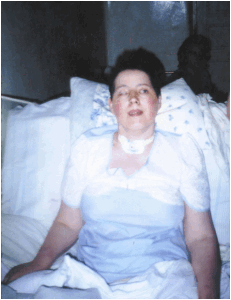
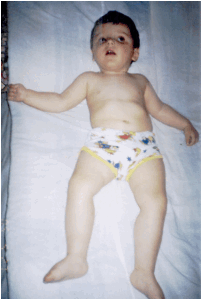
Случаи АС эпизодически упоминаются в медицинской литературе с конца XIX века.
В 1940 г. Е. Kretschmer впервые использовал термин «апаллический синдром» и дал первое полное описание его клинической картины.
„Больной в прострации (неподвижен), не спит, его глаза открыты. Он или смотрит прямо вперед, или его глаза бесцельно перемещаются, не фокусируясь ниначем. Попытки привлечь его внимание безуспешны. Разговор с больным, прикосновение к нему или демонстрация ему предметов не приводят к какому-либо существенному результату. Рефлекторные движения отстранения или защиты отсутствуют. Несмотря на бодрствование, больной не может говорить, узнавать или следовать социальным моделям поведения, которым был научен ранее. С неврологических позиций описанный синдром характеризуется панагнозией и панапраксией. Такие элементарные функции, как глотание, все-таки присутствуют.И, кроме того, проявляются такие примитивные инстинкты, как сосание и хватание.”
Термин „вегетативный статус” был предложен B.Jennet и F.Plum в 1972 году.
Апаллический синдром должен быть:
- -динамическим
- -курабельным
- -регрессивным.
Вегетативное состояние?
Чаще всего АС развивается при острых поражениях мозга как травматического (автодорожная травма, огнестрельное повреждение и т.д.), так и нетравматического генеза (глобальная ишемия мозга в результате остановки сердца, дыхания, асфиксии разного генеза, острые нарушения мозгового кровообращения, инфекции ЦНС, опухоли, эндогенные и экзогенные интоксикации).
Выделяют следующие периоды и стадии восстановления нервной системы при выходе из комы (Алексеева Г.В., 1996):
Острый период (преобладают диэнцефало-мезэнцефальные расстройства):
а)стадия опасной для жизни комы;
б)стадия стабилизации вегетативных функций.
Подострый период (кроме симптомов раздражения появляются и начинают доминировать симптомы выпадения):
в)апаллический синдром;
г)акинетический мутизм;
д)стадия словесного контакта;
е)стадия грубых психических расстройств;
ж)стадия восстановления больного как личности;
Отдаленный период:
з)стадия стойких остаточных явлений или стадия полного восстановления функций нервной системы.
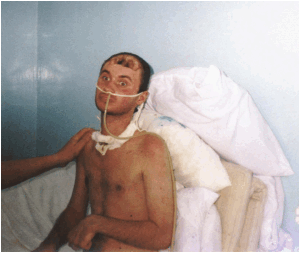
„Ресусцитация. Теория и практика оживления” М. Сиха (1976)
указывает на теоретически обоснованную уверенность в восстановлении к сознанию при наличии относительно стабильных функций кровообращения, дыхания и нервной системы.
Статистика апаллического синдрома (АС) наиболее изучена в США и странах Западной Европы и частично на территории Украины и России. Распространенность АС неизвестно из-за отсутствия общепринятых диагностических критериев и отсутствие до недавнего времени такого диагноза в Международной классификации болезней.
В соответствии со статистическими расчетами количество таких больных в США к середине 90-х годов представляли 10-20 тыс. взрослых и 4-10 тыс. детей (Latronico N., 2000; Andrwes K., 1999; Freeman E., 1997).
Расчеты по данным этиологических исследований в странах Западной Европы показывают 1-10,5 новых случаев только травматического АС на 100000 население ежегодно. По данным некоторых исследований заболеваемость на АС представляет 0,7-1,1 на 100000 население, распространенность — 2-10 на 100000 население (Мартинюк В.Ю., 1998; International working party report on the vegetative state, 1996).
Диагностические признаки
Диагностические признаки АС у конкретного пациента устанавливается консилиумом специалистов на основании определенных признаков, а именно:
- — отсутствие осознания самого себя и неспособности взаимодействовать с окружающей средой;
- — отсутствие доказательств каких-либо целеустремленных усилий и произвольной реализации поведенческих реакций на зрительные, слуховые, тактильные и болевые стимулы;
- — отсутствию доказательств понимания языка;
- — сохранение переменных, но неупорядоченных циркадных ритмов несна и сна;
- — достаточной сохранение автономных гипоталамических и ствольных функций для того, чтобы длилось выживание с помощью симптоматического лечения и присмотра;
- — расстройство функции сфинктеров;
- — сохранение рефлексов черепных нервов (зрачковых, окулоцефаличных, корнеальных, окуловестибулярных, спинальных и глотательных).
Типичные суждения исследовательских групп:
а) слишком медленный прогресс на фоне постоянно существующей субкомпенсации функций основных систем организма;
б) неоправданные, на их взгляд материальные затраты, моральные расходы как медицинского персонала, так и близких больного.
Осуществление активных лечебных действий, направленных на возобновление церебральной гемодинамики, дает возможность сократить период ресусцитации, избегая появления необратимых изменений в мозговой ткани, которая ускоряет появление элементов минимального сознания у больного.
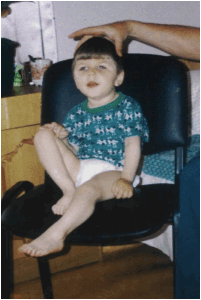
Стоимость лечения таких больных, в США составляет 120 000 -140 000$ в год на одного больного (Самборський Е.В., 2001). Сравнивая экономические расходы на лечение одного больного с АС в США, в нашей стране они снижаются в 6-8 раз при возможном более позитивном результате, используя новейшие методики координированного мультидисциплинарного подхода (патент Госпатента Украины «Способ нейрореабилитации больных апаллическим синдромом» № 72725 А от 31.12.03г.)
Наш опыт нейрореабилитации пациентов с АС дал возможность выделить 4 современных методики координированного мультидисциплинарного подхода:
1. Всестороннего первичного комплексного минимально инвазивного обследования пациента в состоянии комы или АС с применением УЗД сосудов головного мозга, УЗД сердца, УЗД органов брюшной полости и малого таза, ЭКГ, капилляроскопии, МРТ, МРА, что обеспечивает получение целостной картины причинно-следственных связей между функциональными системами кровообращения (макро-, регионального и микрососудистого) и дыхания.
2. Выбору оптимальных параметров функционирования сердечно-сосудистой, дыхательной и выделительной систем для обеспечения стабильности нейродинамических процессов с формированием тенденции к нарастанию амплитудно-частотных показателей нейродинамической активности.
3. Формирование оптимальных предельных параметров деятельности сердечно- сосудистой, дыхательной и нейродинамической систем при выполнении нейрореабилитационных нагрузок с целью предотвращения критических девиаций в стабильном функционировании всех систем организма.
4. Индивидуального выбора программы нейрореабилитации для конкретного пациента с применением массажа, кинезитерапии, биоритмокоррекции, психологической и логопедической стимулирующей коррекции, аромотерапии в зависимости от анализа полученных данных предыдущей диагностики нейропсихологического статуса, состояния артикуляционно-речевого аппарата, тонуса мышц и их способности к пассивно-активным движениям, путей реагирования организма на внешние раздражители.
Инструментальный мониторинг при курации больных с апаллическим синдромом: УЗДГ, ЕЕГ, цифровая оптическая капилляроскопия.
Невзирая на сегодняшний уровень диагностики, врачи не знают об ощущениях несознательного состояния и пока что не хотят их объективизировать. Поэтому наиболее оптимальным решением данной биоэтической проблемы может быть лишь позитивное отношение к любому, даже самого тяжелого больного.
Разговоры с врачами, медсестрами и семейством о возможных негативных последствиях надо вести очень осторожно и в любом случае не в присутствии такого больного. Да, и к больному в критическом состоянии должны быть применены все правила деонтологии.
Шкала Ранчо Лос Амігос (по D. Malkmus и соавт., 1980, США) обеспечивает понимание прогрессивного возобновления функций мозга через выздоровление и реабилитацию.
1. Без реакций: пациент находится в состоянии глубокого сна и не реагирует на раздражители.
2. Общие реакции: пациент реагирует не постоянно и нецелевыми реакциями на раздражители в неспецифической манере. Рефлексы ограниченные и одинаковые, в зависимости от раздражителей.
3. Местные реакции: реакции пациента специфические, но несинхронные, непосредственно связанные с раздражителем. Процесс поворота головы в направлении звука или фокусировки взгляда на присутствующем объекте является уже сложным актом включения в работу нескольких участков мозга. Пациент может выполнять простые команды без синхронизации высших корковых функций и/или с определенным опозданием во времени.
4. Путано-возбужденный уровень: пациент находится в стадии усиленной активности и очень стесняется, дезориентируется, не осознает существующих событий. Его поведение часто странно и несвойственно тем, кто его окружает. Он не способен сам о себе позаботиться. Если физически на это в состоянии, он может делать автоматические движения: садиться, вставать и идти, которые являются частью его возбужденного состояния, но не обязательно целевыми движениями. Некоторые пациенты способны к длительным персистирующим состояниям автоматизированной агрессии к самому слабому по физической силе и наиболее не защищенному по поведению родственнику (как правило, собственной матери).
5. Путано-нецелесообразный, не возбужденный уровень: пациент кажется внимательным и реагирует на простые команды. Однако более сложные команды нуждаются в реакциях, которые являются нецелевыми и редкими. Пациент может выявлять возбужденность, которая касается больше внешних раздражителей, чем внутреннего состояния. Пациент очень невнимателен и в целом имеет трудности при усвоении новой информации. Ему удаются действия, которые касаются беспокойства о себе, с чьей-то помощью. Оперативная память резко сниженная, долговременная память практически отсутствует, или может быть потеряна на последние 3-5-10-20 лет жизни, которые предшествовали коматозному состоянию. Язык часто нечеток, возможны проявления проворно-сенсорной афазии, амнестической афазии, часто выраженные ехолалии, возможна чрезмерная конкретизация высказываний при отсутствии логического мышления.
6. Путано-целесообразный уровень: пациент выявляет нацеленное поведение, но полагается на намеки о направлении действия. Ему удается обновить старые навыки, как и ежедневную деятельность, но проблемы для памяти представляет новая информация. Он имеет зародыш осознания себя и других. Возможен лишь разговор о выполненной деятельности при реальном отсутствии проведенной деятельности (больной говорит, что он ходит на работу, руководит предприятием, вовремя выплачивает зарплату и т. п., хотя приход его на работу реально пока что завершается сидением в кабинете, опознаванием личных вещей, документов). Другая больная обижалась на мать за замечание относительно невыполненных определенных стереотипных действий в туалетной комнате (не спустила воду). Больная утверждала, что она это сделала, хотя действие в действительности не состоялось.
7. Автоматически-целесообразный уровень: пациенту автоматически удается ежедневная деятельность, но его поведение напоминает поведение робота с минимальными заданиями. Он имеет поверхностные упоминания о деятельности и некритическом сознании относительно своего состояния. Ему нужен по крайней мере минимальный присмотр, помощь в решении его проблем и при планировании дальнейшей деятельности.
8. Целево-целесообразный уровень: пациент внимателен и ориентируется, адекватный, способный вспоминать и сочетать прошлое и недавние события. Он может изучать новые движения и продолжать изучать дом и осваивать новые навыки для обеспечения жизнедеятельности, однако имеет недостатки при противостоянии стрессам, социальным, эмоциональным и интеллектуальным перегрузкам.
Нами выделено 4 основных этапа в процессе возобновления больных независимо от этиологического фактора:
А. Господство тотальных дизрегуляций функциональных систем
(1 уровень шкалы Ранчо Лос Амигос);
Б. Этап кристаллизации остаточных (сохраненных) функций центральной нервной системы (2-3 уровень шкалы Ранчо Лос Амигос). Соответствие стадии акинетического мутизма;
В. Этап стимуляции и развития нейропластичных возможностей дефектных функциональных систем головного и спинного мозга, который отвечает стадии минимального сознания (3-5 уровни шкалы Ранчо Лос Амигос);
Г. Этап формирования окончательных моторных компенсаций и возобновления возрастной психической деятельности личности (6-8 уровни шкалы Ранчо Лос Амигос). Соответствие стадии становления большого сознания.


Монография

Апаллический синдром
У.Б. Лущик, Н.Г. Лущик, И.П. Бабий
Эта монография — одна из немногих попыток обобщения последних знаний об апаллическом синдроме и вегетативных персистирующих состояниях — чрезвычайно актуальной проблемы нынешнего времени при неудачной ресусцитации, а также отображение современных
взглядов на такие состояния и новейших подходов к лечению.
Авторы монографии — врачи-невропатологи, которые владеют методиками функциональной и лучевой диагностики и с позиций собственного опыта успешного выведения больных из апаллического синдрома анализируют известные публикации по этому вопросу, творчески переосмысливая их.
Издание предназначается для реабилитологов, невропатологов, нейрохирургов, педиатров, психиатров, и докторов лучевой и функциональной диагностики, студентов, интернов и аспирантов медицинских учреждений.
СОДЕРЖАНИЕ
Актуальность
Терминология
Коматозные состояния
Патологические подходы к пониманию мозговой дисфункции
В коматозных состояниях
Апоптоз
Мозговой предсмертный диагноз: исторический короткий обзор
Аспекты биоэтики диагностики смерти мозга
Читайте также:
