Дисфагия
Добавил пользователь Дмитрий К. Обновлено: 07.01.2026
Затрудненное глотание (дисфагия) - одна из частых проблем пищеварения. При дисфагии пища и/или жидкости обычно не двигаются нормальным образом от горла (глотки) к желудку. Люди чувствуют, как будто пища или жидкости застревают на пути вниз в трубке, соединяющей горло с желудком (пищеводе).
Дисфагию не следует путать с комком в горле (ощущение комка), при котором у людей возникает ощущение комка в горле, но отсутствует затрудненное глотание.
Осложнения
Дисфагия может привести к тому, что люди вдыхают (аспирируют) слюну и/или съедаемую или выпиваемую пищу. Аспирация может вызывать острую пневмонию. Если аспирация происходит в течение длительного периода времени, может развиться хроническое заболевание легких. У людей, страдающих дисфагией в течение длительного времени, часто наблюдаются нарушения питания и снижение массы тела.
Инсульт
Признаки: Обычно ранее диагностированный инсульт. Слабость или паралич с одной стороны тела, затрудненная речь, трудности при ходьбе или сочетание этих симптомов.
Болезнь Паркинсона
Признаки: Ригидность мышц и меньшее количество сознательных движений в сравнении с нормой. Непроизвольные, ритмичные, дрожащие движения (тремор), расстройство координации (атаксия) и расстройство равновесия.
Рассеянный склероз
Признаки: Преходящие симптомы, относящиеся к различным частям тела, в том числе расстройства зрения, мышечная слабость и/или аномальные ощущения. Иногда слабые, неуклюжие движения.
Некоторые болезни двигательного нейрона:
- Боковой амиотрофический склероз
- Прогрессирующий бульбарный паралич
- Псевдобульбарный паралич
Миастения гравис
Признаки: Слабые, обвисшие веки и слабые глазные мышцы. Чрезмерная слабость мышц после работы ими.
Дерматомиозит
Признаки: Мышечная слабость. Повышенная температура, утомляемость и снижение массы тела. Иногда боль и/или припухлость суставов, темная или красная сыпь.
Мышечная дистрофия
Признаки: Мышечная слабость, начавшаяся в детстве.
Ахалазия (ритмические сокращения пищевода значительно уменьшены, а нижняя мышца пищевода нормально не расслабляется).
Признаки: Затрудненное глотание (дисфагия) твердой пищи и жидкостей, которое ухудшается в течение нескольких месяцев или лет. Иногда регургитация (отрыгивание) непереваренной пищи во сне. Ощущение дискомфорта в грудной клетке. Ощущение переполнения желудка после приема небольшого количества пищи, тошнота, рвота, вздутие, а также симптомы, ухудшающиеся при приеме пищи.
Диффузный спазм пищевода
Признаки: Боль в груди. Преходящее затрудненное глотание.
Системный склероз (склеродермия)
Признаки: Феномен Рейно. Боль и/или припухлость суставов. Припухлость, утолщение и натяжение кожи пальцев, а иногда лица и других областей. Периодическая изжога, затрудненное глотание и одышка.
Пептическая стриктура (сужение, обусловленное рубцовой тканью, возникшей в результате воздействия желудочной кислоты)
Признаки: В анамнезе наблюдаемые в течение длительного времени симптомы желудочно-кишечного рефлюкса (изжога).
Рак пищевода
Признаки: Постоянное затрудненное глотание пищи и жидкостей, которое ухудшается в течение нескольких дней или недель, потеря веса, боль в груди.
Нижние пищеводные кольца
Признаки: Преходящее затрудненное глотание.
Компрессия пищевода (по причине):
- Выпуклости в большой артерии в грудной клетке (аневризма аорты)
- Увеличения щитовидной железы
- Опухоли в грудной клетке
Проглатывание едкого вещества (сильные кислоты и щелочи)
Признаки: Затрудненное глотание, возникшее спустя недели или месяцы после известного проглатывания.
Настораживающие признаки (причина для беспокойства):
- симптомы полной физической блокады (слюнотечение или полная неспособность что-либо проглотить);
- дисфагия, приводящая к снижению массы тела;
- боль при глотании (одинофагия);
- новая проблема со стороны нервов, спинного мозга или функции мозга, особенно любая слабость.
Когда обратиться к врачу?
- Пациенты, у которых присутствуют настораживающие признаки, должны немедленно посетить врача.
- Если единственными настораживающим признаком является снижение массы тела, то посещение врача в течение недели не причинит вреда.
- Люди с дисфагией, у которых отсутствуют настораживающие признаки, должны посетить своего врача в течение недели.
- Однако оценку состояния людей, которые кашляют или задыхаются всякий раз, когда едят или пьют, необходимо проводить быстрее.
Опрос и осмотр
Сначала врачи расспрашивают пациента о его симптомах и медицинском анамнезе, уточняя следующие данные:
- затрудненное глотание твердой пищи, жидкостей или того и другого;
- пища, выходящая через нос;
- слюнотечение или пища, выливающаяся изо рта;
- кашель или удушье во время еды.
У людей, у которых постепенно усиливаются затруднения при глотании сначала твердой пищи, а затем жидкостей, может наблюдаться усиливающаяся физическая блокада, например, опухоль.
Спонтанное вытекание пищи из носа или изо рта указывает на неврологическую или мышечную проблему, а не на проблему с пищеводом.
Врачи ищут симптомы, указывающие на нервно-мышечные, желудочно-кишечные расстройства и расстройства соединительной ткани.
Затем они проводят физикальное обследование, в ходе которого врач обращает особое внимание на следующие органы и симптомы:
- тремор имеется в состоянии покоя;
- мышечная сила (включая мышцы глаз, рта и лица);
- выполнение повторяющихся действий ( моргание или счет вслух);
- походка и способность удерживать равновесие;
- кожа на наличие сыпи и утолщений или изменений текстуры, особенно на кончиках пальцев;
- мышцы (происходит ли дегенерация или видимое подергивание под кожей , имеются ли болезненные ощущения);
- шея на наличие увеличенной щитовидной железы или другого образования.
Обследование
В зависимости от причины дисфагии и других факторов, возможно проведение следующих видов обследований:
- эндоскопия верхних отделов желудочно-кишечного тракта;
- исследование с помощью бариевой взвеси;
- КТ или МРТ головного мозга;
- спинномозговая пункция;
- электромиография с игольчатым электродом (стимуляцию мышц с последующей регистрацией их электрической активности);
- лабораторные исследования;
- биопсия мышц;
- генетический анализ;
- рентгенография (артериография).
Лечение
Лучшим способом лечения дисфагии является лечение конкретной причины.
В зависимости от причины заболевания применяют:
Дисфагия
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Нарушение акта глотания, или дисфагия, обусловлено невозможностью проведения пищевого комка, сформированного в полости рта, через ротоглоточную или глоточно-пищеводную часть в желудок.
Следует различать истинную дисфагию и псевдодисфагию, которая проявляется ощущением комка в горле, но не сопровождается нарушением глотательного акта.
Процесс глотания регулируется нервным центром, который расположен в продолговатом мозге, поэтому поражение мозговых структур ведет к нарушению глотательного рефлекса. В акте глотания участвуют мышцы ротоглотки и пищевода, патология которых также приводит к дисфагии.
Разновидности нарушения глотания
Нарушение глотания является, как правило, симптомом желудочно-кишечных, онкологических или неврологических заболеваний.
Акт глотания состоит из трех фаз: ротовой (осуществляется произвольно), глоточной (осуществляется рефлекторно) и пищеводной (осуществляется также рефлекторно).
В зависимости от того, на каком этапе возникает трудность проглатывания, можно говорить о причине этого явления. В некоторых случаях затруднение глотания вызвано нарушением акта глотания в сочетании с болезненностью (одинофагия). Иногда бывает ощущение, что при проглатывании в горле застревает комок, в остальное время такой жалобы не возникает. При некоторых заболеваниях развивается страх глотания (фагофобия), человек боится поперхнуться, чувствует, что не может проглотить пищу. Такое состояние может возникнуть при тревожно-мнительных расстройствах, истерии, предшествующих негативных случаях. Некоторые люди могут ощущать процесс прохождения пищи по пищеводу. Однако такая чувствительность не связана с задержкой пищи в пищеводе или с его закупоркой. Иногда пациенты жалуются на трудности глотания, хотя на самом деле у них переполнен желудок после приема пищи, особенно когда торопливой еде сопутствует заглатывание воздуха.
В зависимости от причины, которая не позволяет пище попасть в желудок, различают функциональную и органическую дисфагию. Функциональное нарушение акта глотания обусловлено расстройством сокращения и расслабления мышц верхнего пищеводного сфинктера либо ротоглотки и пищевода вследствие нарушения нервной регуляции. Возможна также органическая причина расстройства акта глотания из-за механического препятствия или сужения в области ротоглотки или пищевода.
Возможные причины нарушения глотания
Клинически проявления нарушения глотания в данном случае включают поперхивание или кашель при приеме пищи; слюнотечение; накапливание пищи за щекой или ее выпадение изо рта, затруднение при приеме таблетированных лекарственных средств.
Дегенеративные процессы в центральной нервной системе в конечном итоге приводят к поражению мышц ротоглотки, что сопровождается нарушением глотания и речи. Симптом чаще проявляется на поздних стадиях развития болезни.
К нарушению акта глотания приводит дискинезия пищевода, которая может сопровождаться атонией и параличом либо спазмом пищевода (эзофагоспазм).
К атонии пищевода могут приводить поражения головного мозга при травмах головы, кровоизлияниях или опухолях мозга и нарушение работы вегетативной нервной системы при системных заболеваниях (системной склеродермии, миастении и др.).
Как правило, при этом ведущими клиническими признаками выступают симптомы основного заболевания. При системной склеродермии поражаются соединительные ткани с вовлечением в патологический процесс кожи, опорно-двигательного аппарата и внутренних органов. Пищевод при этой патологии поражается чаще, чем другие органы, что проявляется затруднением глотания. Дисфагия при миастении (мышечная слабость) часто бывает единственным симптомом заболевания и проявляется затруднением глотания сухой и плохо пережеванной пищи, особенно в положении лежа.
Другой причиной дискинезии пищевода является дисфагия спастического характера (эзофагоспазм), которая возникает вследствие психоэмоционального стресса у пациентов с эзофагитом, язвенной болезнью желудка и т. д. Кроме того, эзофагоспазм развивается при заболеваниях, которые сопровождаются общим судорожным синдромом (эпилепсия).
К числу довольно редких причин нарушения глотания относится ахалазия кардии. При этом заболевании поражаются межмышечные нервные сплетения, что приводит к невозможности расслабления нижнего пищеводного сфинктера и перистальтике пищевода. Нарушение тонуса пищевода при этом сопровождается дисфагией, рвотой и болью в момент проглатывания пищи.
Сократительная функция пищевода нарушается при дисфункции верхнего пищеводного сфинктера, окулофарингеальной мышечной дистрофии (наследственное заболевание, при котором поражаются мышцы лица и головы). В этих случаях дисфагия вызвана поражением нервно-мышечной ткани пищевода, которое сопровождается слабостью мышц.
Органические причины нарушения глотания включают, прежде всего, новообразования головы, шеи, пищевода и средостения. Поскольку анатомическое пространство средостения ограничено, опухоли, разрастаясь, могут сдавливать венозные стволы, что сопровождается развитием синдрома верхней полой вены (нарушением оттока венозной крови от верхней части тела). Сдавление трахеи и пищевода переполненным венозным стволом может сопровождаться симптомами удушья и дисфагии.
Одной из частых причин нарушения акта глотания служит появление дивертикулов пищевода – мешковидных выпячиваний стенок пищевода в сторону средостения. При этом возникают першение, повышенное слюноотделение и ощущение комка в горле.
Нарушение проходимости пищевода, которое вызывает дисфагию, может развиваться при инфекционных процессах в пищеводе или ротоглотке (например, при ангинах, абсцессах и флегмонах), а также при туберкулезе вследствие рубцового сужения пищевода.
Тиреомегалия (увеличение щитовидной железы) также может приводить к нарушению акта глотания вследствие сдавления пищевода, однако этот процесс наблюдается лишь на поздней стадии развития заболевания.
На фоне психосоматических нарушений, истерий возможно возникновение психогенной дисфагии, которую сопровождают другие неврологические симптомы (псевдозаикание, «ком в горле» и др.).
К каким врачам обращаться?
Важно помнить, что начальные симптомы спазма и нарушения моторики пищевода могут возникать у детей первого года жизни.
Появление первых симптомов расстройства пищеварения – срыгивания, внезапной рвоты неизмененной пищей сразу после еды, боли при глотании – требует немедленного обращения к педиатру .
Если такие симптомы в течение длительного времени (более месяца) выявляются у взрослого, необходимо в обязательном порядке посетить терапевта . По результатам осмотра терапевт может дать направление к гастроэнтерологу или онкологу для обследования желудочно-кишечного тракта. При неврологических нарушениях, сопутствующих дисфагии, необходимо обратиться к неврологу или психотерапевту.
Диагностика и обследования
Поставить предварительный диагноз можно уже после тщательного опроса пациента. При этом обращают внимание на длительность дисфагии и характер ее течения. Например, эзофагит сопровождается, как правило, кратковременной дисфагией. Быстрая и неуклонно прогрессирующая симптоматика затруднения глотания характерна для рака пищевода. При доброкачественных сужениях пищевода (стриктурах, опухолях) дисфагия характеризуется периодичностью и возникает чаще при глотании твердой пищи. При функциональной дисфагии вследствие таких заболеваний, как ахалазия кардии или эзофагоспазм, затруднено проглатывание как твердой, так и жидкой пищи.
У пациентов с системной склеродермией характерным признаком является поражение коже. О неврологической природе дисфагии свидетельствуют такие симптомы, как ухудшение речи, охриплость голоса, атрофия языка, а также признаки нервно-мышечных поражений. Для выявления заболеваний, которые способны нарушить поступление пищи в пищевод, исследуют полость рта и глотки.
Для выявления дисфункции мышц рта и глотки, а также органических изменений выполняют рентгеноскопию с сульфатом бария и пищеводную манометрию. Пациентам с функциональной дисфагией может потребоваться также эзофагогастроскопия для исключения сопутствующей механической обструкции пищевода.
Исследование слизистой оболочки верхнего отдела желудочно-кишечного тракта с возможностью выполнения биопсии или эндоскопического удаления небольших патологич.
Лечение
Учитывая разные причины появления дисфагии, врач назначает лечение только после постановки диагноза. При прогрессирующей форме дисфагии, которая может свидетельствовать об онкологическом заболевании, визит к врачу откладывать нельзя.
Что следует делать при нарушении акта глотания?
При постинсультной дисфагии при сохранении глотательного рефлекса употребляют мягкие, полужидкие блюда.
Прием всех медикаментов пациент должен осуществлять в присутствии медперсонала, запивая лекарства маленькими глотками воды в положении полусидя.
Если функция глотания не восстанавливается в течение трех суток, питание проводят через назогастральный зонд.
Если причиной нарушения акта глотания служит эзофагит или гастроэзофагеальная болезнь, необходимо сократить промежутки между приемами пищи и уменьшить размер порции. Не рекомендуется употреблять горячие и холодные блюда, пищу следует тщательно пережевывать. Желательно ограничить потребление продуктов, вызывающих раздражение слизистой оболочки пищевода (жиров, алкоголя, кофе, шоколада, цитрусовых и др.).
После принятия пищи необходимо избегать наклонов вперед и не ложиться в течение 1,5 часов. Кроме того, стоит отказаться от ношения тесной одежды, тугих поясов.
Список литературы
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Дисфагия: симптомы и лечение
Каждый из нас хотя бы раз в жизни замечал ощущение комка в горле и испытывал затруднения в процессе глотания. Когда это расстройство приобретает постоянный характер, оно значительно ухудшает качество жизни. Нарушение акта глотания, или дисфагия, может развиваться по целому ряду причин. Чаще всего с этой проблемой сталкиваются пожилые люди со слабым тонусом мышц ротоглотки. Существует несколько методов лечения дисфагии, выбор которых обусловлен этиологией и степенью выраженности расстройства.
Причины дисфагии
Дисфагию могут вызывать самые разные заболевания и состояния: инсульт, гастроэзофагеальная рефлюксная болезнь (ГЭРБ), опухоли и сахарный диабет. В некоторых случаях нарушение глотания появляется из-за неправильно подобранных зубных протезов или сильного разрушения зубов. Кроме того, расстройство может возникать как побочный эффект лечения, например, во время прохождения курса химиотерапии.
Фазы глотания
Выбор наиболее эффективного плана лечения дисфагии во многом зависит от причины проблемы и этапа, на котором наблюдаются трудности проглатывания. Принято выделять три фазы глотания:
- ротовая (оральная) фаза: поступление пищи в полость рта, ее пережевывание, формирование пищевого комка;
- глоточная (фарингеальная) фаза: проталкивание пищевого комка сначала в среднюю, а затем в нижнюю часть глотки, что сопровождается закрытием трахеи, препятствующим аспирации пищи в дыхательные пути;
- пищеводная (эзофарингеальная) фаза: продвижение пищевого комка из пищевода в желудок.
Методы лечения дисфагии
Лечение дисфагии зачастую основано на применении компенсаторного и реабилитационного подходов. Компенсаторные приемы кардинальным образом не решают проблему, однако они позволяют компенсировать слабость мышц, обеспечивающих акт глотания, и тем самым ослабить симптомы расстройства. Данная стратегия подразумевает изменение консистенции пищи для облегчения проглатывания и выполнение позиционных лечебных маневров (например, вращение или наклон головы), которые помогают проталкивать пищу по пищеводу.
Реабилитационный метод лечения направлен на изменение физиологии глотания и восстановление глотательной функции, за счет чего достигается улучшение состояния в долгосрочной перспективе. Комплекс мер может включать в себя упражнения для наращивания силы мышц головы, рта, гортани и пищевода, а также обучение техникам глотания, обеспечивающим блокировку дыхательных путей. В настоящее время в рамках реабилитационного лечения применяются различные глотательные маневры – например, «глоток над голосовой щелью», когда больной делает вдох, задерживает дыхание и после этого совершает глоток.
Терапевтическое и оперативное лечение
Реабилитационная терапия является достаточно эффективным методом лечения дисфагии. Однако в тех случаях, когда расстройство вызвано наличием хронических заболеваний, таких как ГЭРБ, или связано с особой формой и размером пищевода, может потребоваться терапевтическое лечение или даже хирургическое вмешательство. Консервативное лечение включает в себя прием антацидов или других лекарственных средств для контроля симптомов ГЭРБ. Если причиной нарушения глотания является снижение уровня слюноотделения или сгущение слюны, больному могут быть назначены специальные медицинские препараты.
Если затруднение глотания вызвано слишком маленьким диаметром пищевода или слишком большой плотностью его мышечной ткани, то дефект, как правило, устраняют оперативным путем, например, посредством проведения лапароскопической кардиомиотомии. В ходе операции хирург выполняет рассечение мышц нижнего пищеводного сфинктера, чтобы обеспечить более свободное прохождение пищи из пищевода в желудок.
Уход за зубами и дисфагия
Иногда развитие дисфагии может быть связано с наличием стоматологических проблем. Отсутствие зубов, их плохое состояние или неудачно подобранные зубные протезы становятся причиной недостаточного пережевывания пищи. Несмотря на то что сама по себе гигиена полости рта не избавит вас от дисфагии, тщательный уход за зубами и деснами является важным условием для предотвращения и уменьшения выраженности проблем с глотанием. Чистка зубов фторидсодержащей пастой не реже двух раз в день поможет избежать развития кариеса, образования зубного налета и зубного камня.
Нередко в лечении дисфагии принимает участие целая команда медицинских специалистов: стоматолог, логопед, терапевт и ЛОР-хирург. Совместными усилиями они вырабатывают оптимальную стратегию лечения, чтобы устранить или облегчить любые проявления нарушения функции глотания.
Дисфагия
Дисфагия – это нарушение глотания. Больной не может нормально есть, пить. Комок пищи не проходит по пищеводу. Одним из характерных симптомов дисфагии является то, что жидкости и слюну проглатывать труднее, чем твердые куски.
Дисфагия пищевода не является самостоятельным заболеванием – это всегда вторичное состояние, вызванное другими патологиями. Затруднение глотания случается у пациентов всех возрастных групп. При отсутствии адекватного лечения качество жизни больного резко снижается, развиваются опасные осложнения вплоть до летального исхода.
Причины дисфагии
- Механическое сдавливание глотки или пищевода. Причиной дисфагии может стать тонзиллит, увеличение щитовидной железы, лимфатических узлов, развитие шейных остеофитов, перстневидно-глоточных спаек. Сужение также наблюдается при раковых опухолях ротовой полости, гортани, при фиброзе мышц и после хирургического вмешательства.
- Нервно-мышечное расстройство. Акт глотания нарушается практически у каждого второго пациента, перенесшего мозговой инсульт. Выраженность дисфагии зависит от распространенности процесса. Жалобы на затрудненное проглатывание пищи также наблюдаются при болезни Паркинсона, рассеянном склерозе, псевдопаралитической миастении, ахалазии кардии (хроническом спазме пищевода).
- Эзофагеальные патологии. Причиной сужения пищевода в острой форме может стать отек Квинке, попадание инородного тела в глотку, хроническое заболевание пищеварительной системы или средостения. Нарушением глотания сопровождается ахалазия, системная склеродермия, сахарный диабет. Возможно развитие дисфагии вследствие приема эстрогенов и нитратсодержащих веществ и препаратов.
Формы болезни
По анатомической локализации выделяют два вида дисфагии:
- Орофарингеальная (ротоглоточная). Нарушается проходимость глотки и горла – верхних отделов.
- Пищеводная. Пищевой комок не может пройти до желудка.
Классификация по степени выраженности симптомов:
- I степень – затруднено проглатывание твердых кусочков пищи.
- II степень – пациент может употреблять только жидкую еду.
- III степень – нарушено глотание пищи и слюны.
- IV степень – полная непроходимость пищевода.
Симптомы дисфагии
В начальной стадии пациенты жалуются на дискомфорт в горле и в области пищевода. На слабо выраженные симптомы дисфагии редко обращают внимание, что приводит к прогрессированию болезни.
Постепенно развивается чувство распирания в грудной клетке, усиливается слюноотделение. К жалобам на дисфагию добавляется сухой кашель, изменение голоса, першение в горле. При длительном нарушении пациент теряет вес, ослабевает, возможны проблемы с пищеварением.
Если своевременно не начать лечение основной болезни, дисфагия может спровоцировать перерождение эпителия слизистой с образованием опухоли. У многих пациентов развивается аспирационная пневмония – следствие попадания частиц пищи в дыхательные пути. При дисфагии, вызванной сдавливанием глотки опухолью, может развиваться острое нарушение дыхания, которое требует неотложной медицинской помощи.
Диагностика
Первичное обследование пациента проводит гастроэнтеролог, который может дополнительно рекомендовать консультацию отоларинголога, стоматолога, эндокринолога. Ключевой задачей диагностики является поиск причин нарушения.
Больному назначают комплексное обследование:
- Фарингоскопия. Осмотр глотки пациента позволяет обнаружить фарингит, тонзиллит, новообразования верхних отделов пищеварительной системы, застрявшее инородное тело.
- Рентген пищевода. Для диагностики дисфагии делают снимки с контрастом. Рентгенография помогает установить наличие дивертикулов, определить признаки изменения эзофагеальной моторики.
- Эзофагогастроскопия (ЭГДС). В ходе обследования врач осматривает слизистую пищевода и кардиальных отделов желудка. Картинка ЭГДС позволяет обнаружить эрозии, микротрещины.
- Клинический анализ крови. Изменения в результатах соответствуют основному заболеванию. Возможно повышение СОЭ, снижение уровня гемоглобина.
Лечение дисфагии
Терапию назначают с учетом причин патологии и степени выраженности симптома.
Лечение дисфагии острой формы, которая обычно возникает при механической обструкции, заключается в извлечении инородного тела или в снятии отека Квинке. Длительно существующий синдром расстройства глотания требует тщательного выбора препаратов.
Врач может назначить:
- Лекарства для улучшения нервной регуляции. Больным с паркинсонизмом назначают предшественники и агонисты дофамина, специфические препараты. При инсульте требуется комплексная терапия нейропротекторами и мембранными стабилизаторами. При миастении назначают антихолинэстеразные препараты.
- Блокаторы кальциевых каналов. Группа лекарств снижает концентрацию ионов в мышечных волокнах. В результаты уменьшается спастика мышц пищевода, улучшается его проходимость.
- Антисекреторные препараты. Средства используют в случаях, когда дисфагия сопровождается эозинофильным эзофагитом. Назначение местных стероидных препаратов или ингибиторов протонной помпы уменьшает раздражение на слизистой, способствует ее заживлению.
- Антибактериальные или противовирусные средства. Показаны при подтвержденной инфекционной природе дисфагии.
Диагностика и лечение дисфагии пищевода в Нижнем Новгороде
Пройти диагностику и лечение дисфагии можно в клинике «Альфа-Центр Здоровья». У нас работают профильные специалисты, есть необходимое оборудование и современная лаборатория для комплексного обследования пациентов. Записаться на прием можно по телефону, указанному на сайте.
Дисфагия
Глотание это процесс, при котором в результате сокращения одних и расслабления других мышц пищевой комок переводится через глотку и пищевод в желудок. Глотание делится на три фазы: ротовую, глоточную и пищеводную.
Проявляется дисфагия затруднением или невозможностью глотания, болями в момент глотания (так называемая одинофагия), попаданием пищи или жидкости в нос, гортань, трахею. Различают ротоглоточную (нарушения прохождения пищи в районе ротоглотки) и пищеводную (нарушения прохождения пищи в районе пищевода) дисфагию.
Ротоглоточную дисфагию разделяют на верхнюю, среднюю и нижнюю.
Верхнюю дисфагию вызывают заболевания щитовидной железы, лимфатических узлов, мышц, позвоночника и других органов, а также нарушения нервной регуляции функций рта, глотки и устья пищевода.
Пищеводную дисфагию также разделяют на верхнюю, среднюю и нижнюю.
Высокую пищеводную дисфагию вызывают спазмы устья пищевода, выпячивания стенки пищевода (дивертикулы), инородные тела, острые и хронические воспаления слизистой оболочки рта, глотки и гортани и др.
Среднюю пищеводную дисфагию вызывают как функциональные нервно-мьшечные расстройства (диффузный спазм пищевода), так и органические поражения (эзофагиты, язвы, стриктуры, опухоли, дивертикулы и др.).
Нижнюю пищеводную дисфагию вызывают нарушения работы нижнего пищеводного сфинктера (халазия и ахалазия), грыжи пищеводного отверстия диафрагмы, рефлюкс-эзофагиты, язвы, стриктуры, опухоли, дивертикулы и др.
- 1 степень - характеризуется периодическим затруднением проглатывания твердой пищи, болью по ходу продвижения пищевого комка;
- 2 степень - отмечается прохождение только полужидкой пищи;
- 3 степень - прохождение только жидкой пищи;
- 4 степени - невозможно даже проглатывание слюны и воды.
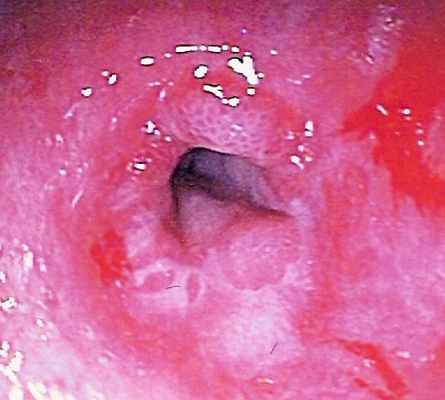
Дисфагия - симптом заболевания, а не самостоятельная болезнь, поэтому диагностика направлена на выявление заболевания, ставшего причиной дисфагии.
Врач вас расспросит, осмотрит и, скорее всего, направит на эндоскопическое исследование, при котором у вас могут взять кусочек ткани (биопсию) на гистологическое исследование. При обнаружении признаков эзофагита вам могут назначить суточную рН-метрию.
Если при эндоскопия пищевод выглядит более или менее нормально, необходимо провести исследование моторики пищевода рентгенологически с помощью бария, а также выполнить манометрию пищевода, то есть исследовать давление, которое создается в процессе глотания, и исследовать перистальтику пищевода.
В том случае, если с помощью гастроэнтерологического обследования причина дисфагии не была обнаружена, проводят неврологическое обследование, выявляя пораженную нервную структуру.
Лечение дисфагии
Основное лечение направлено на основное заболевание, послужившее причиной дисфагии.
Лечение самой дисфагии сводится к применению средств, облегчающих ее симптомы. Так, например, при воспалении пищевода помогают антацидные препараты.
При дисфагии пищевода необходимо соблюдение определенных правил пищевого поведения и диеты. Так, рекомендуется дробное питание небольшими порциями, пища не должна быть сухой и жесткой, ее нужно тщательно пережевывать. Запрещены приемы пищи наспех и всухомятку. После еды необходимо в течение 1,5-2 часов избегать наклонов вперед. Последний прием пищи не позже, чем за 2 часа до сна. Рацион должен состоять из легкой для переваривания пищи: овощи, сваренные или приготовленные на пару, нежирные сорта мяса, рыбы и птицы, исключается пища жирная, жареная, копченая, острая и пряная. Запрещены шипучие напитки, крепкие чай и кофе. Алкоголь исключается полностью. Грубой растительной клетчатки также следует избегать. Рекомендуются молочные и кисломолочные продукты, слизистые супы и каши.
Читайте также:
