Эхокардиография при дефекте межпредсердной перегородки. ЭхоКС признаки ДМПП
Добавил пользователь Skiper Обновлено: 27.01.2026
Дефект межжелудочковой перегородки — самый частый врожденный порок сердца. Дефект, т.е. отверстие в перегородке, разъединяющей правый и левый желудочки, бывает единственным нарушением нормального развития сердца, и тогда говорят об изолированном дефекте или частью другого, более сложного порока, например, тетрады Фалло. В этом разделе мы будем обсуждать только изолированные дефекты.
Межжелудочковая перегородка — это мощная мышечная преграда, образующая внутренние стенки как правого, так и левого желудочка, и в каждом — составляющая примерно 1/3 их общей площади. Она так же участвует в процессе сокращения и расслабления сердца при каждом цикле, как и остальные части желудочковых стенок. У плода она образуется из трех составных частей. На 4-5-ой неделе беременности все эти составные части должны точно сопоставиться и соединиться друг с другом, как в конструкторе Лего. Если же этого, по каким-то причинам, не происходит, в перегородке остается отверстие, или дефект. Вскоре после рождения и установления нормального кровотока в обоих кругах кровообращения, возникает значительная разница в давлении между левым и правым желудочками. И тогда кровь из левого желудочка начинает нагнетаться одновременно и в аорту, т.е. туда, куда и следует, и через дефект — в правый желудочек, где ее быть не должно. Т.е. при каждой систоле происходит сброс слева — направо. В такой ситуации правый желудочек вынужден работать с увеличенной нагрузкой, чтобы перекачать этот лишний объем, да к тому же, уже окисленной крови, снова в легкие и в левые отделы.
Величина сброса зависит от размера и положения дефекта: он может быть небольшим и почти не сказываться на работе сердца, а может быть огромным, диаметром с устье аорты.
Типы дефектов межжелудочковой перегородки
Несколько слов о типах дефектов. Они могут быть «типичными», т.е. наиболее часто встречающимися, и занимать участок верхней части перегородки. Они могут быть мышечными, т.е. располагаться ближе к верхушке, и, наконец, высокими, под клапанами легочной артерии, единичными или множественными (т.е. больше одного).
Рассмотрим наиболее частый и «хороший» вариант. Ребенок родился нормального веса, доношенным и, конечно, очень красивым. Но вам уже в роддоме сказали, что у него есть «шум в сердце». Если там или где-то рядом есть аппарат для эхокардиографии и детский кардиолог — надо обязательно сделать исследование, чтобы понять, из-за чего этот шум, важно ли это, или — нет, скажется ли это в последующем. Но вот предположим, что на УЗИ дефект увидели, и диагноз поставлен. Ребенок, однако, выглядит нормально, хорошо ест и прибавляет в весе, ничем не болеет и, собственно, кроме шума в сердце, ни вас, ни его ничего не расстраивает. Запомните: чем громче шум, тем меньше дефект. Это ситуация, к которой замечательно подходит название известной пьесы В.Шекспира «Много шума из ничего». Сброс, который дает этот шум, можно иногда даже прощупать, если положить ладонь на левую сторону грудной клетки ребенка. Но для того, чтобы успокоиться, надо убедиться, что шум обязан только небольшому дефекту межжелудочковой перегородки и ничему другому. А для этого надо, чтобы вас наблюдал детский кардиолог, и каждые три месяца производили снятие электрокардиограммы и УЗИ.
В большинстве случаев, примерно в 65-75%, такие дефекты закрываются сами, спонтанно, и, если не появились дополнительные симптомы, можно спокойно ждать 4-5 и даже более лет. Но, если ребенок достиг школьного возраста, оставаясь бессимптомным, то вам, тем не менее, могут операцию предложить. Дело в том, что при заболевании ребенка какой-либо детской инфекцией или даже при простом удалении испорченного зуба при наличии дефекта межжелудочковой перегородки возможно развитие эндокардита, т.е. воспалительного процесса внутренней оболочки сердечных камер. И, хотя такая вероятность очень мала — всего 1-2% случаев, она существует. В таком случае дефект закрывают скорее из профилактических, чем клинических соображений и никто не доказал, что этого не нужно делать.
Однако, прежде чем дать согласие на операцию, в таком случае, пожалуйста, не обижая никого, постарайтесь узнать, какой опыт имеется в том лечебном учреждении, куда вы обратились, какие там результаты операций, какова степень риска.
Поскольку состояние ребенка практически нормальное, а риск любого вмешательства всегда есть, то надо спокойно взвесить все. Нет, мы далеки от того, чтобы призвать вас отказаться от операции. Мы только хотим посоветовать быть очень обстоятельными, ведь никто никогда письменных гарантий вам не даст: операция есть операция, даже если ее производят в рентгенохирургическом кабинете (как вам, скорее всего, и предложат) и осложнения всегда возможны, а вы подпишете документ, подтверждающий ваше согласие. И окончательное решение — это ваша ответственность. И еще — никогда не внушайте такому ребенку, что у него — больное сердце. Не ограждайте его от доступных ему физических нагрузок, не делайте из него «инвалида». Излишнее «оберегание» и запреты могут привести к самым неблагоприятным последствиям в формировании его характера.
Но это — отдельная тема, и она касается не только ДМЖП.
Большие дефекты — это уже другая история, гораздо более опасная. Сразу после первого вздоха ребенка поток крови из левого желудочка делится на два — в аорту и в дефект, и они равны по объему! В тяжелой ситуации оказывается не только сердце, но и сосуды легких: правые отделы и сосуды легких переполняются возросшим объемом лишней крови, поступающей через дефект. Важнейшими показателями такого развития событий является давление в легочной артерии и величина сброса . Эти данные дает сегодня УЗИ и, конечно, зондирование полостей сердца. Повышение давления в малом круге говорит о легочной гипертензии — самом грозном последствии большого сброса слева — направо. Внешне все более или менее образуется. Включаются многочисленные механизмы компенсации: увеличивается мышечная масса желудочков, приспосабливаются и сосуды легких, вначале принимая в себя излишний объем крови, потом — утолщая стенки артерий и артериол, делая их более плотными и менее эластичными. Этот период — опасный, т.к. состояние ребенка может клинически существенно улучшиться, но это улучшение обманчиво, и момент оперативного вмешательства может быть упущен. Если эта ситуация продолжается довольно долго — несколько месяцев или лет, то в какой-то момент давления в правом и левом желудочках — сравниваются во все фазы сердечного цикла и сброса через дефект уже не происходит. А потом давление в правом желудочке может оказаться выше, чем в левом и тогда начинается так называемый «обратный сброс», или венозная кровь будет через дефект поступать в артериальную систему — в большой круг. Больной «синеет». Мы нарисовали эту картину, чтобы было понятно, что такой порок, как дефект межжелудочковой перегородки, который очень просто и безопасно закрыть на ранних стадиях, становится пороком, при котором закрытие теряет свой смысл, и оперировать уже поздно. Речь тут идет, напомним, только о больших дефектах или о тех случаях, когда отверстий в перегородке — несколько. К счастью, это бывает значительно реже, чем в большинстве случаев.
На что же надо обращать внимание, чтобы вовремя избежать такого развития событий?
Все сказанное выше относится только к дефектам межжелудочковой перегородки, протекающим абсолютно без жалоб, у вполне здоровых (в остальном) детей без каких-либо других признаков недостаточности сердца. На что при этом пороке надо обращать внимание?
Главный показатель периода новорожденности — прибавка веса. Предположим, грудной ребенок ест плохо, и поэтому мало прибавляет в весе. Аппетит у него нормальный, но из-за одышки ему трудно сосать, а ведь пока это его главная и довольно тяжелая работа. Он много плачет, потому что никогда не может насытиться. У детей постарше на этом фоне случаются частые простуды, которые становятся длительными и могут переходить в воспаление легких. Так может продолжаться несколько месяцев, и, если причина — ДМЖП, такой ребенок должен быть под постоянным наблюдением кардиолога, а если явления не проходят, вероятно, он будет получать сердечные препараты в виде дигоксина или наперестянки — старый добрый препарат, улучшающий работу сердца, а может быть, даже легкие мочегонные средства. У него сейчас — признаки сердечной недостаточности, с которой можно бороться консервативно. Но только пока.
Когда же надо закрывать такой большой дефект?
На фоне лекарственной терапии симптомы могут пройти или значительно уменьшиться. Но если ничего не меняется, если размеры сердца увеличиваются и размеры дефекта на УЗИ остаются прежними – надо обращаться к хирургам.
В первые несколько месяцев жизни дефекты межжелудочковой перегородки, даже большие, могут уменьшиться или закрыться самостоятельно. Если ребенку лучше не становится — ждать нельзя, поскольку ситуация может перейти в ту, которую мы описали вначале, и оперировать будет уже поздно.
Самые лучшие результаты хирургии бывают после устранения больших ДМЖП в возрасте до двух-двух с половиной лет, когда у ребенка есть признаки сердечной недостаточности. Тогда еще все процессы обратимы. Сердце быстро понимает, что ему теперь намного легче, чем раньше. Оно быстро уменьшается в размерах и кровоток в обоих кругах нормализуется.
После операции ребенок практически здоров и нет никаких оснований причислять его к группе так называемых «инвалидов детства», как это иногда делают в лечебных учреждениях. Он может все, и быстро забудет о том, что с ним было, и кроме рубца на груди, ему об этом ничего не будет напоминать.
Итак, вам предлагают операцию, которая теперь уже необходима и абсолютно показана. Только она излечит ребенка и уберет от вас постоянное чувство угрозы его жизни. Оперирующий хирург расскажет вам, о чем идет речь в вашем случае, и что он собирается делать. Технические трудности (например, необходимость закрытия не одного, а нескольких дефектов) могут сделать операцию более сложной и продолжительной. При необычной, редкой ситуации хирург обязательно все вам объяснит, а ваша задача — попытаться понять все, что вам скажут, задать нужные вопросы и успокоиться.
Операция устранения дефекта межжелудочковой перегородки относится к открытым, поскольку нужно вскрыть полости сердца, и поэтому она делается с применением искусственного кровообращения.
Дефекты межжелудочковой перегородки закрывают ушиванием отверстия (т.е. просто накладывают несколько швов) или, чаще всего, с помощью заплатки из синтетического (или специальным образом обработанного биологического) материала, который быстро покрывается собственной тканью сердца.
Сейчас применяют и рентгенохирургические методы закрытия дефектов, но это не всегда возможно, зависит от анатомической локализации дефекта, да и квалификации рентгенохирурга тоже. Традиционная операция по поводу дефектов межжелудочковой перегородки — одна из самых частых и отработанных в хирургии врожденных пороков сердца, а результаты ее — отличные . Так что при наличии показаний сомневаться вам не надо.
Радикальную операцию можно сделать не всегда. При очень большом дефекте у ребенка слишком малого веса, истощенного, с признаками сердечной недостаточности, которая не поддается консервативному лечению, сам фактор большой операции с искусственным кровообращением может быть опасным, особенно, когда речь идет о детях первых месяцев жизни. И тогда есть выход: разбить хирургическое лечение на два этапа – вначале помочь сердцу улучшить его состояние, а затем уже окончательно закрыть дефект.
Можно уменьшить сброс из левого желудочка в правый путем увеличения сопротивления выбросу из правого желудочка. Этим мы достигнем, снижения давления в системе легочной артерии, во-первых, ниже искусственно созданного препятствия кровотоку, выравним давление в правом и левом желудочках выше него (препятствия) и, в результате, и уменьшается объем самого сброса. А достигается это просто: на легочную артерию выше ее клапанов накладывают манжетку, которая сузит артерию примерно в ½ просвета.
Препятствие кровотоку, созданное искусственно, дает нам желаемый гемодинамический результат. Вторую операцию делается через несколько месяцев, не больше. Ни в коме случае нельзя ждать несколько лет, хотя состояние ребенка может и не внушать уже никаких опасений.
Однако послеоперационный период после операции суживания легочной артерии очень непростой, дети тяжело переносят это вспомогательное вмешательство, и именно поэтому сейчас мы стремимся к одномоментной радикальной коррекции порока. Даже тяжелые дети быстрее выходят из состояния сердечной недостаточности после радикальной коррекции порока, все угрожающие жизни симптомы постепенно исчезают.
Операция сужения легочной артерии — «вспомогательная». Она должна быть на вооружении там, где нет условий для безопасного проведения и выхаживания деток радикальной коррекции.
Заключительный этап лечения состоит из удаления этой манжеты и закрытия дефекта. Она делается уже в условиях искусственного кровообращения и не сопряжена с большим риском, особенно когда между ней и первым этапом прошел относительно небольшой срок.
Подведем итог. ДМЖП — частый врожденный порок, который может сопровождаться ранним появлением сердечной недостаточности, а в дальнейшем развитием необратимой легочной гипертензии.
Хирургическое лечение является единственным методом и позволяет полностью устранить порок и его последствия. Оно должно быть своевременным, а сама операция – безопасной. Операция может быть элективной или неотложной, но почти никогда экстренной. В некоторых случаях ее можно разделить на два этапа с промежутком в 6-12 месяцев. Появление у ребенка признаков «обратного сброса» при изолированном ДМЖП – признак упущенного времени. И при всех современных методах обследования такое осложнение никак и ничем не может быть оправдано, а часть вины ляжет и на вас, так как вы тоже не замечали или не хотели замечать того, что момент был упущен.
Эхокардиография при дефекте межпредсердной перегородки. ЭхоКС признаки ДМПП


- НИО хирургии аорты, коронарных и периферических артерий
- НИО новых хирургических технологий
- НИО хирургической аритмологии
- НИО эндоваскулярной хирургии
- НИО сосудистой и гибридной хирургии
- НИО онкологии и радиотерапии
- НИО ангионеврологии и нейрохирургии
- НИО анестезиологии и реаниматологии
- НИО лучевой и инструментальной диагностики
- Состав совета по защите докторских и кандидатских диссертаций
- Требования к соискателям
- Соискатели
- Апелляции
- ГОСТ по оформлению диссертации и автореферата
- Контакты совета
- Генеральный директор Центра
- Руководство Центра
- Миссия
- История
- Мероприятия
- Фотопроекты
- Истории пациентов
- Нормативные документы
- Структура отдела
- Организационно-методическая работа с регионами
- Развитие телемедицинских технологий
- Кадровая политика и повышение квалификации
- Публичный отчет
- Устав и регистрационные документы
- Лицензии
- Публичный отчет
- Сведения о медицинских работниках
- План развития Центра
- Политика обработки персональных данных
- Охрана труда
- Политика в области охраны труда
- Противодействие коррупции
- Учетная политика
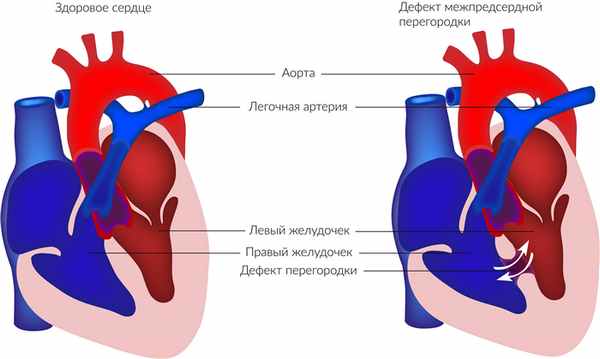
При наличии отверстия кровь из левого предсердия во время сокращения частично попадает в правое, что приводит к переполнению сосудов легких кровью.
Новорожденные, грудные дети и дети раннего возраста в большинстве своем растут и развиваются абсолютно нормально, но могут быть склонны к частым простудам, быстро устают.
Симптомы заболевания, как правило, проявляются в подростковом возрасте или после 20 лет. Одышка, повышенная утомляемость, перебои сердечного ритма, которые постепенно становятся все чаще и приводят к неспособности выполнять обычные физические нагрузки - вот список того, что может испытывать пациент при ДМПП. У части пациентов симптомы отсутствуют.
Диагностика
Диагностировать у ребенка ДМПП можно несколькими методами.
- Эхокардиография (ЭхоКГ) дает исчерпывающие данные о состоянии сердца. Она позволяет визуализировать дефект и вторичное изменение геометрии сердца, визуализировать сброс с помощью цветной допплерографии, подсчитать отношение легочного кровотока к системному, оценить систолическое давление в правом желудочке, диагностировать сопутствующие пороки сердца.
Комплекс диагностических мероприятий назначает врач после консультации и изучения анамнеза пациента.
Методы лечения
Коррекция порока заключается в закрытии дефекта, что может быть выполнено различными путями:
1) Классический метод - открытая операция с выполнением срединной стернотомии, подключением аппарата искусственного кровообращения. В то время, как сердце на время выключается из кровообращения, выполняется ушивание дефекта или его закрытие заплатой (чаще всего из бычьего перикарда).
2) Миниинвазивная операция - в нашей клинике применяется в качестве альтернативы классическому методу. Отличием является применение щадящего хирургического доступа на правой половине грудной клетки (разрез 4-6 см) и более быстрая активизация и выписка пациента из стационара. При приведенной к телу правой руке рубец в послеоперационном периоде практически незаметен.
3) Роботассистированное торакоскопическое вмешательство - операция производится через несколько проколов в правой половине грудной клетки с использованием хирургического комплекса Da Vinci. При этом также необходимо искусственное кровообращение и временная остановка сердца. Эта методика также позволяет максимально быстро восстановиться после операции.
4) Эндоваскулярное вмешательство - через прокол в бедренной вене через систему специальных катетеров производится доставка и установка в дефект специального устройства - окклюдера. Это выполняется под рентгенологическим контролем.
Выбор метода коррекции зависит от анатомии порока у каждого конкретного пациента, его роста, веса, а также необходимости дополнительных вмешательств на вне- и внутрисердечных структурах.
Дефект межпредсердной перегородки (ДМПП)
Дефект межпредсердной перегородки (ДМПП) – отверстие в межпредсердной перегородке, приводящее к шунтированию слева направо и перегрузке объемом правого предсердия и правого желудочка. Дети редко симптоматические, но долгосрочные осложнения после 20 лет включают легочную гипертензию, сердечную недостаточность и аритмии. Взрослые и, реже, подростки могут страдать от непереносимости физических нагрузок, одышки, усталости и аритмий. Мягкий мезосистолический шум у верхнего левого края грудины с резким и постоянно раздвоенным 2-м тоном сердца (S2) является распространенным явлением. Диагноз устанавливают с помощью эхокардиографии. Лечение состоит из применения транскатетерного устройства для закрытия или хирургического вмешательства.
Дефекты межпредсердной перегородки составляют примерно 6–10% случаев врожденных пороков сердца. Большинство случаев отдельные и спорадические, но некоторые являются частью генетического синдрома (например, мутации хромосомы 5, синдрома Холта – Орэма). Сочетание дефекта межпредсердной перегородки и нарушение атриовентрикулярной проводимости Атриовентрикулярная блокада Атриовентрикулярная (АВ) блокада – частичное или полное прерывание проведения импульса от предсердий к желудочкам. Наиболее частой причиной является идиопатический фиброз или склероз проводящей. Прочитайте дополнительные сведения NKX2-5.
Классификация
ДМПП можно классифицировать по местоположению:
Ostium secundum - дефект в овальной ямке – в центре (или средней) части межпредсердной перегородки
Венозный синус - дефект, который расположен на задней стороне перегородки, вблизи верхней или нижней полой вены, часто связан с аномальным возвратом из правой верхней или нижней легочной вены в правое предсердие или полую вену
Патофизиология РАС
Нормальная циркуляция с репрезентативным правым и левым сердечным давлением (в мм.рт.ст.)
Репрезентативная сатурация O2 правых отделов сердца = 75%; репрезентативная сатурация O2 левых отделов сердца = 95%. Давление в предсердиях среднее.
АО = аорта; IVC = нижняя полая вена; LA = левое предсердие, LV = левый желудочек; PA = легочная артерия; PV = легочные вены; RА = правое предсердие; RV = правый желудочек; SVC = верхняя полая вена.
При дефекте межпредсердной перегородки изначально происходит шунтирование слева направо (см. рисунок Дефект межпредсердной перегородки [Atrial septal defect] Дефект межпредсердной перегородки ). Некоторые небольшие ДМПП часто представляют собой просто растянутое овальное отверстие, спонтанно закрывающееся в течение первых нескольких лет жизни. Постоянные умеренные-большие ДМПП приводят к развитию значительных шунтов, что в свою очередь приводит к перегрузке объемом правого предсердия и правого желудочка. Если эти большие шунты не устранены, они могут привести к гипертензии в легочной артерии, повышенному легочному сосудистому сопротивлению и гипертрофии правого желудочка к тому времени, когда люди достигнут возраста 30-ти или 40-ка лет. Также могут возникнуть предсердные аритмии, такие как суправентрикулярная тахикардия Пароксизмальная суправентрикулярная тахикардия (СВТ), включая синдром Вольфа-Паркинсона- Уайта В возникновении наджелудочковых тахикардий по механизму риентри (НЖТ) участвуют электрические проводящие пути, расположенные выше бифуркации пучка Гиса. У пациентов возникают эпизоды внезапного. Прочитайте дополнительные сведения (СВТ), трепетание предсердий Трепетание предсердий Трепетание предсердий – быстрый регулярный предсердный ритм, обусловленный циркуляцией предсердного возбуждения макрориентри. Симптомы включают: перебои в работе сердца и иногда – слабость. Прочитайте дополнительные сведения или фибрилляции предсердий Фибрилляция предсердий Фибрилляция предсердий – это быстрый нерегулярный предсердный ритм. Симптомы включают: перебои в работе сердца и иногда – слабость, снижение толерантности к физической нагрузке, одышку, пресинкопальные. Прочитайте дополнительные сведения . Наличие предсердного шунта, даже если сброс крови идёт преимущественно слева направо, может быть связано с парадоксальной эмболией по причине имеющегося также транзиторного шунта справа налево. В конечном счете, повышение давления и сосудистого сопротивления в легочной артерии может привести к двунаправленному шунтированию предсердий с цианозом ( синдром Эйзенменгера Синдром Эйзенменгера Синдром Эйзенменгера является осложнением невылеченных больших интракардиальных шунтов слева-направо или шунтов от аорты к легочной артерии. Повышенное сопротивление легких может развиваться. Прочитайте дополнительные сведения ) во время зрелого возраста (чаще всего в возрасте старше 40 лет).
Дефект межпредсердной перегородки
Легочноый кровоток и объем правого предсердия (ПП) и правого желудочка (ПЖ) увеличиваются. (П римечание : внутрисердечное давление, как правило, остается в пределах нормы в течение всего детства). При большом дефекте давление в правом и левом предсердиях равное. АО = аорта; IVC = нижняя полая вена; LA = левое предсердие, LV = левый желудочек; PA = легочная артерия; PV = легочные вены; RА = правое предсердие; RV = правый желудочек; SVC = верхняя полая вена.
Симптомы и признаки РАС
Большинство случаев, у пациентов с дефектом предсердной перегородки малого или среднего размера, протекают бессимптомно. Даже значительный дефект межпредсердной перегородки у маленьких детей может протекать бессимптомно. Значительные шунты могут вызвать медленный набор веса в раннем детстве, непереносимость физической нагрузки, одышку при физической нагрузке, усталость и/или учащенное сердцебиение у старших пациентов. Прохождение микроэмболов из венозного русла через ДМПП (парадоксальная эмболия), часто связанное с аритмиями, может привести к церебральным или системным тромбоэмболическим явлениям, таким как инсульт. Редко, если дефект межпредсердной перегородки не был диагностирован и присутствовал без лечения на протяжении десятилетий, развивается синдром Эйзенменгера Синдром Эйзенменгера Синдром Эйзенменгера является осложнением невылеченных больших интракардиальных шунтов слева-направо или шунтов от аорты к легочной артерии. Повышенное сопротивление легких может развиваться. Прочитайте дополнительные сведения .
У детей аускультация обычно выявляет мезосистолический (систолического изгнания) шум класса 2–3/6 (см. таблицу Степень выраженности сердечного шума [Heart Murmur Intensity] Интенсивность шумов сердца ) и широко раздвоенный, фиксированный S2 в верхней части левого края грудины. Большой предсердный шунт слева направо может создавать диастолический шум низкой тональности (из-за повышенного тока через трехстворчатый клапан) по нижнему краю грудины. Эти отклонения могут отсутствовать у детей, даже имеющих большой дефект. Может выявляться заметный правожелудочковый сердечный импульс, проявляющийся как парастернальный спад или подъем.
Диагностика РАС
Рентгенография грудной клетки и ЭКГ
Диагноз дефект межпредсердной перегородки предполагают при кардиологическом обследовании, рентгене грудной клетки, ЭКГ и подтверждают двухмерной эхокардиографией с цветным потоком и доплеровским исследованием.
Если присутсвует значительный шунт, ЭКГ выявляет отклонение электрической оси сердца вправо, гипертрофию правого желудочка или задержку желудочковой проводимости (rSR ′ -паттерн в V1 с высоким R ′ ). Рентгенограмма органов грудной клетки выявляет кардиомегалию с расширением правого предсердия и правого желудочка, заметный основной сегмент легочной артерии и увеличение легочного сосудистого рисунка.
С помощью эхокардиографии возможно подтвердить наличие ДМПП, определить анатомическое расположение и размер дефекта, а также оценить степень перегрузки объемом правого предсердия и правого желудочка.
Катетеризация сердца требуется редко, если не планируется транскатетерное закрытие дефекта.
Лечение РАС
Наблюдение, транскатетерное закрытие или хирургическое вмешательство
Большинство малых ( < 3 мм), центрально расположенных дефектов межпредсердной перегородки закрываются самопроизвольно; многие дефекты размером 3–8 мм самопроизвольно закрываются к 3 годам. Эти дефекты, вероятно, представляют собой растянутость овального отверстия, а не истинные secundum ДМПП. ДМПП ostium primum и венозный синус спонтанно не закрываются.
Дети с бессимптомным проявлением с небольшим шунтом требуют только наблюдения и периодической эхокардиографии (обычно примерно каждые 3–5 лет). Хотя эти дети, теоретически, имеют риск развития парадоксальной системной эмболии, это событие редко встречается в детском возрасте. Таким образом, закрытие небольшого гемодинамически незначительного дефекта не является стандартной практикой.
Умеренно-большие ДПММ (признаки перегрузки объемом правого желудочка по данным эхокардиографии) должны быть закрыты, как правило, в возрасте 2–6 лет. Более раннее восстановление может рассматриваться для детей с хроническими заболеваниями легких. Транскатетерное закрытие с помощью различных коммерческих устройств (например, септальные окклюдеры Amplatzer ® или Gore HELEX ® ) допустимо в 85-90% случаев, и предпочтительно, если имеются соответствующие анатомические характеристики, такие как адекватные края ткани перегородки и расстояние от жизненно важных структур (например, корня аорты, легочных вен, трикуспидального кольца) ( 1 Справочные материалы по лечению Дефект межпредсердной перегородки (ДМПП) – отверстие в межпредсердной перегородке, приводящее к шунтированию слева направо и перегрузке объемом правого предсердия и правого желудочка. Дети редко. Прочитайте дополнительные сведения ). В противном случае, показано хирургическое вмешательство. Дефекты венозный синус и ostium primum (тип атриовентрикулярной перегородки) не поддаются закрытию с использованием устройств. Если ДМПП устраняют в детстве, периоперационная смертность приближается к нулю, а длительная выживаемость – к таковой в общей популяции.
Профилактика эндокардита Профилактика Инфекционный эндокардит (ИЭ) – инфекция эндокарда, обычно бактериальная (чаще стрептококковая или стафилококковая) либо грибковая. Он может проявляться лихорадкой, шумами в сердце, петехиями. Прочитайте дополнительные сведенияСправочные материалы по лечению
Основные положения
Дефект межпредсердной перегородки (ДМПП) – отверстие в одной из нескольких частей межпредсердной перегородки, приводящее к шунтированию крови слева направо.
ДМПП могут пропускать эмболы из вен в системное кровообращение (парадоксальная эмболизация), приводящие к артериальной окклюзии (например, инсульт).
Аускультация обычно выявляет мезосистолический шум класса 2–3/6, резко разделенный, фиксированный S2; эти признаки могут отсутствовать у младенцев.
Умеренно-большие ДМПП должны быть закрыты, как правило, в возрасте 2–6 лет, используя при возможности транскатетерное устройство.
Дополнительная информация
Ниже следуют некоторые англоязычные ресурсы, которые могут быть информативными. Обратите внимание, что The Manual не несет ответственности за содержание этих ресурсов.
Американская ассоциация сердца: Распространенные пороки сердца: предоставляет обзор распространенных врожденных пороков сердца для родителей и опекунов
Американская ассоциация сердца: Инфекционный эндокардит: предоставляет для пациентов и медицинских работников обзор информации, касающейся инфекционного эндокардита, в том числе профилактическое использование антибиотиков
Авторское право © 2022 Merck & Co., Inc., Rahway, NJ, США и ее аффилированные лица. Все права сохранены.
Краткий обзор врожденных сердечно-сосудистых аномалий (Overview of Congenital Cardiovascular Anomalies)
Эхокардиография при дефекте межпредсердной перегородки. ЭхоКС признаки ДМПП
ЭхоКГ при врожденном дефекте межпредсердной перегородки (ДМПП)
Пороки сердца со сбросом крови представляют собой наиболее многочисленную группу врожденных пороков сердца. При левостороннем расположении сердца и сосудов сброс крови бывает направлен слева направо, пока не развилась легочная гипертензия или подклапанный стеноз легочной артерии. В зависимости от того, где локализуется сброс крови, происходит перегрузка объемом левого или правого сердца.
Эхокардиография как никакой другой метод позволяет получить изображение полостей сердца и сосудов в различных плоскостях. Лишь с помощью ЭхоКГ можно оценить гемодинамику пороков сердца. Регулярное выполнение ЭхоКГ детскими кардиологами выявило связь между уровнем шунта и обусловленной им перегрузкой объемом правых или левых отделов сердца. К сожалению, этими знаниями обладают пока не все детские кардиологи и педиатры, а сведения, которые приводятся в соответствующих руководствах, некорректны. Краткое рассмотрение этого вопроса здесь позволит устранить этот недостаток.
а) Систематика пороков сердца:
1. Пре- и посттрикуспидальные пороки сердца. В зависимости от уровня, на котором происходит сброс (шунтирование) крови, перегрузке объемом подвергаются правые или левые отделы сердца. В качестве условной границы между этими уровнями принят трехстворчатый клапан. В тех случаях, когда сброс происходит до этого уровня, он вызывает перегрузку объемом правого предсердия и правого желудочка (претрикуспидальные пороки со сбросом крови). Увеличенный объем крови, притекающей по легочным венам, достигает не только левых отделов сердца, но и сбрасывается через шунт в правые отделы. Пороки сердца со сбросом крови, происходящим дистальнее плоскости трехстворчатого клапана (посттрикуспидальные пороки сердца), вызывают перегрузку объемом левого предсердия и левого желудочка, при этом усиленный кровоток по легочным венам достигает левого предсердия и левого сердца. Левый желудочек выполняет повышенную работу, связанную с перегрузкой объемом, с тем чтобы, несмотря на сброс крови, обеспечить достаточный минутный объем крови. Пока легочное сосудистое сопротивление остается нормальным и нет подклапанной обструкции легочной артерии, кровь быстро перетекает через правый желудочек, не вызывая его существенной перегрузки.
К претрикуспидальным порокам сердца относятся:
- Дефекты межпредсердной перегородки различной локализации.
- Аномальный дренаж легочных вен.
К посттрикуспидальным порокам сердца относятся:
- Все дефекты межжелудочковой перегородки.
- Открытый артериальный проток.
- Легочные артериовенозные свищи.
- Коронарные свищи.
2. Общая гемодинамика. Если сброс крови происходит проксимальнее уровня трехстворчатого клапана (претрикуспидальный левоправый сброс), т.е. кровь забрасывается в правое предсердие до того, как она попадет в левый желудочек, то он вызывает перегрузку объемом правого предсердия и правого желудочка, которые расширяются. Особенно увеличивается конечно-диастолический объем правого желудочка. Такая картина наблюдается при различных дефектах межпредсердной перегородки и различных вариантах аномального дренажа легочных вен.
Если сброс крови происходит дистальнее трехстворчатого клапана (посттрикуспидальный левоправый сброс), то кровь из легких притекает в левые отделы сердца и вызывает перегрузку объемом левого желудочка и левого предсердия. Конечнодиастолический объем и минутный объем левого желудочка увеличиваются, и левое предсердие расширяется. Такая картина наблюдается при различных формах дефекта межжелудочковой перегородки, при открытом артериальном протоке, а также легочных артериовенозных свищах и коронарных свищах.
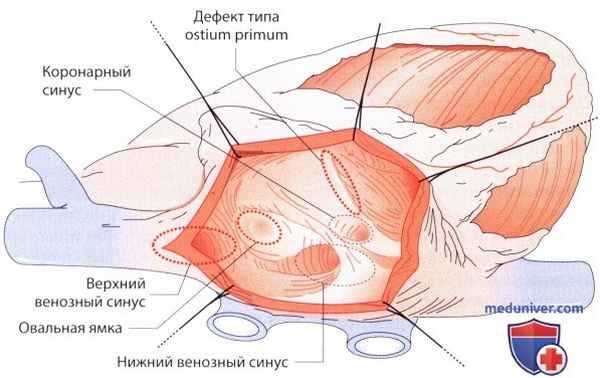
Схема, изображающая возможные локализации дефектов межпредсердной перегородки. Описываемые здесь дефекты маркированы красным цветом. Вид справа со стороны вскрытого правого предсердия вплоть до межжелудочковой перегородки.
б) ЭхоКГ при дефекте межпредсердной перегородки. Дефекты межпредсердной перегородки у взрослых встречаются относительно часто. Причина этого, очевидно, в том, что эти дефекты обычно небольшие и из-за скудной клинической симптоматики остаются недиа-гностированными до взрослого состояния. У взрослых дефекты межпредсердной перегородки проявляются такими симптомами, как нерезко выраженное снижение работоспособности, начинающаяся легочная гипертензия, нарушение ритма сердца или парадоксальная эмболия.
1. Общие сведения по патологической анатомии. Дефекты межпредсердной перегородки отличаются по своей локализации. Наиболее часто встречаются дефекты по типу ostium secundum (ASDII). Они бывают расположены в области овального окна и характеризуются тем, что заслонка овального окна («кулиса» овального окна) частично или полностью отсутствует или в перегородке имеются множественные перфорации.
Дефекты по типу ostium primum (ASDI) располагаются в области эмбриональных эндокардиальных валиков (см. далее) и наряду с нижней частью межпредсердной перегородки охватывают также атриовентрикулярную и верхнюю часть межжелудочковой перегородки.
Дефект межпредсердной перегородки типа ostium secundum, выявленный с помощью чреспищеводной двумерной ЭхоКГ при сканировании вдоль короткой оси сердца (стрелка). Аортальная часть межпредсердной перегородки на эхокардиограмме в этой плоскости не видна. Это важный признак, который имеет значение для выполнения рентгенохирургической коррекции. Сброс крови через дефект в межпредсердной перегородке типа ostium secundum, направленный слева направо, который был выявлен при двумерной ЭхоКГ с наложением изображения, полученного при цветовом допплеровском картировании. В центральной части сбрасываемого потока, который направлен спереди назад из левого предсердия в правое, отмечается эффект зеркальных частот (феномен наложения спектров) в красной части, обусловленный высокой допплеровской несущей частотой и относительно высокой скоростью сбрасываемой крови. Определение размеров дефекта межпредсердной перегородки типа ostium secundum (дефект был закрыт по методике Амплатца) на основании чреспищеводной двумерной ЭхоКГ, полученной вдоль короткой оси сердца. Баллон, наполненный рентгеноконтрастным веществом, закрывает почти весь дефект.
Видео. Типичный дефект межпредсердной перегородки типа ostium secundum со сбросом крови слева направо.
Видео. Дефект межпредсердной перегородки переходного типа. ЭхоКГ в плоскости четырех камер из верхушечной позиции датчика. Наряду с дефектом первичной межпредсердной перегородки видны также высокий дефект межжелудочковой перегородки и небольшой высоко расположенный дефект вторичной межпредсердной перегородки. Между этими дефектами натянута створка общего атриовентрикулярного клапана.
2. Дефект межпредсердной перегородки типа ostium secundum (ASDII). Дефекты межпредсердной перегородки типа ostium secundum встречаются наиболее часто и, как уже было сказано, у взрослых относительно чаще.
Патологическая анатомия. Дефект межпредсердной перегородки типа ostium secundum располагается в области овального окна и проявляется частичным или полным отсутствием «кулисы» овального окна или множественными перфорациями в ней. Правое предсердие расширено, отмечается также расширение правого желудочка и легочного ствола. При больших дефектах левый желудочек и аорта часто имеют относительно небольшой размер.
Гемодинамика. Из-за высокого давления в левом предсердии в течение почти всего сердечного цикла происходит сброс крови из левых отделов сердца в правые (претрикуспидальный порок сердца). В зависимости от величины сброса правые отделы сердца в той или иной степени дилатируются, что удается выявить при ЭхоКГ.
Двумерная эхокардиография. При эхокардиографии дефект распознают по прерыванию эхо-сигналов при лоцировании межпредсердной перегородки. При трансторакальной ЭхоКГ результаты могут оказаться ложноположительными. Это связано с тем, что межпредсердная перегородка при сканировании из апикальной четырехкамерной позиции располагается почти параллельно плоскости сканирования, поэтому отраженные от нее эхо-сигналы воспринимаются недостаточно четко. Диагностическое значение в таких случаях имеет так называемый Т-артефакт, который появляется на свободном крае дефекта межпредсердной перегородки. Он состоит в усилении эхо-сигналов от краев дефекта и по форме напоминает букву «Т».
Этот артефакт отчетливо виден на видеозаписи выше (стрелка) и выявляется апикальнее левоправого сброса крови (красный флажок с желтой центральной частью). Примечательно, что аналогичный артефакт отмечается у верхнего края дефекта мышечной части межжелудочковой перегородки; примыкающая мембранозная часть межжелудочковой перегородки прослеживается до плоскости атриовентрикулярных клапанов. Сброс крови на этом уровне отсутствует.
Чреспищеводная эхокардиография. Отчетливое изображение дефекта межпредсердной перегородки можно получить с помощью ЧПЭ, так как при этом методе исследования датчик располагается вблизи дефекта. С помощью ЧПЭ можно точно установить локализацию дефекта, диагностировать множественные дефекты и выбрать способы их закрытия (открытое или рентгенохирургическое вмешательство).
Особенно важную роль ЧПЭ играет при рентгенохирургическом закрытии дефекта межпредсердной перегородки (ASDII). Используя одновременно с рентгеноскопией ЧПЭ при закрытии дефекта с помощью окклюдера на сокращающемся сердце, можно существенно улучшить результаты этого метода лечения. Сочетание этих двух методов визуального наблюдения не только облегчает установку окклюдера, но и повышает качество контроля эффективности вмешательства (устранение остаточного сброса крови).
Эхокардиограмма в М-режиме. С помощью ЭхоКГ в М-режиме можно выявить расширение правого желудочка и уменьшение подвижности межжелудочковой перегородки, характерные для гемодинами чески значимого дефекта межпредсердной перегородки. Левый желудочек оттеснен в дорсальном направлении, и сократительная функция его задней стенки повышена.
Цветовая допплерография. С помощью цветовой допплерографии можно непосредственно выявить левоправый сброс крови. Площадь поверхности струи сбрасываемой крови при данном методе исследования не коррелирует с величиной левоправого сброса в отличие от случаев, когда имеется дефект межжелудочковой перегородки. По своим временным особенностям сброс крови является непрерывным систолодиастолическим и направлен почти исключительно слева направо. Лишь в конце диастолы из-за сокращения предсердия возникает кратковременный праволевый сброс крови.
Спектральная допплерография. Скорость сброса крови слева направо через дефект обычно меньше и не превышает 2 м/с, что объясняется меньшим градиентом давления между обоими предсердиями.
Другие изменения, выявляемые при эхокардиографии. У больных с дефектом перегородки сердца всегда следует внимательно осмотреть место впадения всех четырех легочных вен, чтобы исключить аномальный дренаж легочных вен, который нередко сочетается с дефектом перегородки. После рентгенохирургического закрытия дефекта межпредсердной перегородки ЭхоКГ позволяет проконтролировать результат вмешательства. На видеозаписи выше показана картина трансторакальной ЭхоКГ на следующий день после закрытия дефекта вторичной межпредсердной перегородки с помощью окклюдера Амплатца. Отчетливо видно полное устранение сброса крови с помощью саморасправляющегося окклюдера, который лишь слегка оттесняет корень аорты. Видны также две левые легочные вены (на рисунке справа внизу).
3. Вариант дефекта межпредсердной перегородки типа ostium secundum (ASDII): открытое овальное окно. Открытое овальное окно в последнее время вызывает все больший интерес у неврологов и кардиологов в связи с увеличением частоты эмболических инсультов. Открытое овальное окно по данным секционных исследований встречается примерно у 30% практически здоровых людей. В некоторых случаях, эпидемиология которых недостаточно изучена, происходит так называемая перекрестная эмболия, когда тромб, образовавшийся в венах большого круга кровообращения, отрываясь и попадая в системное венозное русло, проникает через открытое овальное окно в левое предсердие и отсюда заносится в артерии большого круга кровообращения.
Патологическая анатомия. При открытом овальном окне сращения края его с «кулисой» не происходит, поэтому овальное отверстие остается закрытым до тех пор, пока давление в левом предсердии выше давления в правом.
Гемодинамика. Когда давление в правом предсердии становится выше давления в левом, даже на очень короткое время, происходит сброс крови справа налево. При этом может произойти перекрестная эмболия. Перекрестную эмболию можно спровоцировать также натуживанием (проба Вальсальвы). Если при этом вводить внутривенно контрастное вещество (например, физиологический раствор), то можно проследить, как оно перетекает из правого предсердия в левое (см. далее).
Результаты эхокардиографии. С помощью ЭхоКГ можно выявить лишь функциональные проявления открытого овального окна, например переток эхоконтрастного вещества в левое предсердие при пробе Вальсальвы.
Двумерная эхокардиография. На рисунке 28.35а представлена эхокардиограмма, полученная из апикальной четырехкамерной позиции, па которой видно отсутствие эхо-сигнала от межпредсердной перегородки в области овального окна. Сканирование из субкостальной позиции показало, что дефект межпредсердной перегородки отсутствует. На рисунке справа видно довольно значительное забрасывание эхоконтрастного раствора из правых отделов сердца в левые при пробе Вальсальвы.
Эхокардиография в М-режиме. При эхокардиографии в М-режиме отмечается нормальная картина.
Цветовая допплерография. Данные цветовой допплерографии не столь специфичны, как результаты ЭхоКГ с контрастированием.
Спектральная допплерография. Данный метод диагностического значения не имеет.
4. Дефект межпредсердной перегородки типа ostium primum (ASDI). ASDI представляет собой низкий дефект межпредсердной перегородки.
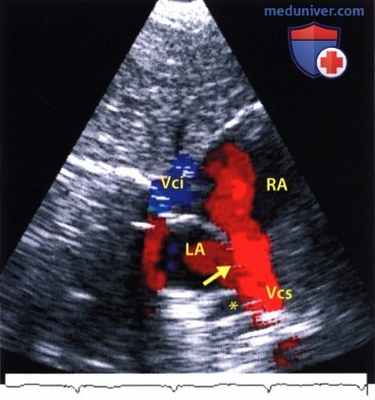
Дефект в области венозного синуса, выявленный при лоцировании сердца вдоль оси полых вен из субкостальной позиции датчика (двумерная ЭхоКГ с наложением изображения, полученного при цветовом допплеровском картировании). На эхокардиограмме виден мощный обратный кровоток из верхней полой вены (Vcs), который происходит в основном в правое предсердие. Из-за частичного расположения верхней полой вены над дефектом (стрелка) часть крови сбрасывается в левое предсердие. Верхняя правая легочная вена (*) впадает вблизи верхней полой вены в правое предсердие. Vcl - нижняя полая вена.
5. Высокий дефект межпредсердной перегородки типа Sinus-venosus. Дефект данного типа встречается редко, однако его эхокардиографическая диагностика важна, так как из-за частичного аномального дренажа легочных вен его хирургическое лечение отличается от лечения остальных дефектов.
Патологическая анатомия. Дефект локализуется в краниальной части межпредсердной перегородки вблизи устья верхней полой вены. Отмечается также аномальное впадение вен средней и верхней доли правого легкого в правое предсердие, а верхняя полая вена располагается «верхом» на краниальном крае межпредсердной перегородки.
Гемодинамика. Динамика левоправого сброса крови напоминает таковую при дефекте межпредсердной перегородки типа ostium secundum и включает также частичный аномальный дренаж легочных вен. Из-за особенностей расположения верхней полой вены («верхом» на краниальном крае межпредсердной перегородки) возникает также праволевый сброс, который нередко становится причиной центрального цианоза.
Результаты эхокардиографии. Высокий дефект межпредсердной перегородки и дефекты венозного синуса диагностировать с помощью ЭхоКГ трудно, особенно при трансторакальной. Существование такого дефекта можно заподозрить, когда имеются признаки перегрузки объемом правого желудочка, а изменения в средней и нижней части межпредсердной перегородки отсутствуют и нет также существенной недостаточности трехстворчатого клапана и клапана легочной артерии. Почти всегда при данном пороке сердца имеется аномальный дренаж правых легочных вен. При возникновении подозрения на высокий дефект межпредсердной перегородки следует выполнить ЧПЭ.
Двумерная эхокардиография. Дефект данного типа невозможно выявить при ЭхоКГ в обычных проекциях, а также в плоскости четырех камер из субкостального доступа. При ЧПЭ следует особенно тщательно исследовать краниальную часть межпредсердной перегородки вблизи устья верхней полой вены, чтобы не просмотреть сам дефект и аномально впадающие в правое предсердие легочные вены, а также располагающуюся «верхом» на межпредсердной перегородке верхнюю полую вену.
Дополнительные диагностические возможности дает сканирование из субкостального доступа вдоль оси полых вен. Оно позволяет отчетливо визуализировать аномальный дренаж легочных вен, расположенное «верхом» на межпредсердной перегородке устье верхней полой вены и сам высокий дефект межпредсердной перегородки.
Эхокардиография в М-режиме. С помощью ЭхоКГ в М-режиме можно выявить такие же изменения, как при гемодинамически значимых дефектах межпредсердной перегородки типа ostium secundum: расширение правого желудочка и снижение амплитуды движений межпредсердной перегородки.
Цветовая допплерография. С помощью цветового допплеровского картирования можно непосредственно выявить левоправый сброс крови. Сброс этот длится в течение всего сердечного цикла (систолодиастолический) и почти на протяжении всего цикла направлен слева направо. Лишь в самом конце диастолы отмечается непродолжительный сброс справа налево, обусловленный сокращением предсердий.
Спектральная допплерография. Скорость сброса крови слева направо через высокий дефект в межпредсердной перегородке обычно небольшая и не превышает 2 м/с, что объясняется невысоким градиентом давления между предсердиями.
ВРОЖДЕHHЫЕ ПОРОКИ СЕРДЦА
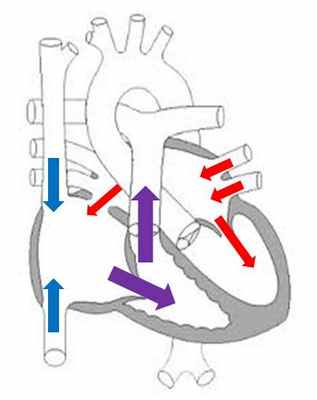
Дефект межпредсердной перегородки (ДМПП) – любое отверстие в межпредсердной перегородки, кроме открытого овального окна (ООО).
По классификации ДМПП делятся на 3 основные группы:
- первичный дефект межпредсердной перегородки
- вторичный дефект межпредсердной перегородки
- дефект венозного синуса (sinus venosus defect)
Первичный дефект – дефект мембранозной перегородки и входит в группу пороков под названием – атриовентрикулярная коммуникация (АВК).
Дефект венозного синуса – дефект межпредсердной перегородки в месте внедрения полых вен, почти всегда сопровождается частичным аномальным дренажем правых легочных вен.
Вторичный дефект межпредсердной перегородки – дефект первичной перегородки, в зависимости от места расположения может быть: центральный, передний, задний, нижний, верхний. Два и более дефекта называются – множественными дефектами межпредсердной перегородки.
ЭхоКГ (В-режим и В-режим с ЦДК) вторичного ДМПП.
Почему нужно оперировать ДМПП?
ДМПП ведет к перегрузке малого круга кровообращения за счет дополнительного объема крови притекающего из левого предсердия в правое. Далее дополнительный объем крови попадает в правый желудочек и затем в легочную артерию, легочные вены и снова в левое предсердие. Таким образом, формируется постоянно циркулирующий балластный объем крови, развивается перегрузка правых отделов сердца, легочная гиперволемия, ведущая в конечном итоге к сердечной недостаточности (СН) и легочной гипертензии.
Когда нужно оперировать ДМПП?
Наличие легочной гиперволемии (Qp/Qs более 1.5:1.0) уже будет являться показанием к операции. Такие дети часто болеют простудными заболеваниями, могут отставать в физическом развитии от сверстников. Как и практически все ВПС данный порок желательно прооперировать в течение первого года жизни ребенка. При наличии клиники прогрессирующей сердечной недостаточности, легочной гипертензии показания к операции могут быть срочные, не зависимо от возраста.
В более старшем возрасте риск закрытия ДМПП увеличивается, в связи с развитием высокой легочной гипертензии и сердечной недостаточности.
Клинические проявления порока ДМПП.
У детей с небольшими размерами ДМПП длительное время может не наблюдаться клиники сердечной недостаточности, сам же ВПС зачастую выявляется случайно при плановом обследовании, либо при обследовании по поводу другого заболевания. При ДМПП больших размеров сердечная недостаточность развивается достаточно быстро и уже к 12 мес. может развиться легочная гипертензия.
Дети с ДМПП больше подвержены частым простудным заболеваниям, при осмотре важно обратить внимание на наличие одышки, отставания в физическом развитии. При аускультации выслушивается акцент 2 тона над легочной артерией.
По данным рентгенографии наблюдается усиление легочного рисунка, увеличение размеров сердца (СЛК).
По ЭКГ отклонение ЭОС вправо, гипертрофия правых отделов сердца.
ЭхоКГ позволяет оценить анатомию порока, выявить увеличение правых отделов сердца, оценить степень легочной гиперволемии (Qp/Qs), легочной гипертензии (СДЛА), а так же выявить сопутствующие пороки сердца.
ДМПП или ООО.
ООО – фетальная коммуникация, необходимая для нормального кровоснабжение плода. После рождения ООО закрывается, но у 20% людей остается открытым на протяжении всей жизни. ООО не ведет к нарушению кровообращения и нуждается в закрытии только при определенных показаниях (парадоксальные тромбоэмболии).
ЭхоКГ признаки ООО – небольшой дефект в центральной части МПП (обычно 4-6 мм), не редко визуализируется клапан ООО; Qp/Qs не превышает 1.5:1.0, легочная гипертензия не регистрируется. Ни по данным ЭКГ, ни по данным рентгенографии грудной клетки изменений не выявляется.
Наличие ООО не является ВПС и не нуждается в наблюдении у кардиолога ФЦССХ.
Способы закрытия ДМПП.
На сегодняшний день возможно как открытая операция, так и малоинвазивные вмешательства с использованием окклюдирующих устройств. Показания к тому или иному виду вмешательства выставляются кардиологом индивидуально на приеме в поликлинике ФЦССХ. Для малоинвазивных процедур необходимо наличие достаточного размера краев межпредсердной перегородки, чтобы зафиксировать окклюдирующее устройство.
У пациентов с ДМПП и не выраженными краями межпредсердной перегородки, а так же при наличии сочетанной патологии, нуждающейся в коррекции, выполняется открытая операция в условиях искусственного кровообращения. ДМПП закрывается заплатой из аутоперикарда, либо ксеноперикарда.
Возраст пациентов с ДМПП пролеченных в нашем центре начинается с 6 месяцев. За 2011 год работы ФЦССХ, с ДМПП пролечено 103 ребенка, из них 18 - это дети с ДМПП в сочетании с аномальным дренажем легочных вен и в составе АВК. У 26 из них применялись малоинвазивные вмешательства (эндоваскулярное закрытие ДМПП окклюдирующим устройством). Длительность пребывания в стационаре после открытых вмешательств 5-7 дней, после эндоваскулярных 3-4 дня.
Читайте также:
