Электрофизиологическое исследование
Добавил пользователь Дмитрий К. Обновлено: 29.01.2026
Чреспищеводное электрофизиологическое исследование (ЧПЭФИ)
Информация для пациентов.
Чреспищеводное электрофизиологическое исследование (ЧПЭФИ) проводится только по назначению врача.
Пациентам с приступами тахикардии (частый пульс) показано данное исследование, если у них возникают эпизоды частого сердцебиения, которые не удается зарегистрировать на ЭКГ.
В ходе исследования провоцируется приступ тахикардии, который регистрируется и анализируется. В результате не только подтверждается, документируется наличие тахикардии, но и определяется ее вид. Это является важным моментом в дальнейшем лечении пациента, а также в определении показаний для радикального лечения тахикардии – проведения радиочастотной абляции очага тахикардии.
Важно знать - большинство тахикардий в настоящее время можно полностью вылечить. Но для этого сначала необходимо убедиться, что они действительно имеются, поставить диагноз, для чего и выполняется чреспищеводное электрофизиологическое исследование.
Пациентам с брадикардиями (редкий пульс) проведение ЧПЭФИ может дать дополнительную информацию, полезную для клинической оценки заболевания и выбора метода лечения. В данном случае во время исследования проводится оценка функции синусового узла, который является источником нормального ритма сердца. А также выполняется оценка проведения импульса по сердцу через атриовентрикулярный узел. Обычно на ЧПЭФИ направляются пациенты, у которых выявлен редкий пульс по данным ЭКГ и суточного мониторирования сердечного ритма.
ЧПЭФИ проводится следующим образом:
Исследование выполняется в специально оборудованном кабинете с использованием современного автоматизированного комплекса «Astrocard-Polysystem EP/L» фирмы «Медитек» (Москва, Россия) и биполярного электрода ПЭДСП-2 фирмы СКБ МЭТ (Каменецк-Подольский, Украина). Это оборудование по праву считается наиболее удобным и информативным для проведения исследования.
Чреспищеводное электрофизиологическое исследование выполняется строго натощак. Перед исследованием необходима отмена антиаритмических препаратов, т.к. они изменяют электрофизиологические параметры сердца. Сколько времени нельзя принимать лекарства – должен сказать врач, поскольку это зависит от вида препарата.
Для проведения исследования вводится специальный электрод в пищевод. Обычно электрод вводится через один из носовых ходов, реже через рот. Далее электрод присоединяется к комплексу для проведения ЧПЭФИ. При правильной установке электрода его кончик располагается в пищеводе на уровне сердца.
В основе исследования лежат анатомические особенности расположения пищевода, представляющего собой полую спавшуюся трубку, тесно прилегающую к задней поверхности левого предсердия и отчасти левого желудочка. Слизистая оболочка пищевода обладает сравнительно низкой болевой чувствительностью. С кончика электрода записывается специальная – чреспищеводная - ЭКГ, на которой хорошо видны те процессы, которые трудно оценить на обычной ЭКГ. После правильной установки электрода осуществляется протокол чреспищеводной электростимуляции сердца. Он включает в себя пошаговое выполнение различных режимов стимуляции для определения электрофизиологических параметров сердца. Для этого по электроду наносятся короткие серии электрических импульсов. Обычно наносимые импульсы имеют амплитуду 12-25 мА при длительности 10 мс. Во время стимуляции пациенты могут ощущать покалывание и небольшое жжение за грудиной, но сильных болевых ощущений при правильном проведении процедуры не бывает. Во время эпизодов стимуляции пациента просят не глотать.
При проведении исследования у части пациентов проводится тест с внутривенным введением атропина. Вопрос о необходимости этого теста решается в процессе исследования, исходя из получаемых результатов.
После получения всех данных оформляется протокол исследования. Обычно все исследование с оформлением результатов занимает 30-60 минут.
Имеются противопоказания для проведения чреспищеводного электрофизиологического исследования:
- невозможность введения электрода в пищевод (высокий рвотный рефлекс);
- заболевания пищевода (опухоли, стриктуры, дивертикулы, эзофагит, варикозное расширение вен и другие);
- фибрилляция предсердий на момент обследования, устойчивая АВ блокада III степени;
- недостаточность кровообращения II б – III ст.;
- протезы клапанов;
- острые инфекционные заболевания.
За годы успешной работы докторами нашего отделения хирургического лечения аритмий и ЭКС приобретен уникальный опыт проведения исследований не только у взрослых, но и у детей.
Выполняют ЧПЭФИ, а также программируют электрокардиостимуляторы (ЭКС) доктора:
- Ивашкова Ирина Юрьевна - врач-кардиолог,
- Шупан Емилия Дмитриевна – к.м.н. врач-кардиолог,
- Пушкарёва Ирина Алексеевна – врач-кардиолог.
Запись на исследования осуществляет медсестра-координатор Зуева Зинаида Васильевна по телефону (812) 24-600-14 (с 09:00 до 16:00 в будние дни).
Электрофизиологическое исследование
Электрофизиологическое исследование (ЭФИ) сердца
ЭФИ сердца представляет системный анализ внутрисердечных записей электрической активности всех его камер в начале исследования во время синусового ритма и тахикардии, изучение электрофизиологических свойств проводящей системы сердца и миокарда предсердий и желудочков при различных методах электростимуляции сердца и их ответа на физиологические и фармакологические вмешательства. Главное различие между поверхностными записями электрокардиограммы и внутрисердечной электрограммы состоит в том, что первая дает суммированную электрическую активность, а вторая – электрическую активность локальной зоны вокруг электрода.
Показания к проведению ЭФИ сердца
1. Определение пациентов высокого риска развития внезапной аритмической смерти.
2. Диагностика места происхождения и механизма развития преходящих или сложных аритмий.
3. Оценка функции синусного и предсердно-желудочкового узлов, Гиса-Пуркинье системы, характеристика электрических свойств миокарда предсердий и желудочков, их влияние на развитие аритмий.
4. Выбор определенного метода лечения аритмий (препараты, хирургия, катетерная аблация, имплантируемые устройства – ЭКС, КВДФ или антитахикардитические устройства).
5. Оценка эффективности антиаритмической терапии и/или различных нефармакологических методов лечения аритмий.
6. Определение отдаленного прогноза развития аритмий сердца.
Относительными противопоказаниями к проведению ЭФИ являются: нестабильная стенокардия; неконтролируемая сердечная недостаточность; нарушения системы свертывания крови; выраженные электролитные нарушения, стеноз ствола левой коронарной артерии более 75%, высокая степень клапанного или подклапанного стеноза аортального клапана (при необходимости вхождения в полость ЛЖ), первые 4 дня острого инфаркта миокарда. Пункция и проведение катетеров противопоказаны через бедренные сосуды при тромбофлебите, инфекции и двусторонней ампутации конечностей.
Возможные осложнения инвазивного ЭФИ сердца
Показатель общей смертности для ЭФИ установлен менее 0,01%, что ниже, чем для коронарографии.
Осложнения зависят от используемых подходов к сердцу и методики выполнения: гипотензия, повреждение артерий, тромбофлебит, эмболия – системная или в легочную артерию, перфорация сердца, тампонада, инфекция – системная или в месте пункции, пневмоторакс, преходящие аритмии, в том числе фибрилляция желудочков, проаритмический эффект препаратов.
С учетом небольшого риска осложнений, как правило, перед исследованием проводиться ряд неинвазивных тестов, такие как ЭКГ (электрокардиография), эхокардиография и ЭКГ пробы с дозированной физической нагрузкой.
Как подготовиться к ЭФИ
В некоторых случаях ЭФИ проводится в экстренном порядке. Чаще оно запланировано заранее, давая вам время, чтобы подготовиться. Исследование проводится в рентген-операционной. Общие принципы включают в себя:
• Последний прием пищи вечером накануне ЭФИ (12 ч голода, но минимум для экстренной ситуации – 4 ч).
• В месте установки катетера (паховая и подключичная область) должны быть выбриты волосы.
• В ночь перед исследование проводиться очищение кишечника.
• Спросите своего врача, следует ли вам принимать обычные лекарства утром.
• Все антиаритмические препараты отменяются за 2–3 дня до исследования (пять периодов полувыведения), для кордарона это 28 дней.
• Если у вас сахарный диабет, спросите своего врача, следует ли Вам принимать инсулин или другие сахароснижающие пероральные препараты перед исследованием.
Как проводится ЭФИ сердца
ЭФИ сердца проводится в специально оборудованной операционной, оснащенной:
• рентгенотелевизионной системой для рентгеноскопии и/или рентгенографии;
• оборудованием для слежения за жизненно важными функциями организма и проведения реанимационных мероприятий (дефибриллятор, дыхательный аппарат, мониторы);
• специализированным ЭФИ-оборудованием для записи поверхностных электрокардиограмм и внутрисердечных электрограмм и снабженным
• специализированным электрокардиостимулятором и набором инструментов для проведения катетеризации сердца и электродов-катетеров для проведения ЭФИ;
• защитным оборудованием для пациента и персонала (костюмы, фартуки, очки, передвижные стенки и т. д.).
Пациент для проведения ЭФИ поступает в операционную натощак, в слегка седатированном состоянии. Области предполагаемых пункций сосудов тщательно обрабатываются и накрываются стерильным бельем. Проведение катетеров всегда производится с использованием чрескожной техники. Для пункции используются обычно бедренные вены справа и/или слева, подключичная вена слева и/или справа и югулярная вена справа, а также вены предплечья. Для артериального доступа обычно используется правая бедренная артерия, однако возможна пункция бедренной артерии слева и лучевых артерий.
Местная анестезия места пункции, после этого производится пункция вены с помощью иглы, которая вводится в сосуд, и проводится необходимой длины проводник, после чего игла вытаскивается. Далее по проводнику вводится интродьюсер, а затем электрод-катетер в соответствующую камеру сердца.
Разместив катетеры в различных камерах сердца, их подключают к соединительной коробке, которая переносит электрические сигналы от электродов в сердце к записывающему оборудованию и позволяет стимулирующему импульсу от ЭКС достигать поверхности различных камер сердца. Электрические сигналы, полученные от эндокардиальной поверхности сердца, фильтруются, усиливаются и выводятся на мониторе компьютера. Программируемый ЭКС должен обладать способностью для постоянной и программируемой стимуляции, подачи множества экстрастимулов (до 7), регулировки амплитуды и длительности импульса, а также возможностью воспринимать внешние и внутрисердечные сигналы.
При проведении ЭФИ пациент может ощущать дискомфорт в грудной клетке, сердцебиение, небольшую болезненность. Ощущения, возникающие при проведения ЭФИ, в виде перебоев сердца, секундных остановок, ускорения или замедления ритма являются результатом работы врача. Таким образом с помощью электрических импульсов, подаваемых непосредственно в сердце, врач провоцирует сердцебиение, прекращает его, диагностируя локализацию аритмогенных зон.
После исследования катетеры удаляют. На места пункций накладывают гемостатические (давящие) повязки. Вас переводят в отделение и назначают постельный режим в положении лежа на спине на несколько часов (в некоторых случаях до суток) с целью предупреждение кровотечения из места пункции.
Если Вы проголодались, спросите лечащего врача, когда Вы можете принять пищу. Уточните у врача время возобновления приема лекарственных препаратов, особенно если Вы принимаете сахароснижающие средства. Наблюдение в стационаре после операции от одного дня. Большинство пациентов могут быть благополучно выписаны из стационара в течение 24-48 часов.
Источник:
Ревишвили А.Ш. В кн.: Бокерия Л.А., Голухова Е.З. (ред.) Клиническая кардиология: диагностика и лечение. М.: Издательство НЦССХ им. А.Н. Бакулева; 2011
Электрофизиологическое исследование
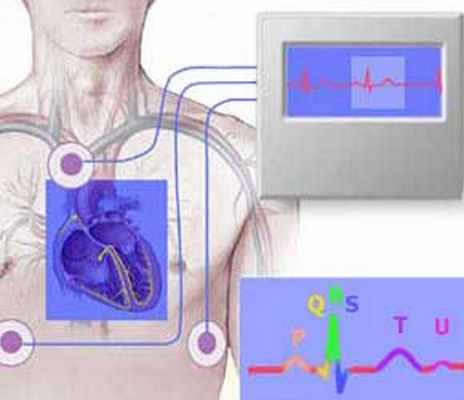
Электрофизиологическое исследование – процедура, направленная на получение записи биологических потенциалов с внутренней поверхности сердца, используя при этом специальные электроды-катетеры и регистрационную аппаратуру.
Проведение специальных видов стимуляции для изучения электрофизиологических свойств проводящей системы, миокарда предсердий и желудочков. Выявление субстратов аритмии, их локализации и электрофизиологических характеристик. Контроль лекарственной и/или нефармакологической терапии.
Инвазивное электрофизиологическое исследование сердца (ЭФИ) используется в клинической практике с конца 60-х годов, когда впервые была описана методика регистрации потенциала пучка Гиса. С тех пор свое применение в клинической практике нашли различные методы и способы проведения ЭФИ, разнообразные виды стимуляции и большое количество видов многополюсных электродов.
В настоящее время использование ЭФИ для диагностики и лечения различного рода аритмий и нарушения проводимости сердца имеют огромное количество центров и клиник.
Появление возможности у врача проведения ЭФИ позволяет изучить основные механизмы аритмий и нарушения проводимости сердца.
Применение ЭФИ помогает решить три основные задачи:диагностика, лечение (как терапевтическое, так и хирургическое) и прогнозирование во многих клинических ситуациях.
Методология
Ранние электрофизиологические исследования заключались в регистрации внутриполюсной электрической активности при спонтанном ритме с помощью обычных электродов для стимуляции.
В современных методах используются электроды, устанавливающиеся в нескольких точках эндокарда для одновременной стимуляции и регистрациию.
Таким образом, различные электрофизиологические параметры определяются как при спонтанном ритме, так и во время стимуляции.
С помощью программируемой стимуляции можно вызвать множество различных нарушений сердечного ритма, электрофизиологическая природа которых определяется методом картирования.
Определение метода проведения ЭФИ
Электрофизиологическое исследование сердца (ЭФИ) - это метод исследования больных с нарушениями сердечного ритма и проводимости. Во время ЭФИ проводится электростимуляция различных отделов сердца и регистрация электрограмм.
Расположение диагностических электродов
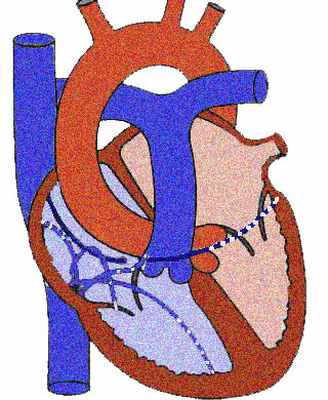
Расположение электродов и их количество зависит от тяжести аритмии и целей, которые стоят перед электрофизиологом. Многополюсные эндокардиальные электроды проводятся в полость сердца и устанавливаются в следующих отделах:
1. В область правого предсердия
2. В область правого желудочка
3. Область Гиса
4. Коронарный синус (регистрация левых отделов сердца)
Существуют следующие виды проведения ЭФИ
1. инвазивное
инвазивное в свою очередь подразделяется на три основных вида:
- эндокардиальное (исследование которое применяется для диагностических целей в условиях стационара, без наркоза и желательно без премедикации)
- эпикардиальное (проводится во время операции на открытом сердце)
- комбинированное (применение двух методов при наличии показаний)
Инвазивное ЭФИ позволяет проводить ЭС любого отдела всех четырех камер сердца. Поскольку эндокард не имеет болевых рецепторов, то ЭС совершенно безболезненна для пациента.
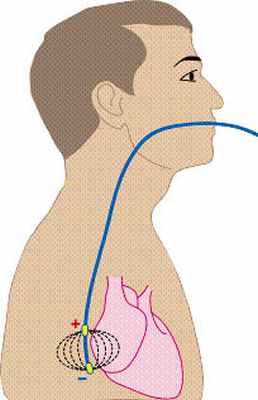
2. неинвазивное (чреспищеводное)
имеет широкий спектр применения от амбулаторно-поликлинических, до стационарных подразделений. Метод для клиницистов в их клинической деятельности наиболее доступен и менее обременителен для больного.
Диагностические возможности ЧпЭФИ ограничиваются стимуляцией левого предсердия. В ряде случаев, может быть достигнута стимуляция левого желудочка, но для этого необходимо подавать напряжение с амплитудой 30-60 В (мА), что практически невозможно без применения наркоза.
Показания к проведению ЭФИ
Направление больных к проведению эндокардиальному ЭФИ сердца осуществляется из терапевтических и аритмологических отделений районных больниц. Определяется категория больных с неясной этиологией потерь сознания, пароксизмальными формами наджелудочковых и желудочковых тахикардий, рефрактерность тахиаритмий к антиаритмическим препаратам.
Клинические показания
Диагностическое применение ЭФИ
Применение ЭФИ при диагностике аритмий и нарушений проведения зависит не только от природы нарушений ритма, но и от его клинических последствий. Целый ряд тахиаритмий подразумевает немедленное обращение к кардиохирургу, так как их терапевтическое лечение бесперспективно и даже опасно.
Прежде чем приступить к инвазивным диагностическим исследованиям, необходимо провести тщательный анализ результатов неинвазивных электрофизиологических тестов, начиная от ЭКГ в 12 отведениях и кончая динамическим исследованиями, такими как амбулаторное холтеровское мониторирование или тесты с физической нагрузкой.
Необходимые процедуры для ЭФИ
Анамнез и физикальное обследование
Выявление и дифференциальная диагностика кардиологической и неврологической патологии
Выяснение факторов, провоцирующих эпизоды аритмии
Детализация синкопальных состояний
Исключение патологической активности ЦНС
Выявление патологических очагов
Выявление значимой цереброваскулярной недостаточности
ЭКГ в 12 стандартных отведениях
Рубцовые изменения миокарда
Нарушения внутрижелудочковой проводимости
Удлинение интервала QT
Синдромы предвозбуждения желудочков
Суточное мониторирование ЭКГ
Соответствие возникновения симптоматики и изменениями на ЭКГ
Количественная оценка эктопической
активности
Суточная динамика аритмий
Ортостатический наклонный тест
Диагностика вазовагальных/
вазодепрессорных обмороков
Определение размеров камер сердца
Оценка сократительной способности
Обнаружение локальных гипо- и акинезий
Выявление внутрисердечной патологии
Выявление преходящей ишемии
Оценка аритмогенной функции катехоламинов
КТ – компьютерная томография; МРТ – магниторезонансная томография; ЦНС – центральная нервная система; ЭхоКГ – эхокардиография; ЭЭГ – электроэцефалография.
Наджелудочковые тахикардии у молодых и практически здоровых людей иногда вызывает незначительную симптоматику либо не вызывает никаких симптомов. Та же аритмия у больного человека с пораженем коронарных артерий может обусловить возникновение стенокардии, инфаркта или застойной сердечной недостаточности.
Нарушения ритма могут вызвать проявления различных неврологических, сердечных, легочных и общих симптомов. Сниженные резервные возможности сердца при сердечно-сосудистых и легочных заболеваниях могут усугубить имеющиеся клинические проявления.
Применение ЭФИ при оценке эффективности антиаритмических препаратов
Для оценки антиаритмических препаратов преимущественно используют метод чреспищеводной электрокардиостимуляцию (ЧпЭС).
Электрофизиологическое серийное тестирование медикаментов позволяет точно подобрать медикаментозные средства, которые могут эффективно предупреждать пароксизмы аритмий, а также прогнозировать и контролировать продолжительность терапевтического успеха.
идентична ли спровоцированная тахикардия возникающей спонтанно?
позволяют ли наблюдаемые во время ЭФИ с внутривенным введением медикаментов изменения электрофизиологических параметров прогнозировать эффективность лечения?
В клинической практике выделяются абсолютные и относительные показания к проведению электрофизиологического тестирования медикаментов:
I. Абсолютные:
1) В анамнезе приступы нарушений сердечного ритма, подтвержденные результатами ЭФИ.
2) Отсутствие или утрата антиаритмической эффективности медикаментозного лечения, особенно при наличии в анамнезе потерь сознания или других признаков нарушения гемодинамики.
II. Относительные:
1) Во время ЭФИ не находят показаний к имплантации электрокардиостимулятора, дефибриллятора, или радикальному хирургическому лечению.
2) На фоне электростимуляционного лечения возникают пароксизмы тахикардии - необходимость сочетания с медикаментозным лечением.
3) Рецидивирование тахикардии после хирургического лечения.
4) Целью медикаментозного тестирования во время проведения ЭФИ является нахождение антиаритмического препарата, прекращающего тахикардию, идентичную возникающей спонтанно, или предупреждающего ее провоцирование.
После определения возможности провоцирования и купирования тахикардии проводят острую фармакологическую пробу. С этой целью, на фоне индуцированного пароксизма, не менее чем через 5 минут после его начала, больному внутривенно медленно, под мониторным контролем, вводится антиаритмический препарат и определяется его действие на аритмию путем проведения сравнительной оценки электрофизиологических параметров сердца до и после введения препарата. Доза препарата не должна превышать расчетную (слайд 18), но если восстановление синусового ритма происходит раньше, инфузия может быть прекращена.
Первоначально оценивается купирующий эффект препарата. Если по истечении времени, достаточного для его проявления, синусовый ритм не восстановился, вновь осуществляют вагусные приемы. При их неэффективности пароксизм купируют с помощью ЭС, что не исключает в дальнейшем оценки протекторного действия препарата.
После восстановления синусового ритма повторяют исследование, предшествовавшее медикаментозной пробе, для оценки протекторного действия препарата. Следует отметить, что, в некоторых случаях, один и тот же препарат способен купировать пароксизм и не предупредить его возникновения, и наоборот.
Рекомендуется в течение одного дня исследовать эффективность лишь одного, реже двух препаратов. Исследование эффективности нескольких медикаментов в течение одного исследования приемлемо лишь при возможности определения концентрации препарата в крови пациента - с тем чтобы предыдущий препарат не влиял на действие последующего.
Отмечаются три возможных варианта действия препарата:
I. положительное действие;
1) тахикардия прекращается;
2) использование препарата предупреждает (ранее возможное) провоцирование аритмии;
3) устойчивая тахикардия переходит в неустойчивую;
4) увеличивается длительность кардиоцикла (уменьшается ЧСС) во время пароксизма.
5) затруднение провокации пароксизма (сужение "окна" тахикардии более чем в два раза, необходимость более агрессивных методов стимуляции, появление чувствительности тахикардии к вагусным приемам).
II. Отсутствие какого бы то ни было влияния на тахикардию.
III. Отрицательное действие (аритмогенный эффект):
1) пароксизмы тахикардии становятся более тяжелыми;
2) снижается агрессивность методов индукции тахикардии;
3) проявляются побочные эффекты (они возможны и при первых двух вариантах воздействия на тахикардию).
Наличие протекторного действия позволяет назначать препарат для перорального приема в дозах, позволяющих достичь концентрации в крови, сходной с таковой при внутривенном введении. Через несколько дней (после достижения необходимой концентрации препарата в сыворотке крови) необходимо повторить исследование.
Достоверными критериями эффективности подобранной антиаритмической терапии являются отсутствие пароксизмов или существенное снижение их частоты и продолжительности, облегчение условий их купирования.
В заключение можно сделать следующие обобщения:
1) ЭФИ позволяет подобрать антиаритмические препараты для прекращения и/или предупреждения пароксизмов тахикардии;
2) медикаментозное тестирование при ЭФИ значительно сокращает время поиска эффективного препарата, в то время как другие методики тестирования (без применения стимуляции) являются довольно продолжительными;
3) если все антиаритмические препараты неэффективны, возникают показания к проведению немедикаментозного лечения (электростимуляционного или радикального хирургического).
Электрофизиологическое исследование глаз (ЭФИ)
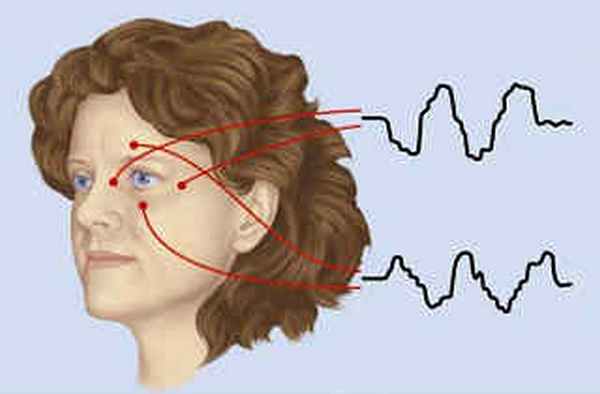
Электрофизиологическое исследование глаз (ЭФИ) объединяет ряд методик исследования функций сетчатки, зрительного нерва и зрительного пути нейронов к соответствующим областям головного мозга. Методы основаны на регистрации зрительной реакции на специфические стимулы и отличаются высокой информативностью.
Показания к выполнению ЭФИ глаз
ЭФИ глаз является диагностической процедурой, необходимой при следующих заболеваниях и состояниях:
- Атрофия зрительного нерва (диагностированная/подозрение);
- Дегенерация сетчатки (диагностированная/подозрение) для динамического наблюдения;
- Непрозрачность оптических сред (при невозможности проведения офтальмоскопии);
- Пигментная абиотрофия сетчатки (диагностированная/подозрение) при распылении пигмента или нарушении сумеречного зрения;
- Врожденная близорукость (для определения степени поражения зрительного анализатора), с целью назначения более эффективных методов лечения;
- Амблиопия (с целью уточнения вопроса о целесообразности дальнейшей расширенной диагностики или повышения эффективности проводимого лечения);
- Демиелинизирующие поражения нервной системы (диагностированные/подозрение).
ЭФИ глаз также считается наиболее эффективным обследованием при диагностике зрительных функций детей с патологиями, возникшими во время родов (гипоксия плода, недоношенность, гипотрофия), монолатеральным (односторонним) косоглазием, врожденными аномалиями развития. Метод считается особенно информативным для оценки патологий зрения у детей младше 3 лет, когда по объективным причинам другие методы проверки остроты зрения серьезно затруднены. О других методах диагностики заболеваний глаз можно узнать на этой странице.
Противопоказания к ЭФИ глаз
Абсолютным противопоказанием к проведению электрофизиологических исследований глаз является патологическая активность нервной системы, сопровождающаяся приступами эпилепсии.
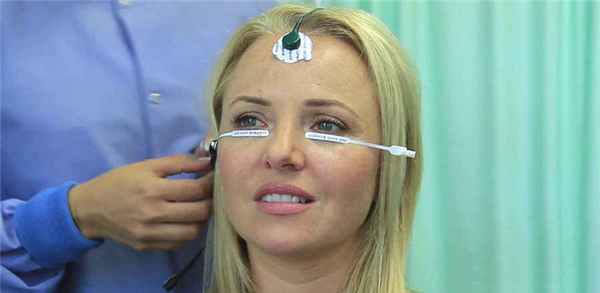
Методы исследования
ЭФИ глаз – это четыре варианта исследований, включающие:
- Электроокулографию (ЭОГ) – это исследование мышц глаза и наружного слоя сетчатки методом регистрации изменения постоянного потенциала при движении глаз и электростимуляции сетчатки. Результаты ЭОГ напрямую связаны со степенью сохранности пигментного эпителия сетчатой оболочки. Серьезные изменения в электроокулограмме указывают на наличие патологии в мембране Бруха, пигментном эпителии и хориокапиллярном слое сетчатки.
- Электроретинография (ЭРГ) – изучение функции сетчатки методом регистрации потенциалов, возникающих при раздражении сетчатки светом. ЭРГ позволяет получать графики активности клеток сетчатки, в зависимости от количества неповрежденных фоторецепторов и нейронов. Каждая кривая графика на электроретинограмме отображает слой клеток, степень функционирования которых затем и определяет врач по реакции на определенные стимулы.
- Мультифокальная электроретинография (МЭРГ) — исследование светочувствительности функционально наиболее важной центральной зоны сетчатки. При выполнении МЭРГ выстраивается трехмерная карта этой области сетчатки, указывающая как на серьезные поражения, так и на небольшие по площади участки патологии.
- Зрительные вызванные потенциалы (ЗВП) – исследование реакции на световое раздражение зрительных нервов затылочной области коры головного мозга (согласно Бродману, с 17 по 19 поля коры головного мозга). В зависимости от задач исследования и остроты зрения пациента, раздражителями в исследовании выступают вспышки света либо структурированные фотостимулы, состоящие из чередования разной величины белых и черных клеток. В результате проведения ЗВП выдается электроэнцефалограмма, по которой можно определить функциональное состояние всего зрительного анализатора и каждого из его отделов. Именно поэтому данный метод считают одним из наиболее информативных в топической диагностики процесса развития патологии.
Работая в тесном контакте, врач-офтальмолог и электрофизиолог, применяющий ЭФИ глаз, разрабатывают стратегию и определяются с методом обследования для ранней или дифференциальной диагностики патологий зрительного анализатора. Именно при ЭФИ глаз специалисты получают наиболее объективные данные об имеющихся заболеваниях, которые при постановке диагноза и являются определяющими.

Стоимость ЭФИ в Москве
В клиниках и офтальмологических центрах Москвы цены на электрофизиологические исследования глаз колеблются от 2500 до 4000 рублей, в зависимости от назначенного метода.
Обращаем Ваше внимание, что в данный момент это исследование в нашей клинике НЕ ПРОВОДИТСЯ.
Электрофизиологическое исследование сердца
Электрофизиологическое исследование сердца (ЭФИ) в клиниках Израиля и Германии
Электрофизиологическое исследование сердца – это современный метод исследования, позволяющий оценить работу проводящей системы сердца, выявить нарушения сердечного ритма и определить их особенности.
Данный метод диагностики относится к малоинвазивным процедурам, требует соответствующего технического оснащения и врачебных навыков. Проведение электрофизиологического исследования сердца (ЭФИ) в ведущих клиниках Израиля и Германии позволяет минимизировать риск осложнений этой манипуляции и получить максимально точные данные.
История метода
История ЭФИ насчитывает около полувека. В настоящее время благодаря полученным данным и современной аппаратуре метод широко используется как диагностический прием в крупных кардиологических клиниках. ЭФИ необходимо в тех ситуациях, когда с помощью традиционной электрокардиографии (ЭКГ) и холтеровского мониторинга не удается разобраться с конкретной клинической ситуацией.
Разновидности методики
Принцип метода диагностики ЭФИ заключается в электрической стимуляции («провокации») различных отделов сердца с последующей оценкой скорости распространения импульса по проводящим путям сердца. С помощью специальной аппаратуры электрическая активность сердца регистрируется в виде записи ЭКГ кривой.
В зависимости от расположения электродов выделяют чреспищеводную и эндокардиальную (внутрисердечную) ЭФИ.
Методика чреспищеводного ЭФИ
Электроды располагают внутри пищевода. Анатомическая близость структур пищевода и сердца позволяет проводить стимуляцию током малой силы и регистрировать импульсы с наружной поверхности сердца. Методика проводится амбулаторно, не требует анестезии и наркоза. Зонд с электродами вводят через носовые ходы на глубину примерно 30 см. Средняя продолжительность ЭФИ 30 минут. Метод считается неинвазивным, с меньшей вероятностью побочных эффектов, чем эндокардиальное ЭФИ. Однако, чреспищеводное ЭФИ позволяет провести стимуляцию лишь ограниченных участков сердца. Более универсальным и точным методом является эндокардиальное исследование.
Методика эндокардиального ЭФИ
Заключается во введении системы катетерных электродов непосредственно в полость сердца. Процедура требует госпитализации на 2-3 суток. Проводится без наркоза и в идеале без применения седирующих препаратов, чтобы не «стереть» клиническую картину. Под местной анестезией проводится пункция магистрального венозного сосуда (бедренной или подключичной вены). Под контролем следящей аппаратуры система катетерных электродов вводится в тот или иной отдел сердца. Далее проводится регистрация сердечных сокращений, электростимуляция и регистрация особенностей проведения импульсов.
Показания к ЭФИ
- Обмороки и предобморочные состояния необъяснимого происхождения (с исключенной неврологической патологией)
- Частые приступы учащенного сердцебиения (тахикардии), устойчивые к проводимой медикаментозной терапии
- Тяжелая аритмия, рефрактерная к проводимой медикаментозной терапии
- Необходимость имплантации водителей ритма (антиаритмических устройств)
- Пациентам, которые пережили внезапную смерть, вне связи с инфарктом миокарда
- Форма аритмии, устойчивая к действию антиаритмических препаратов.
По назначению лечащего врача ЭФИ может быть применен и при других клинических ситуациях, требующих более детального обследования.
Подготовка к исследованию
Перед проведением диагностической процедуры всем пациентам следует рассказать врачу о принимаемых лекарственных препаратах. Прием некоторых из них, например, антикоагулянтов, необходимо будет временно прекратить. Также за несколько дней до исследования прекращают прием антиаритмических препаратов (только с ведома врача!). Важно сообщить врачу о беременности, так как в некоторых ситуациях может потребоваться рентгенологический контроль расположения катетера. Сообщайте врачу об аллергии на какие-либо медицинские препараты.
Перед процедурой может потребоваться проведение динамики ЭКГ, УЗИ сердца, а также общих клинических исследований.
Электрофизиологическое исследование сердца в клиниках Германии и Израиля проводится в комфортных условиях, на современной аппаратуре. Высококвалифицированные специалисты следят за состоянием пациента во время манипуляции, а также проводят оценку полученных результатов.
Читайте также:
