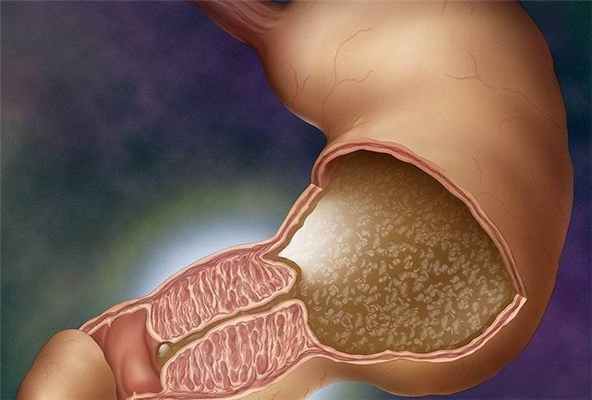
Гипертрофический стеноз привратника
Добавил пользователь Дмитрий К. Обновлено: 29.01.2026
Гипертрофический пилорический стеноз (ГПС) часто встречается в педиатрической практике. У типичного младенца наблюдается рвота и обезвоживание (гипохлоремический гипокалиемический метаболический алкалоз), если диагноз не установлен.
Исследования показывают, что у недоношенных детей симптомы ГПС могут появиться в более позднем хронологическом возрасте, чем у доношенных детей.
На это заболевание приходится одна треть случаев беспилотной рвоты у младенцев и является наиболее частой причиной лапаротомии в возрасте до 1 года. Наблюдается поразительное преобладание мужчин: соотношение мужчин и женщин составляет 2:3.
Сообщалось примерно о 300 случаях идиопатического гипертрофического пилорического стеноза у взрослых. Наиболее частый клинический симптом – вздутие живота, облегчающееся рвотой. У взрослых исследование верхних отделов желудочно-кишечного тракта с барием и верхняя эндоскопия используются для подтверждения диагноза и исключения возможных злокачественных новообразований.
Заворот средней кишки является частью дифференциальной диагностики высокой кишечной непроходимости; однако другие условия, которые следует учитывать, включают мальротацию с заворотом средней кишки или без него; антральные полипы; дупликация желудка; очаговая фовеолярная гиперплазия; и пилороспазм.
Анатомия
При гипертрофическом стенозе привратника круговой мышечный слой утолщается, что сужает пилорический канал и удлиняет привратник. Во время этого процесса слизистая оболочка становится избыточной и может казаться гипертрофированной.
При удлинении и утолщении мышцы привратник отклоняется вверх по направлению к желчному пузырю, что служит маркером, поскольку при гипертрофическом стенозе привратника можно увидеть привратник, расположенный рядом с желчным пузырем и переднемедиальнее правой почки. Утолщенный привратник сужает канал привратника, что приводит к обструкции выходного отверстия желудка, вздутию желудка и ретроградной перистальтике желудка.
Ограничения техники
Ультрасонография обладает высокой чувствительностью, специфичностью и точностью в диагностике гипертрофического пилорического стеноза. Однако ошибки в диагностике все же возникают и относятся к ложноотрицательным и ложноположительным результатам.
Ложноотрицательные результаты могут быть результатом неопытности оператора, при котором привратник не может быть идентифицирован. Другой причиной может быть вздутие и наполненный газом желудок. Это заставляет привратник складываться назад, так что он может оставаться скрытым за животом. Чрезмерно расширенный антральный отдел может быть ошибочно принят за привратник; в таких случаях и у любого младенца, привратник которого не визуализируется на УЗИ, следует установить назогастральный зонд и удалить желудочный секрет.
Толщина мышц увеличивается с увеличением размера пациента, и пограничные измерения наблюдаются на ранних стадиях заболевания и у недоношенных детей, что также может приводить к ложноотрицательным результатам. Наблюдение и повторное ультразвуковое исследование через 2-3 дня могут подтвердить диагноз, если состояние пациента стабильно.
Ложноположительные результаты могут быть результатом пилороспазма – динамического процесса, который меняется со временем. Нормальный привратник открывается не реже одного раза в 15 минут. Утолщенную мышцу и удлиненный привратник следует зафиксировать.
УЗИ
Ультрасонография играет важную роль в диагностике гипертрофического стеноза привратника и, вероятно, внесла свой вклад в изменение облика болезни, потому что этот метод приводит к более ранней диагностике и лечению благодаря доступности и точности. Этот метод является методом выбора как для диагностики, так и для исключения ГПС, поскольку ультразвуковое исследование имеет чувствительность и специфичность примерно 100%.
В исследовании Leaphart et al. Ультразвуковое исследование подтвердило гипертрофический пилорический стеноз, когда толщина пилорической мышцы (ТПМ) была больше 4 мм, а длина пилорического канала (ДПК) была больше 15 мм.
ПРАВИЛЬНО ЛИ ВЫ УХАЖИВАЕТЕ ЗА УЗ-АППАРАТОМ?
Скачайте руководство по уходу прямо сейчас
Исследователи изучили диагностические критерии этого заболевания у новорожденных младше 21 дня и обнаружили, что ультразвуковые измерения гипертрофического стеноза привратника значительно снизились у более молодых пациентов (ТПМ 3,7 +/- 0,65 мм; ДПК 16,9 +/- 2,8 мм) по сравнению с новорожденными более старшего возраста (ТПМ, 4,6 +/- 0,82 мм; ДПК 18,2 +/- 3,4 мм). Важно отметить, что среднее значение ультразвукового исследования для новорожденных с ГПС обычно находится в пределах диапазона, который в настоящее время определяется как нормальный или пограничный. Между ТПМ привратника и ДПК и возрастом пациентов существует линейная зависимость, что позволяет предположить, что ТПМ 3,5 мм считается пороговым значением для более молодых пациентов.
Техника
Ультрасонографию ребенка, находящегося на спине, проводят с помощью линейного датчика с частотой 7,5–13,5 МГц. Поперечные изображения в эпигастрии идентифицируют привратник слева от желчного пузыря и переднемедиальнее правой почки (рис. 1). Однако растянутый желудок смещает и деформирует привратник, и может потребоваться установка назогастрального зонда для удаления содержимого желудка. Желудочный аспират объемом более 5 мл у ребенка, который не принимал перорально в течение нескольких часов, указывает на обструкцию выходного отверстия желудка. Правое заднее наклонное положение и сканирование из заднего доступа могут помочь улучшить визуализацию привратника.
Рисунок 1 : Поперечное ультразвуковое изображение пациента с доказанным гипертрофическим стенозом привратника демонстрирует целевой знак и неоднородную эхо-текстуру мышечного слоя (привратник находится глубоко в анэхогенном желчном пузыре).
Ультрасонографические признаки гипертрофического стеноза привратника следующие:
- ТПМ более 3 мм
- Знак цели на поперечных изображениях привратника
- Длина пилорического канала более 17 мм
- Толщина привратника 15 мм или более
- Невозможность открытия канала в течение как минимум 15 минут сканирования
- Ретроградные или гиперперистальтические сокращения
- Признак антрального соска (например, выпадение избыточной слизистой оболочки в антральный отдел, которое создает псевдообразование) (рис. 2).
- Двойной знак на УЗИ (т. е. избыточная слизистая оболочка в суженном просвете, которая создает 2 контура слизистой оболочки)
Рисунок 2 : Продольная ультрасонограмма у пациента с ГПС демонстрирует избыточную слизистую оболочку, которая создает признак антрального соска.
Стеноз привратника желудка (пилоростеноз)
Гипертрофический стеноз привратника (пилоростеноз) - это идиопатическое утолщение мышечного слоя желудка, которое приводит к прогрессирующей непроходимости желудочно-кишечного тракта.
Эпидемиология
Стеноз привратника (пилоростеноз) относительно распространен, мужчины имеют гендерную предрасположенность М: Ж ~ 4: 1), чаще встречается у представителей европеоидной расы [4]. Обычно выявляется в течении первой недели или до 3-месячного возраста. Имеется семейная предрасположенность. Распространенность составляет приблизительно 2-5 на 1000 новорожденных в год. Пилоростеноз менее распространен в Индии, в азиатской и африканской популяциях.
Клиническая картина
Клинически обычно проявляется рвотой фонтаном без примеси желчи. Гипертрофированный привратник можно пальпировать как плотное округлое образование в правом верхнем квадранте живота. При аускультации живота может быть слышен шум плеска в области пупка [6].
Факторы риска
Семейный анамнез по материнской линии [10].
Патология
Гипертрофический стеноз привратника является результатом гиперплазии и гипертрофии волокон сфинктера привратника. Патогенез не известен. Основные теории [9]:
- иммуногистохимические аномалии
- генетические аномалии
- инфекционные причина
- теория гиперкислотности
Сочетанная патология
Диагностика
Рентгенография
При рентгенографии брюшной полости картина, как правило, неспецифична, иногда может визуализироваться растянутый желудок с минимальным наличием газов в дистальных отделах кишечника.
Рентгеноскопия
Исследование верхних отделов желудочно-кишечного тракта с бариевой взвесью позволяет исключить другие, более серьезные причины заболевания. Исследование позволяет не визуализировать гипертрофированный привратник, но прийти к заключению о природе заболевания за счет:
- задержки опорожнения желудка
- перистальтических волн (признак гусеницы)
- удлиненного привратника с узким просветом (признак струны)
- за счет сморщивания слизистой может формироваться две узкие полоски бария (признак рельсов)
Ультразвуковое исследование
Ультразвуковое исследование - это модальность выбора. Преимущества метода перед скопическим исследованием с бариевой взвесью заключаются в том, что УЗИ позволяет визуализировать непосредственно сфинктр привратника, а также не использует ионизирующего излучения. К сожалению, УЗИ не позволяет исключить такие диагнозы как кишечную непроходимость. Техника визуализации включается в поиске желчного пузыря, затем зонд поворачивается косо-сагиттально относительно его тела с целью найти располагающийся продольно привратник [7].
Дифференциальная диагностика
Как соответствующей визуализации дифференциально-диагностический ряд узкий, но необходимо учитывать клинические данные и не забывать о других причинах рвоты у новорожденных.
Гастроэзофагеальный рефлюкс является причиной рвоты у двух третей младенцев [8].
Другие причины непроходимости проксимальных отделов желудочно-кишечного тракта [8]:
Гипертрофический стеноз привратника
Гипертрофический пилорический стеноз – обструкция пилорической полости из-за мышечной гипертрофии привратника. Диагностику проводят при помощи ультразвукового исследования органов брюшной полости. Лечение хирургическое.
Гипертрофический стеноз привратника может привести к почти полной обструкции желудка. Заболевание развивается у 2-3 младенцев из 1000 и чаще встречается среди мальчиков в соотношении 5:1, особенно первенцев мужского пола. Заболевание начинается чаще всего в возрасте 3–6 недель и редко после 12 недель.
Этиология
Точная этиология гипертрофического стеноза привратника неизвестна, но вероятна генетическая предрасположенность, так как братья, сестры и дети пациентов с этим заболеванием, входят в группу повышенного риска, особенно монозиготные близнецы. Курение матери во время беременности также увеличивает риск. Предполагаемые механизмы включают отсутствие нейрональной синтазы оксида азота, аномальную иннервацию мышечного слоя и гипергастринемию. Дети грудного возраста, принимающие некоторые антибиотики из группы макролидов (например, эритромицин) в первые несколько недель жизни, подвержены значительно большему риску. Некоторые исследования отмечают повышенный риск у младенцев на искусственном вскармливании по сравнению с младенцами, находящимися на грудном вскармливании, однако не ясно, связан ли этот риск с изменением метода кормления или с его типом.
Клинические проявления
Симптомы гипертрофического стеноза привратника обычно развиваются между 3 и 6 неделями жизни. Вскоре после еды происходит рвота "фонтаном" (без желчи). До развития дегидратации ребенок хорошо ест (с жадностью) и, в общем, выглядит здоровым, в отличие от многих детей с рвотой, вызванной системными заболеваниями. Могут быть видны желудочные перистальтические волны, которые пересекают эпигастрий слева направо. Дискретная, от 2 до 3 см, твердая, подвижная и оливкообразная пилорическая масса иногда ощутима глубоко в правой части эпигастральной области. По мере прогрессирования заболевания ребенок не набирает массу тела, страдает недоеданием и у него развивается дегидратация Клинические проявления Обезвоживание – значительное уменьшение количества жидкости в организме и, в разной степени, электролитов. Клинические проявления включают следующие: жажда, вялость, сухость слизистых оболочек. Прочитайте дополнительные сведения .
Диагностика
Гипертрофический стеноз привратника следует заподозрить у всех младенцев у которых отмечается рвота фонтаном в первые несколько месяцев жизни.
Диагностика гипертрофического стеноза привратника проводиться с помощью ультразвукового исследования брюшной полости, при этом наблюдается увеличение толщины привратника (обычно ≥ 4 мм; нормальный 3 мм) наряду с удлинением привратника ( > 16 мм).
Если диагноз остается неясным, можно сделать несколько последовательных ультразвуковых исследований или выполнить рентгенографию верхних отделов желудочно-кишечного тракта, которая обычно показывает замедленное опорожнение желудка и симптом "усика" или симптом "пунктирной линии" при заметном сужении и удлинении просвета пилорического канала. В редких случаях требуется эндоскопия для подтверждения диагноза.
Классический признак нарушения электролитного баланса у младенцев со стенозом привратника – гипохлоремический метаболический алкалоз Метаболический алкалоз Метаболическим алкалозом называют первичное повышение уровня бикарбоната (HCO3 − ) с компенсаторным повышением парциального давления углекислого газа (Pco2) или без него; рН может быть. Прочитайте дополнительные сведения (в связи с потерей соляной кислоты и одновременной гиповолемией). Около 5-14% младенцев имеют желтуху, и около 5% - имеют мальротацию Мальротация кишечника Мальротация кишечника – аномалия развития кишечника, заключающаяся в неспособности кишечника занять свое нормальное место в брюшной полости во время внутриутробного развития. Диагноз устанавливают. Прочитайте дополнительные сведенияЛечение
Хирургическое лечение (пилоромиотомия)
Начальное лечение гипертрофического стеноза привратника желудка направлено на восполнение дефицита воды и устранение нарушения электролитного баланса.
Основной метод лечения – продольная пилоромиотомия, при которой слизистую оболочку оставляют нетронутой и отделяют надрезанные мышечные волокна. После операции ребенок обычно не хочет питаться в течение дня. Нехирургическая терапия с использованием зонда для кормления, помещенного за привратник, не является хорошей альтернативой, так как пилоромиотомия является эффективным и безопасным вмешательством.
Ключевые моменты
Рвота фонтаном происходит вскоре после кормления у младенцев в возрасте 3 месяцев, обычно в возрасте от 3 до 6 недель.
Диагностику проводят при помощи ультразвукового исследования.
Лечение - это хирургическое рассечение гипертрофированной мышцы привратника.
Авторское право © 2022 Merck & Co., Inc., Rahway, NJ, США и ее аффилированные лица. Все права сохранены.
Стеноз выходного отдела желудка и двенадцатиперстной кишки
Стеноз – это сужение выходного отдела желудка, в результате чего нарушается нормальное продвижение пищи из желудка в двенадцатиперстную кишку. Обычно сопровождается расширением желудка.
Стеноз может быть врожденным, а может - приобретенной патологией.
Вторичный стеноз развивается вследствие рубцевания язв, локализующихся в области привратника или двенадцатиперстной кишки, доброкачественных или злокачественных опухолей желудка или безоаров (инородных тел - комков из волос или другого случайно проглоченного материала, который не поддаётся перевариванию). Состояния, вызывающие отёк, спазм или воспаление, могут ещё больше сузить выходное отверстие и усилить уже существующий стеноз.
![Стеноз выходного отдела желудка и двенадцатиперстной кишки]()
Записаться на консультацию Первая консультация бесплатно!
Симптомы в зависимости от стадии заболевания
Различают следующие стадии заболевания: формирующийся; компенсированный; субкомпенсированный; декомпенсированный.
Для формирующегося стеноза привратника четкой клинической картины нет.
Компенсированный стеноз характеризуется появлением чувства тяжести и переполнения в верхней половине живота. Нередко появляется тошнота после приема пищи. Часто больные вызывают рвоту для облегчения своего состояния.
Субкомпенсированной стеноз проявляется ощущением тяжести и переполнения в подложечной области, иногда сочетается с болью. Отмечается частая отрыжка большим количеством воздуха и желудочным содержимым неприятного вкуса. Рвота становится почти ежедневной. Развивается прогрессирующее похудание, обезвоживание, понижение тургора кожи.
В декомпенсированной стадии стеноза желудок не освобождается от пищи. Рвота становится регулярной и, как правило, содержит остатки пищи, съеденное накануне. Боль приобретает постоянный характер. Общее состояние резко ухудшается, нарастают истощение и обезвоживание, появляются судороги, нарушения электролитного обмена и симптомы азотемии (слабость, головная боль, жажда, зловонный запах изо рта, олигурия и др.). Отмечается западение нижней половины живота и выпячивание подложечной области за счет растянутого желудка.
Диагностика
Для диагностики используются рентгенография и фиброгастроскопия.
Лечение
Больным с суб- и декомпенсированным стенозом необходима комплексная предоперационная подготовка, включающая: коррекцию водно-электролитного обмена, белкового состава, волемических нарушений, деятельности сердечно-сосудистой системы; борьбу с атонией желудка: промывание, стимулирующая терапия.
Больных без выраженных нарушений моторики желудка (стадии формирующегося и компенсированного стенозов) могут быть оперированы после сравнительно небольшого (5-7 дней) периода предоперационной подготовки (противоязвенная терапия, декомпрессия желудка).
Операции
Виды оперативных вмешательств зависят от стадии пилородуоденального стеноза. Возможны следующие варианты: гастроэнтеростомия; резекция желудка (при декомпенсированном стенозе из-за значительного угнетения моторной функции – это операция выбора); ваготомия с дренирующими желудок операциями.
Резекция желудка Удаление части желудка (от 1/3 до 3/4)
Доступ - лапаротомический или лапароскопический
Время пребывания в стационаре - от 2-х суток
Стоимость операции: от 60450 руб. *
(без учета стоимости наркоза и пребывания в стационаре)Врожденный гипертрофический пилоростеноз (Q40.0)
![]()
При классификации указывают степень нарушения проходимости пилорического канала, отмечают наличие осложнений (желудочный пневматоз, дегитдратация и ее тип, эрозии желудка и пищевода).Этиология и патогенез
Является мультифакториальным заболеванием, определенную роль в развитии которого играет наследственная предрасположенность.
Может возникать вследствие внутриутробных вирусных инфекций (цитомегаловирусная, герпетическая), а также гестоза Гестоз (токсикоз беременных) - общее название патологических состояний, возникающих при беременности, осложняющих ее течение.
, стрессов и других воздействий среды на организм матери.Эпидемиология
Врожденный пилоростеноз встречается в популяции с частотой от 0,5:1000 до 3:1000. При этом частота случаев данного заболевания у мальчиков(1:150) значительно превосходит этот показатель у девочек (1:750). На 1 случай врожденного пилоростеноза у девочек приходится 4-7 случаев у мальчиков.Факторы и группы риска
Существует установленная связь между кровным родством родителей и частотой случаев врожденного гипертрофического пилоростеноза. Чаще этот порок встречается у первого ребенка.
В 6,9% случаев семейно-наследственная предрасположенность выявлена. При наличии в семье больного мальчика риск для будущих братьев составляет 4%, для сестер - 3%. Для будущих братьев и сестер больной девочки риск составляет соответственно 9 и 4%.Клиническая картина
Cимптомы, течение
Заболевание имеет постепенное развитие.
В возрасте 2-3 недель у ребенка появляется срыгивание, которое на 3-4-й неделе жизни переходит в обильную рвоту. Рвотные массы в ранние сроки иногда могут содержать примесь желчи, но по мере нарастания степени сужения привратника желчь в рвотных массах исчезает. Далее появляется рвота "фонтаном", когда объем рвотных масс превышает объем последнего кормления. Рвотные массы имеют кислый, застойный запах.
Ребенок теряет в весе, у него истончается подкожная клетчатка, через короткий промежуток времени он начинает весить меньше, чем при рождении. Дистрофия с типичной клинической картиной неуклонно прогрессирует. В организме развивается дефицит микроэлементов (железо, кальций, фосфор) и витаминов.Ребенок имеет скудный стул темно-зеленого цвета (из-за недостаточного поступления в кишечник молока и преобладания в химусе желчи и секрета кишечных желез).
Мочеиспускания редкие с уменьшенным количеством выделяемой мочи; моча концентрированная.
В результате рвоты могут появиться асфикция, аспирационная пневмония. К заболеванию могут добавиться такие гнойно-септические осложнения, как остеомиелит, пневмония, сепсис.Диагностика
Подозрение на пилоростеноз должно появиться при наличии следующих симптомов:
1. Рвота "фонтаном" с 2-3 недельного возраста с постоянной частотой.
2. Количество молока, выделенного при рвоте, больше количества высосанного молока.
3. Резкое снижение массы тела - масса тела меньше, чем при рождении.
4. Значительно уменьшенное число мочеиспусканий (около 6).
5. Наличие тяжелых запоров (в большинстве случаев).
6. Появление симптома "песочных часов" после кормления.
7. Резкая бледность кожи.
8. Ребенок вялый, спокойный, состояние его прогрессивно ухудшается.Инструментальная диагностика
Обязательные исследования: УЗИ и гастродуоденоскопия.
УЗИ позволяет увидеть пилорическую оливу в продольном и поперечном срезах, определить характер перистальтики желудка и наблюдать продвижение желудочного содержимого через пилорический канал.
В норме у детей первых месяцев жизни в желудке натощак отсутствует содержимое, длина привратника не превышает 18 мм, просвет пилорического канала хорошо визуализируется, толщина мышечного слоя стенки- не более 3-4 мм, диаметр привратника - не более 10 мм.
При гипертрофическом пилоростенозе во время проведения УЗИ натощак, в желудке обнаруживают большое количество жидкого содержимого, перистальтика глубокая, "перетягивающая". При прохождении перистальтической волны пилорический канал ригиден и не раскрывается, его длина составляет в среднем 21 мм (от 18 до 25 мм), наружный диаметр привратника - 14 мм (от 11 до 16 мм).
На продольном срезе циркулярная мышца представлена двумя параллельными гипоэхогенными полосками, между которыми располагается эхогенная полоска слизистой оболочки. На поперечном срезе циркулярная мышца визуализируется в виде гипоэхогенного кольца вокруг эхогенного кружка слизистой оболочки. Толщина мышцы составляет в среднем 5 мм (от 3 до 6 мм).ЭГДС в случае пилоростеноза позволяет выявить расширение желудка, резкое сужение и ригидность пилорического канала, нередко - недостаточность кардии. В желудке натощак часто находят жидкое содержимое, стенки желудка гипертрофированы, перистальтика усилена, либо желудок атоничен, на слизистой оболочке желудка могут быть обнаружены эрозии.
Дополнительные исследования
Рентгеновское исследование желудка с барием
Прямые рентгенологические признаки: изменение формы, величины и функции антропилорического отдела желудка.Если сужение привратника выражено резко, в результате перистальтики желудка контрастное вещество заполняет только начальную часть пилорического канала, не проникая в двенадцатиперстную кишку (симптом "антропилорического клюва"). Стенка желудка нависает над суженным пилорическим каналом в основании "клюва", в результате происходит своего рода инвагинация (внедрение) утолщенного привратника в просвет антрального отдела - симптом "плечиков" или "фигурной скобки".
Выявление хотя бы одного из перечисленных прямых признаков позволяет считать диагноз врожденного гипертрофического пилоростеноза верифицированным.
Косвенные признаки указывают на изменения эвакуаторной функции, а также изменение картины распределения газа по петлям кишечника.Наиболее значимые из них:
1. Уменьшение количества газа в петлях кишечника при растянутом желудке;
2. Сегментирующая учащенная перистальтика желудка, иногда по типу "песочных часов": удлиненный и суженный привратник не сокращается. Даже при усиленных перистальтических сокращениях желудка, его содержимое не перемещается в двенадцатиперстную кишку в течение длительного времеми - симптом задержки эвакуации. Спустя 24-72 ч после приема бария его часть все еще наблюдается в желудке.Лабораторная диагностика
Дополнительные исследования: биохимический анализ крови (калий, натрий, хлор, кислотно-основное состояние).Дифференциальный диагноз
При врожденном предпилорическом стенозе наблюдается очень сходная с пилоростенозом клиническая картина, характеризующаяся высокой кишечной непроходимостью. Окончательный диагноз ставят на основании УЗИ, ЭГДС, рентгенологического обследования.
- масса тела ребенка на момент осмотра больше, чем при рождении, она соответствует норме или немного отстает (в большинстве случаев);
Осложнения
Лечение
В настоящее время основным методом лечения пилоростеноза является оперативный.
Хирургическое лечение
Немедикаментозное лечение
В первые сутки после операции ребенка следует кормить сцеженным грудным молоком по 10-20 мл через 2ч, постепенно объем кормления увеличивается (на 100 мл каждые сутки). Перевод на кормление грудью возможен при улучшении состояния к 6-7 дню после операции.Медикаментозное лечение
В первые дни после операции осуществляется инфузионная терапия растворами аминокислот, глюкозы, микроэлементов, витаминов. Это необходимо для коррекции метаболических нарушений и получения достаточного объема питания.В комплексе лечения используют препараты, защищающие слизистую оболочку (Маалокс, Фосфалюгель и др.), витамины, биопрепараты (Бифиформ, Линекс), ферменты (Креон, Панцитрат и т.п.). В случае присоединения гнойно-септических заболеваний (пневмония, сепсис, остеомиелит) показано назначение антибактериальных средств.
Прогноз
При своевременной диагностике и адекватном лечении дети растут и развиваются соответственно возрасту.Госпитализация
Профилактика
Целесообразны проведение генетического консультирования, пренатальное выявление и лечение внутриутробных инфекций.Читайте также:
- Волосяная опухоль. Пролиферирующая трихолеммальная киста. Трихолеммокарцинома.
- Отравление мускатным орехом
- Контрольные точки клеточного цикла
- Суставная капсула голеностопного сустава. Связки голеностопного сустава. Кровоснабжение голеностопного сустава. Иннервация голеностопного сустава.
- Послеродовой пиелонефрит