Методика подключения к контуру экстракорпоральной мембранной оксигенации (ЭКМО)
Добавил пользователь Владимир З. Обновлено: 25.01.2026
Экстракорпоральная мембранная оксигенация (ЭКМО) является методикой жизнеобеспечения, при которой используется видоизмененный экстракорпоральный контур для искусственного кровообращения. Первый аппарат искусственного кровообращения был разработан Gibbon в 1951 году. Он позволял проводить ИК, продолжительностью, достаточной для выполнения вмешательств на сердце [1]. Длительное замещение оксигенирующей функции легких стало возможным после разработки качественно новых видов оксигенаторов. Хотя Rashkind в 1965 году применял пузырьковые оксигенаторы для замещения оксигенирующей функции легких, адекватное долговременное проведение ЭКМО стало возможным лишь после внедрения в клиническую практику мембранных оксигенаторов. Оксигенаторы, в которых за счет использования силиконовой мембраны происходит разделение газовой и кровяной фаз, впервые применили Kolobow и другие исследователи 3. При использовании мембранных оксигенаторов травма крови ограничивалась минимальным разрушением тромбоцитов. Выраженного повреждения эритроцитов не наблюдалось. Оксигенаторы, разработанные Kolobow, стали коммерчески доступными и применяются в клинической практике с 1970-х годов. В Европе оксигенаторы для ЭКМО производились фирмой Jostra, при этом их устройство существенно не отличалось от оксигенаторов, разработанных Kolobow. ЭКМО впервые была использована при лечении выраженной дыхательной недостаточности (ДН) у взрослых в 1970 - х годах. В 1972 году Hill и соавт. впервые успешно применили ЭКМО у взрослого пациента [7]. Несмотря на то, что ЭКМО считалась перспективным методом для лечения ДН у взрослых, многоцентровое исследование, проведенное Национальным Институтом Здоровья США, показало, что ее использование существенно не влияет на исход у этой категории больных [8]. По этой причине ЭКМО перестала широко использоваться у взрослых. Итальянский исследователь Gattinoni отмечает, что ЭКМО является вспомогательным методом для удаления углекислого газа при использовании низкочастотной ИВЛ с низким пиковым давлением [9]. Однако, в исследовании, проведенном Gattinoni и соавт., положительные эффекты от применения ЭКМО не являлись статистически значимыми.
Одновременно с попытками оценить значение ЭКМО при лечении ДН у взрослых были проведены исследования у детей 10. Bartlett и соавт. из Ирвина (Калифорния) сообщают о первом успешном использовании ЭКМО у новорожденных [12]. Позже эта исследовательская группа продолжила изучение ЭКМО у новорожденных в Ирвине и Клинике Мичиганского Университета [13]. Несмотря на то, что это исследование показало статистически значимые результаты, многие авторы считают их сомнительными [14]. Другое исследование было проведено в Бостоне, но полученные данные также остаются предметом спора. В настоящее время ЭКМО считается стандартом лечения ДН у новорожденных в Северной Америке, однако, европейские и австралийские неонатологи продолжают относиться к данному методу скептически [15]. В Великобритании перед широким внедрением ЭКМО в клиническую практику с 1992 по 1995 была проведена статистическая оценка этого метода, которая показала, что ЭКМО имеет полезное значение при лечении ДН во всех группах больных [16,17]. Хотя многие исследования показали,что ЭКМО является полезной при лечении ДН у новорожденных и детей ранних возрастных групп, ее значение для детей старших возрастных групп и взрослых остается неясным [18,19].
Показания к ЭКМО
Теоретически, ЭКМО может быть показана любому больному с потенциально обратимой формой дыхательной, сердечной или сердечно - легочной недостаточности. Очень важным является отбор пациентов для проведения ЭКМО. С одной стороны необходимо правильно оценить степень снижения сердечно - легочного резерва с целью определения показаний для применения этого метода, а с другой стороны исключить группу больных, у которых прогноз является явно безнадежным и для которых проведение ЭКМО не имеет смысла. Основным критерием для отбора новорожденных, которым необходимо проведение ЭКМО, является индекс оксигенации. Для старших возрастных групп больных показания для ЭКМО остаются неясными и требуют более тщательного исследования. В целом, принципы отбора больных существенно не отличаются для различных возрастных групп:
1) Является ли имеющаяся у больного легочная, сердечная или сердечно - легочная недостаточность потенциально обратимой?
2) Позволяет ли неврологический статус или функциональное состояние органов и систем надеяться на благополучный исход?
3) Имеются ли противопоказания для использования даже минимального уровня гепаринизации?
4) Можно ли достигнуть благополучного исхода, применяя консервативное или хирургическое лечение?
Важно учитывать повреждающее действие ИВЛ с высоким пиковым давлением. Мы и другие исследователи полагают, что длительность ИВЛ является важным критерием для отбора больных [20]. Мы считаем, что максимально допустимая продолжительность ИВЛ у новорожденных составляет 10 дней, а у старших детей и взрослых - 7 дней. Проведение ИВЛ с большей продолжительностью часто сопровождается неблагоприятными исходами [21].
Если ЭКМО используется при сердечной недостаточности, то она более эффективна в случае, когда у больного имеет место правожелудочковая недостаточность, которая является следствием легочной гипертензии и сопутствующей гипоксии. На практике ЭКМО часто используется в качестве метода вспомогательного кровообращения:
1)после операций на сердце, обычно после хирургической коррекции врожденных пороков сердца,
2)при трансплантации сердца или легких,
3)при миокардите или при реакции отторжения трансплантата.
Перед отбором больных для выполнения ЭКМО в качестве метода вспомогательного кровообращения, важно правильно оценить возможность восстановления функции сердца. С развитием современных кардиохирургических методик случаи послеоперационной сердечной недостаточности, рефрактерной к инотропным препаратам, стали довольно редкими. Поэтому ЭКМО в качестве метода вспомогательного кровообращения чаще применяется при кардиальной патологии, по поводу которой не проводилось какого-либо лечения.
Экстракорпоральный контур для ЭКМО
Хотя основные составляющие экстракорпорального контура для ИК и ЭКМО не отличаются, компоненты контура для ЭКМО имеют свои технические особенности. Эти компоненты способны поддерживать нормотермию и функционировать длительное время. Магистрали контура для ЭКМО разработаны таким образом, что в них отсутствуют области застоя крови и они позволяют применять минимальный уровень гепаринизации.
Наиболее важным компонентом экстракорпорального контура для ЭКМО является газообменное устройство или оксигенатор, остальные составляющие контура служат для обеспечения его работы. В настоящее время стандартные оксигенаторы, выпускаемые компанией Avecor существенно не отличаются от оксигенаторов, разработанных Kolobow в 1970 годах. Имеются оксигенаторы для ЭКМО с поверхностью газопереноса от 0.4 до 4.5 м2. Обычно мы используем оксигенаторы типа Ultrox Series (а также и Avecor) с различной поверхностью газопереноса. При подборе оксгенатора обязательно необходимо учитывать антропометрические данные больного и вид предполагаемой перфузии: веновенозная или веноартериальная. Обычно при веновенозной ЭКМО применяют оксигенаторы с поверхностью газопереноса вдвое большей, чем при веноартериальном виде ЭКМО. Jostra производит силиконовые мембранные половолоконные оксигенаторы, которые широко применяются в Европе при ЭКМО у новорожденных. Medtronic выпускает мембранные оксигенаторы с гепариновым покрытием, часто использующиеся при ЭКМО у взрослых. Однако проблема пропотевания плазмы при применении мембранных оксигенаторов остается неразрешенной. По этой причине мы стараемся не использовать оксигенаторы этого типа.
При необходимости, теплообменник включается в контур для ЭКМО для поддержания температуры больного. Теплообменник предпочтительнее расположить после оксигенатора, как можно ближе к больному. Лучше использовать теплообменник из нержавеющей стали, чем алюминиевый, поскольку алюминий со временем окисляется и начинает разрушаться. Теплообмен осуществляется между кровью и водой, циркулирующей в противоположном кровотоку направлении.
Большинство центров при ЭКМО применяют роликовые насосы такие, как Cobe Stockert. Некоторые клиники используют центрифужные насосы, обычно это Biomedicus (Medtronic). При использовании роликовых насосов важно, чтобы насосный сегмент был прочным. Единственным полимером, подходящим для длительного использования, является поливинилхлорид (ПВХ) типа Supertygon S65HL (Norton Performance Plastics). Необходимо правильно отрегулировать степень оклюзии роликового насоса, поскольку избыточная оклюзия сопровождается высоким сдвиговым напряжением полимера насосного сегмента и увеличивает его износ. Важно, чтобы насосный сегмент был достаточной длины, так как во время работы насоса с большой частотой оборотов, например у взрослых больных, происходит постепенное перемещение насосного сегмента в сторону вращения роликового насоса. При этом необходимо помнить, что смещенный насосный сегмент нельзя возвращать в исходное положение, его необходимо заменить.
При использовании центрифужного насоса необходимо осуществлять контроль давления в приточной линии. Если происходит снижение притока, а насос работает с высокой частотой оборотов, может возникать выраженное разрежение в головке насоса, сопровождающееся гемолизом. Другой тип насосов - насосы перистальтического типа. Перистальтические насосы Sofracob широко применялись во Франции, в настоящее время они доступны во всем мире. Недавно разработан насос Avecor M Pump, действующий по тем же принципам, но имеющий другое устройство насосного ложа. Этот насос можно применять при длительной ЭКМО.
Когда используют роликовые насосы, в экстракорпоральный контур включают небольшой резервуар, который облегчает заправку контура. Этот резервуар должен быть устроен таким образом, чтобы при его использовании не возникало областей застоя крови. Такие силиконовые резервуары производятся Avecor.
Большинство центров применяют собранные по определенной схеме стерильные системы для ЭКМО. В каждом центре имеется аппарат для ЭКМО, в состав которого входит аккумуляторный блок, а также штативы для инфузии, освещение и полки.
Протоколы заполнения экстракорпорального контура
Существует множество способов заполнения экстракорпорального контура для ЭКМО. Однако, необходимо обратить внимание на некоторые особенности. Перед заполнением контура растворами, необходимо произвести его вентиляцию углекислым газом. Это в значительной мере снизит степень образования пузырьков при последующем заполнении контура различными растворами. Заполнение осуществляют в три этапа. Сначала контур заполняют 20% раствором альбумина. При этом на стенках магистралей из ПВХ образуется белковый слой, который уменьшит нежелательную реакцию организма больного на синтетические материалы, из которых изготовлен экстракорпоральный контур. Затем контур заполняют растворами кристаллоидов (таких, как Plasmalyte A, Hartmann's Solution). После того, как контур полностью заполнен и произведено удаление пузырьков воздуха, в него добавляют кровь вместе с гепарином. Примерно 250 мл крови требуется для заполнения контура для ЭКМО у новорожденных и детей младших возрастных групп. Для заполнения контуров с большим объемом заполнения, применяемых у детей старших возрастных групп и у взрослых, требуется около 500 мл крови. Кислотно-основное состояние больного корригируется добавлением 8.4% раствора бикарбоната натрия или трисамина (ТНАМ). Дополнительно в заправочный объем включают раствор кальция, который предупреждает развитие гиперкалиемии.
Каннюляция для ЭКМО
Существует два вида ЭКМО - веновенозная (ВВЭКМО) и веноартериальная (ВАЭКМО). ВА-ЭКМО используется, когда существует, по крайней мере, частичная необходимость в проведении вспомогательного кровообращения. ВВЭКМО применяют, когда имеет место изолированная ДН. Правильная постановка канюль необходима для обеспечения адекватной перфузии и предотвращения гемолиза. В настоящее время используются тонкостенные канюли, стенки которых усилены металлической спиралью, что предотвращает возникновение перегибов канюли. Для проведения ВАЭКМО у новорожденных применяют усиленные металлической спиралью катетеры Biomedicus (Medtronic), диаметром от 8 Fr до 14 Fr. Для ВВЭКМО используют двухпросветные каннюли, выпускаемые фирмой Jostra, диаметром 12 Fr и 15 Fr. Часто канюляция для ВВЭКМО у новорожденных представляет собой небольшую хирургическую операцию. Однако можно произвести катетеризацию вены двухпросветной канюлей при помощи проводника. У старших возрастных групп канюли для ВВЭКМО часто устанавливают чрескожно при помощи проводника. Когда требуется канюляция артерии (при ВАЭКМО), чрескожная пункция сосуда и введение каннюли с помощью проводника невозможны, для этого необходимо хирургическое выделение артерии. Важно учитывать, что необходим тщательный гемостаз при выполнении канюляции, поскольку это предотвратит кровопотерю. Если после операции невозможно перевести больного с ИК на самостоятельное дыхание, то ЭКМО проводят при открытой грудной полости. В этом случае не всегда удается избежать кровопотери.
Удаление канюли требует хирургического вмешательства, если применялась ВАЭКМО. Если канюляция была произведена с помощью проводника и без лигирования сосуда, то после удаления канюли необходимо лишь наложить кожный шов.
Газообмен и гемодинамика
Гемодинамические эффекты ВВЭКМО и ВАЭКМО отличаются. При ВАЭКМО сердечный выброс представляет собой сумму собственного сердечного выброса больного и объемной скорости ЭКМО. Поскольку существует смешивание крови в периферической артерии, наиболее точным методом оценки адекватности доставки кислорода является измерение насыщения кислородом смешанной венозной крови. Насыщение крови кислородом, взятой из венозной линии, более 70% указывает на адекватную оксигенацию. ВВЭКМО не влияет на сердечный выброс больного. При этом типе ЭКМО происходит рециркуляция и смешивание венозной крови в большей степени, чем при ВАЭКМО. Поэтому для оценки адекватности ВВЭКМО необходимо производить анализ газового состава артериальной крови больного.
При увеличении скорости кровотока через оксигенатор возрастает количество кислорода, доставляемого больному. Чтобы удалить больший объем СО2 необходимо увеличить поток газовой смеси. Одним из основных отличий между современной и ранее применявшейся методикой ЭКМО является принцип сохранения функционального покоя легких. Во время ЭКМО легкие больного раздуты, но не перерастянуты. Более того, важно, чтобы ИВЛ осуществлялась при низком пиковом давлении, с низкой частотой и низкой фракциональной концентрацией кислорода во вдыхаемой смеси. Обычно при ЭКМО используют следующий режим ИВЛ:
- частота вентиляции - 10 в минуту,
- FiO2 - 0.3
- пиковое давление - 20 см. вод. ст.
- РЕЕР (ПДКВ) около +10 см. вод. ст.
Протоколы ведения больных при ЭКМО
Во время ЭКМО необходимо производить точный мониторинг водного баланса больного. Важно максимально уменьшить поступление жидкости, что достигается ограничением внутривенных назначений, применением диуретиков и гемофильтрации.
Для предотвращения свертывания крови в экстракорпоральном контуре необходима инфузия гепарина, при этом ориентируются на значения АСТ, производя забор проб каждый час. При ЭКМО, если у больного нет кровотечения, АСТ обычно поддерживают в пределах 160 - 200 с. В случае кровотечения АСТ должно поддерживаться на меньших значениях. При необходимости назначают апротинин (трасилол) - нагрузочная доза- 1 мл/кг, после чего проводят постоянную инфузию из расчета 1 мл/кг в час. Гемоглобин у больного поддерживают на высоких значениях. Обычно во время ЭКМО мы поддерживаем концентрацию гемоглобина около 14 г/дл. Основной причиной кровопотери при ЭКМО является взятие проб крови, поэтому объем заборов крови должен быть минимальным. Во время ЭКМО происходит разрушение тромбоцитов в экстракорпоральном контуре, что делает необходимым их постоянное возмещение. Обычно при ЭКМО число тромбоцитов поддерживают выше 75000 в мм3. Если у больного имеет место кровотечение, необходимо придерживаться более высоких значений концентрации тромбоцитов.
Методика подключения к контуру экстракорпоральной мембранной оксигенации (ЭКМО)
Контур должен быть предварительно заполнен консервированной кровью/альбумином. Процедуры заполнения и хирургической установки катетеров ЭКМО необходимо проводить в одно и то же время.
1. Катетеры заполняют стерильным физиологическим раствором. Соединяют их с контуром ЭКМО путем присоединения 1/4х1/4 - дюймового WP-переходника с трубкой. Одновременно ассистент вводит стерильный физиологический раствор в концы трубок контура и катетер, чтобы проверить, что весь остаточный воздух устранен перед соединением.
а. Во время присоединения трубку не следует сжимать; после расправления в трубку обязательно всосется воздух.
б. В случае обнаружения в трубке воздуха катетер следует отсоединить от контура. Перед повторным соединением воздух удаляют, а катетеры повторно соединяют, как описано выше.
2. Снимают все стерильные зажимы для трубок с катетеров. Ассистент без стерильного халата и перчаток держит катетеры. Нестерильные зажимы для трубок оставляют на артериальном и венозном сторонах контура.
3. Подсоединяют пациента к контуру ЭКМО путем снятия артериального зажима, накладывают зажим на соединительную трубку и удаляют венозный зажим. При этом снимают все нестерильные зажимы с контура.
4. Увеличивают ток по контуру ЭКМО на 50 мл в течение 20-30 мин до достижения адекватной оксигенации (обычно 120 мл/кг в минуту). При развитии гиповолемии на этой стадии может понадобиться трансфузия.
5. Постепенно уменьшают режимы аппарата ИВЛ и концентрацию кислорода при увеличении тока по контуру ЭКМО. Типичные установки ИВЛ в покое для венозно-артериальной ЭКМО составляют при частоте 10-15 в минуту, предел пикового давления 15-20 см вод.ст. и FiО2 0,21-0,3. Для вено-венозной ЭКМО рекомендуют оставить установки аппарата ИВЛ при частоте 20-30 в минуту, пиковое давление на вдохе 20-25 см вод.ст. и FiО2 0,3-0,5.
Схема контура венозно-артериальной экстракорпоральной мембранной оксигенации.
Отток крови из правого предсердия в мешок контура с током через мембранное легкое, теплообменник и возврат крови в дугу аорты через катетер сонной артерии. Схема перевода венозно-артериальной (а) в вено-венозную (б) ЭКМО.
Двухпросветный вено-венозный катетер соединяют с Y-образным переходником для объединения просветов.
Закрытие раны шеи:
1. Выполняют рентгенографию для подтверждения соответствующего положения катетера и достижения адекватной скорости потока через контур ЭКМО перрд закрытием раны шеи.
2. Срезают и снимают швы-держалки.
3. Накладывают непрерывный шов на кожу викрилом 4-0 («Ethicon») на атравматической игле.
4. Используют концы нитей для фиксации каждого катетера.
5. Связывают катетеры вместе с помощью шелковой нити.
6. В целях обезболивания вводят 0,25% ксилокаин с адреналином в участок позади ушной раковины.
7. Шелковой шовной нитью 2-0 на колющей игле накладывают шов позади ушной раковины и завязывают вокруг катетера для фиксации. Для каждого катетера накладывают отдельный шов.
8. Связывают катетеры вместе, накладывают повидон-йодную мазь на шов и прикрывают участок полупроницаемой прозрачной повязкой.
9. Надежно фиксируют трубки контура к кроватке для уменьшения натяжения катетеров.
Видео ЭКМО - история, показания, методика к.м.н, доцент И.И Афуков
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Методика венозно-венозной катетеризации с целью экстракорпоральной мембранной оксигенации (ЭКМО)
Более 60% пациентам с ЭКМО в неонатальной практике в регистре ELSO (Extracorporeal Life Support Organisation) проведено лечение с помощью венозно-артериального шунтирования. При дыхательной недостаточности венозно-артериальная ЭКМО постепенно замещается вено-венозной методикой с использованием одного двухпросветного катетера.
Катетер устанавливают в правое предсердие. Кровь забирается из этой камеры сердца и возвращается сюда же. В таком случае необходима катетеризация только правой яремной вены, что позволяет избежать манипуляций с сонной артерией.
К преимуществам вено-венозной ЭКМО также относят поддержание нормального пульсирующего кровотока и возврат клеток крови, проходящие через контур ЭКМО, в малый круг кровообращения, а не большой (теоретическое преимущество). Устройство оригинального вено-венозного катетера приводит к существенной рециркуляции, что ограничивает его использование при скорости потока в ЭКМО более 350 мл/мин.
Rais-Bahrami разработал новую конструкцию катетера, в которой степень рециркуляции существенно ниже. Двухпросветный катетер устанавливают в правое предсердие, направляя оксигенированную кровь из возвращающего просвета через трехстворчатый клапан для минимизации рециркуляции. Выпускают такие катетеры размерами 12, 15 и 18 Fr. В таком случае возможно проведение вено-венозной ЭКМО у большего количества новорожденных.
Двухпросветные вено-венозные катетеры:
1. Катетер «Kendall», размер 14 Fr («Kendall» Health Care Products, Mansfield, MA, USA).
2. Катетеры «OriGen», размеры 12, 15 и 18 Fr («OriGen» Biomedical, Austin, TX, USA).
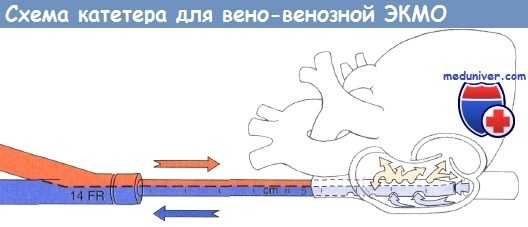
Схематичное изображение катетера для вено-венозной экстракорпоральной мембранной оксигенации, введенного в среднюю часть правого предсердия.
Преимущества вено-венозного шунтирования при ЭКМО:
1. Обеспечивают превосходную поддержку функции дыхания.
2. Помогают избежать лигирования сонной артерии.
3. Оксигенированная кровь попадает в малый круг кровообращения.
4. Клетки крови из контура ЭКМО возвращаются в малый круг кровообращения, а не в большой.
Недостатки вено-венозного шунтирования при ЭКМО:
1. Отсутствует поддержка деятельности сердца.
2. ЭКМО зависит от состояния функций сердца пациента.
3. Положение и вращение катетера имеют крайне важное значение.
4. Зависит от величины рециркуляции.
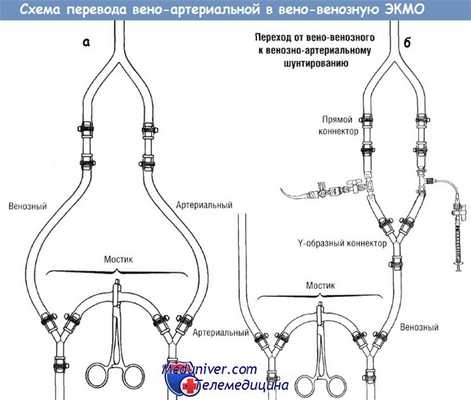
Схема перевода венозно-артериальной (а) в вено-венозную (б) ЭКМО.
Двухпросветный вено-венозный катетер соединяют с Y-образным переходником для объединения просветов.
Методика катетеризации при вено-венозном шунтировании при ЭКМО
Методика катетеризации для вено-венозной ЭКМО по существу аналогична таковой для венозно-артериальной, за исключением следующих особенностей.
1. Определяют и выделяют как внутреннюю яремную вену, так и сонную артерию, но двухпросветный катетер вводят только во внутреннюю яремную вену. Можно наложить свободную силиконовую петлю на сонную артерию для облегчения быстрого перехода на венозно-артерильный доступ.
2. Катетер продвигают артериальной стороной вверх и вперед по отношению к венозному колену двухпросветного катетера. Необходимо избегать изгибания катетера или формирования завитка в нем. Правильному расположению катетера помогает направление оксигенированной крови к трехстворчатому клапану. Таким образом, сводится к минимуму рециркуляция оксигенированной крови обратно в контур ЭКМО.
3. Проксимальный конец внутренней яремной вены также катетеризируют для дренирования крови, оттекающей от головы, путем введения катетера в луковицу яремной вены.
Катетер соединяют с венозной трубкой контура ЭКМО через переходник Люэра. Для этого применяют самодельный, покрытый гепарином венозный катетер Кармеды «Bio-Medicus», сделанный специально для использования в качестве краниального катетера.
Такая методика позволяет выполнить дополнительное венозное дренирование для контура ЭКМО, предотвращая застой венозной крови, а также измерять сатурацию венозной крови, поступающей от головного мозга.
4. В случае использования катетера луковицы яремной вены для измерения церебральной сатурации следует внимательно подключаться к контуру; воздух быстро всасывается в венозную часть контура, если запорный краник плохо закрыт или оставлен открытым.
Экстрокорпоральный метод лечение Грамм-негативного сепсиса
Категории МКБ: Другая уточненная септицемия (A41.8), Сепсис новорожденного, обусловленный другими бактериальными агентами (P36.8), Сепсис новорожденного, обусловленный кишечной палочкой [escherichia coli] (P36.4), Стрептококковая септицемия (A40)
Общая информация
Краткое описание
Рекомендовано
Экспертным советом
РГП на ПХВ «Республиканский центр
развития здравоохранения»
Министерства здравоохранения
и социального развития
Республики Казахстан
от «30» сентября 2015 года
Протокол № 10
Название протокола: Экстрокорпоральный метод лечение Грамм – негативного сепсиса.
Экстрокорпаральный метод лечение Грамм – негативного сепсиса - это экстракорпоральное очищение крови сорбционными технологиями, в частности липополисахарид-адсорбция. Данный метод обладает способностью удалять из крови циркулирующий эндотоксин, предотвращая развитие каскада воспалительных реакций. Эта технология особенно эффективна для лечения грамм-негативного сепсиса, вызванного Escherichia spp., Klebsiella spp., Proteus spp., Pseudomonas aeruginosa, Enterobacter spp. etc.
Код протокола:
Код(ы) МКБ-10:
Р36 – Бактериальный сепсис новорожденных
Ρ36.4 – Сепсис новорожденного, обусловленный кишечной палочкой (Escherichia coli)
P36.8 – Сепсис новорожденного, обусловленный другими бактериальными агентами
А40 – Сепсис
А41.8 – Септицемия уточненная
Сокращения, используемые в протоколе:
| АЧТВ – активированное частичное тромбопластированное время Ht – гематокрит IL – 6 интерлейкин LAL – тест – лимулюсамёбоцитный лизатный тест (активность эндотоксина) PiCCO – Pulse Contour Cardiac Output (Непрерывное измерение сердечноговыброса с помощью анализа формы пульсовой волны) SaO2 – насыщение крови кислородом SOFA – TheSepsis-relatedOrganFailureAssessment (Шкала обследования при органной недостаточности, связанной с сепсисом) TNFα, IL-1β, IL-6 – противовоспалительные цитокины АД ср – среднее артериальное давление АИК – Аппарат искусственного кровообращения АЛТ – аланинаминотрансферраза АСТ – Аспартатаминотрансферраза АТ –III – Антитромбин Б/х крови – биохимия крови ЕАА – анализ активности эндотоксина КОС – кислотно-основное состояние КЩС – кислотно – щелочное состояние крови ЛЖ – левый желудочек ЛПС – липополисахарид ММГ – модуль массообменный для гемосорбции МНО – международное нормализованное отношение ОАК – общий анализ крови ОАМ – общий анализ мочи СРБ – С реактивный белок ФВ – фракция выброса ЭКГ – электрокардиография ЭКМО – Экстракорпоральная мембранная оксигенация ЭХО-КГ – эхокардиография |
Дата разработки протокола: 2015 год.
Категория пациентов: дети и взрослые.
Пользователи протокола: анестезиологи-реаниматологи, перфузиологи, эфферентологи.
Примечание: в данном протоколе используются следующие классы рекомендаций и уровни доказательств:
Классы рекомендаций:
Класс I – польза и эффективность диагностического метода или лечебного воздействия доказана и и/или общепризнаны
Класс II – противоречивые данные и/или расхождение мнений по поводу пользы/эффективности лечения
Класс IIа – имеющиеся данные свидетельствуют о пользе/эффективности лечебного воздействия
Класс IIb – польза / эффективность менее убедительны
Класс III – имеющиеся данные или общее мнение свидетельствует о том, что лечение неполезно/ неэффективно и в некоторых случаях может быть вредным
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки результаты которых могут быть распространены на соответствующую популяцию. |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или Высококачественное (++) когортное или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с невысоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| С | Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+). Результаты которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию. |
| D | Описание серии случаев или неконтролируемое исследование или мнение экспертов. |
| GPP | Наилучшая фармацевтическая практика. |

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 800 RUB / 4500 KZT / 27 BYN - 1 рабочее место в месяц

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 1 место - 800 RUB / 4500 KZT / 27 BYN в месяц
Мне интересно! Свяжитесь со мной
13-15 октября, Алматы, "Атакент"
600 брендов, более 150 компаний-участников из 20 стран.
Новинки рынка стоматологии. Цены от производителей
Классификация
Диагностика
Перечень основных и дополнительных диагностических мероприятий:
Перечень основных диагностических мероприятий:
Перечень обязательных исследований проводимые на всех этапах:
1 – этап до начала 1-й процедуры, последующие 3 этапа через каждые 24 часа.
· термометрия;
· общий анализ крови;
· общий анализ мочи;
· показатели коагулограммы;
· биохимические показатели крови (креатинин, мочевина, АСТ, АЛТ, билирубин,
глюкоза, общий белок, альбумин);
· микробиологическое исследование биологических сред;
· прокальцитониновый тест;
· определение С – реактивного белка;
· концентрация эндотоксина (LAL-тест, Cambrex, USA);
· ЭКГ;
· ЭХО-КГ;
· рентгенография органов грудной клетки.
Перечень дополнительных диагностических мероприятий:
· Гемодинамические параметры: непрерывное измерение сердечного выброса с помощью анализа формы пульсовой волны;
· Измерение внутригрудного объема крови (ВГОК), который является волюметрическим показателем преднагрузки на сердце;
· Измерение постнагрузки на сердце (артериальное давление и системное сосудистое сопротивление);
· Измерение внесосудистой воды легких (ВСВЛ). Повышение данного показателя свидетельствует о накоплении жидкости в интерстиции легких и позволяет диагностировать отек легких;
· Вариабельность ударного объема (ВУО). Данный индекс является динамическим индикатором чувствительности сердца на объемную нагрузку (применим только в условиях ИВЛ);
· Концентрация противовоспалительных цитокинов.
Лечение
· снижение концентрации прокальцитонина и цитокинов;
· стабилизация гемодинамики;
· нормализация кислородно-транспортной функции крови;
· восстановление иммунного равновесия;
· профилактика развития полиорганной недостаточности.
Показания и противопоказания для проведения процедуры/ вмешательства:
Показания к процедуре/ вмешательству:
· клинические признаки септического шока;
· лабораторно подтвержденная эндотоксемия;
· грамотрицательная бактериальная инфекция;
· лабораторные признаки тяжёлого сепсиса.
Противопоказания к процедуре/вмешательству:
· несанированный очаг инфекции;
· продолжающееся кровотечение;
· гиперчувствительность к полимиксину В;
· тяжесть состояния по шкале APACHE II выше 32 баллов;
· ФВ ЛЖ < 30% или сердечный индекс < 2,0 л/мин/м2;
· АД ср < 65mm.Hg при условии зависимости от больших доз катехоламинов.
· наличие инкурабельной патологии.
Требования к проведению процедуры/вмешательства:
Меры безопасности и противоэпидемический режим согласно Санитарным правилам «Санитарно-эпидемиологические требования к объектам здравоохранения», утвержденным постановлением Правительства Республики Казахстан от 17 января 2012 года №87.
Техническое обеспечение:
· роликовый насос;
· аппарат искусственного кровообращения (АИК);
· аппарат гемодиализа;
· аппарат экстракорпоральной мембранной оксигенации (ЭКМО);
· монитор для контроля гемодинамики;
· аппарат искусственной вентиляции легких;
· двухпросветные катетеры;
· центрифужный насос и система магистралей;
· канюли для канюляции центральных или периферических сосудов;
· оксигенатор;
· теплообменник, газовый смеситель, датчики – детекторы воздушных пузырей, давления, потока.
Требование к подготовке пациента:
· подготовка кожного покрова непосредственно перед процедурой (бритье подмышечных впадин, передней поверхности грудной полости и живота, паховых областей);
· установка внутрисосудистых катетеров;
· коррекция функциональных систем крови: восполнение объема циркулирующей жидкости, гемодилюция (снижение гематокритного числа до 0,3 л/л), улучшение реологических свойств крови (введение дезагрегантов и реокорректоров: пентоксифиллин – 1,0-3,0 мг/кг массы, гидроксэтилкрахмал - 10-20 мл/кг массы и др.), устранение электролитного дисбаланса;
· у больных с печеночной недостаточностью любого генеза для повышения антитромбинового потенциала организма показано переливание одногруппной свежезамороженной плазмы (3-5 мл/кг массы);
· за 10 мин до начала гемосорбции больному вводится гепарин в дозе 0,5-1,0 мг/кг массы;
· седация: мидазолам 0,2-0,4 мг/кг в/в, Диазепам 0,3-0,5 мг/кг в/в; пропофол 4-7 мг/кг/ч;
· анальгезия: фентанил 5 мкг/кг/ч.
Методика проведения процедуры/вмещательства:
Подготовка сорбента.
Перед гемосорбцией производят внешний осмотр ММГ с гемосорбентом: соответствие показателей этикетки настоящей инструкции, целостность модуля. Процедуры проводятся с использованием перфузионной системы или аппарата для гемодиализа.
Заполнение экстракорпорального контура адсорбера производится 500 мл 0,9% раствором натрия хлорида. При заполнении экстракорпорального контура аппарата для гемодиализа, картридж промывается 4000 мл 0,9% раствора натрия хлорида с последующим заполнением 500 мл физиологического раствора с добавлением 2000 ЕД гепарина (для взрослых) или 500 ЕД гепарина на 250 мл физиологического раствора (для детей). Скорость кровотока поддерживается в пределах 100–150 мл/мин. В качестве антикоагулянта применяется гепарин, доза которого подбирается индивидуально для каждого больного, в зависимости от исходного состояния свертывающей системы крови и показателей активированного времени свертывания до и во время процедуры. В среднем доза гепарина составляет 4–10 Ед/кг/ч, с целью поддержания времени свертывания крови в пределах 180–200 с. Общий объем перфузии - не менее 1,0 ОЦК.
Учитывая возможность тромбирования экстракорпорального контура, на этапе подготовки процедуры селективной ЛПС-адсорбции, необходимо соблюдение протокола заполнения и промывки сорбентов гепаринизированным раствором, при проведении процедуры поддерживать активированное время свертывания в пределах 180-240 сек.
Скорость кровотока через сорбент для эффективной элиминации эндотоксина должна составлять 80-120 мл/мин, а длительность процедуры не должна быть менее 120 минут.
У больных с ОПН целесообразно сочетанное применение процедуры высокообъемной гемодиафильтрации и селективной ЛПС-адсорбции.
В данном случае возможно увеличение скорости кровотока до 150 мл/мин. Процедура проводится в режиме предилюции со скоростью замещающего раствора 100-150 мл/мин и скоростью диализирующего раствора 500 мл/мин. Длительность процедуры при сочетанном применении высокообъемной гемодиафильтрации и селективной ЛПС-адсорбции может быть увеличена до 240 минут.
Индикаторы эффективности процедуры:
· снижение уровня прокальцитонина до 0,5- < 2нг/мл (нанограмм/миллилитр). снижение или нормализация температуры;
· уменьшение частоты сердечных сокращений до 90 уд/мин или ≤100 уд/мин (взрослые), до 140 – 120 (у детей);
· уменьшение частоты дыхания или перевод с ИВЛ на спонтанное дыхание;
· снижение СРБ;
· снижение или нормализация количества лейкоцитов с уменьшением количества незрелых форм;
· повышение показателей уровня среднего АД (среднего артериального давления) с 60-65 мм Hg до 90-100 мм Hg(взрослые) с 30 – 50 до 60 – 80(дети);
· нормализация гемодинамических показателей:
Таблица №1.[15]
| Оценка | Показатель | 1 степень | 2 степень | 3 степень | 4 степень |
| Оксигенация | PaO2/FiO2, ммрт.ст. | ||||
| Коагуляция | Тромбоциты | ||||
| Печень | Билирубин, мг/дл, мкмоль/л | 1,2-1,9 (20-32) | 2,0-5,9 (33-101) | 6,0-11,9 (102-204) | >12 (>204) |
| Сердечнососудистая система | Гипотензия или степень инотропной поддержки | САД | Допамин < 5(мг*кг*мин) | Допамин>5 (мг*кг*мин) или адреналин | Допамин>15 (мг*кг*мин) или адреналин >0,1 (мг*кг*мин) норадреналин >0,1 (мг*кг*мин) |
| ЦНС | Показатель по шкале комы Glasgow, в баллах | 13-14 | 10-12 | 6-9 | |
| Почки | Креатинин, мг/дл, мкмоль/л. Возможна олигурия | 1,2-1,9 (110-170) | 2,0-3,4 (171-299) | 3,5-4,9 (300-440) или | > 5,0 (> 440) или |
Дисфункция каждого органа (системы) оценивается отдельно, в динамике, ежедневно, на фоне интенсивной терапии.
Методика венозно-артериальной катетеризации с целью экстракорпоральной мембранной оксигенации (ЭКМО)
Методика:
1. Укладывают новорожденного, обеспечив тепло к ногам.
2. Вводят фентанил (10-20 мкг/кг).
3. В целях миорелаксации вводят панкуроний (0,1 мг/кг).
4. Для разгибания шеи подкладывают под плечи валик и поворачивают голову влево. Следует проверить, что подушка Боуи также уложена. Следует обратить внимание на предотвращение гипотензии.
5. Проводят мониторинг витальных функций, при необходимости дополнительно вводят фентанил и/или панкуроний.
6. Широко обрабатывают кожу в области шеи справа, грудную клетку и околоушную область раствором бетадина.
7. Закрывают стерильными пеленками всю кроватку.
8. Для фиксации пеленок к коже используют материал «Steri-Drape» (3M Health Care, St. Paul, MN, USA).
9. В месте разреза кожу инфильтрируют ксилокаином 0,25% с адреналином (AstraZeneca, Wayne, PA, USA).
10. Ждут в течение 3 мин наступления анестезии.

а - Новорожденный, уложенный для катетеризации, с подложенным под плечи валиком и головой, повернутой влево. Обозначено место разреза в области шеи.
б - Анатомические ориентиры над грудино-ключично-сосцевидной мышцей для выполнения разреза электрокаутером.
11. Выполняют вертикальный разрез длиной 1-2 см над правой грудино-ключично-сосцевидной мышцей примерно на 1 см выше правой ключичной головки с помощью электрокаутера.
12. Продолжают использовать электрокаутер для рассечения подкожно-жировой клетчатки.
13. Коагулируют все видимые кровоточащие участки.
14. Разделяют волокна грудино-ключично-сосцевидной мышцы кровоостанавливающим зажимом и с помощью наложенных на мышцу кровоостанавливающих зажимов разводят в стороны.
15. Вскрывают влагалище сонной артерии, стараясь не повредить блуждающий нерв.
16. Орошают общую сонную артерию и внутреннюю яремную вену 1% раствором лидокаина для дилатации сосудов.
17. Под артерией проводят силиконовую петлю, а проксимально и дистально накладывают шелковые лигатуры 2-0 на зажимы, но не затягивают их. Избегают врезания лигатур в артерию.
18. Стараются не проводить избыточные манипуляции с внутренней яремной веной. Некоторые специалисты предпочитают выделять вену после катетеризации артерии во избежание спазма вены.
19. Определяют необходимую длину катетера:
а. Идентифицируют яремную вырезку и мечевидный отросток грудины.
б. Артериальный катетер вводят примерно на одну треть расстояния между яремной вырезкой и мечевидным отростком, обычно это 3-4 см.
в. Венозный катетер вводят примерно наполовину расстояния между яремной вырезкой и мечевидным отростком, обычно это 7-7,5 см.
г. Расстояния отмечают на катетерах с помощью петли шовного материала 2-0 или с помощью имеющихся меток.
д. Проводят гепаринизацию путем болюсного введения 75-150 ЕД/кг гепарина (в зависимости от оцененного риска кровотечения), выжидают 60-90 с, перед тем как продолжить катетеризацию.
Катетеризация артерии
1. Затягивают дистальную лигатуру на сонной артерии и накладывают зажим типа «Бульдог» на проксимальную часть артерии. Перед наложением зажима ожидают, пока кровь расширит артерию.
2. Выполняют артериотомию с помощью лезвия скальпеля № 11 и накладывают два шва-держалки проленом 6-0 (Ethicon, Somerville, NJ, USA) на проксимальной стороне артериотомии. Всегда используют швы-держалки для предотвращения разрывов внутренней оболочки артерии.
3. По желанию наносят лубрикант на расширитель «Гарретта» и расширяют артерию до соответствующего размера катетера.
4. Накладывают стерильный зажим для трубок на катетер. Наносят на катетер лубрикант и вставляют катетер в сосуд после удаления зажима типа «Бульдог».
5. Фиксируют катетер, затягивая шелковую лигатуру (2-0) над петлей в 0,5-1 см от сосуда («тапочек») (рис. 32-6).
6. Накладывают вторую шелковую лигатуру (2-0). Затягивают дистальный узел вокруг катетера и затем связывают дистальную и проксимальную лигатуры вместе. Некоторые хирурги делают два узла проксимальнее и один дистальнее для дополнительной безопасности.
7. Дают крови заполнить катетер, чтобы она вытеснила воздух.
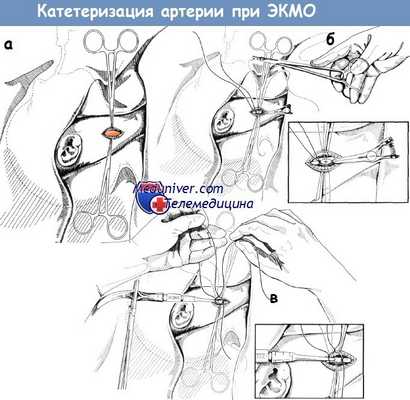
а - Разделение волокон грудино-ключично-сосцевидной мышцы и вскрытие влагалища сонной артерии.
б - сонную артерию выделяют вместе с наложенным зажимом.
Показано место артериотомии с наложенными проленовыми (6-0) швамидержалками; ниже - увеличенный фрагмент рисунка а (вставка).
в - фиксируют катетер проксимальной и дистальной лигатурами на «тапочке»; ниже — увеличенный фрагмент рисунка а (вставка).
Катетеризация вены
1. Выделяют вену и фиксируют двумя шелковыми (2-0) лигатурами. За лигатуры, наложенные на вену, не следует тянуть во избежание спазма вены.
2. Накладывают зажим типа «Бульдог» на проксимальный конец вены, чтобы кровь наполнила вену и растянула ее. Затем лигируют дистальный конец вены шелковой лигатурой (2-0).
3. Выполняют венотомию лезвием скальпеля № 11 и накладывают два анкерных шва проленом (6-0), как швы-держалки при катетеризации артерии.
4. Наносят лубрикант на венозный катетер, накладывают стерильный зажим для трубок на катетер и расширяют венотомическое отверстие.
5. Вводят катетер, при этом ассистент тянет за проксимальную лигатуру и нажимает на область печени для увеличения обратного тока крови через катетер (для снижения риска воздушной эмболии).
Возможно легкое сопротивление продвижению катетера при прохождении через верхнюю апертуру грудной клетки, если продвигать катетер с усилием (может привести к разрыву вены). Осторожно продвигают катетер по направлению вниз и кзади.
6. Фиксируют так же, как и артерию. Стимулируют ток крови обратно в катетер путем осторожного надавливания на область печени.
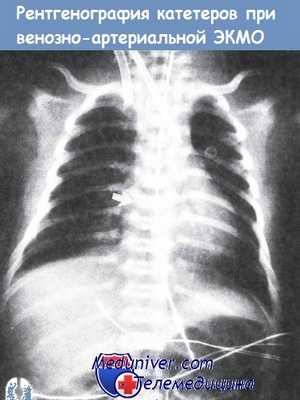
Правильное расположение артериального и венозного катетеров при рентгенографии.
Видна рентгеноконтрастная точка, обозначающая кончик катетера для экстракорпоральной мембранной оксигенациии марки «Bio-Medicus» (указана стрелкой).
7. По желанию рану тампонируют рассасывающейся желатиновой губкой, смоченной в тромбине для местного применения или выпускаемом с местным фибриновым уплотнителем в целях гемостаза.
Криопреципитат и тромбин применяют местно для формирования фибринового сгустка. Для этого их капают на операционное поле из отдельных шприцев (отношение 1:1). Примечание. При смешивании в одном шприце образуется плотный сгусток. В настоящее время подобные препараты выпускаются фармакологическими компаниями и известны как «Tisseel HV Fibrin Sealant» (Baxter Hyland Division, Glendale, CA, USA)
8. Проверяют положение катетера с помощью рентгенографии органов грудной клетки и/или ЭхоКГ, если пациент находится в стабильном состоянии. В случае нестабильного состояния пациента, переведенного на ЭКМО, исследование проводят после достижения адекватной оксигенации, но перед ушиванием операционной раны.
Читайте также:
- Симптомы доброкачественной опухоли носа и его пазух
- Признаки сифилиса. Клинические проявления сифилиса. Клиника сифилиса. Триада Хатчинсона.
- Лучевая диагностика злокачественой опухоли оболочки периферического нерва (ЗООПН) позвоночника
- Соталол при аритмии сердца - показания, противопоказания
- Венозная гиперемия. Ишемия - малокровие тканей и органов
