Межпальцевая флегмона кисти - диагностика, лечение
Добавил пользователь Skiper Обновлено: 31.01.2026
Межпальцевая флегмона кисти - диагностика, лечение
Область межпальцевых складок заполнена рыхлой жировой клетчаткой и ограничена межкостными, червеобразными мышцами, а также ладонным апоневрозом. Эта область имеет название межпальцевого пространства. Поверхностные ладонные пальцевые артерии по границе данного пространства прободают волокна ладонного апоневроза.
Через этот канал межпальцевое пространство соединяется с поверхностными и глубокими тканями ладони. Флегмона межпальцевого пространства может возникать первично вследствие прямого повреждения (колотые, резанные раны), но она может образовываться и вторично путем распространения на это пространство подкожного панариция основной фаланги или мозольного абсцесса.
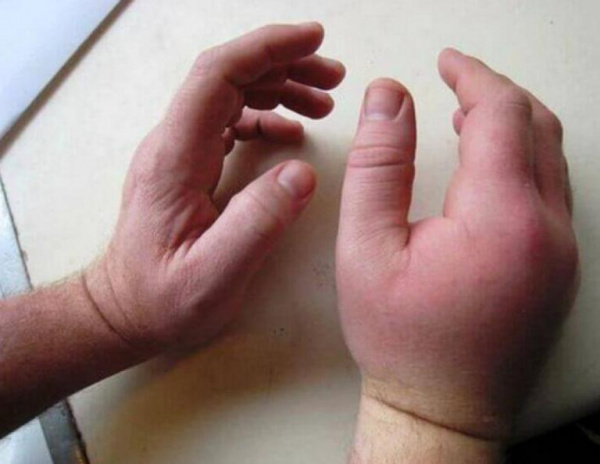
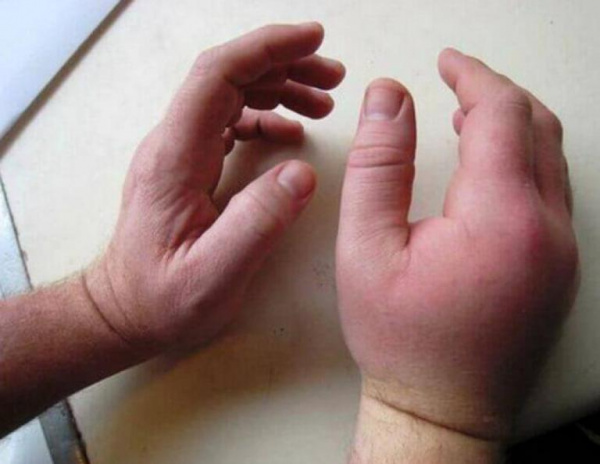
Среди симптомов характерными являются: выраженная припухлость, гиперемия кожи и болезненность при надавливании. Особенно характерным является разведенное положение пораженных пальцев вследствие давления гнойника на головки пястных костей. Пальцы занимают положение слабо выраженного сгибания. Попытка свести разведенные пальцы вызывает сильные боли. Отек тыла кисти, как правило, является выраженным, но не исключена возможность того, что он является вторичным, то есть следствием распространения процесса на тыл кисти.
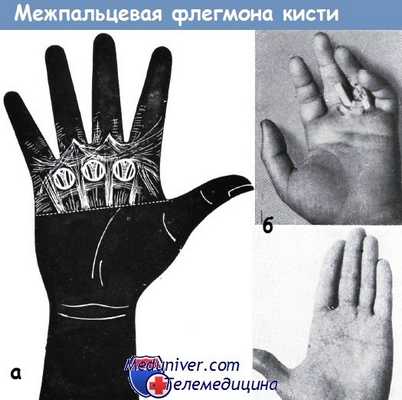
а - анатомическое соотношение образований межпальцевого пространства. Отверстия в фасции соответствуют местоположению межпальцевой флегмоны. Через отверстия, ограниченные поперечными пучками фасции, видны общие ладонные артерии и нервы пальцев
б - недостаточное вскрытие и неправильное лечение мозольного абсцесса привело к образованию межпальцевой флегмоны и панарицию сухожильного влагалища безымянного пальца и мизинца. Вскрытие проксимального конца сухожильного влагалища, введение антибиотиков и соответствующая иммобилизация привели через 21 день к выздоровлению. Функция восстановлена полностью
Прогноз заболевания является благоприятным, несмотря на то, что спонтанный прорыв флегмоны наблюдается довольно редко. Вскрытие флегмоны осуществляется дугообразным разрезом Буннелла, который в случае надобности дополняется разрезом, проведенным по средней линии основной фаланги. «Параллельные» ладонные разрезы, продольные разрезы «через наиболее выраженную припухлость», дорзальные разрезы с целью сквозного дренирования - должны быть отвергнуты!
Все указанные разрезы на кисти представлены в в этой нашей статье.
Сохранение межпальцевой складки при любых условиях обязательно, так как ее рубцевание приводит к изменению положения пальцев и нарушению функции кисти. Операция производится под наркозом. При флегмоне межпальцевого пространства на коже плавательной перепонки могут возникать дефекты вследствие некроза, которые следует закрыть как можно раньше. После самостоятельного заживления этих дефектов остаются рубцы.
После прекращения выделения раневого содержимого необходимо срочно начинать упражнения пальцами, так как в основном суставе легко образуется контрактура.
Лечению мозольного абсцесса и флегмоны межпальцевого пространства в учебниках по хирургии уделяется недостаточное внимание, несмотря на то, что среди людей физического труда и спортсменов они встречаются довольно часто. По данным Болтона, средняя продолжительность лечения этих процессов при комбинированном способе, — операция и антибиотики, — составляет 17 дней.
а - характерное разведенное положение пальцев при наличии межпальцевой флегмоны
б - межпальцевая флегмона, распространяющаяся на основную фалангу. Видно характерное разведенное положение пальца
в - разрезы, не пригодные для вскрытия межпальцевых флегмон и глубокой флегмоны ладони
г - вскрытие межпальцевой флегмоны, перешедшей на тыльную поверхность, и глубокой флегмоны ладони с помощью дорзо-волярного разреза и проведение дренажной трубки через такой разрез (по предложению Поля) влекут за собой тяжелую деформацию кисти Межпальцевая флегмона у 59-летнего рабочего, леченная путем вскрытия дорзо-волярным разрезом и проведением дренажной трубки через ткани кисти. После длительной иммобилизации на деревянной шине (несколько недель) образовался хронический отек тыла кисти. Суставы пальцев были «скованы». На фото а показан отек тыла кисти. На коже сохранено место давления пальца.
На рис. б представлен разрез, проведенный по поводу мозольного абсцесса и межпальцевой флегмоны. Больной обратился к нам через 9 недель после начала лечения. Благодаря соответствующему вскрытию гнойника и иммобилизации при тыльном сгибании кисти, отек тыла кисти исчез через 10 недель. Умеренную подвижность пальцев и способность захвата удалось восстановить лишь через 3 месяца путем систематической мобилизующей терапии
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Костный панариций
Костный панариций – это гнойное воспаление костных структур пальца. Может быть первичным (реже) или вторичным. Первичная патология проявляется интенсивной дергающей болью и значительной гипертермией в сочетании с гиперемией, отеком и ограничением движений, возникающими через несколько дней после травмы пальца или на фоне отдаленного гнойного процесса. Вторичный костный панариций развивается вследствие распространения инфекции при других формах заболевания, сопровождается субфебрилитетом и продолжающимся гноетечением. Диагностируется на основании данных осмотра, рентгенографии, лабораторных исследований. Лечение оперативное – вскрытие, кюретаж, костная резекция. При значительном разрушении кости показана ампутация.
МКБ-10
Общие сведения
Костный панариций – разновидность гнойного воспаления тканей пальца с поражением кости (остеомиелитом). Является достаточно часто встречающейся патологией, по различным данным, составляет от 37 до 60% в общей структуре гнойно-воспалительных процессов в области пальцев кисти. Первичный остеомиелит фаланги выявляется всего у 5-10% больных, у остальных пациентов наблюдается вторичное воспаление кости. В подавляющем большинстве случаев (около 80%) страдает ногтевая фаланга. Заболевание чаще обнаруживается у работников производств с повышенной вероятностью травмирования и интенсивного загрязнения рук раздражающими веществами – у трактористов, слесарей, грузчиков, разнорабочих и пр. Патология может диагностироваться во всех возрастных группах, отмечается преобладание больных среднего возраста.
Причины
Непосредственной причиной костного панариция являются пиогенные бактерии, обычно – стафилококки, реже их ассоциации с другими микроорганизмами, синегнойная палочка, кишечная палочка и кокковая флора (энтерококки, стрептококки). Первичная форма развивается при гематогенном заносе инфекции из отдаленных гнойных очагов и при параоссальных гематомах. Причинами вторичного гнойного процесса становятся:
- Подкожный панариций. Встречается в преобладающем количестве случаев, что связано с выраженной локальной интоксикацией, тяжелыми нарушениями местного кровообращения, возникающими при воспалении прилегающей к кости клетчатке пальца. Чаще поражает дистальную фалангу.
- Сухожильный и суставной панариций. Выявляется в анамнезе реже подкожного панариция. Обычно предшествует гнойному расплавлению костей основной и средней фаланг.
- Другие формы панариция. В отдельных случаях остеомиелит дистальной фаланги обнаруживается при паронихии, подногтевом или околоногтевом панариции, однако такие случаи составляют незначительную долю в структуре заболеваемости.
Из-за высокой вероятности развития костного панариция при подкожной форме болезни в специальной литературе встречаются указания на то, что при нагноении клетчатки, сохраняющемся в течение двух и более недель, остеомиелит следует рассматривать как закономерный итог воспаления мягких тканей. Предрасполагающими факторами к гнойному поражению кости при любой этиологии процесса считаются эндокринные заболевания, истощение, снижение иммунитета различного генеза (при некоторых заболеваниях, химических зависимостях, приеме гормональных средств), обменные расстройства, трофические и микроциркуляторные нарушения, являющиеся результатом продолжительного воздействия холода, вибрации, влаги или раздражающих веществ на кожу кистей рук.
Патогенез
При гематогенном распространении инфекции гноеродные микробы проникают в костное вещество через питающие сосуды. Надкостница и мозговое вещество воспаляются, в костной ткани формируются секвестры. При вторичной патологии воспаление из мягких тканей распространяется на надкостницу. Развитию гнойного процесса способствуют патолого-физиологические условия, особенно выраженные при воспалении мягкотканных структур в зоне дистальных фаланг, в частности – незначительный объем тканей, обуславливающий формирование мощного очага локальной инфекции, и тяжелые нарушения местного кровообращения в области надкостницы.
Особенностью остеомиелита фаланг пальцев является склонность к масштабному разрушению надкостницы. При остеомиелите других локализаций надкостница реагирует на воспаление образованием так называемого «костного ящика», обеспечивающего возможность последующего восстановления костных структур даже при их значительном разрушении. При гнойном процессе в области фаланг этого не происходит, надкостница быстро некротизируется, ее регенерация становится возможной только после иссечения секвестра. При значительном расплавлении оставшихся участков надкостницы оказывается недостаточно для восстановления и образования полноценной кости. Этим объясняется низкая вероятность излечения и необходимость ампутаций при продолжительном или объемном воспалительном процессе.
Классификация
С учетом этиологии различают первичный (возникший на фоне травмы или гематогенный) и вторичный (контактный при других типах заболевания) костный панариций. Поскольку остеомиелит поражает преимущественно дистальные фаланги, разработана классификация, позволяющая обоснованно определять тактику лечения при данной разновидности патологии. Выделяют три вида поражения костных структур:
- Краевой или продольный секвестр. Разрушение кости имеет локальный характер, надкостница расплавлена незначительно, возможно полное восстановление кости. При наличии краевого секвестра подвижность пальца после выздоровления сохраняется. При продольной секвестрации в процесс вовлекается дистальный сустав пальца, исходом становится анкилоз.
- Секвестр с сохранением основания фаланги. Гнойный процесс локализуется выше основания кости, эпифиз не изменен. Независимое кровоснабжение эпифизарной и диафизарной зон кости обеспечивает благоприятные условия для ее восстановления при достаточном сохранении надкостницы. Решение о сохранении или ампутации пальца принимается индивидуально с учетом размера секвестра и продолжительности заболевания.
- Полная секвестрация фаланги. Измененная кость со всех сторон окружена полостью, заполненной гноем. Нагноение распространяется на сустав и сухожильное влагалище. Надкостница разрушена полностью либо сохраняются ее небольшие участки, неспособные к полноценной регенерации. Требуется ампутация.
Симптомы костного панариция
При вторичном поражении обычно страдают дистальные фаланги I, II и III пальцев. Вначале наблюдается характерная клиническая картина подкожного панариция, сопровождающаяся локальным отеком, гиперемией, пульсирующей болью по ладонной поверхности пальца, слабостью, разбитостью, повышением температуры. Затем в пораженной области образуется очаг нагноения, который самостоятельно вскрывается на кожу или дренируется гнойным хирургом, местные и общие признаки воспаления уменьшаются. Распространение гноя на костные структуры проявляется повторным усилением симптоматики, которая на начальных стадиях остеомиелита, однако, не достигает степени выраженности, характерной для подкожного панариция.
При первичном поражении панариций развивается остро. Фаланга отекает, кожа краснеет, а затем становится багрово-синюшной, возникают интенсивные дергающие боли. Палец находится в положении вынужденного сгибания, активные и пассивные движения вызывают усиление болевого синдрома. Отмечается значительная общая гипертермия, температура тела иногда достигает 40˚C, возможны ознобы. При прогрессировании первичного и вторичного процесса выявляется колбообразное расширение пальца. Кожа на пораженной фаланге напряженная, гладкая, блестящая. Фаланга болезненна на всем протяжении. Образуются участки некроза. Формируются свищи, обычно расположенные в подногтевой зоне. Могут возникать деформации, связанные с разрушением мягкотканных и костных структур.
Осложнения
При нарушениях иммунитета, неправильном или несвоевременном лечении костный панариций может переходить в пандактилит – воспаление всех тканей пальца, включая суставы и сухожилия. В некоторых случаях гнойный процесс распространяется в проксимальном направлении. Возможны флегмона кисти, глубокая флегмона предплечья, гнойный артрит лучезапястного сустава. В тяжелых случаях развивается сепсис, представляющий угрозу для жизни пациента. В исходе нередко наблюдаются контрактуры, тугоподвижность или анкилозы, вызванные грубым рубцеванием, поражением близлежащих сухожилий и суставов, продолжительной иммобилизацией.
Диагностика
Диагноз выставляется специалистами в области гнойной хирургии при обращении пациента в поликлинику, реже – при экстренной госпитализации в связи с выраженными явлениями гнойного процесса. В процессе диагностики учитывается характерный анамнез, типичная клиническая картина заболевания и данные дополнительных исследований. План обследования включает в себя следующие мероприятия:
- Опрос, осмотр. При первичном процессе в анамнезе выявляется травма пальца либо наличие отдаленного гнойного очага. При вторичном варианте устанавливается, что больной в течение предыдущих двух или более недель страдал от другой формы панариция. При осмотре обнаруживается отек, покраснение и свищ с гнойным отделяемым. При аккуратном введении зонда определяется изъеденная поверхность кости.
- Рентгенография. Рентгенологическим признаком заболевания является неравномерное просветление фаланги, обусловленное реактивным остеопорозом, в сочетании со стертостью контуров, позже – изъеденностью контуров и очагом деструкции. Иногда при прогрессировании воспаления кость на рентгенограмме пальца почти не просматривается, что может быть ошибочно расценено, как некроз. При некрозе тень кости сохраняется, на ее фоне просматривается секвестр, который может смещаться с течением времени. При вовлечении сустава суставная щель сужается, сочленяющиеся поверхности костей становятся неровными.
- Лабораторные анализы. Гнойное воспаление сопровождается характерными лабораторными изменениями: повышением СОЭ, лейкоцитозом со сдвигом влево, наличием в крови ревматоидного фактора, С-реактивного белка и антистрептолизина-О. Посев раневого отделяемого свидетельствует о наличии гноеродной микрофлоры, позволяет определить ее чувствительность к антибиотикам.
Лечение костного панариция
Лечение только хирургическое. Место разреза выбирают с учетом расположения свища и данных рентгенограммы, основываясь на принципах максимального сохранения функций и рабочей поверхности пальца. Обычно вскрытие панариция осуществляют путем расширения свищевого хода. Иссечению подлежат как костные секвестры, так и пораженная окружающая клетчатка. Удаление нежизнеспособных участков имеет свои особенности, связанные с незначительным объемом тканей в данной зоне. При иссечении клетчатки не используют скальпель или обычные ножницы, измененные дольки захватывают москитом, подтягивают на себя и участок за участком аккуратно отрезают остроконечными ножницами.
Затем приступают к удалению пораженной кости, которое также должно быть предельно экономным. Свободно лежащие костные секвестры иссекают. Отдельно расположенные здоровые участки, сохранившие контакт с периостом, оставляют даже при неопределенном прогнозе их восстановления. Рану промывают тугой струей гипертонического раствора из шприца. В последующем осуществляют перевязки, общую антибиотикотерапию дополняют введением антибиотиков в очаг воспаления.
При отсутствии перспектив восстановления фаланги, угрозе дальнейшего распространения инфекции производят ампутацию или экзартикуляцию пальца кисти. При принятии решения об ампутации I пальца учитывают его функциональное значение, по возможности пытаются сохранить каждый миллиметр длины даже при угрозе деформации и анкилоза, поскольку деформированный или неподвижный палец зачастую более функционален, чем его культя. При значительном поражении остальных пальцев уровень ампутации выбирают так, чтобы создать функциональную культю со свободной от рубцов рабочей поверхностью.
Прогноз и профилактика
Прогноз костного панариция определяется распространенностью остеомиелитического процесса, сохранностью надкостницы и степенью вовлеченности ок ружающих структур. При своевременном лечении краевых секвестров исход обычно благоприятный. В остальных случаях в отдаленном периоде возможно укорочение и/или нарушение подвижности пальца, рубцовые деформации. Профилактика заключается в предупреждении производственных и бытовых травм, использовании защитных средств (перчаток) при работе с раздражающими веществами, своевременном обращении к врачу-хирургу при воспалении и травмах пальцев, адекватном вскрытии и дренировании других форм панариция.
Флегмона
Флегмона – это гнойный процесс в жировой клетчатке, не имеющий четких границ и склонный к распространению на окружающие ткани. Возбудителем чаще всего является золотистый стафилококк. Флегмона проявляется общим недомоганием и интоксикацией, значительным повышением температуры тела, резкой болезненностью при движениях и пальпации пораженной области. Поверхностная флегмона характеризуется прощупыванием плотного инфильтрата, который, постепенно размягчаясь, превращается в заполненную гноем полость. Диагноз устанавливается на основании клинической картины. Лечение флегмоны проводится путем ее вскрытия и дренирования, применения протеолитических ферментов и ранозаживляющих мазей.
Флегмона – разлитое гнойное, реже гнилостное воспаление в жировой клетчатке. Его характерной особенностью является отсутствие четких границ. Флегмона может быстро распространяться по клетчаточным пространствам, переходя на мышцы, сухожилия, кости и другие структуры. Может быть как самостоятельным заболеванием, так и осложнением других гнойных процессов (сепсиса, абсцесса, карбункула). Лечением флегмон в области лица занимаются хирурги-стоматологи. Лечение флегмон в области туловища и конечностей находится в ведении гнойных хирургов. Лечение вторичных флегмон, развившихся на фоне перелома или раны мягких тканей, осуществляется травматологами.
Причины флегмоны
Непосредственной причиной гнойного процесса в подавляющем большинстве случаев являются патогенные микроорганизмы, которые проникают в клетчаточные пространства непосредственно через рану или ссадину либо по лимфатическим или кровеносным сосудам. Чаще всего флегмона развивается под действием золотистого стафилококка, второе место по распространенности занимает стрептококк.
Возникновение флегмоны может быть обусловлено и другими микроорганизмами. Так, например, у детей младшего возраста флегмона иногда провоцируется гемофильной бактерией. При укусе собаки или кошки в ткани проникает Pasturella multocida, которая может вызывать флегмону с очень коротким инкубационным периодом (4-24 часа). А в результате ранения, полученного во время работы с домашней птицей, свиньями, морскими рыбами или моллюсками, причиной флегмоны может стать бактерия Erysipelothrix rhusiopathiae.
Чаще всего бактерии проникают в подкожную клетчатку через поврежденные кожные покровы или слизистые оболочки. Кроме того, возбудители инфекции могут попадать в клетчаточное пространство гематогенным или лимфогенным путем из какого-то очага инфекции (например, при тонзиллите, фурункулезе, кариесе). Возможно также контактное распространение воспаления при прорыве гнойного очага (например, абсцесса или карбункула). В отдельных случаях флегмона может вызываться не болезнетворными микроорганизмами, а химическими веществами. Так, развитие гнойного воспаления в подкожной клетчатке возможно при введении под кожу бензина, керосина, скипидара и т. п.
Вероятность возникновения флегмоны увеличивается при снижении защитных функций организма, которое может быть обусловлено истощением, иммунодефицитными состояниями (ВИЧ-инфекция), хроническими заболеваниями (сахарный диабет, болезни крови, туберкулез) или хроническими интоксикациями (алкоголизм, наркомания). При всех перечисленных состояниях наблюдается более тяжелое течение и быстрое распространение флегмоны, что обусловлено невозможностью организма противостоять инфекции. Вероятность заражения, особенности течения флегмоны и чувствительность к лекарственным препаратам также обусловлены видом и штаммом микроорганизма.
Характер и особенности развития флегмоны определяются особенностями жизнедеятельности бактерии, вызвавшей гнойный процесс. Так, стрептококки и стафилококки вызывают гнойное воспаление. А при заражении гнилостным стрептококком, вульгарным протеем и кишечной палочкой возникает гнилостная флегмона.
Самые тяжелые формы флегмоны развиваются в результате жизнедеятельности облигатных анаэробов – бактерий, которые размножаются в отсутствие кислорода. К числу таких микроорганизмов относятся неспорообразующие (бактероиды, пептострептококки, пептококки) и спорообразующие анаэробы (клостридии), которые характеризуются чрезвычайной агрессивностью, высокой скоростью разрушения тканей и тенденцией к быстрому распространению воспаления. Хроническая форма флегмоны (деревянистая флегмона) вызывается маловирулентными штаммами таких микроорганизмов, как дифтерийная палочка, стафилококк, паратифозная палочка, пневмококк и др.
Классификация флегмон
Флегмона может быть первичной (возникшей в результате непосредственного внедрения микроорганизмов) или вторичной (развившейся при переходе воспаления с окружающих тканей), острой или хронической, поверхностной или глубокой, прогрессирующей или отграниченной. В зависимости от характера разрушения тканей в гнойной хирургии выделяют серозную, гнойную, некротическую и гнилостную форму флегмоны. С учетом локализации флегмоны подразделяются на подкожные, межмышечные, подфасциальные, забрюшинные, межорганные, флегмоны клетчатки средостения, флегмоны шеи, кисти, стопы.
Если гнойное воспаление развивается в клетчаточных пространствах вокруг какого-либо органа, его наименование образуется из латинского названия воспаления данного органа и приставки «пара», означающей «около» или «вокруг». Примеры: воспаление клетчатки вокруг почки – паранефрит, воспаление клетчатки вокруг прямой кишки – парапроктит, воспаление клетчатки в области малого таза (рядом с маткой) – параметрит и т. п. При бурном течении флегмона может выходить за рамки одной анатомической области и распространяться на соседние, захватывая одновременно, например, область ягодиц, бедро и промежность или кисть и предплечье.
Симптомы флегмоны
Для острого процесса типично быстрое начало с повышением температуры до 39-40°С и выше, симптомами общей интоксикации, жаждой, резкой слабостью, ознобом и головной болью. При поверхностной флегмоне в зоне поражения появляется отек и краснота. Пораженная конечность увеличивается в объеме, определяется увеличение регионарных лимфатических узлов.
В процессе пальпации флегмоны выявляется резко болезненное, неподвижное, горячее на ощупь образование без четких границ. Кожа над ним лоснится. Движения болезненны, боль также усиливается при перемене положения тела, поэтому пациенты стараются как можно меньше двигаться. В последующем в области воспаления возникает участок размягчения – полость, заполненная гноем. Гной может либо прорываться наружу с образованием свища, либо распространяться на соседние ткани, вызывая их воспаление и разрушение.
Для глубоких флегмон характерно ранее появление и более яркая выраженность общих симптомов – гипертермии, слабости, жажды, озноба. Отмечается быстрое ухудшение состояния, возможна одышка, снижение артериального давления, частый слабый пульс, головная боль, уменьшение мочеотделения, синюшность конечностей и желтушность кожных покровов.
Вне зависимости от расположения (глубокая или поверхностная) острая флегмона быстро прогрессирует, захватывая все новые участки жировой клетчатки, а также расположенные рядом анатомические образования, и сопровождается тяжелой интоксикацией. Выделяют пять форм острой флегмоны.
- Серозная флегмона. Развивается на начальном этапе. Преобладает серозное воспаление: в области пораженного участка скапливается экссудат, клетки жировой клетчатки инфильтрируются лейкоцитами. Клетчатка приобретает студенистый вид и пропитывается водянистой мутной жидкостью. Граница между больными и здоровыми тканями практически не выражена. В последующем серозная форма может переходить в гнойную или в гнилостную.
- Гнойная флегмона. Наблюдается гистолиз (расплавление тканей с образованием гноя), в результате чего образуется мутный, беловатый, желтый или зеленый экссудат. Из-за расплавления тканей при данной форме флегмоны часто наблюдается образование язв, свищей и полостей. При неблагоприятном течении гнойной флегмоны воспаление распространяется на соседние ткани (мышцы, кости, сухожилия), которые вовлекаются в гнойный процесс и также подвергаются разрушению. Гной распространяется по «естественным футлярам» - подфасциальным пространствам и сухожильным влагалищам. Мышцы приобретают грязновато-серую окраску, пропитываются гноем и не кровоточат.
- Гнилостная флегмона. Характеризуется разрушением тканей с образованием газов с неприятным запахом. Ткани при такой флегмоне приобретают грязно-коричневую или темно-зеленую окраску, становятся скользкими, рыхлыми и разрушаются, превращаясь в полужидкую мажущуюся массу. Гнилостный распад тканей обуславливает тяжелую интоксикацию.
- Некротическая флегмона. Характерно образование очагов некроза, которые в последующем либо расплавляются, либо отторгаются, оставляя после себя раневую поверхность. При благоприятном течении флегмоны область воспаления ограничивается от окружающих здоровых тканей лейкоцитарным валом, а в дальнейшем – грануляционным барьером. Воспаление локализуется, на месте флегмоны формируются абсцессы, которые либо вскрываются самостоятельно, либо дренируются оперативным путем.
- Анаэробная флегмона. Наблюдается распространенный серозный воспалительный процесс с возникновением обширных участков некроза и выделением из тканей пузырьков газа. Ткани темно-серые, со зловонным запахом. При пальпации определяется крепитация (мягкий хруст), обусловленный наличием газа. Ткани вокруг очага воспаления приобретают «вареный» вид, покраснение отсутствует.
Хроническая флегмона может развиться при низкой вирулентности микроорганизмов и высокой сопротивляемости организма больного. Сопровождается возникновением очень плотного, деревянистого инфильтрата. Кожные покровы над областью воспаления синюшные.
Диссеминация инфекции по лимфатическим и кровеносным сосудам может стать причиной развития тромбофлебита, лимфангита и лимфаденита. У некоторых пациентов выявляется рожистое воспаление или сепсис. Возможно возникновение вторичных гнойных затеков. Флегмона лица может осложняться гнойным менингитом. При распространении процесса на близлежащие мягкотканные и костные структуры может развиваться гнойный артрит, остеомиелит, тендовагинит, при поражении плевры – гнойный плеврит и т. д. Одним из опаснейших осложнений флегмоны является гнойный артериит – воспаление артериальной стенки с ее последующим расплавлением и массивным артериальным кровотечением.
Лечение флегмоны
Данное заболевание представляет опасность для жизни, требует экстренной госпитализации. В процессе лечения действует строгое правило: при наличии гноя необходима его эвакуация, поэтому основным лечебным мероприятием является хирургическое вмешательство – вскрытие и дренирование гнойного очага. Исключением из общего правила является начальный этап флегмоны (до формирования инфильтрата). В этом случае операция не проводится. Пациентам назначают тепловые процедуры (соллюкс, грелки, согревающие компрессы), УВЧ-терапию или компрессы с желтой ртутной мазью (повязка по Дубровину). Одновременное использование УВЧ и ртутной мази противопоказано.
Наличие высокой температуры и сформировавшегося инфильтрата является показанием к оперативному лечению флегмоны даже при отсутствии явной флюктуации в очаге поражения. Вскрытие и дренирование области воспаления позволяет уменьшить напряжение тканей, улучшить тканевый обмен и создать условия для эвакуации воспалительной жидкости. Хирургическое вмешательство выполняют под общим наркозом. Вскрытие флегмоны проводят широким разрезом. При этом, чтобы обеспечить хороший отток гноя, широко рассекают не только поверхностные, но и глубокие ткани. После отхождения гнойной жидкости полость промывают и дренируют резиновыми выпускниками, трубками или полутрубками.
На рану накладывают повязки с гипертоническим раствором или водорастворимыми мазями, содержащими антибиотики. Мази на вазелинланолиновой и жировой основе (синтомициновая эмульсия, мазь Вишневского, неомициновая, тетрациклиновая мази и пр.) на ранних этапах не показаны, поскольку они затрудняют отток раневого содержимого. Для того чтобы ускорить отторжение омертвевших участков, применяют специальные некролитические средства – протеолитические ферменты (протеазы, химотрипсин, трипсин) или мази с содержанием ферментов.
После очищения раневой полости используют мазевые повязки. Для стимулирования регенерации применяют троксевазиновую и метилурациловую мазь, для защиты грануляционной ткани от повреждения – мази на жировой основе, для предотвращения повторного инфицирования – водорастворимые мази. В фазе эпителизации и рубцевания наносят шиповниковое и облепиховое масло. При длительно незаживающих ранах и обширных дефектах выполняют дермопластику.
Одновременно с местным лечением проводится консервативная терапия, направленная на повышение защитных сил организма, борьбу с инфекцией и интоксикацией. Пациенту назначают постельный режим. Пораженному участку по возможности придают возвышенное положение. Обезболивающие средства обычно вводят внутримышечно. Всем больным обязательно проводят антибиотикотерапию. Препараты подбирают с учетом чувствительности возбудителя. При анаэробных флегмонах внутримышечно или подкожно применяют противогангренозные сыворотки.
Для регуляции кислотно-щелочного состояния крови и нейтрализации токсинов внутривенно вводят раствор уротропина, для улучшения тонуса сосудов – раствор хлористого кальция. Для улучшения питания сердечной мышцы применяют раствор глюкозы внутривенно. При необходимости применяют препараты, нормализующие деятельность сердечно-сосудистой системы (кофеин и т. д.). Назначают обильное питье, внутривенную инфузионную терапию, витаминотерапию, общеукрепляющие средства и иммуномодулирующие препараты. Антибиотикотерапию продолжают вплоть до ликвидации острого воспаления.
Прогноз определяется обширностью поражения, характером гнойного процесса, общим состоянием здоровья пациента и временем начала лечения. При позднем обращении, развитии осложнений возможен летальный исход. После выздоровления часто наблюдается грубое рубцевание, возможны внешние дефекты, нарушение функции пораженного сегмента. Профилактика флегмоны заключается в предупреждении травм, обработке ран и ссадин, своевременном лечении очагов инфекции (кариозных зубов, фурункулов, пиодермии и пр.). При возникновении первых признаков воспаления и малейшем подозрении на флегмону следует немедленно обращаться к врачу.
Флегмона кисти
Флегмона кисти – это диффузное гнойное поражение, которое распространяется по клетчаточным пространствам ладони и тканям тыла кисти. Основным этиологическим фактором называют стафилококковую инфекцию, реже болезнь вызывают стрептококки, грамотрицательные бактерии. Заболевание проявляется сильными болями в пораженной зоне, отеком и гиперемией кожи, общим интоксикационным синдромом. Для диагностики патологии проводится физикальный осмотр, УЗИ и рентгенография, комплекс лабораторных анализов. Лечение включает медикаментозную терапию, хирургическое вскрытие и дренирование гнойных полостей.
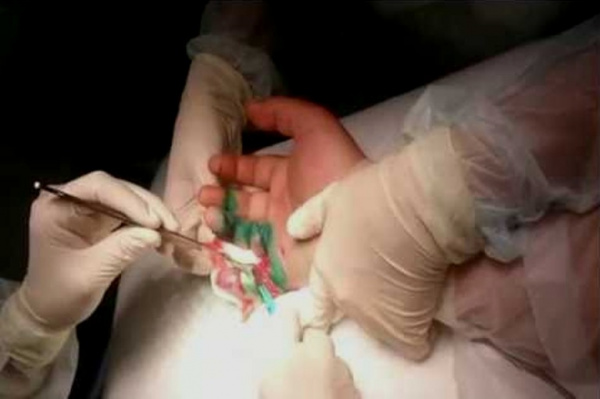
Флегмона возникает под действием патогенной бактериальной флоры. Около 50-65% случаев вызывают золотистые и гемолитические стафилококки, 10-12% ‒ стрептококки, 7-20% случаев спровоцировано грамотрицательными микроорганизмами и бактериальными ассоциациями. Прогностически неблагоприятными признаны флегмоны кисти, вызванные сочетанием аэробной и анаэробной флоры.
Основные входные ворота инфекции – ссадины и заусенцы на ногтевых фалангах пальцев, через которые возбудители проникают в мягкие ткани. У женщин гнойные воспаления кисти могут развиваться после маникюра в нестерильных условиях, если мастер не соблюдает правила дезинфекции инструментов. Реже флегмоны формируются после укусов животных, прямых колото-резаных ран.
Факторы риска
Микротравмы кожи рук периодически встречаются у каждого человека, однако флегмона кисти развивается намного реже. Для формирования воспаления необходимы предрасполагающие факторы: нарушение микроциркуляции, вибрационная болезнь, частые переохлаждения (хождение без перчаток, работа в холодных цехах). Вероятность нагноения мягких тканей повышается у людей с авитаминозами, иммунодефицитами, сахарным диабетом. Независимым фактором риска выступает прием глюкокортикоидов, иммуносупрессивных препаратов.
Патогенетические особенности заболевания обусловлены типом возбудителя. При стафилококковой инфекции наблюдается быстрое гнойное расплавление тканей и самоограничение очага благодаря действию фермента коагулазы. Характерен некроз клетчаточных пространств, обусловленный некротоксином, лейкоцидином, гиалуронидазой и другими факторами агрессии.
При стрептококковом заражении развивается сильный отек, воспаление быстро распространяется по тканям. При заражении мягких тканей анаэробными микроорганизмами формируется особый тип поражения. Размножение бактерий вызывает крепитацию ладонной или тыльной поверхности, на коже появляются ограниченные зоны некроза. Гнойный очаг сопровождается резким зловонным запахом, который слышен на удалении от больного.

В практической хирургии различают две стадии развития флегмоны: серозно-инфильтративную, при которой отсутствует гнойный экссудат, и гнойно-некротическую, характеризующуюся обширным расплавлением и омертвением тканей. Для выбора тактики лечения и объема хирургического вмешательства большую роль играет классификация болезни по распространению на анатомические структуры:
- Подкожная клетчатка – межпальцевые и надапоневротические (подкожные) флегмоны).
- Фасциально-клетчаточные зоны – флегмоны области тенара, гипотенара, срединного ладонного пространства и зоны Пирогова-Парона.
- Сухожильные сумки – первичная и вторичная V-образная флегмона кисти.
- Тыльная поверхность – подкожные и подапоневротические флегмоны тыла кисти.
Симптомы флегмоны кисти
При серозно-инфильтративном типе воспаления пациенты испытывают умеренные боли в пальцах и кисти. Неприятные ощущения не имеют четкой локализации, усиливаются при опускании руки вниз. Над воспалительным очагом кожа красная, горячая и отечная. Внешние симптомы максимально выражены по тыльной поверхности кисти. Из-за боли мелкая моторика ограничена, возникают проблемы с набором текста, вождением автомобиля, выполнением работы по дому.
При переходе заболевания в гнойно-некротическую стадию боли усиливаются и становятся пульсирующими. Болевой синдром мешает сну, поэтому для флегмон характерен симптом «первой бессонной ночи». Чтобы уменьшить дискомфорт, пациенты избегают резких движений и механических воздействий, приподнимают кисть вверх и фиксируют ее здоровой рукой. Гиперемия и отечность тканей усиливается, изредка кожа приобретает багрово-синюшный цвет.
Клиническая картина зависит от расположения гнойного очага. Для флегмоны тенара характерны сильные боли, гиперемия и отечность в зоне возвышения большого пальца, при поражении гипотенара аналогичные симптомы возникают со стороны мизинца. Воспаление срединного пространства проявляется выбуханием центральной части ладони, сильным отеком по тыльной поверхности руки.
Флегмона кисти сопровождается синдромом эндогенной интоксикации, который вызван действием самих бактерий и продуктов их жизнедеятельности. На фоне заболевания повышается температура тела, причем ее значения коррелируют с тяжестью и распространенностью гнойного процесса. Пациенты жалуются на снижение работоспособности, сильную слабость, ознобы и полное отсутствие аппетита.
Наиболее тяжело протекает U-образная флегмона, которая поражает все фасциально-клетчаточные пространства. По каналам червеобразных мышц гнойный экссудат распространяется на тыл кисти, формируя тотальный воспалительный очаг. В дальнейшем гнойно-некротические процессы могут захватывать запястье и переходить на вышележащие отделы конечности. Нелеченые флегмоны чреваты остеомиелитом, контрактурами, сепсисом и септикопиемией.
Решающую роль в постановке диагноза имеет консультация врача-хирурга, осмотр и пальпация пораженной области. Для уточнения локализации болевых ощущений используется пуговчатый зонд, дополнительно оценивается сохранность и объем движений в суставах пальцев и кисти. В дополнение к физикальному осмотру назначают следующие методы обследования:
- УЗИ мягких тканей. При сонографии определяют нарушение структуры мягких тканей и клетчаточных пространств. Гнойное воспаление на УЗИ визуализируется как участок затемнения без четких границ.
- Рентгенография кисти. Рентгенологические признаки деструкции появляются при костных разрушениях, развивающихся на 2-3 неделях заболевания. Оперативное лечение флегмон по возможности проводят в ранние сроки, в этом случае значимые изменения на рентгенограмме отсутствуют.
- Анализы крови. По результатам гемограммы определяется лейкоцитоз со сдвигом формулы влево, резкое возрастание СОЭ, увеличение индексов лейкотоксичности. Также нарастает число острофазовых белков, изменяются биохимические показатели крови.
При классической клинической картине заболевания диагноз устанавливается безошибочно. Изредка у врачей возникают сложности с определением типа флегмоны, от чего будет зависеть место и способ хирургического вскрытия гнойника. Уточнить диагноз помогают методы инструментальной визуализации. При сомнительной симптоматике проводится дифференциальная диагностика с начальным периодом фурункулов и карбункулов кисти.

Лечение флегмоны кисти
Консервативная терапия
На начальной стадии заболевания показано комплексное медикаментозное лечение в сочетании с иммобилизацией пораженной конечности. Для обездвиживания используют гипсовые лонгеты, которые накладываются до средины предплечья. При этом пальцы помещают в функционально выгодное положение, что важно для последующего восстановления моторных функций. Основные составляющие терапевтической программы:
- Антибиотикотерапия. С учетом тяжести процесса используют препараты для перорального и парентерального введения. По отдельным показаниям используют местные пути введения: эндолимфатический, регионарный внутривенный под жгутом.
- Противовоспалительная терапия. Из медикаментозных средств широко используются НПВС. Также показана местная гипотермия, возвышенное положение конечности, влажно-высыхающие повязки.
- Симптоматическая терапия. Для уменьшения болевых ощущений пациентам назначают разные группы анальгетиков системного действия. При тяжелых формах патологии проводится комплексная детоксикационная терапия.
Хирургическое лечение
При гнойно-некротическом характере флегмон кисти требуется оперативное вмешательство. Лечение выполняют в кратчайшие сроки для предупреждения осложнений. В амбулаторных условиях проводится вскрытие очага, удаление некротизированных тканей, антисептическая обработка и адекватное дренирование. Объем хирургического лечения флегмоны зависит от ее локализации и распространенности. Для обезболивания применяют общую или внутрикостную анестезию.
Флегмоны кисти подлежат успешному лечению при условии раннего обращения к врачу и проведения комплексной терапии. Менее благоприятный прогноз для пациентов с U-подобными гнойными процессами, поражением костно-суставных структур кисти. Для профилактики гнойного воспаления рекомендуют избегать травм пальцев и ладони, избавляться от привычки грызть ногти и кожу вокруг них, соблюдать технику безопасности на производстве.
1. Комплексный подход к повышению эффективности лечения флегмон кисти/ И.А. Соловьев, А.Н. Липин, С.Д. Шеянов// Уральский медицинский журнал. – 2017. – №7.
Флегмона ладони - диагностика, лечение

Ладонь довольно хорошо защищена от различных повреждений. Инфицирование ее возникает вследствие глубокопроникающих повреждений, особенно вследствие колотых ранений. Вторичные нагноительные процессы возникают путем распространения на ладонь подкожного панариция основной фаланги, межпальцевой флегмоны, мозольных абсцессов и сухожильных панарициев.
Анатомия. На ладони непосредственно под кожей, под тенарным и гипотенарным возвышениями, располагается жировая подушка. Под жировой клетчаткой проходит ладонный апоневроз, покрывающий образования ладони. Волокна апоневроза доходят до основания основных фаланг. Граница ладони на тыле образована пястными костями, межкостными мышцами, располагающимися между последними, и, наконец, приводящей мышцей большого пальца, перекрещивающей II пястную кость.
В образованной таким образом ладони проходят сухожилия глубоких и поверхностных сгибателей, червеобразные мышцы вместе с сосудами и нервами пальцев. Между ладонным апоневрозом и сухожилиями располагается поверхностная, а между сухожилиями и глубокими мышцами — глубокая ладонная артериальная дуга. Из работ Канавеля известно, что хотя среди образований ладони отсутствуют выраженные межтканевые щели, все же, принимая во внимание характер локализации гноя, при воспалительном процессе необходимо помимо сухожильных влагалищ и сумок различать на ладони несколько пространств.
Фасциальные листки, проходящие от пястных костей к ладонной фасции, разделяют пространство ладони на три части, наиболее значительной из которых является средняя, в ней проходят сухожилия сгибателей; затем идет пространство для мышц большого пальца и, наконец, для мышц мизинца. Среднее пространство в свою очередь также разделено на две части, и, таким образом, на ладони различают два средних и два боковых пространства.
Любое из этих потенциальных пространств может быть местом изолированного гнойного воспаления. Воспалительные процессы в средних пространствах наблюдаются гораздо чаще, чем в боковых. Средние пространства разделяются сухожилиями сгибателей и червеобразными мышцами на поверхностное, подапоневротическое (претендинозное) и на глубокое субтендинозное (ретротендинозное) пространства.
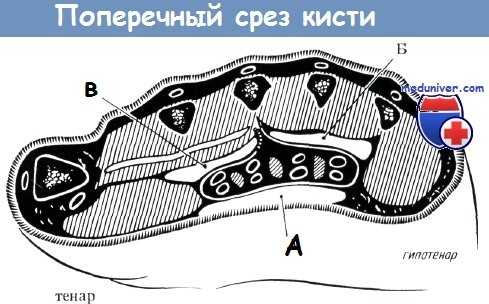
Схематичный поперечный срез кисти:
А) Претендинозное пространство Изелена,
Б) ладонное (локтевое) пространство и
В) тенарное (лучевое) пространство
Поверхностная флегмона ладони. Гной из середины ладони может прокладывать себе дорогу кнаружи, но может прорываться в I межпальцевое пространство или же по ходу локтевых сосудов и поверхностной ветви локтевого нерва может распространяться также в проксимальном направлении.
Глубокая флегмона ладони. Гнойник располагается между мышцами и пястными костями. Чаще всего он является следствием сухожильного панариция, — когда последний прорывается в область ладони, — или образуется в результате колотого ранения. Пальцы принимают «червеобразное» положение: в основном суставе разогнуты, а в концевом согнуты.
В отношении строения ретротендинозного пространства мнения авторов расходятся. Большинство авторов считает, что оно разделено на две части фасциальной перегородкой, проходящей по средней пястной кости. По мнению Каплана, эта перегородка образована из волокон локтевой синовиальной сумки и из фасции межкостных мышц и приводящей мышцы большого пальца. Канавель, не принимая во внимание эту перегородку, разделяет ретротендинозное пространство на среднюю ладонную и на тенарную часть. Крёмер различает лучевое и локтевое глубокое ладонное пространство.
Соответственно топографическим соотношениям, лучевое пространство Крёмера соответствует тенарному пространству Канавеля, а локтевое — среднему ладонному. Так как основание лучевого пространства образовано приводящей мышцей большого пальца и ее фасцией, по мнению Байрна, правильное название его было бы «пространство приводящей мышцы». Локтевое глубокое ладонное пространство в англо-саксонской литературе имеет название среднего ладонного пространства (middle palmar space).

Дифференциально-диагностические признаки изолированной флегмоны ладони и нагноения локтевой синовиальной сумки: различия в положении пальцев и в локализации зоны болезненности (по Йозефу):
а) При флегмоне ладони зона болезненности ограничена и имеет место «симптом червеобразных мышц»,
б) Зона болезненности соответствует расположению локтевой синовиальной сумки
Различные названия ладонных пространств несмотря на то, что анатомическое разделение является единым, часто приводят к путанице. Рудольф Кош придерживался следующего топографического разделения ладонного пространства:
I. поверхностное ладонное пространство (претендинозное или субапоневротическое пространство),
II. глубокое ладонное пространство (ретротендинозное или субтендинозное пространство).
Глубокое ладонное пространство в свою очередь разделяется также на две части:
1. локтевое пространство (middle palmar space),
2. лучевое пространство, или глубокое тенарное пространство (adductor space).

а - нагноительный процесс лучевого (тенарного) ладонного пространства. Стрелками обозначены исходные места инфекции лучевого пространства ладони.
1. Локтевое (пальмарное) глубокое пространство ладони,
2. локтевая синовиальная сумка,
3. сухожильное влагалище собственного сгибателя указательного пальца,
4. канал червеобразной мышцы,
5. сухожильное влагалище длинного сгибателя большого пальца,
6. лучевое (тенарное) глубокое пространство ладони,
7. лучевая синовиальная сумка
б - пути инфицирования локтевого (пальмарного) глубокого пространства ладони показаны стрелками. Инфицирование может наступить и непосредственно после ранения.
1. Пальцевые сухожильные влагалища,
2. локтевое (пальмарное) глубокое пространство ладони,
3. локтевая синовиальная сумка,
4. лучевое (тенарное) пространство,
5. лучевая синовиальная сумка
Распознавание поверхностной ладонной флегмоны обычно не представляет трудностей. При этом имеется значительная припухлость тыла кисти, кожа гиперемирована. На ладони, ввиду особого ее строения, общий отек бывает выражен незначительно. Процесс сопровождается выраженным ограниченным отеком ладони. Ввиду этого ладонная впадина сглаживается, что является важным дифференциально-диагностическим признаком, так как она при гнойном процессе сухожильных синовиальных сумок сохранена.
Спонтанные боли локализуются в области ладони, тут же отмечается и наибольшая болезненность при надавливании. При исследсвании с помощью пуговчатого зонда отмечается зона болезненности. При поверхностной и глубокой флегмоне ладони характерным является наличие «симптома червеобразных мышц»: пальцы в основных суставах разогнуты, а в средних и концевых — согнуты, за исключением мизинца, который согнут меньше, чем остальные. Попытка пассивного движения пальцев вызывает сильнейшие боли. Очень часто движения большого пальца свободны.
В начальной стадии процесса выявить наличие флюктуации является довольно трудным - ввиду плотности кожи ладони и напряженности подкожных тканей, но в более поздней стадии появляется и флюктуация. Температура у больного, как правило, повышается. Недостаточно широко или поздно вскрытые поверхностные флегмоны ладони могут прорываться в глубокие ладонные пространства,через слои сухожилий сгибателей и червеобразных мышц. Флегмона ладони довольно часто прорывается в межпальцевое пространство, но распространение процесса на кости, суставы и сухожилия наблюдается редко.
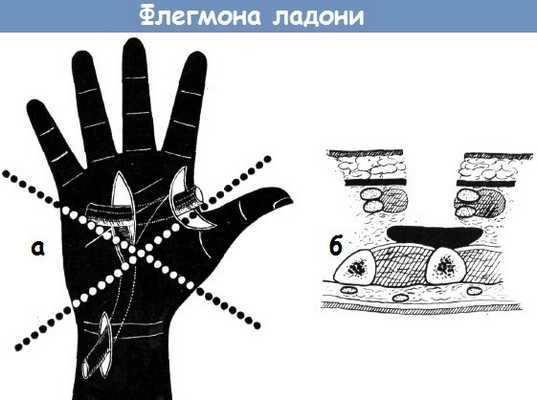
а - «типовые» разрезы, противоразрезы и дренирование, применявшиеся ранее для вскрытия флегмоны. Результат: почти во всех случаях тяжелое нарушение функции кисти.
Рекомендуемые разрезы на кисти представлены в в этой нашей статье.
б - расположение гноя в случае глубокой флегмоны ладони
Поверхностная флегмона ладони вскрывается разрезом, идущим параллельно проксимальной ладонной борозде. Операция производится под наркозом и при обескровливании, чтобы избежать перфорации слоя сухожилий сгибателей и червеобразных мышц или же локтевой синовиальной сумки, так как она могла бы привести к возникновению глубокой ладонной флегмоны или же к нагноению синовиальной сумки. Применение целой резиновой трубочки для дренирования не рекомендуется. Для этой цели достаточно взять разрезанную пополам резиновую трубочку или дренаж Пенрозе. Введение плотных дренажных трубочек через образованные отверстия на тыльной поверхности и через ткани кисти приводит к фиброзу и некрозу сухожилий и кожи. Применение антибиотиков, а также иммобилизация предплечья на дорзалыюй гипсовой шине — является обязательным.
Глубокая флегмона ладони редко является следствием непосредственного повреждения кисти, так как последнее редко проникает через слой сухожилий сгибателей и червеобразных мышц. Глубокие флегмоны ладони, как правило, возникают при глубоко проникающих колотых ранениях. Поверхностные колотые ранения, инородные тела (занозы) осложняются поверхностной ладонной флегмоной. Глубокая флегмона чаще всего возникает вторично, путем распространения воспалительного процесса с соседних тканей, особенно сухожильных панарициев. Иногда наблюдается глубокая флегмона ладони вследствие прорыва флегмоны синовиальной сумки или поверхностной ладонной флегмоны. Флегмона межпальцевого пространства переходит в глубокое ладонное пространство по ходу сосудов и нервов.
Симптомы глубокой флегмоны ладони по существу такие же, как и поверхностной, однако они являются более выраженными и создают более тяжелую картину. Отек тыла кисти обычно симулирует флегмону этой области. Дифференциально-диагностическими признаками являются: зона болезненности при надавливании, сглаженность ладонной впадины и симптом червеобразных мышц. Выявление флюктуации при глубокой флегмоне ладони не удается, так как гнойник кроме толстой кожи и плотной подкожной клетчатки покрыт сухожилиями сгибателей, а также червеобразными мышцами.
Так как глубокие ладонные пространства в проксимальном отделе сообщаются между собой, абсцессы локтевого или лучевого пространства могут переходить с одного пространства на другое. Кроме этого гнойник, расположенный под поперечной карпальной связкой, может переходить на предплечье или прорываться в синовиальные сумки сухожилий. Глубокая флегмона лучевого пространства может прокладывать себе путь в подкожную клетчатку I межпальцевого пространства, при этом отмечается флюктуация как на ладонной, так и на тыльной поверхности.
Распространение процесса на тыл кисти наблюдается очень редко, как правило, только в тех случаях, когда не производилось вскрытие гнойника. Процесс переходит на тыльную поверхность кисти через червеобразные мышцы.
Оперативное вмешательство выполняется под наркозоми при обескровливании. Применение множественных продольных волярных и дорзальных разрезов и сквозного дренирования ладони не рекомендуется, так как они таят в себе угрозу рубцевания и потерю подвижности пальцев. Для вскрытия глубокого абсцесса локтевого пространства лучшим доступом является разрез, идущий параллельно дистальной поперечной ладонной борозде, или же ладонный разрез Буннелла. Кроме разреза кожи разрезается и ладонный апоневроз, сухожилия сгибателей и червеобразные мышцы разводятся в стороны тупым путем. Для эвакуации гноя из лучевого пространства лучше всего произвести разрез на тыльной поверхности в первом межпальцевом пространстве, рядом со второй пястной костью. Одновременно применяется местная и общая терапия антибиотиками.
Конечность от кончика пальцев до локтя фиксируется на дорзальной гипсовой шине. Больной должен сохранять постельный режим. Конечность удерживается в приподнятом и отведенном положении.
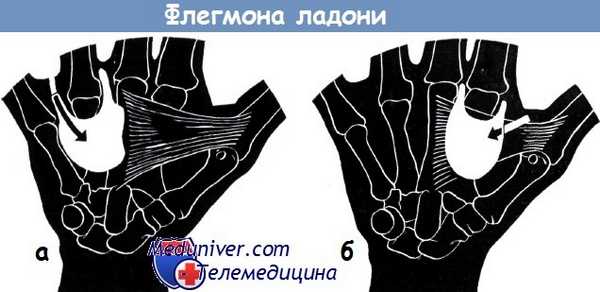
а - распространение абсцесса локтевого (пальмарного) глубокого пространства ладони. Стрелка показывает место вскрытия по Буннеллу
б - абсцесс лучевого (тенарного) глубокого пространства ладони над приводящей мышцей большого пальца. Стрелка показывает направление разреза
Читайте также:
- Особенности нейрогенного воспаления при бронхиальной астме.
- Недостаточность околощитовидных желез (тетания) - морфология, патологическая анатомия
- Микрофлора глаза при внутриглазной инфекции. Возбудители глазной инфекции
- Стимуляция щитовидной железы. Причины тиреотоксикоза
- Лечение сходящегося косоглазия без операции (инфантильной эзотропии)
