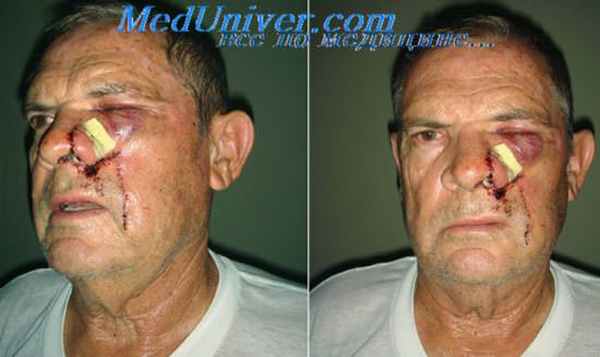
Ольфакторная нейрогенная опухоль носа. Глиома носа.
Добавил пользователь Владимир З. Обновлено: 27.01.2026
Диффузная внутренняя глиома моста — это быстрорастущая опухоль головного мозга, образующаяся в его стволе, в области, которая называется мостом . Мост отвечает за жизненно важные функции, включая равновесие, дыхание, контроль мочевого пузыря, частоту сердечных сокращений и кровяное давление. Также через эту область мозга проходят нервы, контролирующие зрение, слух, речь, глотание и движение.
Диффузная внутренняя глиома, расположенная в области моста головного мозга, как правило, охватывает большую часть моста и не имеет четко определенных границ.
Опухоли ствола головного мозга составляют 10–20% от всех опухолей головного мозга у детей. Среди опухолей ствола головного мозга подавляющая часть (80%) относится к диффузным внутренним глиомам моста.Низкая степень астроцитомы составляют 20% от общего количества опухолей ствола головного мозга. В США ежегодно обнаруживается около 200–300 новых случаев диффузной внутренней глиомы моста. Эта опухоль чаще всего встречается у детей в возрасте 5–10 лет, но иногда она развивается у детей младшего возраста и подростков. У взрослых диффузные внутренние глиомы моста встречаются редко.
Опухоль развивается из глиальных клеток, которые составляют поддерживающую ткань мозга. Это диффузная опухоль, то есть опухоль, не имеющая определенной формы. Она распространяется с помощью пальцевидных выростов, проникающих в здоровые ткани. Из-за расположения и инфильтративного характера безопасное удаление диффузных внутренних глиом моста хирургическим способом невозможно.
Такие опухоли с большим трудом поддаются лечению. Большинство детей живут не более 2 лет после постановки диагноза. В настоящее время основным методом лечения диффузной внутренней глиомы моста является лучевая терапия. Однако, хотя такое лечение временно облегчает симптомы у большинства пациентов, оно не приводит к излечению. Члены семьи пациента могут рассмотреть возможность участия в клинических исследованиях, которые проверяют новые методы лечения и отслеживают, есть ли улучшение результатов.
Признаки и симптомы диффузной внутренней глиомы моста
Эти опухоли быстро растут, поэтому симптомы, как правило, развиваются в течение короткого периода (средний срок — 1 месяц). Для них характерно быстрое развитие и прогрессирование симптомов. К симптомам диффузной внутренней глиомы моста относятся:
- Потеря равновесия или проблемы при ходьбе
- Проблемы с глазами, например нечеткость зрения, двоение, опущение век, неконтролируемые движения глаз, косоглазие
- Слабость лицевой мускулатуры или паралич, как правило, с одной стороны
- Проблемы с глотанием или слюнотечение
- Слабость в ногах и руках, как правило, с одной стороны
- Неравномерные движения или движения рывками
- Аномальные рефлексы
- У очень маленьких детей — отставание в развитии
Ниже указаны более редкие симптомы.
- Тошнота и рвота
- Головные боли, особенно по утрам, и, как правило, облегчение после рвоты
- Изменения поведения, проблемы при обучении, приступы патологического смеха во время сна
Триада симптомов при диффузных внутренних глиомах моста
Диффузная внутренняя глиома моста может характеризоваться «триадой» симптомов, к которым относятся: нарушение координации движений (атаксия), проблемы с нервами, контролирующими мышцы и чувствительность головы, лица и глаз (невропатии черепных нервов), и проблемы с силой рук и ног, включая движения рывками и усиленные рефлексы (симптомы поражения длинных проводников). Хотя эти три признака обнаруживаются при диагностике таких опухолей только у трети пациентов, у большинства возникает по меньшей мере один из них.
Проблемы, связанные с черепными нервами
Черепные нервы представляют собой набор из 12 парных нервов, исходящих из головного мозга. При наличии диффузной внутренней глиомы моста могут поражаться черепные нервы 5, 6 и 7, выходящие из области моста. Повреждение пятого черепного нерва может привести к потере чувствительности или онемению лица и частей рта. Повреждение шестого черепного нерва может привести к аномальным движениям глаза, когда глаз не может двигаться в боковом направлении и может переместиться по направлению к носу. Повреждение седьмого черепного нерва может привести к слабости лицевых мышц, особенно вокруг рта, а также мышц, отвечающих за закрытие век. В случае диффузной внутренней глиомы моста наиболее распространены проблемы с шестым черепным нервом.
Диагностика диффузной внутренней глиомы моста
Врачи проверяют наличие опухоли несколькими способами. Используют такие исследования:
- Изучение истории болезни и медицинский осмотрпомогаютврачам получить сведения о симптомах, общем состоянии здоровья, перенесенных заболеваниях и факторах риска.
- В настоящее время причины возникновения диффузной внутренней глиомы моста неизвестны, однако исследователи находят новую информацию об изменениях генов, связанных с возникновением этих опухолей. Наличие определенных генетических нарушений, включая нейрофиброматоз 1-го типа (НФ1), может увеличить риск возникновения глиомы ствола головного мозга.
При диагностике диффузной внутренней глиомы моста врачи используют результаты МРТ для определения основных характеристик опухоли.
- Расположение опухоли в области моста.
- Как правило, опухоль охватывает большую часть моста (внутренняя).
- Опухоль не имеет четких границ. Она проникает в здоровую ткань (диффузная).
Роль биопсии в диагностике диффузной внутренней глиомы моста
В США обычно не рекомендуется проведение биопсии для диагностики таких опухолей. Это объясняется следующими причинами:
- Диффузные внутренние глиомы моста отличаются характерными особенностямикак по результатам МРТ, так и на основании клинической оценки, поэтому ее часто можно диагностировать без каких-либо дополнительных обследований.
- Из-за расположения опухоли существуетрискпричинения вреда в процессе биопсии.
- В настоящее время результаты биопсии, как правило, не влияют на планы лечения и его результаты.
Однако благодаря недавним достижениям в понимании биологии таких опухолей и молекулярно-таргетной терапии, в настоящее время в некоторых центрах США изучается целесообразность использования биопсии и гистологической диагностики для выявления диффузной внутренней глиомы моста. После проведения биопсии патоморфолог изучает образец ткани под микроскопом для определения конкретного типаопухоли и степени ее злокачественности,также возможно выполнение анализа генетических изменений опухоли.
Определение стадии развития и степени злокачественности диффузной внутренней глиомы моста
Стандартной системы определения стадии развития таких опухолей не существует. Рекомендации по лечению основаны на двух основных факторах.
- Обнаружена ли опухоль только в стволе мозга или распространилась на другие области головного или спинного мозга (наличие метастатического процесса)
- Является ли опухоль впервые диагностированной или возникла снова после лечения (рецидивирующее заболевание)
Глиомы классифицируются на основе их внешнего вида под микроскопом. Чем сильнее изменения внешнего вида клеток, тем выше степень злокачественности , которая им присваивается. Опухоли I и II степени считаются глиомами низкой степени злокачественности. Клетки больше похожи на нормальные клетки и растут медленнее. Опухоли III и IV степени считаются глиомами высокой степени злокачественности. Они агрессивны, быстро растут и могут распространяться по всему головному мозгу.
Результаты исследований, проведенных при вскрытии или биопсии во время диагностики, показывают, что диффузные внутренние глиомы моста, как правило, характеризуются высокой степенью злокачественности. Однако в редких случаях такие опухоли могут оказываться низкозлокачественными (II степень).
В ходе недавних исследований была выявлена специфическая мутация (изменение ДНК) в диффузных внутренних глиомах моста у большинства пациентов. Эта мутация называется мутацией K27M в гене H3. Знание о том, что эта мутация обнаружена в опухолях с инфильтративным ростом и локализацией глубоко в среднем отделе головного и спинного мозга, позволило выделить особый патологический тип, названный диффузной срединной глиомой (H3K27M-мутантной). Таким образом, даже при отсутствии результатов биопсии считается, что большая часть диффузных внутренних глиом моста — это диффузные срединные глиомы (H3K27M-мутантные). Важной характеристикой этих агрессивных опухолей является то, что степень злокачественности, как считается, не влияет на долгосрочный прогноз. Для опухолей с мутацией K27M в гене H3 неблагоприятный исход лечения предполагается независимо от того, выглядит ли опухоль более или менее агрессивно под микроскопом.
Прогноз при лечении диффузной внутренней глиомы моста
К сожалению, в настоящее время метода излечения таких опухолей не существует. Долгосрочная выживаемость очень низкая: менее 10% детей живут более 2 лет после постановки диагноза. Прогноз несколько более благоприятен для пациентов младшего возраста (не старше 3 лет) и пациентов с более длительной продолжительностью проявления симптомов до момента постановки диагноза. Диффузные опухоли ствола головного мозга у пациентов с нейрофиброматозом 1-го типа (НФ1) также могут характеризоваться более благоприятным исходом. Тем не менее, считается, что долгосрочная выживаемость при наличии диффузной внутренней глиомы моста связана с атипичными признаками или ошибочным диагнозом.
По результатам последней проверки информации о пациентах в международном реестре заболеваемости диффузной внутренней глиомой моста медиана выживаемости составила 11 месяцев, а период от момента постановки диагноза до начала прогрессирования — 7 месяцев. В тех случаях, когда опухоль образовалась повторно после первоначального лечения, медиана времени до летального исхода составила чуть больше 2 месяцев. Приблизительно у 20% пациентов с диффузной внутренней глиомой моста выявлено распространение болезни на оболочку мозга или спинномозговую жидкость (СМЖ). Такая форма распространения заболевания называется лептоменингеальными метастазами. По мере прогрессирования заболевание может распространяться на другие области головного и спинного мозга. При прогрессировании опухоли примерно у 20% пациентов заболевание распространяется на отдаленные области головного мозга и/или позвоночника. Даже при отсутствии распространения на другие области диффузные внутренние глиомы моста, как правило, неизлечимы.
Лечение диффузной внутренней глиомы моста
Такие опухоли являются очень агрессивным типом рака, и современный стандарт лечения ограничивается лучевой терапией.
Продолжается ряд клинических исследований с целью изучения методов, способных улучшить результаты лечения пациентов с диффузными внутренними глиомами моста.
Лучевая терапия
Лучевая терапия — основной стандарт лечения диффузных внутренних глиом моста. В большинстве случаев лучевая терапия обеспечивает временный положительный эффект, замедляющий рост опухоли или уменьшающий ее размеры, однако она не обеспечивает долгосрочного излечения. Лучевая терапия способна обеспечить временное облегчение симптомов, продолжающееся в среднем 6–12 месяцев, и может продлить жизнь в среднем на три месяца.
В большинстве лечебных центров США стандартной рекомендацией является локальная лучевая терапия со стандартным фракционированием с диапазоном доз 54–60 Гр в течение 6 недель. По результатам последних исследований предполагается, что гипофракционированная терапия (применение больших доз в течение более короткого периода, составляющего 3 недели) способна обеспечить аналогичную общую выживаемость при снижении нагрузки на пациента и членов его семьи.
Предварительное облучение, как правило, способствует остановке прогрессирования заболевания. Однако в случае рецидива заболевания опухоль становится устойчивой к воздействию облучения, и дальнейшее облучение приносит незначительную пользу (и несет риск причинения вреда). Поэтому после начала прогрессирования заболевания дополнительное облучение, как правило, не предлагается.
Химиотерапия
Химиотерапия может использоваться в качестве дополнения к лучевой терапии для определения возможности достичь лучших результатов. Однако химиотерапия не показывает последовательных улучшений продолжительности жизни или общей выживаемости. Поэтому сочетание химиотерапии с лучевой терапией не предлагается в качестве стандарта лечения.
Благодаря новым сведениям о специфичных для диффузных внутренних глиом моста исходных генетических изменениях, в процессе клинических исследований проверяются новые опухолеспецифичные протоколы лечения. К ним относятся различные комбинации препаратов и способов их введения.
Клинические исследования доступны для пациентов с такими опухолями в момент постановки диагноза и после завершения лучевой терапии (но до прогрессирования опухоли) либо после начала прогрессирования опухоли.
Хирургическая операция
Хирургическая операция не используется для лечения диффузной внутренней глиомы моста из-за расположения опухоли. Мост (область мозга, в которой возникает опухоль) отвечает за жизненно важные функции. Следовательно, опухоль не может быть удалена хирургическим путем.
В некоторых случаях для диагностики таких опухолей может использоваться биопсия . Однако, как правило, биопсия при наличии диффузной внутренней глиомы моста не рекомендуется.
В некоторых случаях хирургическая операция необходима для лечения гидроцефалии. По мере увеличения моста вследствие роста опухоли он может блокировать жидкость, окружающую головной и спинной мозг, вызывая повышенное давление на головной мозг. Хирургическая операция может потребоваться для уменьшения компрессии других частей ствола головного мозга и спинного мозга путем удаления части кости у основания черепа (декомпрессии).
Важно отметить, что для преодоления потенциальных ограничений в доставке лекарственных препаратов через гематоэнцефалический барьер, изучаются новые методы доставки лекарственных препаратов. Эти методы, включая конвекционный метод доставки (КМД), предполагают установку катетера в области диффузной внутренней глиомы моста методом стереотаксической хирургии.
Таргетная терапия и иммунотерапия
Таргетная терапия представляет собой целенаправленное воздействие на специфические мишени (от англ. target — мишень) в опухоли, например гены и белки.
Некоторые методы таргетной терапии, изучаемые в рамках клинических исследований диффузных внутренних глиом моста, включают целенаправленное воздействие на такие элементы:
- Рецепторы клеточной поверхности, большое количество или активность которых, как считается, характерны для диффузных внутренних глиом моста
- Внутриклеточные белки, регулирующие рост и выживание клеток, характеризующиеся высокой активностью в таких опухолях
- Белки, восстанавливающие повреждения ДНК, возможно, измененные в диффузной внутренней глиоме моста, что делает их более устойчивыми к воздействию лучевой терапии и химиотерапии
- Белки, регулирующие экспрессию генов и считающиеся измененными в результате особой мутации (K27M H3)
В последнее время при участии пациентов с диффузной внутренней глиомой моста исследуются различные виды иммунотерапии. К ним относятся исследования антител, способных активировать иммунную систему пациента для борьбы с опухолью, а также возможности доставки вакцины, способной воздействовать на опухолевые клетки с особой мутацией K27M в гене H3.
Поддерживающая терапия для детей с диффузной внутренней глиомой моста
Общие симптомы поздней стадии диффузной внутренней глиомы моста:
- Потеря подвижности и контроля двигательных функций, которая часто приводит к неспособности самостоятельного передвижения
- Прогрессирующая слабость и паралич, часто с одной стороны тела
- Затрудненное глотание, сопровождающееся проблемами, связанными с аспирационной пневмонией и питанием
- Проблемы с дыханием
- Проблемы с речью и общением
- Беспокойство и/или возбуждение
- Нарушения сна
- Проблемы со зрением
- Головная боль
- Тошнота и рвота
- Запор
- Задержка мочи
- Повышенная утомляемость
- Судороги
- Проблемы с частотой сердечных сокращений и кровяным давлением
- Потеря сознания
- Увеличение массы тела и отечность лица в результате длительного применения кортикостероидов
С учетом неблагоприятного прогноза обсуждение целей терапии и помощи в конце жизни становится чрезвычайно важным. Следует начать обсуждать эти вопросы уже на ранней стадии и корректировать задачи такой помощи по мере развития заболевания и прохождения лечения в соответствии с меняющимися потребностями пациента и членов его семьи. Службы паллиативной помощи или улучшения качества жизни могут помочь пациентам и их семьям ослабить симптомы, повысить качество жизни и принимать решения по уходу за пациентом.
—
Дата изменения: июнь 2018 г.Лучевая терапия
Лучевая терапия применяется при лечении многих детских онкологических заболеваний, особенно опухолей головного мозга, костей и внутренних органов.
Подробнее о лучевой терапии
Паллиативная помощь
Педиатрическая паллиативная помощь — это особый вид поддерживающей помощи для детей с тяжелыми заболеваниями. Целью паллиативной помощи является сохранение комфорта и качества жизни.
Узнайте больше о паллиативной помощи
Лучевая терапия
Лучевая терапия применяется при лечении многих детских онкологических заболеваний, особенно опухолей головного мозга, костей и внутренних органов.
Глиома полости носа
Пациент Я., 1 год и 4 мес., поступил в ЛОР-отделение МОНИКИ 11 октября 2010 года с жалобами (со слов мамы) на затруднение дыхания через правую половину носа и храп. Стало также известно, что эти проблемы у ребенка наблюдаются с самого рождения.
При осмотре выяснилось, что форма наружного носа не изменена, слизистая оболочка носа имела обычную окраску. Также было обнаружено, что справа находится опухолевидное образование розового цвета, с гладкой поверхностью, плотно-эластической консистенции на широком основании, исходящее из верхне-латеральных отделов, которое полностью обтурирует носовой проход. При инструментальном исследовании оно не кровоточит. Перегородка носа была смещена образованием влево, слева носовые раковины не изменены. Носовые ходы прослеживаются, но дыхание через правую половину носа не проводится, через левую – затруднено.
После клинико-лабораторного обследования была выполнена КТ головы, на основании чего вынесено заключение: опухоль правой половины носа с обтурацией просвета полости носа. КТ-картина наружной гидроцефалии на уровне височно-лобных областей. Данных, подтверждающих объемный процесс и очаговое поражение вещества головного мозга, не получено.
Пункционная биопсия и цитологическое исследование показали, что среди элементов крови обнаружены скопления клеток округлой и веретеновидной формы, вероятно, мягкотканной природы. Убедительных данных, указывающих на злокачественную опухоль, обнаружено не было. Генетик, консультировавший ребенка, сделал заключение: данных, указывающих на наследственную патологию, не выявлено.
14 октября 2010 года под общей анестезией под контролем эндоскопа было выполнено удаление новообразования правой половины носа.
При операции было обнаружено, что в правой половине носа визуализируется образование серо-розового цвета большого размера, исходящее из латеральной стенки полости носа и смещающее перегородку носа. Новообразование удалено инструментально под контролем эндоскопа. Материал отправлен на гистологическое исследование.
Послеоперационный период протекал без особенностей. Носовое дыхание улучшилось. В правой половине носа визуализировалась послеоперационная полость. Перегородка носа смещена влево. Pезультат гистологического исследования: глиома полости носа.
ГЛИОМА (glioma) – опухоль, состоящая из элементов промежуточной ткани нервной системы, нейроглии.
Глиомы являются самыми частыми опухолями мозга. Обычно бывают единичными, наблюдаются главным образом в сером и белом веществе головного или спинного мозга, нередко вблизи центрального канала и в стенке желудочков. Реже встречаются глиомы периферических нервов, сетчатки. Описаны отдельные случаи глиомы носа, языка, задней доли гипофиза, легкого.
Глиома носа является достаточно редким врожденным поражением, впервые описана Reid в 1952 году. Это доброкачественная смешанная опухоль, как правило, содержащая большие агрегаты астроцитов и волокнистой соединительной ткани вокруг кровеносных сосудов. Чаще всего локализуется в области верхней части средней носовой раковины или носовой перегородки.
Глиомы носа обычно не связаны с субарахноидальным пространством, желудочками мозга и спинномозговой жидкостью. Только в 15% случаев (при наличии глиомы на ножке) они могут контактировать с внутричерепными структурами, в основном, через дефект в решетчатой пластинке.
Носовые глиомы могут возникать спорадически без какой-либо наследственной или половой предрасположенности. Как правило, это единичная аномалия без других врожденных пороков развития. В мировой литературе описано лишь около 250 случаев данной патологии. Носовая глиома обычно возникает у детей в возрасте до 3 лет. При этом соотношение мужчин и женщин составляет 3:2.
Клинически проявляется такими признаками и симптомами, как заложенность носа, затруднение носового дыхания; при глиоме большой массы значительная обтурация носового хода и носослезного канала может привести к дыхательной недостаточности и слезотечению на стороне поражения.
Глиома носа может вызвать значительное локальное повреждение и косметическую деформацию путем сжатия и разрушения носовых хрящей.
Ольфакторная нейрогенная опухоль носа. Глиома носа.
Ольфакторная нейрогенная опухоль носа. Глиома носа.
Ольфакторная нейрогенная (эстезионейрогенная) опухоль — относительно редкая малоизученная опухать, исходящая из обонятельного нейроэпителия. Встречается одинаково часто у мужчин и женщин молодого и среднего возраста, хотя описаны наблюдения опухатей этой группы у детей и лиц пожилого возраста. Основная локализация верхний носовой ход соответственно обонятельной части слизистой обалочки. Клинически проявляется нарушением носового дыхания, носовыми кровотечениями, припухлостью корня носа, иногда нарушением обоняния. Имеет вид мягкого полипа, выполняющего иногда весь общий носовой ход.
Опухоль прорастает в клетки решетчатого лабиринта, глазниц), основание черепа, другие придаточные пазухи. Рецидивы опухапи могут возникать спустя несколько лет после лучевой терапии и оперативного вмешательства (описан рецидив через 20 лет). Метастазирует редко в лимфатические узлы шеи, может давать отдаленные метастазы во внутренние органы и кости. Отличается высокой радиочувствительностью.
Хроматин ядер образует мелкую зернистные или грубые комочки. Цитоплазма слабобазофильная, контуры ее нечеткие, импрегнации серебром выявляются фибриллярные отростки. Клетки располагаются тяжами и аркадами, построенными из параллельных рядов, наподобие нитей бус.
При импрегнации серебром и окраске по Массону выявляются неофибриллы, образующие войлокообразное сплетение, особенно густое в участке, где мало клеточных элементов. Характерно отсутствие митозов.
![нейрогенная опухоль носа]()
Эстезионейробластома отличается несколько большими размер клеток, некоторым их полиморфизмом, способностью складываться в псевдорозетке. По структуре напоминает симпатобластому или ретикулобластому. Существование этой разновидности признают не все специалисты.
Эстезионейроэпителиома характеризуется эпителиальной компоновкой иейрогенных структур: они образуют истинные розетки из призматических клеток с ядрами, расположенными на различных уровнях. В просветах некоторых розеток выявляются мукоидные массы, слабо окрашивающиеся муцикармином, но ШИК-положительные. Структура опухоли напоминает обонятельные плакоды. По данным клинико-морфологических сопоставлений, гистологическое строение опухоли не оказывает существенного влияния н клинические проявления
Ольфакторные нейрогенные опухоли следует дифференцировать от лимфосаркомы и низкодифференцированного рака. В дифференциальной диагностикепомогает выявление нейрофибриллярного матрикса Сходство эстезионейбластомы с ретинобластомой нужно иметь в виду при поражении глазницы и носа, принимая во внимание клиническую динамику роста опухоли.
Глиому носа некоторые авторы расценивают как мозговую грыжу. Она имеет вид полипа, исходящего из верхнего носового хода. Образование покрыто слизистой оболочкой, а «строма» представлена зрелой нервной тканью и окутывающими ее оболочками мозга. Иногда глиома носа состоит из глиоретикулума с немногочисленными астроцитами, что напоминает фибриллярную астроцитому. Хирургическое удаление глиомы носа может сопровождаться ликвореей, инфицированием мягкой мозговой оболочки и лептоменингиом.
В области верхнего носового хода и носоглотки встречаются нехромаффинные параганглиомы (хемодектомы), которые у детей и подростков могут иметь характер незрелых опухолей со злокачественным течением Гистологически характерно сочетание участков органоидного строения с участками инфильтрирующего роста катаплазированных опухолевых клеток, напоминающих ганглиозные.
В области носоглотки могут обнаруживаться краниофарингиомы, развивающиеся из остатков гипофизарного хода (кармана Ратке).Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.Заботимся о вашем здоровье
Папилломы. Различают папилломы преддверия и полости носа. Первые серого цвета, плотные, ворсинчастой поверхности, малых размеров, не малигнизируется. Считают, что влекут возникновения папиллом вирусы из семейства папиломовирусов 6, 11 и 16-го типов. Папилломы полости носа поражают преимущественно слизистую оболочку. Они довольно часто рецидивируют после хирургического удаления. При передней риноскопии или эндоскопии папилломы серо-белого цвета, мягкой консистенции, единичные или множественные, при прикосновении кровоточат, напоминают цветную капусту. Лечение папиллом полости носа преимущественно хирургическое или криодеструкция. Хирургически удален материал должен направляться для гистологического исследования в связи с возможностью злокачественного перерождения (переходноклеточный рак). Другой проблемой в лечении этих больных является частое рецидирования папиллом. Для его предупреждения рекомендуется назначение препаратов интерферона – отечественного лаферона или зарубежного интрона А. Методика лечения лафероном заключается в ингаляционном назначении в начале терапия (1млн лаферона разводят в 20 мл 0,9% раствора NaCl). Ингаляции продолжаются первые 10 дней, затем лаферон назначают в/м 1 раз в сутки, в дозе 1млн ЕД, 20 дней. Некоторые клиники для мониторинга наличия вируса в сыворотке крови определяют титры антител к нему. При повышении показателей выше 1:200 в крови больных назначают антивирусные препараты (зоверакс или другие). Вирусы папилломы инфицируют также шейку матки, что влечет, при менее патогенных типах, возникновение кондилом.
Инвертированная папиллома. Называется в связи со способностью к инвагинации плоско го эпителия в виде широкой ленты в соединительную тканьЭти опухоли имеют деструктивный рост, рецидивируют и малигнизируются. Они известны также под названием цилиндроклеточные папилломы.
Аденома – доброкачественная опухоль из железистого эпителия слизистой оболочки полости носа. Преимущественно поражает нижние части полости носа на широком основании с гладкой поверхностью. Характеризуется медленным ростом. Опухоль рожевосерого цвета, размером не более 2 см, сопровождается быстрым ростом, прорастанием в смежные ткани, изменением гистологической структуры. Лечение ее хирургическое. Удаленный материал должен исследоваться гистологически.
Неэпителиальные опухоли
Гемангиома – опухоль, развивающаяся из кровеносных сосудов, близкий по своим характером к порокам развития. С другими опухолями ее объединяет быстрый рост, при котором гемангиома разрушает окружающие ткани, наносит косметический, а иногда и функциональный дефект. В 1863 г. Вихров опубликовал макро-микроскопическую классификацию гемангиом, разделяя их на капиллярные, кавернозные и рацемозные (ветвистые). В дальнейшем этот принцип вошел для многих классификаций.
Сегодня применяют эту классификацию, в которой внесены дополнительные данные роста опухоли, ее распространения, особенностей кровоснабжения и взаимосвязь с крупными кровеносными сосудами.
Истинные гемангиомы: 1) капиллярные (простые): экзофитные (венозного и артериального типа); 2) кавернозные: слизисто-подслизистые; диффузные (распространяющиеся в глубину); 3) ветвистых (ангиодисплазии); 4) смешанные (ангиофибромы, гемлимфангиомы, ветвистых с кавернозними, ветвистых с гломусангиомами Барре-Масона и др.).
Диагностика опухолей в носу
- Обычный внешний осмотр больного. Пальпация опухоли.
- Передняя и задняя риноскопия.
- Осмотр носовой полости, параназальных синусов с помощью эндоскопа. Диафаноскопия.
- Комплексное рентгенологическое исследование.
- КТ и МРТ.
- Цитологическое исследование выделений, полученных при пункции, промываний пазух, а также выделений из носа.
- Гистологическое исследование кусочков новообразования.
Лечение опухолей носа
- Хирургическое удаление опухоли (если она значительных размеров с предварительной эмболизацией сосудов, питающих опухоль).
- Криодеструкция опухоли.
- Склерозная терапия.
- Лучевая терапия в сочетании с хирургическим удалением (при малигнизации опухоли).
Кровоточащие полипы хрящевого отдела носовой перегородки красного цвета, округлой формы с гладкой поверхностью. Для них характерны частые кровотечения. Лечение - хирургическое.
Фибромы, миомы, липомы редко встречаются в полости и параназальных синусах. Может встречаться ангиофиброма, фибромиома, остеофиброма, аденофиброма, нейрофиброма, гистиоцитома. Лечение этих опухолей хирургическое.
Остеомы. Наиболее часто встречаются среди доброкачественных опухолей параназальных синусов, у лиц 20-40 лет. По данным некоторых авторов, остеомы локализуются в области костных швов у 50% пациентов. Гистологически различают три формы остеом: компактную (слоновая кость), спонгиозную и компактно-спонгиозную. Остеомы имеют исключительно медленный рост и преимущественно бессимптомное течение. Они часто обнаруживаются случайно при рентгенологическом исследовании или КТ. При больших опухолях или локализации в основной пазухе может наблюдаться головная боль, при остеомах лобной пазухи может наблюдаться экзофтальм, диплопия, нарушение зрения.
Лечение остеом исключительно хирургическое. Чем раньше оно будет проведено, тем лучший успех будет достигнут. Обязательное гистологическое исследование удаленной опухоли. Иногда, при компактных остеомах основной пазухи, когда есть опасность серьезных осложнений (повреждение кавернозного синуса, внутренней сонной артерии) хирургическое вмешательство должно проводиться совместно с нейрохирургами.
Хондромы. Развиваются из остатков примордиального хрящевого скелета и могут быть отнесены к аномалиям развития. Опухоли отличаются медленным экспансивным ростом с проникновением в орбиту или полость черепа. Часто рецидивируют и, кроме того, могут злокачественно перерождаться. В полости носа могут встречаться остеохондроми. Нейрогенные опухоли
Параганглиомы (гломусные опухоли, хемодектом) – растут из небольших клеточных групп слизистой оболочки полости носа. В полости носа встречаются редко. Опухоль имеет инфильтративный рост, часто рецидивирует, злокачественно перерождается. В таких случаях часто прорастает в череп и мозг.
Опухолеподобные поражения
Опухолевидные заболевания описываются в соответствующих разделах справочника но особого внимания заслуживает фиброзная дисплазия.
Фиброзная дисплазия. Относится к опухолеподобных поражений носа и параназальных синусов и представляет собой порок формирования остеогенной мезенхимы. Характеризуется замещением кости фиброзной тканью. Некоторые авторы считают болезнь аномалией развития неизвестного генеза. Диагностика заболевания рентгенологическая но главным образом гистологическое подтверждение - основной мотив для выбора лечения. Это поражения известное также как фиброзная остеодистрофия, фиброзный остит. Преимущественно перерождаются кости верхней челюсти, основной и лобной костей. Лечение хирургическое. Проводится удаление пораженных участков костей. Возможны рецидивы. Иногда такие больные лечатся в стоматологических стационарах. в.
Злокачественные опухоли носа и параназальных синусов
Заболеваемость злокачественными опухолями стабильно повышается на 2,6-3,0% в год. Злокачественные опухоли носа и параназальных синусов занимают около 0,5% в статистике онкологической заболеваемости. В 2002 году на 100 тыс. население Украины заболеваемость на злокачественные опухоли этой локализации составляла 0,59, впервые выявлено 287 больных. Для сравнения в Беларуси в том же году она составляла – 0,7, выявлено 70 больных. В России обнаружен впервые 832 больных, заболеваемость составляла 0,6. В США ежегодно диагностируется 2000 больных раком полости носа и параназальных синусов.
Локализация опухолей в носу и параназальных синусах, которые представляют собой систему узких тонкостенных полостей, богатые на нервы, кровеносные и лимфатические сосуды, способствует росту и быстрому распространению на смежные образования, что значительно затрудняет лечение и приводит во многих случаях к смерти.
Среди факторов, которые являются причиной злокачественного роста в этой области, отмечают древесный пыль, продукты переработки нефти, профессии, связанные с воздействием сильнодействующих соединений – бензоли, кислоты, щелочи, никелевые руды, лаки и курения. Из факторов, которые способствуют росту этих опухолей, также отмечают хронические заболевания – ринит, полипозный гайморит, этмоидит, фронтит, вирусные агенты. Вирус Эпштейн-Бара считается этиологическим фактором злокачественных лимфом, папиломовирус 11, 16 типа, влечет возникновение переходноклеточного рака и папиллом в области эпителия носа.
В большинстве случаев болезнь поражает людей трудоспособного возраста. Ранние клинические проявления у лиц с опухолями этой локализации незначительные и поэтому болезнь чаще выявляются в III – IV стадиях, когда уже разрушаются стенки полостей и является проникновение в смежные анатомические участки.
Согласно данным большинства авторов, наиболее часто злокачественные опухоли локализуются в верхнечелюстной пазухе (75-80%), на втором месте – клетки решетчатого лабиринта и полость носа (10-15%), реже поражается клиновидная и лобная пазухи (1-2%).
При лечении лиц со злокачественными опухолями носа и параназальных синусов применяются хирургические, лучевые и химиотерапевтические методы, однако результаты остаются неудовлетворительными, тогда как количество больных этой патологией не уменьшается.
Следует отметить, что палитра морфологических форм злокачественных опухолей носа и параназальных синусов разнообразна.
Базальноклеточный рак возникает чаще на различных участках кожи носа. Также к базальноклеточных злокачественных новообразований принадлежит трихоэпителиома.
Меланома наблюдается у 2-3% злокачественных опухолей данной локализации. Чаще всего она находится в полости носа. Опухоль характеризуется полиморфизмом. Все же преобладают саркоматозной формы. К ранним симптомам относится кровотечение и затруднение дыхания. Меланома дает метастазы в 60% в шейные лимфоузлы.
Клиническая картина опухолей в носу
Клинические проявления злокачественных опухолей зависят от стадии заболевания, локализации, формы роста а также морфологического строения новообразования.
Симптомы:
- Боль. Резко проявляются при локализации в верхней челюсти по ходу n. trigeminus. При локализации опухоли или ее прорастании в участок крылонебной ямки появляется стреляющая боль в области глазного яблока или виска, что указывает на раздражение n.auriculo-temporalis. Боль как первый признак заболевания наблюдался у 17% больных.
- Нарушение носового дыхания. При локализации опухоли в носу подобные жалобы отмечено у 62,8% пациентов. Не жаловались на расстройство носового дыхания больные, у которых опухоль не распространилась за пределы параназальных синусов, или те, у которых опухоль росла в сторону щеки, височной кости, альвеолярного отростка, орбиты.
- Выделения из носа. Чаще они бывают односторонними слизисто-гнойными с примесью крови.
- Головная боль различного характера, нередко с различными парестезиями в области лица на стороне опухоли. Часто в таких случаях диагностируются невралгии. Если они не поддаются лечению, нужно всегда помнить о возможном развитии злокачественного заболевания.
- Боль в области зубов, деформация лица, носа, слезотечение, экзофтальм, деформация твердого и мягкого неба – эти симптомы могут в разной степени встречаться при злокачественных опухолях носа и параназальных синусов.
Злокачественные опухоли слизистой оболочки верхнечелюстной пазухи долгое время протекают без симптомов. Клинические проявления зависят от исходного пункта и размеров новообразования. Опухоли возникают на всех стенках пазухи, с верхнемедиальной части пазухи быстро вызывают кровотечение, отек век, слезотечение, экзофтальм, при росте вперед они прорастают переднюю стенку и тогда в участке щеки их можно определить пальпаторно. При росте книзу опухоль прорастает твердое небо, меняет его конфигурацию. Врастание новообразования с медиальной стенки в полость носа затрудняет дыхание и приводит к образованию полипов. Если опухоль растет преимущественно в направлении задней стенки с прорастанием в ямку, носовую часть глотки, то она вызывает боль.
Когда опухоль разрушает орбитальную стенку, процесс распространяется на клетчатку орбиты, что проявляется экзофтальмом, снижением остроты зрения и диплопией.Злокачественные опухоли решітчастого лабиринта. Изолированные поражения клеток лабиринта наблюдаются у 10% случаев.
При распространении опухоли в сторону орбиты разрушается тонкая стенка последней и наблюдается прорастание опухоли в орбиту.
Из клеток лабиринта новообразования, кроме того, могут распространяться в верхнечелюстную, клиновидную пазухи, переднюю и среднюю черепную ямку, носовую часть глотки.
Опухоли клиновидной (основной) пазухи. Первичный рак этой локализации встречается крайнее редко. Как правило, это опухоли, которые проникают из верхнечелюстной пазухи или решеток. Наиболее ранние симптомы – глазные чаще поражение выдводящого нерва, реже – снижение зрения. Больные обращаются за помощью к окулисту или невропатологу. Характерный орбитам-верховочный синдром (поражение сосудов и нервов, которые проходят через зрительное отверстие и верхнеоорбитальную щель), нарушение зрения, вплоть до слепоты, птоз, диплопия, боль в затылочно-висковой и затылочной областях.
Опухоли лобной пазухи встречаются редко и имеют симптоматику при пораженные, которое не выходит за пределы синуса, похожую на симптомы хронического фронтита. В последние годы КТ и МРТ позволяют дифференцировать это заболевание с мукоцеле, остеомиелитом и синуситом. Симптоматика зависит от направления роста опухоли. Прорастания вниз и медиально приводит к проникновению в орбиту, решетчатый лабиринт, появляется экзофтальм, прорастания кзади – поражается передняя черепная ямка, тогда возможен резкий головная боль, судороги, психические нарушения. Проникновение новообразования через переднюю стенку приводит к припухлости, изменения цвета кожи в лобной области головы.
Обзорное видео ЛОР-хирургии в центре "Медквадрат"в Москве, Куркино и Химках:
Глиомы
Глиомы представляют собой первичные опухоли, развивающиеся из паренхимы мозга. Симптомы разнообразны и варьируют в зависимости от локализации, проявляясь очаговой неврологической симптоматикой, энцефалопатией или судорогами. Диагностика основывается прежде всего на МРТ, которая включает стандартные T1- и T2-взвешенные изображения, предпочтительно с контрастированием гадолинием, с последующей биопсией и молекулярным профилированием. Лечение может быть хирургическим, лучевым и, в ряде случаев, химиотерапевтическим. В редких случаях иссечение опухоли приводит к излечению.
Глиомы включают
Многие глиомы диффузно и неравномерно инфильтрируют ткань головного мозга.
Астроцитомы являются наиболее частыми глиомами. Они классифицируются на основании гистологии и, в некоторых случаях, наличия специфических генетических маркеров в соответствии с классификацией ВОЗ ( 1 Общие справочные материалы Глиомы представляют собой первичные опухоли, развивающиеся из паренхимы мозга. Симптомы разнообразны и варьируют в зависимости от локализации, проявляясь очаговой неврологической симптоматикой. Прочитайте дополнительные сведенияВ порядке возрастания злокачественности астроцитомы подразделяются на следующие стадии:
Стадия I: пилоцитарные астроцитомы и субэпендимальные гигантоклеточные астроцитомы (наиболее часто встречаются при туберозном склерозе Комплекс туберозного склероза (КТС) Комплекс туберозного склероза является наследственным генетическим заболеванием по доминантному типу, при котором во многих органах развиваются опухоли (обычно гамартомы). Диагностика требует. Прочитайте дополнительные сведенияСтадия II: астроцитомы низкой степени злокачественности, включая плеоморфную ксантоастроцитому
Стадия 3: Анапластические астроцитомы
Стадия 4: глиобластомы и диффузные срединные глиомы
Пилоцитоз, другие низкодифференцированные, или анапластические астроцитомы, как правило, развиваются у молодых пациентов. В частности, анапластические астроцитомы, могут позже превратиться в глиобластомы (так называемые вторичные глиобластомы). Глиобластомы могут развиваться de novo (называемые первичными глиобластомами) в основном у лиц среднего возраста и пожилых. Глиобластомы включают в себя клетки с различным хромосомным набором. И первичные и вторичные глиобластомы отличаются по генетическим характеристикам, которые могут меняться по мере прогрессирования опухоли. Вторичные глиобластомы обычно имеют мутации гена ИДХ1 (IDH1) или ИДХ2 (IDH2).
Изредка астроцитомы содержат астроцитарный и олигодендроглиальный клеточные компоненты. Раньше такие опухоли назывались олигоастроцитомами, однако данный термин больше не используется для обозначения одного типа опухоли, а скорее - для смешанного новообразования.
Олигодендроглиомы (ВОЗ: степень злокачественности II) относятся к медленно растущим глиомам. Они поражают преимущественно передний мозг, особенно лобные доли. Олигодендроглиомы характеризуются делецией р-плеча хромосомы 1 и/или делецией q-плеча хромосомы 19 (1р/19q-делеция). Эти делеции диагностируются при олигодендроглиомах, прогнозируя более длительную выживаемость и лучший ответ на лучевую терапию и химиотерапию. Как и астроцитомы, олигодендроглиомы могут эволюционировать в более агрессивные формы, такие как анапластические олигодендроглиомы (ВОЗ: стадия III), которые лечатся соответствующим образом.
Как астроцитомы, так и олигодендроглиомы могут экспрессировать мутации генов IDH1 или IDH2, которые приводят к аномальной продукции 2-гидроксиглутарата; этот метаболит способен модифицировать метилирование ДНК нормальных нервных и глиальных клеток-предшественников, что заставляет их формировать опухолевые клетки глиомы. Пациенты с мутацией IDH1/2, как правило, имеют лучший прогноз, чем пациенты с IDH1//2 опухолями дикого типа, отчасти потому, что пациенты лучше реагируют на алкилирующую химиотерапию, в частности, темозоломид. Как правило, олигодендроглиомам присущи коделеция 1p/19q и мутация IDH1/2. Астроцитомы обычно имеют мутацию IDH1/2, но не кодельцию 1p/19q; вместо этого для них более типичны мутации или утрата гена ATRX и мутации в pTP53 ( 2 Общие справочные материалы Глиомы представляют собой первичные опухоли, развивающиеся из паренхимы мозга. Симптомы разнообразны и варьируют в зависимости от локализации, проявляясь очаговой неврологической симптоматикой. Прочитайте дополнительные сведения Диффузные серединные глиомы являются астроцитарными опухолями высокой степени злокачественности (III–IV степени по шкале ВОЗ), которые в первую очередь поражают детей. К данным опухолям относится диффузная мостовая глиома, которая является агрессивной и, как правило, приводящей к летальному исходу опухолью, с ростральным смещением в гипоталамус и таламус, и проникающая ниже по уровню в продолговатый мозг и спинной мозг. Дети с нейрофиброматозом Типы Нейрофиброматоз - это группа заболеваний, которые имеют однотипные клинические проявления, но, как предполагают в настоящее время, вызваны различными генетическими причинами. Это заболевание. Прочитайте дополнительные сведенияЭпендимомы возникают в основном у детей и молодых людей. Они редко встречаются после подросткового возраста. Они классифицируются следующим образом:
Читайте также:
- В настоящее время причины возникновения диффузной внутренней глиомы моста неизвестны, однако исследователи находят новую информацию об изменениях генов, связанных с возникновением этих опухолей. Наличие определенных генетических нарушений, включая нейрофиброматоз 1-го типа (НФ1), может увеличить риск возникновения глиомы ствола головного мозга.