Остеоартрит (остеоартроз) суставов: лечение, рекомендации, симптомы
Добавил пользователь Валентин П. Обновлено: 28.01.2026
Остеоартроз - наиболее распространенная форма артрита. Он развивается медленно и обычно не вызывает серьезную потерю работоспособности, особенно с соответствующим руководством по ведению болезни. Почти половина людей старше 60 лет и фактически все старше 80 лет болеют остеоартритом, но в настоящее время фиксируются случаи заболевания у молодых людей, младше 21 года.
Остеоартроз возникает в результате механического разрушения нормальных структур сустава, изменения капсулы и повреждения хряща. Остеоартрит чаще всего поражает крупные суставы – коленные, бедренные и позвоночника. Процесс также часто затрагивает суставы рук.
Что происходит с суставами?
Сустав — механизм подвижного соединения костей, в котором их окончания сходятся в суставной сумке. Суставные окончания костей покрывает упругий тонкий слой гиалинового хряща, не содержащий нервных окончаний и кровеносных сосудов. При различных движениях хрящ выполняет роль амортизатора, уменьшая давление на сочленяющиеся поверхности костей и обеспечивая их плавное скольжение друг относительно друга.
Кости суставов скрепляются между собой связками и сухожилиями, которые действуют как сильные гибкие кабели и позволяют совершать движение в нужных направлениях. Они полностью окружены капсулой сустава. Капсула сустава выложена тонкой синовиальной оболочка, которая вырабатывает смазочную жидкость в пространство сустава. Смазочная жидкость обеспечивает питание гиалинового хряща и является надежной смазкой суставных концов костей. Воспаление синовиальной оболочки (синовит), кровоизлияния в полость сустава (гемартроз) способствуют развитию дегенеративно-дистрофических и воспалительных процессов в суставе.
Первое существенное изменение при остеоартрозе – смягчение и образование ямок на гладкой поверхности хряща. По мере прогрессирования артрита слой хряща, покрывающий суставные поверхности, становится все тоньше, вплоть до полного разрушения, оставляя незащищенными концы костей.
Без нормальной скользящей поверхности становится болезненным и трудным двигать суставом. Поскольку хрящ продолжает разрушаться, по краям сустава формируются костные выросты, как бы компенсирующие потерю хряща за счет увеличения суставных поверхностей. Это является причиной деформаций суставов (сустав теряет свою форму) при артрите. В народе подобное состояние называют "отложение солей", что является просто неграмотным названием артроза.
Причины остеоартроза
В течение многих лет думали, что остеоартрит был результатом естественного износа сустава на протяжении жизни человека. Но исследователи теперь признают, что есть ряд факторов, приводящих к его развитию:
- возраст - с возрастом хрящ становится менее эластичным и утрачивает свою сопротивляемость нагрузке;
- тучность - лишний вес в течение длительного периода времени ускоряет процесс;
- повреждение (травматизация) сустава - способствовать развитию артрита могут сильные одномоментные травмы, сопровождающиеся ушибом, переломом, вывихом, повреждением связочного аппарата сустава, или повторяющиеся микротравмы сустава. Микротравмам подвергаются работники ряда профессий и профессиональные спортсмены. Примером может служить развитие артрита коленного сустава у шахтеров, футболистов; артрит локтевых и плечевых суставов у работающих с отбойным молотком;
- семейная (наследственная) предрасположенность к остеоартрозу - некоторые формы остеоартрита действительно наследуются в семьях, но наследственность не главная причина развития остеоартрита.
Точные причины и механизмы, приводящие к остеоартрозу, все еще неизвестны.
Симптомы остеоартрита
Остеоартроз часто протекает с небольшим количеством симптомов или бессимптомно, даже в тех случаях, когда рентгеновские снимки могут показать изменение сустава. У Вас могут быть периоды с неустойчивостью и серьезной болью в суставе, сменяющиеся длительными периодами стабильности.
Большинство пожилых людей испытывает некоторые приступы боли в суставах, которые вскоре проходят или ослабевают после отдыха и тепла, приложенного на сустав. Иногда, однако, симптомы более выражены и могут включать любое из следующего:
Боль и скованность
Первым симптомом, заставляющим обратится к врачу, является боль в суставе. Больные чаще говорят, что она "ноющая", и нечетко локализованная. Интенсивность боли может быть различной в зависимости от стадии заболевания - от резко выраженной, ограничивающей подвижность сустава, до умеренной, возникающей лишь при определенных движениях. Боль в суставе имеет склонность к усилению при нагрузках и уменьшению после отдыха. По мере прогрессирования остеоартроза, боль начинает возникать при минимальной активности, и в далеко зашедших случаях она даже может будить пациента среди ночи.
Скованность или "стартовые" боли обычно возникают после периода покоя, особенно по утрам, и после периода малой активности, когда трудно начинать движение, и вскоре проходят на фоне двигательной активности. Скованность суставов при остеоартритах кратковременна, обычно она не бывает дольше 15 минут.
Увеличение сустава в объеме (припухлость)
Это происходит, когда раздражение синовиальной оболочки вызывает излияние дополнительной смазочной жидкости в сустав – так же, как Ваш глаз вырабатывает слезы на любое раздражение. Но в суставе, дополнительная смазочная жидкость не может излиться так легко, и таким образом это вызывает припухлость сустава. Это чаще всего происходит в крупных суставах: в тазобедренных, коленных и суставах позвоночника.
Довольно обычным осложнением остеоартрита является появление костных выростов (названных узлами) в суставах кисти. Они встречаются обычно у женщин и иногда возникают уже в возрасте 40 лет.
Хотя эти узлы могут сделать суставы кисти болезненными, большинство людей продолжают использовать свои руки без ограничения. Боль может быть уменьшена соответствующим лечением на ранних стадиях. Некоторые люди не чувствуют боли с этими узлами, и у многих людей с этим видом остеоартроза никогда не возникает серьёзных проблем с другими суставами.
Диагностика
Специфических лабораторных тестов для диагностики остеоартроза не существует, но могут быть сделаны тесты для исключения других форм артрита. При остеоартрите, в отличие от других видов артритов, отсутствуют воспалительные изменения в клиническом анализе крови; отсутствует ревматоидный фактор, характерный для ревматоидного артрита; нет повышения уровня мочевой кислоты в сыворотке крови, характерное для подагры. Ваш доктор попросит, чтобы Вы описали любое физическое напряжение или повреждение, которое, возможно, привело к Вашей боли. Общий осмотр будет выполнен с пристальным вниманием, особенно к беспокоящим Вас суставам.
Рентгенологическое исследование помогает поставить диагноз, но не дает прогнозов по дальнейшему развитию симптомов заболевания. Рентгенограммы могут показать обширные изменения, но это не всегда означает в клинике сильную боль или нетрудоспособность пациента.
Из дополнительных методов исследования может помочь термографическое (тепловидение) и ультразвуковое (УЗИ) исследование суставов, для выявления воспаления в суставах или окружающих их тканях, чего нельзя увидеть на рентгенограмме.
Лечение
Лечение не может полностью повлиять на изменения, которые уже имели место в суставах, однако лечение может замедлить развитие болезни и контролировать симптомы. Как правило, при первом обращении к врачу эти изменения незначительны, и, соблюдая определенный двигательный режим, рекомендации по реабилитации, можно предотвратить дальнейшее прогрессирование артрита. Пренебрежение и промедление - худшие враги в борьбе с остеоартрозом.
Доктор, вероятно, будет советовать лечение, которое учитывает стадию заболевания и то, какие суставы повреждены, выраженность симптомов, сопутствующие хронические заболевания, возраст, профессию и каждодневную активность.
- определенный ритм двигательной активности, чтобы периоды нагрузки чередовались с периодами покоя, во время которых сустав должен быть разгружен;
- специальные физические упражнения, которые позволяют сформировать хороший мышечный корсет вокруг сустава, сохранить нормальную подвижность и достаточное кровообращение в конечности, укрепляют сам хрящ;
- снижение веса;
- физиотерапия;
- контроль боли или применение противовоспалительных препаратов, или инъекции в сустав стероидов, чтобы уменьшить воспаление или выработку смазочного вещества. Назначаются в период обострения заболевания и направлены на снятие воспаления в суставе или окружающих сустав тканях. Не надо пытаться снять обострение самостоятельно. Опыт показывает, что лучших и более быстрых результатов можно добиться при раннем обращении к врачу, желательно к специалисту (ревматологу или артрологу). Противовоспалительные препараты имеют огромное количество нежелательных побочных эффектов, поэтому именно доктор быстрее подберет наиболее подходящий.
- при выраженном длительном болевом синдроме, не проходящем при приеме традиционных средств, а также при значительных нарушениях функции сустава хирургия тазобедренного или коленного суставов могут принести реальное улучшение и вы не должны этого бояться.
Жизнь с остеоартритом
Важно сначала стараться ограничивать движения, связанные с повышенной нагрузкой на суставной хрящ. Но при этом вести активный образ жизни за счет увеличения двигательной активности, не оказывающей отрицательного воздействия на хрящ), чтобы защитить суставы (советы хорошего врача, инструктора лечебной физкультуры могут очень помочь).
Большая часть нетрудоспособности на ранних стадиях остеоартрита может быть хорошо корригирована с помощью специальной программы упражнений и поддержания нормальной массы тела. Контроль боли и правильное расслабление также важны, так как позволят сохранять активность.
Выполнение всех перечисленных выше рекомендаций позволит на протяжении всей жизни сохранить удовлетворительную функцию суставов.
В связи с возможностью инвалидизации при остеоартрозе наблюдению подлежат больные остеоартритом с поражением крупных суставов, в основном коленных и тазобедренных, начиная с ранних стадий заболевания.
Остеоартроз (остеоартрит) - симптомы и лечение
Что такое остеоартроз (остеоартрит)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Фомичева Артура Андреевича, ортопеда со стажем в 9 лет.
Над статьей доктора Фомичева Артура Андреевича работали литературный редактор Елена Бережная , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Остеоартроз (артроз) — заболевание суставов, характеризующееся дегенеративным изменением покрывающего кость хряща, проще говоря, его разрушением.
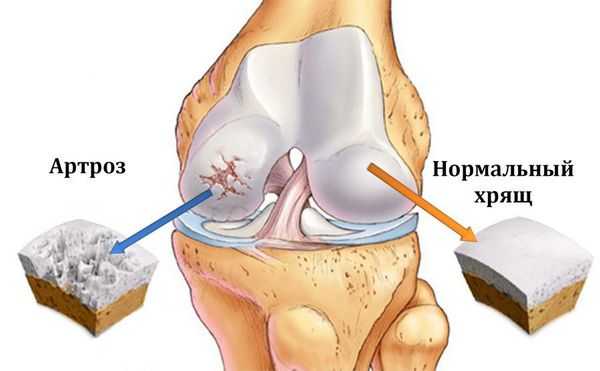
Подавляющее число поражаемых суставов — это коленный, тазобедренный, плечевой и первый плюсне-фаланговый. Поражение других суставов встречается намного реже и часто является вторичным. Остеоартроз поражает 12% трудоспособного населения только европейской части Российской Федерации, причем в последние годы вызванная им нетрудоспособность выросла в 2 раза. [1]
Артрит и артроз: в чём разница
Различий нет, и то и другое название корректное. В зарубежных руководствах болезнь называют остеоартритом (ОА).
Причины артроза
Как и у любого заболевания, у остеоартроза также имеются факторы риска его развития, которые и сегодня активно изучаются, и список ежегодно расширяется. [5]
Основными факторами риска артроза принято считать:
- нарушения обмена веществ;
- повышенный вес тела;
- неполноценное и нерегулярное питание;
- артрит (воспалительный процесс в суставе);
- очаги хронической инфекции или воспаления (например, хронический тонзиллит).
- варикозное расширение вен нижних конечностей.
Артроз у детей
У детей заболевание встречается редко. В основном оно возникает при тяжёлых остеохондропатиях, например при болезни Пертеса, и протекает с сильной болью. Тактика лечения такая же, как у взрослых, но с акцентом на органосохраняющую хирургию.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы остеоартроза
Общие симптомы артроза включают:
- боль во время нагрузок;
- ограничение движений в суставе;
- чувство скованности по утрам, чувство «хруста»;
- боль после долгого отдыха (так называемая «стартовая»).
Суставные боли при артрозе редко бывают острыми, чаще ноющего или тупого характера, как правило, прекращающиеся во время покоя. Симптомы часто носят волнообразный характер, могут возникать и прекращаться без попыток лечения. Они могут быть незначительными, умеренными или тяжелыми. Жалобы при остеоартрозе могут оставаться примерно одинаковыми в течение многих лет, но со временем прогрессируют, и состояние ухудшается. Незначительные и умеренные симптомы возможно контролировать на одном уровне, а вот тяжелое течение заболевания может привести к хронической боли, неспособности выполнять ежедневные бытовые действия, что влечет за собой и потерю трудоспособности, вплоть до инвалидизации.
Патогенез остеоартроза
Основной питательной средой сустава является синовиальная жидкость. Она же выполняет и роль смазывающего агента между суставными поверхностями. Огромную и главную роль в развитии остеоартроза отводят метаболическим процессам в суставе и в его структурах. На начальной стадии, когда развиваются биохимические нарушения в синовиальной жидкости, ее свойства снижаются, что запускает механизм разрушения. Первой под удар попадает синовиальная оболочка сустава, которая выполняет важную роль мембраны и является подобием фильтра для самого главного питательного вещества хряща — гиалуроновой кислоты, не давая ей покинуть ее основное место работы — полость сустава. Насыщенность свойств суставной жидкости определяет ее циркуляция, чего без регулярного движения самого сустава быть не может. Отсюда и известная фраза «движение — это жизнь». Постоянная циркуляция синовиальной жидкости в полости сустава — залог полноценного обмена веществ в нем. При недостатке питательных веществ хрящ истончается, образование новых клеток останавливается, суставная поверхность становится неровной, грубой, с участками дефектов. Известна взаимосвязь между заболеваниями вен нижних конечностей (например, варикоз) и развитием нарушений обмена веществ в суставах, преимущественно коленных. [6] Костная структура, находящаяся под хрящевой, отвечает на процесс компенсаторным механизмом — она утолщается, становится грубее и расширяет зону покрытия, в результате чего образуются экзостозы и остеофиты, что и является основной причиной ограничений и деформаций сустава. Синовиальная жидкость насыщается клетками воспаления и элементами распада, суставная капсула в ответ на это утолщается, становится грубой и теряет эластичность, мягкие ткани буквально становятся сухими (происходит их дегидратация), отсюда и жалобы на утреннюю скованность, «стартовые боли». Патологический процесс в последних стадиях провоцирует организм включить последний компенсаторный механизм — обездвиживание. В состоянии покоя и так называемом физиологическом положении болезненность минимальна, связочный аппарат максимально расправлен. В таком положении сустав стремится зафиксироваться, и ему это удается быстрым образованием более грубых экзостозов, которые «фиксируют» сустав, а пациент при этом теряет способность полноценно двигать им. Мышцы такой конечности гипотрофируются, становятся слабее и меньше. Такие изменения уже считаются необратимыми.
Классификация и стадии развития остеоартроза
Разделяют заболевание на 2 большие группы: первичный (или идиопатический) и вторичный.
Первичная и вторичная форма артроза
Первая группа развивается в результате либо неясной причины, либо в результате возрастных изменений. Вторая характеризуется четкими причинами и развивается в результате их патологического процесса (например, на фоне туберкулеза, рассекающего остеохондрита, субхондрального некроза и т.д.)
Стадии артроза
Независимо от причин, которые явились фактором развития остеоартроза, различаются 4 стадии его развития:
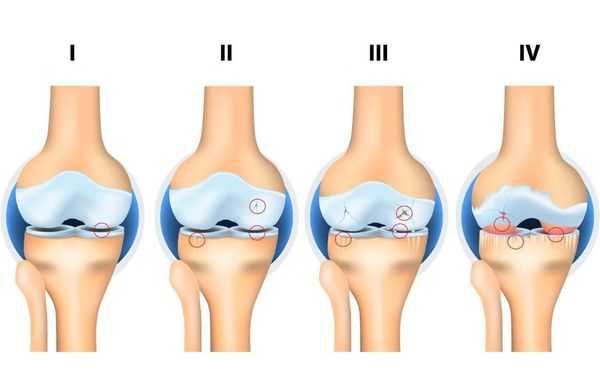
1 стадия: твердые структуры сустава в процесс разрушения не вовлекаются, имеются начальные изменения в его мягких структурах и в составе суставной жидкости (которая является питательной средой и снижающей трение сустава), происходит нарушение питания сустава.
2 стадия: сопровождается «запуском» механизма разрушения твердых структур сустава, образуются краевые твердые образования (экзостозы, остеофиты). Умеренные жалобы на изменения в объеме движений.
3 стадия: сопровождается сужением суставного просвета, выраженным разрушением нагружаемой поверхности с образованием костно-хрящевых дефектов, выраженным ограничением движений, постоянным чувством «хруста» при движении, начальными изменениями оси конечности.
4 стадия: тяжелая, при которой движения выраженно ограничены в суставе вплоть до полного его отсутствия (анкилоз), выраженным воспалительным процессом, его деформацией, образованием костных дефектов (в результате полного отсутствия хрящевого покрова).
Классификация артроза по локализации
Выделяют следующие виды артроза:
- пателлофеморальный артроз (поражение надколеннико-бедренного сочленения );
- артроз голеностопного сустава и суставов стопы; ; ;
- артроз челюстно-лицевого сустава;
- остеоартроз акромиально-ключичного сочленения;
- артроз локтевого сустава;
- остеоартроз кистей;
- дегенеративные изменения суставов позвоночника (вертебральный артроз).
Все перечисленные виды артроза проявляются болью и нарушением функции сустава. Специфических симптомов для каждой локализации нет.
Осложнения остеоартроза
Без лечения любое заболевание дает осложнения, и артроз не исключение. Если это первичная форма, то к основным осложнениям относятся:
- повреждения мягких структур сустава (дегенеративные разрывы менисков, разрывы связок и т. д.);
- хронический воспалительный процесс;
- анкилоз (полное отсутствие движений в суставе);
- деформация сустава.
Если это вторичная форма, то осложнения зависят от процесса, вызвавшего развитие артроза. Например, это может привести к остеопорозу, хроническому заболеванию, которое характеризуется прогрессирующим нарушением обмена веществ в костной ткани. Вследствие этого кости становятся хрупкими, нарушается их питание, в итоге остеоартроз осложняется угрозой внутрисуставных переломов. Поэтому так важно обратиться к врачу своевременно. Как писал выдающийся русский хирург Н.И.Пирогов: «Будущее принадлежит медицине профилактической».
Диагностика остеоартроза
Диагностика артроза часто начинается с врача (как правило, это травматолог-ортопед) медицинской помощи первого звена (поликлиники), где выполняется клинический осмотр и интерпретируются данные обследования (КТ, МРТ, рентгенограммы и т.п.), чтобы определить степень и тип остеоартроза. Диагностика и постановка диагноза обычно не вызывают затруднений. Если диагноз неясен или врач предполагает вторичное развитие заболевания, то для уточнения пациент направляется к врачам других специальностей (например, ревматологу). Поставить степень артроза без результатов обследования очень затруднительно. Важным для постановки диагноза и определения тактики лечения является также история заболевания, способы и попытки лечения, так как перед врачом часто стоит сложная задача дифференциальной диагностики (например, симптомы артроза и артрита часто совпадают).
Анализы и другие виды обследований
Ревмопробы, общий и биохимический анализы крови назначают для дифференциальной диагностики. Чтобы выявить артроз, достаточно КТ, МРТ и рентгенограммы.
Лечение остеоартроза
На начальных стадиях остеоартроз поддается консервативному лечению при условии комплексного подхода. Лечение требует длительного времени и преследует основную цель: либо остановить процесс разрушения на той стадии, на которой начато лечение, либо этот процесс замедлить. Комплекс включает в себя медикаментозное и немедикаментозное лечение.
Медикаментозная терапия
Для лечения артроза применятся противовоспалительная терапия (либо прием внутрь, либо местно в виде гелей или крема), хондропротективная терапия (приём препаратов на основе хондроитина сульфата и глюкозамина) и внутрисуставные инъекции (это могут быть как гомеопатические препараты, так и препараты гиалуроновой кислоты). Хондропротекторы до сих пор применяются врачами-травматологами-ортопедами на территории РФ и СНГ, их назначают курсами внутрь, однако результаты последних научных исследований западных стран опровергают положительное действие в сравнении с эффектом плацебо. [2]
Физиотерапия
При лечении артроза чаще всего применяется фонофорез и магнитотерапия.
Упражнения при артрозе
Полезна любая активность, не вызывающая боль. Особенно эффективны плавание, ЛФК, пилатес, тайчи, цигун, йога и изометрические упражнения.
Массаж при артрозе
Массаж может быть полезен, так как улучшает лимфодренаж. Однако во многих руководствах по лечению артроза такого пункта нет.
Нужно ли соблюдать диету при артрозе
Специальная диета при артрозе не требуется. Достаточно отказаться от продуктов, которые приводят к набору лишнего веса.
Наколенники при артрозе
При выборе наколенников нужно определить, какая нестабильность в суставе. Чем она больше, тем жёстче должен быть фиксатор.
Народные средства лечения артроза
Эффективность лечения артроза народными методами научно не доказана. Без адекватной терапии заболевание может привести к осложнениям: разрыву менисков и связок, хроническому воспалению, остеопорозу, деформации и полному отсутствию движений в суставе.
Хирургическое лечение артроза
При выраженных симптомах и тяжелых стадиях консервативное лечение становится неэффективным, что ставит на первое место лечение оперативное. Учитывая показания, это может быть как малоинвазивное лечение — артроскопия, так и эндопротезирование. При артроскопии (эндоскопии сустава) выполняется его санация под контролем видео-оптики, производится удаление экзостозов (при возможности) и повреждения мягких структур, что при таких стадиях наблюдается достаточно часто. Однако в последнее время пользу от такого вида вмешательства при остеоартрозе все чаще стали ставить под сомнение, так как оно не имеет должного эффекта при хронической боли, [3] а в ряде случаев и может нанести значительный вред при некачественном выполнении. [4]
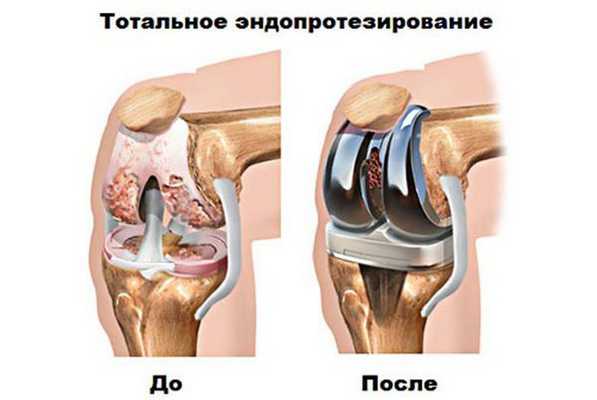
Эндопротезирование – технически сложная и тяжелая операция, цель которой — создать искусственный, полностью новый сустав. Требует четких показаний и определения рисков при наличии противопоказаний. Сегодня успешно используются эндопротезы для коленного, тазобедренного и плечевого суставов. Дальнейшее амбулаторное наблюдение врачом снижает риски и сроки реабилитации, улучшает качество и эффективность выполненной операции.
Прогноз. Профилактика
Прогнозирование зависит от своевременного обращения к врачу-травматологу-ортопеду и начала комплекса лечения. В плане ликвидации морфологических изменений при остеоартрозе прогноз неблагоприятный, так как полностью восстановить хрящевую структуру сустава невозможно. В пожилом возрасте течение заболевания более тяжелое, чем в молодом. Однако при своевременном обращении к врачу и соблюдении всех рекомендаций можно добиться устранения всех жалоб и восстановить полноценную двигательную функцию сустава.
- Регулярная двигательная активность. Ошибочно мнение, что физическая активность способна «изнашивать» сустав. [7] Повышенная – да, но не регулярная и умеренная. По последним данным, любая активность, направленная на укрепление и поддержание мышечной массы, на улучшение координации, поддерживает двигательную функцию суставов и их кровоснабжение. Любая двигательная активность позволяет добиться регулярной циркуляции суставной жидкости, которая является основным источником питания для сустава и его структур. Известно, что люди, ежедневно пользующиеся общественным транспортом и имеющие пешие нагрузки, реже подвержены развитию остеоартроза.
- Контроль веса тела и адекватное его снижение. Повышенная масса увеличивает нагрузку на суставы нижних конечностей и позвоночника. Поэтому в любой протокол реабилитации и консервативного лечения остеоартроза включен курс ЛФТ (лечебной физкультуры и гимнастики).
- Коррекция и устранение врожденных деформаций. Важную роль отводят плоскостопию, с годами приводящему к нарушению оси ног, что за собой влечет повышенную непропорциональную нагрузку на отдельные участки суставов и позвоночника, деформируя их.
- Полноценное питание. Оно позволяет создать условия для полноценного обогащения сустава питательными веществами. Поэтому отказ от большого ряда продуктов, частые диеты, нерегулярное питание бедной веществами пищей (фастфуд и т.п.) может стать «пусковым механизмом» для развития остеоартроза.
- Своевременное устранение сопутствующих заболеваний. Ныне забытые диспансеризации, которые во времена СССР были обязательными, позволяли своевременно выявить и устранить заболевания еще на начальной стадии. Сопутствующие заболевания могут быть весомой причиной развития и прогрессирования артроза (например, заболевания эндокринной системы, органов ЖКТ, хронические очаги инфекций или воспаления).
Дают ли при артрозе инвалидность
Чтобы получать пенсию и социальные выплаты по инвалидности, необходимо пройти медико-социальную экспертизу (МСЭ). Инвалидность при артрозе положена, если на обследовании выявлены заметные ограничения в подвижности сустава и больной не может себя обслужить в быту.
За дополнение статьи благодарим Никиту Геращенко — травматолога, ортопеда, научного редактора портала « ПроБолезни » .
Артроз коленных суставов (гонартроз) - симптомы и лечение
Что такое артроз коленных суставов (гонартроз)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Саковича Никиты Валерьевича, ортопеда со стажем в 9 лет.
Над статьей доктора Саковича Никиты Валерьевича работали литературный редактор Елена Бережная , научный редактор Сергей Федосов
Артроз коленного сустава (гонартроз) — это прогрессирующее хроническое заболевание коленных суставов с повреждением, истончением и разрушением его хрящевой части (суставные поверхности бедренной и большеберцовой костей), а также поражением субхондральной кости. [2] [5] [16] Доказано исследованиями (артроскопия и МРТ), что помимо поражения суставного хряща в процесс вовлекаются мениски и синовиальная оболочка. Гонартроз — одна из самых распространенных ортопедических патологий. [4] [6] [9] [22] Существуют его синонимы — остеоартроз (ОА), деформирующий артроз. Заболевание является важной социально-экономической проблемой, так как широко распространено и значительно ухудшает качество жизни больных из-за постоянного болевого синдрома и, кроме того, становится причиной высокой инвалидизации. [15] [27]

До середины восьмидесятых годов прошлого века не было унифицированного определения заболевания. Только к 1995 году комитетом по остеоартрозу Американского колледжа ревматологии заболевание было охарактеризовано как результат действия механического и биологического факторов, приводящих к дисбалансу между процессами деградации и синтеза внеклеточного матрикса суставного хряща. [11] [19] В итоге происходит его разволокнение и дегенерация, образуются трещины, остеосклероз и уплотнение кортикального слоя субхондральной кости, растут остеофиты и формируются субхондральные кисты. [12] [29]
Почему возникает артроз коленного сустава
К факторам риска артроза относятся:
- хроническая травматизация (нарушение режима физических нагрузок, лишний вес);
- эндокринные, воспалительные, метаболические и ишемические заболевания;
- наличие врождённых или приобретённых нарушений соотношений, формы или структурной организации суставных концов. [22]
Симптомы артроза коленных суставов
Артроз коленного сустава характеризуется:
- постепенным началом;
- неинтенсивными болями в суставе при движении, особенно — при спуске и подъеме по лестнице; [5][21]
- «стягиванием», скованностью и «стартовой болью», возникающей во время первых шагов и уменьшающейся или исчезающей, если пациент «расходится», после значительной физической нагрузки она возобновляется. [6]
- внешний вид колена остается прежним. Иногда отмечается небольшая отечность, или в суставе происходит скопление жидкости. При этом колено увеличивается в объеме, раздувается, становится сглаженным, чувствуется ограничение движений и тяжесть.
Болевые ощущения
При прогрессировании болезни болевые ощущения приобретают более интенсивный характер, появляясь уже при незначительных нагрузках и длительной ходьбе. Локализуются по передне-внутренней поверхности сустава. [22] Продолжительный отдых обычно способствует исчезновению боли.
Ограничение подвижности коленного сустава и характерный хруст
При артрозе может уменьшаться объём суставных движений, появляться хруст, и при максимальном сгибании ноги появляется резкая боль.
Деформация коленного сустава
Конфигурация сустава изменяется, он как будто расширяется.
Синовит
Синовит коленного сустава — это воспаление оболочки внутренней полости сустава. Заболевание проявляется в виде отёка колена, покраснения кожного покрова, ограниченной подвижности сустава. С развитием артроза синовиты беспокоят чаще, более длительно протекают и с большим количеством жидкости.
Последняя стадия гонартроза отличается тем, что боли приобретают практически постоянный характер, вызывая беспокойство уже не только во время ходьбы, но и в покое, и даже ночью, [10] [18] когда больным приходится искать удобное положение для сна. Движения более ограничены: трудно сгибать и разгибать ногу до конца. Сустав деформируется и увеличивается в объеме. Нередко наблюдается возникновение вальгусной (Х-образная) или варусной (О-образная) деформации ног. [8] [24] Походка становится неустойчивой, переваливающейся. В тяжелых случаях необходима трость или костыли.

По данным исследователей, у 76% пожилых людей, предъявляющих жалобы на боль в коленях, на рентгенограммах обнаруживается гонартроз. [2] [7] [17] По статистике, чаще заболеванием страдают женщины, что связано с гормональной перестройкой после 45 лет. [12] [19]
Патогенез артроза коленных суставов
Выделяют первичный и вторичный остеоартроз. [8] [15] [20]
Первичный артроз коленного сустава
- суставной хрящ постоянно разрушается и обновляется, в норме эти процессы уравновешены. С возрастом обновление хряща замедляется и начинает преобладать разрушение, которое называют процессом деградации или дегенерации. [12] Важную роль играет вес человека, так как с массой 70 кг за 20 шагов мы переносим на каждой ноге по 700 кг (70 кг х 10 шагов), а при массе 120 кг на ногу приходится уже 1200 кг. Поэтому, слабый хрящ изнашивается в разы быстрее;
- необходимо помнить: сустав получает питательные вещества и восстанавливается, пока двигается; Малоподвижный образ жизни снижает обменные процессы, и до хряща не доходят необходимые элементы; [18]
- имеются спорные данные о наследственной роли в возникновении заболевания. Если у родителей был артроз, то вероятность его возникновения у детей повышается;
- возникает вследствие аутоиммунного синовиального воспаления.
Вторичный артроз коленного сустава
- травмы (переломы, разрыв менисков и передней крестообразной связки). [15][19] К сожалению, у любого человека, независимо от возраста, данные повреждения приводят к излишней нагрузке на хрящ. Перелом любых участков костей, покрытых хрящом, сопровождается образованием неровности — «ступеньки». [26] В этой зоне при движении происходит истирание, и формируется артроз;
- ревматоидный артрит, болезнь Кёнига (рассекающий остеохондрит), последствия гнойного воспаления в суставе (гонит) и т. д.;
- регионарные сосудистые нарушения;
- хронические экссудативно-пролиферативные и рубцово-спаечные процессы в суставе.
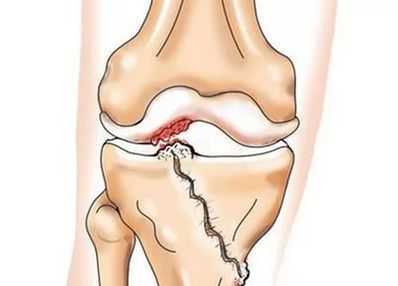
При артрозе (остеоартрозе) кроме прогрессивного разрушения хряща, потери его эластичности и амортизирующих свойств, в процесс постепенно вовлекаются кости. [7] [29] Под нагрузкой возникают заострения по краям (экзостозы), которые по ошибке считают "отложениями солей" — при классическом артрозе никакого отложения солей не происходит. Прогрессируя, артроз продолжает «съедать» хрящ. Затем деформируется кость, там происходит образование кист, поражаются все структуры сустава, и нога искривляется. [11] [17]
Помимо внутреннего или наружного отдела колена артроз может поражать и поверхности между надколенником и межмыщелковой бороздой бедренной кости. Такой вариант называется пателло-феморальный артроз. [16]
Его причиной, как правило, становится подвывих, перелом или латерализация надколенника.
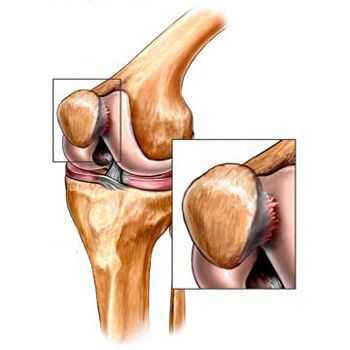
Классификация и стадии развития артроза коленных суставов
Независимо от причины возникновения выделяют три стадии заболевания гонартроза, или деформирующего артроза коленного сустава.
Гонартроз, I стадия
Первая стадия заболевания характеризуется первичными изменениями в гиалиновом хряще. [12] [18] Костные структуры не затрагиваются. Во внутрикостных сосудах и капиллярах нарушается кровоснабжение. Становится сухой поверхность хряща, и он утрачивает свою гладкость. Если заболевание сопровождается постоянным напряженным синовитом, то развивается киста Бейкера (грыжевое выпячивание капсулы сустава подколенной области). [15] После значительной нагрузки на сустав возникают тупые боли. Возможна небольшая отечность, которая проходит после отдыха. Деформации нет.
Гонартроз, II стадия
На второй стадии хрящевая прослойка резко истончается, а местами и вовсе отсутствует. [22] Появляются остеофиты по краям суставных поверхностей. Изменяются качественные и количественные характеристики синовиальной жидкости сустава — она становится гуще, более вязкой, что приводит к ухудшению питающих и смазывающих свойств. [14] [16] Боли более продолжительные и интенсивные, часто при движении появляется хруст. Отмечается незначительное или умеренное ограничение движений и небольшая деформация сустава. Прием анальгетиков помогает снять болевой синдром.
Гонартроз, III стадия
Отсутствие хряща на большинстве поражённых участков, выраженный склероз (уплотнение) кости, множество остеофитов и резкое сужение или отсутствие суставной щели. [8] [15] Боли практически постоянные, походка нарушена. Подвижность резко ограничена, заметна деформация сустава. Препараты НПВС, физиопроцедуры и другие стандартные методы лечения артроза коленного сустава неэффективны. [11]
Виды гонартроза
В зависимости от количества поражённых суставов выделяют односторонний и двусторонний гонартроз.
Осложнения артроза коленных суставов
Наиболее частым осложнением II и III стадии является тендовагинит приводящей группы мышц бедра. [22] [24] Это проявляется болью по внутренней поверхности сустава, которая усиливается при движении. Причиной является мышечный дисбаланс и деформация. При длительном снижении объема движений развивается контрактура. [11] [14] Кроме того, нередко возникает синовит.
Последствия запущенного гонартроза
Гонартроз затрагивает весь опорно-двигательный аппарат, нарушая биомеханику позвоночного столба и других крупных суставов нижних конечностей. Это может привести к грыже межпозвоночных дисков и артритам прочих суставов. [16] Перегружается второй коленный сустав (если заболевание одностороннее), так как пациент щадит больную ногу, перенося вес на другую, здоровую.
Диагностика артроза коленных суставов
Инструментальная диагностика артроза коленного сустава
В подавляющем большинстве случаев достаточно осмотра и рентгенограммы коленного сустава в двух проекциях (прямой и боковой). [2] [19] Клинические данные и снимки позволяют определить стадию заболевания.
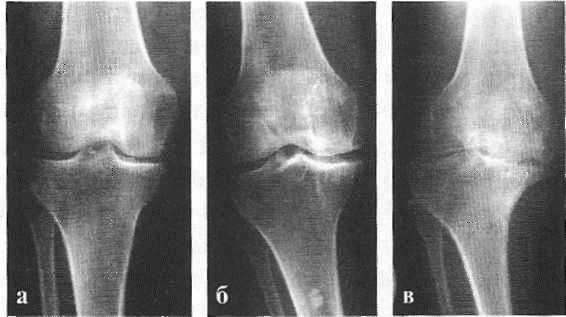
На ранних стадиях заболевания, при незначительных изменениях в костной ткани, рентгенологическое обследование не настолько ценно. [5] [8] На этом этапе гонартроз возможно диагностировать благодаря артроскопии. [5] [8] Точность метода очень высока, останавливать может только его инвазивный характер и цена.
УЗИ не позволяет произвести четкую визуализацию изменений суставного хряща и внутрисуставных структур. [15] С помощью МРТ можно с 85% точностью выявить изменения костных, хрящевых и мягкотканых структур сустава, а также субхондральной кости. [15] С помощью сцинтиграфии можно оценить метаболическую активность периартикулярной костной ткани.
Лабораторная диагностика артроза коленного сустава
Повышенное содержание фосфора и кальция в дегидратированной синовиальной жидкости является свидетельством деструкции костно-хрящевой ткани сустава и накопления продуктов деградации. Также исследуют кровь — общий анализ и скорость оседания эритроцитов (СОЭ); определяют уровень фибриногена, мочевины и других биохимических показателей крови и мочи. [16]
Можно ли полностью вылечить деформирующий артроз коленного сустава
Гонартроз вылечить полностью можно только на самой ранней стадии заболевания.
Какой врач лечит деформирующий артроз коленного сустава
Устанавливает диагноз и назначает лечение травматолог-ортопед или ревматолог.
Лечение артроза коленных суставов
Консервативное — противовоспалительные препараты, обезболивающие, миорелаксанты, сосудистые, хондропротекторы, компрессы, кинезотейпирование, лечебная физкультура, физиолечение, ортезы.
Малоинвазивное — параартикулярные блокады (новокаин + лекарственный препарат снимают боль и воспаление), введение искусственной смазки в сам сустав, плазмолифтинг.
Хирургическое — артроскопия (малотравматичный метод лечения внутрисуставных патологий и удаления поврежденных структур), эндопротезирование.
Медикаментозное лечение (препараты для лечения артроза коленного сустава)
Консервативные методы наиболее эффективны на начальной стадии заболевания. [9] [16] Они способствуют уменьшению болей и временному замедлению разрушения хряща. При II стадии необходимы более действенные методы. [8] [23] Введение в полость сустава препаратов гиалуроновой кислоты используется для уменьшения трения и травматизации хряща. Однозначных данных за восстановление хряща нет, но для смазывания поверхностей подходит хорошо. “PRP-терапия” (плазмолифтинг) — введение в коленный сустав обогащенной тромбоцитами плазмы, которую получают из собственной крови пациента путем центрифугирования. [4] [13] [18] Она питает хрящ и способствует его восстановлению, так как в тромбоцитах аутоплазмы содержатся многочисленные факторы роста и цитокины, которые способствуют регенерации поврежденных тканей.
Хирургическое лечение и эндопротезирование
Эндопротезирование — распространённый и эффективный хирургический метод лечения тяжелого гонартроза, [16] [24] [25] который позволяет сохранить подвижность конечности и возможность ведения полноценной жизни впоследствии. Это высокотехнологичная операция длительностью примерно полтора часа. В послеоперационном периоде необходима длительная реабилитация и разработка сустава. [16] [18] Через 25-30 лет, когда искусственный сустав изнашивается, нужно снова производить его замену.
Физиотерапия и кинезитерапия
Методы физиотерапии и кинезитерапии для лечения артроза коленного сустава малоэффективны.
Диетотерапия
Диета нужна только для поддержания нормального веса, ограничений на употребление определённых продуктов при гонартрозе нет.
Помогает ли блокада при гонартрозе
При артрозе коленного сустава применяется параартикулярная блокада — инъекция препарата в мягкие ткани вокруг сустава. При проведении процедуры определяется область воспаления и болевые точки возле сустава, кожа обрабатывается спиртом и в эту область вводится гидрокортизон с анестетиком.
Лечебная гимнастика при артрозе
Лечебная гимнастика полезна и для пациентов, страдающих гонартрозом, и для профилактики этого заболевания. Эффективные упражнения:
- полное сгибание и разгибание ноги, лёжа на спине;
- поднятие прямой ноги вверх, лёжа на спине.
Нужно понимать, что если артроз начал развиваться, то его нужно сразу начинать лечить. [6] [18] [22] Если вы относитесь к группе риска данного заболевания, можно отсрочить начало, для этого рекомендуется:
- снизить нагрузки на коленный сустав;
- плавать — вода снимает нагрузку;
- самостоятельно делать массаж мышц голени и бедра;
- избегать переохлаждения и переутомления;
- поддерживать нормальный вес;
- отказаться от курения и алкоголя;
- женщинам носить удобную обувь на низком каблуке;
- заниматься лечебной физкультурой
Перед началом лечебной гимнастики обязательно нужно проконсультироваться с врачом. Упражнения выполняются в медленном темпе. При возникновении боли или дискомфорта во время гимнастики занятия нужно прекратить.
Необходимо использовать только эффективные препараты. Малоэффективны растирки, компрессы и другие народные методы, которые не действуют на причину заболевания, а лишь помогают отвлечься от боли. Избегать травм и перегрузок — прыгать, носить тяжести, подолгу стоять или сидеть в неудобной позе. [2] [20] [21] Это ускоряет прогрессирование болезни.
Также необходимо вовремя диагностировать и лечить ревматоидный артрит, подагру и системные заболевания.
Какие факторы влияют на долгосрочный прогноз артроза коленного сустава
Прогноз зависит от стадии, в которой пациент обратился к врачу, и правильно проводимой терапии. [23] Чем раньше начать грамотное лечение, тем выше шансы избежать операции.
Остеоартроз
Остеоартроз — гетерогенная группа заболеваний различной этиологии со сходными биологическими, морфологическими, клиническими проявлениями и исходом, в основе которых лежит поражение всех компонентов сустава, в первую очередь хряща, а также субхондральной кости, синовиальной оболочки, связок, капсулы, околосуставных мышц.
Код протокола:

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 800 RUB / 4500 KZT / 27 BYN - 1 рабочее место в месяц

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 1 место - 800 RUB / 4500 KZT / 27 BYN в месяц
Мне интересно! Свяжитесь со мной
13-15 октября, Алматы, "Атакент"
600 брендов, более 150 компаний-участников из 20 стран.
Новинки рынка стоматологии. Цены от производителей
Классификация
Факторы риска: возраст, избыточная масса тела, генетическая предрасположенность, фоновое заболевание (дефицит эстрогенов в постменопаузе у женщин, травмы суставов, операции на суставах).
Диагностические критерии ОА. Для постановки диагноза ОА ревматолог или ортопед- травматолог должен использовать критерии Американской коллегии ревматологов ( по Altmanet al.,1991). Необходимо собрать сведения о сопутствующей патологии, предшествующей терапии, наличие вредных привычек.
Жалобы и анамнез:
Ведущий клинический признак остеоартроза - боль в области пораженного сустава (суставов). Усиление боли в положении стоя или при нагрузке. Утренняя скованность длится менее 30 минут, присоединение воспалительного компонента приводит к удлинению утренней скованности.
Физикальное обследование:
Крепитация - характерный симптом для остеоартроза, проявляющийся хрустом, треском или скрипом в суставах при движении, возникающий вследствие нарушения конгруэнтности суставных поверхностей, ограничения подвижности в суставе или блокады «суставной мышью» (фрагментом суставного хряща, свободно лежащего в суставной полости). Увеличение объема суставов чаще происходит за счет пролиферативных изменений (остеофиты), но может быть следствием отека околосуставных тканей. Особенно характерно образование узелков в области дистальных (узелки Гебердена) и проксимальных (узелки Бушара) межфаланговых суставов. Выраженная припухлость и локальное повышение температуры над суставами возникают редко, но могут появляться при развитии вторичного синовиита. В отличие от воспалительных заболеваний суставов, внесуставные проявления при остеоартрозе не наблюдают.
Лабораторные исследования: При первичном (идиопатическом) остеоартрозе обнаружение патологических изменений стандартных лабораторных показателей в целом не характерно. Следует иметь ввиду, что у больных пожилого возраста (большинство больных остеоартрозом) небольшое увеличение СОЭ и титров ревматоидного фактора может быть связана с возрастом и не является основанием для исключения диагноза остеоартроза. При исследовании синовиальной жидкости выявляют ее незначительное помутнение, повышение вязкости, количество лейкоцитов менее 2000 в 1 мм3 , нейтрофилов менее 25%.
Инструментальные исследования: рентгенологическое исследование суставов - для подтверждения диагноза ОА, стадии и оценки прогрессирования дегенеративных изменений в суставах; стадию заболевания определяют преимущественно по классификации KellgrenLawrence. Новые инструментальные методы (спектроскопия ядерно- магнитного резонанса, КТ, остеоцинтиграфия, УЗИ суставов) применяют для изучения характера поражения всех составляющих сустава, но не для оценки эффективности лечения.
Показания для консультации специалистов:
· При поражении межпозвонковых суставов - невропатолога
· Для исключения опухолевых заболеваний, метастазов в кости позвоночника и таза (множественная миелома, опухоли простаты, гипернефрома и т.д.) - онколога.
Дифференциальный диагноз: Диагностика OA с учётом диагностических критериев трудностей не вызывает. Тем не менее каждую клиническую ситуацию необходимо проанализировать с точки зрения возможности вторичного происхождения OA.
Перечень основных и дополнительных диагностических мероприятий
Перечень основных диагностических мероприятий:
Общеклинические тесты: общий анализ крови, общий анализ мочи.
Биохимические тесты: активность печеночных ферментов (АЛТ, АСТ), содержания креатинина, общего белка, глюкозы.
Перечень дополнительных диагностических мероприятий:
1. Пункция сустава, исследование синовиальной жидкости
2. Консультация невропатолога
3. ФГДС
4. УЗИ ОБП и почек
5. Рентгенография вовлеченных суставов
6. МРТ суставов – при подозрении на травматическое повреждение
7. Денситометрия (по показаниям)
Необходимый объем обследований перед плановой госпитализацией:
- ОАК
- Биохимический анализ крови (креатинин, АЛТ, АСТ, общий и прямой билирубин, общий холестерин, глюкоза, мочевая кислота, СРБ, РФ)
- Микрореакция
- ОАМ
- Ревматоидный фактор (IgM, IgG, IgA)
- Определение антител IgG к двухцепочной ДНК (Anti-dsDNA)
- Определение IgG антител к циклическому цитруллинсодержащему пептиду (anti-CCP)
- РИФ/ПЦР на ИППП (хламидии, гонорею, трихомонады), при положительном результате требуется предварительная санация очага инфекции до госпитализации
- Флюорография
- ЭКГ
- Рентгенография вовлеченных суставов, рентгенография кистей при первичном установлении диагноза
- ФГДС
- Осмотр гинеколога/уролога
- Консультация травматолога-ортопеда (при ОА 3-4 стад).
Перечень основных диагностических мероприятий в стационаре
- СРБ, РФ, фибриноген, белковые фракции, креатинин, триглицериды, липопротеиды, АЛТ, АСТ
- R-графия коленных суставов
- УЗИ коленных суставов
Перечень дополнительных диагностических мероприятий в стационаре
- R-графия других суставов – по показаниям
- Анализ синовиальной жидкости
Цели лечения:
- Замедление прогрессирования процесса,
- Уменьшение выраженности боли и воспаления,
- Снижение риска обострений и поражения новых суставов,
- Улучшение качество жизни и предотвращение инвалидизации.
Тактика лечения пациентов с ОА:
Немедикаментозное лечение:
- Физические упражнения при OA способствуют снижению боли и сохранению функциональной активности суставов. Кроме того, физические упражнения необходимы больным с точки зрения профилактики сердечно- сосудистых заболеваний.
- Диета. В отличие от первичной профилактики OA, специальных исследований, подтверждающих роль снижения массы тела в задержке прогрессирования уже имеющегося OA, не проводили. Следует ориентировать больных на поддержание нормальной массы тела с позиции механической разгрузки суставов, а также профилактики сердечно- сосудистой патологии.
- Ортезы для коленных суставов применяются при начальных стадиях заболевания, а также специально при деформациях – варус и вальгус вариантах с биомеханической коррекцией до 20º (EVERYDAY, MEDIAL, LATERAL (RT,LT)).
Медикаментозное лечение:
Основные:
НПВП плюс анальгетики (парацетамол до 1,5 г/сутки)
Синтетические анальгетики центрального действия ( трамадол 100 мг/2 мл)
Ацеклофенак 100 мг табл
Мелоксикам 15 мг, таб.
Диацереин 50мг, капс.
ГКС (локально) пролонгированного действия (при поражении крупных суставов):
1. Бетаметазона ацетат 4 мг/мл;
2. Метилпреднизолона ацетат 20,40,80 мг/мл
Внутрисуставные иньекции гиалуроната натрия (при поражениях крупных и мелких суставов)
Вязкоупругий имплантат 10 мг -1,0мл (остенил мини), внутрисуставно, для мелких суставов кисти и стоп 1 раз в неделю №3 (в течении 3 недель), вязкоупругий имплантат 20 мг-2.0 мл (остенил средний ) внутрисуставно для крупных суставов № 3, цикл из 3-5 иньекции, вводимых 1 раз в неделю, вязкоупругий имплантат 40 мг-2.0 мл (остенил плюс) в крупные суставы №1- 1 раз в неделю.
Хондропротекторы:
1. Хондроитин сульфат 1000 мг/сутки в течение 6 месяцев
2. Хондроитина сульфат мазь/гель для наружного применения 5% 30г. 3 раза в день 2-3 месяца.
3. Глюкозамин+ хондроитин сульфат (терафлекс 500мг, артра 500мг)
Перечень дополнительных медикаментов:
Дополнительные:
Антидепрессанты
1. Амитриптилин 25 мг, табл
2. Флуоксетин 10мг и 20мг, кап.
3. Венлафаксин 75 мг, 150 мг, капсулы пролонгированного действия, таблетки
Миорелаксанты центрального действия (толперизон 50-150 мг -3 раза в сутки, или внутримышечно 100 мг - 2 раза в сутки)
СИМПТОМАТИЧЕСКИЕ ЛЕКАРСТВЕННЫЕ СРЕДСТВА БЫСТРОГО ДЕЙСТВИЯ
•Парацетамол показан при умеренных болях (при OA без признаков воспаления ) с целью уменьшения боли. Дозу парацетамола подбирают индивидуально, но не более 2,0 г/сут, так как более высокие дозы сопровождаются развитием осложнений со стороны ЖКТ. В указанной дозе доказана безопасность применения парацетамола при OA в течение 2 лет.
•НПВП показаны при OA в случае неэффективности парацетамола, а также при наличии признаков воспаления. Преимущества по эффективности какого-либо НПВП над другим не выявлено. Выбор НПВП определяется прежде всего его безопасностью в конкретных клинических условиях. Например, среди клинико-фармакологических свойств индометацина следует принять во внимание его отрицательное воздействие на метаболизм суставного хряща при OA. ♦Селективные ингибиторы ЦОГ-2 следует назначать при наличии следующих факторов риска развития нежелательных явлений: возраст старше 65 лет, наличие в анамнезе язвенной болезни или желудочно- кишечного кровотечения, одновременный приём ГК или антикоагулянтов, тяжёлые сопутствующие заболевания.
♦Приём неселективных НПВП в сочетании с синтетическим простагландином мизопростолом в дозе 200— 800 мг/сут, несмотря на наличие положительного эффекта в отношении ЖКТ, имеет значительно более высокую стоимость лечения.
♦НПВП при OA применяют только в период усиления болей, в отличие от их систематического приёма при воспалительных артритах. Доза НПВП при OA ниже, чем при артритах. Неселективные ингибиторы ЦОГ: лорноксикам 12-16 мг/сут; ибупрофен по 400—600 мг 3 раза в сутки, кетопрофен по 100 мг/сут, диклофенак по 50 мг 2 раза в сутки, лорноксикам 12-16 мг/сут. Селективные ингибиторы ЦОГ-2: ацеклофенак 200 мг/сут, мелоксикам 7,5 мг/сут, нимесулид по 100 мг 2 раза в сутки, целекоксиб по 100 мг 1 —2 раза в сутки
•лекарство из группы наркотических обезболивающих средств (анальгетиков). Трамадол (опиоидный анальгетик, в первые дни по 50 мг/сут с постепенным увеличением дозы до 200—300 мг/сут) применяют в течение короткого периода для купирования сильной боли при условии неэффективности парацетамола или НПВП, а также невозможности назначения оптимальных доз этих ЛС.
СИМПТОМАТИЧЕСКИЕ ЛЕКАРСТВЕННЫЕ СРЕДСТВА МЕДЛЕННОГО ДЕЙСТВИЯ
•Колхицин. Применяют в случае множественного поражения суставов при OA с признаками воспаления и выраженными болями, резистентным к другому лечению. Применение колхицина основано, с одной стороны, на обнаружении в указанных случаях OA кристаллов пирофосфата кальция в синовиальной жидкости, а с другой стороны — на свойстве колхицина тормозить дегрануляцию нейтрофилов, стимулированных кристаллами. Колхицин назначают в дозе 1 мг/сут.
Внутрисуставное введение глюкокортикоидов. Введение ГК в полость сус- тава показано при OA с симптомами воспаления. При OA ГК вводят только в коленные суставы. Эффект лечения, выражающийся в уменьшении боли и симптомов воспаления, длится от 1 нед до 1 мес. Применяют триамцинолон (20-40 мг), метилпреднизолон (20-40 мг), бетаметазон (2-4 мг). Частоту введения не следует превышать более 2—3 в год. Более частое введение не рекомендуют ввиду прогрессирования разрушения хряща.
• Хондроитина сульфат, глюкозамина гидрохлорид назначают внутрь по 500 мг глюкозамина гидрохлорида, 400 мг хондроитина сульфата 3 раза в сутки первые 3 недели, затем по 500 мг глюкозамина гидрохлорида, 400 мг хондроитина сульфата 2 раза в сутки. Минимальный курс приема – 2 месяца. Курсы лечения повторят с интервалами в 3 месяца.
• Препараты, содержащие хондроитин сульфат и глюкозамина сульфат, уменьшают боли в суставах при ОА; эффект сохраняется в течение нескольких месяцев после их отмены, хорошо переносятся больными (принимаются перорально и парентерально). Получены данные об их возможном структур- но-модифицирующем действии (замедление сужения суставной щели, образования остеофитов) при OA коленных суставов (хондроитин сульфат, глюкозамина сульфат), мелких суставов кистей (хондроитин сульфат), при остеоартрите у женщин постменопаузального возраста (глюкозамина сульфат).
♦Хондроитин сульфат применяют по 750 мг 2 раза в сутки - первые 3 нед, затем по 500 мг внутрь 2 раза в сутки, длительность курса — 6 мес.
♦Глюкозамина сульфат назначают внутрь по 1500 мг/сут (однократно) или в/м 2—3 раза в неделю, общий курс 4-12 нед, курсы повторяют 2— 3 раза в год.
• Производные гиалуроната (остенил) применяют для внутрисуставного введения с оптимальной молекулярной массой гиалуроната. Лечение хорошо переносится, очень редко при их введении боли в суставе могут усиливаться по типу псевдоподагрической атаки. Получены данные об их структурно-модифицированном эффекте (восполнение синовиальной жидкости в суставе, действующее как амортизирующее средство, смазочное вещество и фильтр, предотвращая проникновение вредных веществ и клеток, вызывающих воспаление).
Ингибитор интерлейкина 1 (диацереин) применяют для уменьшения боли, улучшения функции суставов и, вероятно, замедления прогрессирования ОА. Диацереин уменьшает боль, эффект сохраняется в течение нескольких месяцев после завершения лечения при ОА коленных и тазобедренных суставов. Диацереин применяют по 50 мг 1раз в сутки, затем по 50мг 2 раза в сутки; длительно.
Неомыляемые соединения авокадо и сои (НСАС) – пиаскледин применяют для уменьшения боли, улучшения функции суставов и, вероятно, замедления прогрессирования ОА. НСАС повышают уровень стимуляторов тканевой продукции и оказывают хондропротективный эффект при индуцированном ОА. НСАС уменьшает боль, снижает потребность в НПВП и обладает последействием в течение нескольких месяцев после завершения лечения. Пиаскледин применяют по 300 мг 1 раз в сутки, длительно.
Другие виды лечения. Хирургическое лечение. Эндопротезирование суставов показано у больных ОА с выраженным болевым синдромом, не поддающимся консервативному лечению, при наличии серьёзного нарушения функций сустава (до развития значительных деформаций, нестабильности сустава, контрактур и мышечной атрофии). Наилучшие результаты эндопротезирования отмечены у больных в возрасте 45–75 лет, с массой тела
Профилактические мероприятия - контроль за массой тела - исключение тяжелых физических перегрузок (бытовых, спортивных, профессиональных).
Дальнейшее ведение
- Диспансерное наблюдение
- При прогрессирующем течении - консультация хирургов (для решения вопроса необходимости хирургической коррекции),
Индикаторы эффективности лечения:
• Отсутствие поражения новых суставов.
• Уменьшение или исчезновение болевого синдрома, признаков воспаления.
• Улучшение качества жизни.
Читайте также:
