Острый панкреатит. Классификация панкреатита. Течение панкреатита.
Добавил пользователь Валентин П. Обновлено: 09.01.2026
Представлен ретроспективный анализ лечения 461 больного острым панкреатитом за 2009-2013 гг. Отечная (интерстициальная) форма острого панкреатита установлена у 378 (82%) пациентов, некротическая форма – у 83 (18%) пациентов. Дана оценка клинических исследований по идентификации локальных жидкостных скополений с учетом международной классификации острого панкреатита (2012). Общая летальность больных острым панкреатитом составила 6, 1%, при некротической форме панкреатита – 32, 1%.
Ключевые слова: острый панкреатит, классификация, диагностика, локальные перипанкреатические жидкостные скопления, лечение.
Острый панкреатит ‒ одно из наиболее распространенных заболеваний органов брюшной полости, объединяемых термином «острый живот». В последние десятилетия отмечается рост заболеваемости острым панкреатитом, как в Российской Федерации, так и в странах Европы и США. Этот факт, вероятно, связан с улучшением ранней диагностики данного заболевания за счет усовершенствования лабораторно-инструментальных методов исследования [1, 2, 4].
Актуальность проблемы диагностики и лечения острого панкреатита обусловлена достаточно высокой летальностью, которая при некротической форме составляет 35-40% [2, 3]. Развитие различных осложнений, утяжеляет течение и ухудшает прогноз. У 20-30% пациентов острый панкреатит, неуклонно прогрессируя, приводит к развитию некроза ткани поджелудочной железы. При этом в 40-70% случаев уже через 3 недели с момента заболевания происходит инфицирование очагов некроза, что является ведущей причиной смерти больных острым панкреатитом. Необходимо отметить, что острым панкреатитом в большинстве случаев заболевают лица трудоспособного возраста. Высокие экономические затраты на лечение госпитализированных больных свидетельствуют о практической значимости данной проблемы.
Цель: уточнить практическую значимость новой международной классификации острого панкреатита и представить критерии ранней диагностики локальных перипанкреатических жидкостных скоплений.
Материалы и методы исследования. Проведен ретроспективный анализ лечения 461 больного острым панкреатитом, находящихся на стационарном лечении в хирургическом отделении БУ «Больница скорой медицинской помощи» Минздрава Чувашии за 2009-2013 гг. Из 461 больного отечная форма острого панкреатита отмечена у 378 (82%) пациентов, некротическая форма – у 83 (18%) пациентов.
Результаты и их обсуждение. Острый панкреатит ‒ системное полиэтиологическое заболевание, которое возникает в результате воздействия активированных ферментов на ткань поджелудочной железы с развитием отека или ограниченного, или обширного некроза. Основными этиологическими факторами заболевания являются злоупотребление алкоголем и его суррогатами, а также желчекаменная болезнь. При этом в последние годы острый панкреатит, развивающийся вследствие употребления алкоголя, наблюдается в среднем в 50-70% случаев, тогда как панкреатит билиарного происхождения ‒ в 40% случаев. Другими причинами заболевания являются открытые и закрытые травмы поджелудочной железы, в том числе связанные с операциями, а также с инструментальными исследованиями. Сравнительно редко этиологическими факторами являются эндокринные заболевания, прием некоторых лекарственных средств и т.д.
Основными звеньями патогенеза острого панкреатита являются обструкция панкреатического протока с развитием внутрипротоковой гипертензии, а также активизация ферментов поджелудочной железы на фоне усиленной панкреатической секреции. Блокада большого дуоденального сосочка желчными конкрементами является фактором механической обструкции, что препятствует нормальному оттоку секрета поджелудочной железы. Употребление алкоголя приводит к спазму сфинктера Одди, отеку слизистой оболочки и усилению внешнесекреторной функции железы за счет повышенной секреции соляной кислоты. Внутрипротоковая гипертензия приводит к повреждению клеточных и субклеточных мембран, гиперсекреции и активации протеолитических ферментов, в первую очередь, трипсина, с выходом их в интерстициальное пространство и развитием аутолиза ткани поджелудочной железы. Указанные патогенетические факторы приводят, в конечном итоге, к отеку и некрозу поджелудочной железы. Необходимо отметить, что при развитии острого панкреатита протеолитические ферменты, биологически активные полипептиды, продукты тканевого распада обладают вазоактивным действием и при попадании в системный кровоток оказывают генерализованное воздействие на органы и ткани, приводя к развитию критического состояния вследствие полиорганной недостаточности.
- На основании морфологических признаков повреждения поджелудочной железы и клинических особенностей течения заболевания Рабочей Группой специалистов по изучению острого панкреатита в 2012 г. была предложена новая международная классификация острого панкреатита [5], которая включает следующие формы:
- Отечная форма (интерстициальный панкреатит).
- Асептический панкреонекроз.
- Инфицированный панкреонекроз.
- Фазы развития панкреонекроза:
- Доинфекционная;
- Инфекционная.
- Стадии панкреонекроза:
- Ранняя;
- Поздняя.
- Степень тяжести острого панкреатита:
- Легкая степень;
- Средняя степень;
- Тяжелая степень.
- Виды локальных осложнений острого панкреатита:
- Острое перипанкреатическое жидкостное скопление;
- Панкреатическая псевдокиста;
- Острое некротическое скопление;
- Отграниченный некроз.
Интерстициальный панкреатит характеризуются воспалительным отеком ткани поджелудочной железы вследствие попадания в интерстиций небольшого количества активных ферментов, тогда как при панкреонекрозе возникают очаги деструкции ткани с развитием множественных кровоизлияний. Инфицирование зон некроза приводит к развитию инфицированного панкреонекроза и возникновению инфекционных осложнений.
Острый панкреатит легкой степени тяжести характеризуется отсутствием органной недостаточности, локальных и системных осложнений.
Острый панкреатит средней тяжести характеризуется наличием транзиторной (преходящей) органной недостаточности с длительностью течения менее 48 ч или возникновением локальных и системных осложнений.
Тяжелая форма острого панкреатита характеризуется наличием персистирующей органной недостаточности с длительностью течения более 48 ч.
Локальные осложнения острого панкреатита могут возникать как в доинфекционную, так и в инфекционную фазу развития заболевания и, как правило, утяжеляют его течение.
Острое перипанкреатическое жидкостное скопление в большинстве случаев наблюдается в первые четыре недели от начала развития острого панкреатита и обычно состоит из того или иного количества экссудата без наличия некротических масс, образующегося вследствие воспалительного отека паренхимы поджелудочной железы, выхода панкреатического сока через сеть концевых панкреатических протоков. Чаще всего данный тип скопления остается стерильным и рассасывается самостоятельно на фоне проводимого лечения. Согласно нашим исследованиям, чаще всего жидкостное скопление образуется в полости сальниковой сумки, забрюшинной клетчатке, в области левого поддиафрагмального пространства, нередко сочетаясь с образованием левостороннего плеврита.
Длительность существования острого перипанкреатического жидкостного скопления (более четырех недель) и отграничение его от окружающих тканей грануляционной или фиброзной тканью завершается образованием другого локального осложнения острого панкреатита ‒ псевдокисты.
Острое некротическое скопление чаще всего возникает на фоне деструктивного процесса в поджелудочной железе. В отличие от указанных выше жидкостных образований данный тип скопления характеризуется наличием жидкости и некротического детрита. При отграничении острого некротического скопления от окружающих тканей появляется возможность формирования отграниченного некроза.
Оценивая в целом новую международную классификацию острого панкреатита (2012), следует отметить отсутствие в ней нередко встречающихся локальных гнойно-септических осложнений этого заболевания, многие из которых таят опасность развития таких опасных осложнений, как распространенный гнойный перитонит, гнойный плеврит, сепсис и септический шок, острая полиорганная недостаточность. С учетом этих данных мы различаем следующие локальные гнойно-септические осложнения острого некротического панкреатита:<> – Панкреатический гнойный инфильтрат;
– Абсцесс сальниковой сумки;
– Гнойно-некротическая секвестрация поджелудочной железы и забрюшинной клетчатки;
– Инфицированная псевдокиста;
– Острое перипанкреатическое скопление жидкости;
– Сочетанные гнойно-септические осложнения.
Необходимо отметить, что более чем в 50% случаев отмечается сочетание локальных и распространенных гнойно-септических осложнений, утяжеляющих течение отсрого некротического панкреатита.
- Раннее распознавание острого панкреатита является залогом его эффективного лечения и благоприятного исхода. Согласно Международным рекомендациям 2012 г., диагностическими критериями острого панкреатита является триада признаков:
- Интенсивная абдоминальная боль опоясывающего характера с локализацией преимущественно в эпигастральной области;
- Увеличение уровня амилазы или липазы в 2-3 раза по сравнению с нормой;
- Характерные признаки поражения поджелудочной железы по данным УЗИ, КТ, МРТ.
Основными лабораторными признаками, свидетельствующими о вторичном инфицировании зон панкреатического некроза, являются нейтрофильный лейкоцитоз со сдвигом лейкоформулы влево, увеличение концентрации С-реактивного белка, прокальцитонина. На современном этапе целесообразно определение концентрации провоспалительных цитокинов ‒ ИЛ-1, ИЛ-6, TNF-альфа, трипсиноген-активированного белка, эластазы полиморфно-ядерных нейтрофилов, повышенный уровень которых свидетельствует о тяжелом течении острого панкреатита.
Наиболее информативными инструментальными методами диагностики острого панкреатита являются УЗИ, КТ, МРТ органов брюшной полости. УЗИ остается одним из наиболее доступных и информативных методов исследования. Эта безопасная неинвазивная методика позволяет выявить этиологический фактор острого панкреонекроза (конкременты желчевыводящих путей), отек и участки некроза поджелудочной железы, позволяет дифференцировать жидкостные образования. Но «золотым стандартом» диагностики на современном этапе является компьютерная томография органов брюшной полости. Данная методика позволяет четко визуализировать увеличение поджелудочной железы, очаги некроза, а также наличие осложнений, с высокой достоверностью разграничивать жидкостное скопление от плотных некротических масс. Наличие пузырьков газа в зоне деструкции, определяемое при КТ-исследовании, свидетельствует об инфицировании данного очага.
В настоящее время применяется дифференцированный подход к выбору лечебной тактики при остром панкреатите: от различных вариантов консервативного лечения в ранние сроки заболевания до разнообразных хирургических вмешательств при распространенных инфицированных формах панкреонекроза [1, 4].
Основными принципами консервативного лечения больных с острым панкреатитом являются:
‒ снижение панкреатической секреции, что достигается проведением тотального парентерального питания в течение первых 2-4 суток, декомпрессия желудка в течение 1-2 суток с помощью назогастрального зонда, назначение блокаторов Н2-рецепторов гистамина или ингибиторов протонной помпы, 5-фторурацила, соматостатина;
‒ инфузионная и дезинтоксикационная терапия с помощью введения коллоидных и кристаллоидных растворов внутривенно: от 3 до 5 литров и более в течение 3-7 дней;
‒ улучшение реологических свойств крови введением гепарина, реополиглюкина и т.д.;
‒ антибиотикотерапия с использованием препаратов широкого спектра действия (препараты выбора ‒ карбапенемы, цефалоспорины III-IV поколений или фторхинолоны II-III поколений в сочетании с метронидазолом). Показаниями к хирургическому лечению панкреонекроза являются наличие инфекционных осложнений, а также стойкая или прогрессирующая полиорганная недостаточность, сохраняющиеся симптомы системной воспалительной реакции независимо от факта инфицирования при проведении базисной консервативной терапии.
Использование консервативного и оперативного метода лечения позволило получить общую летальность у анализируемой группы больных панкреатитом в среднем 6, 1%, а при осложненных некротических формах ‒ 32, 1%.
- Литература
- Багненко С.Ф. Острый панкреатит современное состояние проблемы и нерешенные вопросы / С.Ф. Багненко, В.Р. Гольцов // Альманах института хирургии им. А.В. Вишневского, 2008. Т. 3 ‒ № 3 . ‒ С. 104-112.
- Волков В.Е. Острый некротический панкреатит / В.Е. Волков, С.В. Волков // Изд-во Чуваш. ун-та. 2009. ‒ 240 с.
- Волков В.Е. Ранняя диагностика и лечение локальных гнойно-септических осложнений у больных острым некротическим панкреатитом: учебное пособие / В.Е. Волков, Н.Н. Чеснокова, С.В. Волков // Чебоксары: Изд-во Чуваш. ун-та, 2015. – 60 с.
- Савельев В.С. Панкреонекрозы / В.С. Савельев, М.И. Филимонов, С.З. Бурневич // М.: Мед. Информ. Агенство, 2008. – 264 с.
- Banks P.A. Classification of acute pancreatitis – 2012 : Revision of the Atlanta classification and definitions by international consensus / P. Banks, T.L. Bollen, C. Dervenis et al. // Gut. – 2013. ‒ № 62 (1), P. 102-111.
СВЕДЕНИЯ ОБ АВТОРАХ:
Волков Владимир Егорович
заведующий кафедрой хирургических болезней ФГБОУ ВО «Чувашский государственный университет им. И.Н. Ульянова», доктор медицинских наук, профессор
Черкесов Леонид Ильич
профессор кафедры хирургических болезней ФГБОУ ВО «Чувашский государственный университет им. И.Н. Ульянова», кандидат медицинских наук
Волков Сергей Владимирович
профессор кафедры хирургических болезней ФГБОУ ВО «Чувашский государственный университет им. И.Н. Ульянова», доктор медицинских наук
Чеснокова Наталия Николаевна
аспирант кафедры хирургических болезней ФГБОУ ВО «Чувашский государственный университет им. И.Н. Ульянова»
Хронический панкреатит
Хронический панкреатит – это прогрессирующее воспалительно-деструктивное поражение поджелудочной железы, приводящее к нарушению ее внешне- и внутрисекреторной функции. При обострении хронического панкреатита возникает боль в верхних отделах живота и левом подреберье, диспепсические явления (тошнота, рвота, изжога, вздутие живота), желтушность кожных покровов и склер. Для подтверждения хронического панкреатита проводится исследование ферментов пищеварительной железы, УЗИ, РХПГ, биопсия поджелудочной железы. Основные принципы терапии включают соблюдение диеты, прием медикаментов (спазмолитиков, гипосекреторных, ферментных и др. препаратов), при неэффективности – оперативное лечение.
МКБ-10
Общие сведения
Хронический панкреатит – это воспалительное заболевание поджелудочной железы длительного рецидивирующего течения, характеризующееся постепенным патологическим изменением ее клеточной структуры и развитием функциональной недостаточности. В клинической гастроэнтерологии на долю хронического панкреатита приходится 5-10 % всех заболеваний органов пищеварения. В развитых странах в последнее время хронический панкреатит «молодеет», если ранее он был характерен для лиц 45-55 лет, то теперь пик заболеваемости у женщин приходится на 35-летний возраст.
Мужчины страдают хроническим панкреатитом несколько чаще, чем женщины, за последнее время доля панкреатита на фоне злоупотребления алкоголем возросла с 40 до 75 процентов среди факторов развития этого заболевания. Также отмечен рост возникновения злокачественных новообразований в поджелудочной железе на фоне хронического панкреатита. Все чаще отмечают прямую связь хронических панкреатитов с повышением заболеваемости сахарным диабетом.
Причины
Так же как и в случае острого панкреатита, основными причинами развития хронического воспаления поджелудочной железы являются злоупотребление алкоголем и желчекаменная болезнь. Алкоголь является непосредственно токсическим для паренхимы железы фактором. При желчекаменной болезни воспаление становится результатом перехода инфекции из желчных протоков в железу по сосудам лимфатической системы, развитием гипертензии желчевыводящих путей, либо непосредственным забросом желчи в поджелудочную железу.
Другие факторы, способствующие развитию хронического панкреатита:
- стойкое повышение содержания ионов кальция в крови;
- муковисцидоз;
- гипертриглицеринэмия;
- применение лекарственных средств (кортикостероиды, эстрогены, тиазидные диуретики, азатиоприн);
- продолжительный стаз секрета поджелудочной железы (непроходимость сфинктера Одди вследствие рубцовых изменений дуоденального сосочка);
- аутоиммунный панкреатит;
- генетически обусловленный панкреатит;
- идиопатический панкреатит (неясной этиологии).
Классификация
Хронический панкреатит классифицируют:
- по происхождению: первичный (алкогольный, токсический и др.) и вторичный (билиарный и др.);
- по клиническим проявлениям: болевой (рецидивирующий и постоянный), псевдотуморозный (холестатический, с портальной гипертензией, с частичной дуоденальной непроходимостью), латентный (клиника невыраженная) и сочетанный (выражено несколько клинических симптомов);
- по морфологической картине (кальцифицирующий, обструктивный, воспалительный (инфильтративно-фиброзный), индуративный (фиброзно-склеротический);
- по функциональной картине (гиперферментный, гипоферментный), по характеру функциональных нарушений могут выделять гиперсекреторный, гипосекреторный, обтурационный, дуктулярный (секреторную недостаточность также делят по степени выраженности на легкую, среднюю и тяжелую), гиперинсулинизм, гипоинсулинизм (панкреатический сахарный диабет);
Хронический панкреатит различают по тяжести течения и структурных нарушений (тяжелый, средней степени тяжести и легкий). В течение заболевания выделяют стадии обострения, ремиссии и нестойкой ремиссии.
Симптомы хронического панкреатита
Зачастую первоначальные патологические изменения в тканях железы при развитии хронического панкреатите протекают без симптомов. Либо симптоматика слабовыражена и неспецифична. Когда возникает первое выраженное обострение, патологические нарушения уже довольно значительны.
Основной жалобой при обострении хронического панкреатита чаще всего является боль в верней части жив левом подреберье, которая может приобретать опоясывающий характер. Боль либо выраженная постоянная, либо носит приступообразный характер. Боль может иррадиировать в область проекции сердца. Болевой синдром может сопровождаться диспепсией (тошнота, рвота, изжога, вздутие живота, метеоризм). Рвота при обострении хронического панкреатита может быть частой, изнуряющей, не приносящей облегчения. Стул может иметь неустойчивый характер, поносы чередоваться с запорами. Снижение аппетита и расстройство пищеварения способствуют снижению массы тела.
С развитием заболевания частота обострений, как правило, увеличивается. Хроническое воспаление поджелудочной железы может приводить к повреждению, как самой железы, так и смежных тканей. Однако могут пройти годы, прежде чем появятся клинические проявления заболевания (симптомы).
При внешнем осмотре у больных хроническим панкреатитом часто отмечают желтушность склер и кожных покровов. Оттенок желтухи коричневатый (обтурационная желтуха). Побледнение кожных покровов в сочетании с сухостью кожи. На груди и животе могут отмечаться красные пятнышки («красные капли»), не пропадающие после надавливания.
Живот при пальпации умеренно вздут в эпигастрии, в области проекции поджелудочной железы может отмечаться атрофия подкожной жировой клетчатки. При пальпации живота – болезненность в верхней половине, вокруг пупка, в левом подреберье, в реберно-позвоночном углу. Иногда хронический панкреатит сопровождается умеренной гепато- и спленомегалией.
Осложнения
Ранними осложнениями являются: обтурационная желтуха вследствие нарушения оттока желчи, портальная гипертензия, внутренние кровотечения вследствие изъязвления или прободения полых органов ЖКТ, инфекции и инфекционные осложнения (абсцесс, парапанкреатит, флегмона забрюшиннной клетчатки, воспаление желчных путей).
Осложнения системного характера: мультиорганные патологии, функциональная недостаточность органов и систем (почечная, легочная, печеночная), энцефалопатии, ДВС-синдром. С развитием заболевания могут возникать кровотечения пищевода, снижение массы тела, сахарный диабет, злокачественные новообразования поджелудочной железы.
Диагностика
Для уточнения диагноза врач-гастроэнтеролог назначает лабораторные исследования крови, кала, методы функциональной диагностики:
- Лабораторные тесты. Общий анализ крови в период обострения, как правило, показывает картину неспецифического воспаления. Для дифференциальной диагностики берут пробы на активность ферментов поджелудочной железы в крови (амилаза, липаза). Радиоиммунный анализ обнаруживает повышение активности эластазы и трипсина. Копрограмма выявляет избыток жиров, что позволяет предположить ферментную недостаточность поджелудочной железы.
- Инструментальные методики. Исследовать размер и структуру паренхимы поджелудочной железы (и окружающих тканей) можно с помощью УЗИ органов брюшной полости, КТ или МРТ поджелудочной железы. Сочетание ультразвукового метода с эндоскопией – эндоскопическая ультрасонография (ЭУС) позволяет детально исследовать ткань железы и стенки ЖКТ изнутри. При панкреатите используют эндоскопическую ретроградную панкреатохолангиографию – рентгеноконтрастное вещество вводят эндоскопически в дуоденальный сосочек.
- Функциональные пробы. При необходимости уточнить способность железы к выработке тех или иных ферментов назначают функциональные тесты со специфическими стимуляторами секреции тех или иных ферментов.

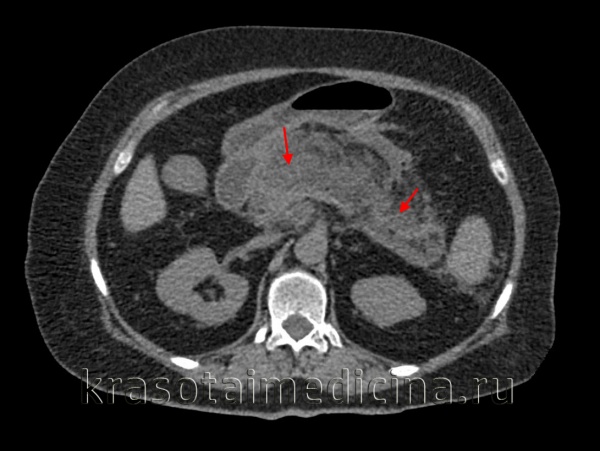
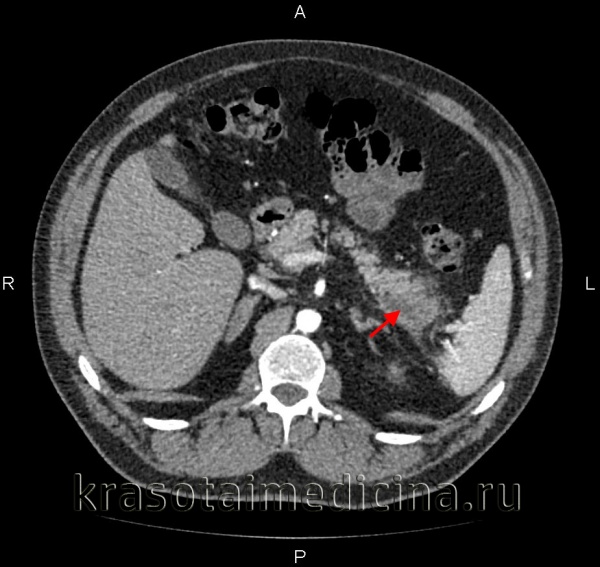
КТ органов брюшной полости. Множественные кальцинаты в области хвоста и тела поджелудочной железы (последствия множественных острых эпизодов панкреатита)
Лечение хронического панкреатита
Лечение осуществляется консервативно или хирургическим путем в зависимости от тяжести течения заболевания, а также от присутствия или развития осложнений.
Консервативная терапия
- Диетотерапия. Больным хроническим панкреатитом в период тяжелого обострения рекомендовано воздержаться от энтерального питания, при стухании назначают диету № 5Б. При хроническом панкреатите употребление алкоголя категорически запрещено, из рациона убирают острую, жирную, кислую пищу, соленья. При панкреатите, осложненном сахарным диабетом, – контроль сахаросодержащих продуктов.
- Обострение хронического панкреатита лечат так же, как и острый панкреатит (симптоматическая терапия, обезболивание, дезинтоксикация, снятие воспаления, восстановление пищеварительной функции).
- Для панкреатитов алкогольного генеза отказ от употребления спиртосодержащих продуктов является ключевым фактором лечения, в легких случаях приводящим к облегчению симптоматики.
Хирургическое лечение
Показаниями к хирургическому лечению хронического панкреатита могут стать гнойные осложнения (абсцесс и флегмона), обтурация желчных и панкреатических протоков, стеноз сфинктера Одди, выраженные тяжелые изменения в тканях железы (склероз, обызвествления), кисты и псевдокисты поджелудочной железы, тяжелое течение, неподдающееся консервативной терапии.
- сфинктеротомия при закупорке сфинктера Одди;
- иссечение камней в протоках поджелудочной железы при конкрементной обтурации;
- вскрытие и санация гнойных очагов (абсцессов, флегмон, кист);
- панкрэктомия (полная или частичная);
- вазэктомия, спланхэктомия (операции иссечения нервов, регулирующих секрецию железы), частичное иссечение желудка (резекция);
- удаление желчного пузыря при осложнениях со стороны большого желчного протока и желчного пузыря;
- техники создания окружных желчных оттоков для снятия нагрузки с основных панкреатических протоков (вирсунгодуоденостомия и др.).
Прогноз
При следовании рекомендациям по профилактике обострений хронический панкреатит протекает легко и имеет благоприятный прогноз выживаемости. При нарушении диеты, приеме алкоголя, табакокурении и неадекватном лечении прогрессируют дистрофические процессы в ткани железы и развиваются тяжелые осложнения, многие из которых требуют хирургического вмешательства и могут привести к летальному исходу.
Профилактика
Меры первичной профилактики:
- ограничение употребление алкоголя, рациональное питание, сбалансированная диета без приступов переедания, ограничение в жирной пище, углеводистых продуктах;
- отказ от курения;
- употребление достаточного количества воды (не менее полутора литров в сутки);
- достаточное количество витаминов и микроэлементов в рационе;
- своевременное обращение к врачу по поводу нарушений работы ЖКТ, адекватное и полное лечение болезней органов пищеварения.
Для профилактики обострений хронического панкреатита необходимо соблюдать все рекомендации врача по режиму питания и образа жизни, регулярно (не реже 2-х раз в год) проходить обследование. Важную роль в продлении ремиссии и улучшении качества жизни больных хроническим панкреатитом играет санаторно-курортное лечение.
Острый панкреатит
Острый панкреатит – воспаление поджелудочной железы. Симптомы острого панкреатита: острая, нестерпимая боль в области живота. В зависимости от того, какая часть железы воспалена, локализация боли возможна в правом или в левом подреберье, в подложечной области, боль может быть опоясывающей. Хронический панкреатит сопровождается потерей аппетита, нарушением пищеварения, острыми болями (как при острой форме), возникающими после употребления жирной, острой пищи или алкоголя.
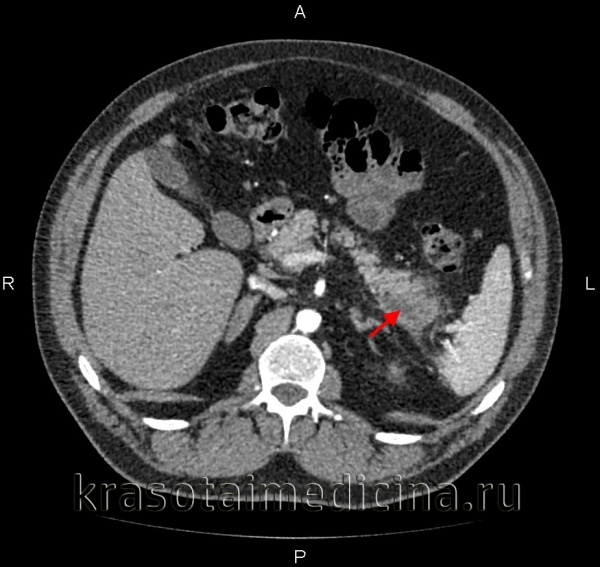
Панкреатит – заболевание, характеризующееся развитием воспаления в ткани поджелудочной железы. По характеру течения панкреатит разделяют на острый и хронический. Острый панкреатит занимает третье место среди заболеваний брюшной полости острого течения, требующих лечения в хирургическом стационаре. Первое и второе место занимают острые аппендицит и холецистит.
Согласно данным мировой статистики, в год острым панкреатитом заболевает от 200 до 800 человек из миллиона. Это заболевание чаще встречается у мужчин. Возраст больных колеблется в широких пределах и зависит от причин развития панкреатита. Острый панкреатит на фоне злоупотребления алкоголем возникает в среднем в возрасте около 39 лет, а при панкреатите, ассоциированном с желчекаменной болезнью, средний возраст пациентов – 69 лет.
Факторы, способствующие возникновению острого панкреатита:
- злоупотребление алкоголем, вредные пищевые привычки (жирная, острая пища);
- желчекаменная болезнь;
- инфицирование вирусом (свинка, вирус Коксаки) или бактериальное заражение (микоплазма, кампилобактерии);
- травмы поджелудочной железы;
- хирургические вмешательства по поводу других патологий поджелудочной железы и желчевыводящих путей;
- прием эстрогенов, кортикостероидов, тиазидных диуретиков, азатиоприна, других лекарственных средств с выраженным патологическим действием на поджелудочную железу (медикаментозный панкреатит);
- врожденные аномалии развития железы, генетическая предрасположенность, муковисцидоз;
- воспалительные заболевании органов пищеварения (холецистит, гепатит, гастродуоденит).
Патогенез
В развитии острого воспаления поджелудочной железы согласно самой распространенной теории основным фактором выступает повреждение клеток преждевременно активированными ферментами. В нормальных условиях пищеварительные ферменты вырабатываются поджелудочной железой в неактивной форме и активизируются уже в пищеварительном тракте. Под воздействием внешних и внутренних патологических факторов механизм выработки нарушается, ферменты активизируются в поджелудочной железе и начинают переваривание ее ткани. Результатом становится воспаление, развивается отек ткани, поражаются сосуды паренхимы железы.
Патологический процесс при остром панкреатите может распространяться на близлежащие ткани: забрюшинную клетчатку, сальниковую сумку, брюшину, сальник, брыжейку кишечника и связки печении ДПК. Тяжелая форма острого панкреатита способствует резкому повышению уровня различных биологически активных веществ в крови, что ведет к выраженным общим нарушениям жизнедеятельности: вторичные воспаления и дистрофические расстройства в тканях и органах – легких, печени, почках, сердце.
Острый панкреатит классифицируется по степени тяжести:
- легкая форма протекает с минимальным поражением органов и систем, выражается в основном интерстициальным отеком железы, легко поддается терапии и имеет благоприятный прогноз к быстрому выздоровлению;
- тяжелая форма острого панкреатита характеризуется развитием выраженных нарушений в органах и тканях, либо местными осложнениями (некроз тканей, инфицирование, кисты, абсцессы).
Тяжелая форма острого панкреатита может сопровождаться:
- острым скоплением жидкости внутри железы либо в околопанкреатическом пространстве, которые могут не иметь грануляционных или фиброзных стенок;
- панкреатическим некрозом с возможным инфицированием тканей (возникает ограниченная или разлитая зона отмирающей паренхимы и перипанкреатических тканей, при присоединении инфекции и развитием гнойного панкреатита повышается вероятность летального исхода);
- острой ложной кистой (скоплением панкреатического сока, окруженным фиброзными стенками, либо грануляциями, которое возникает после приступа острого панкреатита, формируется в течение 4 и более недель);
- панкреатическим абсцессом (скопление гноя в поджелудочной железе или близлежащих тканях).
Симптомы острого панкреатита
Характерные симптомы острого панкреатита.
- Болевой синдром. Боль может локализоваться в эпигастрии, левом подреберье, носить опоясывающий характер, иррадиировать под левую лопатку. Боль носит выраженный постоянный характер, в положении лежа на спине усиливается. Усиление боли происходит и после приема пищи, особенно – жирной, острой, жареной, алкоголя.
- Тошнота, рвота. Рвота может быть неукротимой, содержит желчь, не приносит облегчения.
- Повышение температуры тела.
- Умеренно выраженная желтушность склер. Редко – легкая желтуха кожных покровов.
Кроме того, острый панкреатит может сопровождаться диспепсическими симптомами (метеоризм, изжога), кожными проявлениями (синюшные пятна на теле, кровоизлияния в области пупка).
Опасность острого панкреатита заключается в высокой вероятности развития тяжелых осложнений. При инфицировании воспаленной ткани железы бактериями, обитающими в тонком кишечнике, возможен некроз участков железы и возникновение абсцессов. Это состояние без своевременного лечения (вплоть до хирургического вмешательства) может закончится летальным исходом.
При тяжелом течении панкреатита может развиться шоковое состояние и, как следствие, полиорганная недостаточность. После развития острого панкреатита в ткани железы могут начать формироваться псевдокисты (скопления жидкости в паренхиме), которые разрушают структуру железы и желчных протоков. При разрушении псевдокисты и истечении ее содержимого возникает асцит.
Диагностику панкреатита гастроэнтерологи осуществляют на основании жалоб, физикального осмотра, выявления характерных симптомов. При измерении артериального давления и пульса зачастую отмечают гипотонию и тахикардию. Для подтверждения диагноза служат лабораторные исследования крови и мочи, МСКТ и УЗИ органов брюшной полости, МРТ поджелудочной железы.
- Биохимия крови. При исследовании крови в общем анализе отмечаются признаки воспаления (ускорена СОЭ, повышено содержание лейкоцитов), в биохимическом анализе крови обнаруживают повышение активности панкреатических ферментов (амилаза, липаза), возможна гипергликемия и гипокальциемия. Может отмечаться билирубинемия и повышения активности печеночных ферментов.
- Биохимия мочи. Проводят определение концентрации ферментов в моче. При диагностировании острого панкреатита берут биохимический анализ мочи и определяют активность амилазы мочи.
- Инструментальные методы. Визуальное исследование поджелудочной железы и близлежащих органов (УЗИ, КТ, МРТ) позволяет выявить патологические изменения паренхимы, увеличение органа в объеме, обнаружить абсцессы, кисты, наличие камней в желчных протоках.

Дифференциальную диагностику острого панкреатита проводят с:
- острым аппендицитом и острым холециститом;
- перфорациями полых органов (прободные язвы желудка и кишечника);
- острой кишечной непроходимостью;
- острым желудочно-кишечным кровотечением (кровоточащая язва желудка и 12п. кишки, кровотечение из варикозных вен пищевода, кишечное кровотечение);
- острый ишемический абдоминальный синдром.
Лечение острого панкреатита
При остром панкреатите показана госпитализация. Всем пациентам предписан постельный режим. Основными целями терапии является снятие болевого синдрома, снижение нагрузки на поджелудочную железу, стимуляция механизмов ее самовосстановления.
Терапевтические меры:
- новокаиновая блокада и спазмолитики для снятия выраженного болевого синдрома;
- голод, лед на область проекции железы (создание локальной гипотермии для снижения ее функциональной активности), питание осуществляют парентеральное, желудочное содержимое аспирируют, назначают антациды и ингибиторы протонной помпы;
- дезактиваторы панкреатических ферментов (ингибиторы протеолиза);
- необходимая коррекция гомеостаза (водно-электролитного, кислотно-основного, белкового баланса) с помощью инфузии солевых и белковых растворов;
- дезинтоксикационная терапия;
- антибиотикотерапия (препараты широкого спектра действия в больших дозировках) в качестве профилактики инфекционных осложнений.
Хирургическая тактика показана в случае выявления:
- камней в желчных протоках;
- скоплений жидкости в железе или вокруг нее;
- участков панкреатического некроза, кист, абсцессов.
К операциям, проводимым при остром панкреатите с образованием кист или абсцессов, относятся: эндоскопическое дренирование, марсупиализация кисты, цистогастростомия и др. При образовании участков некроза, в зависимости от их размера, проводят некрэктомию или резекцию поджелудочной железы. Наличие камней является показанием к операциям на протоке поджелудочной железы.
К хирургическому вмешательству могут прибегать и в случае сомнений в диагностики и вероятности пропустить другое хирургическое заболевание, требующее хирургического лечения. Послеоперационный период подразумевает интенсивные меры профилактики гнойно-септических осложнений и восстановительную терапию.
Лечение легкой формы панкреатита, как правило, не представляет трудностей, и положительная динамика отмечается уже в течение недели. Для излечения от тяжелой формы панкреатита требуется заметно больше времени.
Прогноз и профилактика
Прогноз при остром панкреатите зависит от его формы, адекватности терапии и наличия осложнений. Легкая форма панкреатита обычно дает благоприятный прогноз, а при некротических и геморрагических панкреатитах высока вероятность летального исхода. Недостаточное лечение и несоблюдение врачебных рекомендаций по диете и режиму могут привести к рецидивам заболевания и развитию хронического панкреатита.
Первичной профилактикой является рациональное здоровое питание, исключение алкоголя, острой, жирной обильной пищи, отказ от курения. Острый панкреатит может развиться не только у лиц, регулярно злоупотребляющих алкоголем, но и как следствие однократного приема спиртосодержащих напитков под жирную, жареную и острую закуску в больших количествах.
Панкреатит
Панкреатит — это острая или хроническая воспалительная деструкция поджелудочной железы. Проявляется опоясывающей болью, болевыми ощущениями или дискомфортом слева в подреберье, связанными с пищевыми погрешностями, диспепсией, полифекалией, нарастающим ухудшением общего состояния. Диагностируется с помощью общего и биохимического анализа крови, УЗИ, МРТ, КТ поджелудочной железы, ИФА кала, ЭРПХГ, лапароскопии. Для лечения проводят обезболивающую, инфузионную, антисекреторную, заместительную ферментную и антибиотикотерапию. По показаниям выполняют некрэктомию поджелудочной железы, оментобурсостомию, удаление кист и псевдокист.
Термин «панкреатит» объединяет группу острых и хронических заболеваний с воспалительным поражением поджелудочной железы (ПЖ). За последние 30 лет распространенность патологии увеличилась более чем в 2 раза, отмечается стойкая тенденция к ее омоложению, в том числе более частое развитие панкреатита у детей. Распространенность острой формы болезни составляет от 0,0175 до 0,0734%, хронической — от 0,4 до 5%. Острые панкреатиты в 3,5 раза чаще диагностируются у женщин, хронические — вдвое чаще у мужчин. В группу риска входят пациенты, злоупотребляющие алкогольными напитками и страдающие билиарной патологией. Актуальность своевременной диагностики заболевания обусловлена тяжестью его осложнений, особенно при остром течении.
Причины панкреатита
Воспалительное поражение поджелудочной железы может иметь различное этиологическое происхождение. Специалисты в сфере клинической гастроэнтерологии выделяют несколько групп провоцирующих факторов, под влиянием которых развивается острое или хроническое воспаление органа. Возможными причинами панкреатита считаются:
- Алкогольные эксцессы. Более чем у половины пациентов заболевание становится следствием употребления больших количеств спиртного. В структуре деструктивных форм болезни алкогольные панкреатиты составляют до 70%. Риск воспалительной деструкции панкреатической паренхимы возрастает при употреблении суррогатов.
- Панкреатобилиарная патология. У 20% больных панкреатит развивается на фоне желчнокаменной болезни в результате механической обструкции панкреатического протока конкрементами. Причинами заболевания также служат травмы живота, рак поджелудочной железы, стеноз сфинктера Одди и кисты желчного протока.
- Ятрогении. В 4-5% случаев провоцирующим фактором становится нарушение техники ретроградной холангиопанкреатографии и абдоминальных операций. Токсическое воспалительное поражение панкреатической паренхимы возможно при приеме ингибиторов АПФ, петлевых диуретиков, цитостатиков и препаратов, содержащих серу (медикаментозный панкреатит).
Группа риска включает больных сахарным диабетом, гиперпаратиреозом и другими формами гиперкальциемии, вирусными гепатитами В и С, эпидемическим паротитом, глистными инвазиями. В отдельных случаях встречается панкреатит при беременности, трансплантации почек, ишемическом повреждении панкреатических тканей при шоке, эмболии артерий. При развитии патологического состояния в ответ на действие конкретного фактора (заболевания ЖКТ, травмы и др.) панкреатит называют реактивным. В 20-30% случаев причины остаются неустановленными (идиопатическое заболевание), не исключена роль отягощенной наследственности.
Механизм развития панкреатита основан на аутолизе тканей поджелудочной железы ее собственными протеолитическими и липолитическими ферментами. Пусковым моментом заболевания является гиперсекреция фосфолипазы А-2, липазы, эластазы, химотрипсиногена, трипсиногена, зачастую сочетающаяся с внутрипротоковой гипертензией из-за функционального спазма сфинктера Одди или механической обструкции большого дуоденального сосочка. Под действием энзимов начинается деструкция железы, нарастают нарушения микроциркуляции, отек.
Попадание ферментов в системный кровоток приводит к повреждению мозга, легких, почек, других тканей и органов. При хроническом течении панкреатита преобладает диффузная дегенерация тканей, атрофируются панкреоциты. Железистые элементы постепенно замещаются соединительной тканью, что сопровождается снижением экзокринной функции ПЖ и ухудшением процессов переваривания в кишечнике. Одновременно в системе протоков органа образуются кисты и конкременты. При вовлечении в процесс островков Лангерганса падает выработка инсулина.
Основной критерий систематизации форм панкреатита — динамика патологического процесса. Заболевание может быть ограниченным или распространенным острым с быстрым нарастанием симптоматики (интерстициальный панкреатит, стерильный и инфицированный панкреонекроз) или хроническим с преимущественно дегенеративными изменениями. По характеру поражения острое воспаление бывает геморрагическим, гнойным, жировым, смешанным. Основными критериями, положенными в основу отечественной клинико-морфологической классификации хронического панкреатита, являются:
- Морфологические признаки. Учитываются гистологические изменения в органе. Процесс может быть интерстициально-отечным, паренхиматозным, индуративным (фиброзно-склеротическим), псевдотуморозным (гиперпластическим), кистозным.
- Ведущая симптоматика. Различают болевую, гипосекреторную, астено-невротическую (ипохондрическую) формы панкреатита. При наличии нескольких симптомов диагностируют сочетанный вариант, при их малой выраженности — латентный.
- Особенности клинического течения. Хронический панкреатит бывает редко и часто рецидивирующим. При постоянном наличии симптоматики говорят о персистирующем течении заболевания.
- Этиология. Наиболее распространенными вариантами панкреатита являются билиарнозависимый и алкогольный. Также специалисты выделяют дисметаболическую, инфекционную, лекарственную и идиопатическую форму патологии.
- Наличие осложнений. Возможно неосложненное и осложненное течение. С учетом ведущего осложнения различают панкреатит с нарушением оттока желчи, портальной гипертензией, инфекционным воспалением, эндокринными нарушениями, патологией других органов и систем.
Симптомы панкреатита
Проявления патологии зависят от варианта течения и наличия сопутствующих заболеваний ЖКТ. При билиарном панкреатите преобладает болевой синдром в верхних отделах живота без четкой локализации, боль может иррадиировать в лопатку, плечо и околосердечную область. Болевые приступы развиваются после злоупотребления жирной или жареной пищей, приема газированных напитков, которые вызывают спазм сфинктера Одди. При сопутствующей ЖКБ в период обострения наблюдается желтуха.
Патогномоничным признаком острого панкреатита является триада Мондора — вздутие живота, боль и рвота. Болевые ощущения возникают внезапно, они очень интенсивны, иногда приводят к потере сознания. Боль опоясывающая, рвота многократная, не приносит облегчения. Для острого воспаления типично быстрое ухудшения общего состояния больного: выявляется тахикардия и резкое снижение АД, усиленная потливость, бледность кожных покровов.
При хронической патологии болевой синдром менее интенсивен, обычно определяется после погрешностей в диете. Со временем пациенты отмечают, что боли появляются реже и заменяются дискомфортом в левом подреберье. Хронический панкреатит характеризуется нарушениями стула: обнаруживается полифекалия (выделение большого количества кала), испражнения приобретают сероватый цвет и резкий зловонный запах. Язык сухой, обложен желтоватым налетом. На передней брюшной стенке в проекции ПЖ формируется участок атрофии подкожной клетчатки.
Без лечения образуются инфильтраты, которые переходят в гнойно-некротические флегмоны забрюшинного пространства. Возможен перитонит. При тяжелом течении возникает полиорганная недостаточность, при поражении трех и более систем летальность составляет около 85%. При хроническом процессе в поджелудочной железе выявляется фиброз и кальциноз, наблюдается внешнесекреторная недостаточность. Вследствие поражения островков Лангерганса возникает вторичный сахарный диабет. Отмечается формирование и нагноение истинных или ложных кист, кровотечения из патологически измененных вен вследствие региональной портальной гипертензии.
Диагностика панкреатитов
Постановка диагноза панкреатита может быть затруднена, поскольку клиническая картина часто имитирует патологию других отделов ЖКТ. Заподозрить заболевание можно при выявлении характерных физикальных симптомов. Наиболее информативными инструментальными и лабораторными исследованиями являются:
- Исследование панкреатических ферментов в крови. Повышение уровня альфа-амилазы в 3-4 раза (при норме до 50 Ед/л) в первые сутки указывает на острый процесс или обострение хронического воспаления. С 4 суток проводят измерение уровня липазы — диагностически значимо двукратное увеличение показателя.
- ИФА каловых масс. Анализ кала на панкреатическую эластазу-1 необходим для оценки недостаточности внешнесекреторной функции органа. Значение в диапазоне 50-100 мкг/г указывает на среднюю степень нарушения экзокринной деятельности, при показателе ниже 50 мкг/г устанавливают тяжелую степень.
- Сонография поджелудочной железы. Для острого панкреатита характерно увеличение и отечность органа, нечеткость контуров и неоднородность структуры. При хроническом заболевании в ходе УЗИ поджелудочной железы определяется ее уменьшение, деформация контуров, кистозные образования и кальцификаты.
- Томография. МРТ поджелудочной железы считается «золотым стандартом» диагностики болезней ПЖ. Метод позволяет четко визуализировать паренхиму, оценить структуру кист и некротических участков. КТ с внутривенным контрастированием проводится для изучения секвестров и зон некроза.
- ЭРХПГ. Ретроградная холангиопанкреатография имеет высокую диагностическую ценность при подозрении на билиарный панкреатит, дает возможность оценить состояние сфинктера Одди, обнаружить белковые «пробки», конкременты и стриктуры протоков.

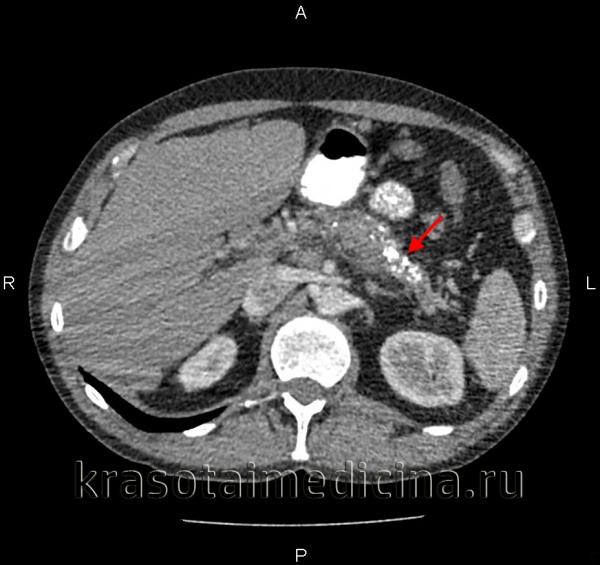
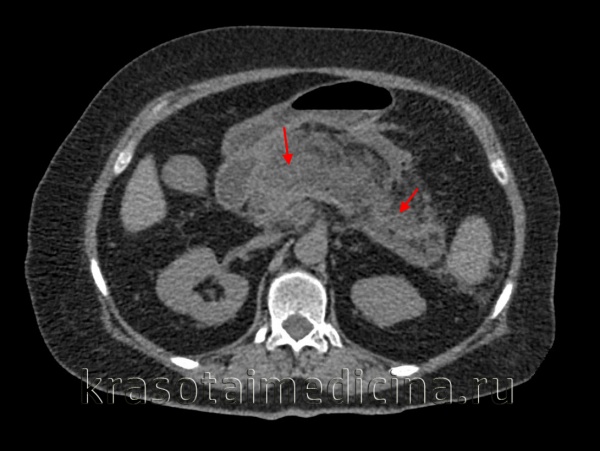
КТ органов брюшной полости. Панкреатит (в области хвоста поджелудочной железы) с наличием отека ее паренхимы, жидкостного содержимого вблизи ее края, на фоне утолщение фасции Героты слева
При низкой информативности других методов выполняют лапароскопию. В общем анализе крови определяют повышение СОЭ и нейтрофильный лейкоцитоз, степени изменения показателей коррелируют с тяжестью состояния пациента. В биохимическом анализе крови выявляют диспротеинемию, гипоальбуминемию, в случае панкреонекроза – высокие уровни АЛТ и АСТ. Дополнительно определяют концентрацию С-реактивного белка — значение более 120 мг/л свидетельствует об инфекционной природе заболевания.
Дифференциальный диагноз при остром процессе проводят с другой хирургической патологией, сопровождающейся симптомами «острого живота». Основные критерии: повышение амилазы, наличие УЗИ- и КТ-признаков поражения ПЖ. Хронический вариант панкреатита дифференцируют с большой группой воспалительных процессов ЖКТ с учетом анамнеза, жалоб и результатов дополнительных исследований. Пациента консультирует специалист-гастроэнтеролог, хирург, инфекционист.
Лечение панкреатита
Выбор терапевтической тактики определяется формой заболевания. Пациентам с острым процессом рекомендована госпитализация, функциональный покой органа (голодание, энтеральное зондовое или парентеральное питание). При хроническом воспалении необходима коррекция рациона с исключением спиртного, ограничением жиров и углеводов. Ведущей является консервативная медикаментозная терапия, которая с учетом клиники панкреатита может включать:
- Обезболивающие препараты. Обычно используют ненаркотические анальгетики, которые при наличии спастических дискинезий дополняют миотропными спазмолитиками. При интенсивном болевом синдроме показана эпидуральная блокада, введение наркотиков.
- Инфузионная терапия. Особую роль внутривенное вливание больших объемов электролитов играет при предупреждении панкреонекроза у больных с острым панкреатитом. Пациентам с хроническим воспалением инфузии обычно осуществляют при обострении болезни.
- Блокаторы желудочной секреции. Применение блокаторов протонной помпы и ингибиторов Н2-рецепторов позволяет снизить секрецию соляной кислоты и связанную с ней продукцию секретина. В результате уменьшается производство панкреатического сока.
- Ферменты поджелудочной железы. Заместительная терапия рекомендована при хроническом варианте панкреатита. Назначение комплекса панкреатических энзимов направлено на улучшение процессов переваривания и всасывания питательных веществ в кишечнике.
- Антибиотики. Используются преимущественно при остром воспалительном процессе для купирования и профилактики инфекционных осложнений. Наиболее эффективны фторхинолоны в комбинации с нитроимидазолами, карбапенемы, цефалоспорины 3-4 поколения.
При тяжелой форме применяют октапептиды, селективно угнетающие панкреатическую секрецию, проводят интенсивную терапию для поддержания АД, стабилизации метаболических нарушений. Пациентам с установленной этиологией панкреатита показано лечение основного заболевания. При остром панкреонекрозе может выполняться некрэктомия поджелудочной железы, оментобурсостомия. При стойких болях, связанных с наличием кистозных образований, производится удаление ложных кист поджелудочной железы или марсупиализация истинных кист.
В случае острой патологии прогноз для пациентов сомнительный, исход заболевания обычно оценивают по шкале Рэнсона — наличие менее 3-х признаков свидетельствует об относительно благоприятном течении. Прогноз при хроническом панкреатите зависит от давности болезни и степени структурных поражений железы. Для профилактики воспаления необходимо ограничить потребление жирной пищи и газированных напитков, отказаться от вредных привычек (алкоголь, курение), проводить своевременное лечение заболеваний билиарной системы.
1. Гастроэнтерология и гепатология: диагностика и лечение/ под ред. Калинина А.В. и Хазанова А.И. – 2007.

Острый панкреатит - заболевание поджелудочной железы, возникающее в результате аутолиза тканей поджелудочной железы липолитическими и активированными протеолитическими ферментами, проявляющееся широким спектром изменений - от отека до очагового или обширного геморрагического некроза. В большинстве случаев (около 90 %) наблюдается незначительный аутолиз тканей, сопровождающийся только отеком поджелудочной железы и умеренными болями. В тяжелых случаях возникает жировой или геморрагический некроз ткани с тяжелыми метаболическими нарушениями, гипотензией, секвестрацией жидкости, полиорганной недостаточностью и летальным исходом. После перенесенного острого панкреатита функции поджелудочной железы, как правило, приходят к норме. При хроническом панкреатите сохраняются остаточные явления с нарушением функций поджелудочной железы и периодическим обострением.
Среди неотложных хирургических заболеваний органов брюшной полости острый панкреатит по частоте занимает 3-е место, уступая лишь острому аппендициту и острому холециститу. Более часто заболевают лица зрелого возраста (30-60 лет), женщины - в 2 раза чаще, чем мужчины.
Этиология и патогенез. Патогенез острого панкреатита недостаточно изучен. Основной этиологический фактор - аутолиз паренхимы поджелудочной железы, возникающий обычно на фоне гиперстимуляции экзокринной функции, частичной обтурации ампулы большого дуоденального сосочка, повышения давления в вирсунговом протоке, рефлюкса желчи в вирсунгов проток. Остро развивающаяся внутрипротоковая гипертензия вызывает повреждение и повышение проницаемости стенок терминальных протоков. Создаются условия для активизации энзимов, выхода их за пределы протоков, инфильтрации паренхимы и аутолиза ткани поджелудочной железы.
Часто причиной острого панкреатита является чрезмерное употребление алкоголя и прием жирной пищи.
В зависимости от причины внутрипротоковой гипертензии различают билиарный и алкогольный панкреатит. Эти разновидности панкреатита составляют 90 % всех панкреатитов. Каждый из них имеет определенные особенности в клиническом течении и исходе болезни. К более редким причинам развития острого панкреатита относятся открытые и закрытые травмы живота, интраоперационные повреждения ткани железы, атеросклеротиче-ская окклюзия висцеральных ветвей абдоминального отдела аорты, портальная гипертензия, некоторые лекарственные препараты (кортикостероиды, эстрогенные контрацептивы и антибиотики тетрациклинового ряда).
Классификация. По характеру изменений в поджелудочной железе выделяют:
- отечный, или интерстициальный, панкреатит;
- жировой панкреонекроз,
- геморрагический панкреонекроз.
В зависимости от распространенности процесса различают очаговый, субототальный и тотальный панкреонекроз.
По клиническому течению выделяют абортивное и прогрессирующее течение болезни.
По фазам течения тяжелых форм острого панкреатита выделяют период гемодинамических нарушений - панкреатогенного шока, функциональной недостаточности (дисфункции) внутренних органов и период гнойных осложнений, наступающий через 10-15 дней.
Клиническая картина и диагностика. В начальном периоде заболевания (1-3-й сутки) как при отечной (абортивной) форме панкреатита, так и при прогрессирующем панкреатите больные жалуются на резкие, постоянные боли в эпигастральной области, иррадиирующие в спину (опоясывающие боли), тошноту, многократную рвоту.
Боли могут локализоваться в правом или левом квадранте живота. Четкой связи болей с локализацией процесса в поджелудочной железе нет. Иногда боли распространяются по всему животу. При алкогольном панкреатите боли возникают через 12-48 ч после опьянения. При билиарном панкретите (холецистопанкреатит) боли возникают после обильной еды. В редких случаях острый панкреатит протекает без болей, но с резко выраженным синдромом системной реакции, проявляющимся гипотензией, гипоксией, тахикардией, дыхательной недостаточностью, нарушением сознания. При таком течении болезни диагностировать острый панкреатит можно с помощью УЗИ, компьютерной томографии, лабораторных тестов.
В ранние сроки от начала заболевания объективные данные очень скудные, особенно при отечной форме: бледность кожных покровов, легкая желтушность склер (при билиарном панкреатите), легкий цианоз. Пульс может быть нормальным или ускоренным, температура тела нормальная. После инфицирования очагов некроза она повышается, как при всяком гнойном процессе.
При очень тяжело протекающем панкреатите развивается синдром системного ответа на воспаление, нарушаются функции жизненно важных органов, возникает дыхательная недостаточность, проявляющаяся увеличением частоты дыхания, респираторным дистресс-синдромом взрослых (интерстициальный отек легких, накопление транссудата в плевральных полостях), сердечно-сосудистая недостаточность (гипотензия, частый нитевидный пульс, цианоз кожных покровов и слизистых оболочек, уменьшение ОЦК, ЦВД, минутного и ударного объема сердца, признаки ишемии миокарда на ЭКГ), печеночная, почечная и гастроинтестинальная недостаточность (динамическая кишечная непроходимость, геморрагический гастрит). У большинства больных наблюдают расстройство психики: возбуждение, спутанное сознание, степень нарушения которого целесообразно определять по баллам шкалы Глазго.
Функциональные нарушения печени обычно проявляются желтушной окраской кожных покровов. При стойкой обтурации общего желчного протока возникает механическая желтуха с повышением уровня билирубина, трансаминаз, увеличением печени. Для острого панкреатита характерно повышение амилазы и липазы в сыворотке крови. Значительно увеличивается концентрация амилазы (диастазы) в моче, в экссудате брюшной и плевральной полостей. При тотальном панкреонекрозе уровень амилазы снижается. Более специфичным исследованием для ранней диагностики панкреатита является определение трипсина в сыворотке крови, ахимотрипсина, эластазы, карбоксипептидазы и особенно фосфолипазы А, играющей ключевую роль в развитии панкреонекроза. Однако сложность их определения сдерживает широкое распространение указанных методов.
Диагностика острого панкреатита основывается на данных анамнеза (появление резких болей в животе после обильной еды, приема алкоголя или обострения хронического калькулезного холецистита), данных физикального, инструментальных и лабораторных исследований.
Ультразвуковое исследование. Значительную помощь в диагностике оказывает УЗИ, позволяющее установить этиологические факторы (холецисто- и холедохолитиаз), выявить отек и увеличение размеров поджелудочной железы, скопление газа и жидкости в раздутых петлях кишечника. К сожалению, возможности УЗИ нередко ограничены в связи с расположением перед поджелудочной железой раздутого газом и жидкостью кишечника, закрывающего железу.
Компьютерная томография является более точным методом диагностики острого панкреатита по сравнению с УЗИ. Для проведения ее нет помех. Достоверность диагностики увеличивается при усилении контрастным материалом. Компьютерная томография с усилением позволяет более четко выявить диффузное или локальное увеличение размеров железы, отек, очаги некроза, скопление жидкости, изменения в парапанкреатической клетчатке, "дорожки некроза" за пределами поджелудочной железы, а также осложнения в виде абсцессов и кист.
Магнитнорезонансная томография - более совершенный метод диагностики. Она дает информацию, аналогичную получаемой при компьютерной томографии.
Рентгенологическое исследование позволяет выявить патологические изменения в брюшной полости у большинства больных: изолированную дилатацию поперечной ободочной киш¬ки, сегментов тощей и двенадцатиперстной кишки, прилежащих к поджелудочной железе, иногда рентгеноконтрастные конкременты в желчных путях, в протоке поджелудочной железы или отложения кальция в ее паренхиме (преимущественно при алкогольном панкреатите). Исследование желудка и кишечника с контрастным веществом в остром периоде заболевания противопоказано.
Эзофагогастродуоденоскопию выполняют при желудочно-кишечном кровотечении из острых эрозий и язв, являющихся осложнениями острого (чаще всего деструктивного) панкреатита.
Лапароскопия показана при неясном диагнозе, при необходимости лапароскопической установки дренажей для лечения острого панкреатита. При невозможности воспользоваться лапароскопией для взятия перитонеального экссудата и проведения диагностического лаважа можно ввести в брюшную полость так называемый шарящий катетер через прокол в брюшной стенке (лапароцентез).
Электрокардиография необходима во всех случаях как для дифференциальной диагностики с острым инфарктом миокарда, так и для оценки состояния сердечной деятельности в процессе развития заболевания.
Лечение. Программа лечения острого панкреатита должна быть построена с учетом этиологии заболевания, степени его тяжести и клинического течения. Больному необходимо наблюдение хирурга и реаниматолога, которые вместе решают сложные вопросы лечения.
Показаниями к оперативному лечению являются: 1) неуверенность в диагнозе; 2) лечение вторичной инфекции (сочетание острого панкреатита с деструктивным холециститом, инфицирование некротической ткани железы, гнойники в забрюшинной клетчатке, распространенный гнойный перитонит, абсцессы в брюшной полости, если невозможно лечение чрескожным дренированием под контролем УЗИ) ; 3) прогрессирующее ухудшение состояния больного, несмотря на адекватное интенсивное лечение (в том числе при безуспешности лапароскопического лаважа брюшной полости), массивные аррозивные кровотечения.
Целью хирургического лечения является удаление инфицированных некротизированных участков ткани до развития нагноения, оптимальное дренирование брюшной полости для лечения перитонита или удаления жидкости, содержащей большое количество ферментов поджелудочной железы.
Читайте также:
