Семинома средостения на рентгенограмме, КТ, МРТ
Добавил пользователь Дмитрий К. Обновлено: 28.01.2026
Лучевая диагностика тератомы средостения на рентгене, КТ, МРТ
а) Терминология:
1. Синонимы:
• Герминативно-клеточная опухоль (ГКО)
2. Определение:
• Первичная герминативно-клеточная опухоль, которая состоит из тканей, происходящих как минимум из двух зародышевых листков
б) Лучевые признаки тератомы средостения:
1. Основные особенности:
• Оптимальный диагностический ориентир
о Объемное образование гетерогенной структуры за счет многокамерных кистозных полостей, локализующееся в преваскулярном отделе средостения:
- Жидкость, жировая ткань, мягкие ткани и кальцификаты о В 10% случаев выявляют уровни жидкости и жира
о Патогномоничным признаком является наличие сформированных зубов и костей, однако выявляется редко
• Локализация:
о Передний/преваскулярный отдел средостения
о Другие отделы средостения (5%)
• Размер:
о Могут иметь большие размеры и множество камер
• Морфологические особенности:
о форма шаровидная, контур четкий
о Могут выявляться многокамерные кистозные полости
2. Рентгенография:
• Объемное образование в переднем средостении:
о Расширение тени средостения
о Может имитировать кардиомегалию
• Контур четкий ровный или дольчатый
• Форма шаровидная или овоидная
• В 20% случаев при рентгенографии выявляются кальцификаты (линейные, кольцевидные, грубые)
• При рентгенографии подтвердить наличие жировой ткани затруднительно
• Понижение воздушности прилежащих отделов легочной ткани: ателектаз или консолидация
• Плевральный выпот
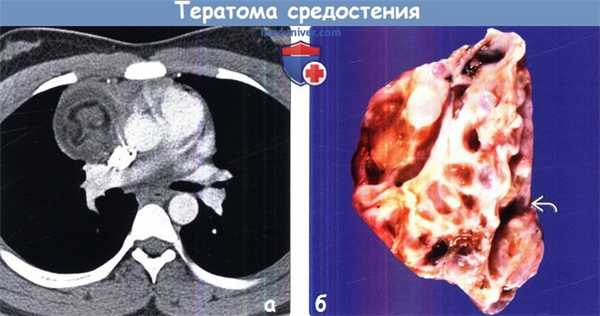
(а) У юноши 16 лет при КТ с контрастным усилением в преваскулярном отделе средостения определяется объемное образование, содержащее мягкотканный, жировой и жидкостной компоненты. Зрелые тератомы обычно характеризуются наличием кистозных полостей и в 75% случаев содержат жировую ткань.
(б) На срезе зрелой тератомы визуализируются множественные кистозные полости и солидные мягкотканные участки. Гетерогенная структура таких опухолей обусловливает характерную лучевую картину при томографии.
3. КТ тератомы средостения:
• Объемное образование с четким контуром односторонней локализации в преваскулярном отделе средостения
• Контур ровный или дольчатый
• Однокамерные или многокамерные кистозные полости
• Гетерогенная структура:
о Кисты с жидкостным содержимым (90%):
- Обычно тонкостенные
о Мягкотканные структуры, в том числе стенки кисти перегородки:
- Могут накапливать контрастное вещество
о Кисты, содержащие жировую ткань (75%):
- Патогномоничным признаком является наличие уровней жидкости и жира (10%)
о При КТ лучше визуализируются кальцификаты (50%):
- Кольцевидные или грубые
- Редко выявляются зубы и кости
• Лимфаденопатия отсутствует
• Ателектаз, консолидация прилежащих отделов легочной ткани
• Плевральный или перикардиальный выпот
• Тератома со злокачественным опухолевым компонентом:
о Доминантные солидные мягкотканные компоненты
о Толстая капсула кисты, накапливающая контрастное вещество
о Нечеткий контур
о Объемное воздействие опухоли, местнодеструирующий рост о Лимфаденопатия и метастазы
о Жировая ткань в структуре опухоли выявляется реже
3. МРТ тератомы средостения:
• Т1ВИ:
о Гиперинтенсивный сигнал от жировой ткани в структуре опухоли
о Сигнал от участков кровоизлияний и жидкости, содержащей белки, может также быть гиперинтенсивным
• Т1ВИ FS:
о Подтверждение наличия жировой ткани в структуре опухоли
• Объемное образование гетерогенной структуры в преваскулярном отделе средостения
• Сигнал от кистозных полостей на Т1ВИ гипоинтенсивный, а на Т2ВИ гиперинтенсивный
4. Ультразвуковое исследование:
• Объемное образование, покрытое капсулой и содержащее компоненты различной эхогенности
5. Рекомендации к проведению лучевых исследований:
• Оптимальный метод лучевой диагностики:
о КТ позволяет выявить многокамерную структуру опухоли и кальцификаты
о Лучше подходит для оценки тканевого состава и подтверждения наличия жировой ткани в структуре опухоли
(а) Женщина молодого возраста со зрелой тератомой. На совмещенных изображениях при КТ с контрастным усилением в правой половине преваскулярного отдела средостения определяется многокамерное кистозное объемное образование, сдавливающее верхнюю полую вену. Несмотря на то что образование характеризуется преимущественно жидкостной плотностью, наличие участка жировой плотности позволяет поставить диагноз зрелой тератомы.
(б) У этой же пациентки при МРТ на Т2ВИ подтверждается многокамерная кистозная структура образования, и выявляется уровень жидкости и жира, не визуализируемый при КТ. (а) Женщина 40 лет со зрелой тератомой. При КТ с контрастным усилением в преваскулярном отделе средостения определяется объемное образование гетерогенной структуры за счет кистозных и мягкотканных элементов, а также кольцевидных кальцификатов. При необходимости выполнения биопсии следует пунктировать мягкотканный компонент. Резекция зрелых тератом приводит к излечению.
(б) Пациент со зрелой тератомой. При КТ с контрастным усилением на реконструкции в коронарной плоскости в преваскулярном отделе средостения визуализируется многокамерное кистозное объемное образование, содержащее небольшое макроскопическое включение жира. КТ является оптимальным методом для оценки протяженности поражения.
в) Дифференциальная диагностика тератомы:
1. Киста тимуса:
• Однокамерная или многокамерная киста сжидкостным содержимым
• Вследствие кровоизлияния или инфицирования содержимое характеризуется более высокой плотностью
2. Кистозная опухоль тимуса:
• Кистозная тимома:
о Кистозное новообразование в преваскулярном отделе средостения, характеризующееся наличием узелка (узелков) в стенках кистозных полостей
• Карцинома или карциноид тимуса:
о Объемное образование в преваскулярном отделе средостения о Лимфаденопатия, местнодеструирующий рост
3. Медиастинальная лимфангиома:
• Многокамерное кистозное объемное образование
• Вовлечение в опухолевый процесс шеи, грудной стенки, подмышечной области
4. Прочие герминативноклеточные опухоли:
• 10% от всех первичных объемных образований средостения
• Семинома, эмбриональная карцинома, опухоль эндодермального синуса (желточного мешка), хориокарцинома, смешанные типы:
о Семинома обычно характеризуется гомогенной структурой
• Сывороточные маркеры опухолей:
о β-хорионический гонадотропин человека, α-фетопротеин
5. Липома:
• Объемное образование гомогенной структуры, покрытое капсулой и содержащее жировую ткань
• Жировая ткань, мягкотканные пучки и сосуды
6. Медиастинальный липоматоз:
• Жировая инфильтрация средостения, капсула отсутствует
• Наблюдается при ожирении и применении стероидных препаратов
7. Жировое тело средостения:
• Наблюдается при ожирении, применении стероидных препаратов, синдроме Кушинга
• Жировая ткань в кардиодиафрагмальном углу, мягкие ткани и кальцификаты отсутствуют
8. Грыжа Морганьи:
• Грыжевое выпячивание содержимого брюшной полости через отверстие в передней части диафрагмы
• Может содержать сальник, печень, толстую кишку
9. Тимолипома:
• Редкая доброкачественная первичная опухоль тимуса
• Обычно крупная, в среднем 20 см
• Мягкая пластичная опухоль, признаки агрессивного характера роста отсутствуют
• Анатомически связана с тимусом
10. Липосаркома:
• Чаще всего выявляется в висцеральном/паравертебральном отделах средостения
• Признаки агрессивного характера роста: местная инвазия, лимфаденопатия, метастазирование
• Может характеризоваться высокими темпами роста
11. Метастазы:
• Злокачественная тератома может метастазировать в средостение
• Наличие злокачественной тератомы в средостении обычно позволяет исключить первичную опухоль половых органов
г) Патоморфология тератомы средостения:
1. Основные особенности:
• Этиология:
о Предполагается развитие опухоли из примитивных герминативных клеток, оставшихся в средостении в процессе миграции из эндодермы желточного мешка в урогенитальный гребень
о Средостение является наиболее частой локализацией герминативно-клеточных опухолей вне половых органов
• Сопутствующие патологические изменения:
о Редко выявляется сочетание медиастинальных герминативно-клеточных опухолей с синдромом Клайнфельтера
• Опухоль состоит из тканей, происходящих как минимум из двух зародышевых листков:
о Эктодерма:
- Обычно доминирует: волосы, кожные покровы, зубы
о Мезодерма:
- Хрящи, кости, мышцы о Эндодерма:
- Эпителий бронхов или желудочно-кишечного тракта, слизистые железы
- Ткань поджелудочной железы
2. Стадирование, определение степени дифференцировки и классификация опухолей:
• Патоморфологическая классификация:
о Зрелая тератома:
- Наиболее частая; 70% от всех герминативно-клеточных опухолей средостения
- Высокодифференцированные ткани
о Незрелая тератома:
- Содержит незрелые элементы (нейроэктодерма)
- Обычно доброкачественный рост у детей, более агрессивный у взрослых
о Тератома со злокачественным опухолевым компонентом:
- Семинома
- Опухоль желточного мешка
- Эмбриональная карцинома
- Чаще встречается у мужчин
о Тератома со злокачественным мезенхимальным компонентом:
- Ангиосаркома
- Рабдомиосаркома
- Остеосаркома
- Хондросаркома
о Злокачественная незрелая тератома:
- Гистологически доброкачественная тератома, которая впоследствии метастазирует
3. Макроскопические патоморфологические и хирургические особенности:
• В большинстве случаев выявляются макроскопические кисты
• Ткань богата липидами
• Мягкотканные компоненты; волосы, кости, зубы
д) Клинические аспекты тератомы средостения:
2. Демографические данные:
• Возраст:
о Чаще всего встречается у лиц молодого возраста (в том числе детей)
• Пол:
о М = Ж
3. Естественное течение заболевания и прогноз:
• Зрелые тератомы являются доброкачественными опухолями и характеризуются медленным ростом:
о Показатель пятилетней выживаемости составляет почти 100%
• Прогноз при злокачественной тератоме весьма неблагоприятный
4. Лечение:
• Варианты, риски, осложнения:
о Почти в 30% случаев возникает разрыв опухоли в прилежащий отдел плевральной или перикардиальной полости
- Также может выявляться разрыв опухоли в легкие/бронхи
• Зрелая тератома:
о Резекция приводит к излечению
• Синдром роста медиастинальной тератомы:
о Медленный продолженный рост компонентов доброкачественной зрелой тератомы после химиотерапии
е) Диагносотические пункты тератомы средостения:
1. Следует учитывать:
• При наличии в преваскулярном отделе средостения кистозного объемного образования, не содержащего жировую ткань или кальцификаты, следует заподозрить тератому
• При наличии доминантного солидного компонента, местноде-струирующего роста или лимфаденопатии следует заподозрить злокачественную ГКО
• Наличие в средостении тератомы со злокачественным компонентом позволяет исключить первичную опухоль половых органов, как источник метастазов
2. Ключевые моменты при интерпретации изображений:
• Патогномоничным признаком зрелой тератомы считается наличие в преваскулярном отделе средостения объемного образования, содержащего однокамерную или многокамерную кистозную полость и жировую ткань
• Также редким патогномоничным признаком зрелой тератомы является наличие уровней жидкости и жира, а также зубов в структуре опухоли
ж) Список литературы:
1. Escalon JG et al: Ruptured anterior mediastinal teratoma with radiologic, pathologic, and bronchoscopic correlation. Clin Imaging. ePub, 2015
2. Patel IJ et al: AIRP best cases in radiologic-pathologic correlation: mediastinal mature cystic teratoma. Radiographics. 33(3):797—801, 2013
3. Takahashi К et al: Computed tomography and magnetic resonance imaging of mediastinal tumors. J Magn Reson Imaging. 32(6):1325-39, 2010
Семинома средостения на рентгенограмме, КТ, МРТ
а) Терминология:
• Первичная злокачественная герминативно-клеточная опухоль средостения (ЗГКО)
б) Лучевые признаки семиномы:
• Рентгенография:
о Крупное объемное образование с дольчатым контуром в переднем средостении
• КТ:
о Крупное мягкотканное объемное образование с дольчатым контуром в преваскулярном отделе средостения, умеренно накапливающее контрастное вещество
о Редко выявляются кистозные полости или кальцификаты
о Объемное воздействие на прилежащие структуры средостения
о Лимфаденопатия средостения
• МРТ:
о Объемное образование гомогенной структуры в преваскулярном отделе средостения
о На Т2ВИ сигнал гилоинтенсивный, на Т1ВИ после контрастного усиления наблюдается контрастирование перегородок
• ФДГ-ПЭТ/КТ:
о Объемное образование в преваскулярном отделе средостения, интенсивно накапливающее ФДГ
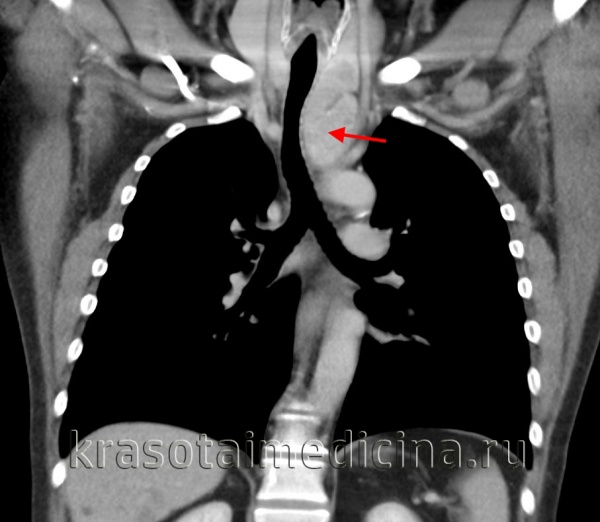
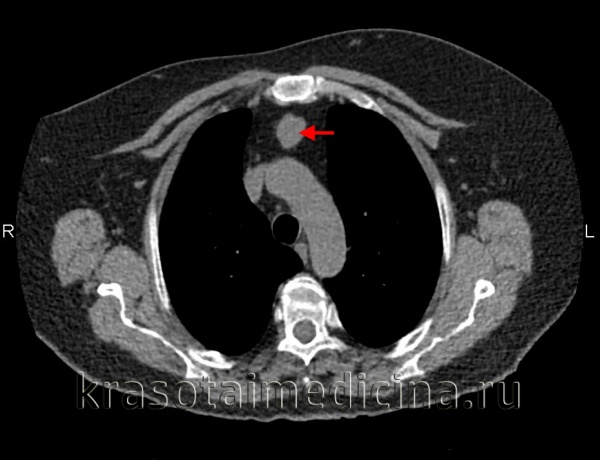
(а) Мужчина средних лет с жалобами на боли в груди. При рентгенографии органов грудной клетки в ПП проекции в левой половине переднего средостения определяется объемное образование с дольчатым контуром. На фоне образования визуализируется дуга аорты.
(б) У этого же пациента при КТ с контрастным усилением в преваскулярном отделе средостения выявляется объемное образование относительно гомогенной структуры с дольчатым контуром, локализующееся по обе стороны от срединной линии. Данное образование умеренно накапливает контрастное вещество. Медиастинальная семинома может имитировать конгломераты лимфатических узлов средостения при ходжкинской или неходжкинской лимфоме. (а) У мужчины 30 лет на совмещенных изображениях при нативной КТ (вверху) и ФДГ-ПЭТ/КТ (внизу) в правой половине преваскулярного отдела средостения определяется объемное образование, интенсивно поглощающее ФДГ. При биопсии под контролем КТ была подтверждена медиастинальная семинома.
(б) Мужчина 42 лет через четыре года после проведения химиотерапии по поводу медиастинальной семиномы. При КТ с контрастным усилением визуализируется отсутствие роста и контрастирования мягких тканей. При ПЭТ/КТ признаки метаболической активности также не были выявлены. После химиотерапии или лучевой терапии по поводу семиномы часто наблюдается резидуальная мягкотканная структура.
в) Дифференциальная диагностика:
• Тимома
• Лимфома
• Тератома
г) Патоморфология семиномы:
• Слои мономорфных круглых или многоугольных клеток
д) Клинические аспекты семиномы:
• Признаки:
о Боли в груди, одышка, кашель
о Лихорадка, слабость, потеря веса
• В 90% случаев семиномы выявляют у мужчин возраста 20-40 лет
• Прогноз: показатель пятилетней выживаемости с отсутствием метастазов составляет 90%
е) Диагностические пункты:
• При наличии у мужчины с соответствующими симптомами в преваскулярном отделе средостения объемного образования гомогенной структуры следует заподозрить семиному
Лучевая диагностика семиномы средостения на рентгене, КТ, МРТ, ПЭТ
а) Терминология:
1. Синонимы:
• Герминома
• Дисгерминома
2. Определение:
• Первичная злокачественная герминативно-клеточная опухоль средостения (ЗГКО)
б) Лучевые признаки семиномы средостения:
1. Основные особенности:
• Оптимальный диагностический ориентир:
о Крупное объемное образование в преваскулярном отделе средостения у мужчин молодого возраста
• Локализация:
о Передний/преваскулярный отдел средостения
• Размер:
о Обычно крупный (> 5 см)
• Морфологические особенности:
о Гомогенная структура, дольчатый контур
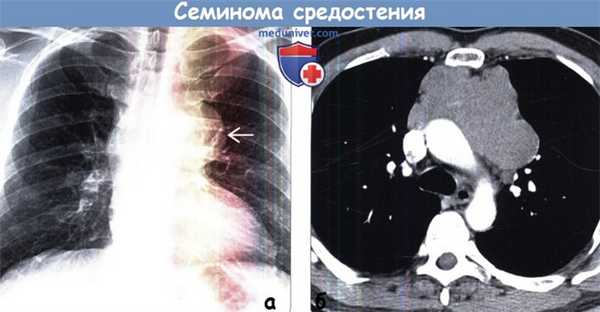
(а) Мужчина средних лет с жалобами на боли в груди. При рентгенографии органов грудной клетки в ПП проекции в левой половине переднего средостения определяется объемное образование с дольчатым контуром. На фоне образования визуализируется дуга аорты.
(б) У этого же пациента при КТ с контрастным усилением в преваскулярном отделе средостения выявляется объемное образование относительно гомогенной структуры с дольчатым контуром, локализующееся по обе стороны от срединной линии. Данное образование умеренно накапливает контрастное вещество. Медиастинальная семинома может имитировать конгломераты лимфатических узлов средостения при ходжкинской или неходжкинской лимфоме.
2. Рентгенография семиномы средостения:
• Крупное объемное образование с дольчатым контуром в переднем средостении
3. КТ семиномы средостения:
• КТ с контрастным усилением:
о Крупное мягкотканное объемное образование с дольчатым контуром в преваскулярном отделе средостения, умеренно накапливающее контрастное вещество; редко выявляются кистозные полости или кальцификаты
о Объемное воздействие на прилежащие структуры средостения о Лимфаденопатия средостения
3. МРТ семиномы средостения:
• Объемное образование гомогенной структуры; на Т2ВИ сигнал ги-поинтенсивный, на Т1ВИ после контрастного усиления наблюдается контрастирование перегородок
4. Методы медицинской радиологии. ПЭТ/КТ семиномы средостения:
о Объемное образование в преваскулярном отделе средостения, интенсивно накапливающее ФДГ
о Выявление резидуальных тканей после проведенного лечения
5. Рекомендации к проведению лучевых исследований:
• Оптимальный метод лучевой диагностики:
о КТ с контрастным усилением является методом выбора
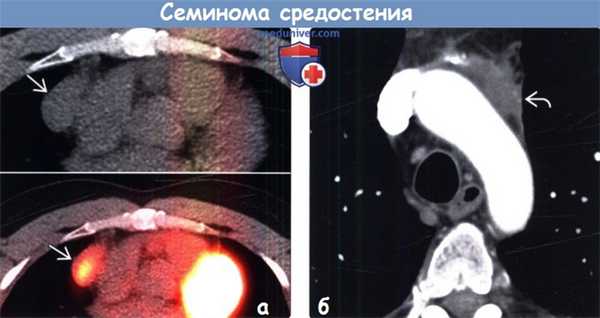
(а) У мужчины 30 лет на совмещенных изображениях при нативной КТ (вверху) и ФДГ-ПЭТ/КТ (внизу) в правой половине преваскулярного отдела средостения определяется объемное образование, интенсивно поглощающее ФДГ. При биопсии под контролем КТ была подтверждена медиастинальная семинома.
(б) Мужчина 42 лет через четыре года после проведения химиотерапии по поводу медиастинальной семиномы. При КТ с контрастным усилением визуализируется отсутствие роста и контрастирования мягких тканей. При ПЭТ/КТ признаки метаболической активности также не были выявлены. После химиотерапии или лучевой терапии по поводу семиномы часто наблюдается резидуальная мягкотканная структура.
в) Дифференциальная диагностика:
1. Тимома:
• Объемное образование в преваскулярном отделе средостения; часто выявляются кистозные полости и зоны некроза
• Возраст пациентов обычно >40 лет
2. Лимфома:
• Вовлечение в опухолевый процесс множества групп лимфатических узлов и отделов средостения
• До лечения кальцификаты выявляются редко
3. Тератома:
• Многокамерное кистозное объемное образование, содержащее жировую ткань, кальцификаты или мягкие ткани
4. Зоб:
• Происходит из щитовидной железы
• Часто выявляются смещение трахеи и грубые кальцификаты
в) Патоморфология семиномы средостения:
1. Основные особенности:
• Сопутствующие патологические изменения:
о В 30% случаев в сыворотке наблюдается повышенный уровень β β-хорионического гонадотропина человека
2. Макроскопические патоморфологические и хирургические особенности:
• Крупное объемное образование с четким контуром, не покрытое капсулой
• Часто выявляются кровоизлияния, зоны некроза, кистозные изменения
3. Микроскопические особенности:
• Мономорфные круглые или многоугольные клетки
г) Клинические аспекты:
1. Проявления:
• Наиболее частые признаки:
о Боли в груди, одышка, кашель
о Лихорадка, слабость, потеря веса
о Отсутствие симптомов (25%)
о Синдром верхней полой вены (10%)
2. Демографические данные:
• Возраст:
о В 90% случаев семиномы выявляют у мужчин возраста 20-40 лет
• Эпидемиология:
о Наиболее частая первичная ЗГКО средостения, состоящая из одного типа клеток (25-50% от всех ЗГКО)
о 2-4% от всех объемных образований средостения
3. Естественное течение заболевания и прогноз:
• В большинстве случаев на момент выявления имеются метастазы:
о Регионарные лимфатические узлы, легкие, кости, печень
• Показатель пятилетней выживаемости с отсутствием метастазов составляет 90%:
о При метастазах внелегочной локализации прогноз плохой
• После лечения при КТ часто выявляется резидуальное объемное образование:
о Обычно некротизированная ткань или десмопластическая реакция
о Динамический контроль посредством ПЭТ/КТ может проводиться для обнаружения рецидивирования опухоли
4. Лечение:
• Цисплатин, этопозид и блеомицин (3-4 цикла)
• Дистанционное облучение (35-50 Гр)
д) Диагностические пункты. Следует заподозрить:
• Семиному при наличии у мужчины с соответствующими симптомами в преваскулярном отделе средостения объемного образования гомогенной структуры
е) Список литературы:
1. Weissferdt A et al: Primary mediastinal «thymic» seminomas. Adv Anat Pathol. 19(2):75-80, 2012
2. Rodney AJ et al: Survival outcomes for men with mediastinal germ-cell tumors: The University of Texas M. D. Anderson Cancer Center experience. Urol Oncol. Epub ahead of print, 2010
3. Rosado-de-Christenson ML et al: From the archives of the ARP. Mediastinal germ cell tumors: radiologic and pathologic correlation Radiographics. 12(5)4013-30, 1992
Опухоли средостения
Опухоли средостения, или по-другому медиастинальные опухоли — это новообразования, которые берут свое начало из органов средостения. Средостение – это область, ограниченная легкими по бокам, грудиной спереди и позвоночником сзади. К органам средостения относятся сердце, аорта, пищевод, тимус, трахея, лимфатические узлы, сосуды и нервы.
Кто находится в «зоне риска»?
Медиастинальные опухоли встречаются достаточно редко. Они могут развиваться в любом возрасте и из любых органов и тканей, которые находятся в средостении, однако в большинстве случаев их диагностируют у пациентов от 30 до 50 лет. В детском возрасте чаще встречаются опухоли заднего средостения. Они обычно происходят из нервной ткани и, в большинстве случаев, не злокачественные. У взрослого населения преобладают опухоли переднего средостения – обычно там располагаются лимфомы и тимомы.
Классификация образований средостения
Средостение анатомически делится на 3 зоны. Соответственно этим зонам классифицируются и опухоли средостения.
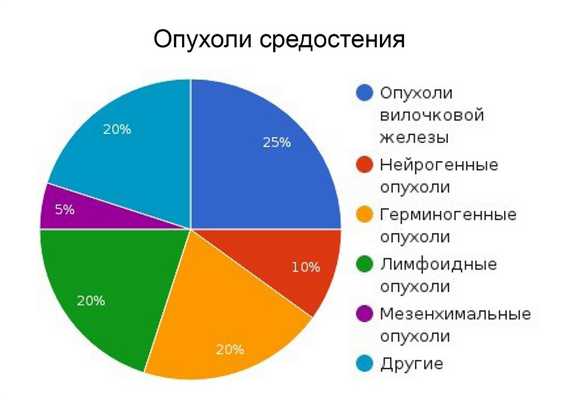
- Опухоли переднего средостения: лимфома (Ходжкинская и неходжкинская), тимома. герминогенные опухоли, загрудинный зоб.
- Опухоли центрального средостения: бронхогенная киста, лимфаденопатия, киста перикарда, опухоли трахеи, опухоли пищевода, аномалии пищевода (ахалазия, грыжа, дивертикул).
- Заднее средостение: нейрогенные опухоли, лимфаденопатия, нейроэнтерические кисты.
Клиническая картина
Чаще всего опухоли средостения являются случайной находкой при рентгенологических исследованиях, так как до 40% опухолей клинически не проявляются. Клинические проявления опухоли средостения будут зависеть от следующих факторов:
- локализация и размеры опухоли;
- злокачественный или доброкачественный характер образования;
- темп роста.
В зависимости от вышеописанных факторов клиническая картина может быть различной. Самые частые симптомы можно разделить на две группы:
- Местные: кашель, кровохарканье, охриплость, одышка, затрудненное дыхание, боли в грудной клетке, гиперемия лица и верхней половины туловища, расширение вен лица, шеи, нарушения ритма.
- Общие: Лихорадка, озноб, ночная потливость, потеря веса.

Диагностика
Рентгенологический метод является основным для визуализации новообразования средостения. Компьютерная томография позволяет оценить локализацию опухоли и спланировать дальнейшее обследование.
Без гистологической верификации поставить окончательный диагноз невозможно. При вовлечении в процесс пищевода или трахеи выполняют эндоскопическое исследование для взятия биопсии и визуализации изменений.
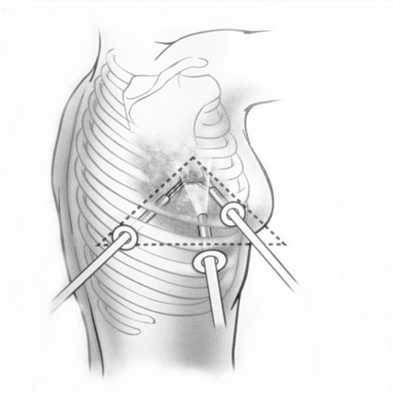
При невозможности получить образец ткани для исследования эндоскопически применяются инвазивные методы: трансторакальная биопсия, медиастиноскопия, видеоторакосокпия. Последние два метода — это серьезные операции, которые проводятся в специализированных медицинских учреждениях.
Лечение
В связи с разнообразием возможных причин медиастинальные опухоли лечатся в зависимости от типа опухоли:
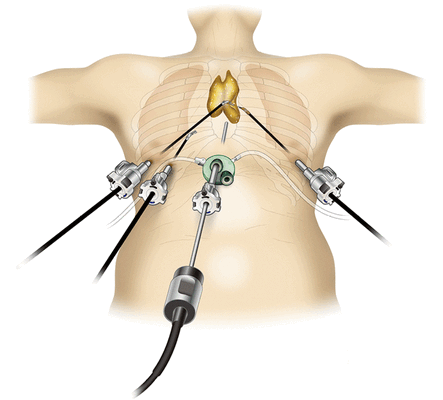
- Тимомы нуждаются в хирургическом лечении. При высокой степени злокачественности за хирургическим вмешательством следует лучевая терапия. Для удаления опухоли используются различные доступы: как минимально инвазивные и роботические операции, так и открытые «большие» операции (торакотомии и стернотомии).
- Лимфомы лечатся химиотерапией и лучевой терапией. Хирургия в данном случае применяется как диагностический метод, а не лечебный.
- Нейрогенные опухоли удаляются хирургическим методом.
- Некоторые опухоли, если они не проявляются клинически и являются доброкачественными, можно оставить под наблюдение.
Профилактика и прогнозы
К сожалению, достоверных методов профилактики для опухолей средостения не выявлено. Но результаты можно существенно улучшить, если выявить заболевание на ранней стадии. Если симптомы, описанные ранее не проходят в течение двух недель, возможно стоит обратиться за квалифицированной медицинской помощью. Прогнозы в данном случае трудно давать, они зависят, типа опухоли и ее злокачественности от проводимого лечения.
Список литературы:
Опухоли средостения – группа разнородных в морфологическом плане новообразований, расположенных в медиастинальном пространстве грудной полости. Клиническая картина складывается из симптомов компрессии или прорастания опухоли средостения в соседние органы (болей, синдрома верхней полой вены, кашля, одышки, дисфагии) и общих проявлений (слабости, повышение температуры, потливости, похудания). Диагностика опухолей средостения включает рентгенологическое, томографическое, эндоскопическое обследование, трансторакальную пункционную или аспирационную биопсию. Лечение опухолей средостения – оперативное; при злокачественных новообразованиях дополняется лучевой и химиотерапией.
МКБ-10
Общие сведения
Опухоли и кисты средостения составляют 3-7% в структуре всех опухолевых процессов. Из них в 60-80% случаев выявляются доброкачественные опухоли средостения, а в 20-40% - злокачественные (рак средостения). Опухоли средостения возникают с одинаковой частотой у мужчин и у женщин, преимущественно в возрасте 20-40 лет, т. е. у наиболее социально-активной части населения.
Опухоли медиастинальной локализации характеризуются морфологическим разнообразием, вероятностью первичной злокачественности или малигнизации, потенциальной угрозой инвазии или компрессии жизненно важных органов средостения (дыхательных путей, магистральных сосудов и нервных стволов, пищевода), техническими сложностями хирургического удаления. Все это делает опухоли средостения одной из актуальных и наиболее сложных проблем современной торакальной хирургии и пульмонологии.
Анатомия средостения
Анатомическое пространство средостения спереди ограничено грудиной, позадигрудинной фасцией и реберными хрящами; сзади - поверхностью грудного отдела позвоночника, предпозвоночной фасцией и шейками ребер; по бокам - листками медиастинальной плевры, снизу – диафрагмой, а сверху - условной плоскостью, проходящей по верхнему краю рукоятки грудины.
В границах средостения располагаются вилочковая железа, верхние отделы верхней полой вены, дуга аорты и ее ветви, плечеголовной ствол, сонные и подключичные артерии, грудной лимфатический проток, симпатические нервы и их сплетения, ветви блуждающего нерва, фасциальные и клетчаточные образования, лимфатические узлы, пищевод, перикард, бифуркация трахеи, легочные артерии и вены и др. В средостении выделяют 3 этажа (верхний, средний, нижний) и 3 отдела (передний, средний, задний). Этажам и отделам средостения соответствует локализация новообразований, исходящих из расположенных там структур.
Классификация
Все опухоли средостения делятся на первичные (изначально возникающие в медиастинальном пространстве) и вторичные (метастазы новообразований, расположенных вне средостения).
Первичные опухоли средостения образуются из разных тканей. В соответствии с генезом среди опухолей средостения выделяют:
- неврогенные новообразования (невриномы, неврофибромы, ганглионевромы, злокачественные невриномы, параганглиомы и др.)
- мезенхимальные новообразования (липомы, фибромы, лейомиомы, гемангиомы, лимфангиомы, липосаркомы, фибросаркомы, лейомиосаркомы, ангиосаркомы)
- лимфоидные новообразования (лимфогранулематоз, ретикулосаркомы, лимфосаркомы)
- дисэмбриогенетические новообразования (тератомы, внутригрудной зоб, семиномы, хорионэпителиомы)
- опухоли вилочковой железы (доброкачественные и злокачественные тимомы).
Также в средостении встречаются так называемые псевдоопухоли (увеличенные конгломераты лимфоузлов при туберкулезе и саркоидозе Бека, аневризмы крупных сосудов и др.) и истинные кисты (целомические кисты перикарда, энтерогенные и бронхогенные кисты, эхинококковые кисты).
В верхнем средостении чаще всего обнаруживаются тимомы, лимфомы и загрудинный зоб; в переднем средостении - мезенхимальные опухоли, тимомы, лимфомы, тератомы; в среднем средостении - бронхогенные и перикардиальные кисты, лимфомы; в заднем средостении - энтерогенные кисты и неврогенные опухоли.

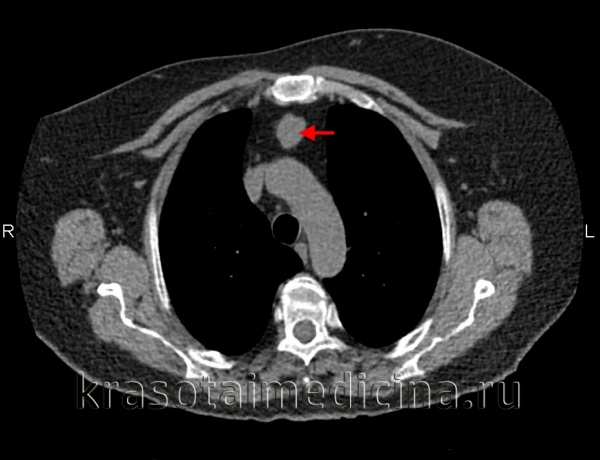
КТ ОГК. Массивное объемное образование верхнего средостения с объемным воздействием на трахею, исходящее из щитовидной железы.
Симптомы опухолей средостения
В клиническом течении опухолей средостения выделяют бессимптомный период и период выраженной симптоматики. Длительность бессимптомного течения определяется локализацией и размерами опухолей средостения, их характером (злокачественным, доброкачественным), скоростью роста, взаимоотношениями с другими органами. Бессимптомные опухоли средостения обычно становятся находкой при проведении профилактической флюорографии.
Общая симптоматика при опухолях средостения включает слабость, лихорадку, аритмии, бради- и тахикардию, похудание, артралгии, плеврит. Данные проявления в большей степени свойственны злокачественным опухолям средостения.
Болевой синдром
Наиболее ранними проявлениями как доброкачественных, так и злокачественных опухолей средостения, являются боли в грудной клетки, обусловленные сдавлением или прорастанием новообразования в нервные сплетения или нервные стволы. Боли обычно носят умеренно интенсивный характер, могут иррадиировать в шею, надплечье, межлопаточную область.
Опухоли средостения с левосторонней локализацией могут симулировать боли, напоминающие стенокардию. При сдавлении или инвазии опухолью средостения пограничного симпатического ствола нередко развивается симптом Горнера, включающий миоз, птоз верхнего века, энофтальм, ангидроз и гиперемию пораженной стороны лица. При болях в костях следует думать о наличии метастазов.
Компрессионный синдром
Компрессия венозных стволов, прежде всего, проявляется так называемым синдромом верхней полой вены (СВПВ), при котором нарушается отток венозной крови от головы и верхней половины туловища. Синдром ВПВ характеризуется тяжестью и шумом в голове, головной болью, болями в груди, одышкой, синюшностью и отечностью лица и грудной клетки, набуханием вен шеи, повышением центрального венозного давления. В случае сдавления трахеи и бронхов возникают кашель, одышка, стридорозное дыхание; возвратного гортанного нерва - дисфония; пищевода – дисфагия.
Специфические проявления
При некоторых опухолях средостения развиваются специфические симптомы. Так, при злокачественных лимфомах отмечаются ночная потливость и кожный зуд. Фибросаркомы средостения могут сопровождаться спонтанным снижением уровня глюкозы в крови (гипогликемией). Ганглионевромы и нейробластомы средостения могут продуцировать норадреналин и адреналин, что приводит к приступам артериальной гипертензии. Иногда они секретируют вазоинтестинальный полипептид, вызывающий диарею. При внутригрудном тиреотоксическом зобе развиваются симптомы тиреотоксикоза. У 50 % пациентов с тимомой выявляется миастения.
Многообразие клинических проявлений не всегда позволяет пульмонологам и торакальным хирургам диагностировать опухоли средостения по данным анамнеза и объективного исследования. Поэтому ведущую роль в выявлении опухолей средостения играют инструментальные методы.
- Рентгеновская диагностика. Комплексное рентгенологическое обследование в большинстве случаев позволяет четко определить локализацию, форму и размеры опухоли средостения и распространенность процесса. Обязательными исследованиями при подозрении на опухоль средостения являются рентгеноскопия грудной клетки, полипозиционная рентгенография, рентгенография пищевода. Данные рентгенологического исследования уточняются с помощью КТ грудной клетки, МРТ или МСКТ легких.

- Эндоскопическая диагностика. При опухолях средостения используются бронхоскопия, медиастиноскопия, видеоторакоскопия. При проведении бронхоскопии исключается бронхогенная локализация опухолей и прорастание опухолью средостения трахеи и крупных бронхов.
- Пункционная биопсия. Также в процессе исследований возможно выполнение транстрахеальной или трансбронхиальной биопсии опухоли средостения. В ряде случаев взятие образцов патологической ткани осуществляется посредством трансторакальной аспирационной или пункционной биопсии, проводимой под ультразвуковым или рентгенологическим контролем. При подозрении на лимфоидные опухоли средостения выполняется костномозговая пункция с исследованием миелограммы.
- Хирургическая биопсия. Предпочтительными способами получения материала для морфологического исследования являются медиастиноскопия и диагностическая торакоскопия, позволяющие осуществить биопсию под контролем зрения. В некоторых случаях возникает необходимость в проведении парастернальной торакотомии (медиастинотомии) для ревизии и биопсии средостения. При наличии увеличенных лимфоузлов в надключичной области проводят прескаленную биопсию.
Лечение опухолей средостения
В целях профилактики малигнизации и развития компрессионного синдрома все опухоли средостения должны быть удалены как можно в более ранние сроки. Для радикального удаления опухолей средостения используются торакоскопический или открытый способы. При загрудинном и двустороннем расположении опухоли в качестве оперативного доступа преимущественно используется продольная стернотомия. При односторонней локализации опухоли средостения применяется передне-боковая или боковая торакотомия.
Пациентам с тяжелым общесоматическим фоном может быть осуществлена трансторакальная ультразвуковая аспирация новообразования средостения. При злокачественном процессе в средостении производится радикальное расширенное удаление опухоли либо паллиативное удаление опухоли в целях декомпрессии органов средостения.
Вопрос о применении лучевой и химиотерапии при злокачественных опухолях средостения решается, исходя из характера, распространенности и морфологических особенностей опухолевого процесса. Лучевое и химиотерапевтическое лечение применяется как самостоятельно, так и в комбинации с оперативным лечением.
1. Новообразования средостения: принципы дифференциальной диагностики и хирургического лечения: Автореферат диссертации/ Пищик В.Г. – 2008.
Читайте также:
