Симптомы передозровки магния (гипермагниемии) и ее лечение
Добавил пользователь Владимир З. Обновлено: 28.01.2026
Передозировка магния и его побочные эффекты
а) Клиническая картина гипермагниемии:
- Избыток магния. Гипермагниемия бывает обусловлена избыточным пероральным приемом, нарушенной экскрецией или парентеральным введением магния.
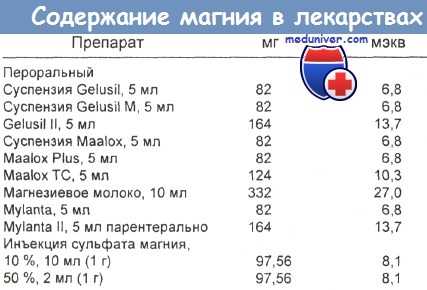
- Избыточный пероральный прием магния. Пероральная передозировка магния при здоровых почках и кишечнике встречается не часто. Она наблюдалась у новорожденных, получавших препарат Mylanta (56 мг элементарного Mg в 4 мл) или производимое фирмой Philips "магнезиевое молоко" (Milk of Magnesia) (8 чайных ложек в день, т. е. 381,6 мг/кг в сутки). Симптомы гипермагниемии иногда развиваются у пациентов, часто принимающих магнийсодержащие слабительные по поводу передозировки лекарств.
Избыток перорально вводимого магния может индуцировать диарею с повышенным уровнем этого элемента в кале. В случаях мегаколона и непроходимости кишечника ректальное введение магниевых препаратов приводило к летальной гипермагниемии.
- Нарушение выведения. Гипермагниемия наблюдалась у пациентов с хронической почечной недостаточностью, получавших магний-содержащие антациды, клизмы или вливания. Избыток магния в диализате также способен привести к симптоматической гипермагниемии. При острой почечной недостаточности сывороточные уровни магния составляли 2,6—3,8 мэкв/л (1,3—1,9 ммоль/л). Способствуют гипермагниемии азотемия, ацидоз, острый некроз скелетных мышц и продолжающийся пероральный прием магния.
- Парентеральное введение. Симптомы избытка магния могут возникнуть при парентеральной магниевой терапии. Введение 250 мл жидкости, содержащей 20 г сульфата магния, одному взрослому пациенту за 15 мин привело у него к остановке дыхания, гипотензии, брадикардии, расширению комплекса QRS и интервала Q—T. Ошибки медицинского персонала при внутривенном вливании (например, флакон с 50 мл 50 % сульфата магния вместо 2 мл этого раствора) могут быстро индуцировать типичные для гипермагниемии симптомы.

б) Клинические проявления гипермагниемии:
- Биохимические показатели. Симптоматическая гипермагниемия обычно наблюдается, когда плазменная концентрация магния превышает 4 мэкв/л (2 ммоль/л). Его парентеральное введение снижает плазменный уровень кальция у нормальных и у гипопаратиреоидных пациентов. Анионный дефицит может не меняться, а осмоляльный увеличиваться.
- Нервно-мышечные структуры. Избыток магния замедляет проведение импульсов через нервно-мышечные синапсы. При его уровне в крови 4 мэкв/л (2 ммоль/л) наблюдается ослабление или исчезновение глубоких сухожильных рефлексов. При 4— 7 мэкв/л (2—3,5 ммоль/л) отмечается сонливость, а при 10 мэкв/л (5 ммоль/л) и выше — вялый паралич произвольной мускулатуры. Это может привести к нарушению дыхательной функции и апноэ, чему противодействует кальций. При отсутствии глубоких сухожильных рефлексов необходим внимательный мониторинг дыхания.
- Сердечно-сосудистая система. При плазменных уровнях магния 4—5 мэкв/л (2— 2,5 ммоль/л) возможны брадикардия и гипотензия, обусловленные его непосредственным сосудорасширяющим и блокирующим ганглии влиянием на уровне периферических артерий и артериол. При плазменных концентрациях 5—10 мэкв/л (2,5—5 ммоль/л) наблюдается расширение интервалов Р—R, QRSw Q—T на ЭКГ. Полная сердечная блокада и остановка сердца из-за асистолии возможны при уровне 15 мэкв/л (7,5 ммоль/л) и выше.
При передозировке магния уже на ранних стадиях иногда наблюдаются остановка кровообращения и дыхания с комой, нереактивные зрачки, вялые конечности, утрата глубоких сухожильных рефлексов и отсутствие реакции на болевые стимулы.
У нормальных индивидов 4 г сульфата магния, растворенного в 20 мл 5 % раствора глюкозы, при внутривенном введении, по-видимому, увеличивают сердечный выброс и частоту сердечных сокращений, снижая систолическое артериальное давление и системное сосудистое сопротивление. Это сопровождается расширением венечных артериол. Парентеральное введение сульфата магния, вероятно, замедляет проведение в синусном и предсердно-желудочковом узлах; оно также увеличивает рефрактерный период предсердно-желудочкового узла у нормальных индивидов и может быть полезно при лечении пароксизмальной предсердной фибрилляции, быстро давая желательный ответ.
Для купирования пируэтной тахикардии однократно или многократно внутривенно вводили сульфат магния (2 г за 1—2 мин) с последующим непрерывным вливанием при скорости 3—20 мг Mg/мин. При преэклампсии это средство применялось как противосудорожное: внутривенно 4,0 г (насыщающая доза), а затем 1,0—2,0 г/ч.
в) Лечение гипермагниемии:
1. Прекращение введения магния.
2. Если магний находится в кишечнике, удаление его с помощью клизмы.
3. Активированный уголь соли магния не адсорбирует.
4. Мониторинг сывороточных электролитов, кальция, фосфора, почечной функции, потребления жидкостей, диуреза и электрокардиограммы.
5. Готовность к катетеризации вены, кислородотерапии и кардиомониторингу.
6. Если пациент симптоматический (гипотония, угнетение центральной нервной системы), присутствуют изменения ЭКГ, а сывороточный уровень магния выше 2,9 мг/100 мл (2,3 мэкв/л, или 1,1 ммоль/л), надо начинать лечение.
7. Внутривенно 10 % глюконат кальция: 10—20 мл взрослым, 100 мг/кг детям до максимума 1 г (медленно, за 5—10 мин, при электрокардиографическом мониторинге). Это может купировать гипотензию и паралич. При тяжелой гипермагниемии кальций показан, даже если общий сывороточный уровень в норме.
8. Если почечная функция в норме, в качестве альтернативы можно внутривенно ввести фуросемид (40 мг взрослым, 1 мг/кг детям), замещая объем мочи 0,89— 0,90 % физиологическим раствором. Полезен был также диурез, форсированный маннитолом (быстрое внутривенное вливание 25 г).
9. Возможно, эффективен диализ, а одному новорожденному с тяжелой магниевой интоксикацией проведено обменное переливание крови.
10. Аминогликозиды противопоказаны, поскольку они способны потенцировать вызываемую магнием нервно-мышечную блокаду.
11. Бывает полезна кардиостимуляция.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Гипомагниемия
Гипомагниемия – это патологическое состояние, которое характеризуется снижением концентрации в крови магния ниже 0,6 ммоль/л. Данное отклонение может возникнуть в результате недостаточного поступления магния в организм, при нарушениях его всасывания в пищеварительном тракте или чрезмерных потерях через почки. Основные клинические проявления включают повышение нервно-мышечной возбудимости, нарушение работы сердечно-сосудистой системы и изменения в метаболизме кальция. Уровень магния исследуется при проведении биохимического анализа крови. Лечение осуществляется назначением пероральных либо парентеральных форм препаратов магния.
Магний – один из 4 основных макроэлементов организма человека. Он является преимущественно внутриклеточным катионом. Mg необходим для функционирования около 300 различных ферментов, участвующих в гликолизе, трансмембранном переносе ионов, синтезе белков, АТФ и пр. Также благодаря этому электролиту поддерживается способность нервных и мышечных клеток к возбудимости и проводимости. Гипомагниемия встречается приблизительно у 12% госпитализированных больных, 60-65% из них составляют пациенты интенсивной терапии. Гипомагниемия часто ассоциирована с гипокалиемией и гипокальциемией.
Причины гипомагниемии
Существует множество причин гипомагниемии. Доброкачественными и физиологическими этиологическими факторами можно считать недостаточное потребление магния с пищей, а также эмоциональный стресс, период беременности и лактации, когда возрастает потребность в магнии. Причины патологической гипомагниемии перечислены ниже:
- Заболевания ЖКТ. Патологии желудочно-кишечного тракта, сопровождающиеся диареей и мальабсорбцией, приводят к потерям магния, а также к нарушению его абсорбции. К ним относятся хронический панкреатит, целиакия глютеновая, перенесенная операция с резекцией тонкого кишечника или желудочно-подвздошным шунтированием.
- Хронический алкоголизм. Достаточно частая причина гипомагниемии. У людей, длительно злоупотребляющих алкоголем, дефицит магния формируется по нескольким механизмам – подавление этанолом реабсорбции Mg в почечных канальцах и всасывания в кишечнике, скудное и однообразное питание.
- Прием лекарственных препаратов. Многие лекарственные препараты, действуя на канальцы почек, способны спровоцировать значительные потери Mg с мочой. К таким медикаментам относятся петлевые и тиазидные диуретики (фуросемид, гидрохлортиазид), антибиотики из группы аминогликозидов (гентамицин), противогрибковые средства (амфотерицин В), противоопухолевые препараты (цисплатин). Ингибиторы протонной помпы (омепразол) и слабительные ЛС ухудшают усвоение магния в ЖКТ.
- Болезни почек. При некоторых заболеваниях почек страдает транспорт через почечные канальцы многих электролитов, в том числе и магния. К ним относятся интерстициальный нефрит, почечный канальцевый ацидоз, сольтеряющая почка, врожденные тубулопатии (синдром Гительмана, синдром Барттера).
- Эндокринные расстройства. Гипомагниемия может встречаться при заболеваниях эндокринной системы: декомпенсированном сахарном диабете с высокой гликемей, гиперпаратиреозе, первичном гиперальдостеронизме. При интенсивном лечении диабетического кетоацидоза происходит резкое перемещение ионов Mg из интерстициального пространства в клетки, что приводит к гипомагниемии.
Факторы риска
К факторам риска возникновения гипомагниемии можно отнести прием биологически активных добавок и мультивитаминных комплексов, где в одной таблетке или капсуле одновременно содержатся магний, кальций и железо. Ca и Fe конкурируют с Mg при абсорбции в кишечнике. К редким причинам гипомагниемии относятся:
- Семейная почечная магниевая недостаточность.
- Генетические мутации Na/K-АТФазы.
- Мутация генов печеночного нуклеарного фактора 1β.
- Семейный нефрокальциноз.
- Саркоидоз.
- Респираторный алкалоз.
- Недифференцированная дисплазия соединительной ткани.
- Синдром возобновленного кормления (рефидинг-синдром) после длительного голодания.
- Синдром голодных костей после хирургического лечения первичного гиперпаратиреоза (удаления аденомы паращитовидной железы).
Патогенез
В результате снижения концентрации в плазме магния повышается возбудимость мышечных и нервных клеток. Непроизвольным мышечным сокращениям способствует сопутствующая гипокальциемия, которая возникает из-за резистентности периферических тканей к паратиреоидному гормону. Активируются кальциевые каналы, ионы Ca активно поступают в гладкие мышцы сосудов и бронхов, что повышается их тонус (артериальная гипертензия, бронхоконстрикция).
Гипервозбудимость миокарда приводит к увеличению частоты сердечных сокращений, появлению экстрасистол. Из-за нарушения функционирования магний-зависимых ферментов, развивается дистрофия тканей. В связи с ускоренным поступлением кальция в ткани возможна их кальцификация, особенно это касается сосудистых стенок и канальцев нефрона.
Симптомы гипомагниемии
При незначительном магниевом дефиците симптомы могут отсутствовать. Раньше всех возникают неспецифические жалобы – общая слабость, утомляемость в сочетании с раздражительностью. Самые яркие клинические признаки связаны с повышенной нервно-мышечной возбудимостью: возникает тремор, особенно выраженный в кистях рук и языке, непроизвольные мышечные подергивания (фасцикуляции), болезненные мышечные спазмы мышц конечностей.
Чрезмерная возбудимость кардиоваскулярной системы проявляется учащением сердцебиения, экстрасистолией, увеличением артериального давления – пациенты испытывают головные боли, неприятные ощущения перебоев в работе сердца. У некоторых больных присоединяются психоневрологические симптомы – изменение настроения, апатия, тревожно-депрессивные состояния.
Из-за спазмов в органах ЖКТ могут беспокоить боли в животе, тошнота и рвота. При глубоком магниевом дефиците, особенно в раннем детском возрасте, возможны нарушение координации движений, нистагм, генерализованные тонико-клонические судороги. Крайне редко возникают психозы, эрозии и язвы на коже.
Осложнения
Серьезные осложнения, угрожающие жизни, при гипомагниемии развиваются нечасто. Наиболее опасным является фибрилляция предсердий, которая может значительно улучшить гемодинамику и способствовать формированию тромбов в сердечных камерах. Кроме того, гипомагниемия увеличивает токсическое действие сердечных гликозидов на проводящую систему миокарда.
Из-за повышения тонуса бронхов и сосудов дефицит магния может ухудшать течение гипертонической болезни, бронхиальной астмы, а также усиливать выраженность мигренозных головных болей. При беременности грубая недостаточность магния способна спровоцировать преждевременные роды и самопроизвольный выкидыш. При длительном течении гипомагниемии у детей наблюдается задержка роста.
Диагностика
Ввиду широкого спектра причин, вызывающих гипомагниемию, курацией таких больных могут заниматься врачи-гастроэнтерологи, наркологи, нефрологи и т.д. При сборе анамнеза обязательно уточняется, какие лекарственные препараты принимает пациент. При физикальном осмотре обращается внимание на объективные признаки хронического алкоголизма (гиперемия носа, пальмарная эритема, телеангиэктазии), гиперрефлексию, спазмированность мышц.
Скрытую тетанию можно выявить с помощью тестов на симптом Хвостека (непроизвольное сокращение мимических мышц при постукивании неврологическим молоточком по лицевому нерву) и Труссо (возникновение спазма в мышцах кисти при компрессии плеча манжетой тонометра). Для уточнения диагноза и дифференциальной диагностики причины гипомагниемии назначается следующее обследование:
- Выявление магниевого дефицита. Уровень Mg определяется в плазме крови. Стоит учитывать, что возможна нормомагниемия в крови при его истинной недостаточности в организме. В таких случаях выполняется тест с нагрузкой – больному вводится 4 г MgSO4, растворенного в 5% глюкозе, магнийурия менее 15 ммоль/л указывает на дефицит. Для дифференцирования почечной и внепочечной потери магния рассчитывается экскреция отфильтрованного с мочой Mg (FEMg).
- Биохимический анализ крови. У лиц с заболеваниями почек или принимающих нефротоксические препараты в крови обнаруживается повышение содержания креатинина, мочевины, при хроническом алкоголизме – увеличение печеночных трансаминаз, гамма-глутамил-транспептидазы, углеводдефицитного трансферрина (CDT).
- Определение других электролитов. Помимо гипомагниемии в крови пациентов практически всегда отмечается низкая концентрация кальция и калия.
- Анализы кала. При хроническом панкреатите в копрограмме выявляются признаки внешнесекреторной недостаточности поджелудочной железы – амилорея, стеаторея, креаторея, снижение уровня панкреатической эластазы. При воспалительных заболеваниях кишечника в кале повышено содержание фекального кальпротектина.
- Гормональные исследования. Если имеются подозрения на эндокринную патологию, определяется степень гликемии, глюкозурии, показатели гликированного гемоглобина, паратиреоидного гормона, ренин-альдостеронового соотношения.
- ЭКГ. На электрокардиограмме обнаруживаются удлинение интервала QT, уплощение зубца Т, появление патологического зубца U, предсердных и желудочковых экстрасистол, фибрилляция предсердий.
- УЗИ. При проведении УЗИ органов брюшной полости у людей с хроническим панкреатитом отмечается увеличение размеров ПЖ, снижение ее эхогенности, наличие кист, при алкогольном поражении печени – увеличение ее размеров, диффузные изменения паренхимы.

Лечение гипомагниемии
В подавляющем большинстве случаев пациенты могут проходить лечение амбулаторно. Необходимость в госпитализации возникает редко. Параллельно с устранением гипомагниемии проводится терапия основного заболевания и коррекция гипокалиемии, гипокальциемии. Если гипомагниемия вызвана приемом лекарственного препарата, то решение о его отмене должно приниматься лечащим врачом строго индивидуально, в зависимости от степени дефицита Mg и потребности больного в этом препарате.
В первую очередь назначается диета с включением в пищевой рацион продуктов, богатых магнием – бананов, орехов, фасоли. Иногда этого бывает достаточно для нормализации показателей Mg в крови. Если этого не произошло, используются следующие препараты:
- Пероральные формы. При умеренной гипомагниемии применяются таблетированные формы – магния лактат, оротат, глюконат. Следует учитывать, что частым побочным явлением данных медикаментов является диарея, поэтому они не рекомендуются пациентам с заболеваниями кишечника и мальабсорбцией.
- Парентеральные формы. При тяжелой гипомагниемии внутривенно вводится магния сульфат вначале однократно, затем инфузионно, предварительно разведя на физиологическом растворе NaCl (0,9%). При нарушении выделительной функцией почек необходимо применять меньшие дозы и снижать скорость введения для избежания гипермагниемии. При появлении у больного внезапной тошноты и ослабления сухожильных рефлексов введение препарата стоит немедленно прекратить.
Прогноз и профилактика
Гипомагниемию можно считать относительно доброкачественным состоянием. В большинстве случаев прогноз при этом лабораторном синдроме благоприятный. Летальные исходы крайне редки и вызваны нарушениями ритма сердца. Однако гипомагниемия почти всегда развивается постепенно и данные осложнения удается предотвратить.
Профилактика заключается в своевременной диагностике и лечении тех заболеваний, на фоне которых может возникнуть недостаточность Mg. Необходим регулярный мониторинг концентрации магния у лиц, страдающих хроническим алкоголизмом, длительной диареей, кардиологических пациентов, принимающих мочегонные средства.
3. Дифференциальный диагноз внутренних болезней: Алгоритмический подход/ Хили П.М., Джекобсон Э.Дж. - 2014.
4. Синдромная диагностика и базисная фармакология заболеваний внутренних органов. Том 2/ под ред. Г.Б. Федосеева, Ю.Д. Игнатова. – 2004.
Симптомы передозровки магния (гипермагниемии) и ее лечение
Влияние препаратов магния на биохимический состав крови. Обычно для появления каких-либо симптомов избытка магния его концентрация в плазме должна превысить 4 мэкв/л (2 ммоль/л). Парентеральное введение магния снижает плазматическую концентрацию кальция как при гипопаратиреозе, так и в его отсутствие. Анионный дефицит при этом может не меняться, а осмоляльный интервал — возрастать.
Влияние магния на нервно-мышечные структуры. Избыток магния ухудшает проведение импульсов в нервно-мышечных синапсах. При его уровне в крови 4 мэкв/л (2 ммоль/л) глубокие сухожильные рефлексы ослабевают или исчезают. При 4—7 мэкв/л (2—3,5 ммоль/л) наблюдается сонливость, а при 10 мэкв/л (5 ммоль/л) и выше — периферический паралич произвольных мышц. Это может привести к нарушению дыхательной функции и апноэ — эффекту, снимаемому кальцием. При отсутствии глубоких сухожильных рефлексов необходим тщательный мониторинг дыхания.
Влияние магния на сердечно-сосудистую систему. При концентрации магния 4—5 мэкв/л (2—2,5 ммоль/л) могут наблюдаться брадикардия и гипотензия, обусловленные его прямым сосудорасширяющим и блокирующим ганглии действием, проявляющимся на уровне периферических артерий и артериол. При уровне магния в плазме 5—10 мэкв/л (2,5—5 ммоль/л) возможно удлинение интервалов P—R, QRS и Q—T. При 15 мэкв/л (7,5 ммоль/л) и более наблюдались полная блокада сердца и его остановка из-за асистолии.
Ранними симптомами передозировки магния могут стать остановка сердечной и дыхательной деятельности с комой, отсутствием зрачковых реакций, вялостью конечностей, утратой глубоких сухожильных рефлексов и невосприимчивостью к болевым стимулам. У нормальных людей внутривенное введение 4 г сульфата магния в 20 мл 5 % раствора глюкозы, по-видимому, увеличивает минутный сердечный выброс и частоту сердечных сокращений, снижая систолическое артериальное давление и системное сосудистое сопротивление. Это сопровождается расширением артериол венечной системы. Сывороточный уровень магния повышается.

Парентеральное введение сульфата магния, по-видимому, увеличивает время проведения в синусно-предсердном и предсердно-желудочковом узлах, а также удлиняет рефрактерный период последнего у здоровых людей.
У больных с трепетанием-мерцанием желудочков одна или несколько доз сульфата магния (2 г внутривенно в течение 1—2 мин с последующим непрерывным вливанием Mg по 3—20 мг/мин) помогают купировать аритмию. При позднем токсикозе беременных магний используют как противосудорожное средство: внутривенно вводят ударную дозу 4,0 г, а затем еше 1,0—2,0 г 20 % раствора.
Лечение гипермагниемии:
1. Прекратить введение магния.
2. Прекратить использование других блокаторов кальциевых каналов, которые могут действовать как синергисты магния.
3. Если магний присутствует в кишечнике, удалить его посредством клизмы (активированный уголь соли магния не адсорбирует).
4. Следить за сывороточным уровнем электролитов, кальция, фосфата, почечной функцией, поступлением в организм жидкости, диурезом и электрокардиограммой.
5. Держать наготове капельницы, кислород и аппарат кардиомониторинга.
6. Если пациент симптоматический (гипотония, угнетение центральной нервной системы) и демонстрирует электрокардиографические изменения и повышенный сывороточный уровень магния, начать лечение. Внутривенно ввести 10 % глюконат кальция (10—20 мл взрослым, 100 мг/кг детям до максимума 1 г медленно в течение 5—10 мин при мониторинге электрокардиограммы). Это может купировать гипотензию и паралич. При тяжелой гипермагниемии дать кальций, даже если его общий сывороточный уровень в норме.
7. Если почечная функция в норме, в качестве альтернативной меры можно внутривенно ввести фуросемид (40 мг взрослым, 1 мг/кг детям) с восполнением объема мочи 0,90 % физиологическим раствором. Полезно также форсирование диуреза маннитолом (быстрое внутривенное вливание 25 г).
8. Пациентам с почечной недостаточностью и сохраняющейся гипермагниемией можно назначить диализ и обменное переливание крови.
9. Аминогликозиды противопоказаны, поскольку они способны потенцировать вызванную магнием нервно-мышечную блокаду.
10. Бывает полезна терапия, направленная на восстановление функции пейсмейкера.
11. У пациентов, поступающих с паралитической непроходимостью кишечника, необходимо определить уровень магния.
Гипермагниемия
Гипермагниемия – это патологическое состояние, характеризующееся повышением концентрации магния в сыворотке крови более чем 1,1 ммоль/л. Наиболее часто причиной данного отклонения выступают заболевания почек с нарушением экскреторной функции, прием магнийсодержащих лекарственных препаратов. Клинические проявления включают угнетение деятельности нервной системы, снижение мышечного тонуса и артериального давления. Уровень магния исследуется при проведении биохимического анализа крови. Лечение данного состояния заключается в ликвидации причины, введении препаратов кальция, изотонических растворов и диуретиков.
Магний – один из основных макроэлементов организма человека. Наряду с калием, магний располагается преимущественно внутриклеточно. Mg участвует в поддержании мембранного потенциала, передаче нервного возбуждения в клетках, активации множества ферментов. Вместе с кальцием магний регулирует процессы мышечного сокращения и расслабления. Также данный электролит входит в состав костной ткани и молекул АТФ – главного «энергоносителя». Гипермагниемия преимущественно встречается у больных нефрологических стационаров. Точные сведения о распространенности данной патологии отсутствуют.
Причины гипермагниемии
Гипермагниемия – достаточно редко встречающееся нарушение электролитного обмена. Физиологических причин данного лабораторного феномена не существует, поэтому его обнаружение всегда (за исключением медикаментозной формы) свидетельствует о наличии какой-либо патологии. Этиологические факторы гипермагниемии:
- Почечная недостаточность. Самая частая причина увеличения концентрации в крови магния. Около 80% всего Mg удаляется из организма через почки. Гипермагниемия развивается в терминальной стадии почечной недостаточности, когда скорость клубочковой фильтрации становится ниже 15 мл/мин. Гипермагниемия при острой почечной недостаточности возможна, но встречается гораздо реже.
- Прием лекарственных препаратов. К гипермагниемии приводит прием большого количества лекарственных средств, содержащих магний – оксида магния (антацид) при язвенной болезни желудка и 12-перстной кишки, слабительных клизм с магнием для лечения запоров. Наиболее выраженная гипермагниемия возникает при парентеральном введении растворов с магнием, а также при длительном лечении преэклампсии у беременных сульфатом магния (сернокислой магнезией).
- Заболевания ЖКТ. У некоторых пациентов, страдающих воспалительными заболеваниями желудочно-кишечного тракта (гастрит, энтерит, колит) вследствие повышенной абсорбции магния может возникнуть гипермагниемия.
- Диабетический кетоацидоз. При кетоацидозе существует два патогенетических механизма, которые совместно приводят к гипермагниемии: активный обмен ионов водорода на ионы магния в дистальных канальцах почек и значительное уменьшение внутрисосудистого объема.
- Другие гормональные расстройства. При некоторых эндокринных заболеваниях снижается экскреция Mg а также происходит его перераспределение между внутри- и внеклеточным пространством. К таким патологиям относятся гипотиреоз, гипокортицизм (болезнь Аддисона), гипоальдостеронизм.
Возрастание концентрации магния в сыворотке больше всего сказывается на нервной системе. Замедляется либо блокируется передача нервных импульсов. В нейромышечных синапсах подавляется высвобождение медиатора ацетилхолина. Снижается тонус скелетных мышц, гладких мышц сосудов и миокарда. Нарушается трансмембранное распределение ионов калия и кальция.
Угнетается вся высшая нервная деятельность. Значительнее всего ослабевает активность нейронов дыхательного центра, возникает альвеолярная гиповентиляция. Ингибируется синтез паратиреоидного гормона, что ведет к гипокальциемии. Также уменьшается образование молекул АТФ. В результате замедления импульсной передачи в проводящей системе сердца снижается частота сердечных сокращений.
Симптомы гипермагниемии
Отчетливые клинические признаки начинают появляться при уровне магния более 2 ммоль/л. Один из наиболее ранних симптомов высокой концентрации магния – ослабление или исчезновение глубоких сухожильных рефлексов (коленных, ахилловых). Характерны парестезии лица (ощущение ползания мурашек, покалывания). Многие пациенты испытывают тошноту и рвоту. При усугублении гипермагниемии присоединяется мышечная слабость, выраженность которой коррелирует с уровнем Mg.
Об угнетении функционирования центральной нервной системы свидетельствует появление сонливости, заторможенности пациента, ухудшение концентрации внимания. Больные могут чувствовать замедление сердцебиения. Из-за снижения артериального давления возникает головокружение, помутнение в глазах, возможна потеря сознания. Вследствие паралича гладких мышц желудка и кишечника появляется ощущение тяжести, дискомфорта в животе, иногда пациенты жалуются на запоры.
Гипермагниемия характеризуется большим количеством неблагоприятных последствий. Наиболее частое из них – это нарушение дыхания, которое связано со слабостью дыхательной мускулатуры и угнетением нервных клеток дыхательного центра. Вызванная этим дизрегуляция спонтанного автономного дыхания может спровоцировать его остановку, что чаще происходит во сне.
Замедление проведения импульсов сердечной мышце может привести к жизнеугрожающим нарушениям ритма сердца вплоть до асистолии, резкое ослабление сердечного выброса – к развитию коллапса. Возможно попадание пищи в дыхательные пути (аспирация) из-за затрудненного глотания. Крайне редко, в единичных случаях, возникает «магнезиальный сон» (кома) и динамическая кишечная непроходимость.
Профиль специалиста, курирующего больного с гипермагниемией, определяется патологией, на фоне которой развилось данное состояние. Чаще всего такие пациенты находятся под наблюдением врачей-нефрологов. При сборе анамнеза врач уточняет наличие у человека хронических заболеваний, интересуется, какие лекарственные препараты он принимает.
При общем осмотре обращается внимание на уровень сознания, реакцию на внешние раздражители, мышечную гипотонию и ослабление рефлексов. Измеряется артериальное давление, частота сердечных сокращений и дыхательных движений в покое. Для уточнения диагноза, а также для дифференциальной диагностики причины гипермагниемии, назначается дополнительное обследование, включающее:
- Лабораторные исследования. Для оценки экскреторной функции почек в биохимическом анализе крови исследуется уровень мочевины, креатинина, производится расчет скорости клубочковой фильтрации по формулам Кокрофта-Голта и CKD-EPI. Для диагностики заболеваний почек в общем анализе мочи определяется концентрация белка, относительная плотность, наличие эритроцитов, лейкоцитов. При ОПН в крови будут повышены маркеры острого почечного повреждения – цистатин С и нейтрофил-желатиназа-ассоциированного липокаина (NGAL).
- Газовый и электролитный состав крови. Кроме магния проверяется уровень других электролитов – калия, кальция, натрия. Если гипермагниемия развилась на фоне кетоацидоза, измеряется содержание бикарбонатов, хлоридов, рассчитывается эффективная осмолярность плазмы, изучается pH крови.
- Гормональные исследования. При подозрении на другие эндокринные заболевания проверяется уровень гормонов щитовидной железы (тироксин, трийодтиронин), коры надпочечников (кортизола, альдостерона), гипофиза (тиреотропного и адренокортикотропного).
- ЭКГ. На электрокардиограмме выявляются удлинение интервала PR, QT, расширение комплекса QRS, увеличение амплитуды зубца Т. Также отмечаются внутрипредсердные блокады. При крайне выраженной гипермагниемии обнаруживаются атриовентрикулярные блокады.
Лечение гипермагниемии
В зависимости от степени тяжести гипермагниемии и состояния больного лечение может проходить как амбулаторно, так и в условиях стационара. Для успешной терапии нужно проводить лечение основной патологии. Если возрастание уровня магния спровоцировано приемом лекарственных средств, их необходимо срочно отменить. При легкой форме этого бывает достаточно для быстрой нормализации Mg в крови.
Беременным женщинам для лечения преэклампсии сернокислую магнезию стоит заменить другими антигипертензивными медикаментами, разрешенными к использованию в период беременности – нифедипин, метилдопа, метопролол. В более тяжелых ситуациях применяются следующие методы устранения гипермагниемии:
- Препараты кальция. Кальций, являясь функциональным антагонистом магния, способен купировать наиболее опасные проявления избытка магния – аритмии, угнетение дыхания. Внутривенно вводится глюконат или хлорид кальция.
- Форсированный диурез. Для ускорения выведения магния из системного кровотока назначаются инфузии изотонического раствора хлорида натрия и петлевых диуретиков (фуросемид).
- Гемодиализ. В случае тяжелой гипермагниемии быстрого снижения концентрации Mg можно добиться проведением гемодиализа. Гемодиализ – наиболее оптимальный вариант лечения гипермагниемии у больных терминальной ХПН.
- Борьба с осложнениями. При развитии дыхательной недостаточности больного подключают к аппарату ИВЛ, при АВ-блокаде II и III степени устанавливают временный электрокардиостимулятор через внутривенный доступ.
Выраженная гипермагниемия является тяжелым патологическим состоянием, которое без своевременного медицинского вмешательства может закончиться фатально. Наиболее частыми причинами смерти становятся остановка дыхания и нарушения ритма сердца. Однако в большинстве случаев прогноз при данном лабораторном отклонении благоприятный и грозных осложнений практически всегда удается избежать.
Профилактика гипермагниемии заключается в своевременной диагностике и лечению тех заболеваний, которые могут послужить фоном для ее развития. У больных с подтвержденной ХПН необходимо осуществлять регулярный мониторинг уровня магния, а также рекомендовать избегать употребления продуктов, богатых магнием (бананы, орехи).
Гипермагниемия: когда магния бывает слишком много?

Трудно найти человека, который бы не знал, что магний очень важен для организма. Интернет переполнен советами и рекомендациями, как сохранить нужный уровень магния в крови, как вовремя распознать его нехватку, как и чем надо восполнять его регулярные потери. Но ведь возможна и обратная ситуация: избыток магния.
Чем плоха гипермагниемия, когда она развивается и как ее распознать, разбирался MedAboutMe.
Магний в организме человека
Магний — жизненно необходимый нам для существования элемент. Без него не будут работать многие ферментативные процессы, синтез нуклеиновых кислот, и множество других операций. От магния зависит и электролитный баланс нашего организма, то есть содержание ионов кальция, калия и натрия. Магний — это работа нервов и мышц, в том числе и сердца, и это тонус сосудов, качающих кровь по всему телу.
Мы получаем магний с пищей. В основном его всасывание идет в тонком кишечнике.
- Чтобы этот процесс шел активно, необходимы и другие соединения: витамин D, гормон роста и паратгормон, гормоны щитовидной железы, достаточное содержание натрия в рационе (и это к вопросу о том, что полный отказ от соли тоже вреден для здорового организма).
- В то же время есть вещества, которые ухудшают усвоение магния. Это кальций, фосфаты, фитиновая кислота и жиры.
В организме человека магния содержится всего 25 г. В основном он присутствует в костях в виде солей (65%) и в мышцах. И только 1% магния находится во внеклеточных жидкостях и в том числе — в крови. Концентрация магния в плазме колеблется от 0,7 до 1,0 ммоль/л или от 1,7 до 2,4 мг/дл.
Критические для нас значения:
- Менее 0,5 ммоль/л (1,0 мг/дл) — гипомагниемия, пониженное содержание магния в крови. Это довольно распространенное явление, особенно у людей, которые занимаются спортом и плохо контролируют расход магния. Проявляется судорогами, мышечными спазмами, парестезиями (нарушениями кожной чувствительности) и аритмией.
- Более 2,0 ммоль/л (4,9 мг/дл) — гипермагниемия, переизбыток магния в крови. Это довольно редкое, но опасное нарушение электролитного баланса, которое может даже привести к гибели человека, если не распознать его вовремя.
Как проявляется гипермагниемия?

В зависимости от концентрации избыточного магния в сыворотке крови состояние пациента будет изменяться, от практически бессимптомного до жизнеугрожающего состояния.
На начальных этапах гипермагниемия переносится хорошо. Поэтому у людей с показателем магния в крови около 4 мг/дл либо вообще нет никаких симптомов, либо они весьма незначительны.
- Когда показатели магния начинают приближаться к 7 мг/дл, появляются слабость, тошнота, головокружение и спутанность сознания.
- На этапе 7-12 мг/дл ухудшаются рефлексы, развиваются сонливость, головные боли, приступы повышенной потливости, пациент перестает контролировать мочевой пузырь и при этом может страдать от запоров. Может незначительно снижаться артериальное давление, ухудшаться зрения.
- При тяжелой гипермагниемии (свыше 12 мг/дл) развивается паралич мускулатуры, непроходимость кишечника из-за прекращения перистальтики, снижение частоты дыхания, падение артериального давления. Сильно страдает сердце — развивается синусовая брадикардия (замедление ритма), атриовентрикулярная блокада, при 15 мг/дл человек впадает в кому, сердце останавливается.
Магний влияет на содержание кальция в крови. На фоне избыточного магния развивается дефицит кальция — гипокальциемия, так как магний — блокатор кальция. При этом наблюдаются судороги и хореиформные движения — непроизвольные специфические движения конечностей.

По данным врачей из Mayo Clinic, обнародованным в 2016 году, высокие концентрации магния в крови часто выявляются у людей с сердечно-сосудистыми заболеваниями. Уже при 2,3 мг/дл возрастают показатели больничной смертности у таких пациентов.
Причины развития гипермагниемии
Как было сказано выше, это довольно редкая патология. Тем не менее некоторым категориям пациентов следует учитывать и такую возможность развития событий.
Ухудшение выведения магния из организма

В группы высокого риска развития гипермагниемии входят люди с острым или хроническим заболеванием почек, при котором ухудшаются процессы экскреции, то есть в данном случае — процессы выведения магния из организма. При недоедании, алкоголизме, а также на фоне приема препаратов из группы ингибиторы протонной помпы риски существенно возрастают. Еще два заболевания, повышающие вероятность гипермагниемии — это гипотиреоз и надпочечниковая недостаточность (гипокортицизм).
Впрочем, гиперпаратиреоз, равно как и нарушения метаболизма кальция (гиперкальциемия и гипокальциурия), тоже могут стать причиной повышенного уровня магния из-за того, что на фоне высокого уровня кальция увеличивается обратное всасывание магния в почках.
Наконец, уменьшение выведения магния почками может развиваться на фоне приема препаратов лития.
По данным ученых из Испании и США, опубликованным в 2015 году, гипермагниемия развивается у 10-15% пациентов, госпитализированных с почечной недостаточностью.
Повышенное поступление магния в организм
Данная ситуация может развиться у пожилого человека даже со здоровыми почками, если у него замедлена перистальтика кишечника. Это приводит к увеличению всасывания магния из пищи или съеденных пациентов лекарств. В группе риска — пациенты с воспалительными заболеваниями кишечника и люди, принимающие лекарства из группы холинолитиков или опиоиды.
Если же у пожилого человека есть проблемы с почками, то опасность могут представлять такие лекарственные средства, как слабительные и антациды (против изжоги), если в их состав входит магний в любой форме. Реальные риски существуют при длительном их приеме.
В 2017 году ученые из University of British Columbia описывали случаи тяжелой гипермагниемии, развившейся после приема препаратов, назначенных в ходе подготовки кишечника к операции (пикосульфата натрия, цитрата магния). А в 2012 году польские ученые из Medical University of Silesia сообщили о том, как гипермагниемия может развиваться у людей с заболеваниями почек, находящихся на гемодиализе и получающих магний с пищей.
Еще одна нечастая причина увеличения магния в плазме крови — это гемолиз, то есть разрушение эритроцитов, вызванное какой-то другой патологией. Объясняется это тем, что в эритроцитах магния в 3 раза больше, чем в плазме крови. Разрушение эритроцитов ведет к резкому увеличению его концентрации.
Если у пациента нет проблем с почками и речь идет о бессимптомной или малосимптомной легкой гипермагниемии, то делать ничего не надо, только остановить потребление магния с пищей и лекарствами. Период полувыведения магния (то есть время, за которое концентрация магния снизится в 2 раза) составляет примерно 28 часов.
Во всех остальных случаях необходимо обратиться к врачу, который сможет проконтролировать артериальное давление, работу сердца и назначит препараты для быстрого понижения уровня магния в крови.
Читайте также:
- Плексит: причины, симптомы и лечение
- Очаговые инфекции как причина лихорадки. Лихорадка при дисбактериозе
- Псевдоневротические формы туберкулеза. Patraqueries у пациента
- Методика устранения смещения носовой перегородки у новорожденных
- Лабораторная диагностика туберкулеза. Выявление бактерий туберкулеза.
