Синдром Маршалла
Добавил пользователь Евгений Кузнецов Обновлено: 29.01.2026
Modern Pediatrics. Ukraine. 6(110): 57-61. doi 10.15574/SP.2020.110.57
Хапченкова Д. С., Дубина С. А.
Донецкий национальный медицинский университет, г. Лиман, Украина
Для цитирования: Хапченкова ДС, Дубина СА. (2020). РFАРА–синдром: литературный обзор и собственное клиническое наблюдение. Современная педиатрия. Украина. 6(110): 57-61. doi 10.15574/SP.2020.110.57
Статья поступила в редакцию 24.07.2020 г., принята в печать 07.10.2020 г.
Практический и научный интерес в последние годы вызывают аутовоспалительные заболевания или синдромы (АВЗ). Эту группу патологий объединяет схожая клиническая симптоматика в виде периодической лихорадки, системного воспаления и ряда других клинических синдромов. Одним из наиболее распространенных представителей этой группы заболеваний является РFАРА-синдром или синдром Маршалла. РFАРА-синдром (синдром Маршалла) считают аутовоспалительным заболеванием с неизвестной этиологией и не до конца изученным патогенезом. В качестве причин развития рассматривают генные мутации, семейное наследование, модифицирующую роль персистирующих внутриклеточных инфекций. В патогенезе синдрома Маршалла играют роль генетически детерминированные реакции иммунитета и нейтрофильное воспаление, наличие иммунной дисрегуляции. Частота заболеваемости и распространенность данного состояния в детской популяции неизвестны. Патология характерна для раннего детского возраста, проявляется периодическим возникновением атак лихорадки, стоматитом, фарингитом или тонзиллитом и шейным лимфаденитом. Больные не имеют нарушений самочувствия между эпизодами, патогномоничных лабораторных изменений, имеют нормальные показатели роста и развития. Патология возникает у детей до 5 лет, исчезает в подростковом возрасте, считается болезнью с доброкачественным исходом, лечебными мероприятиями при которой является введение глюкокортикоидов. Патология не имеет специфических биологических маркеров, поэтому диагноз устанавливается на основании клинических проявлений, тщательного анализа анамнеза и исключения других возможных причин повторяющейся лихорадки.
Цель: осветить вопросы, касающиеся трудности диагностики PFAPA-синдрома.
Клинический случай. В статье описан клинический случай ребенка раннего возраста с установленным синдромом Маршалла. Рецидивирующие атаки лихорадки с конкретной периодичностью в сочетании с афтозным стоматитом, фарингитом и шейным лимфаденитом, отсутствие специфических лабораторных изменений и положительный эффект от введения кортикостероидов позволили установить вышеупомянутый диагноз.
Выводы. Данные литературы и клинический случай указывают на сложность диагностики этого синдрома, длительное нерациональное медикаментозное лечение без клинического эффекта. Поэтому врачам многих специальностей нужно помнить о необходимости подробного опроса пациентов и родителей, уделять внимание времени и периодичности возникновения описанных выше симптомов, и их комбинации, при подозрении на синдром Маршалла не бояться назначать с лечебной и профилактической целью глюкокортикостероиды.
Исследование было выполнено в соответствии с принципами Хельсинкской Декларации. Протокол исследования был одобрен Локальным этическим комитетом всех участвующих учреждений. На проведение исследований было получено информированное согласие родителей ребенка.
Авторы заявляют об отсутствии конфликта интересов.
Ключевые слова: синдром Маршалла, дети, периодическая лихорадка, глюкокортикоиды.
ЛИТЕРАТУРА
6. Gattorno M, Hofer M, Federici S et al. (2019). Classification criteria for autoinflammatory recurrent fevers. Ann Rheum Dis. 78: 1025-1032.
10. Майданник ВГ. (2013). Современные аспекты синдрома периодической лихорадки с афтозным стоматитом, фарингитом и шейным лимфаденитом (Синдром Маршалла) у детей. Международный журнал педиатрии, акушерства и гинекологии. Россия. 3(3): 63—74.
14. Салугина СО, Кузьмина НН, Федоров ЕС. (2012). Аутовоспалительные синдромы — «новая» мультидисциплинарная проблема педиатрии и ревматологии. Педиатрия. Россия. 91(5): 120—132.
--> --> --> -->Синдром Маршалла
Синдром периодической лихорадки, афтозного стоматита, фарингита и шейного лимфаденита (PFAPA синдром, синдром Маршалла, Periodic Fever, Aphthous Stomatitis, Pharyngitis, Adenitis) — сложное генетическое заболевание и один из наиболее распространенных синдромов периодической лихорадки.
Обычно проявляется в детстве, характеризуется периодическими лихорадками с регулярными интервалами от двух до восьми недель (в среднем 4 недели) и стереотипными клиническими признаками фарингита, афтозного стоматита и шейного лимфаденита. Между эпизодами какие-либо симптомы отсутствуют. Со временем приступы становятся менее тяжелыми, менее частыми и менее продолжительными. У большинства пациентов приступы прекращаются к 10 годам.
Клиническая картина
Периодическая лихорадка — отличительный признак синдрома Маршалла. Начинается внезапно, часто сопровождается ознобом. Температура колеблется от 38,5 до 41 ºC в течение 2-7 дней, а затем резко падает до нормы. До лихорадки у ребенка могут проявляться раздражительность, перепады настроения, он может жаловаться на недомогание, боль в горле, во рту появляются афтозные язвы.
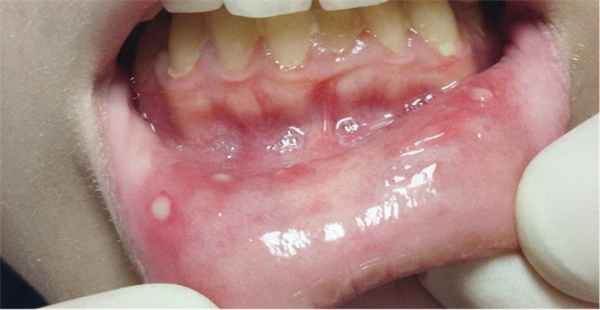
Афтозный стоматит — язвы обычно располагаются на внутренней стороне губ или слизистой оболочки щек, возникают примерно у 40-80% пациентов.
Фарингит (иногда с экссудатом — жидким содержимым в миндалинах, реже с язвами на миндалинах) встречается у 65–100% пациентов.
Шейная лимфаденопатия (увеличение лимфоузлов) сопровождает лихорадку у 60–100% пациентов. Шейные лимфоузлы могут быть болезненными при пальпации.
Во взрослом возрасте эпизоды редко имеют одинаковый интервал между приступами, а при самом приступе редко диагностируется фарингит, при этом чаще возникают боль в груди, головная боль, артралгии (боль в суставах), миалгии (боль в мышцах), глазные симптомы и сыпь.
Диагностика
Диагностических лабораторных тестов для установления PFAPA синдрома не существует. Диагноз в первую очередь ставится на основании истории болезни и результатов осмотра.
В посеве из горла (бактериологическое исследование) может выявляться бета-гемолитический стрептококк группы А (БГСА), но на лечение пенициллинами данные пациенты не отвечают. Это позволяет сделать вывод, что они являются носителями БГСА, то есть имеющиеся симптомы не являются проявлением БГСА-тонзиллофарингита.
В острый период в анализах крови выявляется умеренный лейкоцитоз (13,6 ± 4,5 x 10 9 /л), повышение скорости оседания эритроцитов (СОЭ) и С-реактивного белка (СРБ), нейтропения. Все показатели нормализуются в межприступный период.
PFAPA синдром — это диагноз исключения. В первую очередь исключаются другие причины рецидивирующей лихорадки: инфекция, воспалительные заболевания кишечника, лихорадка при лимфоме Ходжкина, циклическая нейтропения и другие.
Для диагностики имеют значения следующие критерии:
- Более трех задокументированных стереотипных эпизодов лихорадки, возникающих через регулярные промежутки времени. Для отдельных пациентов интервалы между приступами почти идентичны в пределах от двух до восьми недель. Каждый эпизод обычно длится от 2 до 7 дней. Важно, что симптомы каждого эпизода практически идентичны.
- Во время обострения у пациентов часто наблюдается фарингит, шейная лимфаденопатия или афтозный стоматит.
- Нормальные параметры роста и развития у детей.
- Разрешение симптомов в течение нескольких часов после лечения преднизолоном в виде однократной дозы или двух доз с интервалом от 12 до 48 часов.
Лечение синдрома Маршалла
Учитывая благоприятное естественное течение, лечение необязательно.
Клинический опыт показывает, что жаропонижающие средства, такие как ацетаминофен (парацетамол) и нестероидные противовоспалительные препараты (ибупрофен), неэффективны в борьбе с другими симптомами PFAPA, кроме лихорадки.
Для лечения в острый период назначаются глюкокортикоиды (преднизолон) в дозировке 1-2 мг/кг (максимальная дозировка 60 мг). Основным недостатком такой терапии является возможное сокращение интервала между приступами. Это происходит у 19–50% пациентов. После прекращения терапии глюкокортикоидами частота эпизодов возвращается к исходному уровню.
У некоторых пациентов в качестве профилактики в межприступный период могут применяться циметидин или колхицин.
Тонзиллэктомия также является вариантом лечения для пациентов, которые не реагируют или не переносят медикаментозное лечение (глюкокортикоиды с профилактической терапией или без нее), или у которых тяжесть эпизодов сильно снижает качество жизни. Риски хирургического вмешательства и доброкачественный долгосрочный характер PFAPA всегда следует принимать во внимание при решении о тонзиллэктомии. У большинства пациентов с PFAPA после тонзиллэктомии сохраняется афтозный стоматит, при этом другие симптомы, включая лихорадку, полностью регрессируют.
Как происходит лечение синдрома Маршалла в клинике Рассвет?
Диагностикой и лечением PFAPA синдрома должен заниматься специалист, хорошо знакомый с данным заболеванием. В клинике Рассвет любой педиатр может провести полноценную дифференциальную диагностику для исключения других причин лихорадки. Только после этого врач назначит диагностическую пробу с глюкокортикоидами, подберет оптимальный вариант лечения и профилактики. После установления диагноза пациенту нет необходимости проводить лабораторные исследования при каждом обострении.
В клинике Рассвет оториноларингологи не назначают антибактериальную терапию при БГСА-носительстве, если у пациента есть подозрение на PFAPA синдром. Тонзиллэктомия не предлагается пациентам с легким течением, так как в возрасте до 10 лет миндалины вносят важный вклад в работу иммунной системы. Удаление миндалин рекомендуется только в случаях неэффективности других методов лечения.
Синдром Маршалла (PFAPA синдром)
Что такое синдром Маршалла, клиническая картина, симптомы, лечение.

3.90 (Проголосовало: 20)
- Что это такое?
- Клиническая картина
- Диагностика
- Важными диагностическими критериями являются:
- Может ли ребенок посещать детский сад или школу?
- Можно ли водить ребенка в спортивную секцию?
- Можно ли ребенку делать прививки?
Что это такое?
Синдром Маршалла - синдром периодической лихорадки, афтозного стоматита, фарингита и шейного лимфаденита.
Заболевание проявляется в детском возрасте, чаще у мальчиков.
Характеризуется периодическими эпизодами лихорадки (38 – 41ºC) с регулярными интервалами от 2 до 8 недель и клиническими проявлениями афтозного стоматита, фарингита, шейного лимфаденита. Между эпизодами клинические проявления отсутствуют.
На сегодняшний день причина заболевания не известна, возможно, имеет генетический характер. Распространённость также не известна.
Клиническая картина
Периодическая лихорадка – главный признак, по которому можно заподозрить синдром Маршалла. На фоне полного здоровья у ребенка повышается температура до 38 – 41 ºC. И держится от 2 до 7 дней, иногда до 10 дней и исчезает самостоятельно. Как правило, ребенку назначают антибиотики и жаропонижающие препараты, на фоне которых нет эффекта.
Афтозный стоматит - язвы располагаются на слизистой оболочки губ и щёк. Этот признак проявляется примерно у 40-80% пациентов.
![]()
Фарингит с экссудативным компонентом на миндалинах встречается у 65–100% пациентов.
Шейная лимфаденопатия (увеличение лимфоузлов) встречается 60–100% пациентов. Шейные лимфоузлы могут быть уплотнены, болезненны при пальпации.
Диагностика
К сожалению, на данный момент специфической диагностики нет. Диагноз ставится на основании жалоб и эпизодов лихорадки.
В общем анализе крови могут быть незначительные изменения – увеличение СОЭ, нейтропения (уменьшение количества нейтрофилов). Посевы на микрофлору из горла часто не дают никаких результатов при данном заболевании.
PFAPA синдром - это диагноз исключения. В первую очередь исключаются другие причины рецидивирующей лихорадки: инфекция, воспалительные заболевания кишечника, лихорадка при лимфоме Ходжкина, циклическая нейтропения и другие.
Важными диагностическими критериями являются:
- Более 3 эпизодов лихорадки продолжительностью до 5 дней и возникающих регулярно на фоне полного здоровья;
- Фарингит и лимфаденопатия или афтозные язвы;
- Хорошее здоровье между эпизодами и нормальный рост;
- Разрешение симптомов в течение нескольких часов после лечения преднизолоном в виде однократной дозы или двух доз с интервалом от 12 до 48 часов.
Лечение синдрома Маршалла
Для лечения в период обострения используют глюкокортикостероиды (преднизолон) с интервалом введения. Но фоне приема которых симптомы заболевания проходят после 1-2 инъекции.
Назначение жаропонижающих препаратов иногда приводит к снижению температуры.
Хирургическое лечение – тонзиллэктомия (удаление миндалин), назначается пациентам, которые не реагируют на терапию гормональными препаратами или у которых заболевание вызывает серьёзное ухудшение качества жизни. После тонзиллэктомии симптомы заболевания купируются, в том числе и лихорадка, кроме афтозного стоматита.
Прогноз благоприятный. С возрастом клиническая картина улучшается, периоды ремиссии становятся длиннее, а симптомы менее выраженными. У большинства пациентов проявления заболевания прекращаются к 10 годам.
Наиболее частые вопросы от родителей
Может ли ребенок посещать детский сад или школу?
- Да, может и должен, но не в момент обострения.
Можно ли водить ребенка в спортивную секцию?
- Единственное противопоказание – это период обострения.
Можно ли ребенку делать прививки?
- Да, ребенка можно и нужно вакцинировать. Врач-педиатр должен быть проинформирован о вашем заболевании. Доктор также может составить индивидуальный план прививок. Особое внимание нужно уделить, когда ребенку вводится живая или ослабленная вакцина.
Своевременное обращение к врачу поможет сохранить Ваше здоровье.
Не откладывайте лечение, звоните прямо сейчас. Мы работаем круглосуточно в Москве.Дебют синдрома Маршалла во взрослом возрасте
Синдром Маршалла, или PFAPA-синдром, ‒ периодическая лихорадка, афтозный стоматит, фарингит, лимфаденит. Заболевание носит цикличный характер, в большинстве случаев эпизоды повторяются в течение 4–8 лет с интервалами между приступами от 2 до 12 нед. Этиология синдрома Маршалла неизвестна. Дебют обычно приходится на 5-летний возраст, однако в редких случаях заболевание начинается в возрасте 40–50 лет. Наследственная предрасположенность синдрома Маршалла не доказана, поэтому он не входит в группу периодических синдромов, но чаще всего рассматривается в этой группе заболеваний.
В статье приводится клинический случай развития синдрома Маршалла у пациентки в возрасте 50 лет с жалобами на боли в горле, суставах, приступы лихорадки, сопровождавшиеся ознобами. В связи с выявлением высоких титров АСЛ-О и анамнезом перенесенного рожистого воспаления обсуждалась роль стрептококковой инфекции в развитии заболевания.
В статье подробно разобраны критерии диагноза PFAPA-синдрома, а также возможные пути медикаментозной терапии. На клиническом примере продемонстрировано проведение дифференциального диагноза между синдромом Маршалла и болезнью Стилла.Ключевые слова: синдром Маршалла, PFAPA-синдром, периодические синдромы, лихорадка, стрептококковая инфекция.
Для цитирования: Лыткина К.А., Ильина Е.Ю. Дебют синдрома Маршалла во взрослом возрасте. РМЖ. 2017;7:485-487.
Marshall syndrome onset in adults: case report
Lytkina K.A., Il'ina E.Yu.City Clinical Hospital No. 4, Moscow
Marshall syndrome (PFAPA syndrome) is characterized by periodic fevers with aphthous stomatitis, pharyngitis, and adenitis. In most patients, the episodes of the disease recur for 4 to 8 years with the intervals between the recurrences of 2 to 12 weeks. The etiology of Marshall syndrome is still elusive. The disease usually manifests at age 5. However, in rare cases, the onset of this disorder occurs at age 40-50. Hereditary predisposition to Marshall syndrome is not evident, therefore, this disease is not included into the group of periodic syndromes. Nevertheless, PFAPA syndrome is regarded as a periodic syndrome.
The paper discusses Marshall syndrome in 50-year woman with complaints of sore throat, joint pain, and episodes of fever and shivering. Considering high titers of ASO and prior erysipelas inflammation, possible role of streptococcal infection was discussed.
The paper describes in detail diagnostic criteria for PFAPA syndrome and potential approaches to medical therapy. Case report illustrates differential diagnosis between Marshall syndrome and Still disease.Key words: Marshall syndrome, PFAPA syndrome, periodic syndromes, fever, streptococcal infection.
For citation: Lytkina K.A., Il'ina E.Yu. Marshall syndrome onset in adults: case report // RMJ. 2017. № 7. P. 485–487.Представлен клинический случай дебюта синдрома Маршалла во взрослом возрасте
Синдром Маршалла (G.S. Marshall), или PFAPA-синдром (Periodic Fever, Aphtousis stomattis, Pharingitis, cervical Adenitis), ‒ периодическая лихорадка, афтозный стоматит, фарингит, аденит ‒‒ был впервые описан в 1987 г. [1]. В симптомокомплекс заболевания входит лихорадка до 40° С с ознобом, лихорадочный приступ продолжается около 5 дней, в дальнейшем температура самостоятельно снижается. Заболевание носит цикличный характер, с интервалами между приступами от 2 до 12 нед. [2]. Дебют заболевания наблюдается обычно в 5-летнем возрасте [3], однако в редких случаях заболевание начинается в возрасте 40–50 лет. Средняя длительность между первым и последним эпизодами составляет 3 года 7 мес. ±3,5 года. В большинстве случаев эпизоды повторяются в течение 4–8 лет [4].
Этиология синдрома Маршалла неизвестна. Обсуждалась возможная роль в возникновении заболевания активации латентной вирусной инфекции. Возможен аутоиммунный механизм развития заболевания (на это указывает быстрый эффект от применения кортикостероидов (ГКС)). Эффективность тонзиллэктомии у детей в прекращении лихорадочных приступов говорит о возможной роли стрептококковой инфекции [3].
Синдром Маршалла формально не входит в группу периодических синдромов, т. к. его наследственная предрасположенность не доказана. Тем не менее PFAPA-синдром обычно рассматривается именно в этой группе заболеваний.
Критерии диагноза PFAPA-синдрома (Thomas et al., 1999) [5]:
‒ периодическая фебрильная лихорадка;
‒ начало заболевания в раннем возрасте (до 5 лет);
‒ симптомы поражения респираторного тракта при отсутствии инфекции;
‒ афтозный стоматит;
‒ шейный лимфаденит;
‒ фарингит/тонзиллит;
‒ исключена циклическая нейтропения;
‒ наличие бессимптомных интервалов;
‒ нормальный рост и развитие.
Критерии разработаны для детей, поэтому в редких случаях возникновения данного синдрома у взрослых не все из них применимы.Клинический случай
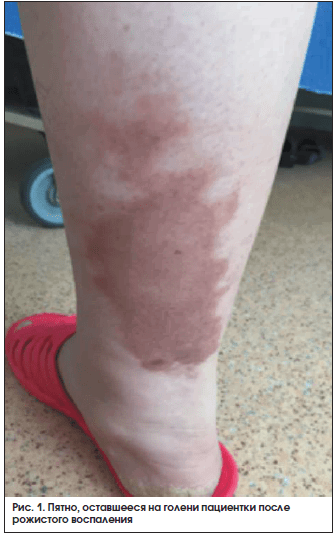
![Рис. 1. Пятно, оставшееся на голени пациентки после рожистого воспаления]()
В ревматологическое отделение ГКБ № 4 в июле 2015 г. поступила пациентка Б., 56 лет, с жалобами на боли в мышцах, периодические боли и першение в горле, покашливание, слабость, утомляемость, периодическое повышение температуры до фебрильных цифр с ознобом, продолжающиеся в течение 1–7 дней, проходящие самостоятельно, эпизоды стоматита, появление фиолетового пятна на правой голени.
Из анамнеза известно, что впервые повышение температуры до фебрильных цифр, сопровождающееся лимфаденопатией, болями в горле, наблюдалось в 1996 г. и было расценено как проявление стрептококковой инфекции (возможно, ревматизма).
В 2009 г. (в возрасте 50 лет) перенесла эпизод болей в горле, увеличение шейных и подчелюстных лимфоузлов, лихорадку до 40° С, сопровождавшуюся ознобом, явления стоматита. Приступ длился около суток, пациентка получала антибактериальную терапию. Через несколько месяцев повторился эпизод фебрильной лихорадки, вновь назначалась антибактериальная терапия. В дальнейшем отмечала периодические ознобы.
В июне 2014 г. вновь возникли боли в горле, фебрильная лихорадка в течение суток, температура нормализовалась самостоятельно. С этого времени у пациентки каждые 2–3 мес. отмечались эпизоды лихорадки, сопровождавшиеся слабостью, миалгиями, болями в горле, сухостью во рту, заложенностью носа. Длительность приступов ‒ около 3–6 дней с дальнейшей нормализацией температуры. Последний лихорадочный эпизод наблюдался в мае 2015 г.
В сентябре 2014 г. у пациентки появилось гиперемированное пятно на передней поверхности левой голени, расцененное как рожистое воспаление. Через несколько дней появилось аналогичное пятно на задней поверхности правой голени с отслойкой эпителия, амбулаторно было проведено вскрытие образовавшегося пузыря с эвакуацией серозной жидкости. С этого времени динамики пятна не наблюдалось (рис. 1).
Пациентка неоднократно обследовалась по поводу лихорадки в инфекционных стационарах, данных за инфекционные заболевания не получено, проводилась антибактериальная терапия. В июле 2015 г. обследована в кардиологическом отделении с подозрением на инфекционный эндокардит, однако данных за эндокардит также не получено, при биопсии поврежденного участка на голени выявлены неспецифические изменения, расцененные как гиперпигментация. В анализах мочи выявлена лейкоцитурия, по поводу чего пациентка получала антибактериальную терапию. В анализе крови было выявлено повышение титра АСЛ-О до 1223 МЕ/мл, назначена бициллинотерапия (4 инъекции бициллина-5 1,5 млн ЕД в/м).
Сопутствующие заболевания: врожденный порок сердца – дефект межжелудочковой перегородки; стеноз легочной артерии – диагностирован в детстве. В 2010 г. ‒ травма головы, с этого времени отмечается повышение артериального давления.
В ревматологическом отделении ГКБ № 4 для уточнения генеза лихорадочных приступов проведено обследование. ЭГДС: выявлен антральный эрозивный гастрит; колоноскопия: атрофический колит, хронический внутренний геморрой в стадии ремиссии; УЗИ брюшной полости и почек: гепатомегалия, диффузные изменения печени по типу жирового гепатоза, состояние после холецистэктомии, диффузные изменения поджелудочной железы, киста левой почки; УЗИ щитовидной железы: диффузные изменения щитовидной железы, увеличение яремных лимфоузлов; Эхо-КГ: подтвержден врожденный порок сердца (дефект межжелудочковой перегородки со сбросом крови слева направо, стеноз легочной артерии, легочная гипертензия с градиентом давления на легочной артерии 38 мм рт. ст.). Проведена компьютерная томография грудной клетки: КТ-картина единичных мелких плевропульмональных спаек на фоне эмфизематозных вздутий в средней доле правого легкого. Лимфатические узлы средостения в пределах нормальных величин. КТ органов брюшной полости: киста левой почки, жировой гепатоз. При МРТ головного мозга патологии не выявлено.
В клиническом анализе крови, анализах мочи (в т. ч. по Нечипоренко) патологии не выявлено. Посев крови и мочи: роста нет. В биохимическом анализе крови: уровень СРБ ‒ 0,42 мг/л, ферритин ‒ 171,2 мкг/л. Обращал внимание сохраняющийся высокий уровень АСЛ-О (1000 МЕ/мл). Анализы крови на другие инфекции (малярия, вирус герпеса, йерсинии, боррелии, бруцеллы, сальмонеллы) отрицательны. Иммунологический анализ крови без патологии.
Пациентке было также проведено иммунохимическое исследование белков сыворотки и мочи (показатели в пределах нормы, моноклональной секреции не выявлено) и исследование костного мозга (пунктат костного мозга гиперклеточный, состав полиморфный, гранулоцитопоэз в пределах нормы. Эритропоэз нормобластический, слегка активизирован). Иммунофенотипическая характеристика клеток костного мозга: лимфоциты аберрантного иммунофенотипа не выявлены; снижен процент субпопуляций Т- и NK-лимфоцитов.Таким образом, основные симптомы, имевшиеся у пациентки, – это боли в горле, суставах, приступы лихорадки, сопровождавшиеся ознобами. В сочетании с высокими титрами АСЛ-О и перенесенным рожистым воспалением данные симптомы могли указывать на стрептококковую инфекцию. Однако периодичность приступов лихорадки (до мая 2015 г.), отсутствие эффекта от антибактериальной терапии, лимфаденопатия и эпизоды стоматита дали основание заподозрить один из периодических синдромов – синдром Маршалла, или PFAPA-синдром.
Симптомы, имевшие место у пациентки, соответствовали большинству критериев синдрома Маршалла (кроме второго и последнего критериев, применимых только для детей). Сомнение вызывало лишь то, что с мая 2015 г. приступов фебрильной лихорадки не наблюдалось.
Была выбрана следующая тактика лечения. Возобновление бициллинотерапии (с учетом возможного объяснения лихорадки стрептококковой инфекцией, а также этиологическим фактором PFAPA-синдрома). В случае урежения или прекращения приступов продолжить бициллинотерапию. В случае неэффективности – назначить блокатор Н2-гистаминовых рецепторов циметидин (в литературе описан возможный положительный эффект данного препарата при синдроме Маршалла [6]) и попытаться купировать приступ большими дозами ГКС (по литературным данным, применение больших доз ГКС при синдроме Маршалла может оказать положительный эффект и улучшить прогноз, а именно – сделать приступы более редкими и препятствовать их возникновению [7]).
С августа 2015 г. больная получает бициллин-5 1,5 млн ЕД в/м 1 р./нед. Приступы лихорадки не рецидивируют уже в течение 13 мес. Самочувствие удовлетворительное. Заболевание длилось около 7 лет. Возможно, мы можем говорить о выздоровлении пациентки, в таком случае проводимая бициллинотерапия у пациентки взрослого возраста явилась аналогом тонзиллэктомии у детей и привела к прекращению лихорадочных приступов. Интересно, что у больной остается повышенный титр АСЛ-О, поэтому лечение бициллином-5 продолжается.
Продемонстрированный клинический случай подтверждает, что, несмотря на крайне редкое возникновение PFAPA-синдрома во взрослом возрасте, болезнь Стилла не должна выпадать из дифференциально-диагностического поиска врача.
Контент доступен под лицензией Creative Commons «Attribution» («Атрибуция») 4.0 Всемирная.Клинико-лабораторная характеристика детей с синдромом Маршалла Текст научной статьи по специальности «Клиническая медицина»
Аннотация научной статьи по клинической медицине, автор научной работы — Жданова Лариса Владимировна, Бимбаев Аюр Бато-Жаргалович
В статье представлена клинико-лабораторная характеристика детей, наблюдавшихся в Детской республиканской клинической больнице с диагнозом синдром Маршалла (PFAPA). Осуществлялось наблюдение 8 детей с 2009–2017 гг., средний возраст пациентов составил 5,4±1,2 года, соотношение девочек и мальчиков 3:5, из них буряты — 7, европеоиды — 1. В диагностике использовались общий анализ крови, биохимический анализ крови, иммунологические методы — иммунограмма, антинуклеарный фактор (АНФ), фарингоскопия. По данным авторов у всех детей основным диагностическим симптомом, позволяющим заподозрить синдром PFAPA, явилась лихорадка, вторым диагностическим критерием в абсолютной представленности был фарингит, который характеризовался как катаральный, а также сопровождался налетом на небных миндалинах. Течение приступного периода синдрома PFAPA сопровождался умеренным лейкоцитозом с нейтрофилезом, а также повышением уровня острофазовых показателей. По результатам исследования иммунограммы признаков иммунодефицитного состояния не обнаружено ни у одного пациента. После установления диагноза в лечение у всех пациентов использовался преднизолон. У 3 детей по достижению школьного возраста проведена тонзилэктомия, которая также в 100% случаев позволила прекратить периоды длительного фебрилитета с характерными клиническими симптомами синдрома PFAPA.
Похожие темы научных работ по клинической медицине , автор научной работы — Жданова Лариса Владимировна, Бимбаев Аюр Бато-Жаргалович
Pfapa ( periodic fever, aphtous stomatitis,pharingitis, cervical adenitis -периодическая лихорадка, афтозный стоматит, шейный аденит) или синдром Маршалла у детей
Синдром периодической лихорадки, афтозного стоматита, фарингита и шейного лимфаденита (синдром Маршалла)
Clinical and Laboratory Characteristics of Children with Marshall Syndrome
Clinical and laboratory characteristics of children observed in the Children's Republican Clinical Hospital with the diagnosis of Marshall Syndrome (PFAPA) are presented in the article. 8 children have been monitored from 2009 to 2017. The average age of patients was 5.4 ± 1.2 years, the ratio of girls: boys 3: 5, of which the Buryats — 7, the Caucasians — 1. A general blood test, biochemical blood test, immunological methods — immunogram, antinuclear factor (ANF), pharyngoscopy have been used in the diagnosis. According to the authors, in all children the main diagnostic symptom that allowed to suspect PFAPA syndrome was fever, the second diagnostic criterion in absolute representation was pharyngitis, which was characterized as catarrhal and accompanied by a bloom on the palatine tonsils. The course of the onset of the PFAPA syndrome was accompanied by moderate leukocytosis with neutrophilia, as well as an increase in the level of acute phase parameters. According to the results of the immunogram study, there were no signs of immunodeficiency in any patient. After the diagnosis was established, prednisolone has been used in all patients. Three children reached school age and underwent tonsillectomy, which also in 100% of cases allowed to stop the periods of prolonged febrility with the characteristic clinical symptoms of PFAPA syndrome.
Текст научной работы на тему «Клинико-лабораторная характеристика детей с синдромом Маршалла»
Клинико-лабораторная характеристика детей с синдромом Маршалла
© Жданова Лариса Владимировна
В статье представлена клинико-лабораторная характеристика детей, наблюдавшихся в Детской республиканской клинической больнице с диагнозом синдром Маршалла (PFAPA). Осуществлялось наблюдение 8 детей с 2009-2017 гг., средний возраст пациентов составил 5,4±1,2 года, соотношение девочек и мальчиков 3:5, из них буряты — 7, европеоиды — 1. В диагностике использовались общий анализ крови, биохимический анализ крови, иммунологические методы — имму-нограмма, антинуклеарный фактор (АНФ), фарингоскопия. По данным авторов у всех детей основным диагностическим симптомом, позволяющим заподозрить синдром PFAPA, явилась лихорадка, вторым диагностическим критерием в абсолютной представленности был фарингит, который характеризовался как катаральный, а также сопровождался налетом на небных миндалинах. Течение при-ступного периода синдрома PFAPA сопровождался умеренным лейкоцитозом с нейтрофилезом, а также повышением уровня острофазовых показателей. По результатам исследования иммунограммы признаков иммунодефицитного состояния не обнаружено ни у одного пациента. После установления диагноза в лечение у всех пациентов использовался преднизолон. У 3 детей по достижению школьного возраста проведена тонзилэктомия, которая также в 100% случаев позволила прекратить периоды длительного фебрилитета с характерными клиническими симптомами синдрома PFAPA.
Ключевые слова: синдром Маршалла; аутовоспалительные заболевания; лихорадка.
В последнее время все больше педиатров практического здравоохранения и научного общества привлекают проблемы аутовоспалительных заболеваний (АВЗ). АВЗ — гетерогенная группа редких генетически детерминированных, наследственно обусловленных состояний, характеризующихся периодическими приступами воспаления и манифестирующихся лихорадкой и клинической симптоматикой, имитирующей ревматическую при отсутствии аутоиммунных или инфекционных причин [1]. Данный интерес среди педиатров не случайный, так как установление диагноза АВЗ требует огромного диагностического поиска, сопряжено с трудностями дифференциальной диа-
ВЕСТНИК БУРЯТСКОГО ГОСУДАРСТВЕННОГО УНИВЕРСИТЕТА. МЕДИЦИНА И ФАРМАЦИЯ_
гностики с целью установления причин длительной или рецидивирующей лихорадки. В 2002 г. группой исследователей [2] EUROFEVER предложен перечень АВЗ, который включает более десятка нозологических форм АВЗ:
- болезнь Бехчета (Befcetdisease);
- синдром Блау или раннее начало саркоидоза (Blau'ssyndrome / Earlyonsetsarcoidosis);
- криопирин-ассоциированные периодические синдромы (Cryopyrinassociatedperiodicsyndromes);
- хронический рецидивирующий мультифокальный остеомиелит (Chronicrecurrentmultifocalosteomyelitis);
- болезнь, обусловленная недостаточностью антагониста ИЛ1 рецептора (Deficiencyof IL1 receptorantagonist);
- семейная средиземноморская лихорадка (FamilialMediterraneanfever);
- недостаточность мевалонаткиназы или гиперIgD-синдром (Mevalonatekinasedeficency (HyperIgDsyndrome);
- NLRP12 ассоциированный периодический синдром (NLRP12-associated periodicsyndrome);
- пиогенный стерильный артрит, пиодермагангренозум и акне син-дром/PAPA синдром (PyogenicSterileArthritis, PyodermaGangrenosumandаcne (PAPA) syndrome);
- периодический синдром, ассоциированный с рецептором к фактору некроза опухоли (Tumornecrosisfactorreceptor-associatedperiodicsyndrome — TRAPS);
- периодическая лихорадка, афтозный стоматит, фарингит и шейный лимфоаденит/PFAPA синдром (Periodicfever, aphthousstomatitis, pharyngitisandcervicaladenitis — PFAPA);
- недифференцированная периодическая лихорадка (Undefinedрeriodicfever).
В силу редкости АВЗ каждый конкретный случай имеет значение для изучения клинических и лабораторных данных, сопровождающие эти состояния. Одним из перечисленных заболеваний является синдром PFAPA, или синдром Маршалла, который был описан в 1987 г. G. S. Marshall с соавт. [3] как рецидивирующий лихорадочный синдром у детей и сопровождающийся афтозным стоматитом, фарингитом и лимфоаденопатией.
Дать характеристику клинических и лабораторных данных у детей с установленным синдромом PFAPA, наблюдающихся в Детской республиканской клинической больнице Республики Бурятия (ДРКБ).
Материалы и методы
В исследование включены 8 детей, наблюдавшихся в ДРКБ в 2009-2017 гг. Средний возраст пациентов составил 5,4±1,2 года, соотношение девочек и мальчиков 3:5, из них буряты — 7, европеоиды — 1. В диагностике использовались общий анализ крови, биохимический анализ крови, иммунологические методы — иммунограмма, антинуклеарный фактор (АНФ), фарингоскопия.
Возраста дебюта заболевания составил 3,8±1,6 лет.
Представленность диагностических критериев синдрома PFAPA
Афтозный стоматит 7/87,5%
Шейный лимфаденит 5/62,5%
Ускорение СОЭ 8/100%
Полное отсутствие симптомов заболевания между фебрильными при- 8/100%
Нормальный рост и развитие ребенка 6/75%
Как видно из таблицы 1, у всех детей основным диагностическим симптомом, позволяющим заподозрить синдром PFAPA, явилась лихорадка, которая в среднем длилась 6,2±2,4 дня без признаков ОРИ. Вторым диагностическим критерием в абсолютной представленности был фарингит. Среди наблюдаемых детей у 6-ти пациентов фарингит характеризовался как катаральный, а у 2-х — сопровождался налетом на небных миндалинах.
Характеристика лабораторных показателей крови
Лейкоцитоз 11,5±3,7 тыс/мкл
ВЕСТНИК БУРЯТСКОГО ГОСУДАРСТВЕННОГО УНИВЕРСИТЕТА. МЕДИЦИНА И ФАРМАЦИЯ_
IgG 1 899±58,9 мг%
По результатам исследования иммунограммы признаков иммунодефи-цитного состояния не обнаружено ни у одного пациента.
Дополнительными симптомами были артралгии у 4-х детей, абдоминальные боли — у 6-ти, головная боль у 6-ти, эритематозная сыпь у 1-го ребенка.
«Светлые промежутки» между лихорадкой в среднем составили 3,2±1,1 месяц.
Уровень физического развития характеризовался как мезосомия с нормальной массой тела у 6 пациентов, у 1 — гипотрофия с дефицитом веса 12% и у 1 ребенка — макросомия с нормальной массой тела.
Сроки установления диагноза синдром PFAPA в среднем составили 34±6,1 месяцев с момента первого проявления заболевания. В 100% случаев первоначальным диагнозом была ОРИ, 3 детей наблюдались у отоларинголога с диагнозом хронический тонзиллит.
После установления диагноза в лечении всех пациентов использовался преднизолон в дозе 0,7±0,3 мг/кг/сут. продолжительностью 4±2,1 день. Продолжительность терапии глюкокортикоидами определялась нормализацией температуры. У 3 детей по достижению школьного возраста проведена тон-зилэктомия, которая также в 100% случаев позволила прекратить периоды длительного фебрилитета с характерными клиническими симптомами синдрома PFAPA.
Таким образом, можно сделать вывод, что начало синдрома PFAPA преимущественно приходится на дошкольный возраст, и несмотря на всю очевидность клинических проявлений данного АВЗ представляет диагностические трудности в его установлении. Синдром PFAPA является наиболее благоприятным вариантом из всех АВЗ, и полное купирование симптомов возможно на фоне терапии глюкокортикоидами, при отсутствии эффекта от которых или при частых обострений у детей с гипертрофией небных миндалин тонзилэктомия является единственным методом терапии синдрома PFAPA.
1. Fietta P. Autoinflammatory disease: the hereditary periodic fever syndromes. ActaBiol. AteneoParmense. 2004; 75: 92-99.
2. Ozen S, Frenkel J, Ruperto N, Gattorno M. The Eurofever Project: towards better care for autoinflammatory diseases. Eur. J. Pediatr. 2011; 170 (4): 445-452.
3. Marshall G. S., Edwards K. M., Butler J. et. al. Syndrome ofperiodic fever, pharyngitis, and aphthous stomatitis. J.Pediatr. 1987; 110: 43-46.
Clinical and Laboratory Characteristics of Children with Marshall Syndrome
Larisa V. Zhdanova
Cand. Sci. (Medicine), Assistant Prof.
Buryat State University
36a Oktyabrskaya St., Ulan-Ude 670002, Russia
Ayur B.-J. Bimbaev
Cand. Sci. (Medicine), Assistant Prof.
Children's Republican Clinical Hospital
2a Building pr. Ulan-Ude 670042, Russia
Clinical and laboratory characteristics of children observed in the Children's Republican Clinical Hospital with the diagnosis of Marshall Syndrome (PFAPA) are presented in the article. 8 children have been monitored from 2009 to 2017. The average age of patients was 5.4 ± 1.2 years, the ratio of girls: boys 3: 5, of which the Buryats — 7, the Caucasians — 1. A general blood test, biochemical blood test, immunological methods — immunogram, antinuclear factor (ANF), pharyngoscopy have been used in the diagnosis. According to the authors, in all children the main diagnostic symptom that allowed to suspect PFAPA syndrome was fever, the second diagnostic criterion in absolute representation was pharyngitis, which was characterized as catarrhal and accompanied by a bloom on the palatine tonsils. The course of the onset of the PFAPA syndrome was accompanied by moderate leukocytosis with neutrophilia, as well as an increase in the level of acute phase parameters. According to the results of the immunogram study, there were no signs of immunodeficiency in any patient. After the diagnosis was established, prednisolone has been used in all patients. Three children reached school age and underwent tonsillectomy, which also in 100% of cases allowed to stop the periods of prolonged febrility with the characteristic clinical symptoms of PFAPA syndrome. Keywords: Marshall's syndrome; auto-inflammatory diseases; fever.
Читайте также: