Врожденный сифилис
Добавил пользователь Алексей Ф. Обновлено: 27.01.2026
Врожденным называется сифилис, который передается будущему ребенку трансплацентарно через кровь матери. Врожденный сифилис бывает ранним и поздним.
К раннему врожденному сифилису относятся сифилис плода, сифилис грудного возраста и сифилис раннего детского возраста.
Поздний врожденный сифилис выявляется обычно после 15—16 лет, а до тех пор никак не проявляет себя. Впрочем, иногда симптомы позднего врожденного сифилиса проявляются, начиная с третьего года жизни.
Сифилис плода возникает примерно на 5-м месяце беременности, когда бледные трепонемы проникают через плаценту и активно размножаются внутри организма плода.
Сифилис плода поражает буквально все внутренние органы, мозг и костную систему плода, поэтому шансы выжить у плода очень низки. Обычно сифилис плода заканчивается его гибелью на 6—7-м лунном месяце беременности или преждевременным рождением мертвого ребенка.
По данным медицинской литературы, 89% беременностей у женщин, больных вторичным сифилисом, заканчиваются гибелью плода или рождением мертвого ребенка.
Часть детей, трансплацентарно зараженных сифилисом, выживает, но часто такие дети, особенно родившиеся с активными проявлениями сифилиса, оказываются нежизнеспособными и погибают в первые дни или месяцы после рождения.

Если ребенок остается жив, то он, как правило, имеет очень сильные нарушения всех систем организма. Дети с ранним врожденным сифилисом ослаблены, плохо развиваются, отстают в росте и массе тела, недоразвиты как физически, так и умственно.
У детей с ранним врожденным сифилисом грудного возраста часто поражаются глаза, а также внутренние органы: печень, селезенка, сердечно-сосудистая система. При раннем врожденном сифилисе часто наблюдаются поражения кожи, костей и хрящей, зубов. Может развиться водянка головного мозга или сифилитическое воспаление мозговых оболочек.
Ранний врожденный сифилис у детей может протекать как с симптомами сифилиса, то есть кожными высыпаниями, так и в скрытой форме — бессимптомно. Однако и при скрытом врожденном сифилисе болезнь легко определить по положительным серологическим реакциям в крови и спинномозговой жидкости.
У детей с ранним врожденным сифилисом в возрасте от 1 до 2 лет могут проявляться:
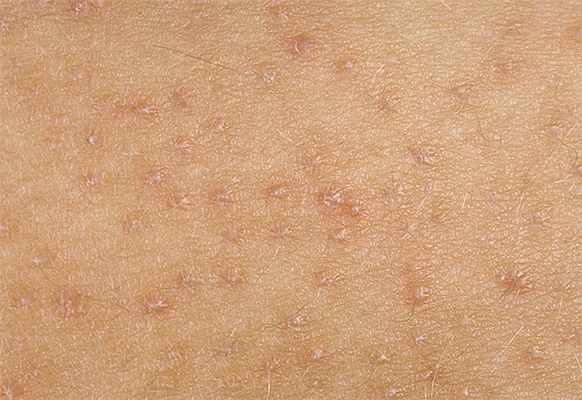
Вокруг заднего прохода, в области половых органов, ягодиц, реже на слизистой рта, гортани, носа. Папулы могут локализоваться на ладонях и подошвах, на коже лица, главным образом, вокруг рта и на подбородке, реже в области лба и надбровных дуг. При этом вокруг рта образуются радиально располагающиеся трещины, которые, заживая, образуют своеобразные лучевидные рубцы. Эти рубцы являются очень характерным признаком врожденного сифилиса, остающимся на всю жизнь.
Наиболее распространенный тип сифилитических высыпаний при раннем врожденном сифилисе. Сифилитическая пузырчатка представляет собой пузырьки, локализующиеся чаще всего на ладонях и подошвах ребенка, реже — на сгибательных поверхностях предплечий и голеней или на туловище. Пузырчатка часто наблюдается уже при рождении ребенка или же возникает в первые дни и недели его жизни.
Также является характерным признаком врожденного сифилиса у детей грудного возраста. Ринит при сифилисе возникает из-за воспаления, которое папулезная сыпь вызывает на слизистой оболочке носа. При сифилитическом рините носовое дыхание затруднено, ребенок вынужден дышать ртом.
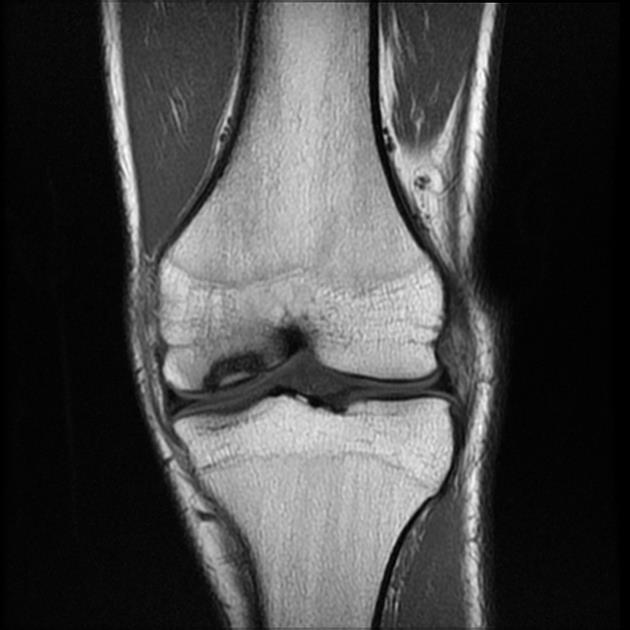
Еще один признак раннего врожденного сифилиса у детей грудного возраста — то есть сифилитическое поражение костей. Остеохондрит поражает чаще всего конечности, вызывая локальную напряженность, отек и болезненность в зоне поражения.
Симптомы нарушения костной системы при раннем врожденном сифилисе наблюдаются у 70—80% больных.
После первого года болезни симптомы раннего врожденного сифилиса, как правило, исчезают. Как и при сифилисе, приобретенном во взрослом возрасте, возможны рецидивные высыпания на коже и слизистых в виде розеол или папул. Кроме того, возможны поражение гортани, костей, нервной системы, печени, селезенки и других органов.
Что касается позднего врожденного сифилиса, он тоже может протекать в скрытой форме при наличии положительных серологических реакций, а может проявляться определенными клиническими симптомами. Как правило, поздний врожденный сифилис выявляется в возрасте 15—16 лет, иногда позже, но иногда и раньше.
Наиболее опасные симптомы позднего врожденного сифилиса:

- поражения глаз (иногда вплоть до полной слепоты);
- поражение внутреннего уха (сифилитический лабиринт с необратимой глухотой);
- гуммы внутренних органов и кожи;
- изменение формы зубов (при котором по свободному краю верхних резцов появляется полулунная выемка)
К вероятным признакам позднего врожденного сифилиса относятся:
- «саблевидные» голени;
- рубцы вокруг рта;
- «ягодицеобразный череп»;
- седловидный нос (у 15—20% больных наблюдается характерный признак, обусловленный разрушением носовых костей и костной части носовой перегородки);
- на коже больного могут образовываться бугорки и гуммы;
- очень часто возникает поражение эндокринной системы
Врожденный сифилис можно вылечить, используя современные средства медицины, причем делать это нужно как можно скорее, пока обусловленные сифилисом изменения в организме ребенка не стали необратимыми. Поэтому еще до наступления беременности женщина, болевшая сифилисом, должна непременно проконсультироваться с врачом-венерологом, а если о болезни матери стало известно во время беременности, женщине необходимо пройти курс лечения сифилиса самой и провести профилактическое лечение ребенка сразу же после рождения.
Гинекологи нашего медицинского центра всегда готовы помочь вам спланировать желанную и здоровую беременность.
Врожденный сифилис
Ребенок может заразиться в утробе матери. Иногда он рождается мертвым на 5-6 месяцах беременности или родится преждевременно живым. Может появиться на свет и доношенный ребенок с клиническими проявлениями сифилиса или со скрытой инфекцией. Проявления врожденного сифилиса обычно возникают не сразу после рождения, а в течение первых 3 месяцев жизни. Однако уже с самого начала заметны определенные особенности во внешнем виде и поведении больного ребенка, который в "классических" случаях выглядит "маленьким старичком". Это дистрофик с большой головой и истощенным тельцем, бледной, землистой кожей. Он беспокоен, кричит без видимой причины, плохо развивается, мало прибавляет в весе, несмотря на отсутствие желудочно-кишечных расстройств. В первые дни или недели жизни на его ладонях и подошвах могут появляться пузыри (сифилитическая пузырчатка), окруженные багровым ободком. Вокруг рта и на лбу кожа местами уплотняется, становится блестящей, багровой, при крике ребенка или сосании трескается, оставляя рубцы, расположенные радиально в углах рта. Часто появляются пятна или узелки на туловище, ягодицах, конечностях. В местах трений и естественных складках они иногда мокнут, изъязвляются. В первые недели жизни возникает так называемый "сифилитический насморк", носовые ходы резко сужаются, дыхание становится затрудненным, а сосание почти невозможным, если перед каждым кормлением тщательно не прочищать ребенку нос. В более тяжелых случаях могут образовываться язвы - не только на слизистой оболочке носа, но и на хрящевой и костной части носовой перегородки. При этом она разрушается, и форма носа изменяется ("седловидный", "тупой", "козлиный" нос).
Поражение внутренних органов также начинается еще внутриутробно. Печень увеличена в размерах, плотная, впоследствии может развиться ее цирроз. Селезенка тоже,
как правило, увеличена и уплотнена.. Реже поражаются почки и другие органы. При врожденном сифилисе изменены кости. Ручка или ножка лежат неподвижно, как парализованные, так как малейшее движение вызывает смещение деформированных костей, доставляя острую боль и переломы - псевдопаралич (или ложный паралич) Парро.
Серьезные изменения могут происходить и в центральной нервной системе. "Беспричинный" крик ребенка, независимо от приема пищи - один из симптомов сифилитического менингита. Могут возникать приступы судорог, обычно проходящие бесследно, но иногда оставляющие после себя косоглазие и полупараличи конечностей, признаки водянки мозга (гидроцефалии), приводящей к повышению внутричерепного давления и увеличению объема черепа.
В наше время ребенок с врожденным сифилисом рождается чаще всего в срок, с нормальным весом и без видимых проявлений заболевания. При обследовании можно обнаружить лишь увеличение печени и селезенки, изменения костей (остеохондриты) и положительные реакции крови на сифилис. Иногда последние являются единственным признаком врожденного заболевания, который называют тогда врожденным скрытым сифилисом. Заболевание может быть впервые выявлено и в более старшем возрасте - после 2 лет (поздний врожденный сифилис). В этот период возможны поражение глаз, быстро ведущее к слепоте, поражение уха, сопровождающееся внезапной и необратимой глухотой, и изменение формы верхних зубов (резцов). Характерно особое строение голеней ("саблевидные голени"). Сифилисом заразиться страшно. Но еще страшнее заразить им собственного ребенка. Поэтому надо прежде всего уменьшить до минимума саму вероятность этого. Нередко мужья, когда жена находится "в положении", позволяют себе случайные, сомнительные связи, не осознавая всей меры ответственности за судьбу ребенка. Бывает, что сифилисом заражаются и сами женщины при внебрачных связях и, решаясь на материнство, не отдают себе в этом отчета. Не надо рисковать здоровьем будущего ребенка. При появлении каких-либо сыпей на теле, каких-то изменений кожи и слизистых оболочек на половых органах, во рту нужно обращаться к дерматовенерологу независимо от результатов исследования крови во время беременности.
Врожденный сифилис в прошлом был широко распространен: в начале XX века дети составляли до 1/4 больных сифилисом. В настоящее время случаи врожденного сифилиса представляют редкость - почти исключительно у детей, чьи матери не состояли на учете в женской консультации. Если же заболевание выявлено вовремя, при полноценном лечении ребенок рождается здоровым. Некоторые женщины, в прошлом перенесшие сифилис, опасаются иметь детей. Если лечение проводилось до беременности, и серологические реакции стали отрицательными, страхи излишни, но все-таки необходимо во время беременности провести профилактическое лечение, что предупреждает возможность развития инфекции у ребенка.
Врожденный сифилис
ГБОУ ВПО "Красноярский государственный медицинский университет им. профессора В.Ф. Войно-Ясенецкого" Минздрава РФ
Красноярский государственный медицинский университет им. проф. В.Ф. Войно-Ясенецкого
ГБОУ ВПО "Красноярский государственный медицинский университет им. профессора В.Ф. Войно-Ясенецкого" Минздрава РФ;
МБУЗ "Городская детская клиническая больница №1"
Ранний врожденный сифилис: эпидемиологические и клинико-лабораторные аспекты течения
Журнал: Клиническая дерматология и венерология. 2014;12(2): 27‑34
Мартынова Г.П., Прохоренков В.И., Кузнецова Н.Ф. Ранний врожденный сифилис: эпидемиологические и клинико-лабораторные аспекты течения. Клиническая дерматология и венерология. 2014;12(2):27‑34.
Martynova GP, Prokhorenkov VI, Kuznetsova NF. Early congenital syphilis: epidemiological, clinical and laboratory aspects of the clinical course. Klinicheskaya Dermatologiya i Venerologiya. 2014;12(2):27‑34. (In Russ.).
ГБОУ ВПО "Красноярский государственный медицинский университет им. профессора В.Ф. Войно-Ясенецкого" Минздрава РФ
В статье представлены исторические и современные сведения о раннем врожденном сифилисе, эпидемиологические и клинико-лабораторные особенности различных форм его течения, на основании проведенного комплексного мониторинга течения различных форм заболевания у 150 детей.
ГБОУ ВПО "Красноярский государственный медицинский университет им. профессора В.Ф. Войно-Ясенецкого" Минздрава РФ
Красноярский государственный медицинский университет им. проф. В.Ф. Войно-Ясенецкого
ГБОУ ВПО "Красноярский государственный медицинский университет им. профессора В.Ф. Войно-Ясенецкого" Минздрава РФ;
МБУЗ "Городская детская клиническая больница №1"
Врожденный сифилис (ВС) - внутриутробная инфекция (ВУИ), передающаяся плоду трансплацентарно от больной сифилисом матери и характеризующаяся своеобразной клинической картиной и возрастной периодичностью [1, 2].
Тот факт, что сифилис может передаваться потомству, стал известен вскоре после «великой эпидемии сифилиса» в Европе несколько сотен лет назад (Torella в 1498 г., Vella в 1508 г., Cataneus в 1505 г., Paracelsus в 1529 г.). В период эпидемий, наряду с увеличением заболеваемости сифилисом среди взрослого населения, увеличивалась и заболеваемость среди детей, главным образом за счет ВС [3].
Актуальность проблемы ВС обусловлена сохраняющимся стабильно высоким уровнем заболеваемости, тяжелой мультиорганной патологией у детей, высокой летальностью у новорожденных 6. Большинство случаев ВС - результат недостаточного выявления и лечения сифилиса у беременных 8. На современном этапе отмечается увеличение числа женщин с впервые выявленной сифилитической инфекцией после родов, у каждой третьей сифилис диагностируется во второй половине беременности - то есть часть женщин не успевают пройти курс терапии, что снижает шансы рождения здорового ребенка [12, 13]. Также следует отметить, что после введения в широкую практику зарубежных дюрантных препаратов пенициллина - экстенциллина и ретарпена - участились случаи рождения детей с ВС [14, 15].
При отсутствии явных клинических признаков заболевания сифилис вызывает анатомо-функциональные изменения, реализующиеся в виде разнообразных нарушений в течение беременности и родов [5, 16, 17].
Согласно Международной классификации болезней, травм и причин смерти десятого пересмотра (МКБ-10), введенной в России с 1995 г., выделяют ранний ВС (РВС), наблюдаемый у детей до 2 лет, поздний ВС (позже 2-летнего возраста) и стигмы. Различают РВС манифестный (с клиническими проявлениями) и скрытый (без клинических проявлений).
Американский центр по контролю и профилактике заболеваний ввел понятие «эпидемиологический случай врожденного сифилиса» (ЭСВС). К нему относят детей, рожденных от нелеченных или неадекватно леченных беременных женщин, а также матерей, закончивших лечение менее чем за 1 мес до родов. Кроме того, к ЭСВС относят сифилитические мертворождения (вероятные и подтвержденные) и поздние выкидыши. Официально регистрируемое число случаев ВС не отражает реальной эпидемиологической ситуации, а соотношение случаев врожденного и эпидемиологического сифилиса составляет 1:4,4 [4].
Общепризнано, что единственный путь инфицирования плода - трансплацентарный. Полагают, что бледная трепонема не инфицирует плод до 16 нед беременности, так как плод является недостаточно зрелым, чтобы прореагировать на антиген образованием антител [18, 19]. Именно поэтому адекватное лечение матери на ранних сроках беременности обычно предотвращает поражение плода [20].
Риск вертикальной передачи возбудителя зависит от стадии заболевания у матери, и он максимален при первичном, вторичном и раннем скрытом сифилисе. Данные стадии у беременных обеспечивают до 85-90% случаев ВС, из них 35% - сифилитические мертворождения [19, 21]. Неуточненный и поздний скрытый сифилис матери составляют до 10% случаев ВС, что связано с уменьшением числа возбудителя в организме женщины [22]. Риск инфицирования плода увеличивается у женщин, имеющих клинические признаки заболевания [23]. У женщин с серологической резистентностью отмечается значительное число самопроизвольных абортов, мертворождений, преждевременных родов [22], однако считается, что при проведении профилактического лечения во время беременности у этой группы женщин возможно рождение здорового потомства [24].
Бледная трепонема попадает в организм плода тремя путями: в виде эмбола через пупочную вену; через лимфатические щели пупочных сосудов; через поврежденную токсинами бледной трепонемы плаценту с током крови матери. Непораженная плацента непроницаема для возбудителя. В плаценте трепонема вызывает тяжелые анатомо-морфологические изменения, но при явном сифилисе у матери и плода они могут отсутствовать. Поражается зародышевая часть плаценты, а в материнской подобных изменений не наблюдается [25, 26].
С развитием плацентарного кровообращения возбудитель проникает в организм плода, в результате чего развивается специфическая септицемия. При этом поражаются сосуды, печень, селезенка, легкие, эндокринные железы, центральная нервная система (ЦНС) и кости. В этих органах развивается диффузная межклеточная инфильтрация, изменение стенок сосудов, разрастание соединительной ткани, образуются милиарные сифиломы. Особенно выражены изменения в печени и селезенке. Данные изменения могут сделать плод нежизнеспособным [5, 17].
Клинические проявления РВС у новорожденных в целом соответствуют вторичному периоду приобретенного сифилиса. Наряду со специфическими признаками ему может быть присуща картина генерализованной ВУИ, при которой наблюдается полиорганная симптоматика (недоношенность и незрелость, поражение паренхиматозных органов, органов кроветворения, ЦНС) [1].
По данным М.М. Райц [28], у детей с РВС ранее отмечалось поражение кожи в 70% случаев, слизистых - в 78%, лимфатических узлов - в 70%, печени и селезенки - в 80%, костной системы - в 82-85%, глаз - в 22,18% случаев [28]. Наблюдения последних лет указывают на изменение патоморфоза ВС, проявляющегося рядом сдвигов как в клинической картине болезни, так и лабораторных показателей [1, 29].
Под нашим наблюдением (2005-2008 гг.) находились 150 детей с РВС в возрасте от 0 до 12 мес. Диагноз 134 детям установлен на 1-м месяце жизни при обследовании в инфекционном стационаре, куда они были переведены из родильных домов. У 14 больных ВС диагностирован в возрасте 1-6 мес, поскольку дети родились внешне здоровыми и были выписаны из родильного дома, а далее уже с клиническими проявлениями заболевания они поступили в соматические стационары под маской другого заболевания, где при обследовании обнаружены положительные серологические реакции на сифилис. При случайном обследовании были выявлены и госпитализированы со скрытым течением ВС двое детей в возрасте от 6 мес до 1 года.
Патогномоничным симптомом РВС является сифилитическая пузырчатка, которая локализуется на коже подошв, ладоней, сгибательных участках рук и ног. Пузыри имеют полушаровидную форму от 0,3 до 1,0 см в диаметре, находятся на инфильтративном основании и окружены красновато-лиловым венчиком. Их содержимое изначально прозрачное, затем - мутное, изредка геморрагическое и содержит массу бледных трепонем. Такие больные чрезвычайно контагиозны. Пузыри вскрываются, превращаясь в эрозии, затем в корки, которые в дальнейшем отторгаются, оставляя после себя мелкое шелушение. В настоящее время пузырчатка обычно проявляется единичными элементами или десквамацией кожи только на ладонях и подошвах [1, 29, 30]. Из 76 (50,7%) случаев манифестного РВС сифилитическую пузырчатку мы наблюдали только у 8 (10,5%) новорожденных. Высыпания локализовались на ладонях и подошвах, были представлены эрозиями с обрывками эпидермиса по периферии очагов на слегка инфильтрированном основании (рис. 1, а, б). Рисунок 1. (а, б). Сифилитическая пузырчатка у новорожденного.
Диффузный сифилитический инфильтрат Гохзингера обычно локализуется на ладонях, подошвах, ягодицах, в области губ и подбородка, реже - в области лба и надбровных дуг, а также на ягодицах. Спустя 2-3 мес он разрешается, но на месте глубоких трещин остаются радиарные рубцы (рубцы Робинсона-Фурнье). Рубцы являются важным симптомом перенесенного РВС [1]. Инфильтрация Гохзингера нами не наблюдалась ни у одного из детей.
Папулезный сифилид чаще локализуется на конечностях, ягодицах, лице, распространяется на все тело и возникает через 4-8 нед после рождения [5]. Папулезную сыпь мы наблюдали у 3 детей в возрасте от 2,5 до 3 мес (рис. 2, а, б). Рисунок 2. (а, б). Папулезные сифилиды у ребенка 1,5 мес с РВС.
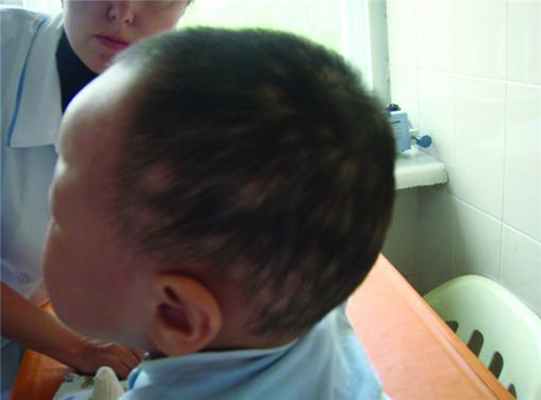
У детей грудного возраста также может наблюдаться диффузная или мелкоочаговая алопеция, а также поражение ногтей в виде онихий и паронихий (рис. 3). Рисунок 3. Мелкоочаговая алопеция у ребенка 11 мес с РВС.
Патогномоничным симптомом для РВС является специфический ринит. В его основе лежит диффузная воспалительная инфильтрация слизистой оболочки носа. Hochsinger (1927 г.) выделил три стадии сифилитического ринита: I - сухая, характеризующаяся своеобразным дыханием из-за значительного набухания слизистой носа; II - катаральная, когда из носовых ходов выделяется слизистый, затем гнойный и кровянистый секрет и III - язвенная, характеризующаяся гнойно-кровянистыми зловонными выделениями, трещинами, эрозиями, изъязвлениями слизистой, иногда приводящих к кровотечениям. У ребенка возникает сопящее дыхание и затрудняется акт сосания [1, 27, 29]. Сифилитический ринит, который, по мнению исследователей, является довольно частым признаком РВС, в нашем наблюдении выявлен лишь у 14 (18,4%) больных. Однако в связи с тяжестью состояния весомая доля детей с рождения находились на искусственной вентиляции легких (ИВЛ), что затрудняло их осмотр оториноларингологом.
Специфическим признаком РВС является остеохондрит Вегенера - поражение длинных трубчатых костей на границе эпифиза и диафиза, обусловленное нарушением образования кальция и торможением развития остеобластов. Выделяют три степени остеохондрита. Характерными для РВС являются II и III степени. Наряду с остеохондритом, у детей грудного возраста часто обнаруживаются периостальные наложения при рождении и в первые месяцы жизни, поражающие длинные трубчатые кости и череп. Остеохондриты и периоститы обнаруживаются симметрично в нескольких костях. Возможно развитие гумм в метафизах и диафизах, вызывающих переломы и псевдопаралич Парро. При этом наблюдается локальная болезненность и отек в зоне поражения. Конечность выглядит парализованной, но чувствительность и движения пальцев сохранены. Возможно развитие фалангитов или дактилитов с деструктивными гуммозными и периостальными изменениями [1, 5, 29]. Данные поражения протекают безболезненно и не образуют свищей. По нашим данным, самым частым признаком РВС на сегодня является поражение костей. У 43 (56,6%) больных был диагностирован остеохондрит II степени, а у 3 (3,9%) - III (рис. 4, а, б). Рисунок 4. (а, б). Остеохондрит II степени у новорожденного с РВС. Часто выявлялись периоститы трубчатых костей, сочетающиеся с остеохондритами II степени (рис. 5, а, б). Рисунок 5. Сифилитический диффузный остиомиелит трубчатых костей (внутриметадиафизарный перелом проксимального отдела плечевой кости) до проведения специфической терапии (а) и после лечения (б). Псевдопаралич Парро наблюдался у 1 ребенка (рис. 6). Рисунок 6. Псевдопаралич Парро левой руки у ребенка 1,5 мес с РВС. Также у 1 ребенка, поступившего в возрасте 2,5 мес, диагностирован остеохондрит II степени, периостит, эпифизарная гумма фаланги II пальца кисти и фалангит, возникающий то на одном, то на другом пальце.
Поражение внутренних органов при РВС характеризуется инфильтративно-продуктивным процессом, изредка - гуммозными образованиями. Сифилитические изменения в 100% случаев обнаруживаются в печени и селезенке, в 94% - в сосудах, в 85% - в надпочечниках; часто поражаются поджелудочная железа, почки и вилочковая железа [5]. У большинства наших больных специфические изменения кожи и слизистых при рождении отсутствовали, а клиника характеризовалась общим тяжелым состоянием и полиорганной патологией, вследствие чего 23 (30,3%) ребенка в первые часы жизни были переведены в реанимационное отделение. Тяжесть состояния у них была обусловлена нарастающей дыхательной недостаточностью и синдромом дыхательных расстройств (СДР), а также поражением ЦНС. На ИВЛ сроком от 1 до 86 сут находились 19 (25,0%) детей.
Со стороны периферической крови у детей с РВС чаще определялся лейкоцитоз, гипохромная анемия, повышение СОЭ, тромбоцитопения, замедление свертываемости крови [1]. Анемия, являясь довольно частым симптомом, в нашем исследовании наблюдалась у 42 (55,3%) больных детей.
У 24 (17,9%) инфицированных выявлена тромбоцитопения, что послужило основанием для переливания тромбоконцентрата трети наблюдаемых пациентов.
Поражение почек характеризуется очаговым или диффузным интерстициальным нефритом.
У таких больных отмечается нарушение общего состояния, бледность кожного покрова, пастозность и отечность тканей. В моче выявляется протеинурия, гематурия и цилиндрурия [1]. Среди наблюдаемых нами детей патология почек обнаружена в 25 (32,8%) случаях, а у 2 детей являлась единственным симптомом заболевания.
Считается, что поражение легких, характеризующееся развитием сифилитических «белых» пневмоний Вирхова, встречается редко. При этом процесс захватывает долю или легкое целиком, возможно образование абсцессов [5]. Патологию легких в виде пневмонии различной локализации мы наблюдали у 14 (18,4%) детей с РВС.
Поражение головного мозга на ранних стадиях его формирования приводит к задержке его развития, микрогирии, склерозу и порэнцефалии. Особенно страдают мозговые оболочки и сосуды, что проявляется специфическим эндартериитом, их облитерацией, с последующим размягчением окружающих тканей. На стенках сосудов и в оболочках мозга образуются множественные гуммы, развиваются эндо- и периартерииты, что проявляется выраженной сосудисто-воспалительной реакцией с формированием специфического гуммозного базального менингита или менингоэнцефалита. Возможно развитие внутренней гидроцефалии [1]. У наблюдаемых нами больных с РВС поражение ЦНС клинически характеризовалось вялостью ребенка, срыгиванием, монотонным криком, судорожным синдромом, очаговой симптоматикой. В спинномозговой жидкости определялся лимфоцитарный цитоз и повышенное содержание белка. У 5 (6,6%) обследуемых детей был диагностирован специфический менингит, у 4 (5,3%) - менингоэнцефалит, из них в 2 случаях - с исходом в гидроцефалию (рис. 8, 9). Рисунок 8. Гидроцефальный синдром у новорожденного с РВС. Рисунок 9. Гидроцефальный синдром у ребенка 2,5 мес с РВС. У 17 (22,3%) больных выявлены положительные серологические реакции в ликворе при отсутствии выраженного цитоза и умеренного увеличения белка. По данным И.А. Горланова и соавт. (2009 г.), это позволяет диагностировать у них латентный менингит, который и был выставлен нами [1].
Заболевания сердца при РВС встречаются редко. Однако, по данным Е.А. Дегтяревой и соавт. (2010 г.), при обследовании 216 детей, рожденных больными сифилисом женщинами, установлено достоверное увеличение частоты случаев врожденных пороков сердца (ВПС) и малых сердечных аномалий. Среди наблюдаемых нами детей в 12 (8,0%) случаях диагностированы ВПС, а в 11 (7,3%) - малые сердечные аномалии.
Из органов чувств у детей грудного возраста чаще поражается глазное дно. При рождении может отмечаться хориоретинит и поражение зрительного нерва [1]. Осмотр окулиста не выявил патологии у обследованных нами детей.
Тяжелое течение РВС более характерно для недоношенных детей - обычно у них имеются клинические проявления с первых дней жизни, что приводит к большей частоте летальных исходов. Причина смерти - присоединение вторичной инфекции. Летальный исход мы наблюдали у 3 (3,9%) детей с РВС манифестным, которые поступали в 1-е сутки жизни в отделение реанимации с явными клиническими признаками заболевания, недоношенностью II-III степени. Причинами их гибели стали СДР и развитие сепсиса.
Сложность диагностики манифестного РВС обусловлена многообразием клинических проявлений, которые не всегда являются патогномоничными, что требует дифференциации с другими ВУИ. Отмечается, и это подтверждается нашими исследованиями, что в настоящее время поражения кожи и слизистых наблюдаются реже, а поражения костей - чаще. При постановке диагноза РВС нами использовались реакция микропреципитации, ИФА на IgM и IgG раздельно, реакции пассивной гемагглютинации как в качественных, так и количественных вариантах. В тяжелых диагностических случаях применялась постановка реакции иммунофлюоресценции (РИФ абс ). Определение специфического IgM не всегда является информативным методом. Однако, несмотря на существующие проблемы, необходимо раннее установление диагноза РВС для своевременного проведения оптимального лечения.
Суточная доза бензилпенициллина натриевой соли составляет 100 тыс. ЕД/кг массы тела детям в возрасте до 6 мес, 75 тыс. ЕД/кг - от 6 мес до 1 года, 50 тыс. ЕД/кг массы тела внутримышечно детям старше года. Бензилпенициллина новокаиновая соль назначается из расчета 50 тыс. ЕД/кг массы тела в сутки внутримышечно. При терапии манифестных форм заболевания натриевая соль бензилпенициллина делится на 6 равных разовых доз, новокаиновая соль - на 2 дозы. Курс пенициллинотерапии при манифестном РВС составляет 20 сут, при наличии специфической патологии ликвора - 28 сут.
Специфическую терапию при необходимости сочетали с неспецифической: назначением ангио- и гепатопротекторов, эубиотиков, по жизненным показаниям - переливанием компонентов крови. Одновременно проводилась терапия сопутствующей патологии. Эффективность лечения оценивалась по купированию клинических проявлений, нормализации лабораторных показателей, снижению позитивности серологических реакций, улучшению физического и психомоторного состояния ребенка.
Наработанный нами клинический опыт полностью согласуется с наблюдениями И.А. Горланова и соавт. (2009) и О.В. Панкратова (2007) и показывает, что перечисленные позитивные факты начинают отмечаться к концу 3-й или началу 4-й недели терапии [1].
Необходимо помнить, что проблема РВС требует одновременного внимания и настороженности акушеров, педиатров, неонатологов, инфекционистов и врачей других специальностей.
Сифилис. Отвечаем на вопросы наших пациентов
Срок от момента заражения до развития на месте внедрения Возбудителя первого клинического симптома (небольшой эрозии тли язвы, так называемого твердого шанкра) называется инкубационным периодом.
Длительность инкубационного периода индивидуальна, в среднем она составляет 3-4 недели, однако может удлиняться до 6 месяцев при применении антибиотиков или в других случаях.
3. Как можно заразиться сифилисом?
Заражение сифилисом в большинстве случаев происходит половым путем. Заболевание передается от человека к человеку.
4. Возможно ли заражение сифилисом бытовым путем?
Да, возможно, в тех случаях, когда не соблюдаются правила личной гигиены (общая одежда, полотенца, зубная щетка, мочалка, "докуривание" чужих сигарет, использование общей посуды).
5. Что делать, если у члена семьи сифилис?
6. Какими бывают внешние признаки сифилиса?
7. Бывает ли при сифилисе поражение внутренних органов?
Поражение внутренних органов бывает не только при третичном сифилисе, но и в более ранние сроки при вторичном сифилисе. Чаще всего встречаются поражения сердечно-сосудистой системы, желудочно-кишечного тракта, нервной системы, реже почек и щитовидной железы.
8. Что такое скрытый сифилис?
Скрытый сифилис может возникать у больных, которые в прошлом имели активные проявления сифилиса, разрешившиеся либо самостоятельно или под влиянием недостаточного специфического лечения, либо являются особой формой бессимптомного течения сифилитической инфекции с момента заражения больного.
Обнаружение положительных серологических реакций в крови является основанием для установления диагноза скрытого сифилиса у людей, не имеющих клинических признаков этого заболевания.
9. Что такое врожденный сифилис и как его предупредить?
Врожденный сифилис возникает в следствии инфицирования плода во время беременности. Источником заражения плода является только больная сифилисом мать. Частота заражения детей и тяжесть течения врожденного сифилиса зависят от длительности и активности сифилитической инфекции у беременной, чем свежее и активнее сифилис у матери, тем более вероятно неблагоприятное окончание беременности для ребенка.
Судьба инфицированного сифилисом плода может быть различной. Беременность может закончиться поздним выкидышем (обычно на 12-16-й неделе), мертворождением, преждевременными родами, рождением детей с ранними проявлениями сифилиса, возникающими сразу после родов или несколько позднее, рождением нормальных по внешнему виду детей со стойко продолжительными серологическими реакциями, у которых в последствии возникают поздние симптомы врожденного сифилиса.
10. Возможна ли профилактика врожденного сифилиса?
Профилактика врожденного сифилиса должна быть антенатальной и постнатальной, Антенатальная профилактика включает в себя своевременное выявление и лечение сифилиса у беременных женщин. Постнатальная профилактика заключается в тщательном обследовании и профилактическом лечении новорожденных, матери которых недостаточно лечились в прошлом и во время беременности.
Беременным, болевшим сифилисом в прошлом и не снятым с учета, необходимо проводить профилактическое лечение во время каждой беременности даже при отрицательных серологических реакциях. Беременные, болевшие сифилисом в прошлом и получившие полноценное лечение, подлежат профилактическому лечению во время первой беременности, и после снятия с учета.
11. Как проводится диагностика сифилиса?
12. Что такое превентивное лечение?
П ревентивное - это предупредительное лечение. Превентивному лечению подлежат лица, имевшие половой или тесный бытовой контакт с больным сифилисом, если с момента контакта прошло не более 2-х месяцев.
Лицам, у которых с момента контакта с больным сифилисом прошло от 2 до 4 месяцев, проводится двукратное клинико-серологическое обследование с интервалом в 2 месяца. Если с момента контакта прошло более 4 месяцев, проводится однократное клинико-серологическое обследование.
Врожденный сифилис: старая проблема на фоне новой эпидемиологической ситуации

В обзоре рассмотрены актуальные вопросы клинической и лабораторной диагностики, лечения и профилактики врожденного сифилиса, заболеваемость которым в России в последнее десятилетие заметно возросла. Наиболее высокому риску рождения детей с врожденным сифилисом подвержены женщины, не состоящие на учете в женской консультации, страдающие наркоманией, алкоголизмом.
Ключевые слова
Полный текст
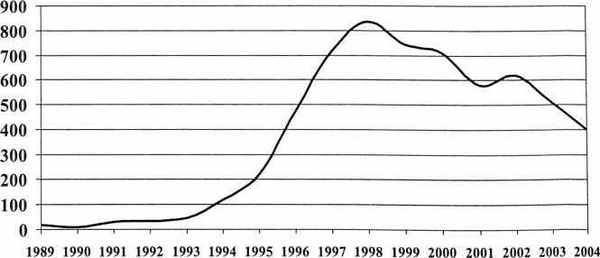
В настоящее время вновь возрос интерес к вопросам диагностики, лечения и профилактики врожденного сифилиса. Это обусловлено тем, что вслед за начавшейся с 1989 года эпидемией приобретенного сифилиса среди взрослого населения последовал закономерный рост заболеваемости врожденным сифилисом (рис. 1).
Врожденный сифилис (syphilis congenita) возникает в результате инфицирования плода во время беременности трансплацентарным путем от больной сифилисом матери. Спирохеты проникают в плод уже на ранних сроках беременности, но вплоть до 4—5 месяца в плодах не обнаруживаются какие-либо характерные для сифилиса изменения ввиду отсутствия иммунного ответа.
Врожденный сифилис чаще всего отмечается у детей, родившихся от больных женщин, которые не лечились или получили неполноценное специфическое лечение. Вероятность возникновения врожденного сифилиса зависит от стадии и длительности существования сифилитической инфекции у беременной: чем свежее и активнее сифилис у матери, тем более вероятно неблагоприятное окончание беременности для ребенка. Наибольшему риску внутриутробного заражения плода подвергаются женщины в первые 2 года заболевания. На этот период времени приходится наибольшее количество самопроизвольных абортов и мертворождений. Реже внутриутробное заражение наблюдается у беременных, больных поздними формами сифилиса и очень редко - первичным сифилисом.
Судьба инфицированного сифилисом плода может быть различной. Беременность может закончиться внутриутробной гибелью плода, поздним выкидышем, преждевременными родами, мертворождением либо рождением ребенка с ранними проявлениями заболевания, возникающими сразу после родов или несколько позднее; рождением внешне здоровых детей со стойко положительними серологическими реакциями, у которых в последующем возникают поздние симптомы врожденного сифилиса. Матери, страдающие сифилисом более 2 лет, могут родить здорового ребенка. Последовательные роды у больной сифилисом женщины обычно протекают по следующей схеме: первый ребенок рождается мертвым, второй — с симптомами врожденного сифилиса, последующие дети могут быть здоровыми. Этот так называемый «пестрый» акушерский анамнез следует учитывать при диагностике врожденного сифилиса.
Согласно международной классификации принято выделять:
- сифилис плаценты и плода;
- ранний врожденный сифилис (syphilis congenita praecox) — у детей в возрасте до 2 лет. Он может характеризоваться активными проявлениями или протекать латентно. Особенности клинической картины заставляют, в свою очередь, подразделять ранний врожденный сифилис на ранний врожденный сифилис грудного возраста (до 1 года) и ранний врожденный сифилис раннего детского возраста (от 1 до 2 лет);
- поздний врожденный сифилис (syphilis congenita tarda) проявляется у детей старше 2-х лет и также может быть манифестным или скрытым.
Сифилис плаценты
Плацента при сифилисе гипертрофирована, масса ее составляет 1:4—1:3 от массы плода (в норме— 1:6-1:5), консистенция плотная, поверхность бугристая, ткань хрупкая, дряблая, легко рвется, окраска пестрая (бледно-розовые и застойные очаги). В самой плаценте бледную трепонему найти трудно, поэтому для обнаружения возбудителя сифилиса берут материал из пуповины, где трепонемы обнаруживаются всегда и в большом количестве.
Сифилис плода
Изменения, произошедшие в плаценте, делают ее функционально неполноценной, неспособной обеспечить нормальный рост, питание и обмен веществ плода, в результате чего происходит его внутриутробная гибель на 6-7-м месяце беременности. Мертвый плод выталкивается на 3-4-й день, в 80 % случаев в мацерированном состоянии. Мацерированный плод по сравнению с нормально развивающимся плодом такого же возраста имеет значительно меньшие размеры и массу (гипоплазия плода). Кожа мертворожденных плодов ярко-красного цвета, как бы «окровавленная», складчатая, представляется мацерированной: эпидермис разрыхлен и легко сползает обширными пластами. За счет массивного проникновения бледных трепонем поражаются все внутренние органы и костная система плода. Особенно выраженные изменения обнаруживаются в печени и селезенке— они значительно увеличиваются и уплотняются, а также в легких, ткань которых представляется плотной, безвоздушной, желтова-того или серовато-белого цвета, как при неразрешившейся пневмонии в стадии белого опеченения («белая пневмония»).
Особенно часто поражается у плода костная система, где уже к 6-7-му месяцу внутриутробного развития на границе кости и хряща трубчатых костей имеются изменения по типу остеохондрита. В сомнительных случаях рентгенологическое выявление остеохондрита у мертворожденных плодов является патогномоничным симптомом раннего врожденного сифилиса.
Диагностика сифилиса плода основывается на следующих критериях:
- выявление клинических признаков поражения плода и плаценты;
- патолого-анатомическое исследование плода и плаценты; обнаружение бледных трепонем в пуповине и внутренних органах, редко — в плаценте;
- серологическое исследование крови плода;
- рентгенография длинных трубчатых костей;
- клинико-серологическое обследование матери.
Ранний врожденный сифилис
Если плод, пораженный сифилитической инфекцией, не погибает внутриутробно, то у новорожденного может развиваться следующая стадия врожденного сифилиса— ранний врожденный сифилис (syphilis congenita praecox). Его проявления обнаруживаются либо сразу после рождения, либо в течение первых 3-4-х месяцев жизни. В большинстве случаев новорожденные с тяжелыми проявлениями раннего врожденного сифилиса оказываются нежизнеспособными и погибают в первые часы или дни после рождения вследствие функциональной неполноценности внутренних органов и общего истощения.
Внешний вид новорожденного, больного ранним врожденным сифилисом, почти патогномоничен: ребенок слабо развит, имеет малую массу тела, кожа его вследствие отсутствия подкожной жировой клетчатки дряблая, цианотичная, складчатая, имеет бледно-землистый или желтоватый цвет. Личико младенца морщинистое («старчес-кое»), размеры головы резко увеличены вследствие гидроцефалии, родничок напряжен, лобные бугры выражены, кожные вены головы расширены. Поведение ребенка беспокойное, он часто кричит, плохо развивается, так как слабость и хронический насморк затрудняют сосание и глотание. Подобное состояние детей, больных врожденным сифилисом, встречается в наши дни достаточно редко. Однако при манифестных формах раннего врожденного сифилиса выявляется целый ряд других характерных признаков.
Поражения кожи и слизистых оболочек могут быть представлены всеми разновидностями типичных вторичных сифилидов (как при приобретенном сифилисе) и особыми симптомами, характерными только для раннего врожденного сифилиса: сифилитическим пемфигоидом, диффузными инфильтрациями кожи, сифилитическим ринитом.
К наиболее тяжелым и прогностически неблагоприятным симптомам раннего врожденного сифилиса относится сифилитический пемфигоид. Он существует при рождении ребенка или появляется в течение первой недели жизни. Напряженные пузыри диаметром 1-5 см, заполненные серозным или серозно-геморрагическим содержимым, располагаются на инфильтрированном основании, окружены узкой медно-красной каемкой. Они подсыхают и образуют корки или вскрываются с образованием эрозий ярко-красного цвета, окруженных остатками покрышки. Излюбленной локализацией пузырей являются ладони и подошвы. В их содержимом в большом количестве обнаруживаются бледные трепонемы. Сифилитический пемфигоид следует дифференцировать со стафилококковым пемфигоидом.
Диффузная папулезная инфильтрация развивается в первые 1-3 месяца жизни ребенка. Элементы диффузной инфильтрации локализуются чаще на ладонях и подошвах, на лице, в частности, вокруг рта и на подбородке, на ягодицах, задней поверхности бедер и голеней. Пораженная кожа инфильтрируется, складки ее сглаживаются, она становится синюшно-красной, затем коричневатой, блестящей, «лакированной», теряет свою эластичность, в результате чего появляются трещины. Процесс заканчивается пластинчатым шелушением. На местах глубоких трещин остаются рубцы.
Сифилитический ринит (coryza syphilitica) возникает сразу после рождения или в течение первого месяца жизни ребенка. Он обусловлен отеком и диффузной воспалительной инфильтрацией слизистой оболочки носа и носовых раковин. При этом наступает сужение просвета полости носа и выраженное затруднение носового дыхания, которое приобретает особый свистящий характер. Затем появляются вязкие слизисто-гнойные или сукровичные выделения из носа, ссыхающиеся в массивные корки, закрывающие носовые ходы. Дыхание ребенка еще более затрудняется, и акт сосания для него становится невозможным. При отсутствии лечения возможен переход процесса в третью, язвенную стадию, когда происходит изъязвление слизистой оболочки носа, переход воспалительного процесса на его хрящевую и костную основу с последующим рубцеванием, сморщиванием хрящевых и кожных частей, и де-формацией носа.
Наиболее типичной формой поражения костной системы при раннем врожденном сифилисе является сифилитический остеохондрит Вегнера, который развивается с 5-го месяца внутриутробного развития. В настоящее время остеохондрит Вегнера I—II степени является наиболее частым активным проявлением раннего врожденного сифилиса. Сущность остеохондрита сводится к нарушению процесса окостенения на границе между хрящом эпифиза и диафизом длинных трубчатых костей, чаще — верхних конечностей. Различают три степени остеохондрита. Первые две определяются только рентгенологически. Остеохондрит III степени проявляется клинически в виде псевдопаралича Парро — отсутствия движений конечности при сохранении нервной проводимости. Для диагностики остеохондрита необходимо делать две рентгенограммы: одну— обоих предплечий с дистальным концом плечевой кости, вторую — обеих голеней с дистальным концом бедренной кости. Рентгенологическое обследование следует производить в первые 3 месяца жизни ребенка, так как в более поздние сроки явления остеохондрита могут самопроизвольно разрешиться.
Кроме перечисленных симптомов, могут наблюдаться и другие проявления заболевания: периоститы и остеопериоститы, поражения внутренних органов, идентичные изменениям, наблюдаемым при сифилисе плода, поражения ЦНС, органа зрения.
Поздний врожденный сифилис (syphilis congenita tarda) возникает у больных, ранее имевших признаки раннего врожденного сифилиса, или у детей, у которых врожденный сифилис до этого ничем не проявлялся (длительное бессимптомное течение врожденного сифилиса). К позднему врожденному сифилису относят симптомы заболевания, появляющиеся через 2 и более лет после рождения. Чаще всего они развиваются между 7 и 14 годами, после 30 лет возникают редко.
Клиническая картина активного позднего врожденного сифилиса, в целом, аналогична третичному приобретенному — могут наблюдаться бугорковые и гуммозные сифилиды, поражения нервной системы, внутренних органов, опорнодвигательного аппарата как при третичном сифилисе. Однако наряду с этим при позднем врожденном сифилисе имеют место особые клинические признаки, которые принято подразделять на до-стоверные (триада Гетчинсона), вероятные и дистрофии (стигмы).
В настоящее время клиническая картина врожденного сифилиса характеризуется следующими особенностями:
- чаще всего врожденный сифилис протекает в скрытой форме или малосимптомно;
- результаты неспецифических серологических реакций нередко бывают отрицательными;
- практически не встречаются тяжелые и обширные поражения кожи (диффузные инфильтрации, пемфигоид);
- наиболее частое активное проявление раннего врожденного сифилиса— остеохондрит Вегнера I—II степени.
Течение и исход беременности на фоне сифилиса в настоящее время характеризуются преобладанием скрытых форм заболевания, значительным снижением частоты поздних выкидышей, преждевременных родов и мертворождений.
Критерии диагностики врожденного сифилиса:
- обнаружение у ребенка клинических проявлений заболевания;
- обнаружение бледной трепонемы в отделяемом сифилидов;
- положительные результаты серологических реакций — микрореакции (МР), РПГА, РИФ-абс, ИФА. За рубежом для подтверждения диагноза и решения вопроса о необходимости лечения проводят тест 19S-IgМ-РИФ-абс;
- выявление у матери активных проявлений сифилиса или скрытого заболевания;
- анамнестические данные, свидетельствующие о заболевании сифилисом матери, а также отца;
- акушерский анамнез матери, а также результаты обследования других детей в данной семье.
Диагностика раннего скрытого врожденного сифилиса затруднена в течение первых 3-х месяцев жизни, когда сложно определить, имеет ли место заболевание ребенка или трансплацентарная передача антител от матери. В этих случаях необходимо принимать во внимание анамнез матери (стадия сифилиса, которая характеризует давность инфицирования ребенка, неполноценное, поздно начатое лечение матери или его отсутствие), степень позитивности серологических реакций у ребенка в сравнении с результатами у матери (более выраженная позитивность у ребенка свидетельствует о его заболевании), позитивность серологических тестов на специфические IgM. Поскольку благодаря большой молекулярной массе эти антитела не проникают через нормальную плаценту от матери к плоду, образование трепонемоспецифических IgM-антител в крови ребенка указывает на наличие инфекции у новорожденного. Необходимо подчеркнуть важность своевременного динамического обследования ре-бенка, начиная с 1-го месяца жизни, в противном случае диагностика скрытого врожденного сифилиса может оказаться запоздалой.
Профилактика врожденного сифилиса должна быть антенатальной и постнатальной.
Антенатальная профилактика включает в себя своевременное выявление и лечение сифилиса у беременных женщин. Принятое в нашей стране обязательное серологическое обследование беременных — в I и III триместрах беременности, а также при поступлении в родильный дом полностью себя оправдывает. Однако в настоящее время эти меры у части беременных не проводятся в силу ряда причин: нестабильности социальных, экономических и межличностных отношений, резкого усиления миграционных процессов, роста полулегальной проституции, раннего начала половой жизни и т.д. Все это приводит к тому, что часть беременных не состоит на учете в женской консультации и не обследуется до родов. Именно поэтому дети, больные врожденным сифилисом, чаще рождаются у юных матерей, женщин, ведущих асоциальный образ жизни, страдающих наркоманией, алкоголизмом, планирующих отказ от ребенка и потому не состоящих на учете в женской консультации.
Постнатальная профилактика заключается в тщательном обследовании и профилактическом лечении новорожденных, матери которых недостаточно лечились в прошлом и во время беременности. В отношении исходов беременностей при серологической резистентности (стойкое сохранение положительных серологических реакций более 12 месяцев после окончания лечения) данные литературы позволяют сделать вывод, что таким женщинам можно гарантировать рождение здорового потомства, если они во время беременности получали противосифилитическое лечение.
Специфическое и профилактическое лечение сифилиса у беременных
В настоящее время, в связи с наличием эффективных и краткосрочных методов лечения, выявление сифилиса перестало играть роль медицинского показания для прерывания беременности. Решение о сохранении или прерывании беременности принимает женщина. Роль врача состоит в проведении своевременного адекватного лечения и оказания психологической поддержки беременной.
Лечение при сроке беременности до 18 недель включительно проводится так же, как лечение вне беременности. Специфическое лечение беременных при сроке более 18 недель проводят прокаин- пенициллином в течение 10 дней при первичном сифилисе и 20 дней — при вторичном и скрытом раннем сифилисе. Применяют также новокаиновую соль пенициллина в течение 10 или 20 дней соответственно.
Профилактическое лечение показано женщинам, получившим лечение до беременности, у которых к началу беременности не произошла полная негативация МР, а также всем женщинам, начавшим лечение во время беременности, независимо от ее срока. Профилактическое лечение обычно проводится, начиная с 20-й недели бере-менности, но при поздно начатом специфическом лечении — непосредственно вслед за ним. Профилактическое лечение также проводят прокаин- пенициллином и новокаиновой солью пенициллина в тех же суточных дозах в течение 10 дней. При непереносимости пенициллинов беременным в качестве альтернативной терапии показано применение полусинтетических пенициллинов или эритромицина.
Лечение и профилактика сифилиса у детей
При рождении ребенка без проявлений сифилиса от нелеченной матери, при поздно начатом специфическом лечении (с 32 недели беременности), при отсутствии негативации МР к моменту родов или серорезистентности у матери, ребенку проводится профилактическое лечение натриевой солью бензилпенициллина или новокаиновой солью пенициллина или прокаин-пенициллином в течение 10 дней, либо двумя инъекциями бензатин бензилпенициллина с интервалом 7 дней.
Специфическое лечение детей, больных ранним врожденным сифилисом — манифестным и скрытым — при отсутствии патологии в спинномозговой жидкости проводят натриевой солью бензилпенициллина или новокаиновой солью пенициллина или прокаин-пенициллином в течение 14 дней, либо тремя инъекциями бензатин бензилпенициллина с интервалом 7 дней. При наличии патологических изменений в ликворе не рекомендуется применение дюрантных препаратов пенициллина. При непереносимости бензилпенициллина следует использовать полусинтетические пенициллины — оксациллин, ампициллин. При непереносимости всей группы пенициллинов це-лесообразно применение цефтриаксона.
Читайте также:
