Эпилепсия клиника эпилептического припадка
Припадки могут быть большими и малыми.
Большой эпилептический припадок имеет характерную стадийность (фазность) развития. Обычно за несколько часов, иногда суток, до припадка появляется ряд симптомов предвестников. При этом наблюдается повышенное беспокойство, раздражительность, ощущение подергивания отдельных мышц лица и тела. Возможны также вазомоторные расстройства в виде сердцебиений, чувства тяжести в голове, светобоязни, ухудшения слуха, нарушение обоняния и вкуса.
Наиболее часто встречается сенсорная аура, которая характеризуется неожиданным появлением различных ощущений в органах чувств. При зрительной ауре больные видят окружающие предметы в ярких красках, вспышки света. В случае возникновения слуховой ауры они слышат не существующие на самом деле звуки, голоса, треск, шум, музыку. При обонятельной ауре больные ощущают странные, неопределенные запахи - дыма, ароматических веществ, разлагающихся отбросов. Висцеральная аура начинается с неприятного ощущения в подложечной области и проявляется тошнотой, рвотой, сердцебиением. Двигательная аура характеризуется стереотипными движениями (неожиданный импульсивный бег, вращение на месте). Психическая аура представляет собой переживания чего-то жуткого, страшного, угрожающего.
Обычно у одного и того же больного аура по содержанию повторяется с последующей критической оценкой и сохранением в памяти пережитого. Длится она всего несколько секунд, однако в это время больные иногда, в очень редких случаях, с помощью сильного произвольного напряжения мускулатуры тела, резких движений, значительных болевых раздражений, глубокого вдоха с задержкой дыхания способны подавить дальнейшее развитие припадка.
Тоническая фаза продолжается около полминуты и сменяется фазой клонических судорог, которая проявляется следующими друг за другом сокращениями сгибательной и разгибательной мускулатуры конечностей, туловища. Возникает хриплое, клокочущее дыхание, глаза закатываются, циноз постепенно проходит. В связи с тем что в тонические и клонические судороги вовлекается и жевательная мускулатура, наблюдаются прикусы языка, слизистой ротовой полости.
Клонические судороги через 1-2 минуты слабеют, а затем прекращаются вовсе. Наступает постприпадочная стадия, длящаяся от несколько минут до 1 - 2 часов. Сознание больного в это время остается помраченным, речь бессвязной, взгляд блуждающим. Некоторые больные после окончания судорог сразу встают, но чаще наступает глубокий сон. Проснувшись, они чувствуют себя разбитыми, неспособными к труду.
В случаях, когда большие судорожные припадки следуют один за другим и в промежутках между ними больной не приходит в сознание, развивается состояние, называемое эпилептическим статусом.
Малые припадки характеризуются кратковременной, всего до десятка секунд, потерей сознания с небольшими судорожными компонентами. Больной при этом не падает, и окружающие часто не замечают у него приступа расстройства сознания. Малый припадок, как и большой, сопровождается полной амнезией.
Малые припадки при эпилепсии могут проявляться в виде абсансов (от фр. absence - отсутствие). Больной вдруг замолкает или начинает невнятно бормотать, а спустя несколько секунд продолжает прерванный разговор. Выполняя какую-либо работу, внезапно прекращает ее, а через мгновение, придя в себя и ничего не помня о случившемся, продолжает занятие. Большим разнообразием малые припадки отличаются у детей.
Под эпилепсией подразумевают группу заболеваний, главным симптомом которых являются судороги. Сейчас известно более 40 разных форм эпилепсии. В настоящее время эпилепсия встречается наиболее часто из всех заболеваний нервной системы. Около 1% всего населения страдает этой болезнью, особенно этому недугу подвержены дети. Причем заболеть могут даже новорожденные. Известны случаи появления эпилепсии в глубокой старости (2-3% ). Но чаще всего ( у 75% всех людей, страдающих эпилепсией) судороги появляются в первые 20 лет жизни. Причем самый уязвимый возраст – от 1 г до 9 лет. Эпилепсия у детей проходит более ярко и клиника более выраженная, это связано с особенностями строения и функциональной незрелостью головного мозга. Эпилепсия чаще встречается у лиц, проживающих в странах с жарким и влажным климатом. Также, по данным статистики выявлено, что в пожилом и старческом возрасте заболеваемость эпилепсией у мужчин выше, чем у женщин.
Формы эпилепсии могут быть разными и по клинической картине, и по прогнозу, и по возрасту проявления. Большая часть этих проявлений поддается лечению, главное вовремя поставить верный диагноз, чтобы выбрать правильную терапию.
Клиники Германии занимают лидирующие позиции в области научных исследований и практического опыта по лечению эпилепсии, особенно детской. В Германии используются современные хирургические разработки для радикального лечения эпилепсии. Благодаря ультрасовременной диагностике определяют центр эпилептического очага с точностью до 1 миллиметра. Немецкие врачи достигли огромных успехов и в диагностике, и лечении эпилепсии.
Врачи неврологических клиник Германии помогли тысячам больных разного возраста с этим непростым заболеванием. Многие вернулись на работу и отказались от лечения, почувствовали вкус к жизни и стали коммуникабельными членами общества.
Характерный симптом эпилепсии – это приступ судорог, причем при эпилепсии приступы судорог повторяются. Они возникают при, казалось бы, полном благополучии, то есть в отсутствии провоцирующих факторов.
Чаще всего приступ эпилепсии возникает неожиданно для больного человека. Но некоторые пациенты отмечают симптомы-предвестники. Перед приступом появляется головная боль, беспокойство, раздражительность, апатия. Иногда в течение нескольких секунд пациент чувствует ауру.
Аура повторяется перед каждым приступом и для пациента это очень важно. За эти несколько секунд больной может обезопасить себя, сесть на стул или лечь, чтобы при потере сознания не упасть. Сопровождающие больного должны быть особенно внимательными и договориться с больным об определенных знаках, если тот почувствует приближение приступа.
Аура может быть совершенно разного характера и в зависимости от ощущений пациента делится на следующие виды:
Характер ощущений указывает на ту область мозга, где начинается приступ эпилепсии и очень важен для правильной диагностики и лечения заболевания. Поэтому перед консультацией с врачом пациент должен постараться сформулировать свои ощущения с предельной точностью.
Эпилептическими или судорожными припадками называют резкое нарушение электрической активности коры больших полушарий головного мозга, клинически проявляющееся нарушением сознания и расстройствами движения, чувствительности и поведения. Эпилептические припадки различной этиологии, протекающие с минимальными предвестниками или даже без них и приводящие к кратковременной потере сознания, необходимо дифференцировать от обмороков. Термин эпилепсия используется для обозначения повторных, часто стереотипных припадков, периодически возникающих в течение нескольких месяцев или лет.
Классификация эпилептических припадков
- Парциальные (или фокальные) эпилептические припадки
- Простые парциальные припадки (с двигательной, чувствительной, вегетативной и психической симптоматикой)
- Сложные парциальные припадки (психомоторные или височная эпилепсия) В. Парциальные припадки со вторичной генерализацией
- Первично-генерализованные припадки
- Тонико-клонические
- Абсансы
- Миоклонические
- Атонические, или акинетические
При обследовании больных эпилепсией необходимо проведение компьютерной томографии, желательно МРТ‑исследование; целесообразны исследование глазного дна, биохимическое исследование крови, электрокардиография, особенно у лиц пожилого возраста.
Лечение. Современная тактика лечения больных эпилепсией включает следующее:
• выявление тех причин припадков, которые поддаются лечению (опухоль, аневризма и т.д.);
• исключение факторов, провоцирующих припадки (недосыпание, физическое и умственное перенапряжение, гипертермия);
• правильную диагностику типа эпилептических припадков и эпилепсии;
• назначение адекватной лекарственной терапии (стационарной или амбулаторной);
• внимание к образованию, трудоустройству, отдыху больных, социальным проблемам больного эпилепсией.
Принципы лечения эпилепсии:
• соответствие препарата типу припадков и эпилепсии (каждый препарат имеет определенную селективность в отношении того или иного типа припадков и эпилепсии);
• по возможности использование монотерапии (применение одного противоэпилептического препарата).
Консервативное лечение. Начинать лечение следует с назначения небольшой дозы противоэпилептического препарата, рекомендуемого при данном типе припадка и форме эпилепсии.
Дозу увеличивают при отсутствии побочных эффектов и сохранении припадков в целом. При парциальных припадках эффективными являются карбамазепин (тегретол, финлепсин, карбасан, тимонил), вальпроаты (депакин, конвулекс), фенитоин (дифенин), фенобарбитал (люминал). Препаратами первой очереди являются карбамазепин и вальпроаты. Средняя терапевтическая доза карбамазепина составляет 600–1200 мг в день, вальпроатов – 1000–2500 мг в день. Суточную дозу делят на 2–3 приема. Весьма удобны для пациентов так называемые ретардные препараты, или средства пролонгированного действия. Они назначаются 1–2 раза в сутки (депакин‑хроно, финлепсин‑петард, тегретол‑ЦР). Побочные эффекты фенобарбитала и фенитоина обусловливают их применение только как препаратов второй очереди.
При генерализованных припадках закономерности назначения препаратов следующие. При генерализованных тонико‑клонических припадках эффективны вальпроаты и карбамазепин. При абсансах назначают этосуксимид и вальпроат. Вальпроаты рассматриваются как препараты выбора для больных с идиопатической генерализованной эпилепсией, особенно с миоклоническими припадками и абсансами. Карбамазепин и фенитоин не показаны при абсансах, миоклонических припадках.
В последние годы появилось много новых противоэпилептических препаратов (ламотриджин, тиагабин и др.), отличающихся более высокой эффективностью и лучшей переносимостью.
Лечение эпилепсии – процесс длительный. Вопрос о постепенном прекращении приема противоэпилептических препаратов можно поставить не ранее чем через 2–5 лет после последнего припадка (в зависимости от возраста больного, формы эпилепсии и т.д.).
При эпилептическом статусе применяют сибазон (диазепам, седуксен): 2 мл раствора, содержащего 10 мг препарата (вводят внутривенно медленно на 20 мл 40 % раствора глюкозы). Повторное введение допустимо не ранее чем через 10–15 мин Если нет эффекта от сибазона, вводят фенитоин, гексенал или тиопентал‑натрий 1 г препарата растворяют изотоническим раствором хлорида натрия и в виде 1–5 % раствора вводят очень медленно внутривенно. При этом имеется опасность угнетения дыхания и гемодинамики, поэтому вводить препараты следует с минутными паузами после вливания каждых 5‑10 мл раствора. В случаях продолжения припадков и при их высокой частоте следует использовать ингаляционный наркоз закисью азота в смеси с кислородом (2:1). Наркоз противопоказан при глубоком коматозном состоянии, выраженных расстройствах дыхания, коллапсе.
Хирургическое лечение. При очаговой эпилепсии показания к операции определяются прежде всею характером заболевания, вызвавшего эпилептические припадки (опухоль, абсцесс, аневризма и т.д.).
Поперечные профили набережных и береговой полосы: На городских территориях берегоукрепление проектируют с учетом технических и экономических требований, но особое значение придают эстетическим.

Опора деревянной одностоечной и способы укрепление угловых опор: Опоры ВЛ - конструкции, предназначенные для поддерживания проводов на необходимой высоте над землей, водой.

Организация стока поверхностных вод: Наибольшее количество влаги на земном шаре испаряется с поверхности морей и океанов (88‰).
Эпилепсия — это состояние, характеризующееся повторными (более двух) эпилептическими приступами, не спровоцированными какими-либо немедленно определяемыми причинами. Эпилептический приступ — клиническое проявление аномального и избыточного разряда нейронов мозга, вызывающего внезапные транзиторные патологические феномены (чувствительные, двигательные, психические, вегетативные симптомы, изменения сознания). Следует помнить, что несколько спровоцированных или обусловленных какими-либо отчетливыми причинами (опухоль мозга, ЧМТ) эпилептических приступов не свидетельствуют о наличии у пациента эпилепсии.
МКБ-10
- Классификация
- Симптомы эпилепсии
- Диагностика
- Лечение эпилепсии
- Консервативная терапия
- Хирургическое лечение
- Прогноз и профилактика
- Цены на лечение
Общие сведения
Эпилепсия — состояние, характеризующееся повторными (более двух) эпилептическими приступами, не спровоцированными какими-либо немедленно определяемыми причинами. Эпилептический приступ — клиническое проявление аномального и избыточного разряда нейронов мозга, вызывающего внезапные транзиторные патологические феномены (чувствительные, двигательные, психические, вегетативные симптомы, изменения сознания). Следует помнить, что несколько спровоцированных или обусловленных какими-либо отчетливыми причинами (опухоль мозга, ЧМТ) эпилептических приступов не свидетельствуют о наличии у пациента эпилепсии.

Классификация
Согласно международной классификации эпилептических приступов выделяют парциальные (локальные, фокальные) формы и генерализированную эпилепсию. Приступы фокальной эпилепсии подразделяют на: простые (без нарушений сознания) — с моторными, соматосенсорными, вегетативными и психическими симптомами и сложные — сопровождаются нарушением сознания. Первично-генерализованные приступы происходят с вовлечением в патологический процесс обоих полушарий мозга. Типы генерализированных приступов: миоклонические, клонические, абсансы, атипичные абсансы, тонические, тонико-клонические, атонические.
Существуют неклассифицированные эпилептические приступы — не подходящие ни под один из вышеописанных видов приступов, а также некоторые неонатальные приступы (жевательные движения, ритмичные движения глаз). Выделяют также повторные эпилептические приступы (провоцируемые, циклические, случайные) и длительные приступы (эпилептический статус).
Симптомы эпилепсии
В клинической картине эпилепсии выделяют три периода: иктальный (период приступа), постиктальный (постприступный) и интериктальный (межприступный). В постиктальном периоде возможно полное отсутствие неврологической симптоматики (кроме симптомов заболевания, обусловливающего эпилепсию — черепно-мозговая травма, геморрагический или ишемический инсульт и др.).
Выделяют несколько основных видов ауры, предваряющей сложный парциальный приступ эпилепсии — вегетативную, моторную, психическую, речевую и сенсорную. К наиболее частым симптомам эпилепсии относятся: тошнота, слабость, головокружение, ощущение сдавления в области горла, чувство онемения языка и губ, боли в груди, сонливость, звон и/или шум в ушах, обонятельные пароксизмы, ощущение комка в горле и др. Кроме того, сложные парциальные приступы в большинстве случаев сопровождаются автоматизированными движениями, кажущимися неадекватными. В таких случаях контакт с пациентом затруднен либо невозможен.
Вторично-генерализированный приступ начинается, как правило, внезапно. После нескольких секунд, которые длится аура (у каждого пациента течение ауры уникально), пациент теряет сознание и падает. Падение сопровождается своеобразным криком, который обусловлен спазмом голосовой щели и судорожным сокращением мышц грудной клетки.
Далее наступает тоническая фаза приступа эпилепсии, названная так по типу судорог. Тонические судороги — туловище и конечности вытягиваются в состоянии сильнейшего напряжения, голова запрокидывается и/или поворачивается в сторону, контралатеральную очагу поражения, дыхание задерживается, набухают вены на шее, лицо становится бледным с медленно нарастающим цианозом, челюсти плотно сжаты. Продолжительность тонической фазы приступа — от 15 до 20 секунд.
Затем наступает клоническая фаза приступа эпилепсии, сопровождающаяся клоническими судорогами (шумное, хриплое дыхание, пена изо рта). Клоническая фаза продолжается от 2 до 3 минут. Частота судорог постепенно снижается, после чего наступает полное мышечное расслабление, когда пациент не реагирует на раздражители, зрачки расширены, реакция их на свет отсутствует, защитные и сухожильные рефлексы не вызываются.
Наиболее распространенные типы первично-генерализированных приступов, отличающихся вовлечением в патологический процесс обоих полушарий мозга — тонико-клонические приступы и абсансы. Последние чаще наблюдаются у детей и характеризуются внезапной кратковременной (до 10 секунд) остановкой деятельности ребенка (игры, разговор), ребенок замирает, не реагирует на оклик, а через несколько секунд продолжает прерванную деятельность. Пациенты не осознают и не помнят припадков. Частота абсансов может достигать нескольких десятков в сутки.
Диагностика
Диагностирование эпилепсии должно основываться на данных анамнеза, физикальном обследовании пациента, данных ЭЭГ и нейровизуализации (МРТ и КТ головного мозга). Необходимо определить наличие или отсутствие эпилептических приступов по данным анамнеза, клинического осмотра пациента, результатам лабораторных и инструментальных исследований, а также дифференцировать эпилептические и иные приступы; определить тип эпилептических приступов и форму эпилепсии; ознакомить пациента с рекомендациями по режиму, оценить необходимость медикаментозной терапии, ее характер и вероятность хирургического лечения. Несмотря на то, что диагностика эпилепсии основывается, прежде всего, на клинических данных, следует помнить, что при отсутствии клинических признаков эпилепсии данный диагноз не может быть поставлен даже при наличии выявленной на ЭЭГ эпилептиформной активности.
На ЭЭГ в сочетании с функциональными пробами (фотостимуляция, гипервентиляция) изменения выявляют в большинстве случаев. Необходимо подчеркнуть, что отсутствие эпилептической активности на ЭЭГ (с применением функциональных проб или без них) не исключает наличие эпилепсии. В таких случаях проводят повторное обследование либо видеомониторинг проведенной ЭЭГ.
Приступы эпилепсии необходимо дифференцировать с другими пароксизмальными состояниями неэпилептической природы (обмороки, психогенные приступы, вегетативные кризы).
Лечение эпилепсии
Все методы лечения эпилепсии направлены на прекращение приступов, улучшение качества жизни и прекращение приема лекарственных средств (на стадии ремиссии). В 70% случаев адекватное и своевременное лечение приводит к прекращению приступов эпилепсии. Прежде чем назначать противоэпилептические препараты необходимо провести детальное клиническое обследование, проанализировать результаты МРТ и ЭЭГ. Пациент и его семья должны быть проинформированы не только о правилах приема препаратов, но и о возможных побочных эффектах. Показаниями к госпитализации являются: впервые в жизни развившийся эпилептический приступ, эпилептический статус и необходимость хирургического лечения эпилепсии.
Одним из принципов медикаментозного лечения эпилепсии является монотерапия. Препарат назначают в минимальной дозе с последующим ее увеличением до прекращения приступов. В случае недостаточности дозы необходимо проверить регулярность приема препарата и выяснить, достигнута ли максимально переносимая доза. Применение большинства противоэпилептических препаратов требует постоянного мониторинга их концентрации в крови. Лечение прегабалином, леветирацетамом, вальпроевой кислотой начинают с клинически эффективной дозы, при назначении ламотриджина, топирамата, карбамазепина необходимо проводить медленное титрование дозы.
Лечение впервые диагностированной эпилепсии начинают как с традиционных (карбамазепин и вальпроевая кислота), так и с новейших противоэпилептических препаратов (топирамат, окскарбазепин, леветирацетам), зарегистрированных для применения в режиме монотерапии. При выборе между традиционными и новейшими препаратами необходимо принять во внимание индивидуальные особенности пациента (возраст, пол, сопутствующая патология). Для лечения неидентифицированных приступов эпилепсии применяют вальпроевую кислоту.
При назначении того или иного противоэпилептического препарата следует стремиться к минимально возможной частоте его приема (до 2 раз/сутки). За счет стабильной концентрации в плазме препараты пролонгированного действия более эффективны. Доза препарата, назначенная пожилому пациенту, создает более высокую концентрацию в крови, чем аналогичная доза препарата, назначенная пациенту молодого возраста, поэтому необходимо начинать лечение с малых доз с последующим их титрованием. Отмену препарата проводят постепенно, учитывая форму эпилепсии, ее прогноз и возможность возобновления приступов.
Фармакорезистентные эпилепсии (продолжающиеся приступы, неэффективность адекватного противоэпилептического лечения) требуют дополнительного обследования пациента для решения вопроса о оперативном лечении. Предоперационное обследование должно включать в себя видео-ЭЭГ регистрацию приступов, получение достоверных данных о локализации, анатомических особенностях и характере распространения эпилептогенной зоны (МРТ).
На основе результатов вышеперечисленных исследований определяется характер оперативного вмешательства: хирургическое удаление эпилептогенной ткани мозга (кортикальная топэтомия, лобэктомия, гемисферэктомия, мультилобэктомия); селективная операция (амигдало-гиппокампэктомия при височной эпилепсии); каллозотомия и функциональное стереотаксическое вмешательство; вагус-стимуляция.
Существуют строгие показания к каждому из вышеперечисленных хирургических вмешательств. Их проведение возможно только в специализированных нейрохирургических клиниках, располагающих соответствующей техникой, и при участии высококвалифицированных специалистов (нейрохирурги, нейрорадиологи, нейропсихологии, нейрофизиологи и др.).
Прогноз и профилактика
Прогноз на трудоспособность при эпилепсии зависит от частоты приступов. На стадии ремиссии, когда приступы возникают все реже и в ночное время, трудоспособность пациента сохраняется (в условиях исключения работы в ночную смену и командировок). Дневные приступы эпилепсии, сопровождающиеся потерей сознания, ограничивают трудоспособность пациента.
Эпилепсия оказывает влияние на все стороны жизни пациента, поэтому является значимой медико-социальной проблемой. Одна из граней этой проблемы — скудость знаний об эпилепсии и связанная с этим стигматизация пациентов, суждения которых о частоте и выраженности психических нарушений, сопровождающих эпилепсию, зачастую необоснованны. Подавляющее большинство пациентов, получающих правильное лечение, ведут обычный образ жизни без приступов.
Профилактика эпилепсии предусматривает возможное предотвращение ЧМТ, интоксикаций и инфекционных заболеваний, предупреждение возможных браков между больными эпилепсией, адекватное снижение температуры у детей с целью предотвращения лихорадки, последствием которой может стать эпилепсия.
Клинические проявления эпилепсии очень разнообразны и в основе своей представлены эпилептическими приступами и изменениями личности.

Заведующая дневным стационаром, врач-психиатр
Приступы эпилепсии
Клинические проявления эпилепсии очень разнообразны и в основе своей представлены эпилептическими приступами и изменениями личности.
Далеко не каждые судороги и приступы являются проявлением эпилепсии. Для постановки диагноза требуется современное обследование, включающее консультацию квалифицированного специалиста, желательно эпилептолога (психиатра или невролога), методы нейровизуализации — компьютерную томографию (КТ), магнитно-резонансную томографию (МРТ), ангиообследование — исследование сосудов, рутинная ЭЭГ, видео-ЭЭГ-мониторинг (ВЭМ).
Наиболее узнаваемым приступом в эпилепсии является генерализованный тонико-клонический припадок.
Это фаза тонического напряжения — ноги вытянуты, руки согнуты в локтевых суставах, пальцы сжаты в кулаки; напряжение в мышцах спины и шеи приводит к выгибанию туловища и запрокидыванию головы; напряжение глазодвигательных мышц приводит к тоническому заведению глаз вверх. Совместно с тонической фазой развивается вегетативная буря — расширяется зрачок, усиливается потоотделение, бледнеет лицо, развиваются тахикардия и артериальная гипертензия, усиливается слюноотделение; дыхание резко угнетено, появляется синюшность кожи в области рта и носа, что свидетельствует о гипоксии. Фаза тонического напряжения длится 20–30 секунд. Затем наступает вторая фаза — фаза клонических пароксизмов — ритмических мышечных сокращений, которые охватывают крупные мышечные группы и приводят к непроизвольным резким двигательным актам. Появляется прерывистое дыхание. Может быть непроизвольное мочеиспускание. Фаза клонических пароксизмов длится 1–2 минуты. После завершения клонической фазы пациент полностью обессилен, сознание спутанное, развивается глубокий сон (завершение приступа). После пробуждения у пациента тяжелая голова, ломота и боль в мышцах. Сам пациент не помнит, что с ним произошло.
Для большинства пациентов припадки наступают неожиданно и моментально. Иногда за несколько дней или часов до припадка могут возникать предвестники в виде головной боли, плохого самочувствия, снижения аппетита или непосредственно перед потерей сознания появляется аура в виде кратковременных разнообразных феноменов (определенный запах, вкус, фраза, образ и т.д.)
Очень часто встречаются миоклонические приступы. У пациента наблюдаются внезапные непроизвольные мышечные сокращения, имеющие разнообразный характер: вздрагивания, тремор, толчкообразные движения, трепетания век.
Сознание пациентов как правило сохранено, либо нарушается частично. Миоклонические приступы сопровождают очень многие формы эпилепсии.
В любом возрасте встречаются приступы нарушения сознания с расслаблением (обмяканием) всего тела и внезапным падением — генерализованные атонические приступы. При этом если пациент находится в вертикальном положении, то как правило отмечается сгибание головы за счет атонии шейных мышц, затем нарушается положение тела в пространстве и пациент падает вперед на голову и колени, либо назад, как подкошенный столб. Среди эпилептических падений эти припадки наиболее травматичны. Легкой степени выраженности атонический приступ проявляется в виде легких кивков головы и также сопровождается кратковременным нарушением сознания.
- клонический компонент (подергивание век или уголков рта);
- атонический компонент (могут выпадать предметы из рук; голова опускается на грудь);
- автоматизмы (глотание, жевание, облизывание губ, движения в руках, бормотание);
- вегетативные симптомы (бледность, покраснение лица, расширение зрачков, тахикардия, недержание мочи).
Аффективные припадки — внезапно возникающие эпизоды резкого возбуждения и непроизвольных активных действий, часто агрессивного характера. Часто такие припадки являются причиной антисоциальных, противоправных, криминальных действий со стороны больных эпилепсией. В момент припадка больные невосприимчивы к обращенной к ним речи, неадекватны в поведении и совершенно неконтролируемы. Продолжительность аффективных приступов крайне вариабельна и может достигать нескольких часов.
Не относятся к эпилептическим припадкам такие пароксизмальные расстройства сна у детей, как сноговорение и снохождение (лунатизм), но дети должны наблюдаться у эпилептолога до окончания периода полового созревания.
Факторами риска развития эпилепсии являются: травма ЦНС, нейроинфекции, тяжелые соматические заболевания, интоксикации (в том числе наркотическими препаратами). Генетические факторы играют немаловажную роль в развитии эпилепсии — если эпилепсией больна мать ребенка, то этот риск увеличивается в 8–10 раз, а если отец — в 2 раза. Тем не менее чаще эпилепсией страдают лица мужского пола.
Что делать, если начался припадок?
Тот, с кем внезапно случился эпилептический припадок, ничего предпринять не может. Если появляется предвестник-аура, то иногда человек может по возможности удалиться в безопасное место.
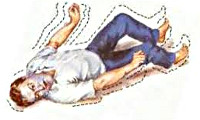
При большом судорожном припадке, когда человек теряет сознание и падает, необходимо:
- удалить все предметы, о которые пациент может пораниться в момент судорог или вынести пациента из опасных зон — перила, вода и т.д.;
- не следует пытаться предотвратить прикусывание языка путем вставления в рот клина. Такая мера может нанести во рту больше вреда, чем пользы;
- несмотря на остановку дыхания, которая продолжается чаще всего 10–15 секунд, нет необходимости в искусственном дыхании. В случае длительной задержки дыхания необходимо несколько раз нажать на живот в области солнечного сплетения;
- после судорог человека осторожно поворачивают на бок, чтобы он не поперхнулся слюной, и ждут, пока он полностью не придет в себя;
- после завершения припадка пациент может еще несколько минут не ориентироваться в обстановке. Не следует возбужденно обращаться к пациенту, необходимо спокойно ответить на его вопросы.
При абсансах помощи не требуется, однако следует остаться около пациента и наблюдать за ним, пока он снова не придет в себя.
Если припадок длится слишком долго или повторяется через короткие промежутки времени, что относится и к абсансам, необходимо вызвать врача скорой помощи, который обязательно помещает пациента в больницу, т.к. может возникнуть угроза жизни для пациента.
Мы помогаем людям более 29 лет. Наша практика обширна, уникальна и проверена годами.
Читайте также:


