Инфекции вызывающие воспаления в челюсти

Острая боль, появление флюса, отечность десен, искажение черт лица свидетельствует о серьезных проблемах в ротовой полости. С жалобами на воспаление челюстной кости в кабинет стоматолога обращаются более 25% пациентов. На основании осмотра и пальпации, а также результатов рентгенографии, врач выносит вердикт – периостит челюсти. При этом заболевании требуется незамедлительное лечение, поскольку промедление может быть чревато опасными осложнениями. Как вовремя распознать недуг и чем опасно самолечение?
- Почему возникает
- Симптоматика
- Виды
- Как диагностируют заболевание
- Лечение
- Профилактические меры
Почему возникает

Гнойный периостит челюсти – диагноз достаточно неприятный. Это состояние является следствием вызванного инфекцией воспалительного процесса, очаг которого обычно локализуется в надкостнице – чрезвычайно тонкой соединительной ткани. При инфицировании через поврежденный моляр она утолщается и отслаивается, между ней и костью образуется пространство, которое заполняется гноем или серозной жидкостью. Пациент ощущает сильную боль, организм реагирует на патологию повышением температуры тела до 38-39 градусов, самочувствие постоянно ухудшается.
По каким причинам появляется периостит челюсти:
- проникновение грамположительных бактерий через кариозные зубы;
- попадание инфекции в рану после удаления зубной единицы;
- хронический периодонтит;
- киста;
- альвеолит.
Спровоцировать развитие заболевания могут:
- неправильное питание;
- нерегулярная или недостаточная гигиена ротовой полости;
- вредные привычки;
- герпесная инфекция;
- хронические болезни внутренних органов.
Это важно знать! Запустить воспалительный процесс может даже банальное переохлаждение, эмоциональное перевозбуждение, физическое переутомление, продолжительный стресс.

Как распознать гнойный периостит верхней челюсти? Сразу становится заметной припухлость лица с той стороны, где локализован очаг воспаления. Из-за скопления гноя возникает отечность мягких тканей, она затрагивает нижний край глаза, крылья носа, щеку. Врач стоматолог на осмотре в кресле отмечает:
- наличие больного зуба в ротовой полости пациента с признаками периодонтита или пульпита;
- гиперемию слизистой;
- патологическую подвижность зубной единицы;
- валикообразную опухоль с очагом флюктуации;
- поддесневой абсцесс;
- увеличение поднижнечелюстных узлов.
Острый периостит челюстей способен изменить черты лица, сделать их ассиметричными. Это вызвано односторонним отеком мягких тканей, который обычно поражает околочелюстную область. При возникновении проблемы в области верхних резцов заметно искажение контура верхней губы. Если задеты премоляры и клыки, отечность распространяется на щечную и скуловую область. При периостите нижней челюсти отекает подбородок, губа и часть шеи.
Важно! В осложненной ситуации на десне нередко образуется свищевой ход, через который выходит гной в ротовую полость. Это приносит больному временное облегчение, однако, через короткое время опасное содержимое снова накапливается.
Пациент при остром периостите челюстей ощущает:
- сильную боль, которая отдает в шею, глазницу, ухо, висок;
- слабость;
- нарушение аппетита;
- беспокоит бессонница;
- ограниченность движения челюсти;
- озноб при нормальной или субфебрильной температуре.

В зависимости от течения заболевания периостит бывает острым и хроническим. В свою очередь, они делятся на разные формы:
- серозный характеризуется накоплением серозного экссудата в небольшом количестве и протекает с абсцессом надкостницы и образованием свищей;
- простой хронический периостит челюсти – обратимый процесс образования костной ткани;
- при оссифицирующем в кратчайшие сроки начинается окостенение и гиперостоз.
Стоматологи также классифицируют недуг по способу проникновения инфекции в область надкостницы:
- травматический – возникает из-за механического повреждения;
- гематогенный – инфекция попала через кровеносную систему;
- лимфогенный – возбудитель проникает через лимфотические пути;
- одонтогенный периостит челюсти – причина в больных зубах.
Обратите внимание! Заболевание может быть, как ограниченным, так и диффузным. В первом случае, он поражает область одного зуба, из-за которого и возникло воспаление, во втором – распространяется на всю челюсть. Как диагностируют заболевание
Характерные клинические признаки периостита стоматолог изначально определит визуально. Если он вызван одонтогенной инфекцией, в ротовой полости наблюдается зуб с сильно разрушенной коронковой частью. При перкуссии зубной единицы пациент чувствует сильную боль, в корневых каналах присутствуют продукты распада тканей.
В зависимости от факторов, вызвавших заболевание, врач определит его этиологию:
- травматический;
- воспалительный;
- специфический;
- токсический.
Обязательно проводят рентгенологическое обследование. С его помощью обнаруживают изменения со стороны костной ткани, выявляют гранулирующий или гранулематозный периодонтит, ретинированные зубы, кисты и прочие скрытые под тканями десны осложнения.
Дополнительно в стоматологи могут назначить общий анализ крови. В нем будет отмечено незначительное повышение лейкоцитов, что свойственно для воспалительного процесса, а также скорости оседания эритроцитов. По полученным результатам диагностики периостита челюсти обследований врач составляет план терапевтических мероприятий. Только соблюдение всех рекомендаций позволяет рассчитывать на благоприятный прогноз.

Чем раньше пациент обратился за врачебной помощью, тем лучше. На серозной стадии заболевания его можно вылечить без хирургического вмешательства. Лечение периостита челюсти бывает местным и общим. Если оно начато своевременно, то терапия займет 7-10 дней.
Под местным лечением подразумевается устранение абсцесса. Врач под анестезией осуществляет надрез, очищает ткани от гнойного содержимого, дезинфицирует рану антисептическими средствами. В случае необходимости устанавливается дренажная система.
Для уменьшения отека пациенту назначают процедуры физиотерапии:
- электрофорез с лидазой;
- УВЧ;
- флюктуоризацию;
- лазеротерапию;
- воздействие ультразвуком.
Снять болевые ощущения поможет прием анальгетиков, а также противовоспалительных средств.
Если периостит верхней челюсти был гнойным, стоматолог назначит антибактериальные препараты. Обычно это антибиотики, эффективные против простейших грамположительных и анаэробных бактерий.
Общие терапевтические методы зависят от этиологии заболевания. У взрослых пациентов обычно возникает флюс одонтогенного и травматического характера. В более чем 80% случаев он является последствием незалеченного периодонтита. В этом случае больному предлагают эндодонтическое лечение:
- чистка, дезинфекция, пломбирование зубных каналов;
- восстановление пломбировочным материалом коронки зуба;
- установка протеза при необходимости.
Если зуб разрушен более чем на 50% и его невозможно восстановить культевой вкладкой, штифтом или коронкой, стоматолог удалит единицу, которая уже не представляет функциональной ценности. При диагностировании альвеолита, как причины флюса, проводят очищение лунки, обработку антисептиком и ранозаживляющими мазями.
На заметку! Периостит челюсти имеет по МКБ код 393, он относится к воспалительным патологиям.
В том случае, если на вторые сутки после стоматологического вмешательства пациент не ощущает улучшения, рекомендуется дальнейшее проведение лечебных мероприятий в условиях стационара челюстно-лицевого отделения. Ждать не стоит, иначе воспаление может доставить массу неудобств.

Как предупредить развитие опасного для здоровья и жизни человека флюса?
- Правильный уход за зубами и ротовой полостью.
- Своевременно заниматься лечением стоматологических проблем.
- Корректировать неправильный прикус.
- При первых признаках дискомфорта в области зубов и десен посетить врача.
- Не заниматься самолечением.
Промедление с обращением за врачебной помощью в случае периостита чревато серьезными осложнениями – остеомиелитом и заражением крови из-за распространения гнойного выделяемого по тканям человеческого организма. Современная стоматология предлагает абсолютно безболезненные методы терапии, поэтому медлить с обращением из-за страха перед креслом дантиста не стоит. Вовремя вылеченная болезнь – гарантия здоровья ротовой полости и вашего хорошего самочувствия.
Причины развития болезни
Важно знать! Врачи в шоке: "Эффективное и доступное средство от боли в суставах существует. " Читать далее.
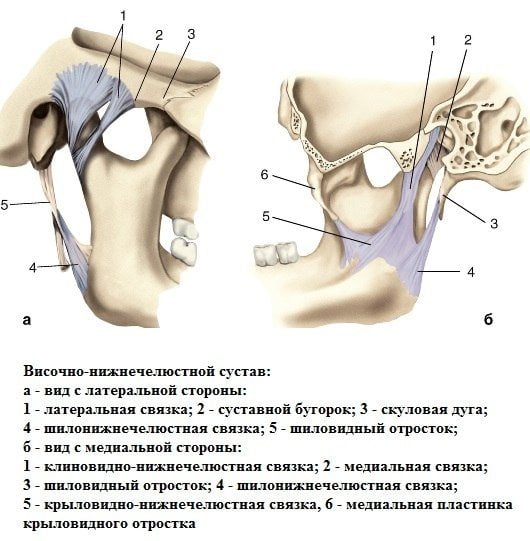
Инфекционное воспаление височно-нижнечелюстного сустава, лечение которого требуется наиболее часто, развивается вследствие проникновения в него болезнетворных микроорганизмов. Способы попадания инфекции:
- контактный способ: инфекция попадает в сустав из соседних тканей;
- гематогенный способ: бактерии транспортируются из периферийных органов и тканей;
- лимфогенный путь: микроорганизмы проникают в сустав с током лимфы;
- травматический: воспаление начинается после получения открытой раны в челюстной области.
Контактный артрит
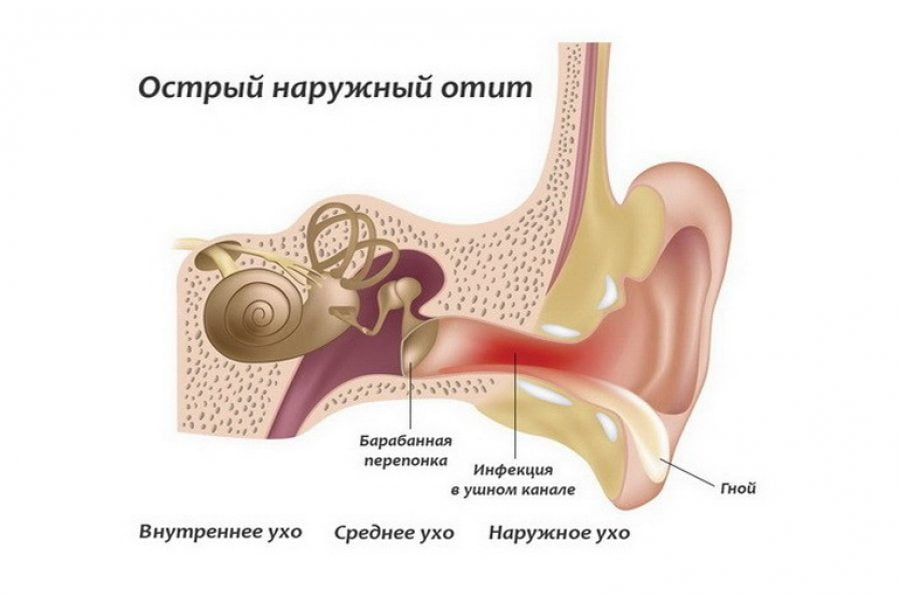
Гематогенный артрит
В процессе кровообращения в суставную сумку может проникнуть любая инфекция грибковой, бактериальной, паразитарной или вирусной природы. Самыми опасными в отношении воспаления височно-нижнечелюстного сустава считаются дифтерия, грипп, скарлатина, корь, туберкулез, специфические болезни вроде проказы, гонореи, сифилиса.
Гематогенным же путем получить артрит челюсти можно и при аутоиммунных патологиях, например, волчанке или ревматоидном артрите.
Признаки челюстного артрита
Если подозревается воспаление височно-челюстного сустава, симптомы, подтверждающие диагноз, могут быть следующими:
- боль пульсирующего характера. Ее интенсивность резко возрастает, если больной любым образом двигает челюстью, или же при нажатии на подбородок;
- отечность зоны сустава. Если артрит коснулся и мягких тканей вокруг него, эпителий на этом месте может покраснеть; собрать его складкой не удается;
- ограничение подвижности: пациент порой не в состоянии раскрыть рот шире, чем на полсантиметра, жевание дается с большим трудом;
- в симптомы воспаления нижнечелюстного сустава входит и падение слуха: вследствие нарастания отека слуховой проход постепенно сужается. Возникает ощущение, что ухо заложило.

Часто при воспалении нижнечелюстного сустава симптомы дополняются подъемом температуры – локальным в области поражения или общим. Иногда наблюдаются ознобы и головокружения. Признаки заболевания могут проявляться с одной стороны лица (это характерно для остеомиелита) или с обеих – такое протекание свойственно челюстному артриту, развившемуся вследствие сепсиса, гематогенного распространения инфекции и аутоиммунных болезней.
К самым ранним признакам неполадок с челюстным суставом особенно внимательно нужно присматриваться пожилым людям и родителям детей, не достигших половой зрелости. Именно у этих двух категорий населения особенно велика вероятность развития артрита височно-нижнечелюстного сустава. У детей склонность к нему объясняется тем, что процессы формирования костной ткани у них не завершены и идут в очень быстром темпе. Кроме того, у малышей высок риск случайного травмирования челюсти в ходе обычных детских игр.
У людей преклонного возраста обычно уже имеются системные хронические заболевания, а иммунитет работает слабее.
Диагностика
- ортопед в тандеме с травматологом. Их осмотр в приоритете, поскольку нужно исключить перелом челюсти, повреждения хрящей или связок;
- стоматолог: его задача – убедиться, что челюстной артрит не является осложнением больного зуба;
- отоларинголог проверяет состояние ЛОР-органов для исключения из списка возможных причин заболеваний носа, горла, ушей и сопутствующих носу пазух;
- инфекционист понадобится, если в организме будет выявлены воспалительные процессы вирусной или бактериальной природы. При туберкулезе нужна консультация фтизиатра, а при кожных высыпаниях и неблагоприятных результатах анализов пациент будет направлен к дерматовенерологу;
- ревматолог будет назначать лечение, если челюсть поражена ревматоидным артритом.
Если в ходе обследования возникнут подозрения на проблемы с тройничным нервом, обязательным станет визит к неврологу.
Одним из первых аппаратных исследований станет рентгенография. Эта методика обладает довольно низкой точностью, но она недорога и позволяет установить, имеет ли место перелом. Чтобы выявить наличие/отсутствие микротрещин, назначается томография, компьютерная или магнитно-резонансная.
Терапия челюстного артрита
Если подтвердились симптомы воспаления челюстно-лицевого сустава, лечение будет направлено на устранение причины его развития, но предварительно приходится снимать болевой синдром.
Травматическое воспаление
Первое, что требуется – обеспечить неподвижность пострадавшего сустава. Заниматься этим должен профессиональный травматолог. Челюсть пациента фиксируется пращевидной повязкой, снабженной специальной пластинкой, которая не дает челюстям сомкнуться. Это позволяет пострадавшему принимать пищу, пусть и только в жидком виде. Для предотвращения отекания рекомендованы холодовые компрессы; параллельно врач пропишет препараты, предотвращающие развитие и распространение воспалительных процессов. В большинстве случаев требуется и системный прием обезболивающих лекарств, поскольку травмы связаны с грубым нарушением целостности тканей, которое может привести к болевому шоку.
Даже "запущенные" проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим.
После спадания отечности к медикаментозным способам лечения добавится лечебная физкультура, призванная предотвратить срастание пораженного сустава в неподвижный конгломерат. Применяется и физиотерапия: УВЧ, электрофорез, диадинамотерапия, фонофорез с гидрокортизоном.
Инфекционное воспаление
Если причина артрита в челюстном суставе — действие вредоносных организмов, основная направленность терапии – лечение заболевания-провокатора. Пока не выяснено, какой именно агрессор запустил воспалительный процесс, врач назначает антибактериальные препараты самого широкого спектра влияния. Когда возбудитель уточнен, медикаменты сменяются теми, которые максимально действенно борются с конкретным заболеванием.
Включаются в терапию и нестероидные противовоспалительные препараты, чья задача — противостоять распространению воспаления. Часто они комбинируются с антигистаминными комплексами, чтобы отек спадал быстрее.
Если консервативное лечение оказывается неэффективным (обычно это случается на поздних стадиях заболевания), назначается хирургическое вмешательство. Операция проводится под общим наркозом, полость вычищается от гноя и ставится дренаж, отводящий из тканей выделяющиеся жидкости. Послеоперационное лечение состоит из болеутоляющих, противовоспалительных и антибактериальных препаратов. Если восстановление идет без патологий, с 3-4 дня после работы хирурга назначаются физиотерапевтические процедуры. Вплоть до снятия дренажа пациенту прописана строгая диета исключительно из жидкой пищи.
Ревматоидные воспаления
Эту разновидность челюстного артрита по большей части лечит ревматолог, хотя могут понадобиться уточнения со стороны других врачей. Медикаментозное лечение сводится в основном к снятию воспаления и болезненности; в качестве поддерживающего и ускоряющего воздействия выступают физиотерапевтические процедуры. Но терапия только этими направлениями не ограничивается, так как при ревматоидном артрите очень высока вероятность развития анкилоза сустава, что грозит частичной (а иногда и полной) потерей его подвижности. Объясняется это явление патологическим разрастанием в суставной полости тканей; зазора для вращения частей сустава не остается. Поэтому человек с таким диагнозом должен постоянно разрабатывать больной сустав. Упражнения несложные, но требуют регулярного выполнения, не меньше трех раз за день и только после устранения болезненности и купирования воспаления.
Наиболее действенными специалисты в лечебной физкультуре считают четыре упражнения:
Каждое из упражнений повторяется по три раза. При их выполнении могут начаться боли; если они сильные, следует делать меньше подходов за день, снизить интенсивность давления или вовсе сделать перерыв в несколько дней. Если болезненность не проходит, о состоянии челюсти нужно уведомить наблюдающего врача.
Стоит внести еще одно уточнение. Как и прочие заболевания, воспаление челюстного сустава может из острой формы перейти в хроническую. В этом случае после наступления периода ремиссии основной упор в лечении делается на физиотерапию. Помимо уже упомянутых электрофореза и УВЧ, хорошие терапевтические результаты дают грязелечение и парафинотерапия.
Возможные осложнения
Если проигнорировать симптомы воспаления челюстного сустава, лечение не начать вовремя (или заменить его самодеятельными действиями), то есть риск развития тяжелых осложнений.
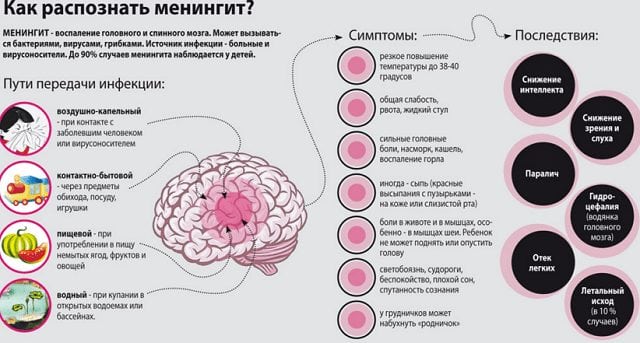
При гематогенном и контактном распространении микроорганизмов у пациента с челюстным артритом может развиться менингит. Это очень опасное заболевание, проявляющееся сильнейшими головными болями с подъемом температуры тела до опасных показателей (40 0 С и выше), обмороками и светобоязнью. Непринятие срочных и профессиональных мер приводит к гибели человека.
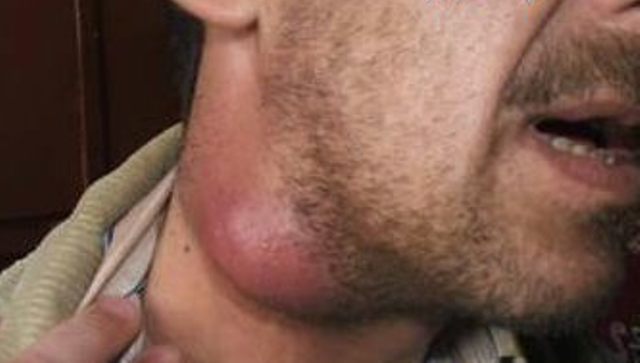
Флегмона височной области. Так именуется воспаление, сопровождающееся гноеобразованием. Оно протекает в мягких тканях и требует немедленного хирургического вмешательства. Первопричиной флегмоны вполне может стать челюстной артрит, однако без дополнительных обстоятельств только он к заболеванию не приводит. Для развития флегмоны требуется еще и стойкое, длительное ослабление иммунитета, часто встречающееся у пожилых людей.

Воспаление челюстного сустава, оставшееся без надлежащего лечения, может грозить и сепсисом – проникновением в кровеносную систему гноеродных бактерий. По ней они транспортируются во все точки организма человека. Следствием становится массированный воспалительный процесс, проявляющийся слабостью, патологически избыточным потоотделением, учащением дыхания и сердцебиения, потерей сознания. Самый страшный исход заболевания – септический шок, в 50 % случаев заканчивающийся смертью больного.
Не стоит забывать и об анкилозе. Спайки, заполняющие суставную полость, делают сустав неподвижным; при двустороннем поражении это выливается в неспособность приоткрыть рот, при одностороннем – в перекошенность лица. От голода пациент, скорее всего, не умрет, хирурги и ревматологи сумеют вернуть больному хотя бы частичную подвижность челюсти. Но лечение будет очень долгим, болезненным и дорогим. А качество жизни пациента до конца хотя бы первого этапа лечения станет очень низким.
И, наконец, рецидивы. Неправильно подобранный курс лечения, несоблюдение врачебных предписаний, недостаточно продолжительная терапия могут снять или сгладить симптоматику. Но воспалительный очаг остается, и воспаление челюстного сустава вскоре начнется с новой силой.
Болезни любых суставов требуют раннего начала их лечения. И его курс должен назначать профессионал, способный правильно определить причину развития заболевания, учесть его выраженность и особенности физиологии пациента (возраст, наличие сопутствующих заболеваний, стойкость иммунной системы и многое другое).
Что за болезнь
Периостит – это стоматологическая патология, возникающая при инфекционных заболеваниях ротовой полости. Обычно развитие болезни вызывает поражение зубных каналов и корня зуба патогенными микроорганизмами при несоблюдении правил гигиены ротовой полости или при несвоевременном обращении по поводу глубокого кариеса.
Воспаление надкостницы сопровождается утолщением и отслаиванием тонкой соединительной ткани, выстилающей поверхность кости. Главным отличием флюса от других стоматологических болезней является быстрое увеличение в объемах гнойника на десне, его нарыв и образование в очаге поражения сильного отека.
Очень часто периостит развивается на нижней челюсти. В большинстве случаев поражаются восьмые зубы. Это связано с их поздним прорезыванием и особенностями анатомического строения.
Периостит верхней челюсти возникает в несколько раз реже. Патологические состояния имеют различные признаки.
Обычно заболевание начинается с появления небольшого отека в области десны. В течение непродолжительного времени припухлость увеличивается, и возникает сильная боль. При отсутствии своевременно принятых мер развивается гнойное воспаление тканей.
При осмотре хорошо виден зуб, ставший источником воспаления. Он может шататься, изменять свое положение, иметь оголенную шейку. Пациенты испытывают сильную боль во время его простукивания.
Болезнь сопровождается признаками, развитие которых зависит от общего состояния иммунной системы, склонности к развитию аллергических реакций и возраста пациента:
- асимметрия лица;
- пульсирующая боль в очаге поражения;
- усиление боли при надавливании на воспаленное место;
- трудности при глотании и открывании рта;
- иррадиация боли в ухо и височную часть головы со стороны локализации очага воспаления;
- онемение нижней губы;
- покраснение слизистых поверхностей в зоне поражения.
В случае присоединения гнойной инфекции может наблюдаться повышение температуры тела, головные и мышечные боли, ломота в костях и суставах, снижение тонуса мышц, общая слабость.
В большинстве случаев периостит развивается в результате несвоевременного пломбирования поврежденных зубов или неудачно проведенной стоматологической процедуры. Особенно, если организм был ослаблен ранее перенесенными вирусными заболеваниями или подвергся переохлаждению.
У взрослых болезнь возникает при неправильном росте зубов мудрости, которые часто становятся местом развития инфекции. В детском возрасте болезнетворные микроорганизмы могут быть занесены в ротовую полость, если ребенок не моет руки. В этом случае очаг воспаления появляется рядом с зубами, пораженными кариесом, или на месте микротравм слизистой оболочки.
Также развитие патологии может быть вызвано следующими причинами:
- глубокий кариес;
- хронический периодонтит;
- поражение микробами прилегающих тканей и органов;
- травмы челюсти;
- инфицирование лунки зуба после хирургического вмешательства;
- наличие непатогенного стафилококка после респираторного заболевания;
- ослабленная иммунная система;
- частые стрессы;
- неправильная гигиена полости рта.
Очень редко болезнь может быть связана с имеющимися ревматизмом или аллергией.
Классификация периоститов
По МКБ 10 периостит – воспалительное заболевание челюсти. Как и любое воспалительное заболевание, он имеет разные формы и стадии.
- Одонтогенный – следствие невылеченных зубных болезней (пульпита, периодонтита);
- гематогенный – вызван попаданием инфекции в кровь и дальнейшим ее распространением;
- лимфогенный – осложнение от попадание патогенной флоры в лимфатическую систему;
- травматический – результат механического повреждения надкостницы, перелома челюсти, оперативных манипуляций.
В 61% случаев наблюдается периостит нижней челюсти, и только в 39% инфекция локализуется в надкостнице или кости верхней челюсти.
Болезнетворная микрофлора в молярах и премолярах вызывает периостит верхней челюсти. В воспалительный процесс вовлекается верхняя губа, крылья и дно носа, что проявляется выраженной отечностью. Нередко опухают веки, из-за чего наблюдается резкое сужение глазной щели. При поражении премоляров припухлость распространяется на зону щек, скулы, околоушную и височную область.
Гнойное воспаление острого характера верхней челюсти может иметь небную локализацию, возникающую в результате распространения инфекции от резцов, корней моляров и премоляров (корни данных зубов ближе всего к небу). Гной способен проникать под слизистую, вызывая размягчение и отслоение тканей. Случаи небного абсцесса диагностируются по увеличению поднижнечелюстных лимфоузлов и наличию характерной небной припухлости овальной или полушаровидной формы. Изменений в очертании лица, как правило, не обнаруживается. Рост гнойного очага вызывает сглаживание поперечных складок на верхнем небе. Для абсцесса свойственно разрастание опухолевого участка на слизистую, зоны языка и глотки, что провоцирует болевой синдром при глотании. Неприятные ощущения нарастают по мере увеличения гнойного содержимого и отслаивания мягких тканей, превращая прием пищи и общение в настоящую пытку. Самопроизвольное излитие гноя в полость рта облегчают состояние пациента. Если самостоятельного вскрытия абсцесса не происходит, острый периостит верхней челюсти требует безотлагательного оперативного вмешательства.
В медицинской практике чаще всего диагностируют эту форму болезни следующих видов:
- одонтогенный в хронической форме – встречается у пациентов, имеющих первичную или вторичную стадию иммунодефицита, при рецидивах острого периодонтита;
- асептическое воспаление надкостницы – последствие травмы нижней челюсти, ткани которой менее защищены от внешнего воздействия;
- острый гнойный процесс – поражает зону крупных многокорневых зубов в среднем либо молодом возрасте, нередко формируется после запущенного периодонтита, а также на фоне перенесенной вирусной инфекции.
Воспаление в резцах нижней челюсти вызывает отек нижней губы, подбородка и подбородочной части. Пораженные премоляры и клыки влекут за собой припухлость уголка рта, а также нижней зоны щеки. При патологии маляров отек располагается внизу щеки, в околоушно-жевательной и подчелюстной области. Если инфекция проникает в надкостницу, это выражается в воспалении жевательной и крыловидной мышц.
- Острый – на него приходится 95% всех случаев;
- хронический – 5% случаев.
Острый периостит может протекать в двух формах – серозной (у 41% всех пациентов) и гнойной (59%). При серозном в тканях надкостницы скапливается почти прозрачная жидкость в небольшом количестве. При лечении она легко рассасывается. Для гнойной формы характерен флюс: образуется абсцесс, который со временем увеличивается. Впоследствии в нем образуется свищ – по нему гной попадает в полость рта.
Хронический периостит челюсти характеризуется активным новообразованием костной ткани. В простой форме этот процесс является обратимым, а в оссифицирующей – нет. В таких случаях происходит патологическое разрастание костной ткани и деформация челюсти.
Флюс в острой стадии отличается яркой симптоматикой, особенно болезненным течением и быстрым образованием отека.
Острая стадия протекает в двух формах:
- Серозная, которая характеризуется образованием в очаге поражения физиологической жидкости, сходной по составу с сывороткой крови. Через некоторое время серозный инфильтрат пропитывает ткани надкостницы. В результате развивается воспаление и появляется сильная боль.
- Гнойная развивается при попадании в очаг поражения болезнетворных бактерий. В очаге воспаления могут образовываться свищи, из которых гнойное содержимое выходит в полость рта. Если этого не происходит, гной скапливается в тканях и возникает отек.
Эту стадию специалисты называют вялотекущей. Она развивается, если больной своевременно не обратился за медицинской помощью. При хроническом течении периостита возрастает риск возникновения осложнений.
Очень часто при хроническом заболевании происходит поражение нескольких зубов, несколько реже воспалительный процесс распространяется на всю челюсть.
Хронический периостит может развиваться в таких формах:
- Простая, при которой в области нижней челюсти образуется патологическая ткань. При своевременно принятых мерах другие формы флюса не развиваются.
- Оссифицирующая. Характеризуется быстрым разрастанием и отвердением костных тканей.
- Фиброзная. Сопровождается утолщением надкостницы.
В зависимости от степени распространения инфекции различают ограниченный и диффузный периостит. Первый затрагивает область одного или нескольких зубов, второй – большой группы зубов или всю челюсть.
Самой простой и не тяжелой формой болезни считается серозная. Она развивается очень быстро. Для нее характерны такие признаки, как краснота, сильная отечность, которая резко увеличивается в первые сутки с начала заболевания, затрагивая щеку с соответствующей стороны, и умеренный болевой синдром. Проявления носят местный характер.
Чаще всего серозный периостит – результат обострения хронического воспаления периодонта, нагноения кисты зуба или распространения воспаления из тканей вокруг ретинированного зуба. Другой причиной развития этой формы может стать незначительное травмирование челюстной кости или мягких тканей, где в пораженной области начинает скапливаться жидкость.
Острый серозный периостит требует лечения основного заболевания. После угасания воспаления на его месте может начаться разрастание фиброзных тканей, отложение кальция и формирование новообразований.
Гнойный вид периостита можно смело назвать наиболее неприятным и серьезным воспалительным процессом, в результате которого в очаге воспаления скапливаются гнойные выделения. Имеющаяся инфекция в очень короткие сроки распространяется по ротовой полости и грозит развитием тяжелых осложнений.
Характеризуется гнойная форма следующими признаками:
- пульсирующая боль, которая отдает в уши, шею или глаза;
- нарушение нормального процесса пережевывания и глотания;
- отечность десен и мягких тканей лица;
- покраснение десен;
- повышение температуры до высоких показателей;
- образование уплотнения, заполненного гноем.
Иногда уплотнение прорывается, образуется свищ, и гной выходит. Это приносит некоторое облегчение больному, но никоим образом не говорит об исчезновении болезни.
Без лечения гной может скопиться повторно, а заболевание перейти в хроническую форму или привести к заражению крови.
Как правило требуется удаление зуба, вызвавшего воспаление.
Диффузный периостит отличается сложностью выяснения точного местонахождения очага воспалительного процесса – он распространяется по всей челюсти. Проявления недуга могут быть выражены сильнее обычного, что делает вероятность решения проблемы путем хирургического вмешательства наиболее вероятной. К характерным признакам диффузной формы на начальной стадии развития болезни относят:
- резкую пульсирующую боль во всей челюсти;
- высокую температуру тела.
Впоследствии присоединяется недомогание, появляется обширный отек. Важным моментом для диагностики недуга является то, что при поражении нижней и верхней челюсти симптомы проявляются в разной степени. На нижней челюсти диффузный периостит протекает тяжелее.
Диагностика периостита
При постановке диагноза врачи обращают внимание на симптоматику. Также используются такие методы, как:
- визуальный осмотр;
- рентгенография;
- лабораторное исследование крови.
При визуальном осмотре может быть обнаружен пораженный кариесом зуб с коронковой частью, разрушенной более, чем на 50%. У него есть выраженная кариозная полость, каналы инфицированы и заполнены продуктами распада пульпы – сосудисто-нервной ткани. В 85% всех случаев такие зубы болезненно реагируют на перкуссию – простукивание.
Рентгеновский снимок зуба пациента с периоститом чаще всего показывает периодонтит (воспаление тканей между корнем и челюстной костью), кисты, ретинированные (непрорезавшиеся) зубы, новообразованную костную ткань.
Анализ крови говорит о незначительном повышении лейкоцитов. Немного повышается и СОЭ – не более, чем до 12-15 мм/ч.
Рентген челюстно-лицевой области (рентген зубов)
Читайте также:


