Лобный отросток верхней челюсти после ринопластики
ВАК / Анналы пластической, реконструктивной и эстетической хирургии. №2. 2015 г. Москва. Стр. 33-40 / Глушко А.В., Дробышев А.Ю., Павлюк-Павлюченко Л.Л., Гордина Г.С.

Рис. 1. Желтым цветом показано расстояние между зрачками (Interpupillary distance, IPD), зеленым цветом показаны основные исследуемые величины: ширина крыльев носа — расстояние а-а (Alar Width Index, AWI) и ширина основания носа — расстояние b-b (Base Width Index, BWI)

Рис 2. Графическая иллюстрация обнаруженных различий AWI (А) и BWI (Б) у всех пациентов. На графике видно увеличение параметров AWI и BWI после в сравнении с до

Рис 3. Диаграмма рассеяния, иллюстрирующая наличие слабой прямой линейной связи между показателями изменения AWI и BWI для всех пациентов

Рис 4. Графическая иллюстрация обнаруженных различий AWI (А) и BWI (Б) у пациентов с II классом аномалии

Рис 5. Диаграмма рассеяния, иллюстрирующая наличие слабой прямой линейной связи между показателями изменения AWI и BWI для пациентов с II классом аномалии

Рис 6. Графическая иллюстрация обнаруженных различий AWI (А) и BWI (Б) у пациентов с III классом аномалии

Рис 7. Диаграмма рассеяния, иллюстрирующая наличие очень слабой прямой линейной связи между показателями изменения AWI и BWI для пациентов с III классом аномалии

Рис. 8. Пациентка с II классом развития аномалии зубочелюстной системы, дистальной окклюзией. Увеличение ширины крыльев носа составило 13,6%, ширины основания носа — 8,2%

Рис. 9. Пациентка с III классом развития аномалии зубочелюстной системы, мезиальной окклюзией. Увеличение ширины крыльев носа составило 7,2%, ширины основания носа — 10,3%

Рис. 10. Пациентка с II классом развития аномалии зубочелюстной системы, дистальной окклюзией. Увеличение ширины крыльев носа составило 10,5%, ширины основания носа — 3,1%

Рис. 11. Пациентка с II классом развития аномалии зубочелюстной системы, дистальной окклюзией. Увеличение ширины крыльев носа составило 10,1%, ширины основания носа — 7,4%

Рис. 12. Пациентка с III классом развития аномалии зубочелюстной системы, мезиальной окклюзией. Увеличение ширины крыльев носа составило 10,9%, ширины основания носа — 3,9%
Верхняя челюсть (maxilla) – парная кость лицевого черепа.
Участвует в образовании стенок:
• Крыловидно- небной ямки
Верхняя челюсть имеет тело и 4 отростка:
• Альвеолярный отросток (на нем располагаются зубные луночки)
• Небный отросток верхней челюсти
Отверстия верхней челюсти:
•Верхнечелюстная расщелина – большое отверстие на носовой поверхности верхней челюсти, ведущее в верхнечелюстную (гайморову) пазуху (sinus maxillaris)
•Подглазничное отверстие – располагается на передней поверхности верхней челюсти, является местом выхода из подглазничного канала
• Альвеолярные отверстия – несколько отверстий на подвисочной поверхности верхней челюсти, через которые проходят сосуды к верхним большим коренным зубам
Каналы верхней челюсти:
• Подглазничный канал – канал, который начинается бороздой на глазничной поверхности верхней челюсти, проходит внутри неё и открывается на передней поверхности, ниже подглазничного края, подглазничным отверстием; в канале проходят одноименные сосуды и нерв
• Носослезный канал - образован лобным отростком верхней челюсти, слезной костью и нижней носовой раковиной, соединяет между собой полость глазницы и полость носа. Своё начало канал берёт в нижней части медиальной стенки глазницы, а открывается в нижний носовой ход. По этому каналу слёзная жидкость попадает в полость носа, что особенно заметно при плаче
• Резцовый канал – непарный костный канал, образующийся при срастании небных отростков правой и левой верхней челюсти; место прохождения сосудов и нервов
• Большой небный канал - образуется при срастании верхней челюсти и перпендикулярной пластинки небной кости. Сообщает крыловидно-небную ямку с полостью рта; открывается в задней части костного нёба большим небным отверстием. Служит для прохождения сосудов и нервов
Верхняя челюсть под разными видами обзора.
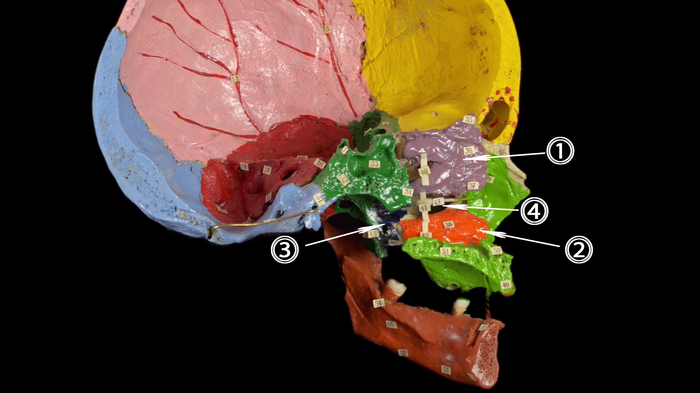
внутренняя поверхность сагиттального распила черепа; здесь мы видим соединения верхней челюсти с другими костями:
• с решетчатой костью (1)
• с нижней носовой раковиной (самостоятельная кость) (2)
• с небной костью (3)
Между средней носовой раковиной и нижней носовой раковиной видна верхнечелюстная расщелина, которая ведет в верхнечелюстную пазуху – воздухоносную полость в теле нижней челюсти (клиническое название: Гайморова пазуха) (4)
Вид спереди, видны:
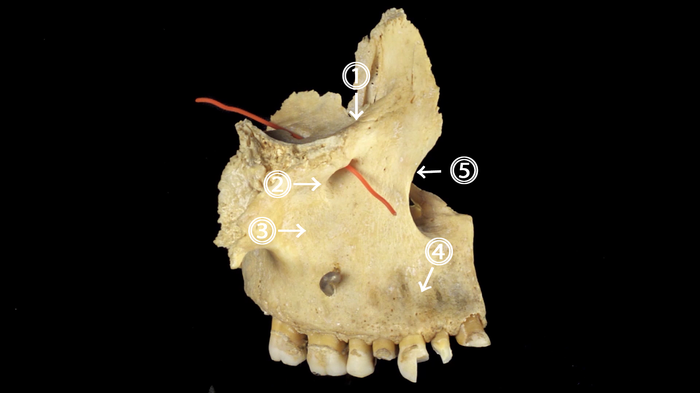
• подглазничный край (1)
• подглазничное отверстие (в него вставлен оранжевый зонд) (2)
• клыковая ямка [старое название - собачья ямка] (место прикрепления мышцы, поднимающей угол рта) (3)
• альвеолярные возвышения (на альвеолярном отростке) – это проекция корней зубов верхних зубов (4)
• носовая вырезка (5) – отделяет переднюю поверхность от носовой поверхности верхней челюсти; две носовые вырезки справа и слева, а также носовые кости образуют грушевидное отверстие – вход в носовую полость
Вид с внутренней стороны, видны:
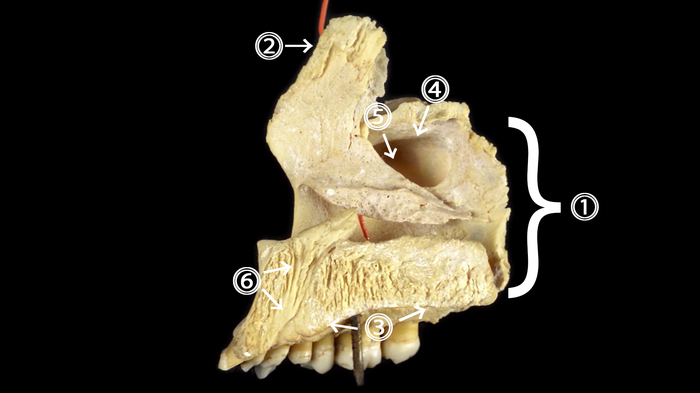
• носовая поверхность верхней челюсти (1)
• два отростка: лобный отросток (2), небный отросток (3)
• верхнечелюстная расщелина (4), ведущая в верхнечелюстную пазуху (5) (Гайморову пазуху)
• на внутренней поверхности лобного отростка располагаются два гребня (здесь они невидны т.к. плотно срослись со своими костями и не отделились, оставшись прикрытыми) :
- решетчатый гребень (место прикрепления решетчатой кости)
- раковинный гребень (место прикрепления нижней носовой раковины)
• носослезный канал (в него вставлен оранжевый зонд)
• резцовый канал (6)
Вид сверху, видны:
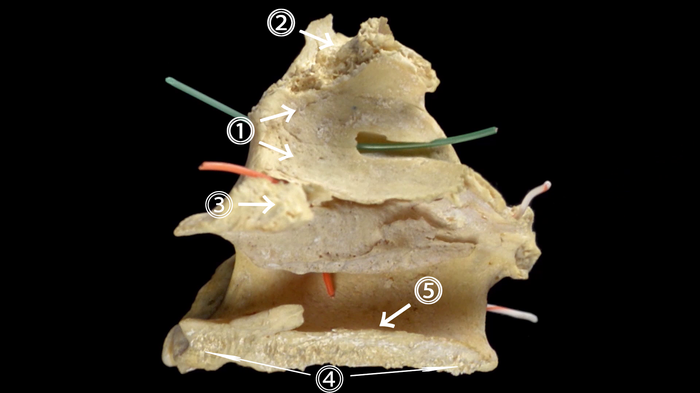
• глазничная поверхность (1)
• скуловой отросток (2)
• верхний край лобного отростка (3)
• небный отросток (4), по его внутреннему краю располагается носовой гребень (5)
• подглазничный канал (в него вставлен зеленый зонд)
• носослезный канал (в него вставлен оранжевый зонд)
• большой небный канал (в него вставлен белый зонд) – образуется при срастании верхней челюсти и небной кости (как у нас на картинке)
Вид сбоку, видны:
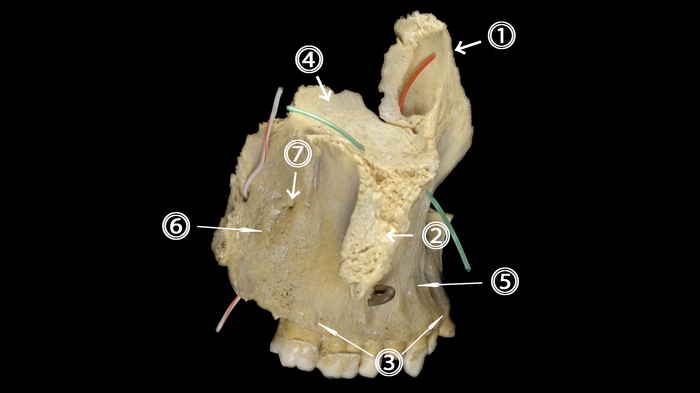
• отростки: лобный отросток (1), скуловой отросток (2), альвеолярный отросток (3)
-глазничная поверхность (4)
-передняя поверхность (5)
-подвисочная поверхность (или бугор верхней челюсти) (6)
• альвеолярные отверстия (7) - располагаются на подвисочной поверхности; через них проходят сосуды, питающие большие коренные зубы
• носослезный канал (оранжевый зонд)
• подглазничный канал (зеленый зонд)
• большой небный канал (белый зонд)
Кончик носа устроен сложно и многогранно. Хирургическое вмешательство, связанное с любыми эстетическими или функциональными коррективами в его структурах, требует от хирурга предельной ответственности, осторожности и точности. Добиваются стабильных качественных изменений лишь те, кто выполняет операцию ювелирно. Вот почему ринопластику должен делать очень опытный хирург!

От внешнего вида носа зависит целостное восприятие лица человека. Профессионалы считают, что у красивого лица носогубный угол варьируется в диапазоне от 90° до 120°. У мужчин этот угол в среднем составляет 95°, а у женщин — 105°. Более подробно про операцию коррекции кончика носа вы можете почитать в отдельном разделе.
В рамках же этой статьи хотелось бы сказать о том, что далеко не все хирурги-ринопласты корректно и качественно работают с кончиком носа при проведении классической ринопластики.
Опущение кончика носа после операции — один из самых распространённых отсроченных дефектов.
Как правильно оперировать носы с широким, задранным, раздвоенным кончиком носа и как не допустить опущения кончика после ринопластики — ответы на эти вопросы должен знать каждый пациент! А грамотный врач должен об этом рассказывать!
Немного анатомии — что такое кончик носа?

1 — носовая кость; 2 — лобный отросток верхней челюсти; 3 — верхний латеральный (треугольный) хрящ; 4 — нижний латеральный хрящ; 5 — хрящ перегородки носа, 6 —малый хрящ крыла носа.
За форму и размеры кончика носа отвечают нижние латеральные хрящи. На всех рисунках их изображают красивыми и ровными. Однако в жизни у каждого из нас они очень сильно отличаются.

Если верхний треугольный латеральный хрящ представляет собой довольно жесткую конструкцию с носовой костью, то нижние латеральные хрящи фиксируются мягкими тканями и связками — именно поэтому кончик нашего носа такой подвижный!
С возрастом связки ослабевают, ткани опускаются, поэтому чем человек старше — тем кончик носа ниже.
Чтобы понять механизмы опущения кончика носа не нужно особой фантазии — вспомните образ Бабы Яги из русского эпоса. Это — типичный пример возрастных изменений, которые касаются каждого.

Правильная ринопластика без последствий для кончика носа
Во время операционного вмешательства, вне зависимости от способа операции — закрытой или открытой ринопластики — происходит нарушение целостности тканей, удерживающих нижние хрящи, даже если именно их не трогали. А уж если в рамках ринопластики отдельно корректировали кончик носа — форму и положение латеральных хрящей, ни в коем случае нельзя оставлять их без фиксации! Если не укрепить кончик носа при проведении ринопластики, то, возможно, через 5 лет он будет висеть над губой!
Только жесткая конструкция, созданная хирургом на открытой операции, где кончик собран на специальном трансплантате из вашего же перегородочного хряща, прочно подшитом к вашей же перегородке и спинке носа, может дать долговечный результат. Именно к этому трансплантату подшиваются и нижние латеральные хрящи.
После подобной операции кончик физически не может ни опускаться, ни подниматься, ни смещаться, ни деформироваться. И основная философия обстоит в том, что практически ничего не удаляется – а из того, что я удаляю, я строю прочную конструкцию, укрепляющую все критически важные структуры!
Все вопросы вы можете задать мне и моим ассистентам по телефону: 8 985 055-33-11
Какие виды коррекции я провожу?
Вы можете обратиться ко мне для проведения любых видов операций по исправлению эстетических недостатков носа:
- Полная риносептопластика;
- Классическая ринопластика носа с горбинкой;
- Ринопластика кончика носа;
- Септопластика;
- Ринопластика азиатского носа.
Также вы можете отправить мне свои фотографии для консультации. Фото и сообщение о желаемом результате отправьте на почту info@doctorgrig.ru
Лучше всего за хирурга говорят его работы. Предлагаю вам просмотреть фото работ и прочесть отзывы пациентов на этом сайте и на известных форумах.
23 ноября я вновь с помощь неравнодушных людей прилетела в Санкт-Петербург в золотые руки пластического хирурга Андрея Руслановича для извлечения болтов и решения проблем с носом.
После предыдущей двухчелюстной остеотомии и коррекции перегородки, эта операция раз была перенесена в миллион раз легче. А главное, сколько было счастья, что могу есть
Выписали уже на следующий день и я не была "кислой капустой", как на послеоперационном осмотре после первой операции называл меня Андрей Русланович. Оказалась настоящим живчиком: рот открывался, зубная щетка проходила без проблем, таблетки не выпадали изо рта. Всего лишь немного залипал глаз и появились помимо отеков еще и фингалы Но даже в этом есть плюс: я могла бы быть агентом под прикрытием и внедриться в ряды алкоголиков со стажем)) И самый большой плюс: произношение, которое было малопонятным после остеотомии, стало гораздо лучше.
После встречи с Андреем Руслановичем я научилась ценить мелочи даже в моменты, когда хотелось выть, извлекая положительные эмоции даже из тяжелой полосы жизни. Не бывает безвыходных ситуаций, безвыходная – это смерть. Но я немного отошла от темы операции…
Андрей Русланович удалил болтики после остеотомии, поставил хрящ в нос, выровнял его + бонусом получилось притянуть и уменьшить левое ухо.
2 декабря смотреться в зеркало было уже не так страшно: нос чуть расправился, фингалы почти сошли и ухо не синеет Болей практически не было, так как нос скорее онемел, а ухо, если не трогать, только чесалось. А самое главное чтобы проблема, мучившая меня с 2012 года, не вернулась.
Большая фотография: до остеотомии. Сверху вниз: после остеотомии, до ринопластики и после (10 дней).
«Сложность ситуации определяется выраженной аномалией прикуса: мезиальное соотношение челюстей, двусторонний перекрёстный буккальный прикус, вызванный сужением верхней челюсти. Деформация зубных рядов с большой диастемой на нижней челюсти. Отягощающий фактор – врожденное незаращение верхней губы, неба и альвеолярного отростка, неоднократно оперированные в пришлом. Рубцы, возникшие после хейлоуранопластики, на протяжении всего периода роста (до 13-15 лет) препятствовали нормальному росту верхней челюсти.
У пациентов с расщелинами неба и альвеолярного отростка часто возникают проблемы с носовым дыханием: нарушение проходимости верхних дыхательных путей приводит к застою слизи и воспалительным изменениям слизистой оболочки. В данном случае был еще один отягощающий фактор – воспаление слизистой верхнечелюстных пазух, связанное с одонтогенными очагами воспаления (одонтогенные кисты и периодонтит).
После комплексного обследования было принято решение о возможности проведения двухэтапного лечения (surgery first).
Накануне операции пациентке установлены брекеты, но дуги не припасовать.
Операция 1: остеотомия нижней челюсти справа и срединная остеотомия с выпиливанием костного сегмента в области диастемы. Корректное положение фрагментов нижней челюсти выставлено по позиционеру, который изготовлен в артикуляторе в зубо-технической лаборатории. Остеосинтез / мини-пластинки.
Остеотомия верхней челюсти по нижнему типу: фрагмент выдвинут в корректное положение и сопоставлен с нижним зубным рядом по окклюзионным контактам. Проведена санация верхнечелюстных пазух и резецирована деформированная часть носовой перегородки. Остеосинтез / мили-пластинки.
Послеоперационный период протекал без особенностей. Спустя месяц начато ортодонтическое лечение: припасовать дуги, начато выравнивание зубных рядов.
Спустя пол года пациентке выполнен второй хирургический этап: удаление мини-пластинок и проведение ринопластики (сужение спинки и кончика носа, аугментация проекции носа за счет хрящевых трансплантатов, взятых из ушной раковины). Послеоперационный период протекало спокойно. Пациентка направлена для завершения ортодонтического лечения по месту жительства.
Результат реабилитации пациентки может показаться не оптимальным с точки зрения эстетики. Очень надеюсь, что по завершении ортодонтической коррекции каких-то нареканий к функциональному результату не будет По крайней мере, последние увиденные мной фотографии вселяют оптимизм ;)
Что касается эстетики, главная сложность состоит в тяжести первоначального порока, наросших в процессе взросления деформаций и наличии рубцов от ранее проведенных хирургических вмешательств.
Пациентке повезло в том, что ее ситуация позволила провести хирургию до начала ортодонтической коррекции: это ускорило реабилитацию.
Проведение хирурги в два этапа – обычная практика в нашей клинике. Обычно первым этапом проводится костная пластика – остеотомия челюсти/-ей. Спустя 4-6 месяцев проводится удаление мини-пластинок и, в случае необходимости, коррекция формы носа. К слову: лор-коррекция (восстановление носового дыхания) проводится в ходе первого вмешательства. При выполнении остеотомии верхней челюсти, после мобилизации ее фрагмента у хирурга есть широкий доступ и великолепные возможности коррекции носовой перегородки. Ни один лор не видит так перегородку, как ее видит челюстно-лицевой хирург после мобилизации верхней челюсти.
Планирование ринопластики основано на анализе внешности и психологического статуса пациента и предполагает следующие шаги:
1. Определение целей пациента:
а) формы профиля, наличия вдавлений (выпячивания);
б) формы кончика носа во фронтальной проекции (слишком круглый, слишком плоский, крючковидный и пр.);
в) ширины носа (слишком широкий за счет костных структур или за счет крыльев).
2. Оценка его внешности с эстетических и анатомических позиций;
3. Составление начального плана операции;
4. Фотоанализ и оценка альтернатив;
5. Окончательная доработка плана вмешательства.
Хирургическая анатомия наружного носа (общая характеристика).
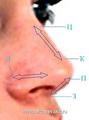
Рис. Основные направления, используемые для описания анатомии наружного носа: Ц - цефалическое, К - каудальное, Л - латеральное, М - медиальное, П - переднее, З - заднее.
При ринопластике принято различать следующие направления, ориентирующие хирурга на соответствующее расположение тех или иных анатомических структур: каудальное, цефалическое, латеральное (наружное), медиальное (внутреннее), заднее и переднее.
Спинка носа начинается в области переносицы, а наиболее узкое место ее костной части расположено на уровне медиальных углов глаз. Затем носовые кости расширяются в каудальном направлении. Костный скелет носа представлен относительно небольшими носовыми костями и расположенными кзади от них лобными отростками верхней челюсти.
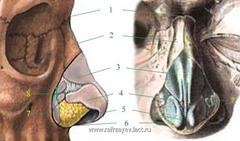
Рис. 1 – корень носа, 2 – носовая кость, 3 - верхнелатеральный хрящ, 4 - большой крыльный хрящ, 5 – купол, 6 - передний носовой отросток, 7 - край грушевидного отверстия, 8 - дополнительные хрящи.
Скелет каудальной части носа представлен большими крыльными хрящами, соединенными фиброзными перемычками с верхнелатеральными хрящами, и каудальным краем перегородки носа. Купола крыльных хрящей в норме образуют наиболее выступающую часть носа и проявляются двумя точками, которые заметны лишь у людей с тонкой или нормальной кожей при достаточном заострении куполов.
Конфигурация подверхушечной (расположенной ниже кончика) части носа зависит от расположения, размеров и формы средних и медиальных ножек крыльных хрящей. В этой зоне носа из-за весьма тонкой и срвщенной с хрящами кожи даже небольшие изменения формы хрящевого скелета становятся заметными, что часто является объектом воздействия хирурга.
Кзади от больших крыльных хрящей расположены дополнительные хрящи и фиброзно-жировая ткань, образующая крыло носа.
Кожа, покрывающая нос, имеет неравномерную толщину и становится толще в направлении сверху вниз. В целом ее толщена находится в прямой зависимости от выраженности подкожного слоя мягких тканей, что оказывает значительное влияние, как на содержание операций, так и на их результаты. Так, тонкая кожа и тонкий подкожный слой тканей способны сократиться после уменьшения тех или иных размеров носа в гораздо большей степени, чем толстая кожа с более значительным подкожным слоем тканей. Это позволяет хирургу планировать при тонкой коже внесение в форму носа относительно больших изменений и получение более четкого рельефа кончика носа. С другой стороны, в этих случаях становятся заметны даже минимальные неровности костно-хрящевого скелета спинки и кончика носа, что, в свою очередь, может привести к неудовлетворительности пациента.
Подкожные ткани представлены четырьмя слоями:
- подкожная жировая клетчатка пронизана вертикальными фиброзными перемычками, соединяющими глубокий слой дермы с фиброзно-мышечным слоем. Толщина клетчатки наиболее велика в области переносицы, уменьшается до минимума в зоне костно-хрящевого перехода спинки носа и затем вновь возрастает над кончиком и над цефалическими краями больших крыльных хрящей.
- фиброзно-мышечный слой представлен пучками коллагеновых волокон, которые окружают мышцы носа, формируя поверхностную и глубокую фасции для каждой мышцы так, что все эти образования действуют как одна функциональная единица. Таким образом формируется поверхностная мышечно-апоневротическая система носа, все части которой связаны между собой.
- глубокий жировой слой представлен рыхлой клетчаткой, которая отделяет надкостницу (надхрящницу) от мышечного слоя, тем самым, повышая мобильность мышц по отношению к скелету носа.
- надкостница (надхрящница) покрывает костные (хрящевые) структуры и, выходя за пределы больших крыльных и верхнелатеральных хрящей, создает дополнительную опору для добавочных хрящей. Соответствующие части больших крыльных хрящей соединены фиброзными перемычками, которые являются продолжением перихондрия.
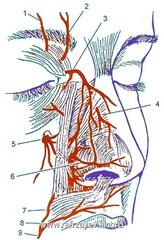
Рис. Основные источники артериального кровоснабжения наружного носа: 1 - надглазничная артерия, 2 - надблоковая артерия, 3 - тыльная носовая артерия, 4 - наружная носовая ветвь передней решетчатой артерии, 5 - подглазничная артерия, 6 - латеральная носовая артерия, 7 - угловая артерия, 8 - верхняя губная артерия, 9 - лицевая артерия.
Источники кровоснабжения тканей наружного носа происходят из системы внутренней и наружной сонных артерий.
С точки зрения хирургической анатомии наиболее значение имеют два обстоятельства. Во-первых, ветви соответствующих парных артерий анастомозируют друг с другом на уровне спинки носа, образуя широкую анастомотическую сеть. Во-вторых, кровоснабжение кончика носа осуществляется из трех основных источников: артерий, спускающих по спинки носа, латеральной носовой артерии и верхнегубной артерии. Повреждение последней при использовании открытого доступа не приводит к нарушению кровоснабжения кожи, если сохранены другие источники кровоснабжения.
Венозный отток осуществляется через лицевую, угловую и частично глазную вены, что в ряде случаев способствует распространению инфекции при воспалительных заболеваниях наружного носа на синусы твердой мозговой оболочки.
Лимфоотток из наружного носа происходит в подчелюстные и верхние околоушные лимфатические узлы.
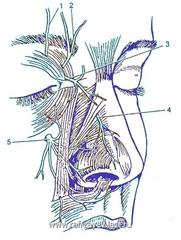
Рис. Основные источники чувствительной иннервации наружного носа: 1 – надглазничный нерв, 2 – надблоковый нерв, 3 – подблоковый нерв, 4 – наружная носовая ветвь переднего решетчатого нерва, 5 – подглазничный нерв.
Чувствительная иннервация носа обеспечивается кожными ветвями ( I и II ветвями) тройничного нерва ( V пара) черепных нервов. Двигательную иннервацию обеспечивает лицевой нерв.
Особую роль среди этих ветвей играет наружная носовая ветвь переднего решетчатого нерва, которая появляется между носовой костью и верхнелатеральным хрящем, сопровождая одноименную артерию. Эта ветвь иннервирует кожу спинку носа на более каудальном уровне, включая кончик носа, а ее повреждение в ходе ринопластики вызывает его онемение. Для предотвращения этого осложнения хирург должен максимально ограничить объем эндоназального вмешательства и разделять ткани, продвигаясь непосредственно по поверхности хряща
Кожу каудальной части носа иннервирует ветвь нижнеглазничного нерва, блокада которого необходима при операциях под местной анестезией.
С точки зрения серьезности оснований для ринопластики, всех пациентов можно разделить на следующие группы.
1. Больные с выраженными нарушениями формы носа и резким снижением его эстетических характеристик (напр., выраженное искривление спинки носа, большая горбинка, широкий кончик носа и др.). В большинстве таких случаев проблема очевидна и для пациента, и для хирурга, хотя врач должен оценить ее более глубоко и детализировать.
2. Больные с умеренными или незначительными изменениями формы носа, которые могут быть относительно легко скорректированы, что не позволяет больному и хирургу сомневаться в оценки результатов операции. Это чаще всего – наличие внешних выступов или, наоборот, углублений на поверхности носа, сочетающихся с малой толщиной мягких тканей, когда изменение формы элементов костно-хрящевого скелета носа приводит к хорошо предсказуемым результатам.
5. Пациенты, перенесшие ринопластику, выполненную другим хирургом, могут быть, в свою очередь, разделены на 2 группы: 1) с удовлетворительными (хорошими) результатами операции, неудовлетворительность пациента является следствием его повышенной требовательности, и 2) когда существуют объективные проблемы, которые в результате операции можно если и не решить, то хотя бы уменьшить. В первом случае решение хирурга очевидно, хотя отказ от операции часто сопровождается долгими уговорами и даже его слезами. Если же у больных с нормальной психикой имеются явные проблемы, то решение об операции (при наличии к этому достаточных оснований) также ставит хирурга в выгодную позицию. Всем понятно, что переделывать чужую работу, как правило, труднее, чем делать ее правильно с первого раза.

Наиболее часто при комплексном вмешательстве на элементах наружного носа мы придерживаемся такой последовательности обработки анатомических структур.
Следует отметить, что очередность рассматриваемых этапов ринопластики может существенно изменяться в зависимости от конкретной ситуации и индивидуальных предпочтений хирурга.
Изобретение относится к медицине, а именно к оториноларингологии. Способ заключается в том, что П-образным разрезом с основанием на латеральной стенке полости носа выкраивают слизисто-надкостничный лоскут для пластики искусственного отверстия лобной пазухи после эндоназального вскрытия лобной пазухи. Способ предотвращает рубцовый стеноз искусственного отверстия в отдаленном периоде. 6 ил.
Изобретение относится к медицине, а именно к оториноларингологии, и может быть использовано для эндоназального вскрытия лобной пазухи с использованием жесткого эндоскопа Hopkins с целью предотвращения рубцового стеноза (атрезии) искусственного отверстия в отдаленном периоде.
Известны эндоназальные способы вскрытия лобной пазухи с пластикой искусственного отверстия по способам Галле, который предусматривает формирование лоскута слизистой оболочки с латеральной стенки полости носа (Halle. Arch. f.Laryngolol. -1914, Н.2, Bd.28.-s.256-266), а также модификации способа Галле - методы Rethi (Rethi. Ztschr.f. Hals- Nasen- und Ohrenh., 1925, Bd.l1, H.1, s.135-141) и И.Е.Матиса (ЖУНГБ.-1936, 3, с.373).
Ближайшим прототипом заявляемого способа является эндоназальное вскрытие лобной пазухи с пластикой созданного отверстия слизисто-надкостничным лоскутом с латеральной стенки полости носа по Бокштейну Ф.С. (Бокштейн Ф.С. Внутриносовая хирургия. 1956, 231с).
Недостатком прототипа является то, что лоскут, взятый только с латеральной стенки полости носа, не закрывает верхнюю часть созданного дефекта костной ткани после удаления лобно-носового костного массива (участка лобного отростка верхней челюсти, носовой кости, участка решетчатой кости). Это создает условие для развития грануляционной ткани с последующей ее организацией в рубцовую ткань (Черных В.Г. Дисс.канд.мед.наук, 1974, 170с.), что ведет к стенозу или атрезии искусственного отверстия лобной пазухи и рецидиву гнойного процесса в ней. Другим недостатком является травма средней носовой раковины путем отсечения ее в области переднего конца.
Сущность заявляемого изобретения заключается в том, что П-образным разрезом с основанием на латеральной стенке полости носа впереди средней носовой раковины на уровне нижней границы agger nasi и продолжающимся на верхнюю стенку носа на 5-7 мм выкраивают слизисто-надкостничный лоскут шириной 15 мм, который используют для пластики искусственного отверстия лобной пазухи после эндоназального вскрытия лобной пазухи с использованием жесткого эндоскопа Hopkins диаметром 4 мм углом зрения 0 и 30 град.
Способ осуществляется следующим образом. Способ поясняется фотографиями (фото 1-6). С использованием жесткого эндоскопа Hopkins диаметром 4 мм углом зрения 0 или 30 град. скальпелем производят П-образный разрез слизистой оболочки и надкостницы, основание которого расположено на латеральной стенке полости носа перед средней носовой раковиной таким образом, что задняя "ножка" разреза начинается от места прикрепления переднего конца средней носовой раковины, а передняя "ножка" разреза находится на расстоянии 15 мм от задней на уровне нижнего края agger nasi. Разрез продолжают с латеральной стенки полости носа на верхнюю на 5-7 мм. Распатором Киллиана производят отсепаровку слизисто-надкостничного лоскута от костной основы латеральной и верхней стенок полости носа, а также отсепаровывают слизистую оболочку и надкостницу от латеральной стенки переднего отдела среднего носового хода, верхней трети processus uncinatus и откидывают его верхнюю часть книзу. В апертуру лобной пазухи вводят пуговчатый зонд для ориентровки в момент эндоназального вскрытия лобной пазухи. Острой ложкой, прямым выкусывателем Блексли удаляют переднюю стенку лобной апертуры и вскрывают ячейки agger nasi. Это дает возможность хорошей визуализации несколько расширенной апертуры лобной пазухи. Долотом или бором сносят лобно-носовой костный массив по направлению кпереди от апертуры лобной пазухи на глубину 10-15 мм в зависимости от степени его развития. Размер созданного отверстия 10-15 мм в диаметре, что дает возможность оптического контроля за состоянием всех стенок лобной пазухи во время операции и в отдаленном периоде, для увеличения угла хирургического действия в пазухе. По окончании операции слизисто-надкостничный лоскут помещают на область дефекта костной ткани, причем его верхняя часть доходит до уровня слизистой оболочки лобной пазухи, что исключает возможность оставления дефекта слизистой оболочки в операционной ране.
Исследование мукоцилиарного транспорта созданного слизисто-надкостничного лоскута в послеоперационном периоде подтверждают сохранение нормальной функции мерцательного эпителия в этой зоне во всех случаях.
Пример. Больная В. , 46 лет, поступила в клинику болезней уха, носа и горла 2.12.2000 (история болезни 1561) с диагнозом: обострение правостороннего хронического гнойного фронтита, осложненного периоститом передней стенки правой лобной пазухи. Пациентке выполнено эндоназальное вскрытие правой лобной пазухи с применением жестких эндоскопов Hopkins диаметром 4 мм с углом зрения 0 и 30 град. Первым этапом операции выкроен лоскут с латеральной и верхней стенок полости носа, который использован для пластики искусственного отверстия. Он уложен на послеоперационный дефект костной ткани. Операция и послеоперационный период без осложнений. Больная выписана через 14 дней после операции с полной эпителизацией искусственного отверстия. В отдаленном периоде размер отверстия не имеет тенденции к уменьшению.
По заявляемому способу оперировано 15 больных с хроническим гнойным фронтитом. Результат хирургического вмешательства положительный во всех случаях. В отдаленном периоде (через 3, 6 и 9 месяцев) у всех пациентов сохраняется стойкое искусственное отверстие лобной пазухи и отсутствуют клинические и рентгенологические признаки воспаления в лобной пазухе. Осложнений в ходе хирургического вмешательства не наблюдалось.
Преимуществом метода является 1) формирование широкого сообщения лобной пазухи с полостью носа; 2) предотвращение чрезмерного рубцевания в области искусственного отверстия; 3) широкое вскрытие ячеек решетчатого лабиринта; 4) сохранение средней носовой раковины; 5) безопасность при манипулировании в верхних отделах полости носа, обеспечиваемая зрительным оптическим контролем; 5) оптический контроль за состоянием слизистой оболочки лобной пазухи во время операции и в послеоперационном периоде; 6) обеспечение сохранения мукоцилиарного транспорта в области искусственного отверстия; 7) отсутствие необходимости установки в послеоперационном периоде дренажной трубки; 8) укорочение послеоперационного пребывания больного в условиях стационара до 10-14 дней; 9) укорочение периода потери трудоспособности с 30-45 дней до 14-21 дня; 10) хороший косметический эффект.
Способ эндоскопического эндоназального вскрытия лобной пазухи с пластикой искусственного отверстия слизисто-надкостничным лоскутом с латеральной и верхней стенок полости носа, включающий П-образный разрез слизистой оболочки и надкостницы латеральной стенки полости носа, выкраивание слизисто-надкостничного лоскута с латеральной стенки полости носа, отличающийся тем, что разрез продолжают на верхнюю стенку полости носа на 5-7 мм, после чего слизисто-надкостничный лоскут отсепаровывают до уровня нижней границы agger nasi и до средней трети processus uncinatus, вводят зонд в апертуру лобной пазухи, а затем вскрывают ячейки agger nasi, сохраняя при этом среднюю носовую раковину, удаляют лобно-носовой костный массив кпереди от апертуры лобной пазухи, после чего лоскут укладывают на место послеоперационного дефекта костной ткани и производят рыхлую тампонаду.
Читайте также:


