Онкомаркеры рака верхней челюсти


Мнение врача
Инженер-радиолог TomoClinic Катерина Гуменюк говорит:
Рак челюстей — новообразование, которое формируется из эпителиальной ткани. Опухоль злокачественного характера может локализоваться на верхней или нижней челюсти.
Рак нижней челюсти является не распространенным заболеванием среди общего числа лицевых опухолей, данный вид онкологии составляет около 17%. Согласно медицинской статистике рак челюсти регистрируется примерно в 2% случаев. В одинаковом процентном соотношении онкологическое заболевание диагностируется у особей мужского и женского пола. Преимущественный возраст поражения пациентов — после 45 лет. Но не исключены случаи развития рака челюстно-лицевой области у младенцев, детей и подростков. Клиническая картина и характер симптомов зависит от места локализации опухоли.
Классификация типов рака челюстей:
- Первичный. Одиночное новообразование, первично диагностируется, развивается и локализуется на верхней или нижней челюсти. К злокачественным новообразованиям этого типа относят остеосаркому, плоскоклеточный ороговевающий рак челюсти.
- Вторичный. Развитие опухоли на челюсти является метастатическим поражением при раке соседних тканей и органов. Наиболее часто метастазы поражают челюсть при раке шеи, головы и гортани. Встречаются случаи, когда причиной развития метастаз в челюсти является опухолевый процесс в молочной железе и почках.

Совокупность видов включает в себя ряд доброкачественных и злокачественных новообразований.
- Амелобластома. Наиболее часто поражает слизистую нижней челюсти, встречается преимущественно в возрасте до 35 лет.
- Одонтома. Встречается у пациентов до 15 лет. При прорезывании постоянных зубов может стать причиной диастемы.
- Остеома. Новообразование локализуется преимущественно на нижней челюсти, нарушает нормальное функционирование и подвижность челюсти.
- Гемангиома. Является распространенным процессом в полости рта, редко развивается конкретно в области челюсти.
- Карцинома. Расположение новообразования на верхней челюсти склонно к распространению на соседние ткани носа, глазницы. В зависимости от степени поражения тканей возникает определенная симптоматика.
- Остеогенные саркомы. Злокачественные опухоли, в одинаковом соотношении развиваются на верхней и нижней челюсти. Отличаются быстрым и агрессивным ростом, склонны к развитию метастазов в отдаленных органах (легкие, почки, головной мозг).
Симптомы рака нижних и верхних челюстей
Развитие симптомов онкологического поражения зависит от особенностей места локализации опухоли. Исходя из разнообразия симптомов, диагностировать болезнь могут стоматолог, офтальмолог, отоларинголог и хирург-онколог.
- Заложенность носа (при формировании опухоли из эпителия гайморового синуса)
- Сложности с дыханием через нос
- Возникновение слизистых выделений со сгустками крови
- Сильные головные боли (дискомфорт практически не устраняется после приема обезболивающих препаратов)
- Онемение кожи в области глаз
- Расшатывание зубов
- Возникновение слезотечения из глаз
- Сильная зубная боль
- Затруднение с мимикой
- Неприятный запах изо рта
- Резкая потеря веса
- Потеря аппетита
- Развитие ран в ротовой полости, которые кровоточат
- Проблемы со смыканием челюстей
- Развитие экзофтальма (встречается на поздней стадии развития рака)
- Признаки неврологического расстройства
Развитие опухолей на слизистой ткани челюсти формирует крупное новообразование, что приводит к заметным дефектам и асимметрии лица.
Причины развития рака челюстей
- Хронический воспалительный процесс слизистой верхнечелюстной пазухи
- Механические повреждения слизистой оболочки
- Длительное курение
- Употребление жевательного табака
- Неблагоприятные условия труда (постоянный контакт с канцерогенными химическими веществами)
- Проживание в условиях неблагоприятной экологии
- Отсутствие сбалансированного питания (употребление слишком острой, жирной и жареной пищи)
- Метастатическое поражение верхней и нижней челюсти вследствие развития рака в других органах
Диагностика рака челюстей
Рак верхней челюсти редко диагностируется именно врачом-онкологом. Как правило, первыми заподозрить онкологический процесс могут стоматолог, к которому обращаются при боли в зубах, офтальмолог (с жалобами на падение зрения) или отоларинголог. После консультации профессионалов назначается ряд диагностических процедур.
- Рентгенография. На рентгене видны изменения тканей, возникает возможность оценить степень дефектов. Для точности процедура может проводиться в разных проекциях.
- Риноскопия. Исследование носовой полости. Назначается врачом для определения степени поражения и распространения опухолевого процесса.
- Сцинтиграфия. Метод радионуклидного исследования, помогает определить степень поражения костной ткани и обнаружить отдаленные метастазы.
- Компьютерная томография. Один из наиболее информативных методов исследования при раке челюсти. Послойное сканирование исследуемой области в трехмерной проекции позволяет точно определить наличие, месторасположение и распространение опухоли. Также можно проводить диагностику челюстей на МРТ.
- Биопсия. Взятие образцов тканей проводится с целью окончательного подтверждения или опровержения диагноза. Для биопсии узла используют тонкую иглу. Исследование является болезненной процедурой и проводится под местной анестезией.

Лечение рака челюстей
Лечение рака челюстей предусматривает комбинированную терапию. Как правило, могут быть использованы традиционные методы лечения: хирургическое, химиотерапия и лучевая терапия. Метод или комплекс способов лечения разрабатываются командой врачей в зависимости от степени поражения, стадии рака и общего состояния здоровья пациента.
Хирургические лечение предусматривает частичное удаление тканей, пораженных опухолевым процессом или операцию. В зависимости от количества удаленного материала в стоматологии могут быть изготовлены протезы. При распространении и прорастании онкологического процесса в кости черепа назначается терапия с применением гамма лучей. Оперативное вмешательство может проводится на любой стадии, особенно эффективно в комплексе с лучевой терапией или химиотерапией.
Химиотерапия — метод лечения рака челюстей, при котором показан прием лекарственных препаратов, замедляющих рост раковых клеток. Количество курсов химиотерапии и расчет дозировки препаратов проводится опытными врачами в зависимости от результатов операции, стадии и степени поражения.

Инновационные решения в TomoClinic
В каждом индивидуальном случае собирается консилиум специалистов смежных специальностей для совместной разработки плана лечения. За счет инновационной системы TomoTherapy HD, диагностического комплекса Toshiba Medical Systems и линейного ускорителя Elekta Synergy удается добиться положительных результатов лечения и благоприятного прогноза для пациента. На сайте можно ознакомиться со всей интересующей информацией, задать вопрос и прочитать отзывы наших пациентов.
Лечение лучевой терапией
Лучевая терапия — современный метод лечения рака челюстей. Лучевая терапия может быть назначена как самостоятельный способ лечения, так и в комплексе с оперативным вмешательством. Пучки ионизирующего излучения четко направляются на место локализации опухоли, разрушая раковые клетки. Прицельное воздействие позволяет защитить соседние ткани от повреждения. Именно лучевая терапия может назначаться пациентам с неоперабельными опухолями в качестве паллиативной терапии при раке челюстей.
Осложнения при раке челюстей зависят от степени распространения опухолевого процесса. Основным является экзофтальм — патологическое выпячивание одного или обоих глазных яблок. Тяжелые последствия возникают при операции во время лечения рака. Удаление большого объема костной ткани челюсти требует реконструктивной операции для возвращения пациента к нормальному образу жизни.
- Курения и жевания табака
- Злоупотребления спиртными напитками (спирт оказывает раздражающее воздействие на слизистую оболочку, а также имеет в составе токсические вещества)
- Поддерживать сбалансированное питание. Вредные и слишком пряные продукты оказывают раздражение слизистой и могут стать причиной развития рака челюсти. Также отказ от жирного, жареного и острого улучшит здоровье и общее состояние пациента, поможет избавиться от лишнего веса.
- Профилактические осмотры. Каждые полгода необходимо проходить профилактическое обследование у врача. Посещение стоматолога, отоларинголога и офтальмолога поможет своевременно обнаружить злокачественный процесс и начать лечение.
- Иммунотерапия. По согласованию с врачом рекомендовано провести иммунограмму, чтобы определить иммунные нарушения и начать восстановительную терапию.
- Активный образ жизни и положительные эмоции. Физические занятия благотворительно влияют на здоровье пациента, защищая от развития опасных заболеваний.
- Гигиена полости рта. Важно не только регулярно очищать зубы и ротовую полость, а также правильно выполнять манипуляции. Постоянные механические повреждения слизистой оболочки щек и десен могут привести к развитию рака челюстей.
Цена лечения рака челюстей в TomoClinic
Цена лечения в медицинском центре TomoClinic зависит от стадии, формы и типа болезни. Также на стоимость терапии влияет количество проведенных курсов лечения.
В клинике работают специалисты с многолетним опытом лечения пациентов с онкологией. Для борьбы с раком челюстей используется химиотерапия и лучевая терапия. Благодаря современному медицинскому оборудованию пучки ионизирующего излучения прицельно воздействуют на зону поражения и не повреждают окружающие ткани.
Для лечения рака челюстей применяются традиционные методы, среди которых: хирургическое вмешательство, химиотерапия и лучевая терапия. Особенно эффективным является комбинированное лечение. Выбор подходящего метода лечения определяется лечащим врачом после комплексного обследования.
Протоколы лечения
Для ознакомления с международными протоколами лечения от организаций ESMO и NCCN вы можете пройти по ссылке (зарегистрироваться, скачать PDF-файл) и узнать более детальную информацию о терапии рака челюсти:
Какие стадии рака челюстей?
В медицине выделяют 4 стадии рака челюстей:
- Первая стадия. Наблюдается поражение одной части челюсти, изменения кости отсутствуют, метастазы не наблюдаются.
- Вторая стадия. Поражены обе части органа, наблюдается одиночный метастаз.
- Третья стадия рака. Опухолевый процесс выходит за грани двух частей органа, обнаруживаются более 2 метастазов.
- Четвертая стадия. Обнаруживаются соединенные метастазами ткани.
Первичный рак верхней челюсти — это группа злокачественных опухолей, которые развиваются из эпителия полости рта, носа и носовых пазух, а также непосредственно из кости верней челюсти. Также нередки метастазы рака из других частей тела в эту область — вторичный рак.
Рак верхнечелюстной зоны относительно редкое новообразование, частота которого составляет всего 0,2% всех злокачественных опухолей человека и только 1,5% всех злокачественных неоплазий головы и шеи.
Расположение злокачественных новообразований верхней челюсти делает их чрезвычайно близкими к жизненно важным структурам. К тому времени, когда появляются значимые признаки и симптомы, верхнечелюстные опухоли часто успевают вырасти до значительных размеров, и может потребоваться агрессивная терапия в областях вблизи основания черепа, орбит, черепных нервов и жизненно важных кровеносных сосудов.
При этом осложнения, связанные с хирургической резекцией таких опухолей, также нередко оказываются очень серьезными.
Лечение рака верхней челюсти лучше всего проводить в многопрофильном онкологическом центре европейского образца. В таких центрах с пациентом работает междисциплинарная команда, которая включает хирурга, реконструктивного хирурга, челюстно-лицевого ортодонта, радиационного онколога, медицинского онколога, нейрорадиолога, патолога и нейрохирурга.

Классификация
Обычно рак верхней челюсти — это рак пазух носа и полости рта. В целом же, все типы злокачественных опухолей верхней челюсти можно разделить на четыре группы. Три из них представляют непосредственно рак, а одна — злокачественные опухоли из соединительной ткани.
- Наиболее распространенный гистологический вариант злокачественной опухоли верхней челюсти — плоскоклеточный рак, проникающий в кость челюсти из носовых пазух или через альвеолярные лунки зубов. На его долю приходится 80-90% всех случаев.
- Второй тип рака верней челюсти — аденокарцинома. Он встречается существенно реже, но имеет более агрессивное течение и худший прогноз.
- Третий тип — опухоли кости, надкостницы и сосудов — остеосаркома, гигантоклеточная опухоль, саркома Юинга, множественная миелома и неходжкинская лимфома.
- Четвертый тип — метастазы злокачественных опухолей из других частей тела.
Причины развития
Факторы риска, связанные с развитием первичного рака верхней челюсти — это, по большей части, воздействие химических агентов:
- никеля;
- хлорфенола;
- формальдегида;
- текстильной пыли;
- древесных опилок;
- вредных компонентов сигаретного дыма.
В частности, установлено, что воздействие древесной пыли повышает риск развития плоскоклеточного рака в 21 раз, а аденокарциномы - в 874 раза.
Многие из этих продуктов встречаются в мебельной, кожевенной и текстильной промышленности.
Инфекция вируса папилломы человека (HPV) и вируса Эпштейна-Барра (EBV) также может быть провоцирующим фактором в многоступенчатом процессе злокачественной трансформации.
Причины развития сарком и других редких типов опухолей верхней челюсти не определены.

Симптомы
На ранних стадиях такого заболевания как рак верхней челюсти, симптомы не выражены. Эта проблема усугубляется тем фактом, что последующие начальные проявления (одностороннее носовое кровотечение, заложенность носа) имитируют признаки и симптомы многих распространенных, но менее серьезных состояний.
В итоге и пациент, и врач часто игнорируют или минимизируют первоначальное проявление этих опухолей и рассматривают злокачественную опухоль на ранней стадии как доброкачественное стоматологическое или синоназальное расстройство.
При первых проявлениях опухоли верхней челюсти демонстрируют множество клинических признаков и симптомов, которые могут имитировать болевые синдромы на лице, включая невралгию тройничного нерва.
Пациент сначала будет жаловаться на локализованную боль в верхней челюсти. Позже симптомы могут прогрессировать до подвижности зубов. Когда опухоль проникает верхнечелюстную пазуху, пациент испытывает заложенность носа из-за прямой обструкции.
Подглазничный нерв (ветвь верхнечелюстного отдела тройничного нерва) также часто бывает поражен, что приводит к парестезии щек и заложенности носа.
По мере прогрессирования усиливается давление на глазницу. Это приводит к ограничению подвижности глаза и изменению положения глазного яблока, что становится вторичным признаком по отношению к прямой инфильтрации глазницы и экстраокулярных мышц опухолью.

Стадии
Стадирование этого типа опухолей не определено так же четко как при других опухолях головы и шеи. В настоящее время используется система TNM, в соответствии с которой определяется размер и состояние первичной опухоли (Т), а также метастазирование в регионарные лимфоузлы (N).
- T1 - опухоль ограничена слизистой оболочкой верхнечелюстной пазухи или полости рта без эрозии или разрушения кости.
- T2 - Опухоль, вызывающая эрозию или разрушение кости, включая расширение в твердое небо и / или середину носового прохода, за исключением расширения до задней стенки верхнечелюстной пазухи и крыловидных пластин
- T3 - Опухоль проникает в любую из следующих областей: кость задней стенки верхнечелюстной пазухи, подкожные ткани, нижняя или медиальная стенка глазницы, крылонебная ямка.
- T4a - Опухоль проникает в переднее орбитальное содержимое, кожу щеки, крыловидные пластинки, клиновидные или лобные пазухи.
- T4b - Опухоль проникает в любую из следующих областей: верхушка орбиты, твердая мозговая оболочка, мозг, средняя черепная ямка, черепные нервы, отличные от верхнечелюстного отдела тройничного нерва (V2), носоглотка.
- N1 - Метастаз в одном ипсилатеральном лимфатическом узле, 3 см или менее в наибольшем измерении.
- N2a - Метастаз в одном ипсилатеральном лимфатическом узле более 3 см, но не более 6 см в наибольшем измерении.
- N2b - Метастазирование в несколько ипсилатеральных лимфатических узлов, 6 см или меньше в наибольшем измерении.
- N2c - метастазирование в двусторонние или контралатеральные лимфатические узлы, 6 см или менее в наибольшем измерении.
- N3 - метастазирование в лимфатический узел более 6 см в наибольшем измерении
Специально для эстетической нейробластомы используется этапная система Кадиша, которая отражает специфически путь распространения этой опухоли.
- Стадия A: опухоль ограничена носовой ямкой.
- Стадия B: опухоль распространяется на околоносовые пазухи.
- Стадия С: опухоль выходит за пределы околоносовых пазух.
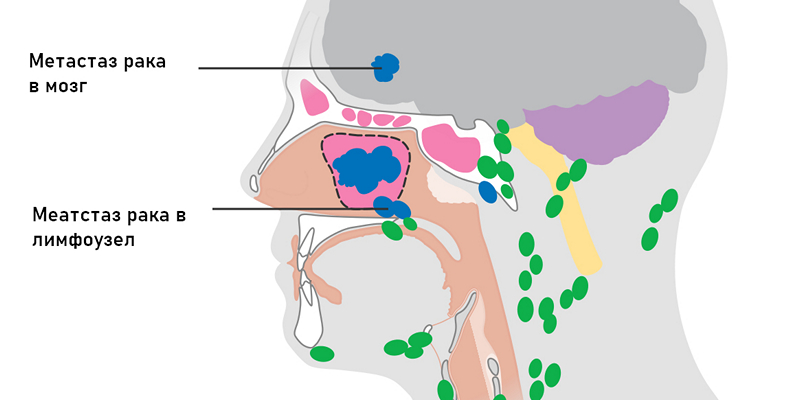
Диагностика
Решающее значение в диагностике придается таким методам исследования как Компьютерная томография (КТ) и Магнитно-резонансная томография (МРТ). У каждого метода есть свои преимущества и ограничения.
- Магнитно-резонансная томография (МРТ) имеет жизненно важное значение для установления наличия или отсутствия факторов, которые определяют операбельность, таких как орбитальная инвазия, периневральное распространение, инвазия основания черепа, внутричерепное распространение и т.д.
- КТ имеет более высокую точность при определении поражения кости и эрозии основания черепа и пазух. Остеолиз часто можно наблюдать при плоскоклеточном раке, метастазах и саркоме. Разрушение кости чаще наблюдается при опухолях слюнных желез, крупноклеточных лимфомах, меланоме и ENB. КТ немного более точна, чем МРТ, при демонстрации орбитальной инвазии благодаря возможности оценивать костную стенку глазницы и прилегающий жир.
Окончательный диагноз ставится на основании проведенной биопсии.
Лечение в Бельгии
В клинках Бельгии используется мультимодальный подход к лечению при участии хирурга головы и шеи и нейрохирурга по показаниям, а также нейрорадиолога, патолога, радиационного онколога и медицинского онколога.
При определении типа и объема оперативного вмешательства ищется баланс в попытках сохранить косметическую, оральную и носовую функцию.

При невозможности сохранить, например, глазницу, проводится последующее восстановление анатомических структур. Однако, в первую очередь, преследуется цель безопасной и полной ликвидации болезни, когда это возможно.
Основные методы хирургического вмешательства это:
- медиальная эндоскопическая максиллэктомия;
- боковая ринотомия;
- черепно-лицевая резекция;
- трансфекция средней зоны лица.
Хирургическое лечение может быть использовано как на 1-2 стадии роста основной опухоли в качестве основного метода лечения, так и на последних стадиях в паллиативных целях для уменьшения размера опухоли.
В онкологических центрах Бельгиии при лечении опухолей верхней челюсти используется наиболее эффективный сегодня вариант химиотерапии — внутриартериальная местная терапия.
С появлением тиосульфата, нейтрализатора цисплатина, врачи теперь могут доставлять большие дозы внутриартериальной химиотерапии более безопасно, чем раньше.

Высокие дозы цисплатина вводятся непосредственно в артерии питающие опухоль. Одновременная инфузия тиосульфата при этом предотвращает системные эффекты цисплатина.
При лечении рецидивов внутриартериальная химиотерапия используется с лучевой терапией и показывает многообещающие результаты в сохранении органов при лечении обширного узлового заболевания.
Учитывая анатомию верхней челюсти, внутриартериальная химиотерапия стала наиболее эффективным методом лечения неоперабельных злокачественных новообразований в6рхей челюсти.
Осложнения
Осложнения лечения злокачественных новообразований пазухи связаны с операцией и реконструкцией. Хирургические осложнения включают
- клинически значимое кровотечение,
- утечку спинномозговой жидкости;
- инфекцию;
- потерю обоняния;
- потерю вкусовых ощущений;
- другие повреждения черепных нервов.

Критерии прогноза
Выживаемость пациентов с раком верхнечелюстной пазухи в среднем составляет около 40% в течение 5 лет.
На ранней стадии при лечении в европейских онкологических клиниках опухоли имеют показатель излечения до 80%.
Пациенты с неоперабельными опухолями, получающими облучение, имели выживаемость менее 20%. Сейчас показатели выживаемости немного улучшились благодаря достижениям в хирургии основания черепа.
У пациентов с плоскоклеточным раком носовой полости или верхнечелюстной пазухи лучшие результаты выживаемости достигаются, когда в дополнение к хирургическому лечению пациенты получают адъювантную лучевую терапию, адъювантную химиолучевую терапию или неоадъювантную терапию.
У пациентов с синоназальной аденокарциномой лучшая безрецидивная выживаемость была связана с хирургическим вмешательством и последующей лучевой терапией, в сравнении с только хирургическим вмешательством, для всех стадий опухоли (T1-T4).
Вы можете получить больше информации о современном лечении рака верхней челюсти в Бельгии, написав нам или заказав обратный звонок. Задайте свои вопросы, и получите исчерпывающие ответы.
Рак челюсти — эпителиальная злокачественная опухоль, клиническая симптоматика ее зависима от локализации первичного очага. Признаки рака верхней челюсти схожи с симптоматикой гайморита, а при новообразовании на нижней челюсти образуется повышение подвижности зубов и онемение нижней губы. Терапия такого заболевания проводится комбинированным способом, включая оперативное удаление новообразования и прохождение курсов лучевой и химиотерапии.
При раке челюсти патологический процесс развивается медленно — происходит трансформация здоровой костной ткани в патологические раковые клетки. Наиболее часто злокачественные опухоли образуются в верхней челюсти, при этом в шестидесяти процентах случаев опухоль формируется из эпителиальных тканей. Рак может развиваться в любом возрасте, но чаще всего болезнь диагностируется у людей от сорока пяти до пятидесяти лет. При подозрениях на возникновение рака челюсти в процессе диагностики привлекаются такие специалисты, как хирург онколог, офтальмолог и оториноларинголог. Прогнозы для пациентов с этим диагнозом не утешительные — пятилетняя выживаемость наблюдается всего у тридцати процентов пациентов.
Причины
Рак челюсти может формироваться из:
- надкостницы;
- одонтогенных структур;
- капилляров и сосудов;
- нейрогенных клеток;
- фрагментов неясного гнезда.
Полноценно процесс развития новообразования полностью не изучен, но некоторые факторы риска ученым уже известны:
- ушибы, травмы слизистой полости рта, неквалифицированное протезирование;
- воспаления ротовой полости;
- ионизирующее облучение;
- пристрастие к табачным изделиям.
Независимо от причины рака челюсти, терапию этой болезни нужно проводить как можно раньше. Своевременная постановка диагноза значительно увеличивает шансы больного на выздоровление.
Классификация
В медицинской практике рак верхней челюсти и рак нижней челюсти может классифицироваться следующим образом:
- хондросаркома, саркома — злокачественные клетки новообразований берут начало с соединительных тканей;
- цилиндрома, карцинома — опухоли эпителиального характера;
- шваннома, меланобластома.
Исходя из запущенности заболевания и скорости его прогрессирования, выделяют классификацию по системе TNM:
- Первая стадия (T1) — на первых стадиях опухоль поражает только одну анатомическую область;
- Вторая — происходит поражение двух анатомических областей;
- Третья (T3) — прогрессирующая опухоль поражает более двух анатомических областей;
- Четвертая (T4) — патология разрастается на отдаленные ткани, при этом уже может быть полностью или частично поражен какой-либо важный орган.
Метастазировать рак челюсти может рано, а сам процесс распространения метастазов вызывает ярко выраженную боль.
Основываясь на возможных причинах и симптоматике заболевания, выделяют следующие формы развития рака челюсти:
- Первичная — формируется только на челюстной кости. К первичному раку нижней челюсти относят остеосаркомы, саркомы верхней и нижней челюсти, а также гигантоклеточные новообразования.
- Вторичная — в этом случае появление рака верхней и нижней челюсти происходит вследствие распространения метастазов из опухолей, расположенных в других областях (вторично), карциномы в области головы и шеи часто распространяют метастазы в кости альвеолярного отростка на котором располагаются верхние зубы.
Обычно все формы заболевания небольших размеров, но иногда возможно их стремительное прогрессирование. Избежать большого количества возможных осложнений и последствий можно при своевременном обращении к специалистам. Точный диагноз и оптимальное лечение может назначить только опытный специалист.
Симптоматика
- онемение кожи лица;
- головные боли;
- возникновение неприятного запаха из ротовой полости;
- наличие гнойных выделений из носа;
- болевой синдром в верхней и нижней челюсти.
Все выше описанные признаки такого злокачественного новообразования могут указывать и на другие заболевания, которые не угрожают жизни пациента. Именно поэтому человеку признаки рака могут напоминать симптомы других заболеваний челюсти и болезней десен: гайморита, неврита или синусита. Следствием этого обычно является поздняя диагностика, что значительно затрудняет терапию. Чтобы знать, как распознать заболевание на ранних стадиях, симптомы рака челюсти стоит изучить заранее.

При наличии у пациента саркомы, образуется опухоль челюсти, симптомы которой проявляются следующим образом:
- припухлости на щеке;
- боль и онемение в зубах;
- расшатывание зубов;
- боль в области подбородка;
- увеличение размеров альвеолярных отростков;
- визуальные дефекты лица, в частности его ассиметрия;
- сильный болевой синдром.
Симптомы при раке верхней челюсти могут немного отличаться, учитывая, что поражение верхней челюсти может задевать части верхнего неба и глазницу. В таком случае могут быть следующие признаки:
- слезоотделение;
- головные боли с иррадацией в область висков и лобную зону;
- могут развиваться патологические переломы;
- носовое кровотечение без видимых причин;
- ушные боли, если опухоль поражает тройничный нерв;
- ограниченная подвижность;
- нарушение функции смыкания зубов;
- образование небольших язвочек на слизистой полости рта.

Признаки при саркоме нижней челюсти:
- наличие боли в контактных зубах;
- онемение нижней губы;
- выпадение зубов по неясным причинам;
- наличие неприятных запахов изо рта;
- боль во время выполнения пальпации;
- отсутствие аппетита;
- резкое уменьшение общей массы тела;
- общее ухудшение здоровья.
Обычно саркома — это наиболее агрессивная опухоль, которая характеризуется стремительным развитием, злокачественностью и метастазированием в ближайшие органы. Поэтому при первых признаках заболевания, обследование нужно провести в самые короткие сроки, дабы своевременно начать курс лечения рака челюсти.
Диагностика
Если возникла онкология челюсти, в процессе диагностирования врачи основываются на жалобах больных, результатах физиального осмотра и других диагностических методах исследований. Обычно пациенты обращаются в первую очередь к стоматологам, которые выявляют наличие деформаций лица и изъязвления кожных покровов. Проведя пальпацию, доктор может выявить утолщение кости и подвижность зубов в области поражения. Также исследованию подлежат подчелюстные лимфатические узлы, которые в процессе развития опухоли увеличиваются, но при этом не вызывают боли.

В случае вторичного рака челюсти, на слизистых оболочках образуются язвы с явными признаками малигнизации или папиллярного разрастания. Рентген опухоли позволяет выявить диффузное разрежение костных тканей. Подтверждение точного диагноза требует проведение цитологического исследования мазка с поверхности изъязвления.
Во время диагностики первичного рака, врач назначает патогистологическое исследование изъятого фрагмента пораженной кости, чтобы выявить уровень злокачественности новообразования. Важно дифференцировать раковую опухоль от других злокачественных новообразований и заболеваний:
- хронического остеомиелита;
- специфических болезней челюстей;
- одонтогенных и остеогенных опухолей.
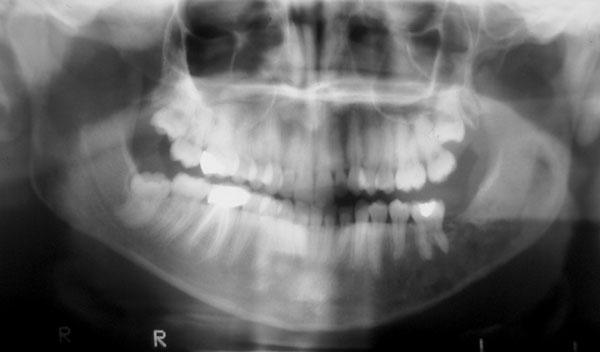
Во время диагностики компьютерная томография обычно не проводится, так как образование можно обнаружить внешним осмотром и использованием рентгенографии. Также необходимо проведение консультации онкологов, челюстно-лицевого хирурга, офтальмолога, отоларинголога и онколога.
Лечение рака челюсти
После проведения всех диагностических мероприятий, основываясь на результатах исследований, пациентам назначается дальнейший курс терапии. Основываясь на стадии развития, размерах новообразования и общем состоянии пациентам, ему могут быть назначены:
- частичная резекция кости челюсти — в случае, когда поражение поверхностное;
- сегментарная резекция — эта методика результативная, только если поражение не глубинное и патология не поражает альвеолярный отросток;
- удаление пораженной части челюсти — назначается, в случае если поражение располагается в углу челюсти;
- полное удаление челюсти вместе с находящимися рядом мягкими тканями — показанием является диагностированный рак нижней челюсти в области подбородка и обширное поражение.
После проведения хирургического лечения рака челюсти пациентам назначается прохождение курса лучевой терапии и химиотерапии, которые нужны для предотвращения метастазирования и рецидива.

Обычно химиотерапия назначается после проведения операции, но применение химиотерапии так же может быть использовано как основное лечение. В этом случае есть большая вероятность агрессивных побочных эффектов, к которым можно отнести:
- сухость в ротовой полости;
- выпадение зубов;
- изменение вкуса еды и запахов;
- изменение голоса;
- развитие инфекционных процессов.
Насколько будут тяжелыми побочные эффекты, зависит от интенсивности химиотерапии и обширности операционных манипуляций.
Такой метод обычно проводится после оперативного вмешательства для предотвращения метастазирования. Также, если по каким-либо причинам противопоказано проведение оперативного иссечения злокачественных образований на челюсти, терапия посредством ионизирующего облучения является одним из возможных вариантов выхода из положения. Но нельзя забывать о риске возникновения побочных эффектов, которые могут быть такими же, как и при химиотерапии.
Прогноз и профилактика
Не исключено прорастание рака в глазную область, поэтому возможны следующие последствия:
- повышенное слезоотделение;
- кровотечения из носа;
- головные боли;
- боли в ушах.
Даже после успешной терапии, опухоль может рецидивировать спустя несколько лет. Самый благоприятный прогноз заболевания для пациентов с этим диагнозом — в 20-30% случаев 5-летняя выживаемость. При наличии опухоли 4 стадии, сколько живут пациенты, во многом зависит от локализации опухоли и наличия и степени ее метастазирования.
Предотвратить заболевание можно, если использовать следующие способы профилактики:
- избавиться от вредных привычек, в частности курения;
- ограничить контакты с химическими веществами;
- регулярно проходить медицинское обследование;
- избегать стрессов;
- хорошо питаться.
Исходя из всего этого — важно придерживаться умеренной активности, не забывать о физических упражнениях и вести здоровый образ жизни. Профилактика возможных рецидивов после лечения состоит из описанных выше правил. Важно соблюдать все назначения и рекомендации лечащего врача.
Читайте также:


