Остеомиелит челюсти при беременности
Самая основная причина развития заболевания – невылеченные зубы
Существует несколько разновидностей остеомиелита челюсти. Но чаще всего возникает тот, который представлен на фото. Его название – одонтогенный остеомиелит. Наиболее распространенная локализация – нижняя челюсть. При одонтогенный форме инфекция проникает в кость через твердые и мягкие ткани пародонта и через разрушенные зубы. Причем, как через те зубы, которые еще можно вылечить, но человек запустил этот процесс и не посетил стоматолога вовремя. Так и через гнилые и даже депульпированные единицы, которые уже нечувствительны, являются нежизнеспособными и не подлежат восстановлению, т.е. когда показано их удаление.
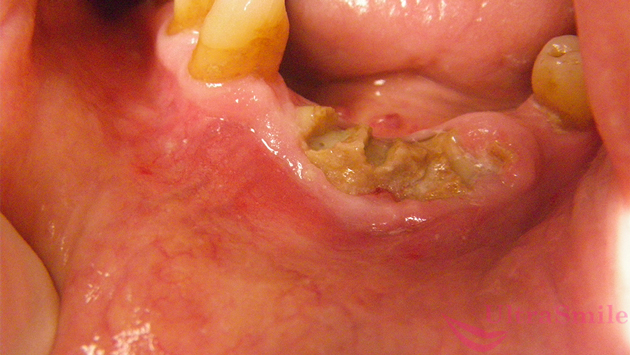
На фото изображен одонтогенный остеомиелит
Разрушенные зубы – это врата для инфекции, которая может проникнуть сначала в более глубокие ткани челюстной системы, а потом и распространиться по всему организму.
Остеомиелит может возникнуть, когда его совсем не ждешь…
Еще одна форма остеомиелита – травматический. Он возникает как осложнение после перелома челюсти, удар, падение, повреждение слизистой оболочки носа или рта.
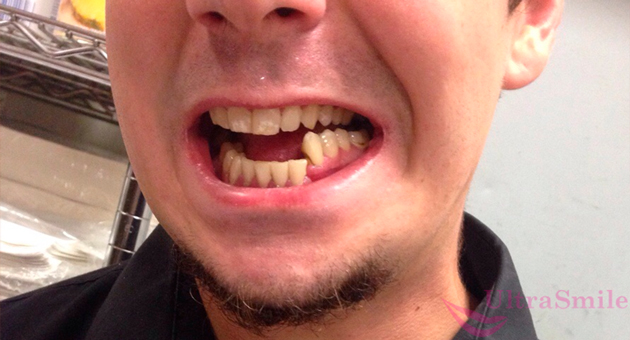
Перелом челюсти может стать причиной проблемы
B/N, отзыв со стоматологического портала gidpozubam.ru
Гематогенный остеомиелит чаще встречается у детей, и очень опасен
Гематогенная форма патологии чаще всего диагностируется у детей. Причинами заноса инфекции в кровь могут выступать пупочная инфекция, отит, поражения и гнойнички на коже. Заболевание очень опасно своими последствиями для малышей, причем, чем меньше ребенок, тем больше последствий, а развиться оно может уже на 2-8-й неделе жизни.
Такое заболевание, как остеомиелит, требует дифференциальной диагностики от периостита и периодонтита, челюстной кисты и рака челюсти.
Гематогенный остеомиелит челюсти способен поражать сразу несколько костей лицевого скелета. Также заболевание может давать свои плоды даже спустя время после излечения от него. Проявляется в гипоплазии эмали постоянных зубов, нарушении срока их прорезывания или же вообще отсутствия прорезывания и полной адентии вследствие гибели зачатков постоянных единиц. Ребенок может обрести комплекс проблем, связанный с задержкой роста челюстного скелета, патологии прикуса, анкилоз ВЧНС (ограничение функциональности и подвижности челюсти), деформации лица.
Заболевание приходится очень долго лечить
- острая: характеризуется болями во всем теле, повышением температуры до 39-40 градусов, ознобом, обширным отеком мягких тканей, подвижностью одного или нескольких зубов, расположенных в зоне воспалительного процесса, ухудшением показателей крови, выделением гноя из-под десны. Эта стадия может протекать до 10-12 дней подряд и лечится она только в стационарных условиях,
- подострая: характерные признаки острого течения патологии идут на спад, состояние пациента улучшается, но дает о себе знать деструкция костной ткани в области воспаления, и состояние общего недомогания сопровождает пациента еще около месяца,
- хроническая: это самая длительная по времени и последняя стадия развития заболевания, которая может занять от 6 месяцев до нескольких лет. При наблюдении пациента в хронической стадии всегда отмечаются визуальные изменения формы лица, их асимметрия, т.е. внешне лицо выглядит непривлекательно, а человек нередко нуждается в пластике. При осмотре полости рта выявляются свищевые ходы, через которые идет гнойное отделяемое. При хроническом деструктивном остеомиелите пациента могут ждать новые неприятности, например, может переломиться челюсть. Также в этот период времени начинают отделяться отмершие участки костной ткани.
Врачи подмечают, что в последние годы растет число форм заболевания, которое протекает без острой стадии. Поэтому те люди, которые не проходят профилактических осмотров у стоматологов, имеют все риски не сразу заметить патологии и не начать своевременного лечения
Комплекс лечебных мероприятий для того, чтобы избавиться от остеомиелита челюсти, также никому не покажется простым и приятным: удаление пораженных зубов, шинирование расшатавшихся, хирургическое вскрытие, удаление и дренирование гнойников, флегмон и абсцессов, антибиотикотерапия и физиопроцедуры. Далее в хронической стадии, когда состояние пациента стабилизировано и устойчиво, обязательно проводится хирургическое удаление отмерших участков кости при помощи такой процедуры, как секвестрэктомия. Далее требуется провести восстановление дефектов челюсти и отсутствующих зубов.
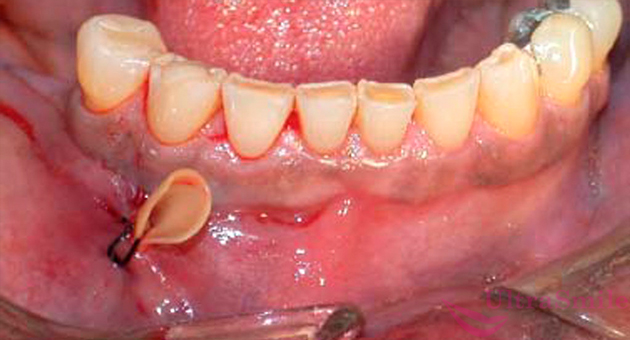
На фото показан установленный дренаж
Заболевание имеет серьезные осложнения
Прежде всего после остеомиелита на лице появляются серьезные косметические дефекты, которые порой сложно исправить без пластических операций. Также нарушается функциональность челюстно-лицевого аппарата, человек теряет зубы. Но все перечисленное – лишь отдаленные последствия, осознание которых настигнет пациента только после завершения лечебного курса и стабилизации общего состояния здоровья.
Остеомиелит верхней челюсти нередко осложняется гнойным гайморитом и гнойными выделениями из носа, а также тромбофлебитом лицевой вены. Нижней – симптомом Венсана (потеря чувствительности нижнечелюстного и подбородочного нерва вследствие распространения на тройничную ветвь нерва).
Во время лечения заболевание может осложняться интоксикацией организма, флегмоной, развитием абсцесса, тризмом и переломом челюсти, образованием ложных суставов, флебитом вен, лимфаденитом, остеопорозом. В 28% случаев происходит нарушение функции почек и сердца.
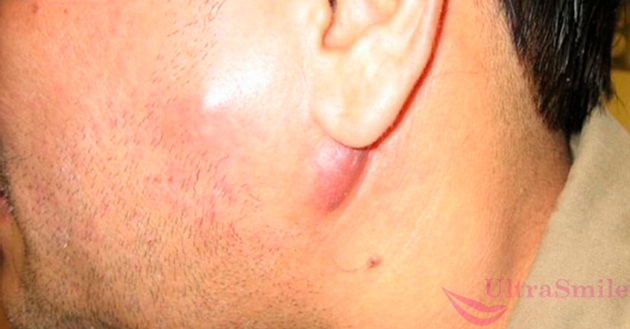
На фото показан подчелюстной лимфаденит
При неблагоприятном течении заболевания, при несвоевременном обращении к врачу, у человека может развиться менингит, легочная недостаточность, септический шок, абсцесс мозга и сепсис, приводящие к летальному исходу. При этом летальный исход по данным некоторых исследователей случается в 10% случаев у взрослых и в 30% случаев у детей, если вовремя не начато было лечение.
Профилактика остеомиелита – это совсем не сложно
Страшное заболевание, согласны с этим? Но самое главное, чтобы с ним никогда не сталкиваться, стоматологи и хирурги советуют придерживаться простых правил: вовремя лечить кариес и пульпит, удалять разрушенные зубы, которые уже нельзя восстановить, проходить профилактические осмотры и санацию полости рта. Также нужно поддерживать высокий уровень иммунитета и своевременно реагировать на сигналы организма, не запускать ОРВИ и ОРЗ, избегать ситуаций, связанных с травмами челюстно-лицевой области. Как считаете – это сложно? Ответы ждем в комментариях!
Notice: Undefined variable: post_id in /home/c/ch75405/public_html/wp-content/themes/UltraSmile/single-item.php on line 45
Notice: Undefined variable: full in /home/c/ch75405/public_html/wp-content/themes/UltraSmile/single-item.php on line 46

Остеомиелитом называют процесс воспаления тканей костного мозга, переходящим на область костей и надкостницы. Может возникать в любых костях, имеющих в своем составе костный мозг – челюсти, кости конечностей, таза, позвоночника. Воспаление имеет характер гнойного или некротического, чаще всего его вызывает не специфическая флора (стафило-, стрептококки, кишечная палочка), иногда это бывают специфические поражения (туберкулез, бруцеллез, сифилис).
Причины
Это заболевание является следствием попадания в кость и развития в ней паразитов, именуемых патогенными бактериями. Возбудителями его являются:
- золотистый стафилококк,
- гемолитический стрептококк,
- микроскопические грибы,
- синегнойная или кишечная палочка,
- протей.
Но чтобы микроб вызвал воспалительный процесс, ему нужны определённые условия, так называемые пусковые и предрасполагающие факторы. К последним относятся:
- слабый иммунитет (что нередко встречается при беременности);
- предрасположенность к возникновению аллергии;
- скрытые очаги инфекции (как, например, миндалины, фурункулы, кариес, аденоиды).
Пусковыми факторами могут стать:
- различные травмы,
- обморожение или ожог,
- ОРВИ,
- стрессовое состояние.
Фоном для возникновения недуга может быть наличие в организме следующих заболеваний:
- остеопороза,
- болезни Гоше или Крона,
- тромбозов,
- карбункулов или фурункулов,
- декомпрессионной болезни,
- серповидно-клеточной анемии,
- васкулитов,
- артериальной эмболии,
- системной красной волчанки,
- миелопролиферативных заболеваний.
При возникновении травмы эти заболевания способствуют появлению факторов, провоцирующих нарушение кровоснабжения раны и её инфицирование. То есть они создают благодатную почву для возникновения остеомиелита.
Симптомы
В зависимости от пути проникновения в кость патогенных бактерий заболевание делится на два вида:
- травматическое (через очаг поражения);
- гематогенное (через кровь).
Для обоих видов остеомиелита характерны следующие симптомы:
- мышечная боль (в случае поражения позвоночника или конечностей);
- слабость;
- высокая температура.
Эти признаки обычно появляются только по истечении трёх-четырёх дней после инфицирования, что затрудняет раннее диагностирование. При наличии локальной формы заболевания наблюдаются такие его отличительные признаки:
- распирающая боль в кости,
- сильный отёк,
- покраснение в месте флегмоны.
Особую опасность представляет генерализованная форма недуга, которую ещё называют токсической. В этом случае происходит не только интоксикация организма, но и образуются метастатические абсцессы в том или ином органе. К общим симптомам добавляются признаки отравления организма:
- озноб,
- обильное выделение холодного пота.
Если гнойные метастазы попали в лёгкие, картина заболевания сходна с пневмонией:
- бледность,
- одышка,
- кашель,
- выделения кровянистой гнойной мокроты.
При поражении почек наблюдаются:
- боли при испускании мочи,
- частое желание посетить туалет по маленькому.
Если гнойными метастазами поражены коронарные сосуды, может развиться:
- миокардит (воспаление мышцы сердца);
- эндокардит (воспалительный процесс его внутренней оболочки);
- перикардит (появление жидкости в перикарде);
- острая сердечная недостаточность.
Основополагающим условием результативного лечения любого заболевания является правильно поставленный диагноз. В случае с этим недугом применяются следующие инструментальные и лабораторные методы исследования:
- общий анализ крови (проверяется уровень лейкоцитов, тромбоцитов, гемоглобина);
- её биохимический анализ (выявляются признаки воспаления, почечной и печёночной недостаточности, уровень билирубина, глюкозы, фибриногена, белка);
- анализ урины;
- УЗ исследование (определяется размер и форма свищевого хода и мышечной флегмоны, их глубина залегания);
- инфракрасное сканирование (выявляются места, кроме основного очага, в которых развивается полиомиелит);
- рентгенография (определяется местонахождение, протяжённость и степень выраженности некроза кости);
- компьютерная томография (особую роль играет в дифференциальной диагностике);
- склерозирование (измеряется диаметр просвета канала в кости);
- фистулография (с введением контрастного вещества).
Последняя проводится для того, чтобы не спутать острый остеомиелит со следующими заболеваниями с похожими симптомами:
- аллергическим артритом,
- сильным ушибом,
- ревматизмом,
- межмышечной флегмоной,
- нагноившейся гематомой,
- закрытым переломом.
Хроническая форма недуга имеет сходную симптоматику с такими болезнями:
- остеохондрозом,
- вторичным туберкулёзом костей,
- фиброзной остеодисплазией,
- костными опухолями,
- сифилисом.
Осложнения
Несвоевременно выявленное и недолеченное заболевание чревато такими серьёзными последствиями, как:
- деформация костей;
- пневмония;
- заражение крови;
- поражение почек (амилоидоз);
- малокровие;
- развитие злокачественных опухолей.
Лечение
При появлении малейших признаков заболевания вам следует немедленно поставить в известность доктора, который ведёт вашу беременность.
Возникновение недуга во время вынашивания малыша может представлять угрозу для будущей мамы, плода и самой беременности. Поэтому лечение следует начинать безотлагательно, принимая во внимание статус пациентки, потенциальные риски. При выборе медикаментов приоритетным является сохранение её жизни. Как и большинство других заболеваний, остеомиелит может лечиться одним из двух существующих способов:
- консервативным (с помощью лекарств);
- радикальным (операция).
К хирургическому вмешательству обычно прибегают в случае наличия любого гнойного очага. Однако в случае с беременностью, когда операция может отразиться на её течении, сначала пытаются острую фазу заболевания перевести в хроническую с помощью допустимых медикаментозных препаратов.
Профилактика
Чтобы не допустить возникновения недуга, надо следовать простым правилам:
- обрабатывать любые порезы, ранки, травмы спиртовым раствором,
- при появлении даже незначительных симптомов обращаться к врачу.
Как лечат остеомиелит челюсти – и что нужно знать, чтобы не допустить развития этого заболевания
Своевременное и адекватное лечение не только возвращает здоровье человеку, но и уберегает от последствий, которые могут быть очень тяжелыми. К таким осложнениям относится остеомиелит челюсти – опаснейшая болезнь, характеризующаяся разрушением челюстных костей. В сегодняшнем материале речь пойдет о том, что это такое – остеомиелит челюсти (верхней или нижней), чем он опасен, и как его лечить.
Что такое остеомиелит? Остеомиелит челюсти – это патология, характеризующаяся гнойно-воспалительными и некротическими процессами (отмирания тканей) в костном веществе челюсти. Близость зубов, десен, лицевых мышц, челюстных суставов и других важных органов лица/головы относит остеомиелит 1 в разряд крайне опасных патологий, требующих тщательного лечения. Как выглядит остеомиелит челюсти, можно узнать при рассмотрении нижеприведенного фотоснимка.
Особую опасность представляет как появление гноя (который может распространиться на окружающие области), так и необратимые некротические процессы (иногда кость приходится даже удалять).
Согласно МКБ-10 (Международной классификации болезней, разработанной Ассамблеей ВОЗ 2 ), остеомиелит челюсти имеет коды с М86.0 по М86.9 (в зависимости от типа заболевания).

В основе заболевания всегда лежит инфекция. Чаще всего оно возникает при попадании в кость стрептококков и стафилококков, сальмонеллы, брюшнотифозных палочек. Реже – синегнойной палочки, грибков, возбудителей туберкулеза. Причем, чем слабее иммунитет и снабжение тканей челюстной системы кислородом, полезными веществами, тем выше шанс инфицирования.
Патогенная микрофлора обычно проникает в кость тремя путями – через больной зуб, через кровоток, через травму лица или кости. Кстати, один из способов классификации остеомиелита челюсти основывается именно на причинах – поэтому подробнее рассмотрим их в следующем разделе.
Различают как минимум 9 различных подвидов заболевания, каждый из которых может одновременно относиться к разным группам. Например, диффузный хронический гематогенный остеомиелит челюсти – чтобы понять, что это означает, предлагаем ознакомиться с дальнейшей классификацией.
- очаговый: болезнь затрагивает небольшой участок, протяженностью примерно 1-3 зуба,
- диффузный: воспаление распространяется на большие костные участки, куда вовлечены сегменты зубов (вплоть до целого ряда) или челюстные суставы, лицевые кости.
Одонтогенный означает, что причина в больном зубе – это может быть как периодонтит (воспаление у корней), так и киста или гранулема. Причем, шансы появления остеомиелита челюстных костей возрастают в несколько раз, если у пациента уже неоднократно случались рецидивы периодонтита хронического типа.

Интересный факт! Чаще всего одонтогенный остеомиелит бывает у людей в возрасте 20-40 лет – и у мужчин патологию диагностируют в 2 раза чаще, чем у женщин.
Также одонтогенный остеомиелит челюсти может возникнуть после удаления зуба – особенно после удаления зуба мудрости. Здесь гнойно-некротический процесс начинается при попадании в лунку удаленного зуба микробов – с инструмента стоматолога или при несоблюдении правил гигиены пациентом. Также в лунке может остаться кусочек больного корня – в котором есть кариес, или же вокруг имеется гранулема или киста.
Причиной появления травматического поражения челюстных костей становится какое-либо механическое воздействие:
- падения и удары головой,
- неудобные протезы или завышенные коронки, пломбы: здесь сначала начинается периодонтит, который при отсутствии лечения вызывает воспаление костной ткани,
- огнестрельные ранения в область лица,
- последствия челюстно-лицевых операций,
- последствия неудачной операции по наращиванию кости: обычно такую процедуру проводят перед двухэтапной имплантацией зубов, хотя многие клиники отказались от наращивания из-за его низкой эффективности.

Гематогенный остеомиелит челюсти означает, что инфекция проникла в челюстную кость через кровеносную систему из какого-либо инфекционного очага в организме. Например, во время тяжелой болезни – гриппа, менингита или скарлатины, хронического тонзиллита или урогенитальной инфекции. Болезнь начинается внезапно и развивается быстро.
Чаще всего гематогенный тип диагностируют у детей (в 75% случаев), причем у мальчиков в 3-5 раз чаще, чем у девочек. У новорожденных воспалению челюстных костей предшествует инфицирование пупочной ранки или кожи.

Еще один способ классификации остеомиелита челюсти основывается на стадиях, через которые протекает заболевание в процессе своего развития – это острая, подострая и хроническая. Рассмотрим их подробнее, а также остановимся на симптомах.

Острый остеомиелит челюсти в первые 2-3 дня заболевания имеет смазанную симптоматику, поэтому могут возникнуть сложности с диагностикой. Человек чувствует общую слабость, теряет аппетит, поднимается температура до 39-40 градусов Цельсия, возникает озноб, увеличиваются лимфоузлы. За это же время постепенно появляются, а затем стремительно нарастают болевые ощущения в голове и в области челюстной кости, которые могут отдаваться в висок, в глазницу.
На 2-3 день острой стадии десны становятся отекшими, нарастает боль. А на 3-4 день из-под десны в области концентрации боли появляются гнойные выделения (при надавливании). Еще спустя несколько дней отек распространяется на жевательные мышцы, возникают сложности с открыванием и закрыванием рта. Структурные изменения в костном веществе становятся видны на рентгене только спустя 10-14 дней после начала болезни. Анализы показывают повышенное количество лейкоцитов и СОЭ, снижение гемоглобина.
Важно! При остром диффузном воспалении (в зависимости от его места положения) может неметь подбородок, теряться чувствительность мышц, возникать острый гайморит, абсцессы и флегмоны.
В упрощенном понимании подострая стадия – это продолжение острой, и наступает она примерно через 10-12 дней после начала болезни. Здесь наблюдается угасание сильной боли, состояние больного улучшается, анализы нормализуются. Но появляется заметная шаткость зубов, особенно в непосредственной близи к патологическому очагу, а на деснах образуются свищи. На рентгене определяются нечеткие очаги разрушения костного массива.

Хроническая стадия начинается после подострой (примерно через 2 недели) и может длиться от нескольких недель до нескольких лет. Состояние человека нормальное, нет жалоб на боль. Но это при условии, что патология находится в ремиссии – причем шаткие зубы могут даже немного укрепиться, десны менее отечны, чем при острой и подострой стадии (однако приобретают синюшный оттенок из-за некротических процессов под ними).
На заметку! Именно в хронической стадии начинаются процессы образования секвестров – омертвления челюстной кости, могут выпадать зубы над патологическим очагом.

Если же хронический остеомиелит челюсти находится в стадии обострения, то снова возвращается боль, хотя и не такая сильная как при острой стадии в самом начале болезни. Возникают дополнительные свищевые ходы, через которые из кости эвакуируется гной. Причем, если свищевой ход закрывается, то гнойные массы остаются внутри кости – и это негативный признак. Общее состояние человека ухудшается, опять возрастает температура, анализы свидетельствуют о сильном воспалительном процессе. Визуально меняется лицо из-за отека, абсцесса или флегмоны.
Данная форма еще называется альбуминозной и отличается от остальных отсутствием гноя, вместо которого образуется серозный экссудат (жидкость) или слизь, насыщенные белком. Диагностика редко бывает информативна, обычно диагноз ставится в ходе хирургической операции, когда обнаруживаются протяженные отслоения надкостницы от альвеолярного отростка. В целом, заболевание отличается слабой симптоматикой, обширные воспаления и отеки отсутствуют.

Разновидность гематогенного остеомиелита (чаще встречается у подростков, и локализуется обычно в костях ног, а не лица). Особенностью абсцесса Броди считают ограниченное омертвение губчатой кости с последующим ее расплавлением – в итоге в этом месте образуется костная полость. Патология характеризуется вялой симптоматикой, т.к. боль и отек довольно слабы.
Склерозирующая форма патологии, характеризующаяся уплотнением костного вещества. Провоцирует его появление золотистый стафилококк, проникающий в кость после травм (внезапных или регулярных), сильных переохлаждений. Выявить заболевание помогает рентген-диагностика – на снимке хорошо определяются участки уплотнения костного вещества и патологические полости.

Одна из редчайших форм, встречающаяся чаще всего у детей примерно 10-летнего возраста. Патология имеет неясное происхождение, но эксперты склоняются к тому, что ее вызывают травмы (даже незначительные). Особенность в том, что над пораженными участками кости находятся припухлости и множественные очаги болезненности.
У детей течение остеомиелита челюсти чаще всего происходит стремительно. За очень короткое время (буквально – за часы) появляются следующие симптомы:
- общая вялость и бледность кожи,
- скачок температуры до 39-40 градусов Цельсия,
- жалобы на боль в зубе или голове,
- отказ от пищи,
- сонливость,
- болезненность при жевании.

При распространении токсинов по организму, появляется рвота, спутанность сознания, судороги. Поэтому при первых симптомах нужно как можно скорее обращаться за профессиональной медицинской помощью и не заниматься самолечением.
Asya93, отзыв с форума woman.ru

Также пациента нередко направляют на ультразвуковую диагностику (УЗИ) для оценки состояния лицевых мышц, кровотока, прилежащих лимфатических узлов.
Задумываясь о том, чем лечить патологию, нужно знать, что лечение остеомиелита челюсти всегда комплексное и проводится в условиях стационара. Для снятия воспаления пациенту прописывается курс антибиотиков. Причем иногда даже сразу нескольких – например, цефуроксим детям, взрослым – гентамицин + оксациллин, а после основного курса – офлоксацин.
Такой курс лечения длится 4-6 недель (при острой форме) и более – при хроническом течении болезни. Также назначаются общеукрепляющие и иммуномодулирующие препараты для ускорения реабилитации. При угрозе сепсиса необходимы меры, направленные на очищение крови пациента от токсинов и инфекции – например, переливание плазмы.

Вылечить патологию только лишь медикаментозно нельзя – обязательно требуется хирургическое вмешательство для удаления причинных зубов, вскрытия гнойных очагов (ставится дренажная трубка для оттока жидкости) и/или отсечении отмершей кости (секвестрэктомия). После чего в прооперированную область подсаживается костная крошка – если очаг был небольшим, либо массивный костный блок, накладываются специальные мембраны для регенерации. Здоровые, но подвижные из-за болезни, зубы шинируют стекловолокном или металлической нитью.
На заметку! В целом, при своевременном обращении к стоматологу, прогноз лечения благоприятный. Однако возвращение к привычной жизни может занять несколько месяцев, т.к. кость восстанавливается долго и могут возникнуть трудности с открыванием/закрыванием рта.
В качестве дополнительных мер для ускорения выздоровления пациенту предлагают физиотерапию – УВЧ, УФО, электрофорез, магнитотерапию. Как разрабатывать челюсть после остеомиелита, тоже расскажет лечащий врач. Для этого чаще всего назначается массаж, пережевывание жевательных резинок. В среднем период восстановления занимает до 3-х лет, но тут все индивидуально.

Также пациентам, которым удаляли зубы, нужно решать вопрос о протезировании. На период реабилитации показано ношение съемных протезов, а после полного восстановления можно провести ортодонтическую коррекцию брекетами или поставить импланты. Для сложных случаев показана базальная и скуловая методика имплантации.

Последствия отказа от лечения, равно как и неполноценное лечение патологии или прерывание курса антибиотиков, могут привести к очень опасным последствиям, о которых обязательно следует знать. Список осложнений остеомиелита челюсти выглядит следующим образом:
В целях профилактики важно тщательно проводить гигиену полости рта, вовремя лечить – причем не только зубы (кариес, пульпит), но и любые другие инфекционные патологии организма. А после выздоровления не забывайте про укрепление иммунитета – полноценно питайтесь и больше времени проводите на свежем воздухе.
Также следует избегать травм лица, а при их появлении своевременно обращаться за медицинской помощью. Особое внимание нужно уделить детям во время смены прикуса (в возрасте 5-12 лет) – ведь воспаление кости может повредить формирующийся зачаток постоянного зуба.
- Харьков Л.В., Яковенко Л.Н., Чехова И.Л., Хирургическая стоматология и челюстно-лицевая хирургия детского возраста, 2005 г.
- Всемирная организация здравоохранения.
Здравтсвуйте! У меня сынок несколько дней назад укусил пуговицу на кофте, а теперб плачет постоянно и кушает плохо. Что делать, вдруг это остеомиелит, а то так страшно про него написано? лучше сходить к зубному или к детской врачу?
Здравствуйте, Ирина. Конечно, обратиться к врачу нужно не откладывая, но что касается остеомиелита, то это спорный диагноз. Поскольку данная патология обычно развивается 2-3 недели. Возможно, что вашего сына травма периодонта или пульпит, но может быть и перелом корня зуба. Однако, в любом случае, у детей болезни протекают стремительно, поэтому сейчас важно поставить верный диагноз и принять адекватные меры.
Читайте также:


