При переломе челюсти какие лекарства принимать



Медикаментозное и физиолечение переломов челюстей
Антимикробная терапия переломов челюстей
Применение антимикробных препаратов при переломах челюстей должно быть строго обосновано. Если у пострадавшего на 3-4-е сут с момента перелома травматический отёк уменьшается, инфильтрация тканей в области перелома не увеличивается, температура тела остаётся в пределах нормы, не отмечается усиления боли, то антимикробные препараты можно не назначать.
В случае развития воспаления и нарастания клинической симптоматики необходимо назначить антибиотики широкого спектра действия (до определения чувствительности к ним микрофлоры) в сочетании с сульфаниламидными препаратами длительного действия. Наиболее целесообразно использовать остеотропные антибиотики: тетрациклин, окситетрациклин, вибрамицин8, линкомицин и др. Также следует проводить дезинтоксикационную терапию, используя внутривенное капельное введение растворов гемодеза*, реополиглюкина*, форсированный диурез.
Назначают обезболивающие, жаропонижающие и десенсибилизирующие препараты. В области инфильтрата рекомендуется проведение курса блокад с 0,5 % раствором прокаина, которые вызывают длительную (до 72 ч) гипертермию тканей и оказывают положительное влияние на обменные процессы в тканях.
Физические методы лечения переломов челюстей и лечебная гимнастика
Выбор физических методов лечения зависит от сроков, прошедших после травмы. В первые 1-2 дня после травмы для уменьшения отёка и инфильтрации тканей сочетают гипотермию и диадинамотерапию на область перелома. В дальнейшем проводят УВЧ-терапию или воздействие на очаг инфракрасными лучами, парафиновыми аппликациями. Эту терапию рекомендуется чередовать с УФ, облучением тела пациента, что способствует повышению иммунитета, вызывает образование в организме витамина D.
Для уменьшения боли и воздействия на травмированный нижний луночковый нерв используют импульсные токи, электрофорез анестетиков, дарсонвализацию, ультратонтерапию и др.
После стихания острых воспалительных явлений для усиления кровообращения в зоне повреждения применяют постоянный электрический ток или вакуумную терапию на область перелома, что позволяет добиться сокращения сроков нетрудоспособности пациентов.
При инфицированных открытых переломах костей используют переменное магнитное поле с частотой 50 Гц в сочетании с апротинином, биогенными стимуляторами (ФиБС*, Алоэ* и др.) и антибиотиками. Под влиянием магнитного поля, обладающего противовоспалительным действием, уменьшается посттравматический отёк, ускоряется созревание мозоли, восстанавливается трофика тканей в зоне повреждения, повышается бактерицидный эффект антибиотиков. Курс лечения включает 10 процедур по 20 мин каждая.
При удовлетворительном общем состоянии больного через 1-2 дня после травмы показан курс лечебной гимнастики, способствующий быстрой психической адаптации больного, улучшению дыхания и усилению обменных процессов.
Если для иммобилизации отломков использовались остеосинтез или гладкая шина-скоба, больному рекомендуется производить осторожное открывание рта во время приёма пищи и совершать движения нижней челюстью без нагрузки на неё. При использовании двучелюстных шин с зацепными петлями и резиновых колец открывание рта можно производить через 3-4 нед после шинирования (время наступления консолидации отломков). В эти сроки обычно отмечается ограничение открывания рта из-за контрактуры в области ВНЧС и изменений со стороны жевательных мышц в результате длительного обездвиживания нижней челюсти. Поэтому для разработки движений в суставах рекомендуется проводить лечебную гимнастику, состоящую из повторяющихся движений нижней челюсти. С этой целью также используют резиновые пробки, распорки или роторасширитель, которые вводятся в рот и используются для осуществления насильственных движений нижней челюсти.
В.А. Козлов и др. (1978) рекомендуют временно снимать резиновые кольца (при одиночных переломах на 9-11-е сут, при двойных - на 14-16-е сут после шинирования) на время приёма пищи 3 раза в день, что позволяет обеспечить достаточную васкуляризацию тканей в зоне перелома, нормализовать процессы минерального обмена, оптимизировать регенерацию костной ткани за счёт большего усвоения солей Са и Р в результате раннего функционирования органа.
Уход за полостью рта
Уход за полостью рта имеет большое значение при лечении больных с переломами челюстей. В этот период во рту появляется много дополнительных ретенционных пунктов из-за наличия различных элементов проволочных шин, где задерживаются остатки пищи, являющейся средой для развития болезнетворных микроорганизмов.
Назубные шины, лигатуры, отсутствие движений нижней челюсти являются причиной ухудшения самоочищения полости рта и зубов, а также местом задержки остатков пищи. В этих условиях дополнительные гигиенические мероприятия должны включать специальную обработку полости рта. Врач во время перевязок должен тщательно очищать шины и зубы от остатков пищи с помощью орошения и промывания преддверия рта антисептическими растворами. Далее производят очистку шин от остатков пищи с помощью пинцетов или зубочистки. Сьёмные шины промывают щёткой с мылом после каждого приёма пищи и перед сном.
Во время перевязок контролируют положение шины, её зацепных петель и состояние проволочных лигатур. Ослабленные лигатуры подкручивают и аккуратно подгибают к зубам.
Больной должен полоскать рот антисептиками после каждого приёма пищи и в промежутках между едой и перед сном, чистить зубы пастой и зубной щёткой, с помощью зубочистки извлекать оставшиеся после чистки остатки пищи.
Больной с переломом челюсти не может принимать обычную по консистенции пищу и пережёвывать её. Это затрудняет нормальное протекание репаративных процессов костной ткани. Поэтому необходимо организовать его полноценное питание.
При бимаксиллярном скреплении отломков кормление производят с помощью поильника с резиновой трубкой, длинной узкой ложечки или зонда. Резиновую трубку вводят через дефект на месте отсутствующего зуба или в ретромолярную щель за зубом мудрости. Пищу из поильника, подогретую до температуры 45-50 °С, вводят мелкими порциями до чувства насыщения больного.
Питание через желудочный зонд осуществляют врачи или средний медперсонал. Зонд вводят в желудок через нижний носовой ход. Пищу небольшими порциями вводят через зонд с помощью шприца или воронки не реже четырех раз в сутки. При этом её количество распределяется таким образом: на завтрак - 30 % суточного объёма пищи, на обед - 40 %, на ужин - 20-25 % и на второй ужин - 5-8 % обьёма (А.Т. Руденко). Кормление с помощью желудочного зонда производят в течение 10-14 сут. После извлечения зонда переходят на кормление больного из поильника.
Бессознательное состояние больного и затруднение глотания являются показанием для проведения парентерального питания. Для этого используют специальные питательные составы, которые вводят внутривенно капельно. При невозможности энтерального приёма пищи она может вводиться ректально в виде питательных клизм. Используют 0,85 % раствор поваренной соли, 5 % раствор глюкозы*, аминопептид*9, 4-5 % раствор очищенного этанола (Б.Д. Кабаков, А.Т. Руденко).
Пища должна быть жидкой или кашицеобразной консистенции и содержать полный набор суточного объёма белков, жиров, углеводов и витаминов, богата клетчаткой.
Пищевой рацион больных с челюстно-лицевой травмой в стационарных условиях включает первую и вторую челюстную диеты. Первый челюстной стол имеет консистенцию сливок. Его назначают больным с нарушением функции жевания и глотания на весь срок иммобилизации. Суточная энергетическая ценность первого челюстного стола составляет 3000-4000 калорий. Второй челюстной стол назначают пациентам, у которых используются методы иммобилизации, позволяющие открывать рот во время приёма пищи. Эта диета является переходной к общему столу.
При парентеральном питании для внутривенного введения используют смеси простейших полипептидов и аминокислот (амино- пептид*9, гидролизин Л-103*, гидролизат казеина*, унепит*9). Дополнительно вводят растворы глюкозы, поваренной соли и витамины.
Суточный объём питательных смесей составляет в среднем 1,0- 1,5 л. Их вводят 2-3 раза в сутки капельно очень медленно (20- 25 капель в минуту).
Источник: Хирургическая стоматология : учебник (Афанасьев В. В. и др.); под общ. ред. В. В. Афанасьева. - М. : ГЭОТАР-Медиа, 2010
Почему ломается нижняя челюсть?
Эксперты отмечают, что в подавляющем большинстве клинических случаев патология возникает из-за травм, полученных в обычной жизни. Это падения, удары. Получить повреждения можно поскользнувшись, занимаясь физическими нагрузками и травмоопасным спортом, в активных играх (у детей). Растет количество драк, бытовых конфликтов в состоянии алкогольного опьянения и под наркотическими препаратами, дорожно-транспортных происшествий, из-за которых люди получают перелом челюсти, как на фото. Некоторые сталкиваются с проблемой при несоблюдении производственной безопасности в цехах, при работе с тяжелой техникой и на высоте.
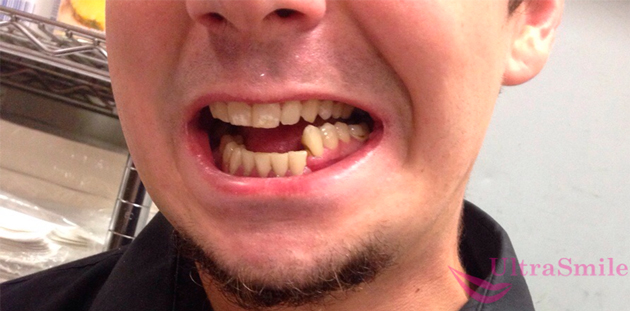
Так выглядит перелом нижней челюсти
Для многих становится неожиданностью тот факт, что перелом нижней челюсти можно получить, имея ряд стоматологических и хронических заболеваний. Как правило, вызывают подобную травму запущенные патологии, например, разросшаяся на корне зуба фолликулярная киста, остеомиелит. Постепенно разрушать костную ткань могут и онкологические опухоли, нарушение обмена веществ и остеопороз, в результате чего у пациента появляются симптомы перелома.
Согласно статистике, молодые мужчины (до 40 лет) такие травмы получают чаще, чем женщины. Мужской пол тяготеет к занятиям опасными видами спорта, работает на тяжелых производствах, чаще принимает участие в драках, имеет склонность к риску и агрессии.
Некоторые исследователи также утверждают, что в редких случаях повреждение можно получить при стоматологических манипуляциях, например, при удалении зуба в случае крайне низкой квалификации врача.
А может ли переломиться верхняя челюсть?
Может, но врачи признают, что это очень редкая ситуация. Благодаря анатомическим особенностям и отсутствию подвижности даже в сложнейших авариях верхняя челюсть зачастую остается целой. Однако специалисты также подчеркивают, что при повреждении верхней челюсти симптомы и последствия куда сильнее, они чаще приводят к смерти.
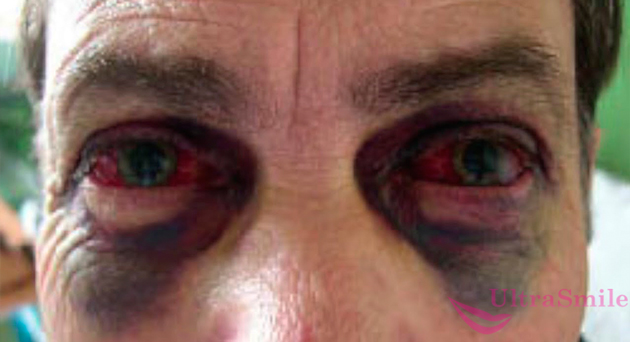
Перелом верхней челюсти намного серьезней и опасней чем нижней
Переломы у всех одинаковые или всегда разные?
Переломы челюсти могут быть совершенно разными, и самостоятельно определить, какой именно у вас, невозможно. Все зависит от характера травмы, направления силы, положения человека в момент воздействия травмирующего фактора. Диагноз можно поставить только на основании рентгена. Вот основные виды и классификации переломов:
- прямой и непрямой: в первом случае травмируется непосредственно та область, на которую было оказано воздействие. При непрямой травме повреждается не область воздействия, а расположенные рядом с ней ткани,
- косой, поперечный, продольный: все зависит от того, в каком направлении пойдет разлом челюстной кости,
- одиночный и множественный: разлом может быть всего один, но чаще всего их много,
- крупный и мелкий: если кость раскололась на несколько осколков, то речь идет о крупном переломе. Если осколков очень много, и они мелкие, то врачи диагностируют мелкий перелом,
- односторонний и двусторонний,
- открытый и закрытый: первый тип предполагает повреждение не только костной ткани, но слизистой, периодонта, зубов. Второй тип встречается значительно реже, при нем повреждается только костная ткань.
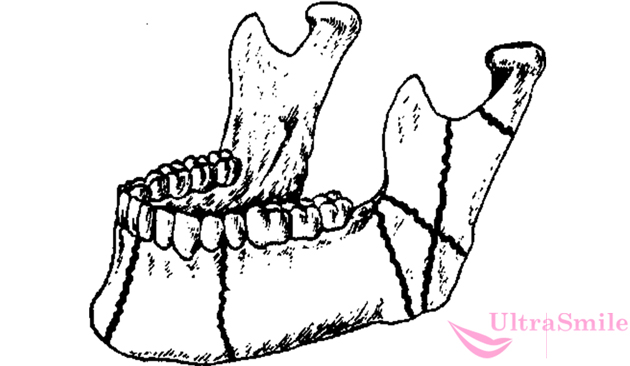
Переломы могут быть различными
Как можно понять, что у человека перелом челюсти?
Человек, у которого произошла такая серьезная травма, испытывает сильную боль, отдающую во всю голову. Из-за болевого шока можно потерять сознание или же испытывать сильное головокружение. Возможны тошнота и рвота. Становится невозможно открыть или, наоборот, закрыть рот, соответственно, в этом состоянии нельзя жевать, глотать, говорить, а иногда и дышать. Изо рта могут непроизвольно литься слюна и кровь.
Визуально заметно, что нижняя челюсть сместилась относительно верхней, появилась асимметрия лица. Сместился и нижний зубной ряд относительно верхнего. При открытых переломах челюсти некоторые зубы зачастую оказываются искривлены, выбиты, сломаны, они могут шататься, накреняться и выпадать.
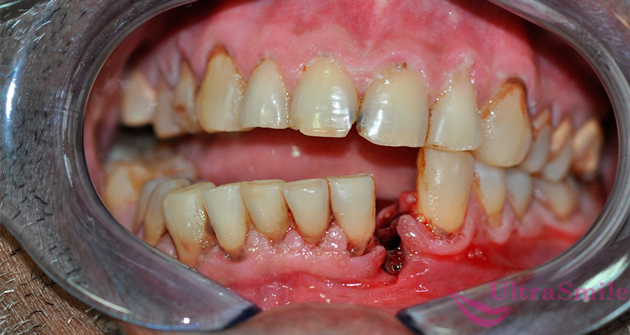
При такой травме зубной ряд смещается
Чуть позже человек с подобной травмой может почувствовать онемение в подбородочной области, что говорит, что в процессе пострадал тройничный нерв. Еще один яркий симптом, указывающий на проблему, – кровотечение не только изо рта, но и из носа, ушей. Естественно, у человека с подобной проблемой сложно не заметить синяки, гематомы, кровоподтеки, разные по характеру раны.
Перелом челюсти зачастую сопровождается другими травмами, повреждениями головы и тела, сотрясением мозга.
Можно ли помочь человеку с такой травмой самостоятельно?
Если ваш знакомый или близкий получил перелом челюсти, то единственно верное решение в этом случае – вызвать скорую помощь. Если человек находится в сознании, может глотать и дышать самостоятельно, то дайте ему сироп или предварительно растолченную таблетку обезболивающего, чтобы облегчить боль. Вы можете быстро доставить его в больницу на личном автотранспорте, но до этого надо постараться обездвижить поврежденную область с помощью повязки, фиксирующей нижнюю челюсть к верхней.
Зачастую люди, которые получают подобные травмы, теряют сознание. Многие перестают дышать, так как у них западает язык, а дыхательные пути забиваются сгустками крови и рвотными массами. В этом случае промедление и длительное отсутствие профессиональной медицинской помощи опасно, ведь без легочной реанимации и других мероприятий может развиться дыхательная недостаточность и летальный исход.
Как будет проводиться лечение?
Как лечат патологию и что для этого делают врачи? Сначала специалисты восстанавливают жизненно важные функции тела: дыхание, биение сердца. Сразу после поступления пациента в челюстно-лицевую хирургию необходимо остановить кровотечение и снять острый болевой синдром. Потом проводится тщательная диагностика состояния с помощью рентгена и определяется тип и характер травмы, ведь именно от этого будет зависеть, как лечить перелом нижней челюсти.
Существуют разные способы репозиции (сопоставления) и иммобилизации (закрепления) отломков. Есть консервативные (шинирование) и оперативные (прямой и непрямой остеосинтез). Все они позволяют собрать сломанную челюсть в единое целое.
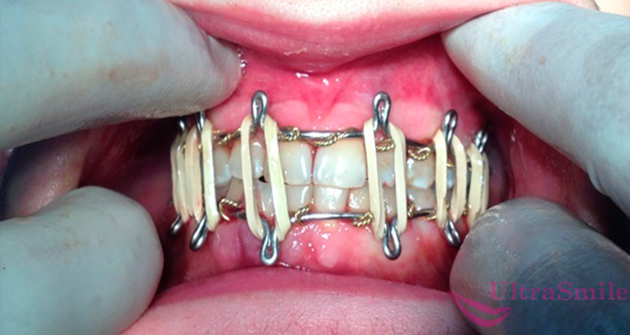
При консервативном лечении используется шинирование
Если по показаниям пациенту требуется оперативное вмешательство, то врачи действуют в такой последовательности: проводится антисептическая обработка, удаляются осколки и совмещаются между собой разломы. Скрепить фрагменты костной ткани помогают разные приспособления – внутрикостные спицы и винты, компрессионные аппараты, накостные металлические пластины. Затем проводится сшивание слизистых и наложение швов. Еще один обязательный этап – удаление зубов, находящихся в поврежденной области. После операции врачи устанавливают фиксирующую шину.
Консервативный метод предполагает установку лечебной шины. Как правило, это внутриротовая межчелюстная конструкция, которая крепится на зубах с помощью лигатурной проволоки.
Сколько времени будет заживать травма?
На вопрос, сколько заживает перелом челюсти, врачи отвечают, что в среднем реабилитация длится до 3 месяцев. Травма существенная, и только после первого месяца лечения пациенты начинают чувствовать облегчение. Во многом облегчение связано с тем, что через 21 день после операции происходит срастание отломков, и врачи снимают шину, но иногда это происходит и позже, только на 30–40 день.

В среднем реабилитация длится до 3 месяцев
Если не соблюдать рекомендаций врача, при хронических заболеваниях, нарушающих трофику тканей (например, сахарный диабет), процесс заживления может длиться на 2–4 недели дольше.
Ми, фрагмент отзыва с сайта otzovik.com
Что нужно делать в реабилитационный период?
Как ухаживать за полостью рта и чистить зубы во время ношения шины?
Часто пациентам ставят шину, которая стягивает верхний и нижний ряд зубов. Поэтому возникают сложности с ежедневным уходом за зубами и деснами. Однако поддерживать гигиену нужно, ведь ряд исследований 1 позволяет судить, что после ношения шин у многих пациентов возникают воспаления пародонта, а также кариес, если гигиена отсутствовала.
Гигиену можно проводить с помощью антисептических средств и ополаскивателей, которыми промывают полость рта. Для очищения зубов и лечебных конструкций необходимо купить щетку с мягкой щетиной и ершик. Рекомендуется также приобрести ирригатор, который поможет тщательно промывать полость рта от остатков пищи. Правда, пользоваться им можно не ранее, чем через 10 дней после операции, и только на самом щадящем режиме. Проводить ополаскивание и ирригацию необходимо до 8–10 раз в сутки.
Могут ли отломки срастись неправильно?
В 85% клинических случаев исход благоприятный, то есть наступает выздоровление. Но иногда (в 7% случаев) сломанная челюсть срастается не так, как надо. Врачи связывают это с тем, что пациент не следовал всем рекомендациям и нарушал режим. Это также может быть обусловлено неверно выбранной тактикой и методом лечения, плохой фиксацией отломков. Но неправильное сращение костей – это еще не самое опасное последствие или осложнение травмы. Иногда мучения пациента продолжаются и дальше, потому что у него развивается травматический остеомиелит.
При несвоевременном и неправильном лечении перелом может срастить неправильно
Остеомиелит – серьезное гнойно-инфекционное поражение костной ткани челюсти. Может возникнуть из-за нарушения асептики в момент проведения операции или после нее, при наличии во рту не удаленных и сломанных зубов, корней, кариеса, пульпита, периодонтита.
Такое заболевание, как остеомиелит, а также несвоевременное обращение за специализированной помощью может привести к формированию ложного сустава после заживления челюсти. Этот косметический дефект сильно портит эстетику лица и нарушает прикус, поэтому нуждается в коррекции с помощью хирургических манипуляций. Но патологии вполне удается избежать, если пациент получает весь необходимый объем медицинской помощи быстро и своевременно.
Notice: Undefined variable: post_id in /home/c/ch75405/public_html/wp-content/themes/UltraSmile/single-item.php on line 45
Notice: Undefined variable: full in /home/c/ch75405/public_html/wp-content/themes/UltraSmile/single-item.php on line 46

- Зоиров Т.Э., Бобамуратова Д.Т., Элназаров А.Т. Состояние гигиены и пародонта при лечении методом шинирования у больных с переломом челюсти // Вопросы науки и образования. – 2019.
Лекарства при переломах необходимы для ускоренного сращивания и укрепления костей. Правильно подобранные препараты позволяют активизировать регенерационные процессы, что особенно важно для пожилых людей, беременных женщин, пациентов, страдающих истощением и дефицитом кальция. Какие лекарства будут наиболее эффективны при переломе, и какой их принцип действия?
Для чего назначают?

По мнению специалистов, медикаментозная терапия при переломах костей считается обязательным элементом комплексного эффективного лечения. Лекарственные препараты предписывают для устранения болезненной симптоматики, улучшения самочувствия больного. Они восстанавливают и укрепляют костную ткань изнутри, активизируя и ускоряя сращение перелома.
В целом, лекарства при переломах костей обладают следующими терапевтическими свойствами:
- Купирование процессов разрушения ткани;
- Заживление и регенерация кости;
- Устранение болевых ощущений;
- Нормализация процессов кальциевого обмена;
- Укрепление иммунной системы;
- Предупреждение развития осложнений инфекционного характера;
- Устранение застойных явлений;
- Противовоспалительное действие;
- Активизация процессов кровообращения;
- Стимуляция хрящевой ткани;
- Повышение плотности костной ткани, предупреждение пористости.
Таким образом, специальные препараты позволяют активизировать собственные защитные и регенерационные механизмы организма больного, в результате чего перелом будет срастаться быстро и правильно, без возможных осложнений и неблагоприятных последствий!
Каждое средство, применяемое при переломах костей, обладает своими специфическими свойствами, ограничениями к применению и возможными нежелательными реакциями. Поэтому назначает лекарства исключительно лечащий врач по индивидуальной схеме!
Препараты с хондроитином
Медикаментозные средства, содержащие основные элементы хрящевой ткани – хондроитин и глюкозамин, применяются, как правило, на первых этапах терапевтического курса, в тот период, когда у пациента формируется костная мозоль. К данной фармацевтической группе относят Хондроитин, Терафлекс.

Эти медикаменты при переломах для быстрого срастания костей характеризуются наличием следующих свойств:
- Улучшение качества и состояния костной ткани;
- Регуляция минеральной плотности формирующейся костной мозоли, ускорение срастания перелома;
- Насыщение костной ткани минеральными веществами;
- Активизация процесса наращения хрящей;
- Улучшение двигательной активности.
Особенно полезными будут средства с хондроитином при наличии внутрисуставных травматических повреждений.
Хондропротекторы характеризуются наличием накопительного эффекта, поэтому принимать их следует регулярно и систематически. Терапевтический курс, как правило, составляет несколько месяцев.
Антибиотические препараты
Антибиотик назначается обычно, либо при открытых переломах, с сопутствующими раневыми повреждениями, либо в случае проведения хирургического лечения. Антибиотические средства приписываются врачем с целью предупреждения развития осложнений инфекционного характера.
Применение таких средств разрешено только по рекомендации специалиста, со строгим соблюдением предписанной дозировки. При этом, чтобы не нарушать кишечную микрофлору и не спровоцировать развитие дисбактериоза, курс антибактериальной терапии необходимо совмещать с приемом пробиотиков, лактобактерий, йогуртов.
Обезболивающие средства
Обезболивающие средства в случае перелома являются элементом симптоматической терапии. Их основанная задача — устранить болевой синдром, облегчить общее состояние пострадавшего. Незаменимы такие препараты для людей с низким болевым порогом, в случае осложненных, оскольчатых переломов, способных повергнуть пострадавшего в состояние болевого шока.

Применяются анальгетики и в процессе лечебного курса, в особенности, на начальных его этапах. К эффективным обезболивающим препаратам относятся такие медикаменты, как Анальгин, Седалгин, Кетанов и многие др.
Нестероидные средства (НПВС) характеризуются наличием следующих свойств, очень важных при серьезных травматических повреждениях:
- Болеутоляющее;
- Противоотечное;
- Противовоспалительное.
Таким образом, нестероидные противовоспалительные средства (Нурофен. Ибупрофен, Афида) способствуют снятию отечности, устраняют проявления воспалительного характера, купируют боль, облегчая состояние больного и способствуя скорейшему его восстановлению. Как правило, такие лекарства назначаются сразу после травмы и в самом начале терапевтического курса.
Кальцийсодержащие медикаменты
Препараты с кальцием, витаминно-минеральные комплексы крайне важны для успешного лечения и регенерации костной ткани, при переломах костей.
Кальциевые комплексы незаменимы в том случае, если человек страдает заболеваниями, сопровождающимися хрупкостью кости, или имеет предрасположенность к переломам.
В обязательном порядке, кальций предписывают женщинам, ожидающим появления на свет малыша, или кормящим грудью, больным в возрастной категории старше 60 лет. Противопоказаны такие препараты при гиперкальциемии, индивидуальной непереносимости и чрезмерно высокой чувствительности к данному элементу. В таких случаях кальций, как правило, заменяют витаминами группы Д.
Прием кальция рекомендуется осуществлять во время еды, для максимального усвоения его организмом, запивая чистой водой. А вот кофейные напитки и чай для этих целей лучше не использовать, поскольку кофеин нарушает процессы всасывания кальция, снижая тем самым его эффективность.

Кроме того, следует помнить о том, что кальций лучше всего усваивается в сочетании с витамином группы Д. Поэтому для достижения максимального эффекта лучше использовать сбалансированные, комплексные средства, например, следующие:
- Глюконат кальция;
- Кальций Феминекс;
- Кальцемин;
- Кальций Д3 Никомед.
Кальций также можно получать из натуральных источников – молока, сыра, кисломолочных продуктов, рыбы. Если пациент соблюдает рекомендованную диету, то дозировку минеральных комплексов уменьшают.
Иммуностимуляторы
Иммуномодуляторы укрепляют иммунную систему, стимулируют естественные защитные ресурсы организма больного. Препараты, принадлежащие к данной фармакологической группе, рекомендуются пациентам с тяжелыми травмами, многочисленными повреждениями, ослабленностью иммунитета, острыми и хроническими заболеваниями, людям, страдающим от общего истощения.
Такие средства также обязательно назначаются после проведения оперативного вмешательства, открытых переломов, при наличии рисков сепсиса. К данной фармакологической группе относят Тималин, Пирогенал, Левамизол.
Про мумие
Мумие включает в свой состав большое количество полезных, питательных веществ, микроэлементов, нормализует их показатели в крови, что имеет большое значение при переломах костей. Мумие снижает отечность, активизирует регенерационные процессы, оказывает тонизирующее действие и способствует предельно быстрому выздоровлению и восстановлению пациентов после переломов.

Пить таблетки рекомендуется ежедневно в дозировке около 50 мг, вплоть до полного сращивания костей. Причем, для достижения оптимального эффекта, лучше всего делать это на голодный желудок. А после снятия гипсового бинта пациентам будет весьма полезен массаж с мумие, позволяющий избавиться от болезненных ощущений, укрепить ткани, уменьшить продолжительность восстановительно-реабилитационного периода.
Для этих целей толченая таблетка мумие смешивается с медом, после чего эта натуральная мазь аккуратными, легкими движениями втирается в область поврежденного участка на протяжении 10 минут. Также можно делать компрессы, для этого поверх нанесенного средства накладывается полиэтиленовая пленка. Оптимальное время воздействия — около получаса.
Самые эффективные препараты
На современном фармацевтическом рынке представлен широчайший выбор лекарственных средств, которые обычно рекомендуют принимать при травматических повреждениях. Самые популярные и хорошо зарекомендовавшие себя препараты для сращивания костей при переломах:

- Румалон — назначается с целью ускорения регенерационных и восстановительных процессов. Препарат включает в свой состав растительные экстракты, вытяжки животных хрящевых тканей, он мягко действует на организм и способствует укреплению кости.
- Глюкозамин — восстанавливает нормальную структуру хрящевой ткани, активизирует процессы естественного продуцирования синовиальной жидкости, нормализует двигательную активность поврежденного участка.
- Кальцитриол — способствует максимальному усвоению кальция, его проникновению в костную ткань и ее укреплению.
- Ибандронат — включает в свой состав биофосфаты, активно стимулирующие регенерационные процессы, предотвращающие разрушение костных клеток.
- Кальцитонин — гормональный препарат, действие которого направлено на регуляцию фосфорно-кальциевого обмена, улучшение состояния костной ткани.
Любые из перечисленных выше медикаментов можно применять только после консультации с квалифицированным специалистом.
Средства наружного применения
После того, как пациенту снимают гипс, у него обычно наблюдаются такие характерные симптомы, как отечность, снижение чувствительности, нарушения двигательной активности. Избавиться от этих неприятных, болезненных признаков, снять припухлость, нормализовать кровообращение, устранить проявления застойного характера, гематомы помогут следующие лекарственные средства местного применения:

- Гепариновая мазь — снимает боль, воспаление, отеки, предупреждает развитие застойных процессов. При этом стоит весьма демократично и доступно для каждого покупателя.
- Троксевазин — быстро и эффективно избавляет от синяков, улучшает кровообращение, восстанавливает чувствительность поврежденного участка, хорошо помогает при наличии венозного застоя.
- Траумель С – гомеопатический препарат, обладающий противовоспалительными, обезболивающими, противоотечными свойствами.
Все средства наружного применения рекомендуется наносить на поврежденный участок 2–3 раза на протяжении суток, легкими массажными движениями. Перед этим кожные покровы следует подготовить, сделав теплую ванночку или легкий массаж.
Такие манипуляции окажут разогревающий эффект, активизируют кровообращение, в результате чего действующие вещества препаратов быстрее впитаются и будут лучше действовать.
Для достижения предельно быстрых и положительных результатов использование мазей лучше всего сочетать с массажами, физиотерапией и занятиями лечебной физкультурой!
Перед применением любого лекарственного средства необходимо проконсультироваться с лечащим врачом, а затем внимательно ознакомиться с инструкцией. Определиться с оптимальной дозировкой и длительностью терапевтического курса поможет только доктор с учетом вашего возраста, массы тела, тяжести травмы и индивидуальных особенностей.
Помните о том, что для эффективного восстановления, важно также правильно, сбалансировано питаться, избегать чрезмерных нагрузок и соблюдать другие врачебные рекомендации.
Препараты при переломах, при правильном, разумном применении, помогут ускорить процессы сращивания и восстановления, избавить от болезненной симптоматики, предотвратить возможные осложнения. Используйте только качественные медикаменты и принимайте их по схеме, рекомендованной вашим лечащим врачом индивидуально.
Читайте также:


