Боль на ребрах фибромиалгия
Фибромиалгия является психосоматическим заболеванием. Боль носит хронический характер и плохо поддаётся лечению. Фибромиалгия, симптомы которой характеризуются диффузной болью костно-мышечной системы, наблюдается чаще у взрослых женщин. Значительно реже фибромиалгия диагностируется у детей и мужчин. Боль локализуется в определённых точках, и проявляется симметрично по всему телу. Происхождение заболевания до конца не изучено. Предполагают, что болевой синдром появляется на фоне нарушения в периферической и центральной нервной системе. Лечение фибромиалгии начинают после сбора анамнеза.
Симптомы
Фибромиалгия, симптомы которой имеют продолжительность более трёх месяцев, обусловлена субъективными ощущениями больного. Несмотря на боль в триггерных точках, не было выявлено поражений тканей, в которых она локализуется.

- Основным симптомом фибромиалгии является симметричная боль, которая располагается в определённых точках. Наиболее часто болевые ощущения обнаруживаются в области шеи, верхних точках плеч, в грудной клетке, ягодицах.
- Пациенты часто жалуются на трудность засыпания, беспокойный сон, чувство усталости после него. Состояние утренней скованности испытывают больше половины больных.
- Быстрая утомляемость, характерная для этого заболевания, вызывает синдром хронической усталости.
- Часто беспокоят напряженные или мигренеподобные боли.
- Нередко пациенты жалуются на субъективные ощущения онемения, отёчности и покалывания.
- Нарушения когнитивных функций связаны со сложностью концентрации внимания, заторможенностью.
Характерными симптомами являются частая смена настроения, депрессивное состояние, разочарование. Фибромиалгия значительно снижает качество жизни. Человек испытывает сложности при движении, физических нагрузках. Снижается повседневная активность.
Причины
Несмотря на то что причины заболевания до конца неизвестны, можно выделить ряд признаков, установленных при исследованиях:
- повышенный уровень субстанции P;
- рост нерва в спинномозговой жидкости;
- низкий уровень серотонина;
- гиперчувствительность ЦНС.
Часто фибромиалгия проявляется после психологической травмы, перенесённого инфекционного заболевания. 
Некоторые исследования показали, что пациенты с фибромиалгией имели острую стадию гипотиреоза (низкий уровень гормонов щитовидной железы). Гипотиреоз мог вызвать нарушение в ЦНС.
Диагностика
Чтобы подтвердить диагноз, исследуют болевые точки. Нет специальных анализов, не проводятся рентгеновские обследования для подтверждения заболевания.
Стандартные анализы крови, исследования назначаются для исключения заболеваний, которые имеют схожие симптомы. Только после полного обследования определяют форму лечения фибромиалгии.
Диагноз устанавливается со слов пациента и обследования диффузной боли. При этом учитываются только болевые ощущения, которые продолжаются более трёх месяцев. Диффузная боль должна присутствовать в четырёх отделах тела.
Она располагается симметрично с левой и с правой стороны, выше и ниже поясницы. Обычные проявления боли обнаруживаются во время пальпации. Для постановки диагноза определяют боль в 11 или 18 симметрично расположенных триггерных точках:
- область затылочных мышц;
- в нижней области шеи между пятым и седьмым позвонками;
- средняя часть нижней области трапециевидных мышц;
- медиальный край лопаточной области;
- в области второго ребра боль располагается сбоку;
- боковой надмыщелок плечевой кости;
- верхняя четверть ягодичных мышц;
- серединная область коленного сустава;
- область бедренной кости.
При надавливании на точки пациент ощущает боль. Во время осмотра триггерные точки не должны иметь признаков воспаления. Для исключения заболеваний, связанных с воспалением суставов, проводят МРТ диагностику. 
- Лабораторные анализы способствуют постановки точного диагноза.
- Проводят тесты на антитела, белок, СОЭ.
- Исследуют щитовидную железу и функции печени.
- Тесты на отсутствие ревматоидных заболеваний, артрита.
Если были обнаружены заболевания с похожими диагнозами, то фибромиалгию не исключают. Заболевания может существовать вместе с фибромиалгией. Во время диагностики важным является исключение мигрени.
Головные боли могут носить мигренеподобный характер, локализуясь с двух сторон. При мигрени боли бывают только с одной стороны.
Лечение
Эффективность лечения затруднена невыясненными причинами заболевания. Для терапии назначают медикаментозное лечение, физиотерапевтические процедуры, лечебную гимнастику, купирования болевого синдрома.
Основным направление является купирование боли, снятия мышечного спазма, раздражительности, депрессии, восстановление нормального сна.
Для купирования боли, устранение депрессии, восстановления сна эффективным средством являются ТЦА (трициклические антидепрессанты). Приём Прегабалина способствует снятию болевого синдрома, улучшает сон, снижает проявление депрессивного состояния.
Амитриптилин купирует боль, улучшает состояние глубокого сна, убирает синдром постоянной усталости. Эффективными оказались препараты, которые ингибируют обратный захват серотонина, норадреналина.
Препараты этой группы используют для устранения спазма в мышцах, снятия болевого синдрома, улучшения кровообращения. Замечено, что применение Тизанидина снижает уровень субстанции P в спинномозговой жидкости.
Золпидем, Соната, Lunesta улучшают состояние глубокого сна. Эти препараты помогают справиться пациентам с бессонницей.
Основным симптомом фибромиалгии является болевой синдром, поэтому в первую очередь назначают обезболивающие средства.
Трамадол может применяться совместно с Ацитаминофеном при сильных болях. Но препараты имеют побочные действия, которые выражаются в головокружении, состоянии сонливости, тошноте.
Для улучшения состояния больного используются физиотерапевтические процедуры, бальнеотерапия, криотерапия. Физические упражнения в сочетании с физиотерапией способствуют уменьшению боли, восстановлению сна, нормализации нервной системы.
- Лечебная физкультура, аэробика дают небольшую физическую ежедневную нагрузку. Физические упражнения улучшают качество жизни пациента. Рекомендуется плавание, езда на велосипеде.
- Продолжительное использование физиотерапии даёт положительный результат в случае незначительных постоянных болей.
- Поверхностный лечебный массаж, оказывает расслабляющее действие на спастичные мышцы.
- Аутогенные тренировки и психотерапия предотвращают проявления стресса, улучшают сон, купируют боль.
- Акупунктура совместно с нестероидными противовоспалительными средствами показала эффективность комбинированного способа лечения.
Лечение фибромиалгии требует индивидуальный подход к каждому пациенту. Для терапии желательно использовать комбинированные методы лечения. В лечебной методике должны присутствовать как медикаментозное лечение, так и не лекарственные способы.

Болеть может костная или хрящевая ткань ребер, фасции и мышцы, окружающие ребра, межреберные нервные окончания. Характер болевых ощущений напоминает кардиологические боли – тянущие, ноющие или острые, колющие, поэтому дифференцировать симптомы и ставить диагноз должен только врач, чаще всего узкий специалист – травматолог, ортопед, торакальный хирург, невролог.
Причины, которые могут провоцировать боль в области ребер, следующие:
- Травмы, переломы ребра или ребер.
- Злокачественные опухоли ребер.
- Остеопороз.
- Синдром Титце.
- Остеохондроз.
- Патологии межреберных мышц, нервов.
- Грыжа межпозвоночных дисков грудного отдела позвоночника.
- Межреберная невралгия.
- Фибромиалгия.
- Патологическое воспаление плевры.
- Плеврит (острый, сухой).
- Новообразования плевры.
- Психоэмоциональные боли.
- Боли, связанные с беременностью.
Травмы и переломы, которые могут быть следствием сильного удара, падения. Характер боли зависит от степени тяжести травмировании и вида повреждения.
Ушиб провоцирует острую, но не интенсивную боль в том месте, где повреждена мышечная ткань, окружающая ребра. Среди симптомов наиболее часто встречаются припухлость в месте удара, гематома, до которой больно дотрагиваться. Боль немного стихает и становится тупой, ноющей. Внешний вид травмы не позволяет дифференцировать ушиб от перелома, поэтому требуется рентгенограмма.
Боль в области ребер может быть следствием перелома ребра или ребер. Это более серьезное повреждение, которое сигнализирует о себе болями при вдохах, перемене позы, при движении. Перелом характерен острой болью, распространяющейся на всю грудь, болевые ощущения сохраняются длительное время, даже после того, как костная ткань срастается.
Переломы в свою очередь подразделяются на три группы – трещины, поднадкостничный перелом, полный и сложный перелом, а также оскольчатые переломы. Боль в области ребер при трещине – это наиболее легкая травма в группе переломов, так как ребро сохраняет свою целостность и срастается достаточно быстро. Поднадкостничный перелом, при котором травмируется ребро, но надкостница остается сохранной, также довольно быстро излечивается. Полный перелом опасен своими отломками, которые могут нарушить целостность структуры легких, также серьезной травмой считается и сложный перелом, при котором травмируется сразу несколько реберных дуг.
Кроме того, что переломы сопровождаются болезненными ощущениями, они могут спровоцировать типичный кашель с кровью, нарушение дыхательного и сердечного ритма вплоть до шоковое состояния. Любой перелом – от трещины до оскольчатой травмы считается сложным случаем, требующим не только медицинского обследования, но и достаточно длительного лечения.
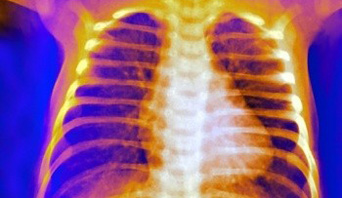
Синдром Титце – заболевание неясной этиологии, при котором развивает патологическое воспаление хрящевой ткани. Боль в области ребер при синдроме Титце очень острая, интенсивная, часто она перемещается за грудину, напоминая кардиологические симптомы. Довольно часто боли при воспалении хрящевой ткани ребер путают со стенокардией, особенно, если человек самостоятельно пытается поставить себе диагноз и начать лечение. Действительно, симптом боли, отдающей за грудину, под лопатку, в руку или в шею, нарастающий и интенсивный, похож на приступ стенокардии, однако кардиологические препараты его снять не способны. Дифференциальным признаком, который поможет визуально отличить синдром Титце, является небольшая отечность, припухлость в месте воспаления, кроме того, боль в области ребер может усилиться при надавливании на кость, что совсем нехарактерно для стенокардии. Диагностируют синдром с помощью осмотра, ортопедических тестов, пальпации и рентгеновского снимка.
Злокачественные опухоли, которые могут вызвать боль в области ребер, это остеосаркомы, которые поражают людей вне зависимости от возраста. Симптомы злокачественного процесса проявляются постоянными тянущими болями, которые обостряются ночью, когда человек принимает горизонтальное положение. Порой опухоль развивается бессимптомно и начинает проявляться после ушиба грудины, который провоцирует разрастание патологического образования. Если ушиб не проверен рентгеном, он лечится как простая бытовая травма, часто прогреваниями, что усугубляет онкологический процесс. Опухоль большого размера можно заметить при визуальном осмотре: в месте ее локализации имеется припухлость. Основной способ подтверждения или исключения опухоли ребра – это биопсия.
Остеопороз, который встречается чаще всего у пациентов женского пола, также может быть причиной болей в области ребер. Это заболевание связано с патологически низким уровнем кальция в ткани костей и их разрушением. Причины остеопороза разнообразны, но чаще всего объясняются физиологическими возрастными изменениями – эндокринными (климакс), обменными (нарушение усвоения кальция, витамина D). Остеопороз развивается бессимптомно, поэтому человек не чувствует ни малейших симптомов этого разрушительного процесса. Боль в области ребер при остеопорозе свидетельствует о значительном изменении структуры костной ткани, о мелких трещинах и раздражении сохраняющей кость надкостницы. Именно надкостница сигнализирует с помощью боли о проблеме, поскольку в ней находится большое количество нервных болевых рецепторов. Сильная, резкая боль при остеопорозе может указывать на патологический перелом, который провоцирует обычная для здорового человека нагрузка. Костная ткань настолько хрупкая, что может разрушиться от банального наклона или резкого поворота тела. Одновременно с разрушением реберных костей нарушается целостность позвоночника и костной системы организма в целом. Остеопороз диагностируется с помощью стандартного комплекса обследований, в который входит рентген, лабораторные анализы крови.
Межпозвоночные диски грудного отдела позвоночника не считаются уязвимыми, чаще всего грыжа развивается в поясничном отделе. Однако боль в области ребер иногда свидетельствует именно о грыже, которая является патологическим осложнением дегенеративных изменений позвонков грудного отдела. Боль развивается постепенно, усиливается и становится невыносимой до потери сознания. Болевой симптом часто иррадиирует в шею или руку. Диагноз грыжи подтверждается или исключается с помощью рентгенограммы или компьютерной томографии, что является более точным и конкретным методом обследования. Лечится грыжа грудного отдела позвоночника консервативным способом.
Является частой причиной, вызывающей боль в области ребер.
Заболевание, которое в последнее время стало встречаться все чаще, хотя ранее фибромиалгия не была отдельной нозологической единицей в классификационном справочнике. По статистике каждый 25-й человек страдает той или иной формой фибромиалгии. Этиология полифакторного синдрома до сих пор не уточнена, однако симптоматика довольно подробно изучена и описана. Одним из типичных признаков фибромиалгии является боль в области ребер, особенно тогда, когда фиброзной дегенерации подвергается мышечная ткань грудного отдела. Провоцирует острую болевую форму скрытого течения заболевания стресс, психоэмоциональная травма. Фибромиалгия – это одновременное поражение многих групп мышц, в число которых входят и межреберные. Боли в ребрах при фибромиалгии характеризуются как двусторонние, чувствительные к метеоусловиям. У больного возникает ощущение скованности в области груди, появляется периодическая головная боль, нарушается процесс засыпания, а затем и сон в целом, страдает координация и значительно снижается качество жизни. Диагностика фибромиалгии всегда затруднительна, поскольку симптоматика крайне обширна и не специфична. Боль в области ребер не является основным симптомом, однако на нее стоит обратить внимание, если она носит постоянный, охватывающий грудь характер. Фибромиалгические межреберные боли диагностируются методом исключения, затем проводится комплексное обследование, кроме того, существует утвержденная диагностическая таблица с параметрами заболевания. Лечение фибромиалгии также многообразно, оно зависит от индивидуальных свойств организма больного и характера боли в ребрах. Иногда достаточно купировать болевой симптом и назначить курс физиопроцедур, но порой терапия может занять более длительное время.
Заболевания плевры также могут являться фактором, провоцирующим боль в области ребер. Плевра покрывает легкие тонким, наружным слоем соединительной ткани и всю грудину изнутри. Плевра содержит огромное количество болевых рецепторов, малейшее раздражение которых провоцирует достаточно сильную боль. Особенно болезненно протекает сухой плеврит в острой форме. Симптомы сухого плеврита следующие:
- Односторонняя боль в области ребер.
- Изменение интенсивности боли при глубоком дыхании, чихании и кашле, резких поворотах тела, при дефекации.
- Субфебрильная температура тела, со скачками до 38-39 градусов.
- Преходящее лихорадочное состояние в вечернее время.
- Чрезмерное потоотделение.
- Сухой, частый непродуктивный кашель.
- Предпочтение боковой позы при горизонтальном положении.
- Учащенное, поверхностное дыхание.
- Одышка.
Диагностировать сухой плеврит должен терапевт, а затем пульмонолог с помощью комплексного обследования, решающим методом в котором будет рентгенография. Лечение предполагает назначение антибиотиков, анестетиков и противовоспалительных препаратов.
Опухолевый процесс в плевре также может сопровождаться болями в области ребер.
Онкологический плевральный процесс, к счастью, встречается довольно редко, однако и те немногие случаи достойны описания. Болевые ощущения при опухолях плевры носят постоянный характер, боли ноющие, длительные, но не острые, терпимые. Локализация боли зависит от места развития опухоли, если образование достигает больших размеров, появляется одышка, цианоз кожных покровов. Опухоль, вызывающая боль в области ребер, может быть доброкачественной или злокачественной, это определяет биопсия.
Могут быть распространенными и касаться не только боли в ребрах, но и головных болей, пищеварительного дискомфорта. Невроз, затяжная депрессия, неврастения, ипохондрическое заболевание сопровождается мышечными спазмами, может развиться боль в области ребер. Тревожность в принципе мобилизует многие ресурсы человеческого организма, однако длительное состояние тревожности, постоянное напряжение начинает действовать на органы и системы патологически разрушительно. Функциональных или органических поражений при психоэмоциональном факторе, вызывающем реберную боль, не выявляют, однако лечение необходимо.
Терапевтическую стратегию должен выстраивать врач-невропатолог или психиатр.
Это типичные ощущения третьего триместра, особенно, если до беременности женщина имела астеничное телосложение. Никаких патологий в органах и системах будущей матери при подобных болях не существует, как правило, болевой симптом вызван следующими причинами:
- Значительное увеличение матки в размерах, матка перемещается вверх и давит на нижние ребра.
- Внутриутробная активность малыша, которые двигается чересчур интенсивно.
- Положение плода вверх ногами, когда малыш упирается в верхнюю полость матки и ребра.
Симптоматика не является угрожающей, однако при постоянных, тревожащих болях женщине все же следует обратиться к врачу и пройти дополнительное обследование. Обычно рекомендации, которые касаются болей в ребрах, не представляют сложностей в выполнении:
- Беременной женщине стоит помнить о правильной осанке и стараться держать спину прямо, расправлять плечи.
- Одежда не должна быть обтягивающей и сковывающей движение и тело в целом, особенно, в области груди.
- Боль в области ребер можно попытаться снять, подняв руки вверх на глубоком вдохе. Опускаются руки на выдохе.
- При чрезмерной внутриутробной активности малыша женщине нужно принять горизонтальное положение, лечь на бок.
Боль в области ребер – это неспецифичный симптом, который может указывать на различные внутренние патологии и функциональные нарушения. Если болевой симптом длится более суток, следует обратиться к врачу, даже случает терпимой боли.

Хотите читать всё самое интересное о красоте и здоровье, подпишитесь на рассылку!
Каковы симптомы фибромиалгии мышц? Каковы причины этой сложной патологии и на чём основывается терапия?
Давайте рассмотрим тему: от диагностики до возможных процедур лечения.
Что такое фибромиалгия
Фибромиалгия – ревматический синдром, поражающий мышечный аппарат и сухожилия. Болезнь была известна в начале 1800-х. Однако, пришлось ждать начала 20 века, чтобы получить её теоретическое описание. Английский невролог Говерс в 1904 году, назвал болезнь фиброзитом, имея ввиду считая воспаление мышц.
Только в 1940 году удалось исключить воспалительную природу заболевания, и его стали рассматривать как патологию с очень сильным психологическим основанием. Потом пришлось ждать 1978 года, чтобы прийти к сегодняшней интерпретации причины заболевания, и только в 1994 году был составлен точный диагностический протокол.
Фибромиалгия характеризуется группой симптомов, из которых наиболее распространенными являются:
Синдром может быть разделен на 2 различных типа, каждый из которых имеет несколько подтекстов:
Обобщенная фибромиалгия, при которой боль и ригидность мышц распространяется по всему телу и, в свою очередь, она может быть:
- Первичной – наиболее распространенная фибромиалгия, которая не вызвана другими заболеваниями;
- Вторичная – развивается как последствие других заболеваний, например, гипотиреоз.
Локализованная фибромиалгия, когда боль и ригидность проявляются в дискретных точках, таких как челюсть, шея и плечо, но часто со временем распространяется по всему телу, превращаясь в обобщенную фибромиалгию.
Причины фибромиалгии
На сегодняшний день реальная этиологии первичного синдрома по-прежнему неизвестна. Можно предположить несколько причин, ниже приводим наиболее надежные.
- Изменения перфузии крови в области мозга, отвечающей за восприятие и последующую обработку болевых ощущений.
- Изменение периферического кровообращения и, в частности, дефицит кровоснабжение мышц, вызванные проблемами вегетативной нервной системы и дисфункцией нейромедиаторов серотонина и норадреналина.
- Изменение некоторых нейротрансмиттеров, в частности, допамина, который играет важную роль в восприятии болевых ощущений.
- Нарушения сна, в частности, 4 стадии сна – самой глубокой и освежающей.
- Стресс. Это могут быть болезни, утраты, рабочие проблемы, эмоциональное напряжение, физические травмы, вирусные инфекции и т. д.
- Серьезный гормональный дисбаланс. Например, при дисфункции щитовидной железы.
Причины вторичной фибромиалгии хорошо известны, она является осложнением таких заболеваний, как:
Локализованная фибромиалгия часто является причиной судорог мышц.
Симптомы ревматического синдрома
Основным симптомом всех видов фибромиалгии является:
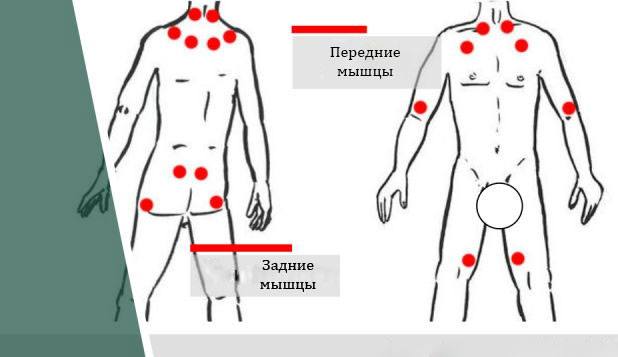
Болевые точки расположены:
| В основании шеи. |
| В основе головы, сзади в затылочной области, в районе вылета позвоночника. |
| В непосредственной близости от присоединения второго ребра к грудине. |
| Сзади до середины плеча, в непосредственной близости от границы. |
| Сзади до середины лопатки, в непосредственной близости от границы. |
| Сзади на верхней части ягодицы. |
| Сзади на бедре, сразу под ягодицей. |
| Спереди на предплечье, в непосредственной близости от сустава руки. |
| Спереди на колене. |
- Усталость, возникающая даже после небольших усилий, в совокупности со сниженной мышечной силой приводит к тому, что становится невозможным выполнение обычных ежедневных действий.
- Ригидность. Ощущение скованности сустава, которое исчезает при движении.
- Серьезные проблемы со сном – трудности с засыпанием и повторяющиеся пробуждения. Ситуация, которая лишает полноценного сна и обостряет трудности уже нарушенных движений.
Эти типичные симптомы фибромиалгического синдрома, как правило, сопровождаются другими проявлениями, которые могут периодически исчезать и вновь появляться:
- Боль, устойчивая к действию обычных обезболивающих и противовоспалительных средств (парацетамол, салицилаты и т. д.).
- Головная боль и/или мигрени.
- Парестезии. То есть онемение, чувство покалывания, онемение нижних и верхних конечностей.
- Мышечные судороги. Особенно, появляющиеся в часы ночного отдыха.
- Головокружение и, как правило, проблемы с равновесием.
- Проблемы с глазами. Сухость и нечеткое зрение, светобоязнь.
- Проблемы со слухом. Звон в ушах и, как уже упоминалось, нарушение равновесия.
- Проблемы с кожей. Повышенная чувствительность и сухость.
- Чрезмерная чувствительность обоняния, зрения и слуха. Нетерпимость к звукам, свету и запаху, особенно интенсивным.
- Проблемы желудка и пищеварения. Характерны изжога (жжение) и нарушения переваривания продуктов.
- Раздражительность кишечника. С болями в животе, чередование диареи и запоров.
- Незначительные изменения температуры тела.
- Измененное восприятие жары и холода.
- Непереносимость климатических условиях со слишком высокой или слишком низкой температурой.
- Спутанность сознания и онемение.
- Невозможность сосредоточиться.
- Серьезные психологические проблемы. Такие как депрессия, продолжительная тревога и приступы паники.
- Метеочувствительность. Изменение настроения под влиянием погодных условий.
Обследования, подтверждающие мышечную фибромиалгию
Диагностика фибромиалгии очень сложна и в течение многих лет это заболевание может оставаться не диагностированным, так как жалобы пациентов списываются на психосоматические расстройства.
Кроме того, не существует каких-либо специальных исследований крови или обследований другого типа, которые могли бы однозначно подтвердить фибромиалгию. Поэтому диагноз основывается исключительно на наблюдениях клинической картины, то есть на анализе симптомов и признаков.
Из сказанного выше очевидно, что фибромиалгический синдром очень сложно диагностировать. Ситуация осложняется ещё тем, что многие симптомы и признаки неспецифичны в том смысле, что являются общими для многих других заболеваний, например, могут указываться на ревматическую полимиалгию, синдром Шегрена, полимиозит.
Специалистом, руководящим диагностикой, является ревматолог, который действует в соответствии с диагностическим протоколом:
Часто, для исключения других состояний, ревматолог назначает дополнительные анализы: рентгенография, МРТ, сцинтиграфия.
Терапия: уход и лечение
Учитывая особенности заболевания и отсутствие четкого понимания причин заболевания, лечение проводится индивидуально (не существует определенного протокола лечения) и довольно часто оно оказывается бесплодным.
Наиболее часто используются следующие виды терапии:
- Покой и физиотерапия. Она предусматривает покой с первых дней, а затем разработку программы физиотерапии, согласованной со специалистом; лучшие результаты, как правило, дает плавание.
- Лекарственная терапия. Предлагается введение обезболивающих и противовоспалительных средств, чтобы держать под контролем болевой синдром. Назначают также миорелаксанты, чтобы растянуть и расслабить мышцы и антидепрессанты, чтобы предотвратить развитие психологических проблем.
- Психологическая терапия. Нужно понимать, что пациент, который не видит реальных улучшений, может стать жертвой депрессии.
Последствия и прогноз фибромиалгии
Несмотря на то, что фибромиалгия является обременительной для больного и часто очень отрицательно влияет на качество жизни, тем не менее, это заболевание не угрожает общему здоровью пациента. Единственное последствие, которое может возникнуть – патологии желудочно-кишечного тракта, в частности, синдром раздраженного кишечника.
Лечение фибромиалгии – это долгий и трудный путь, требующий настойчивости и сотрудничества со специалистом, даже если это не опасно для здоровья, за исключением психологических последствий.
В нашей стране, в отличие от некоторых европейских, фибромиалгия не является основанием для получения инвалидности, несмотря на сильные ограничения, к которым может приводить болезнь.
Эпидемиология
Мышечная фибромиалгия гораздо чаще встречается у женщин, чем у мужчин (соотношение 9 к 1). Распространенность заболевания в мире среди лиц женского пола значительно превышает 3% населения. Наиболее часто болезнь проявляется между 20 и 45 годами жизни.
*Импакт фактор за 2018 г. по данным РИНЦ
Журнал входит в Перечень рецензируемых научных изданий ВАК.
Читайте в новом номере
ММА имени И.М. Сеченова
О дной из наиболее дискуссионных проблем клинической медицины является хронический диффузный миалгический синдром, в частности, при фибромиалгии (ФМ). ФМ – самая распространенная форма хронических миалгий. Несмотря на существующие принципиальные разногласия по поводу ее нозологической самостоятельности, клиническая реальность ее, как одного из наиболее часто встречающегося симптомокомплекса, несомненна. Этих больных достаточно много в практике врачей общего профиля, терапевтов, хирургов и других. Но в большей степени они представлены на приеме у неврологов и ревматологов. Между тем длительная клиническая практика и многочисленные исследования доказывают отсутствие признаков ревматического процесса или каких–либо воспалительных изменений у этих больных. Последнее обстоятельство послужило основанием для формулировки определения ФМ, как неревматической, несуставной диффузной хронической мышечной боли. И все же, несмотря на широкий спектр клинических, электрофизиологических, биохимических исследований в этой области, пока не определены характерные клинико–патофизиологические паттерны. Все это затрудняет клиническую диагностику заболевания и подбор адекватной терапии.
Представленность ФМ в популяции – около 4%, при этом в общеклинической практике она составляет 6–10%, в ревматологической – свыше 15%. Значительно чаще ФМ страдают женщины (соотношение 7–10:1). Она одинаково часто распространена среди всех этнических групп и культур. Может наблюдаться в любом возрасте, однако преобладающим является период от 25 до 45 лет, т.е. наиболее трудоспособный возраст. При этом хорошо известным является факт высокой дезадаптации этих больных: примерно 70% из них теряют трудоспособность, а более чем у 90% больных существенно снижается качество жизни.
Интересными являются наблюдения о повышении с возрастом представленности ФМ в популяции. Так, частота ФМ в возрасте 60–79 лет составляет около 7%, при этом заболевание характеризуется более выраженным болевым синдромом. В данной группе отмечается целый симптомокомплекс соматических и психических нарушений. Интенсивность болевого синдрома с возрастом прямо пропорционально увеличивается как у мужчин, так и у женщин.
Критерии диагноза
Критерии диагностики ФМ установлены в 1990 году Американским колледжем ревматологов на основании данных обследования 558 больных (чувствительность их 88,4%, специфичность – 81,8%). Критерии включают два пункта: 1. Наличие диффузной боли, распространяющейся на обе половины тела, верхние и нижние конечности, длящейся не менее 3 месяцев; 2. Наличие не менее 11 из 18 специфических болезненных точек, определяемых как Tender Points (ТР). Следует отметить особую значимость последнего пункта, т.к. именно ТР являются единственным специфическим феноменом ФМ, их количество прямо коррелирует с тяжестью заболевания.
Характеристика боли при фибромиалгии
Боль является основным проявлением ФМ. Ее можно определить, как генерализованную и хроническую (более 3 месяцев). В 60% случаев боль характеризуется постоянством. Интересны данные о том, что наиболее вовлекаемыми участками болевых ощущений являются область шеи, плече–лопаточная область, поясничный отдел позвоночника и зона тазобедренных суставов. Боль при ФМ носит ноющий, глубинный, изнуряющий, монотонный характер и обостряется в состоянии усталости, эмоционального напряжения, избыточной физической деятельности, а также неподвижности, охлаждения, длительного позного перенапряжения. Облегчаются боли под влиянием тепла, массажа, при соблюдении режима двигательной активности, отдыхе. Несмотря на то, что интенсивность боли изменяется в течение суток, она сопровождает человека постоянно. Как правило, эти пациенты отмечают высокую метеочувствительность боли. Боль является причиной дезадаптации – это основной повод обращений к врачу.
Одной из наиболее интересных особенностей болевого синдрома у больных ФМ является выраженная диссоциация между интенсивностью боли и объективными характеристиками состояния больного. При общей низкой интенсивности собственно болевых ощущений (определяемой субъективно самими пациентами) уровень переживаний этой боли достаточно высок. При этом пациенты ограничивают себя в выполнении не только профессиональной, но и какой–либо деятельности вообще.
Как уже упоминалось, специфической характеристикой болевого синдрома при ФМ является наличие болевых точек (ТР). Одной из наиболее характерных их особенностей является воспроизводимость боли, когда при пальпации соответствующих зон можно получить ту боль, которая возникает у пациентов спонтанно. Следует обратить внимание на тот факт, что для ФМ является правилом наличие высокого уровня соответствия количества ТР и тяжести основных проявлений ФМ (выраженности боли, нарушений сна, скованность и др.).
Пациенты не всегда ощущают дискомфорт в зонах болезненных точек. Этот феномен может обнаружиться только при объективном исследовании. Количество ТР выше у женщин. При этом в целом исследование болевых порогов показывает низкий их уровень не только в зонах ТР, но и вне этих зон.
Депрессия и фибромиалгия
Нарушения сна и фибромиалгия
Терапия больных ФМ представляет трудную задачу. И основная сложность в построении общей стратегии терапии связана с купированием болевого синдрома. Здесь следует учитывать хронический характер боли и необходимость длительного применения фармакологического препарата, а также связанные с этим фактом негативные явления в виде осложнений и развития зависимости. С этих позиций выбор обезболивающего препарата, рекомендуемого для частого использования, должен быть оправданным. В этом смысле практический опыт очертил круг универсальных препаратов, эффективных в отношении болевых синдромов и рекомендуемых для самостоятельного применения. При этом современные критерии выбора конкретного препарата основываются прежде всего на соблюдении принципа безопасности при доказанной его клинической эффективности.
В последние годы появилось несколько фармакологических препаратов, обладающих способностью преимущественно ингибировать ЦОГ–2 и демонстрирующих высокую противовоспалительную и минимальную ульцерогенную активность. Особенно хорошей переносимостью отличается ибупрофен, что позволяет считать его эталоном безопасности. Специальные клинические исследования показывают его эффективность при курсовом лечении больных ФМ (800 мг в день), которая составляет около 70%. В свою очередь, среди производных пропионовой кислоты по анальгетической активности лидирующее положение занимает кетопрофен (Кетонал). Высокий анальгетический эффект связан с его возможным влиянием на центральные механизмы модуляции боли. Препарат обладает способностью быстро проникать через гемато–энцефалический барьер благодаря высокой жирорастворимости, селективно блокировать NMDA–рецепторы, контролировать выработку субстанции Р. Особенно выраженной анальгетической активностью кетопрофен обладает при парентеральном применении. Однако учитывая, что в целом пациенты ФМ предпочитают использование анальгетических средств в виде кремов и мазей, кетопрофен может быть использован и как наружное средство.
Необходимо отметить, что снижение интенсивности боли в целом при применении НПВП существенно облегчает общее самочувствие пациентов ФМ. Несмотря на обратимость противоболевого действия и отсутствие прямого влияния на психологические особенности больных, такая терапия существенно улучшает качество их жизни.
Другим важным аспектом в лечении больных ФМ является психотропная терапия. В лечении больных ФМ использование антидепрессантов разных классов является приоритетным направлением. Учитывая патофизиологические механизмы развития хронической боли при этом заболевании наиболее оправданным является применение селективных ингибиторов обратного захвата серотонина (СИОЗС). Клинический опыт применения в течение 6–8 недель показывает не только типоаналептический эффект данной группы, но и снижение уровня болевого синдрома, улучшение характеристик сна, а также многие клинические эффекты в отношении коморбидных нарушений у больных ФМ. Конкретные механизмы действия антидепрессантов при хронической боли до конца не ясны. Наряду с опосредованным влиянием на механизмы формирования боли предполагается и собственно антиноцицептивный эффект антидепрессантов.
К симптоматическим средствам терапии при ФМ следует относить применение миорелаксантов. Длительное их использование позволяет купировать такой феномен, как утренняя скованность, резко дезадаптирующий больных.
Для купирования стойкого болевого синдрома в последнее время все более активно стали использоваться препараты токсина ботулизма. Они являются пресинаптическими блокаторами транспорта ацетилхолина в холинергических синапсах. Пря внутримышечном введении развиваются два эффекта: прямое ингибирование a–мотонейронов на уровне нервно–мышечного синапса и ингибирование g -мотонейронного холинергического синапса на интрафузальном волокне. Клинически это проявляется в выраженном расслаблении инъецированных мышц и значительном уменьшении боли в них. Процесс реиннервации наступает через 5–6 месяцев, что и составляет примерные сроки клинических эффектов.
При наличии выраженных расстройств сна, которые относятся к частым симптомам ФМ, рекомендовано назначение снотворных препаратов. Наиболее изученными у больных ФМ являются клинические эффекты применения зопиклона и мелатонина. В отношении последнего наряду с положительными клиническими эффектами показано его нормализующее влияние на структуру сна при полисомнографическом исследовании.
В последние годы в лечении больных появился еще один эффективный метод нелекарственной терапии. Фототерапия (ФТ) – воздействие ярким белым светом с помощью специально разработанных ламп, является мощным воздействием на хронобиологические процессы, уровень настроения, поведение, психические и эндокринные функции. Наиболее хорошо изучены возможности ФТ при сезонных аффективных расстройствах, а также доказаны ее клинические эффекты у больных с несезонными депрессиями, нарушениями сна, психо–вегетативными синдромами и др. У больных ФМ применение ФТ снижает выраженность депрессии, болевых проявлений, снижает количество активных болевых точек, улучшает не только субъективные характеристики сна, но и влияет на его объективные параметры. Еще одним важным преимуществом ФТ является практическое отсутствие противопоказаний, побочных эффектов, а также методологическая простота. Очень важно, что ФТ хорошо сочетается с лекарственными препаратами, одновременно снижая риск развития осложнений даже при их длительном применении.
1. Иваничев Г.А., Старосельцева Н.Г. Миофасциальный генерализованный болевой (фибромиалгический) синдром. Казань, 2002, 162с.
2. Табеева Г.Р., Левин Я.И., Короткова С.Б., Ханунов И.Г. Лечение фибромиалгии Журн. невропатол. и психиатр. им. Корсакова – 1998; 98, №4, с.40–3.
3. Табеева Г.Р., Короткова С.Б. Фибромиалгия (обзор) Журн. невропатол. и психиатр. им. Корсакова, 2000, т.100, № 4, с.69–77.
4. Чичасова Н.В. Первичная фибромиалгия: клинические проявления, диагностика, лечение Тер. архив. 1994; 66, 11, с. 89–92.
Читайте также:


