Деструкция ребер при раке легких что это
При периферической форме роста опухоли появление кашля чаще всего свидетельствует о подрастании ее к одному из близрасположенных крупных бронхов. Тогда в последующем, с прогрессированием бластоматозных изменений в легком этот симптом периферического рака становится схожим с его проявлениями при центральных формах роста опухоли.
Кашель может сопровождаться отделением мокроты. Ее характер у больных раком легкого чаще всего определяется давностью процесса. Вначале при развитии стеноза бронха больной откашливает преимущественно слизистую, пенистую мокроту. Это обусловлено катарральным воспалением слизистой бронха в районе поражения и по соседству с ним. В дальнейшем количество мокроты увеличивается, она становится слизисто-гнойной, что связано с развитием вторичного бронхита или воспалительных изменений в пораженном отделе легкого.
Кашель и кровохарканьев виде прожилок алой крови, плевков мокроты, диффузно окрашенных кровью или содержащих небольшие включения темной, измененной крови мы наблюдали у 15 —20% больных раком легкого. Как правило однажды появившись, этот признак может полностью пропасть на несколько дней и даже более продолжительный период времени, что обычно снимает тревогу, возникшую у больных. Однако прогрессирование опухолевого процесса неизменно приводит к повторению кровохарканья. Из эпизодического оно становится более постоянным, регулярным.
В основе этих изменений лежит опухолевая деструкция капиллярных и более крупных сосудов стенки бронха, формируемых здесь бронхиальными артериями. По мере развития опухоли, разрушения ею близрасположенных структур с нарушением целости кровеносных сосудов может нарастать и интенсивность кровохарканья. В поздних, терминальных стадиях заболевания почти вся отделяемая с кашлем мокрота приобретает характерные изменения, иногда называемые — "в виде малинового желе", или развивается легочное кровотечение.
Следует отметить, несмотря на то что для части больных кровохарканье является первым признаком болезни, вынуждающим обратиться к врачу, этот симптом не может считаться ранним проявлением рака легкого. Одышка — учащение дыхания на фоне неуклонно нарастающего дыхательного дискомфорта, возникновение ощущения отсутствия полноты вдоха или нехватки воздуха — характерна для далеко зашедших стадий заболевания. Ее возникновение чаще всего связано с стенозированием опухолью одного из крупных бронхов, особенно главного, с скоплением экссудата в плевральной полости, ателектазом значительных участков легочной паренхимы. Наряду с рефлекторным механизмом возникновения этого симптома. определенное значение в его формировании имеет сокращение русла малого круга кровообращения в пораженном легком, "шунтирование" части крови.
Возникновение и прогрессирование одышки может быть вызвано смещением и сдавлением крупной опухолью или ее метастазами анатомических структур средостения, особенно вен и трахеи. В покое одышка нередко отсутствует, но всегда появляется при физических нагрузках, движении, особенно — при подъеме по лестнице. Сроки возникновения одышки и ее давность, различная степень выраженности позволяют судить о степени дыхательной недостаточности у больных раком легкого и отчасти — о распространенности бластоматозных поражений.
Боли в груди — частый симптом развития опухоли в легком. Обычно они возникают на стороне поражения, бывают различными по интенсивности, перемежающимися или постоянными. Появление болей, нередко воспринимаемых как "невралгические", исходящих из стенки грудной полости, обычно вызвано прогрессирующим вовлечением в опухолевый процесс париетальной плевры, внутригрудной фасции, ребер. такие боли усиливаются при глубоком дыхании, движении. Другая группа болей, расценивающихся как глубокие, внутригрудные, четко не локализуемые, связана с распространением центрального рака легкого на главный бронх, область бифуркации трахеи. Эти боли не связаны с движением, дыханием.
Вначале болевые ощущения носят кратковременный, преходящий характер и почти не беспокоят. По мере развития опухоли они становятся постоянными, лишающими больных покоя и отдыха, особенно в ночное время. Расположение периферической опухоли в верхней доле легкого с переходом на плевру и выше — область распределения ветвей VII шейного и I —II грудных корешков спинномозговых нервов, а также —на ствол проходящего здесь симпатического нерва, вызывает особенно интенсивные боли, нередко сочетающиеся с группой других симптомов, описанных в 1924 году H.K.Pancost. Для них характерным является: боль в плечевом поясе на стороне пораженного опухолью легкого, нарушение чувствительности кожи и развивающаяся со временем атрофия мышц верхней конечности, разрушение поперечных отростков и тел позвонков, появление синдрома Бернара-Горнера (птоз, миоз, энофтальм, нарушение слезоотделения из глаза на стороне опухоли в легком). Такие раки легкого с этого времени получили специальное название — "типа Пенкоста".
Повышение температуры тела у больных раком легкого по мере развития заболевания претерпевает характерную динамику. Вначале наиболее обычным и как правило, мало тревожащим являются эпизоды повышения температуры тела до субфебрильных цифр, не всегда находящие объяснение. В этот период даже без какого-либо лечения температура в течение короткого времени снижается до нормальных показателей. Причиной возникновения температурной реакции в этом раннем периоде развития рака легкого становятся как правило вторичные, еще небольшие изменения в пораженном отделе легкого в виде нарушения его вентиляции, расстройства моторно-эвакуаторной функции, процессов самоочищения.
По мере роста и развития опухоли прогрессируют и воспалительные изменения. В них вовлекаются ателектазированный участок легкого, париетальная плевра, воздухоносные пути. Тогда температурная реакция также изменяется: становится более продолжительной, перерывы между ее эпизодами сокращаются. В это время использование в домашних условиях жаропонижающих и противовоспалительных средств, к которым прибегает большинство больных, на непродолжительный период может уменьшить или даже устранить температурную реакцию.
Весьма характерным тогда становятся рецидивы — возврат эпизодов повышения температуры тела, а также ее устойчивость к применявшимся ранее с успехом лекарственным препаратам. Наконец, повышение температуры становится продолжительным или постоянным, с небольшими колебаниями в утренние и вечерние часы суток. Такого типа температурную реакцию, обусловленную развитием злокачественной опухоли в легком, иногда называют "раковая лихорадка".
Поражение опухолью легкого близрасположенных анатомических образований грудной полости проявляется своеобразными клиническими симптомами. Нередко они настолько выражены и так сильно беспокоят больных, что составляют главные из предъявляемых жалоб. Переход опухоли на внутригрудную фасцию и ребра сопровождается возникновением и прогрессирующим нарастанием тупых и острых болей. Как правило их локализация довольно точно соответствует расположению опухоли в легком. Вначале боли беспокоят мало, устраняются приемом болеутоляющих лекарственных препаратов или тепловым процедурами и растираниями, к которым прибегают некоторые больные. При этом чаще всего эти явления они объясняют как "развитие миозита после физической работы" или "межреберной невралгией в связи с охлаждением". Часть больных по поводу этих расстройств здоровья обращается за помощью к врачу-невропатологу.
В дальнейшем, с прогрессированием бластоматозного процесса и переходом его на ребра, характер болей изменяется. Они становятся постоянными, очень интенсивными, усиливающимися при физической нагрузке, перемещении в постели и даже при глубоком дыхании. Опухолевая деструкция ребра может привести к его патологическому перелому. тогда боли начинают причинять наибольшие мучения, не устраняются аналгезирующими препаратами и даже местные блокады с анестезирующими средствами, к которым иногда прибегают в подобных случаях, помогают на очень короткое время. Такие больные стремятся принять вынужденное положение —прижать, максимально ограничить движения соответствующей половины груди. Их дыхание делается поверхностным, частым.
При расположении опухоли в нижней доле легкого у больных с далеко зашедшими стадиями заболевания происходит ее переход на диафрагму. Симптомы подобного поражения выражаются в появлении точно не локализуемых болей в нижних отделах грудной полости. иногда они усиливаются, иррадиируют вверх в надплечье, напоминая некоторые проявления холецистита. Органические подвижности соответствующей половины диафрагмы может привести к увеличиванию участия в акте дыхания межреберных мышц, что удается отметить у сухощавых больных или лиц пониженного питания.
У 31,5% больных с далеко зашедшими стадиями рака легкого, при распространении бластоматозного процесса за пределы легкого, в опухолевый процесс оказалась вовлечена медиастинальная плевра с проходящими здесь диафрагмальными или блуждающими нервами. Такое поражение сопровождается появлением свеобразных симптомов. Вовлечение в опухолевый процесс диафрагмального нерва приводит к параличу соответствующей половины диафрагмы, утрате ею подвижности с необычно высоким стоянием купола мышцы. В зависимости от степени и уровня поражения ствола блуждающего нерва и крупных его ветвей в пределах грудной полости у части больных развиваются неприятные, часто весьма тягостные ощущения в области сердца. Они испытывают эпизоды учащения сердцебиений, нередко — нарушение ритма сердечных сокращений, воспринимаемых как чувство "замирания, остановки сердца".
Переход опухоли на перикард встречается у больных раком легкого в далеко зашедших стадиях развития заболевания часто — такое поражение отмечено у 60% больных с экстрапульмональными ее распространением. Клинические симптомы поражения обычно неотчетливы, часто сходны с возникающими при вовлечении в процесс медиастинальной плевры. Лишь в терминальном периоде развития заболевания могут быть отмечены признаки, указывающие на появление нарастающего экссудативного перикардита.
Дальнейшее распространение опухоли за пределы перикарда — на сердечную мышцу отмечено у 10—% больных с далеко зашедшим раком легкого. Наиболее обычным для такого поражения является рост опухоли по ходу крупных сосудов легкого: верхней и нижней легочных вен, легочной артерии. При этом поражение кровеносных сосудов непосредственно у соответствующих отделов сердца происходит в равной степени часто интравазально и перивазально.
Тогда больные отмечают появление продолжительных эпизодов экстрасистолии и мерцательной аритмии или болевые ощущения, напоминающие стенокардию. Установить признаки, характеризующие нарушение кровотока по крупным сосудам легкого в связи с их поражением опухолью на фоне других, как правило к этому времени появляющихся расстройств здоровья, не представляется возможным.
Бисенков Л.Н., Гришаков С.В., Шалаев С.А.
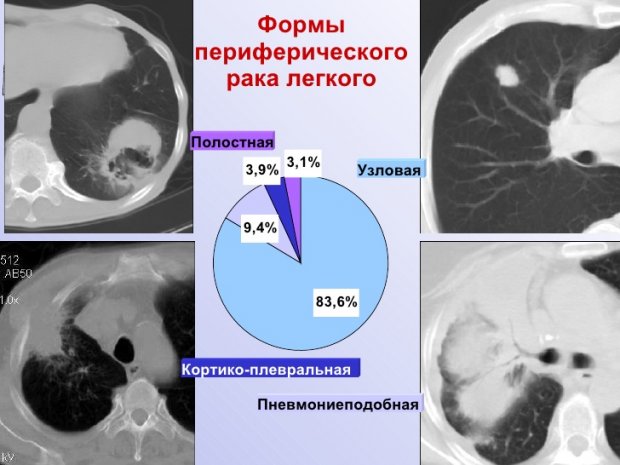
Периферический рак легких – это проявление в виде узла, полигональной или шаровидной формы, на слизистых оболочках бронх, бронхиальных желез и альвеол. Опухоль может быть, как доброкачественная так и злокачественная, но чаще всего встречается злокачественная форма опухоли.
Заболевание периферический рак легких, поражает более мелкие бронхи. Следовательно, вокруг узла обычно имеется неравномерная лучистость, что более характерно для быстрорастущих низкодифференцированных опухолей. Также, встречаются полостные формы периферического рака легких с неоднородными участками распада.
Начинает проявляться болезнь тогда, когда опухоль стремительно развивается и прогрессирует, вовлекая при этом крупные бронхи, плевру и грудную клетку. На данном этапе периферический рак легких, переходит в центральный. Характерно усиление кашля с отхождением мокроты, кровохарканье, карциноматоз плевры с выпотом в плевральную полость.
Одним из основных отличий опухолевого процесса в легких является многообразие их форм:
Кортико-плевральная форма: новообразование овальной формы, которое врастает в грудную клетку и располагается в субплевральном пространстве. Эта форма относится к плоскоклеточному типу рака. По своей структуре опухоль чаще всего однородна с бугристой внутренней поверхностью и нечеткими контурами. Имеет свойство прорастать как в смежные ребра, так и в тела близлежащих грудных позвонков.
Полостная форма — это новообразование с полостью в центре. Проявление возникает вследствие распада центральной части опухолевого узла, которой не хватает питания в процессе роста. Такие новообразования обычно достигают размеров более 10 см, их часто путают с воспалительными процессами (кистами, туберкулезом, абсцессами), что приводит к постановке первоначально не правильного диагноза, которое способствует прогрессированию онкологического заболевания. Данная форма новообразования зачастую проходит бессимптомно.
Важно! Диагностируется полостная форма периферического рака легких в основном на поздних стадиях, когда процесс уже становится необратим.
В легких локализуются плоскостные образования округлой формы с бугристой наружной поверхностью. При росте опухоли также увеличиваются полостные образования в диаметре, при этом происходит уплотнение стенок и подтягивание висцеральной плевры в сторону опухоли.
Рак верхней доли левого легкого. На данном этапе опухолевого процесса на рентгеновском снимке четко визуализируются контуры новообразования, которые неоднородной структуры и неправильно формы. При этом корни легких расширены сосудистыми стволами. Лимфатические узлы не увеличены.
Рак нижней доли левого легкого. Здесь происходит все совершенно, наоборот, в соотношении с верхней долей левого легкого. Происходит увеличение внутригрудных, предлестничных и надключичных лимфоузлов.
Периферический рак верхней доли правого легкого имеет те же особенности, что и предыдущая форма, но встречается, гораздо чаще, как и рак нижней доли правого легкого.
Узловая форма рака легкого берет свое начало из терминальных бронхиол. Проявляется после прорастания мягких тканей в легкие. При рентгенологическом исследовании можно увидеть образование узловой формы с четкими контурами и бугристой поверхностью. По краю опухоли может виднеться небольшое углубление (симптом Риглера) это свидетельствует о вхождении в узел крупного сосуда или бронха.
Пневмониеподобный периферический рак легкого – это всегда железистый рак. Его форма развивается в результате распространения по доле периферического рака, растущего из бронха, либо при одновременном проявлении большого количества первичных опухолей в легочной паренхиме и слиянии их в единый опухолевый инфильтрат.
Данное заболевание не имеет каких — либо определенных клинических проявлений. Вначале, характеризуется, как сухой кашель, затем появляется мокрота, изначально скудная, затем обильная, жидкая, пенистая. С присоединением инфекции клиническое течение напоминает рецидивирующую пневмонию с выраженной общей интоксикацией.
Рак верхушки легкого с синдромом Панкоста — это разновидность заболевания, при котором злокачественные клетки проникают в нервы, сосуды плечевого пояса.
Синдром (триаду) Панкоста, составляет:
- верхушечная локализация рака легкого;
- синдром Горнера;
- боли в надключичной области, обычно интенсивные, вначале приступообразные, затем постоянные и длительные. Они локализуются в надключичной ямке на стороне поражения. Боль усиливается при надавливании, иногда распространяются по ходу нервных стволов, исходящих из плечевого сплетения, сопровождаются онемением пальцев и атрофией мышц. При этом движения рук могут нарушаться вплоть до паралича.
Рентгенологически при синдроме Панкоста выявляется: деструкция 1-3 ребер, а зачастую и поперечных отростков нижних шейных и верхних грудных позвонков, деформация костного скелета. В далеко запущенных стадиях болезни осмотр врача выявляет одностороннее расширение подкожных вен. Другим симптомом есть сухой кашель.
Синдромы Горнера и Панкоста часто сочетаются у одного больного. При этом синдроме, в связи с поражением опухолью нижних шейных симпатических нервных ганглиев довольно часто наблюдается охриплость голоса, одностороннее опущение верхнего века, сужение зрачка, западание глазного яблока, инъекция (расширение сосудов) конъюнктивы, дисгидроз (нарушение потоотделения) и гиперемия кожи лица на соответствующей поражению стороне.
Кроме первичного периферического и метастатического рака легкого синдром (триада) Панкоста может встречаться и при целом ряде других заболеваний:
- эхинококковая киста в легком;
- опухоль средостения;
- мезотелиома плевры;
- лимфогранулематоз;
- туберкулез.
Общим для всех этих процессов является их верхушечная локализация. При тщательном рентгенологическом исследовании легких, можно распознать истину природы синдрома Панкоста.
Сколько времени развивается рак легкого?
Существует три течения развития рака легких:
- биологический — от начала возникновения опухоли и до появления первых клинических признаков, которые будут подтверждены данными проведенных диагностических процедур;
- доклинический — период, при котором полностью отсутствуют какие — либо признаки заболевания, что является исключением посещения врача, а значит, шансы на раннюю диагностику заболевания снижаются до минимума;
- клинический — период проявления первых симптомов и первичных обращений пациентов к специалисту.
Развитие опухоли зависит от типа и расположения раковых клеток. Немелкоклеточный рак легких развивается медленнее. К нему относят: плоскоклеточный, аденокарциному и крупноклеточный рак легких. Прогноз при данном виде рака 5-8 лет без соответствующего лечения. При Мелкоклеточном раке легких пациенты редко проживают более двух лет. Опухоль стремительно развивается и появляются клинические симптомы болезни. Периферический рак развивается в мелких бронхах, долго не дает выраженной симптоматики и зачастую проявляется при прохождении плановых медицинских осмотров.
Симптомы и признаки периферического рака легких
На поздних стадиях заболевания, когда опухоль распространяется на крупный бронх и сужает его просвет, клиническая картина периферического рака становится сходной с центральной формой. На данном этапе заболевания, результаты физикального исследования одинаковы при обеих формах рака лёгких. Вместе с тем, в отличие от центрального рака, при рентгенологическом исследовании на фоне ателектаза выявляют тень самой периферической опухоли. При периферическом раке опухоль нередко распространяется по плевре с образованием плеврального выпота.
Переход периферической формы в центральную форму рака легкого возникает вследствие вовлечения в процесс крупных бронхов, при этом оставаясь надолго незаметной. Проявлением растущей опухоли может стать усиление кашля, отделение мокроты, кровохарканье, одышка, карциноматоз плевры с выпотом в плевральную полость.
Рак бронхов, похожие первые симптомы появляются и при присоединении воспалительных осложнений со стороны легких и плевры. Именно поэтому важно регулярное проведение флюорографии, которая показывает рак легких.
Симптомы периферического рака легких:
- одышка – может быть обусловлена метастазированием опухоли в лимфатические узлы;
- боли в грудной клетке, при этом могут изменять свой характер вместе с движением;
- кашель, длительного характера, без какой либо причины;
- отделение мокроты;
- увеличение лимфатических узлов;
- если опухоль развивается в области верхушки легкого, то может происходить сдавливание верхней полой вены и воздействие новообразования на структуры шейного сплетения, с развитием соответствующей неврологической симптоматики.
Признаки периферического рака легких:
- повышение температуры;
- недомогание;
- слабость, вялость;
- быстрое утомление;
- снижение трудоспособности;
- потеря аппетита;
- снижение массы тела;
- в некоторых случаях даже ощущаются боли в костях и суставах.
Причины развития периферического рака легких:
- курение — одна из самых важных причин заболеваемости раком легких. В табачном дыме содержатся сотни веществ, которые способны оказывать канцерогенное воздействие на человеческий организм;
- условия окружающей среды: загрязненность воздуха, который проникает в легких (пыль, сажа, продукты сгорания топлива и т.д.);
- вредные условия труда – наличие большого количества пыли может стать причиной развития склероза легочной ткани, который имеет риск перейти в злокачественную форму;
- асбестоз – состояние вызываемое вдыханием частичек асбеста;
- наследственная предрасположенностью;
- хронические заболевания легких – являются причиной постоянного воспаления, которое увеличивает вероятность развития рака, вирусы могут внедряться в клетки и увеличивать вероятность развития рака.
Стадии периферического рака легких
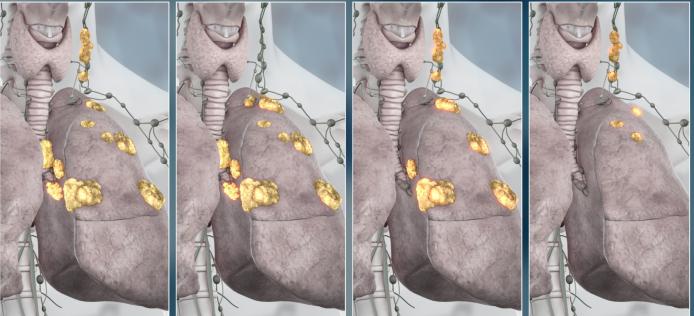
Стадии распространенности онкологии легких
Классификация рака легких в зависимости от клинического проявления степени:
- 1 стадия периферического рака легкого. Опухоль достаточно маленьких размеров. Нет распространения опухоли на органы грудной клетки и в лимфатические узлы;
- 1А размер опухоли не превышает 3 см;
- 1Б размер опухоли от 3 до 5 см;
- 2 стадия периферического рака легкого. Опухоль увеличивается;
- 2А размер опухоли 5-7 см;
- 2Б размеры остаются неизменны, но раковые клетки расположены близко к лимфоузлам;
- 3 стадия периферического рака легкого;
- 3А опухоль затрагивает смежные органы и лимфатические узлы, размеры опухоли превышает 7 см;
- 3Б раковые клетки проникают в диафрагму и лимфатические узлы с противоположной стороны грудной клетки;
- 4 стадия периферического рака легких. На этой стадии происходит метастазирование, то есть опухоль распространяется по всему организму.
Диагностика рака легких
Важно! Периферический рак легких – злокачественное новообразование, которое имеет свойство к быстрому росту и распространению. При появлении первых подозрительных симптомов нельзя медлить с посещением врача, поскольку можно упустить драгоценное время.
Диагностика рака лёгкого сложна вследствие схожести его рентгенологических симптомов с многими другими заболеваниями.
Как распознать периферический рак легких?
- Рентгенологическое исследование – основной метод в диагностике злокачественных новообразований. Чаще всего данное исследование пациенты выполняют совершенно по другой причине, а в конечности могут столкнуться с онкологией легких. Опухоль имеет вид небольшого очага на периферической части легкого.
- Компьютерная томография и МРТ – наиболее точный метод диагностики, который позволит получить четкое изображение легких пациента и точно рассмотреть все его новообразование. При помощи специальных программ, врачи имеют возможность рассматривать полученные снимки в разных проекциях и извлекать для себя максимум информации.
- Биопсия — проводится извлечением участка ткани с последующим проведением гистологического исследования. Только изучив ткани под большим увеличением, врачи могут сказать о том, что новообразование имеет злокачественный характер.
- Бронхоскопия – осмотр дыхательных путей и бронхов пациента изнутри с использованием специальной аппаратуры. Поскольку располагается опухоль в более отдаленных от центра отделах, то информации метод дает меньше, чем при наличии у пациента центрального рака легкого.
- Цитологическое исследование мокроты – позволяет обнаружить атипичные клетки и другие элементы, позволяющие предположить диагноз.
На рентгенограмме грудной клетки тень периферического рака нужно дифференцировать с несколькими заболеваниями, несвязанными с новообразованием в правом легком.
- Пневмония – воспаление легких, которое дает тень на снимке рентгенограммы, скопление экссудата провоцирует нарушение вентиляции в легких, так как разобрать точно рисунок не всегда удается. Точный диагноз ставится только после тщательного исследования бронхов.
- Туберкулез и туберкулема – хроническое заболевание, которое может провоцирует развитие инкапсулярного образования – туберкулемы. Раезмер тени на рентгенограмме не буте превышать 2 см. Диагноз ставится только после проведения лабораторного исследования экссудата для выявления микобактерий.
- Ретенционная киста – на снимке будет видно образование с четкими краями, но таким образом может проявляться и накопление раковыми клетками секрета. Потому проводится дополнительное обследование бронхов и УЗИ.
- Доброкачественная опухоль правого легкого – на снимке не будет бугристости, опухоль четко локализирована и не распадается. Отличить доброкачественную опухоль можно с анамнеза и жалоб больного – отсутствуют симптомы интоксикации, стабильное самочувствие, отсутствие кровохарканья.
Исключив все похожие заболевания, начинается основной этап – подбор наиболее эффективных методик лечения для конкретного пациента, зависимо от формы, стадии и локализации злокачественного очага в правом легком.
Периферический рак легких и его лечение
На сегодняшний день, самыми современными методами лечения рака легких являются:
- хирургическое вмешательство;
- лучевая терапия;
- химиотерапия;
- радиохирургия.
В мировой практике хирургическое вмешательство и лучевая терапия, постепенно уступают место передовым методам лечения рака легкого, но, несмотря на приход новых методов лечения, хирургическое лечение больных с резектабельными формами рака лёгкого, все еще считают радикальным методом, при котором имеются перспективы полного излечения.
Лучевое лечение дает лучшие результаты при использовании радикальной программы терапии на начальных (1,2) стадиях.
Химиотерапия — качественная терапия заключается в применении химиопрепаратов для лечения рака легких таких как:
- Доксорубицин;
- Винкристин;
- Метотрексат;
- Цисплатин;
- Этопозид;
- Циклофосфамид;
- Блеомицин;
- Нитрозометилмочевину;
- Винорелбин;
- Паклитаксел;
- Доцетаксел;
- Гемцитабин и др.
Назначаются их только при наличии противопоказаний к хирургическому и лучевому лечению. Как правило, такое лечение проводят до 6 курсов химиотерапии с интервалами 3-4 недели. Полное рассасывание опухоли наступает очень редко, только у 6-30% больных проявляются объективные улучшения.
При сочетании химиотерапии с лучевым лечением (возможно одновременное или последовательное их применение) достигают лучших результатов. Химиолучевое лечение основано на возможности, как аддитивного эффекта, так и синергизма, без суммации побочного токсического действия.
Комбинированное лечение – это такой вид лечения, в который входят, кроме радикального, хирургического, и другие виды воздействий на опухолевый процесс в местнорегионарной зоне поражения (дистанционная или другие методы лучевой терапии). Следовательно, комбинированный метод, предусматривает использование двух различных по своему характеру разнородных, воздействий, направленных на местно-регионарные очаги: например, хирургическое + лучевое, лучевое + хирургическое, лучевое + хирургическое + лучевое и т. д. Комбинация однонаправленных методов восполняет ограничения каждого из них в отдельности. При этом необходимо подчеркнуть, что о комбинированном лечении можно говорить только тогда, когда оно применяется по плану, разработанному в самом начале лечения.
Периферический рак легкого: прогноз
Прогнозировать лечение периферического рака легкого весьма сложно, так как он может выражаться в различных структурах, быть в разных стадиях и лечится разными методами. Данное заболевание излечимо как радиохирургией, так и хирургическим вмешательством. По проведенной статистике, среди больных которым проведено хирургическое вмешательство, 5-ти летняя и более выживаемость составляет 35%.
При лечении начальных форм заболевания возможен более благоприятный исход.
Профилактика периферического рака легких
Для минимизации заболевания раком легких необходимо:
- лечение и предупреждение воспалительных заболеваний легких;
- ежегодное прохождение медицинских осмотров и флюорографии;
- полный отказ от курения;
- лечение доброкачественных образований в легких;
- нейтрализация вредных факторов на производстве, а в частности контактов с:
- никелевым соединением;
- мышьяком;
- радоном и продуктами его распада;
- смолами;
- избежание воздействия канцерогенных факторов в повседневной жизни.
Информативное видео: периферический рак верхней доли правого легкого
Рёбра представляют собой дугообразные кости, соединенные с позвоночником и грудиной, и выполняющие в теле человека такую функцию, как защита жизненно важных органов человека от внешних воздействий.
Рак рёбер – это редкое, но тяжёлое злокачественное образование, характерное в основном для детей и мужчин. Женщины подвержены болезни реже. Рак рёбер опасен тем, что расположение этих костей способствует быстрому распространению метастазов на близлежащие органы – сердце и лёгкие. А отсутствие симптомов на ранних стадиях уменьшает шансы на своевременное обнаружение болезни и удачное лечение.
Грудная клетка состоит из 24 рёбер, соединённых грудиной спереди и позвоночником сзади. В любом может появиться злокачественное образование. Хотя рак рёбер – редкое заболевание и по статистике не превышает 10% от общего числа заболеваний костной ткани, для самого больного это становится настоящим испытанием. В первую очередь, наличие опухоли даёт о себе знать уже на поздних стадиях. А во-вторых, даже при удачном лечении нет гарантии, что рецидива не произойдёт.
Симптомы
Первая стадия воспаления характеризуется отсутствием симптомов. Проявление болезни случается уже на 2-3 стадии развития раковых клеток. Этот факт затрудняет своевременную диагностику, что способствует быстрому распространению образования по органам из-за отсутствия лечения на ранних этапах развития болезни.
Первый признак присутствия злокачественного образования – боль в области груди. Нарастание болевых ощущений напрямую зависит от роста опухоли. Боль становится ощутима по мере роста новообразования и чаще выражается в вечернее и ночное время суток. Ночью больному становится больно дышать. Последние стадии болезни характеризуются сильными болями, которые не способны устранить даже сильнодействующие препараты.

Одновременно с появлением боли у больного проявляется кратковременное повышение температуры. Но так как боль носит тупой характер, а повышение температуры краткосрочное, то многие не связывают вместе эти два симптома.
При росте опухоли на наружной стороне при пальпации обнаруживается костный, рыхлый или твёрдый нарост в области ребра, покрытый тонкой кожей. Часто кожа на месте опухоли приобретает сосудистый рисунок, начинает лосниться.
Постепенно у больного ухудшается общее состояние. Отсутствие аппетита приводит к потере веса. Быстрая утомляемость сопровождается снижением трудоспособности. Снижение гемоглобина приводит к анемии.
Распространение метастазов на вегетативную нервную систему сопровождается нервными расстройствами. Учащаются нервные срывы, раздражительность, тревожность, постоянное чувство страха, депрессия.
Симптомы зависят от вида опухоли и вовлечённости в заболевание конкретного органа.
Виды заболевания
Рак рёбер подразумевает ряд разновидностей. Классификация заболевания зависит от вида тканей, затронутых воспалением.
Новообразование затрагивает костные ткани. Опасна тем, что на ранних этапах болезнь не проявляется. Симптомы отсутствуют. Тупая боль появляется, когда новообразование начинает разрастаться. Рост и возникновение новых раковых клеток характеризуется усилением болевых ощущений, в том числе и при дыхании, а также периодическим повышением температуры тела. Остесаркома может развиваться как наружу, так и внутрь. Наружную остеосаркому легко обнаружить путём пальпации. О наличии внутренней опухоли человек может узнать только после появления болевых ощущений при увеличении новообразования.
Новообразованием затрагивается хрящевая ткань костей. Для этого вида саркомы характерны припухлости, отёки на месте образования раковых клеток. Признаки наличия хондросаркомы легко обнаружить, так как они появляются уже на средних стадиях остеосаркомы, когда за основной болезнью уже ведётся наблюдение.
Указанный вид рака затрагивает связки и сухожилия грудной клетки. Внешние признаки болезни проявляют себя в виде припухлости синевато-коричневого оттенка. Отличается от остальных видов рака рёбер болезненными ощущениями во время пальпации. Фибросаркома быстро разрастается, образуя метастазы.
Редкая разновидность заболевания. Развитие болезни начинается с сосудов и быстро образует метастазы.
Факторы риска
Онкология – заболевание, которое не щадит никого. Возраст и пол равнозначны. Раку рёбер больше остальных подвержены мужчины и дети до 15 лет.
Причины возникновения
Причины появления новообразования:
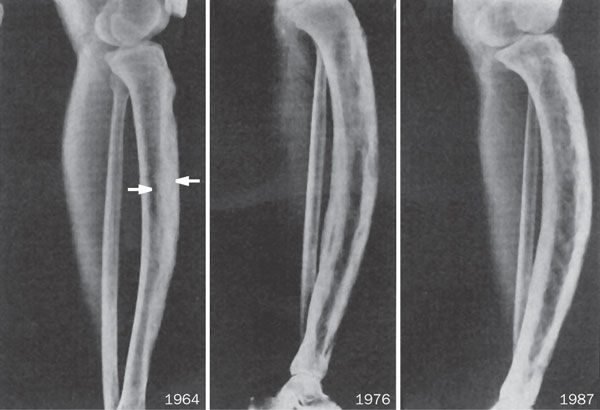
- Заболевание костей. К примеру, болезнь Педжета либо фиброзная дисплазия.
- Канцерогенные вещества. Попадая в организм человека, эти химические элементы способны вызвать в ДНК необратимые изменения, способствующие образованию раковых клеток.
- Наследственность. Прямой зависимости возникновения раковых клеток у человека по причине того, что у ближайших родственников выявлен рак, медицина не доказала. Но статистика показывает, что если одному из родителей поставлен диагноз рак рёбер, как правило, риск возникновения болезни у детей таких родителей достаточно высок.
- Радиация. К сожалению, необходимое лечение одного очага заболевания может стать причиной возникновения нового. Лучевая терапия, применимая однажды для блокирования раковых клеток, часто влияет на развитие другой раковой опухоли даже спустя годы после облучения.
- Отклонения в генетическом коде. Учёными доказана прямая связь между нарушениями в определённых хромосомах и увеличением риска развития злокачественных опухолей у человека. А вот по каким причинам происходит патология в хромосомах, учёные до сих пор не выявили. Есть предположение, что данные сбои в генетике происходят ещё во внутриутробном развитии. Ребёнок становится невинной жертвой страшной болезни уже во время своего формирования.
- Снижение иммунитета. На появление раковых клеток в организме может повлиять наличие других заболеваний, связанных со снижением иммунитета. К примеру, СПИД или сифилис.
- Возраст. Учёные обнаружили, что возникновение рака у детей напрямую связанно с их активным ростом в подростковом периоде.
Диагностика рака рёбер
Диагностировать злокачественное новообразование в костях тяжело, так как первые симптомы появляются не сразу. А возникающая периодически боль в груди часто воспринимается как боль после травмы либо невралгия.
Основные методы диагностирования наличия опухоли:
- рентген;
- компьютерная томография;
- позитронно-эмиссионная томография;
- биопсия.
Предоставляет точное описание опухоли. На рентгене отображается размер, структура, распространение новообразования. При этом конкретный вид рака выглядит на рентгене по-разному. Рентгенограмму назначают на первых этапах диагностики.
Второй этап исследования – компьютерная томография. Помогает выявить плотность образования, степень распространённости и метастазирования злокачественного образования.
Диагностика РС помогает выявить количество очагов, их распространение и метастатическое поражение затронутых опухолью костей.
Важный заключительный этап исследования перед назначением лечения. Биопсия помогает в определении вида новообразования. После этого врач назначает лечение, исходя из совокупности результатов.
Лечение
Лечение рака костей грудной клетки включает удаление опухоли путём хирургического вмешательства и дальнейшего проведения химио- и лучевой терапии. Проведение повторной, послеоперационной химиотерапии обязательно при обнаружении воспаления на поздних стадиях, большой локализации опухоли и объёмном метастазировании близлежащих органов. Повторное проведение терапии направлено на уменьшение размеров очага и купирование образования.
Хирургические методы лечения считаются приоритетными для предотвращения возможного дальнейшего распространения новообразования. Хирургам редко приходится встречаться с данным видом злокачественной опухоли. Проводят такие операции только опытные врачи. Удаляться может как одна поражённая кость, так и при необходимости несколько рёбер вместе с грудиной.
Рак рёбер – злокачественный вид опухоли, поражающий грудной каркас. После удаления поражённых рёбер и грудины хирургическим путём проводится операция по восстановлению грудной клетки. После операции удалённые части исследуют. Если края резекции не задеты раковыми клетками это означает, что операция принесла положительный результат, и очаг воспаления удален полностью.
Лучевая терапия назначается единственно при наличии запущенной стадии рака для облегчения общего состояния пациента, поскольку эффективна не при всех видах опухоли. Облучение назначают при наличии саркомы Юинга.
Прогнозы
При болезни рака рёбер высока вероятность появления новых очагов новообразования. По статистике 30-40% прооперированных подвержены повторению рецидивов. Усложняют ситуацию симптомы, которые проявляются уже на поздних стадиях рака. Успешное лечение этой болезни не гарантирует отсутствие рецидива.
Метастазы часто сопровождают злокачественную опухоль костей, что усугубляет положение. Как показывает статистика, повторное возникновение воспалений часто приводит к летальному исходу.
Читайте также:


