Фиброз легкого при переломе ребра
Общие сведения
Фиброзные изменения в легких являются исходом многих заболеваний бронхолегочной системы, а также возникают при других заболеваниях. При прогрессировании пневмофиброза происходит постепенная перестройка легочной ткани — изменяется структура ацинуса, развивается склероз стенок бронхиол, запустевает капиллярная сеть, образуются аномальные железистые структуры. Эти изменения разрушают и деформируют легочную ткань, а на этом месте образуются кистовидные расширения и фиброзные поля. Участки фиброза могут возникать вокруг лимфатических сосудов, в межлобулярных перегородках, по ходу оттока лимфы от очагов бывшего воспаления, в ткани вокруг бронхов и сосудов.
От типа пневмофиброза и степени его распространения зависит дальнейшее течение заболевания и прогноз, поскольку он определяет степень нарушения функции дыхания и газообмена, а также выраженность клинических проявлений. Выделяют относительно благоприятные типы фиброзных изменений и неблагоприятные. При последних быстро развиваются нарушения дыхания разной степени и легочная гипертензия, что в итоге приводит к ухудшению качества жизни пациента и укорочению ее продолжительности.
Патогенез
Конечные отделы дыхательного тракта состоят из бронхиол (терминальных и респираторных), ацинусов и долек. Терминальные бронхиолы — воздухопроводящие, а респираторные участвуют в газообмене, поскольку через поры связаны с альвеолами. Ацинус — это структура легкого, где происходит газообмен, включает несколько респираторных бронхиол. Ацинусы (от 3 до 24) объединяются в легочные дольки. Каркас дольки включает междольковые перегородки, периартериальную, перибронхиальную соединительную ткань, соединительную ткань перегородок альвеол и ацинусов.
Соединительная ткань состоит из коллагеновых, ретикулярных и эластиновых волокон. Переплетения волокон коллагена и эластина имеются вокруг бронхов и в альвеолярных стенках, что обуславливает эластические свойства легких. Коллаген обеспечивает жесткость внутрилегочного каркаса.
Клетки соединительной ткани (гладкомышечные и фибробласты) синтезируют эластин и коллаген. Первостепенная роль его — поддержание тонуса терминальных отделов дыхательных путей. Одновременно клетки соединительной ткани синтезируют и ферменты (протеазы), ответственные за разрушение эластина и коллагена. Ферментная и антиферментная система в обычных условиях находятся в равновесии. В условиях инфекционного воспаления они продолжают оказывать эластолитическое (направленное на разрушение) действие за счет высокой продукции эластазы (фермент, разрушающий эластические волокна, эластин, коллаген). Это вызывает разрушение нормального соединительнотканного матрикса, происходит разрушение альвеолярных стенок и формируются общие полости. Избыточная продукция эластазы либо отсутствие ферментов для ее разрушения отмечается при ряде заболеваний легких (ХОБЛ, эмфизема, муковисцидоз).
Параллельно при воспалительных процессах отмечается активация фибробластов, которые продуцируют коллаген. В результате происходит усиленный процесс развития соединительной ткани в паренхиме легких и формирование фиброза. Развитию фиброзных изменений предшествует отек и инфильтрация легочной ткани. При разрушении мембраны альвеол на этом месте развивается внутриальвеолярный фиброз — разрастания соединительной ткани распространяются внутрь альвеол. Потом в патологический процесс вовлекается соединительная ткань вокруг артерий и бронхов.
В настоящее время более приемлемой теорией патогенеза силикоза и прочих пневмокониозов является иммунологическая, которая утверждает, что развитие данных профессиональных заболеваний невозможно без фагоцитоза пылевых частиц альвеолярными макрофагами. Скорость их гибели зависит от фиброгенной агрессивности пыли и пропорциональна ей. Гибель альвеолярных макрофагов — обязательный этап при образовании силикотического узелка. Формирование узелка возможно при условии многократно повторяющегося фагоцитирования пыли. Образующиеся провоспалительные медиаторы (цитокины) провоцируют накопление воспалительных клеток в перегородках альвеол, а кислородные радикалы, повреждая ткани легкого, вызывают гибель макрофагов.
Протеолитические ферменты (металлопротеиназа и эластаза) высвобождаются из разрушенных макрофагов и разрушают ткани легкого. Фаза воспаления сопровождается восстановительными процессами, при которых факторы роста стимулируют образование клеток, эпителия и новых сосудов в поврежденных тканях. Неконтролируемые процессы эпителизации приводят к развитию фиброза. Одно из ключевых значений в фиброгенезе имеют факторы роста. Доказано их стимулирующее действие на разрастание фибробластов и разрушение коллагена и фибронектина (высокомолекулярный белок соединительной ткани). При идиопатическом фиброзе отмечается преобладание фиброза при не выраженных воспалительных изменениях. Основным механизмом прогрессирования пневмофиброза является постоянное повреждение эпителия альвеол с нарушением его регенерации и избыточным отложением соединительной ткани в связи с активацией фибробластов.
Классификация
По распространенности и рентгенологическим или КТ признакам:
- Прогрессирующий.
- Не прогрессирующий.
Отдельно выделяется идиопатический фиброз легких — особая форма/вариант хронической фиброзирующей интерстициальной пневмонии неизвестной этиологии, которая неуклонно прогрессирует и является причиной смертности. Возникает преимущественно у людей старшего возраста и поражает только легкие. Процесс чаще локализуется в периферических отделах легких и проявляется интерстициальным воспалением альвеол с формированием вокруг альвеолярных ходов фиброза.
Как сказано выше, причины заболевания неизвестны, но выделяют факторы, которые усугубляют идиопатический легочный фиброз — это курение, вдыхание неорганической и органической пыли, вирусная инфекция, сахарный диабет. Заболевание чаще всего встречается у пациентов в возрасте старше 50 лет. Частота заболевания увеличивается с возрастом и преобладает после 60–70 лет.
Причины
Причиной пневмофиброза являются различные заболевания легких:
Общие причины
- Вдыхание отравляющих веществ.
- Воздействие лучевой терапии, последствием которой является постлучевой фиброз легких. Наиболее часто постлучевой фиброз развивается после облучения области средостения при лимфогранулематозе и раке молочной железы. При проведении лучевой терапии также возможно развитие фиброза плевры. В острый период после облучения часто развивается легочная недостаточность, а в поздние сроки — радиационный пневмонит, внутриальвеолярный и интерстициальный фиброз. Такие осложнения объясняются тем, что в фокус облучения попадает зона лёгких, которые очень чувствительны к ионизирующему излучению и быстро повреждаются. При лучевом лечении рака молочной железы доза составляет 70-80 Гр, а предельная радиационная переносимость легких 35-40 Гр. Частота возникновения осложнений зависит от суммарной очаговой дозы. При этом значение имеют возраст пациента и локализация очага. Лица старше 70 лет имеют осложнения радиотерапии в 1,5 раза чаще, нежели лица в 40-60 лет. Чем ближе к средостению находится фокус, тем реже появляются радиационные поражения легких. Периферические участки больше страдают от радиационного воздействия.
- Прием медикаментов: Метотрексата, Амиодарона, Проктолола (фиброз может развиваться и через много месяцев после окончания лечения этим препаратом), Пропранолола (возможен фиброз плевры). При приеме нитрофуранов развивается фиброзирующий альвеолит, а Метисергид и Эрготамин вызывают склероз плевры.
Симптомы
Основной жалобой при медленно текущем фиброзе легких является одышка, которая возникает на первых порах при физических нагрузках. По мере прогрессирования процесса одышка нарастает, что приводит больного к инвалидизации: он не может обслуживать себя, ходить и даже произнести фразу. У некоторых болезнь прогрессирует медленно, поэтому больные постепенно адаптируются к своему состоянию, снижая двигательную активность. Частый симптом легочного фиброза — сухой кашель, который отмечается в 75% случаев, гораздо реже больных беспокоит кашель с мокротой. При тяжелых формах заболевания может быть гнойная мокрота. Реже встречается боль и дискомфорт в грудной клетке. Температура и кровохарканье не являются характерными симптомами для идиопатического фиброза.
В целом симптомы определяются основным заболеванием, на фоне которого развился пневмофиброз. Например, при силикозе они скудные и неспецифичные: кашель, одышка при нагрузке и мокрота. При данном заболевании следует обратить внимание на выраженность изменений на рентгеновских снимках и скудость жалоб больного. При образовании крупных фиброзных узлов и вовлечении плевры, появляются жалобы на покалывание между лопатками и боли в грудной клетке. При хроническом бронхите больных беспокоит кашель с мокротой.
Анализы и диагностика
В диагностике используются:
- Флюорография ирентгенография легких. Как скрининговый метод используется флюорография. Фиброз корней легких на флюорограмме наблюдается при бронхитах, бронхите курильщика, профессиональных заболеваниях легких. На флюорограмме это выглядит так:
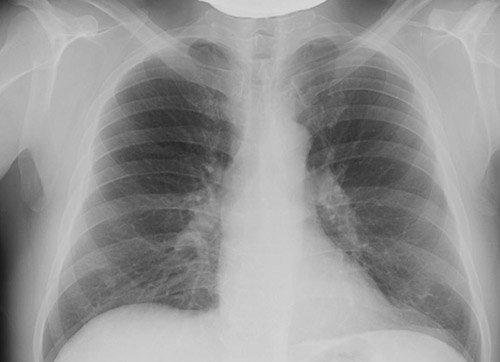
При пневмокониозах определяется измененный легочный рисунок за счет диффузного фиброза, имеющего сетчатую или ячеистую форму, преимущественно в нижних и средних отделах. Выявляются также линейные затемнения неправильной формы, отражающие фиброз вокруг бронхов и сосудов. При туберкулезе в верхних долях определяется сгущение и деформация легочного рисунка, может быть линейный пневмофиброз, а к корню легкого отходит фиброзная дорожка. При цирротическом туберкулезе фиброзные изменения преобладают над распространенностью инкапсулированных очагов.
Единичный фиброзный тяж в легких, как рентгенологический признак, выявляется после перенесенного воспалительного процесса (пневмония, туберкулез). Единичный фиброзный тяж не опасен и не сказывается на функции дыхания, хотя обратного развития его не бывает. Гораздо опаснее распространённый (диффузный) тяжистый пневмофиброз, который формируется при идиопатическом фиброзирующем альвеолите. Потом появляются диффузные изменения в виде мелкосетчатой деформации легочного рисунка.
Они носят двухсторонний характер и выражены в отделах легких над диафрагмой. Характерно уменьшение объема легких, поэтому отмечается высокое стояние купола диафрагмы. При прогрессировании заболевания прогрессируют фиброзные изменения и дыхательная недостаточность.
Лечение фиброза легких
Как лечить фиброз легких? Специфического лечения фиброзов не существует и обратного его развития не происходит. Тем не менее, предпринимаются попытки воздействовать на него. Приостановить его развитие можно в случае, если пневмофиброз является исходом воспалительных или аутоиммунных заболеваний бронхолегочной системы, которые протекают с периодическими обострениями. Если проводить лечение, устраняющее воспаление (в том числе и иммунное), улучшить дренажную функцию бронхов, то можно приостановить прогрессирование.
При идиопатическом легочном фиброзе также назначают низкие дозы преднизолона и циклофосфан. Однако нет точных доказательств в пользу того, что выживаемость этих больных улучшается при лечении одним преднизолоном или при использовании комбинированной терапии. При этом риск развития побочных реакций выше вероятности улучшения функции легких. Единственными препаратами с доказанной эффективностью, проявляющими антифиброзирующие действие при этом заболевании, являются пирфенидон (препарат Эсбриет) и нинтеданиб (препарат Варгатеф). Они ослабляют пролиферацию фибропластов и прогрессирование фиброза. Другие препараты показали свою эффективность в экспериментах на животных — ципрогептадин и кетансерин подавляли синтез коллагена и препятствовали отложению фибротических масс в легочной ткани.

Предпринимаются попытки повлиять на пневмофиброз препаратами, обладающими ферментативной активностью. Так, применяется Лонгидаза в свечах (содержит фермент тестикулярную гиалуронидазу) в виде монотерапии или в составе комплексного лечения. Исследованиями доказано, что данный препарат не действует на нормальную соединительную ткань, а разрушает измененные ткани в области фиброза. Лонгидаза обладает также антиоксидантными и противовоспалительными свойствами и действует длительно за счет полимерного носителя в формообразующей основе свечи.
При ректальном введении препарат проникает во все органы и ткани. В пульмонологии и фтизиатрии применяется по 1 свече через 2-3 дня, рекомендуется провести 10-20 введений. При необходимости можно провести повторный курс через три месяца, а затем перейти на длительное (3-4 месяца) поддерживающее лечение — по 1 свече 1 раз в неделю. Лонгидаза может применяться и в виде инъекций по 3000 МЕ: первые 3 месяца — 3000 ЕД (1 инъекция) каждые 4 дня, затем в течение 3-х месяцев по 1 инъекции раз в две недели.
Базисное лечение всех бронхолегочных заболеваний, сопровождающихся одышкой (ХОБЛ, бронхиальная астма) составляют бронходилататоры, поскольку при пневмосклерозе возникает бронхиальная обструкция.
Прием бронхолитиков уменьшает выраженность одышки и увеличивает переносимость нагрузки. Применяются бронхолитики различных групп: бета-2-агонисты, М-холинолитики и метилксантины. Из группы М-холинолитиков чаще всего применяются: ипратропия бромид (Атровент, Ипратропиум-натив, Ипратропиум Эйр) и тиотропия бромид (Спирива, Тиотропиум-натив).
Бета-2-агонисты воздействуют быстро и улучшают самочувствие в короткие сроки, но при длительном их применении развивается резистентность. Поэтому рекомендуется сделать перерыв в использовании, после которого бронхорасширяющее действие этой группы препаратов восстанавливается. При недостаточной эффективности этих двух групп препаратов к лечению добавляют метилксантины (Диафиллин, Эуфиллин, Теофиллин и препараты прологнированного действия). Они усиливают работу дыхательных мышц и уменьшают легочную гипертензию.
Отмечается эффективность комбинированного лечения индакатеролом и гликопиррония бромидом в отношении замедления развития фиброза при ХОБЛ. Эта комбинация блокирует фиброзный ответ в организме, который возникает у больных с ХОБЛ. Ингаляционный препарат Ультибро Бризхалер содержит комбинацию этих двух веществ, которые быстро и на продолжительное время (24 часа) вызывают расслабление мускулатуры бронхов и обеспечивают бронходилатирующий эффект. Ультибро Бризхалер — это основной препарат выбора при лечении ХОБЛ, применение которого улучшает функцию легких, уменьшает частоту обострений и повышает переносимость физической нагрузки.
Муколитики (мукорегуляторы, мукокинетики) показаны не всем больным с бронхолегочными заболеваниями — только при обострении и бронхиальной обструкции за счет плохого отделения мокроты. При гнойном характере мокроты и увеличении ее количества назначаются антибиотики. Показаны также общеукрепляющие средства и витамины.
Учитывая необратимость процесса, лечение фиброза легких народными средствами неэффективно. Растительное сырье может использоваться в качестве отхаркивающих, муколитических и общеукрепляющих средств в комплексном лечении больных.
Лекарства
- Бронхолитики: Атровент, Ипратропиум-натив, Ипратропиум Эйр, Спирива, Тиотропиум-натив, Ультибро Бризхалер.
- Муколитики: Ацетилцистеин, Эвкабал, Бронхомуцин, Флюдитек, Амброл, Эрмуцин, Лазолван.
- Глюкокортикоиды: Преднизолон.
- Противоопухолевые препараты (цитистатики): Циклофосфан.
Процедуры и операции
Во время выполнения любых упражнений активно работают сердце и легкие. Специальная дыхательная гимнастика направлена на повышение функциональных возможностей легких, снижение одышки и увеличение переносимости нагрузки. В комплекс нужно включать упражнения на тренировку диафрагмального дыхания и упражнения с форсированным выдохом. За основу можно взять дыхательные упражнения по методике П. А. Бутейко. Продолжительность дыхательной гимнастики — 10 минут, а выполнять ее нужно 3-5 раз в течение дня. Идеальным вариантом является индивидуально подобранная гимнастика. Если состояние дыхательной системы позволяет можно заниматься спортивной ходьбой.
Из процедур показана заместительная кислородотерапия, которая проводится при снижении давления кислорода крови менее 60 мм рт. ст. При хронической дыхательной недостаточности кислородотерапию проводят в домашних условиях длительно (по 18 часов в сутки) в режиме малопоточной (2-5 л/мин) подачи кислорода. При тяжелой дыхательной недостаточности используют гелиево-кислородные смеси. В домашних условиях применяются концентраторы кислорода.
Для удаления из крови циркулирующих иммунных комплексов (особенно при бронхиальной астме) применяют гемосорбцию.
Что такое фиброз лёгких?
Фиброз лёгких — это хроническое заболевание легких, характеризующимся прогрессирующим рубцеванием ткани, которая покрывает орган: паренхиму легкого.
Когда стенка легочных альвеол (мешкообразные структуры, в которых заканчиваются бронхиальные ветви меньшего калибра) утолщается и усиливается этим прогрессирующим рубцеванием, их способность обмениваться газами уменьшается (то есть способность переносить, вдыхаемый кислород легкими в кровь, и выдыхать в воздух большую часть углекислого газа, который выделяется кровью). В результате организм больше не получает достаточно оксигенированной крови (т.е. очищенной от углекислого газа и насыщенной кислородом).
Со временем рубцовая ткань закрывает капилляры легочных альвеол, что еще больше ухудшает газообмен и вызывает последствия для кровообращения и сердца (вызывая заболевание известное как хроническое легочное сердце).
Фиброз лёгких относится к подгруппе так называемых интерстициальных заболеваний легких, в том числе около 200 болезней, характеризующихся воспалением и рубцеванием (фиброзом) легких.
Некоторые интерстициальные патологии легких развиваются в контексте аутоиммунных заболеваний (например, склеродермия, красная волчанка, ревматоидный артрит, полимиозит, дерматомиозит), другие вследствие воздействия на окружающую среду органической или неорганической пыли (например, кремнезема, асбеста, тяжелых металлов, промышленных газов и паров, бактерий, пыли животного происхождения), а некоторые являются следствием токсичности лекарств (амиодарон, химиотерапевтические препараты, радиотерапия) или связаны с инфекциями (бактериальные, вирусные, туберкулезные).
Обычно, признаки фиброза лёгких проявляются во взрослой жизни (40-80 лет), с одышкой (затрудненным дыханием), которая имеет тенденцию ухудшаться со временем, вплоть до полной легочной недостаточности, даже в состоянии покоя. Болезнь больше затрагивает мужчин, чем женщин.
По последним данным, каждый год в Европе диагностируется 30-35 000 новых случаев фиброза лёгких, в то время как в США заболевание поражает около 200 тысяч человек.
Причины и факторы риска
Причины фиброза лёгких неизвестны (т.е. легочный фиброз идиопатический).
Предполагается, что фиброз возникает из-за микроскопического повреждения паренхимы легкого, которое вызывает воспалительный ответ и последующее появление патологического рубцевания ткани.
В 10-15% случаев к заболеванию можно иметь генетическую предрасположенность.
Однако существуют другие факторы риска, которые предрасполагают к возникновению фиброза лёгких:
Симптомы фиброза лёгких
Лёгочный фиброз имеет тенденцию проявляться следующими симптомами:
- одышка, хрипение (одышка возникает в начале из-за физических нагрузок, затем все больше и больше начинает появляться, когда человек одевается, ходит по дому или разговаривает) ;
- хронический “сухой” кашель, не вызывающий мокроту;
- слабость, астения;
- дискомфорт в груди;
- потеря аппетита и веса.
Реже могут также присутствовать следующие признаки:
- лихорадка;
- боли в мышцах и суставах;
- кровохарканье (выделение крови из дыхательных путей, обычно посредством кашля).
Осложнения
В долгосрочной перспективе может возникнуть ряд осложнений, которые негативно повлияют на клиническую картину пациента и качество жизни. Наиболее важными являются:
- гипоксемия и гиперкапния (снижение O2 и увеличение CO2 в крови), которые можно оценить с помощью анализа газов крови;
- пневмоторакс (ненормальное присутствие воздуха в плевральной полости, препятствующее нормальному расширению легких);
- цианоз (синеватое изменение цвета кожи и слизистых оболочек);
- гипертрофия вспомогательных мышц дыхания;
- легочная гипертензия;
- пальцы Гиппократа (колбовидное утолщение концевых фаланг пальцев кистей и стоп).
Эти осложнения, наряду с хронической дыхательной недостаточностью, могут затем привести к смерти пациента после нескольких лет болезни.
Диагностика
При диагностике фиброза лёгких очень важна история болезни пациента, понимаемая как семейный анамнез (другие случаи легочного фиброза у близких родственников) и профессиональные воздействия или прием лекарственных средств, и методов терапии.
Врач, исходя из оценки характеристик пациента, также может назначить:
- рентген грудной клетки, компьютерная томография грудной клетки с высоким разрешением, биопсия для визуализации и оценки характеристик легких;
- анализ газов крови: это исследование, которое проводится на образце артериальной крови, взятой из артерии на запястье. Данный анализ помогает измерить количества кислорода и углекислого газа в артериальной крови;
- оксиметрия: выполняется небольшим клещевым инструментом, который крепиться на палец или на мочку уха. Показывает количество кислорода, присутствующего в артериальной крови (это нормально, когда показание составляет порядка 95-100%);
- тест легочной функции (спирометрия и исследования диффузионной способности легких): исследование дает информацию об обменной емкости легочных газов, кислорода и углекислого газа;
- тест 6-минутной ходьбы (6 МВт). Пациента просят ходить в течение 6 минут, наблюдая за его насыщением кислородом и измеряя пройденные метры. Оценивает степень функционального ограничения, которое определяет заболевание.
Лечение фиброза лёгких
Не существует специальных методов лечения этого заболевания, которое обычно имеет прогрессирующее течение. Некоторые экспериментальные методы лечения фиброза лёгких в настоящее время изучаются в рамках некоторых экспериментальных клинических исследований.
У более молодых пациентов наиболее эффективным терапевтическим вариантом является пересадка легких.
Однако существует ряд методов терапии, направленных на замедление прогрессирования заболевания и улучшение качества жизни пациента (кислородная терапия, прием кортизона и иммунодепрессантов, программы легочной реабилитации):
- Кортизон: противовоспалительный препарат, которые подавляет реакцию иммунной системы. При длительном применении кортизон также может вызвать сильные побочные эффекты (данный препарат подвергает больного риску инфекций, может вызывать метастероидный диабет, увеличение веса, остеопороз, язвенную болезнь, психические изменения);
- Циклофосфамид, Азатиоприн: это препараты подавляют реакцию иммунной системы;
- N-ацетилцистеин: это муколитическое, отхаркивающее, и антиоксидантное средство, который также помогает больным пациентам с лёгочным фиброзом;
- Кислородная терапия: служит для восполнения недостатка кислорода, вызванного снижением функции легких. Требование устанавливаются на основе анализа газов крови и оксиметрии. Его можно вводить только ночью, во время физической активности или в течение всего 24-часового периода;
- Программы респираторной реабилитации: его задача научить пациента лучше дышать и переносить стресс;
- Трансплантация лёгких: это окончательная терапия фиброза лёгких. Она предназначается в отдельных случаях, для пациентов без других сопутствующих заболеваний. Трансплантация лёгких очень сложная процедура, проводится только в узкоспециализированных центрах.
Все пациенты с фиброзом лёгких должны сочетать терапию со здоровым образом жизни, которая включает:
- регулярные физические нагрузки (возможно, в рамках программы респираторной реабилитации), без страха одышки. Чем больше вы ведете сидячий образ жизни, тем хуже становится состояние ваших мышц; физическая активность, с другой стороны, позволяет лучше противостоять стрессу и улучшает качество жизни и настроение;
- здоровое питание, основанное на рационе, обогащенном фруктами, овощами и цельными зернами, с содержанием постного мяса, птицы, рыбы, молока и молочных продуктов с низким содержанием жиров. Вместо этого следует ограничить потребление соли, сахара, животных жиров и сладостей. Те, кто страдает от дыхательной недостаточности, должны избегать обильного приёма пищи и делить приём на меньшие порции;
- необходимо бросить курить и избегать воздействия пассивного курения;
- высыпаться и освоить техники релаксации;
- необходимо сделать прививку от пневмококковой инфекции и регулярно делать её от гриппа.
Профилактика и рекомендации
Причины фиброза лёгких неизвестны. Однако существуют факторы риска, способствующие его появлению. Поэтому раннее принятие мер относительно этих факторов риска снижает вероятность развития болезни.
Для предотвращения легочного фиброза необходимо:
- воздерживаться от курения (в том числе и пассивного);
- принять защитные меры, чтобы избежать вдыхания пыли на рабочем месте (асбест, кремнезем, тяжелые металлы, опилки);
- принимать защитные меры, если вы работаете в сфере птицеводства или сельского хозяйства;
- в случае гастроэзофагеальной рефлюксной болезни обратитесь к врачу для определения соответствующей терапии.
Прогноз фиброза лёгких
Прогноз легочного фиброза, к сожалению, отрицательный. Не существует окончательной терапии, ведущей к полному выздоровлению, а только различные виды лечения, которые помогают устранить симптомы, избежать рецидивов заболеваний и улучшить качество жизни пациентов, повышая их выживание по возможности.
Пневмоторакс В данной статье не рассматриваются вопросы диагностики колото-резанных и огнестрельных ранений грудной клетки, а также инородных тел – они рассмотрены в отдельных статьях.
Изучение рентгенограммы органов грудной клетки на предмет травматических изменений подразумевает обязательный анализ всех структур, в том числе костей и мягких тканей.
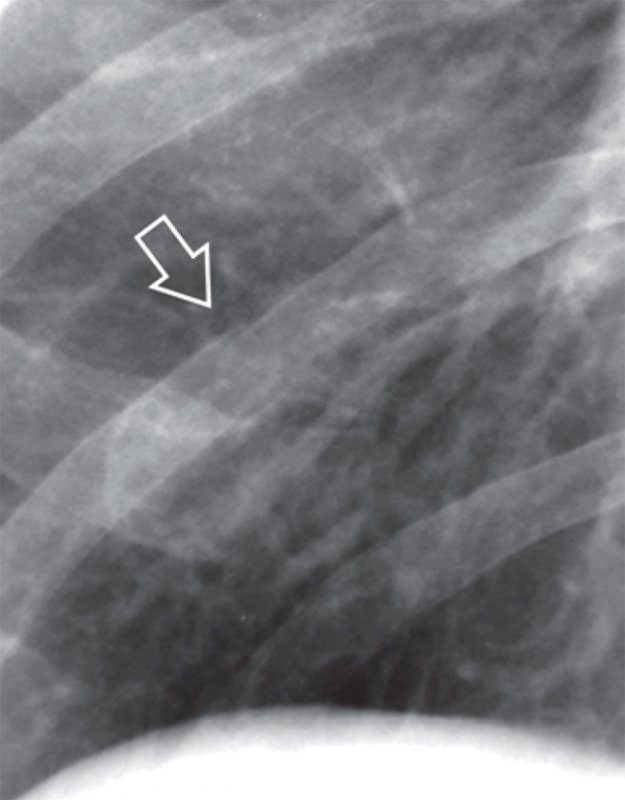
Травмы грудной клетки часто сопровождаются переломами ребер. Как правило повреждаются IV-IX ребра, переломы II-III ребер больше характерны для тяжелых травм, поскольку верхние ребра защищены слоем скелетной мускулатуры. В типичных случаях, при выраженном смещении отломков костей, диагностика переломов ребер не вызывает затруднений. Сложности диагностики возникают в случае незначительного смещения отломков кости, когда линия перелома практически не визуализируется, а сам перелом определяется только по незначительной ступенеобразной деформации кортикального слоя ребра (рисунок 1).
Перелом ребра
Рисунок 1. Перелом ребра: фрагмент рентгенограммы, выполненной в прямой проекции (правая половина грудной клетки). определяется перелом заднего отрезка ребра без смещения (см стрелка). Линия перелома плохо визуализируется, отмечается уступообразная деформация кортикального слоя ребра
Экстраплевральная (внеплевральная) гематома, которая может возникать на уровне перелома ребра, локализуется снаружи париетальной плевры (вне плевральной полости). На рентгенограмме она визуализируется на фоне наружного отдела легочного воля на границе с ребрами и характеризуется тенью полуовальной формы, основание тени обращено латерально.
Отметим, что в случае перелома ребер важен не только сам факт перелома, а то, что отломок кости может нанести повреждение легкому и привести к развитию пневмоторакса. При травмах грудной клетки нужно всегда искать признаки пневмоторакса! Кроме этого, другие костные структуры (видимые отделы лопаток и плечевых костей, ключицы) также необходимо изучать на предмет наличия травматических изменений (рисунок 2), а на рентгенограмме в боковой проекции – грудину (переломы грудины часто локализуются немного ниже сочленения рукоятки и тела грудины) и позвонки.
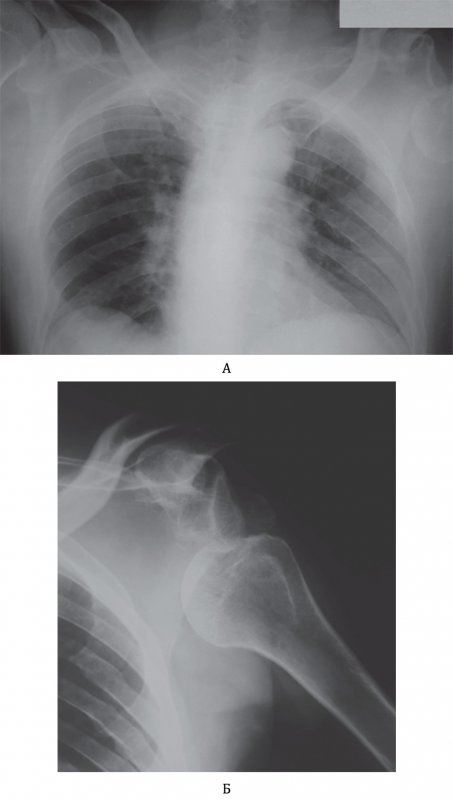
Вывих плечевой кости
Рисунок 2. Вывих плечевой кости. А – Рентгенограмма органов грудной клетки пациента после приступа эпилепсии. Головка левой плечевой кости находится вне суставной впадины лопатки. Б – Рентгенограмма левого плечевого сустава, выполненная у этого же больного: на снимке определяется вывих плечевой кости
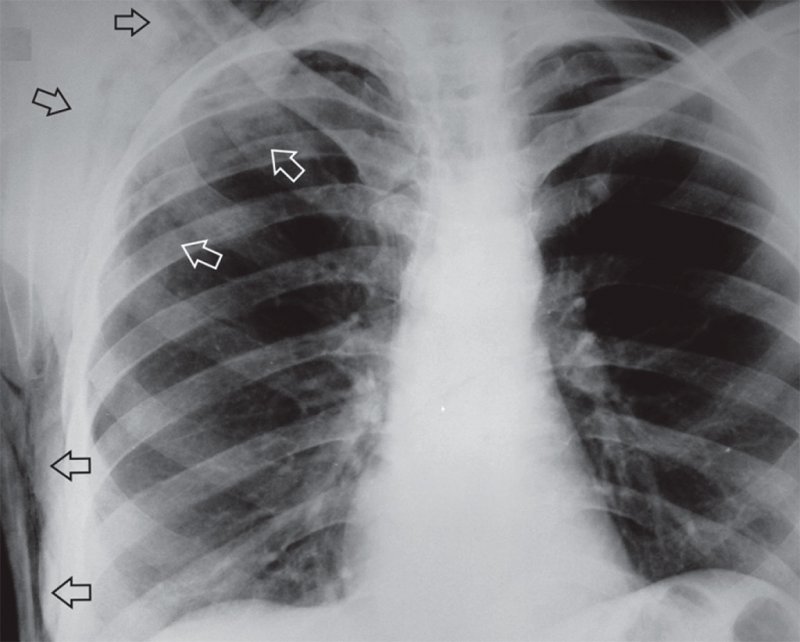
Подкожная эмфизема
Рисунок 3. Подкожная эмфизема правой половины грудной клетки после тупой травмы грудной клетки (см стрелки)
В ряде случаев межмышечная и подкожная эмфизема сопровождает разрывы легкого, которые не проявляются на рентгенограмме пневмотораксом. Это может быть обусловлено тем, что в месте разрыва легкого плевральные листки спаяны (из-за перенесенного воспаления), в результате чего воздух не проникает в плевральную полость, а поступает в мягкие ткани.
При травматическом разрыве легкого воздух может поступать в средостение по перибронховаскулярным клетчаточным пространствам (вызывает развитие пневмомедиастинума), а потом в мягкие ткани грудной клетки с дальнейшим развитием межмышечной и подкожной эмфиземы.
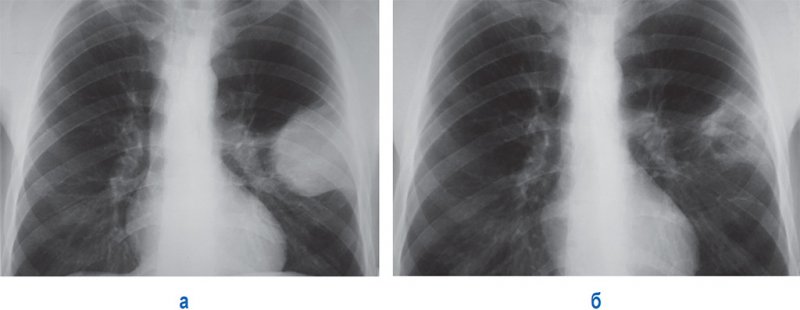
Ушиб легкого
Рисунок 4. А – ушиб левого легкого. Б – рентгенограмма того же пациента, выполненная через 7 дней: отмечается значительное уменьшение площади инфильтративных изменений, в области ушиба определяется полость округлой формы
Значительные травмы могут сопровождаться множественными ушибами легкого или занимать целую долю или даже большую часть легкого (междолевая плевра не препятствует распространению ушиба).
Дифференциальная диагностика ушиба легкого с пневмонией полагается на тот факт, что изменения в легких при ушибе проявляются непосредственно после травмы (или через несколько часов: как правило, на протяжение первых 3-4 часов и не позднее 24 часов). Постравматическая пневмония обычно присоединяется на 2-3 сутки, кроме этого, такая пневмония, как правило, развивается в центральных и нижнезадних отделах легких. Также при дифференциации ушиба легкого и пневмонии нужно учитывать клинико-лабораторные показатели.
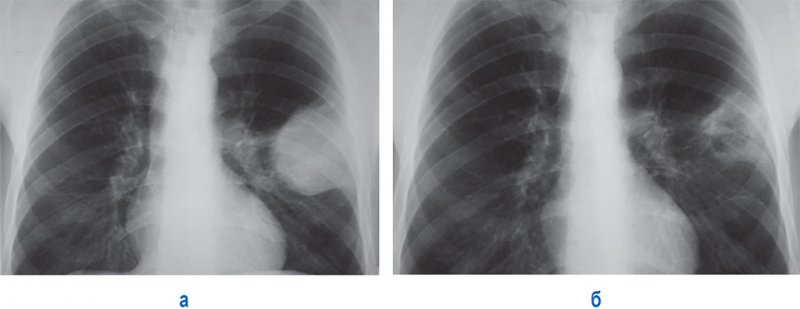
Дисковидные ателектазы, перелом ребер
Рисунок 5. Дисковидные ателектазы в левом легком, переломы ребер слева. А – рентгенограмма в прямой проекции; Б – рентгенограмма в левой боковой проекции. Над диафрагмой слева определяются дисковидные ателектазы – полосовидные тени (см стрелки)
Пневмоторакс
Пневмоторакс образуется в результате скопления воздуха в плевральной полости. Часто пневмоторакс возникает при появлении патологического сообщения плевральной полости с воздухоносными отделами легкого, обусловленного нарушением целостности висцеральной плевры. Пневмоторакс может возникать, например, при закрытой травме грудной клетки, если при переломе ребер отломки кости повреждают висцеральную плевру и ткань легкого. Отметим, что разрывы легкого с повреждением висцеральной плевры могут происходить даже при травмах без повреждения ребер. Повреждения париетальной плевры происходят в случае открытых проникающих ранениях грудной клетки (при этом воздух из окружающей среды может поступать в плевральную полость – открытый пневмоторакс).
К основным клиническим признакам пневмоторакса относятся: одышка, боль в области грудной клетки. Нужно отметить, что течение пневмоторакса может быть малосимптомным, даже при полном спадении легкого. При проведении аускультации на стороне пневмоторакса отмечается либо значительное ослабление дыхания, либо отсутствие дыхательных шумов.
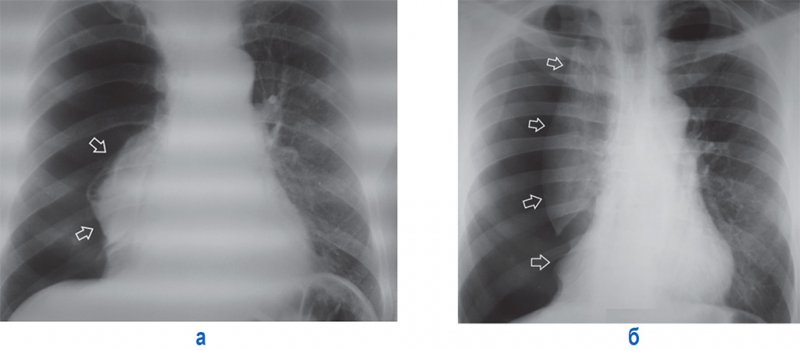
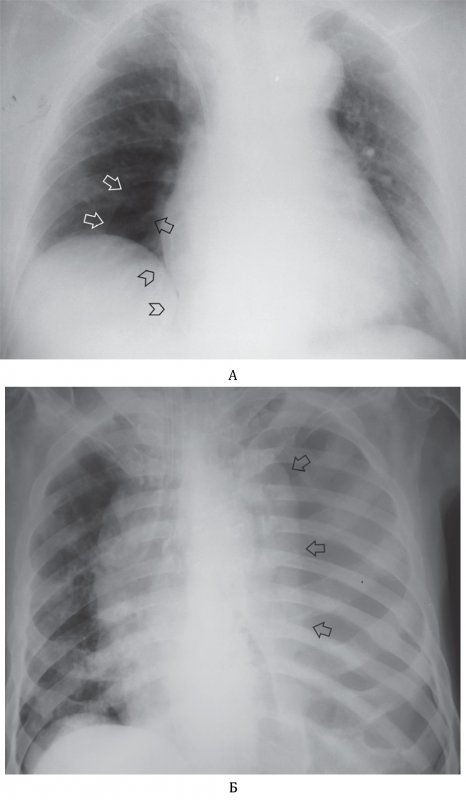
Тотальный пневмоторакс
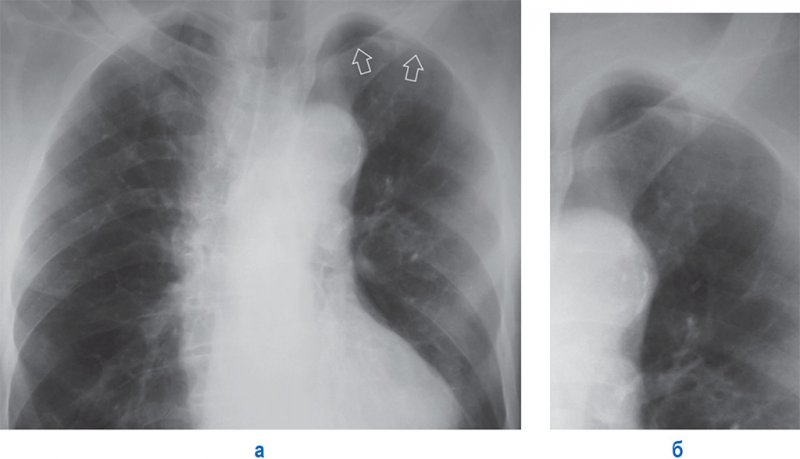
Апикальный пневмоторакс
Рисунок 7. Апикальный пневмоторакс слева. А – рентгенограмма в прямой проекции: в области верхушки слева определяется дугообразная линейная тень, обусловленная висцеральной тенью (см стрелки). Б – увеличенный фрагмент рентгенограммы А (верхушка левого легкого)
Если во время выполнения рентгенографии пациент находился в вертикальном положении, признаки пневмоторакса на рентгенограмме нужно искать в первую очередь в верхних и наружных отделах грудной клетки, особенно в области верхушек, поскольку в плевральной полости воздух поднимается вверх (в отличие от жидкости). Поджатое легкое, как правило, выглядит менее прозрачным, чем здоровое легкое, что обусловлено уменьшением его объема и сгущением легочного рисунка. Если в плевральной полости небольшое количество воздуха, на пораженной стороне прозрачность легкого может почти не отличаться от прозрачности легкого на здоровой стороне.
В зависимости от объема воздуха в плевральной полости и степени спадения легкого пневмоторакс может быть частичный и тотальный. Частичный пневмоторакс характеризуется уменьшением объема и частичным коллабированием легкого слоем воздуха в плевральной полости (рисунок 8).
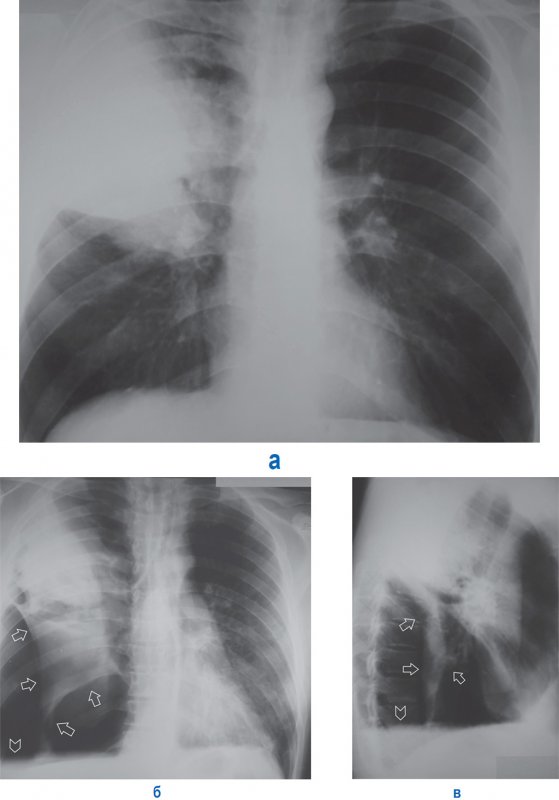
Частичный пневмоторакс
Рисунок 8. Частичный пневмоторакс справа. А – рентгенограмма в прямой проекции: в верхней доле справа отмечается инфильтрация. Б, В – рентгенограммы в прямой и боковой проекциях, выполненные у того же пациента через 5 дней: правое легкое частично коллабировано воздухом в плевральной полости (см стрелки); справа в плевральной полости также определяется выпот, верхняя граница которого образует горизонтальный уровень (см указатель) – картина гидропневмоторакса. Существует большая вероятность того, что у данного пациента развилась инфекционная деструкция верхней доли правого легкого, осложненная спонтанным пневмотораксом и эмпиемой плевры
При описании частичного пневмоторакса необходимо указывать локализацию (паракостально, апикально) и толщину слоя воздуха в плевральной полости, а также его протяженность, ориентируясь на передние отрезки ребер. В случае, когда возникают сомнения на предмет наличия пневмоторакса, пациенту следует провести повторную рентгенограмму на выдохе (в этом случае уменьшается объем легкого на стороне поражения, легкое становится менее прозрачным и легче определить наличие воздуха в плевральной полости.
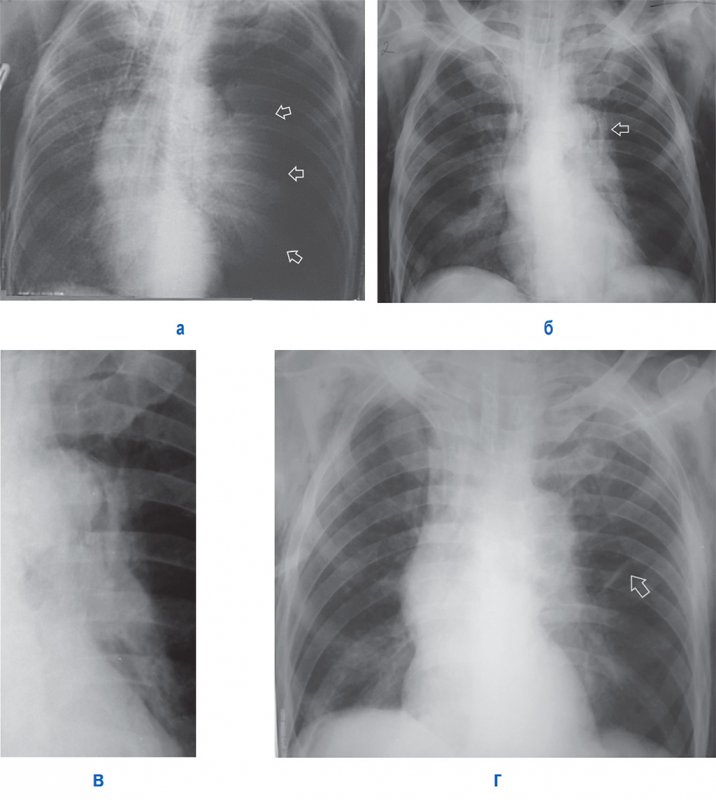
Напряженный пневмоторакс
Рисунок 9. А – Напряженный пневмоторакс слева: левое легкое коллабировано (см стрелки), отмечается смещение тени средостения вправо, увеличен объем левой половины грудной клетки; в области лопаток определяется подкожная эмфизема. Б – рентгенограмма, выполненная у того же больного после ликвидации пневмоторакса слева: в области дуги аорты определяется отслоенная медиастинальная плевра (см стрелка) – признак пневмомедиастинума; в нижней доле справа отмечается усиление легочного рисунка и снижение прозрачности (что указывает на пневмонию); в области лопаток сохраняется подкожная эмфизема. В – увеличенный фрагмент рентгенограммы Б: на снимке определяется пневмомедиастинум в области дуги аорты. Г – рентгенограмма того же пациента, выполненная через 2 дня: пневмомедиастинум не определяется; в левом легком отмечается дисковидный ателектаз (см стрелка), в нижней доле правого легкого определяются признаки пневмонии
Большой объем воздуха в плевральной полости значительно коллабирует легкое, в результате чего возникают нарушения сердечно-сосудистой деятельности и дыхательные расстройства.
ВАЖНО. Напряженный пневмоторакс – жизнеугрожающее состояние, при котором необходимо экстренно провести аспирацию воздуха из плевральной полости.
В большинстве случаев напряженный пневмоторакс развивается по принципу клапанного механизма – при вдохе воздух из легкого проникает в плевральную полость, на выдохе дефект в плевре перекрывается и обратное поступление воздуха из плевральной полости в легкое не происходит, что приводит к накоплению значительного объема воздуха в плевральной полости.
Также нужно отметить, что при напряженном пневмотораксе, кроме значительного смещения средостения в противоположную от повреждения сторону, на рентгенограмме может отмечаться увеличение объема половины грудной клетки на стороне поражения и низкое расположение диафрагмы.
При длительном пневмотораксе висцеральная плевра утолщается (рисунок 10) и в дальнейшем трудно расправить легкое.
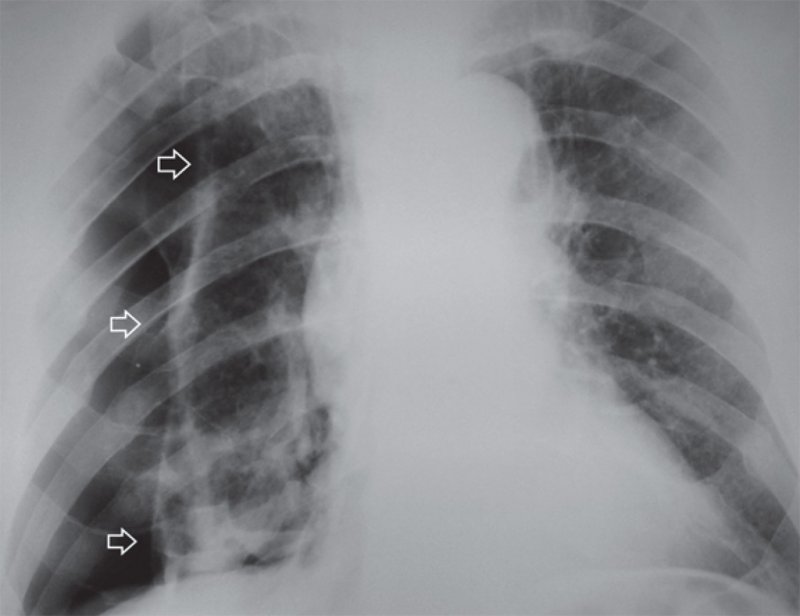
Пневмоторакс
Рисунок 10. Пневмоторакс справа: на снимке определяется частично коллабированное правое легкое, его висцеральная плевра утолщена (см стрелки)
При наличии спаек (фиброзных сращений) между листками висцеральной и париетальной плевры, может развиться осумкованный пневмоторакс. При этом спайки удерживают легкое от полного спадения – легкое спадается неравномерно (рисунок 11).
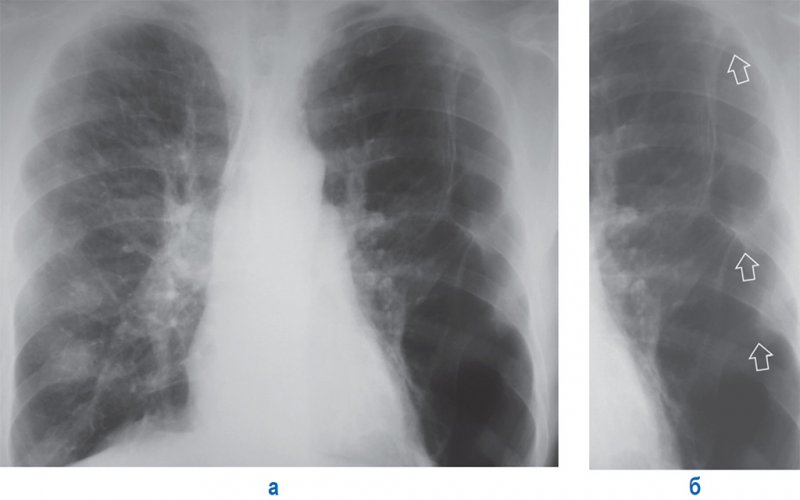
Осумкованный пневмоторакс
Рисунок 11. Осумкованный пневмоторакс слева. А – рентгенограмма в прямой проекции. Б – увеличенный фрагмент рентгенограммы А (левое легочное поле). Слева определяется частично коллабированное легкое, фиксированное в нескольких местах спайками (см стрелки). Также отмечаются признаки легочной гипертензии – расширение легочных артерий и их прикорневых ветвей
Нетравматический (спонтанный) пневмоторакс развивается в результате разрыва стенки любой воздухоносной полости в легком – каверны, буллы при эмфиземе легких, абсцесс (в случае обрыва абсцесса в плевральную полость возникает эмпиема плевры). Ятрогенный пневмоторакс может возникать при пункции плевральной полости, катетеризации подключичной вены, а также при определенных режимах искусственной вентиляции легких.
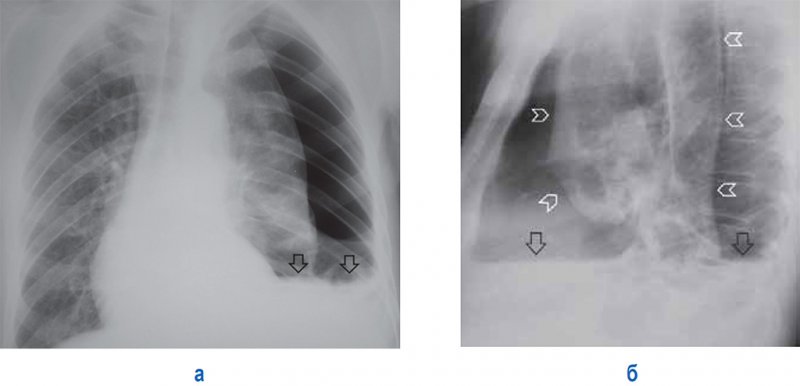
Пневмогидроторакс
Рисунок 12. Пневмогидроторакс слева. А – рентгенограмма в прямой проекции: левое легкое коллабировано воздухом в плевральной полости, срединная тень смещена вправо. Также в плевральной полости слева отмечается выпот с горизонтальной верхней границей (см стрелки). Б – рентгенограмма в левой боковой проекции: определяется край коллабированного легкого (см указатели) и горизонтальный уровень содержимого в плевральной полости (см стрелки)
Пневмоторакс
Если на рентгенограмме определяется пневмоторакс, всегда необходимо искать пневмомедиастинум, подкожную и межмышечную эмфизему, поскольку эти состояния часто сочетаются.
Пневмомедиастинум (Эмфизема средостения)
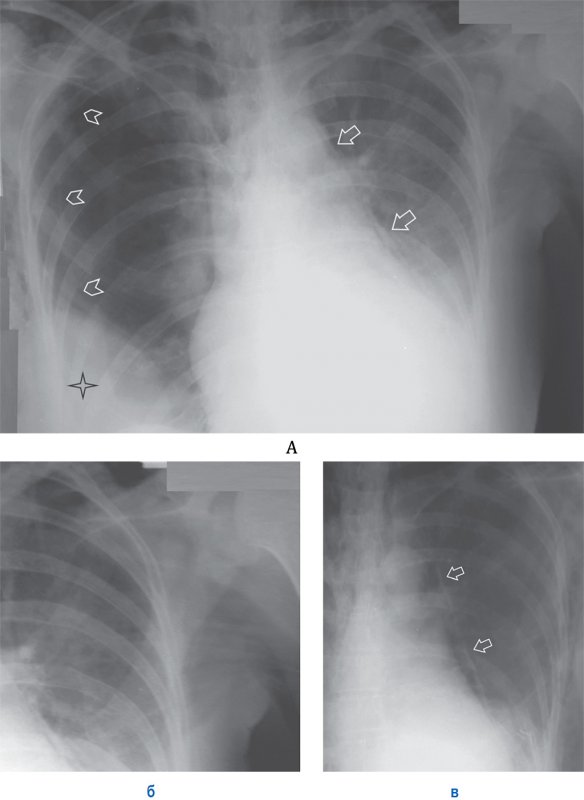
Пневмомедиастинум, пневмоторакс, межмышечная эмфизема
Рисунок 14. Пневмомедиастинум, пневмоторакс, межмышечная эмфизема. А – по левому контуру сердечной тени отмечается медиастинальная плевра, отслоенная воздухом (см стрелки). Определяется пневмоторакс справа – плохо визуализируется край легкого в виде тонкой полоски висцеральной плевры (см указатели). С обеих сторон определяется межмышечная эмфизема в виде множественных полосок просветления в области грудных мышц, также определяется эмфизема в области лопаток. Снижение прозрачности в нижнем отделе правого легочного обусловлено наличием имплантата молочной железы (см звездочка). Б – увеличенный фрагмент рентгенограммы А (левое легочное поле): на снимке определяется типичная для мышечной эмфиземы рентгенологическая картина – полоски просветления в области грудной мышцы. В – фрагмент рентгенограммы (левое легочное поле) того же пациента, выполненная на следующий день: отмечается увеличение пневмомедиастинума (см стрелки)
Разрыв крупных бронхов (чаще повреждается правый главный бронх в месте отхождения от трахеи) сопровождается поступлением воздуха в плевральную полость и в средостение, вызывая соответственно пневмоторакс и пневмомедиастинум (часто нарастающие и резистентные к лечебным мероприятиям), а также развитие межмышечной и подкожной эмфиземы, ателектаз легкого.
Разрыв пищевода может привести к развитию пневмомедиастинума, подкожной эмфиземы в области шеи, также может возникать медиастинит (воспаление средостения), образовываться плевральный выпот. В случае подозрения на разрыв пищевода, необходимо провести его исследование с применением водорастворимого контраста.
Медиастинит (воспаление средостения) на рентгенограмме определяется как двустороннее расширение тени средостения. В случае инфильтрации прилежащих отделов легких контур средостения становится нечетким. Если на фоне расширенной срединной тени определяются множественные мелкие просветления, это признак воздушных полостей, возникающих при флегмонозном медиастините. Горизонтальный уровень жидкость/газ в проекции срединной тени является признаком образования абсцесса средостения.
Отметим, что сегодня в диагностике пневмомедиастинума, медиастинита, разрывов крупных бронхов, трахеи, аорты, диафрагмы ведущую роль играет РКТ.
Читайте также:


