Какой врач лечит грудной спондилез


Если у Вас возникли вопросы,
спросите нашего специалиста!
Задать вопрос
Как развивается заболевание
Развитие спондилеза является компенсаторно-приспособительной реакцией на дегенерацию межпозвоночных дисков, возникшую в результате повышенной массы тела, малоподвижного образа жизни или чрезмерных физических нагрузок, травм позвоночника, вибраций, возрастных изменений или других неблагоприятных факторов. С помощью образования остеофитов пораженный участок позвоночника обездвиживается.
Наиболее частым симптомом спондилеза является боль, возникающая вследствие раздражения корешков спинномозговых нервов остеофитами. Болезненные ощущения, как правило, сопровождаются локальным напряжением мышц, которое приводит к спазму сосудов, нарушению питания межпозвоночных дисков и процессу грыжеобразования. По мере прогрессирования спондилеза происходит снижение межпозвоночных промежутков и сужение спинномозгового канала, а к боли присоединяются расстройства чувствительности по ходу иннервации затронутых нервов.
Чаще всего спондилез встречается в пояснично-крестцовом отделе позвоночника на уровне 4 и 5 поясничных позвонков, что связано с тем, что именно на эту часть позвоночного столба приходится львиная доля нагрузки при избыточной массе тела или чрезмерной физической активности.
- Опытные врачи
(в т. ч. практикующие в США и Европе) - Цены доступные каждому
- Диагностика экспертного уровня
(МРТ, УЗИ, анализы) - Ежедневно 8:00 - 22:00

Какой врач лечит спондилез?
Поскольку нарушения, вызванные спондилезом, носят неврологический характер, лечением данного недуга занимается врач-невролог.
При появлении болезненных ощущений и напряжения спинных мышц к врачу нужно обратиться как можно скорее. Только своевременное начало адекватной терапии позволит избежать прогрессирования спондилеза до необратимых последствий.
Лечением спондилеза в клинике МАРТ занимаются врачи-неврологи с многолетним стажем. Индивидуальный курс лечения спондилеза ими формируется на основании результатов магнитно-резонансной томографии и тщательного личного осмотра пациента.
В зависимости от степени распространения заболевания в курс лечения спондилеза могут входить физиотерапевтические процедуры (фармакопунктура, ультрафонофорез, магнитотерапия, лазеротерапия, грязелечение), рефлексотерапия, лечебный массаж, медикаментозная терапия(противовоспалительные и противоотечные препараты, миорелаксанты, хондропротекторы, паравертебральные блокады) и лечебная физкультура.
Цель такого курса лечения – облегчить состояние пациента путем купирования болевого синдрома, укрепления и развития мышечно-связочного аппарата позвоночника, улучшения кровоснабжения межпозвонковых дисков и уменьшения давления позвонков друг на друга.

- Специалисты
- Невролог
- Терапевт
- Ортопед
- Флеболог
- Гинеколог
- Оториноларинголог
- Эндокринолог
- Нейрохирург
- Реабилитолог
- Травматолог
- Направления
- Амбулаторная хирургия
- Лечение боли
- Неврология
- Гинекология
- Диагностика
- МРТ
- - МРТ мозга
- - МРТ позвоночника
- - МРТ суставов
- - МРТ сосудов
- - МРТ таза
- УЗИ
- - УЗИ малого таза
- - УЗИ брюшной полости
- - УЗИ молочных желез
- - УЗИ щитовидной железы
- ЭКГ
- Анализы
![]()
- О Клинике
- Новости
- Услуги
- Специалисты
- Цены
- Акции
- Оборудование
- Справочник
- Карта симптомов
- Отзывы
- Вакансии
- Видео
- Контакты
- МРТ по ОМС
- Помощь по ДМС
Мы в соц. сетях:

Мы принимаем к оплате:

г. Санкт-Петербург
Малый пр. В.О., д. 54, к. 3
Патология, при которой происходит деформация позвонков, приводящая к сужению позвоночного канала, называется спондилезом. Форма позвонков изменяется в результате образования костных наростов, которые имеют выступы и шипы. В некоторых случаях измененные позвонки срастаются, и иногда защемляют окончания нервов.

Код по МКБ 10 и что это такое?
Спондилез – это реакция организма на разрушение дисков между позвонками. Образованные наросты ограничивают подвижность позвоночника, а при защемлении нервных окончаний пациент может испытывать тупую боль в месте защемления.
Чаще всего данный недуг диагностируется у людей пожилого возраста, и самой распространенной областью спондилеза считается шейный отдел. Как правило, спондилез наблюдается у людей, которые длительное время находится в неподвижных позах, например, у тех, кто долго работает за компьютером. Код по МКБ-10 – М 47.

Патология классифицируется на три типа, которые различаются в зависимости о локализации дистрофических изменений:
- шейного отдела;
- грудного;
- пояснично-крестцового.
Каждый из типов спондилеза имеет свои характерные проявления. Шейный спондилез сопровождается:
- болевыми ощущениями в затылочной области, которые становятся сильнее при движениях головой;
- боль может опускаться на плечи, лопатки и отдавать в руки;
- ограниченностью движения шеи;
- головными болями и головокружениями;
- понижением слуха и зрения;
- присутствием звона в ушах;
- нарушением сна.
СПРАВКА! Спондилез, развивающийся в шейном отделе может спровоцировать плечелопаточный периартрит, который сопровождается существенной ограниченностью подвижности сустава плеча, а также наличием интенсивных болей.
Грудной спондилез встречается не так часто, он проявляется следующими признаками:
- боли с одной стороны среднего и нижнего отдела позвоночника, которые часто могут охватывать грудную клетку;
- усиление болевых ощущений при боковых наклонах;
- проблемы с функционированием внутренних органов.
При поясничном спондилезе в большинстве случаев поражаются 4 и 5 позвонки, это сопровождается следующим:
- появление корешкового синдрома;
- клиническая картина воспалительных процессов в крестце и пояснице;
- ослабление нижних конечностей;
- боль в ногах;
- снижение чувствительности в ногах и чувство онемения;
- боль становится менее интенсивной при наклоне вперед, потому что в этом случае увеличивается площадь пораженного диска.
Если поясничный спондилез сочетается с остеохондрозом, может наблюдаться радикулит, который развивается в результате защемления нервных корешков.
Что касается степеней развития патологии, они следующие:
- Первая степень. Признаки недуга проявляются нечасто и неярко, чаще всего пациенты связывают их с переутомлением. Диагностика этой стадии затруднительна, поскольку заметить нарушения в ходе аппаратного обследования сложно.
- Вторая степень – симптоматика становится более выраженной, а на рентгене видны измененные структуры диска.
- Третья степень характеризуется дегенеративными признаками патологического процесса. У пациента ограничиваются физические возможности, анальгетики не дают эффекта, либо он непродолжительный.
Анкилозирующий
Эта форма недуга характерна для молодых людей, в пожилом возрасте она возникает крайне редко. В этом случае поражаются суставы позвоночника, и чаще всего патологический процесс локализуется в области подвздошно-крестцового сочленения.
Это хроническое воспалительное заболеваниене инфекционного характера, в результате которого происходит поражение межпозвоночных суставов. При этом может нарушаться функциональность других органов – почек, сердца, глаз. По-другому данный вид спондилеза называется болезнью Бехтерева, заболеванию подвержены подростки и молодые люди до 30 лет.
СПРАВКА! Чем раньше происходит развитие заболевания, тем больше вероятность возникновения различных осложнений и инвалидности.
Заболевание неизлечимо, снизить интенсивность клинической картины и затормозить прогресс недуга позволят медикаментозная терапия.
Признаки и симптомы
Заподозрить патологию можно по наличию боли:
- на ранней стадии заболевания боль непостоянная, и в основном возникает при движении, характерно нарастание болевых ощущений в течение дня;
- интенсивность боли может меняться при плохих погодных изменениях;
- при пальпации позвоночника в пораженной части болевые симптомы усиливаются.
При прогрессировании заболевания подвижность позвоночника в пораженной части начинает постепенно ограничиваться.
Диагностика
Основным диагностическим мероприятием при подозрении на спондилез считается рентген позвоночника. Остеофиты (наросты) на рентгенограммах видны очень хорошо. Для более развернутой картины недуга может назначаться МРТ или КТ пораженной области.

Как лечить заболевания позвоночника?
Лечение спондилеза более эффективно на ранних стадиях развития патологии, когда еще нет крупных остеофитов. Как правило, назначается консервативная терапия, направленная на:
- купирование боли;
- снижение воспаления;
- улучшение кровотока в межпозвоночных дисках;
- восстановление гибкости позвоночника;
- исправление осанки.
В качестве терапевтических подходов используют прем медикаментозных средств, массаж, физиопроцедуры, ЛФК, диетическое питание и народные средства.

Поскольку одним из ярких проявлений спондилеза является боль, именно этот симптом побуждает людей обращаться за медицинской помощью. Для купирования болевого синдрома, а также в качестве противовоспалительных средств назначают следующие препараты:
- Ибупрофен.
- Диклофенак.
- Индометацин.
- Кетонал.
- Нимесулид.
- Мовалис.
При ущемлении нервных волокон, назначают следующие средства:
- Баралгин, Кеторал.
- Кеналог, Гидрокартизон.
- Новокаин-лидокаиновые блокады.
Чтобы нормализовать обменные процессы в позвоночном столбе используются:
- Хондроксид, Афлутоп, Гиалган.
- Карипаин.
- витаминные комплексы.
Очень часто спондилез провоцирует повышенный мышечный тонус, для его ослабления назначаются:
- Мидокалм.
- Флексерил.
- Занафлекс.
После снятия острого процесса, пациентам рекомендуется лечебная физкультура. Она необходима для нормализации гибкости позвоночника, улучшения кровообращения в пораженной части, а также для укрепления мышц спины.
Упражнения, которые назначаются при спондилезе несложные, однако, для достижения стойкого положительного эффекта их надо делать регулярно. Кроме того, рекомендуются занятия йогой, плавание, пилатес.

Лечение желатином широко распространено при спондилезе. Желатин помогает восстановить хрящевую основу межпозвоночного диска, а значит, состояние позвоночника существенно улучшится.
Поэтому врачи часто рекомендуют своим пациентам вводить в рацион муссы, пудинги, кисели, холодец, студни и прочие блюда, которые готовятся на основе желатина.
При спондилезе диетологи рекомендуют придерживаться следующих принципов питания:
- ограничить употребление растительных и животных жиров;
- следить за достаточным поступлением белка в организм;
- исключить применение камнеобразующих продуктов – соль, копчености, острые блюда;
- отказаться от крепкого чая и кофе, которые могут провоцировать сужение кровеносных сосудов.
Важно понимать, что диета при спондилезе – это непросто дополнительный метод терапии, а значительная составляющая основного лечения, поскольку только при правильном питании можно не допустить прогрессирование заболевания.
При спондилезе массаж направлен на воздействие на ягодичные и паравертебральные мышцы, поскольку именно они удерживают тело в анатомически правильном положении.
Начинается с растирания, поглаживания и разминания, после чего специалист приступает к сегментарным процедурам в той области, где произошло спазматическое сокращение мускулатуры. Длительность одного сеанса составляет в среднем 20 минут. Всего назначается 15–20 сеансов.
ВАЖНО! Травмирующее воздействие – рубление, поколачивание и прочее, при спондилезе исключается.
Польза массажа при спондилезе неоценима – это единственный способ устранить болевые ощущения без использования медикаментозных средств. Кроме того, массаж очень эффективно восстанавливает кровоток, особенно после ЛФК, мануальной терапии и так далее.
Операции при спондилезе проводятся в очень редких случаях, как правило, они становятся целесообразными при развитии осложнений или при полном отсутствии эффекта от консервативных методик лечения. Суть операционного вмешательства в спиливании костных наростов специальными инструментами. Также в некоторых случаях практикуется замена пораженных позвонков на импланты.

Физиотерапевтические мероприятия заключаются в следующем:
- электрофорез с новокаином;
- иглоукалывание;
- ударно-волновая терапия;
- мануальная терапия;
- импульсная терапия;
- интерференцтерапия;
- СМТ;
- ЧЭНС;
- лазеротерапия;
- ультрафиолет;
- УВЧ;
- магнитотерапия;
- душ Шарко;
- грязелечение;
- ванны;
- ношение специального ортопедического корсета.
Народные средства
Сбор для ускорения обменных процессов – шиповник, листья смородины, брусники, малины, птичий горец, крапива, хвощ, тысячелистник. Все ингредиенты берутся в равных пропорциях, перемешиваются. На столовую ложку сбора потребуется 2 стакана кипятка. Настаивать 2 часа. За полчаса до еды утром и вечером принимать по стакану средства.
Обезболивающее средство. Смешать в равных количествах мелиссу, мяту, семена подорожника, лопух, зверобой и кипрей. Заваривать и пить как обычный чай.
Для укрепления организма рекомендуется заваривать корни одуванчика. На столовую ложку сырья нужно 2 стакана кипятка. 10 минут прокипятить на маленьком огне, дать настояться и пить в два приема утром и вечером.
Из наружных средств при спондилезе активно применяются эфирные масла душицы, кипрея, пихты, лаванды, кедра, чабреца. Пару капель этих масел добавляют в оливковое масло и втирают в пораженный участок. В некоторых случаях разрешается использовать настойку стручкового перца.
Какой врач лечит?
При подозрении на спондилез позвоночника необходимо обращаться за консультацией к вертебрологу, а если в поликлинике его нет, можно записаться на прием к невропатологу. При наличии искривления позвоночника в сочетании со спондилезом, рекомендуется обратиться к хирургу-травматологу.
Спондилез и остеохондроз в чем разница?

Понятие спондилез относится к костным позвонковым структурам. В этом случае происходит разрастание и изменение формы позвонков, которые тесно соприкасаются с межпозвоночными дисками.
Когда диски разрушены, позвонки начинают испытывать повышенное давление, что заставляет их защищаться – образовывать остеофиты. Это необходимо, чтобы увеличить площадь, и снизить давление.
Кроме того, при спондилезе большая роль отводится передней продольной связке, которая, растягиваясь при возникновении остеофитов, провоцирует боли в спине. Врачи считают спондилез вторичным явлением, как ответ на длительно протекающий остеохондроз.
А вот остеохондроз – это и есть патология, которая разрушает межпозвоночные диски. Это разрушение происходит в результате перегрузки диска или нарушения его питания. При разрушении возникает протрузия – выход студенистого тела за пределы диска. Так возникает грыжа позвоночника, которая может давить на соседний позвонок и провоцировать развитие остеофитов.
Возможные осложнения
Спондилез позвоночника может привести к следующим осложнениям:
- Образование грыжи. Такое осложнение возникает не во всех случаях, иногда грыжевое выпячивание предшествует спондилезу, но, если остеофиты вплотную прилегают к межпозвоночному диску, грыжа может образоваться в результате спондилеза.
- Компрессия сосудов, которая приводит к миелиту. Такое осложнение чаще всего возникает при длительном и запущенном течении патологии. В этом случае может ухудшаться кровоснабжение головного мозга. Когда происходит негативное воздействие на спинномозговую артерию, может развиться спинальный синдром Преображенского или инфаркт спинного мозга.
Спондилез и спондилоартроз – одно и то же?
Сказать, что эти две патологии одно и то же нельзя – скорее это две разновидности одного заболевания. Спондилез – это костные наросты, которые могут провоцировать срастание костных позвонков, а спондилоартроз – это разрушение или срастание фасеточных суставов. Таким образом, главное отличие этих двух патологических процессов в спектре разрушения.
Заболевания позвоночника – это всегда мучительно. Кроме того, что болевые ощущения с прогрессированием заболевания могут стать довольно сильными и постоянными, спондилез может спровоцировать ухудшение подвижности позвоночного столба в пораженной области. В некоторых, особо тяжелых и запущенных случаях, подвижность может и вовсе утратиться. Для предупреждения данной патологии, особенно если человек находится в группе риска, необходимо вести активный образ жизни, правильно питаться, следить за осанкой. Если по роду профессиональной деятельности человек вынужден длительное время вести малоподвижный образ жизни, необходимо периодически делать разминку.

Спондилез — одно из распространенных заболеваний позвоночника. Оно проявляется в виде деформирующего процесса, в ходе которого разрастаются структуры позвонков. Со временем они превращаются в шиповидные отростки — остеофиты. Такой процесс приводит к тому, что сокращается межпозвоночный просвет. На фоне этого повышается травматизм сосудов, нервов и сухожилий, расположенных в близи него. Как правило, спондилез обнаруживается после 45-50 лет. В больше степени этому заболеванию подвержены мужчины. В 75 % случаев патологический процесс поражает шейный отдел позвоночника.
Симптомы болезни
На первой стадии клиническая картина спондилеза достаточно размыта. Зачастую к единственному его проявлению можно причислить некоторую ограниченность в подвижности позвоночника. Но особой болезненности или дискомфорта больной не ощущает. Только со временем клиническая картина патологии начинает проявляться более явно. Основным симптомом спондилеза позвоночника считается болевой синдром. Его возникновение обусловлено сдавливанием остеофитами нервных окончаний и сухожилий. Характер боли может быть тупым, ноющим или внезапным, простреливающим. Приступы беспокоят даже в ночное время суток и усиливаются при физической нагрузке. Также спондилезу свойственны такие проявления:
- Ограничение подвижности в пораженном участке позвоночника. Этот симптом появляется рефлекторно. Больной старается меньше совершать телодвижений, чтобы избежать болевого синдрома.
- Нарушение осанки. Этот признак возникает в результате постоянного напряжения мышц спины.
- Ощущение тяжести в ногах. Обычно этот симптом беспокоит при образовании остеофитов в поясничном отделе позвоночника.
- Головные боли неопределенной локализации, тошнота и рвота.
- Нарушение зрения и галлюцинации, в большинстве случаев в виде черных точек перед глазами. Обычно возникают при спондилезе шейного отдела позвоночника.
- Шум в ушах, кратковременные обмороки.
- Покалывание в области сердца, встречается при поражении грудного отдела позвоночника.

Причины спондилеза позвоночника
Заболевание считается довольно распространенным. Его развитию способствует ряд причин. Очень часто спондилез возникает на фоне травм позвоночника. Это могут быть смещение дисков или компрессионный перелом. В результате травмы обязательно возникает воспалительный процесс, сопровождающийся образованием остеофитов. Также развитию этого заболевания способствуют такие факторы:
- поднятие тяжестей, падения на спину;
- искривление позвоночника (кифоз или сколиоз);
- возрастные изменения в организме после 50 лет;
- нарушение обмена веществ, а именно отложение солей в межпозвоночном пространстве;
- эндокринные патологии;
- малоподвижный образ жизни (сидячая работа).
Кроме вышеперечисленных факторов, к спондилезу позвоночника приводят локальные и генерализованные процессы в организме. То есть заболевание может быть следствием вирусных инфекций. Но чаще всего образование остеофитов происходит в результате воспалительного процесса.
В группу риска входят люди, чья профессиональная деятельность связана с тяжелым физическим трудом. Например, те, кто работает со станками, отбойными молотками и другими вибрирующими механизмами. Высокий процент заболеваемости зафиксирован и у спортсменов. Также спондилез позвоночника нередко диагностируют у людей, которые страдают от:
- туберкулеза;
- артрита;
- сахарного диабета;
- остеопороза;
- радикулита.
Вероятность поражения позвоночника возрастает у лиц с ослабленным иммунитетом.
Какой врач лечит спондилез?
Заболевание может перерасти в хроническую стадию, если долгое время не обращать внимание на тревожные симптомы. Чтобы это предотвратить, следует обратиться за помощью к врачу. Диагностикой и лечением спондилеза занимаются такие специалисты:
Также выявить спондилез и назначить соответствующее лечение поможет терапевт. Если на фоне патологии развилось искривление позвоночника, то следует отправиться за консультацией к травматологу. Он изучит клиническую картину и может порекомендовать ношение ортопедического корсета или оперативное вмешательство.
Для постановки диагноза спондилез позвоночника любой из вышеперечисленных специалистов обязан ознакомиться с симптомами заболевания. Поэтому целесообразно будет провести визуальный осмотр и опрос. В ходе приема врач выслушает жалобы больного и поинтересуется:

- Как давно возникли неприятные ощущения в области спины?
- Где локализуется боль?
- В какое время суток спазмы наиболее интенсивны?
- Не было ли в последнее время травм позвоночника?
- Каковы условия работы?
- Какие наблюдаются сопутствующие симптомы?
- Какие заболевания имеются в анамнезе?
Для того чтобы максимально точно составить лечение, необходимо достоверно изучить все симптомы и этиологию их происхождения. Поставить точный диагноз, основываясь лишь на устном опросе, практически невозможно. Поэтому врач назначит прохождение аппаратных методов исследования. Для диагностики спондилеза применяются те же способы, что и для других патологий позвоночника.
Методы лечения болезни
Следует сказать, что на сегодняшний день медицина не в состоянии полностью восстановить пораженные недугом ткани позвоночника. Поэтому лечение, которого требует спондилез, в основном рассчитано на снятие симптомов. Медикаментозный комплекс состоит из таких составляющих:
- Прием лекарств, снимающих болевой синдром. В большинстве случае врачи стараются назначать лекарственные средства, комбинированного типа, которые одновременно рассчитаны на устранение и спазмов, и воспалительного процесса.
- Употребление миорелаксантов. Эти препараты ориентированы на ослабление тонуса мышц.
- Использование хондропротекторов. Эти препараты способствуют скорейшему восстановлению хрящевой ткани.
Также современные специалисты для лечения спондилеза назначают физиотерапевтические процедуры. Комплекс таких манипуляций улучшает кровообращение в позвоночнике и снимает воспалительный процесс. Самыми эффективными считаются:
- ЛФК.
- Иглорефлексотерапия.
- Электрофорез.
Также способствует восстановлению работы двигательных элементов мануальная терапия. Однако данная процедура должна назначаться с большой осторожностью, поскольку противопоказанием для нее выступает совокупность спондилеза с болезнью Бехтерева. Запущенные стадии недуга лечатся только с помощью хирургического вмешательства.
Профилактика спондилеза
Предотвратить наступление болезни сможет подвижный образ жизни. Умеренные физические нагрузки способствуют улучшению кровоснабжения позвоночника и его структур, тем самым укрепляя их. Также, чтобы в будущем не задаваться вопросом, какое лечение эффективно устранит спондилез, следует придерживаться следующих простых рекомендаций:
- правильно питаться;
- выполнять утреннюю гимнастику;
- контролировать массу тела;
- избегать переохлаждений организма;
- чередовать периоды активности и покоя.
Если профессиональная сфера деятельности требует длительно сидения, следует периодически вставать и делать простые физические упражнения. Также важно давать позвоночнику равномерную нагрузку.
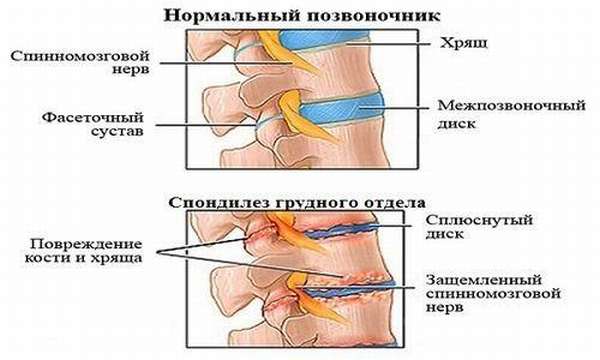
Деформирующий спондилез грудного отдела позвоночника это хроническое дегенеративное заболевание, которое приводит к разрушению межпозвоночных дисков и деформации позвонков.
Спондилез в грудном отделе встречается реже, чем в других – пояснице или шее. Это связано с меньшей подвижностью позвонков и мощным костно-мышечным каркасом, окружающим позвоночник. Для того чтобы вовремя предотвратить развитие патологии, давайте рассмотрим, что такое спондилез грудного отдела позвоночника: симптомы и лечение.
Что такое спондилез
Дл того чтобы выяснить, что такое спондилез грудного отдела позвоночника, рассмотрим строение данной области.

Позвоночник состоит из позвонков и межпозвоночных дисков. По разным причинным межпозвоночные диски могут деформироваться, они истираются от интенсивной нагрузки, сплющиваются под давлением, разрушаются из-за недостатка питания.
При разрушении межпозвонковых дисков расстояние между позвонками сокращается, кости позвоночника утрачивают свою функциональную подвижность и начинают тереться друг о друга.
В результате этого на позвонках начинает разрастаться костная ткань – наросты или остеофиты. Костные разрастания приводят к нарушению стройности позвоночного столба, позвонки меняют свое местоположение, смещаются, могут защемлять нервные корешки и кровеносные сосуды. От этого возникает боль.
Процесс разрастания остеофитов является защитной реакцией организма на дистрофические изменения в межпозвоночных дисках. Так организм восстанавливает недостающие элементы для амортизации позвонков.
Болезнь развивается очень медленно и на первой стадии никак себя не проявляет. Человека могут беспокоить редкие боли в грудной области, которые могут приниматься за другие патологии.
Причины развития
Спондилопатия грудного отдела позвоночника чаще всего развивается у людей пожилого возраста. Со временем происходит постепенное изнашивание тканей позвоночника, уменьшается количество жидкости и коллагена в организме, связки теряют свою эластичность, снижается мышечный тонус и уменьшается упругость межпозвоночных дисков. Сочетание различных факторов риска и провоцирует развитие спондилеза.
В настоящее время из-за малоподвижного обаза жизни болезнь может развиваться и в более раннем возрасте.
Рассмотрим причины спондилеза:
- травмы позвоночника или грудной области,
- непосильные тяжести, неправильный подъем тяжелый предметов,
- нарушение обмена веществ в тканях позвоночника,
- недостаток питательных веществ в организме,
- малоподвижный образ жизни, плохая осанка,
- избыточный вес,
- спортивные перегрузки,
- аномалии в развитии.
Симптомы
Из-за медленного развития болезни, больной часто обращается к врачу в запущенной форме патологии, когда уже наступили необратимые процессы разрушения тканей. К тому же симптомы спондилеза можно спутать с болезнями сердца, легких или принимать их за остеохондроз.
Симптомы, характерные для спондилеза:
- болевой синдром слабо выраженного характера в начале заболевания и переходящий в хронические боли на последующих стадиях,
- боли при спондилезе грудного отдела позвоночника, схожие с сердечными: тяжелые и сжимающие,
- мышечные спазмы в грудной области,
- онемение кожи,
- тугоподвижность и боль после сна,
- улучшение состояния после физических упражнений,
- неестественное положение осанки, больной стремится занять то положение, которое позволяет ослабить боль,
- боли во время сна при поворотах,
- боль может «,отдавать», во внутренние органы, желудок, печень.
Диагностика
Боли в груди могут говорить о различных патологиях, поэтому очень важно использовать дифференцированный подход в диагностике заболевания. Важно решить к какому врачу следует обратиться за помощью.
Первоначальный прием и осмотр проводит терапевт, он и определит —, у какого специалиста необходимо проводить дальнейшее обследование и лечение. Может понадобится обследование у разных врачей. Это может быть ортопед, кардиолог, невропатолог, ревматолог.
Обследование начинается с лабораторных анализов крови, например, для определения наличия воспалительных процессов. Делается рентген в нескольких плоскостях. Он показывает наличие костных наростов, степень сокращения расстояния между позвонками, наличие или отсутствие травмы.
Компьютерная томография наиболее информативна. Она показывает состояние спинного мозга, кровеносных сосудов, межпозвоночных дисков и прилегающих тканей.
Магнитно-резонансная томография так же подробно определяет наличие деформаций и дегенеративных изменений в позвоночнике.
Электромиография определяет состояние нервной системы, защемление нервных окончаний.
Радиоизотопное сканирование назначают для исключения определенных опухолей и злокачественных новообразований.
Лечение
Успешность в лечении спондилеза зависит о того, как рано больной обратился за помощью, а врач выявил заболевание.
В задачи лечебного процесса входит следующее:
- уменьшение и купирование болевого синдрома,
- расслабление спазмированных мышц,
- улучшение питания тканей позвоночника: позвонков, межпозвоночных дисков, нервной системы,
- улучшение обмена веществ и усиление кровообращения,
- укрепление мышечного каркаса.
Теперь рассмотрим боле подробно: как и чем лечить спондилёз грудного отдела позвоночника.
Медицинские препараты помогут снять боль и уменьшить воспаление. Для этого назначают нестероидные противовоспалительные средства (Диклофенак, Ибупрофен). Но их долгое применение может привести к развитию побочных эффектов, поэтому лечащий врач должен следить за состоянием организма и своевременно назначать поддерживающую корректирующую терапию.
При сильных болях, если НПВС не приносят облегчения, назначают кортикостероиды, гормональные средства, более сильные, но имеющие больше побочных эффектов.
Для улучшения питания тканей применяются витаминные комплексы. Для хрящевой ткани назначают хондропротекторы. Они могут способствовать восстановлению тканей межпозвоночных дисков и предотвратить их дальнейшее разрушение (Глюкозамин, Хондроитин, Артра, Терафлекс).
Для расслабления мышечной ткани применяю миорелаксанты (Сирдалуд, Мелоксикам).
Для поддержания и питания нервной системы так же используют витамины (Мильгамма, Нейромультивит).
Хирургическое вмешательство проводится в крайних случаях, когда есть угроза развития других болезней или добиться улучшения состояния больного не возможно другими способами.
Курсы физиотерапии проводят совместно с основным лечением после острой фазы болезни. Она помогает снять болевой синдром, убрать отеки, улучшить трофику тканей, способствовать лучшему проникновению лекарственных веществ в область поражения.
Электрофорез применяют для улучшения усвоения лекарственных веществ. Силу и время воздействия выбирает врач в зависимости от тяжести заболевания. Благодаря методу воздействия лекарственное вещество намного лучше задерживается в тканях и эффект от его применения длится дольше.
Лазеротерапия снимает болевой синдром, уменьшает воспаление, стимулирует местное кровообращение, уменьшает отечность тканей, ускоряет регенерацию, способствует лучшему усвоению лекарств и нормализует обмен веществ.
Магнитотерапия основана на воздействии магнитного поля. Она способствует расширению сосудов и улучшению кровообращения, снимает отек, боль и оказывает расслабляющее действие.
Ударно-волновая терапия использует акустические волны низкой частоты. Она обладает теми же качествами, как и выше перечисленные.
Различные виды физиотерапии применяются последовательно, друг за другом, и назначаются врачом-физиотерапевтом.
Спондилез грудного отдела позвоночника и лечение народными средствами можно рассматривать как вспомогательную терапию. Их можно использовать только в период ремиссии. Растительные препараты, лекарственные травы или эфирные масла обладают биологически активными веществами, которые помогают в выздоровлении организма.
Можно растирать грудную область маслом пихты, это поможет уменьшить боль.
Из 30 грамм жгучего перца и 200 мл водки можно сделать перцовую настойку, растирать для разогревания больную область.
Также используют мази на основе барсучьего жира с добавлением масел или самостоятельно. Также его можно использовать в пищу в качестве источника ненасыщенных жирных кислот и витаминов А и Е.
Важно! Использование того или иного средства народной медицины должно быть согласовано с вашим лечащим врачом.
Упражнения в лечебной гимнастике должны быть плавными и мягкими, не причиняющими дискомфорт. Выбор упражнений определяет врач – ортопед или врач по лечебной физкультуре. Первоначально занятия лучше проводить под контролем врача, что бы следить за правильностью их выполнения и исключить ошибки.
По окончании курса лечения больной должен самостоятельно регулярно выполнять данные упражнения для сохранения здоровья позвоночника.
Гимнастика при спондилёзе грудного отдела позвоночника может включать такие упражнения:
- стоя ровно, медленно поднимайте руки вверх через стороны, так же плавно опускайте, вы должны почувствовать работу мышц в межлопаточной области,
- так же стоя, сложите вытянутые руки в замок, ладони направлены к себе, поднимайте и опускайте руки,
- лежа на животе, вытяните руки вперед, приподнимите руки и ноги и потянитесь, задержите положение на несколько секунд, затем опустите и расслабьтесь,
- лежа на животе, сложите руки за голову, поднимите верхнюю часть туловища, задержитесь на несколько секунд и опуститесь, ноги должны лежать не отрываясь от пола, без напряжения.
Пример комплекса ЛФК для позвоночника можно увидеть на видео в конце статьи. После основного курса лечения в период облегчения больным спондилезом рекомендовано проходить курс восстановления в реабилитационном центре. Так же будет полезным санаторно-курортное лечение, бальнеотерапия.
Хирургическое вмешательство проводится в исключительных случаях. Оно показано, если консервативные методы лечения не дают положительного эффекта, больной испытывает сильный болевой синдром или на фоне спондилеза развиваются различные осложнения.
Профилактика и прогноз
Для профилактики болезни необходимо знать причины и факторы риска, которые были описаны выше. Для поддержания позвоночника и опорно-двигательного аппарата в хорошей форме необходимо вести активный образ жизни, заниматься посильными видами спорта, плаванием, избегать подъема тяжестей, использовать правильную технику переноски грузов, следить за осанкой, правильно питаться.
Для позвоночника очень полезны мягкие виды фитнеса, йога, растяжки и разработка связок и мышц. Плавание и аквааэробика хорошо расслабляют и восстанавливают тонус позвоночника.
Поскольку спондилез имеет необратимые последствия, вылечить его полностью на сегодняшний день невозможно. Можно лишь облегчить симптомы: снять боль, остановить разрушение хрящевой ткани межпозвоночных дисков, существенно улучшить качество жизни пациента за счет реабилитационных мероприятий и медикаментов.
Заключение
Спондилез очень серьезное тяжелое заболевание позвоночника, оно существенно влияет на жизнь человека. Человек теряет возможность вести активный образ жизни, заниматься активными видами спорта, испытывать перегрузки.
Поэтому очень важно правильно дифференцировать симптомы и своевременно обращаться за врачебной помощью.
Читайте также:



