Кисты мягких тканей грудной клетки

Атерома представляет собой кисту, появившуюся в сальной железе. Появиться она может в любом месте, там, где наблюдается рост волос.
Это может быть волосистая часть головы, лицо, спина, грудь и т.д. Появляется атерома из-за закупорки сальных протоков.
Особенности
На коже человека присутствуют три вида желез:
- потовые железы;
- сальные железы;
- молочные железы.
Сальные железы развиваются из эпителия волосяных фолликулов. Они распределены по всех поверхности тела и расположены ближе к коже в отличие от потовых желез, которые находятся в глубоких слоях эпидермиса.

Атерома сальной железы представляет собой круглое или овальное подкожное тело с четкими контурами.
При детальном рассмотрении жировика можно заметить черную точку. Она то и закупоривает выход протока сальной железы.
Киста растет медленно, не вызывает дискомфорта у человека и не всегда требует лечения. Риск перехода ее в рак минимален.
По цвету, жировик не отличается от телесного цвета. Может увеличиваться при длительном применении косметических средств на масляной основе.
Эпидермальная киста
Кистозное образование сальных желез, которое расположено в области волосяных фолликулов называется атеромой. Области локализации атеромы:
- голова;
- шея;
- лицо;
- пах;
- подмышечная область.
В медицине такой жировик называется еще эпидермальной кистой. Атерома склонна к росту, но она не перерождается в рак, как другие опухоли.
Нередко появление атеромы связано с генетической предрасположенностью организма.

Внешне жировик представляет собой уплотнение на коже, состоящее из кожного сала и ороговевших частей клеток.
Внутри полость кисты заполнена бело-желтой жидкостью, которая имеет неприятный запах.
После закупорки сального протока, его выделения скапливаются под кожей, при этом смешиваясь с кератином. Так получается киста. Она может достигать больших размеров.
Справка. Несмотря на то, что атерома не перерастает в раковую опухоль, но все же киста может вызвать осложнения в виде воспаления. Так как в нее могут проникать болезнетворные микроорганизмы и вызывать заражение или воспалительные процессы.
Множественные атеромы на теле называются атероматозом. Возникают жировики, как у женщин, так и у мужчин. Атеромы не появляются на ладонях и ступнях, так как там не имеется сальных желез.
Причины появления
Атерома может появиться по следующим причинам:
- Спровоцировать может такая болезнь как себорея.
- Наличие прыщей и угрей.
- Повышенное потоотделение.
- Нарушение обменных процессов.
- Генетическая предрасположенность.
- Отсутствие нормальной гигиены.
- Получение травм.
- Травма волосяной луковицы, в результате выход сала блокируется и происходит скопление себума (секрета сальной железы).
Атерома молочной железы встречается реже сальных жировиков. Это киста, которая находится в кожном покрове молочных желез. Опасность такой атеромы в ее воспалениях и нагноениях, которые могут проникнуть в ткани самой груди. Причины появления атеромы на грудной железы те же самые. Замечено, что кисты сальных желез чаще диагностируются у мужского пола, после длительного пребывания на солнце, после повреждения кожного покрова.
Посмотрите как выглядит атерома сальной железы на фото:



Лечение и удаление
Если вы решили выдавить содержимое атеромы самостоятельно, то ни к чему хорошему это не приведет. При худшем варианте событий, может развиться заражение крови. В лучшем случае вычищенная атерома через какое-то время снова наполнится гнойным содержимым.
Внимание! Несмотря на то, что атерома диагностируется с легкостью, окончательный диагноз будет установлен после гистологического исследования.
Врачи рекомендуют удалять атерому вместе с капсулой, тогда она не появится вновь.
- хирургическое иссечение;
- лазерное удаление;
- радиоволновой способ.

Стоит рассмотреть каждый способ подробнее.
Хирургическое вмешательство. Все проходит под местной анестезией. После проведения надреза скальпелем, киста удаляется вместе с капсулой. Затем накладывается шов, который снимается после заживления раны.
Лазерное удаление. В зависимости от размера жировика применяют различные способы лазерного удаления:
- Фотокоагуляция. После испарения кисты лазером на месте бывшего жировика появляется корочка. Через 20 дней кожа заживает, а корочка отпадает самостоятельно. Метод бывает эффективным при размерах атеромы не более 5 мм.
- Иссечение лазером кисты с оболочкой. Сначала при помощи скальпеля осуществляется надрез, после чего содержимое кисты испаряется лазером и при помощи пинцета достают атерому. Затем накладывается шов, и устанавливается дренаж. Этот способ подходит для крупного жировика, который достигает в диаметре 20 мм.
- Лазерное испарение. После вскрытия кисты ее содержимое удаляется тампоном. После этого при помощи лазера испаряется сама оболочка. После этого устанавливается дренаж, и проводится наложение шва. Этот метод подходит для атеромы размером более 2 см.
Применение радиоволнового метода. Как утверждают врачи, это самый эффективный и безопасный способ лечения атеромы. Он не оставляет после себя шрамов. Но при этом киста должна быть не больших размеров, не воспаленная и без гнойного содержимого. Из-за воздействия радиоволн атерома отмирает. Образовавшаяся корочка в скором времени отпадает.
Нельзя удалять образование в следующие жизненные периоды:
- во время беременности;
- при наличии кардиостимулятора;
- при острых воспалениях;
- если диагностирован рак.
С особой осторожностью проводится удаление лазером или радиоволновым способом у людей с сахарным диабетом или плохой свертываемостью крови.
Послеоперационные правила по уходу:
- Два дня следите за тем, чтобы на рану не попадала вода.
- Рана подлежит обработке антисептиками.
- Повязку нельзя снимать до тех пор, пока рана не начнет заживать.

Если атерома воспалилась и нагноилась, то лечение будет комплексным. В этом случае иссечение также может проводиться, но при этом раны зашиваются с особой тщательностью.
Так коже быстрее регенерируется. Но при воспаленном образовании рана наоборот должна быть открыта. А внутрь нее помещается дренажная трубка. Сама ткань обрабатывается антисептиком. Поверх нее накладывается стерильная повязка.
После операции рана всегда должна быть под присмотром, сама повязка ежедневно меняется. При зуде в области раны, назначаются антигистаминные препараты и обезболивающие средства. Только после того как появились плотные мостики, которые соединяют краевые отверстия раны можно снимать швы. Даже после операции необходимо регулярно посещать лечащего врача, чтобы он осматривал ранку. Если атерома в запущенном состоянии лечение осуществляется в условиях стационара.
Немедленно нужно связаться с врачом в таких ситуациях:
- расхождение шва;
- появление гнойного экссудата из раны;
- кровотечение;
- поднятие температуры тела.
В качестве местных противовоспалительных и регенерирующих средств, применяют следующие медикаменты:
- ихтиоловая мазь;
- мазь Вишневского;
- левомеколевая мазь.
Способ нанесения мазей такой: средство густо наносится на атерому и фиксируется пластырем или повязкой. Через определенное время повязка с мазью меняется. Делается это до тех пор. Пока киста не рассосется. Обычно терапия носит длительный характер.
Народная медицина тоже применяется для лечения атером, но в составе комплексной терапии. К самым популярным рецептам относятся следующие:
- Листья растения Мать-и-мачехи накладываются на жировик и фиксируются пластырем. Смена компресса осуществляется ежедневно.
- Из лопуха готовится отвар, из которого делаются примочки.
- Сначала нужно запечь луковицу и сделать из нее кашицу, она смешивается со стружкой из хозяйственного мыла, такая лепешка прикладывается к жировику. Такой компресс делается по нескольку раз за день.
- Чеснок нужно растереть до мелкого состояния и смешать с растительным маслом. Такое средство втирайте в область атеромы.
Внимание! Помните о том, что всенародные способы лечения предварительно обговариваются с лечащим врачом. И только после его одобрения применяются.
Даже если полностью избавиться от жировика, появление нового не исключено. Болезнь склонна к рецидивам. Поэтому рекомендуется после проведенного лечения регулярно посещать врачей для полного обследования.
Полезное видео
Предлагаем вам посмотреть видео о атероме сальной железы:
В качестве профилактики болезни подходят общие правила укрепления иммунной системы. То есть правильное питание, активный образ жизни, отказ от вредных привычек и т.д. При получении даже небольших ран, следует тут же обрабатывать кожу антисептиком. Немаловажное значение имеет и личная гигиена тела.
Бронхогенная киста – тонкостенное новообразование, расположенное в районе бронхов или прилегающее к бифуркации трахеи. Симптомы появления кист отсутствуют, за исключением случаев с инфицированием, когда состояние больного ухудшается.
В статье рассмотрим подробно, что такое бронхогенная киста и другие сопутствующие вопросы.
Описание строения кисты
Бронхогенная киста – что это такое простыми словами? Это аномалии в строении мелких бронхов. Новообразования тонкостенные. По мере развития они заполняются характерным бронхиальным секретом, вырабатываемым железами.
Пороки развития бронхиального дерева могут присутствовать без выявления ожидаемой симптоматики. В других случаях диагностируют компрессию трахеи, бронхов и пищевода. Проявляться симптомы могут в виде одышки, синюшности кожных покровов, кашля, болей в области груди.
По факту можно сделать вывод о бронхогенных кистах, что это образования круглой или овоидной формы, имеющие однокамерное строение, заполненные секретом желез бронхиального дерева (и воздухом в некоторых случаях). Диагностируют кисты диаметром в 6-10 сантиметров. Новообразования меньшего размера как правило не беспокоят больного и поэтому трудно диагностируются ввиду отсутствия явных симптомов, указавших бы на проблему.
Стенки кист могут достигать 3-5 миллиметров. В редких случаях в строении стенок участвует плоский или кубический эпителий, а часто они покрыты мерцательным цилиндрическим.
Довольно часто структура бронхогенной кисты полностью идентична строению трахеи или бронхиальной стенке. Такие новообразования содержат рыхлую соединительную ткань и жидкость, имеющую прозрачный или мутноватый состав. В некоторых ситуациях содержимое носит гнойный характер.
Разновидности бронхиальной кисты
Пульмонология классифицирует новообразования в бронхах, в зависимости от их размещения, размера, характера течения. Немаловажен фактор связи с трахеобронхиальным деревом.
Диаметр кист может варьироваться в пределах от 5 до 20 и более сантиметров. Чем больше размер, тем выше риски для жизни человека. Объемные новообразования, заполненные бронхиальным железным секретом, сдавливают легочную паренхиму, что может провоцировать признаки ателектаза в легких.
Бронхогенные кисты бывают:
- Трахеобронхиальными.
Кистозное образование заполнено жидкостью, выстлано бронхиальным эпителием. Место расположения – толща паренхимы легкого.
Этот тип в свою очередь разделяют на две подгруппы: параэзофагеальные и интрамуральные кисты.
- Периакардиальными.
Чаще всего такие новообразования доброкачественные. Они формируются в разном количестве в перикардиальной стенке.
- Внутрилегочными.
Место расположения бронхогенной кисты – ткани одного или обеих легких.
- Отшнуровавшимися.
Локализация таких образований нетипична. Кисты могут находиться в внутриплевральной, околодиафрагмальной и других плоскостях.
Отдельно надо выделить медиастинальные кисты. Часто они образовываются в средностении (в передневерхнем отделах).
Бронхогенные кисты бывают открытыми (в них, помимо слизи бронхиальных желез, присутствует воздух) и закрытыми.
Причины развития
Бронхогенная киста – следствие нарушенного эмбриогенеза (физиологический этап формирований структур тканей). В качестве основной причины нарушений принято считать некорректное разделение первичной кишки, вследствие этого образуются дефекты пищеварительной и дыхательной труб. Доподлинный патогенез неизвестен.
Клетки первичной кишки из-за аномального развития в утробе матери транспортируются в другие органы и влияют на их зачаточные процессы. По этой причине открытые и закрытые новообразования поражают не только стенки трахеи и бронхиальное дерево.
Они могут присутствовать в поджелудочной железе, поражать сердечную мышцу, развиваться в пищеводе или диафрагме. Бронхогенная киста в легких – еще одно диагностированное место локализации новообразований.
Симптомы бронхогенной кисты
В 30 процентах случаев присутствие новообразования не проявляется признаками. Обнаружить патологию можно, разве что, в ходе плановой флюорографии, положенной к проведению каждый год. В остальных ситуациях клиника присутствует и обусловливается локализацией, диаметром и текущими осложнениями.
Сухой кашель на протяжении длительного периода может свидетельствовать о закрытой трахеобронхиальной кисте. Если приступы сопровождаются выделением мокроты, это говорит об аномалиях в строении бронхов. Эти симптомы размыты и далеко не всегда свидетельствуют о новообразованиях.
Бронхогенные кисты при условии локализации в области бифуркации трахеи наиболее выражены с точки зрения симптоматических проявлений.
Главный симптом – признаки сдавления трахеобронхиального дерева, вследствие этого больной жалуется на беспокоящую одышку, синюшность кожных покровов, боли за грудиной.
Дисфагия – симптом пищеводных кист, синусовая тахикардия – признак перикардиальных новообразований.
Лихорадка, выделение гнойной мокроты, признаки аспирационной пневмонии и асфикации в детском возрасте – все симптомы могут указывать на попадание инфекции в кисты.
Осложнения
На фоне патологии могут появляться осложнения:
- Нарушения функций речевого аппарата вплоть до полной потери голоса.
- Смещение сердечной мышцы в результате оказываемого на орган давления.
- Кровяные отложения в плевральной полости.
- Нарушения функций надгортанника, при которых ухудшается мобильность, и вход в органы дыхания при глотании пищи не перекрывается.
Синдром медиастинальной компрессии – сдавливание нескольких органов, нервов, вен – еще одно серьезное осложнение в рамках патологии, от которого страдает примерно треть пациентов, у которых диагностированы бронхогенные кисты.
Диагностика
В связи с частым отсутствием явной симптоматики и при условии неспецифичных физикальных данных инструментальное исследование считается наиболее эффективным способом диагностировать заболевание.
Ультразвуковое исследование помогает визуально определить аномалии и места их расположения, а также достоверно узнать их форму, контуры, диаметр, предположительное содержимое и происхождение.
Форму гамогенной тени и ее четкие контуры определяют посредством рентгенографии, в рамках которой исследуется грудная клетка. В качестве дополнительных способов прибегают к пневмомедиастинографии и изучению состояния стенок пищевода.
Бронхоскопия и бронхография – методы инструментальной диагностики, при помощи которых устанавливается или опровергается связь новообразований с трахеобронхиальным деревом.
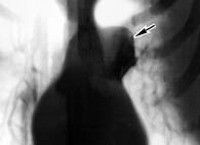
Лимфографию и флебографию используют, если есть подозрения на нарушения функций полой вены или лимфотока в области грудины. Бронхогенная киста средостения на КТ.
Инвазивная диагностика патологии может быть исключена в случаях применения метода МСКТ грудной клетки. Эта методика дает стопроцентный диагностический результат и полноту исследования.
Методы лечения
Консервативные методы лечения бронхогенных кист и тактика наблюдения – неэффективные и рисковые способы терапии. Если брать в расчет серьезность рисков осложнения, таких как перфорация, легочные кровотечения, давление на органы (в том числе на сердце), плановое хирургическое вмешательство – оптимальный метод.
В рамках подготовки пациента к операции могут использоваться медикаментозные препараты из спектра дезинтоксикационных и антибактериальных лекарств. При видимых процессах инфицирования кист проблемные полости санируют.
В отдельных случаях целесообразно делать пункцию, а при разрывах новообразований – дренирование плевральной полости. Сложность лечения хирургическим путем зависит от количества кист и их размера.
Профилактика
Поскольку бронхогенные образования носят доброкачественный характер и не являются злокачественными раковыми опухолями, ожидаемые исходы операции преимущественно позитивные, как и прогнозы дальнейшего восстановления пациента.
В некоторых случаях наступают осложнения после хирургического вмешательства. Например, появляются внутриплевральные кровотечения или развиваются воспалительные процессы в легких. Также может наступить эмпиема плевры и образоваться бронхиальные свищи.
Такие серьезные последствия во врачебной практике встречаются в историях болезней больных, прооперированных по причине нагноения бронхогенной кисты.
В 5 процентах случаях, если кисты диагностируют у детей малого возраста, наступает летальный исход.
Что касается профилактических методов, то, как отмечают медицинские работники, против бронхогенных кист их не существует. В период вынашивания ребенка будущим матерям для сокращения рисков развития патологии рекомендуется избегать вредоносных тератогенных воздействий на организм (аномалий вследствие неблагоприятной окружающей среды).
Эти факторы зависят от поведения женщины во время беременности. В этот период важно позаботиться о развитии плода. Нужно исключить вредные привычки и прием медикаментов, способных проникать в плаценту и вызывать сбои в формировании органов и систем нерожденного ребенка.
Кисты средостения: причины, виды, симптомы, диагностика, лечение и профилактика
Кисты средостения - это патология с характерной для нее обширной группой новообразований в медиастинальном пространстве.
Причины
Новообразования отличаются локализацией и происхождением, врожденным или приобретенным характером.
Врожденные возникают из мезодермальных тканей. Приобретенные возникают на основе лимфатических сосудов.
Кисты средостения бывают:
- дивертикулы перикарда, целомические;
- бронхогенные;
- гастроэнтерогенные;
- дермоидные;
- кисты вилочковой железы.
Симптомы
Новообразования по своим проявлениям различаются в зависимости от типа, скорости роста и величины. Как правило, выраженные симптомы возникают, когда увеличение образования приводит к сдавливанию окружающих органов и нарушению их функциональности.
Кисты перикарда обычно обнаруживаются после профилактической флюорографии. В некоторых случаях при изменении положения или физических нагрузках отмечается следующая симптоматика:
- одышка;
- усиленное сердцебиение;
- сухой кашель.
Если развитие новообразования осложняется, возможен разрыв кисты и попадание ее содержимого в бронх, нагноение.
При бронхогенных кистах может также наблюдаться тяжелый кашель, дисфагия, одышка, тупые боли в груди. Если киста сдавливает дыхательные пути, может развиться стридорозное дыхание. А при разрыве такого образования возникает кровохарканье. Иногда киста прорывается одновременно в бронх и плевральную полость, возникает гидропневмоторакс, а также свищ бронхоплевральной локализации. При гастроэнтерогенных кистах заметны следующие симптомы:
- тахикардия;
- кашель;
- дисфагия;
- одышка;
- боль в грудной клетке.
Дермоидные проявляют себя такими симптомами:
- тахикардия;
- болезненность в области сердца;
- стенокардия;
- кашель с кашицеобразной массой;
- выпячивание стенки груди.
Кисты вилочковой железы могут себя никак не проявлять либо приводить к компрессионному синдрому при разрастании.
Диагностика
Для точного диагностирования заболевания нужно записаться на прием к пульмонологу. Проводятся следующие типы инструментальных исследований:
- рентген груди, пищевода, сердца;
- пневмомедиастинография (для определения места размещения, размера, связи с органами);
- компьютерная томография и МРТ средостения;
- бронхоскопия;
- УЗИ средостения.
Если подобного рода исследования не дают достаточно материала, применяются инвазивные пути изучения. Тонкоигольная биопсия предоставляет в 80-90% случаев достаточную информацию для утверждения морфологии новообразования. Дополнительно могут применяться методы визуализации кисты при помощи:
- парастернальной медиастинотомии;
- медиастиноскопии;
- диагностической торакоскопии.
Лечение
Лечение предполагает хирургические методы удаления. Желательно проконсультироваться у хирурга по вопросу выбора методики.
Если не провести своевременное удаление, может возникнуть проблема сдавливания органов, разрыв или перерождение в злокачественные опухоли.
Существует ряд методов открытого удаления кисты:
- продольная стернотомия – если киста расположена в переднем средостении;
- переднебоковая торакотомия – если образование расположено сбоку;
- боковая торакотомия – если киста расположена в среднем средостении;
- заднебоковая торакотомия – если новообразование расположено в заднем средостении.
Торакоскопический метод избавления от кист средостения может использоваться для медиастинальных образований. Если развитие недуг сопровождается соматическими заболеваниями, возможно дренирование и склерозирование образования. Для этого применяется раствор йода со спиртом, либо глюкоза.
Профилактика
Профилактические меры связаны прежде всего с отказом от курения, соблюдением правил безопасности органов дыхания при работе на вредном производстве.
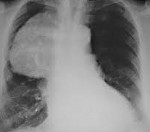
Кисты средостения – многочисленная группа полостных образований медиастинального пространства врожденного и приобретенного характера. Кисты средостения могут иметь бессимптомное течение или сопровождаться признаками компрессии окружающих органов (бронхов, пищевода, предсердий, артерий), нарушая их функцию. Диагностика кист средостения подразумевает проведение полипозиционной рентгеноскопии и рентгенографии грудной клетки, пищевода, сердца; томографии; бронхоскопии, пневмомедиастинографии, медиастиноскопии, тонкоигольной аспирационной биопсии, УЗИ средостения, парастернальной медиастинотомии. Лечение кист средостения может включать их открытое или торакоскопическое удаление, трансторакальную пункцию кисты с дренированием и склерозированием и др.
МКБ-10

- Анатомия средостения
- Классификация кист средостения
- Целомические кисты и дивертикулы перикарда
- Бронхогенные кисты средостения
- Гастроэнтерогенные кисты средостения
- Дермоидные кисты средостения
- Кисты вилочковой железы
- Симптомы кист средостения
- Осложнения
- Диагностика
- Лечение кист средостения
- Цены на лечение
Общие сведения
Кисты средостения составляют от 14 до 18,5% всей медиастинальной патологии. К кистами средостения относят полостные образования различного генеза, происходящие из разнородных тканей и объединенные анатомо-топографическими особенностями расположения. Преимущественно обнаруживаются у пациентов в возрасте 20-50 лет, при этом с одинаковой частотой у женщин и мужчин.
Кроме кист, в средостении могут развиваться истинные доброкачественные и злокачественные опухоли: тимомы, тератомы, липомы, нейрогенные опухоли, лимфомы, саркомы, лимфогенные метастазы злокачественных опухолей различных органов и др. Проблема диагностики и лечения кист средостения относится к числу наиболее сложных и актуальных разделов пульмонологии и торакальной хирургии.

Анатомия средостения
Под средостением (mediastinum) понимают сложное в анатомическом отношении пространство, расположенное в грудной полости. Спереди границами средостения служат грудина, позадигрудинная фасция и реберные хрящи; сзади - предпозвоночная фасция, передняя поверхность грудного отдела позвоночника и шейки ребер; по бокам - листки медиастинальной плевры; снизу – диафрагма; сверху - условная горизонтальная плоскость, проходящая по верхнему краю рукоятки грудины. Т.о., в медиастинальном пространстве выделяют 3 отдела (переднее, среднее и заднее средостение) и 3 этажа (верхнее, среднее и нижнее средостение).
В средостении сосредоточены жизненно важные органы и анатомические образования (крупные сосуды, нервные стволы и сплетения, лимфатические протоки, бифуркация трахеи и главные бронхи, пищевод, перикард и др.). Поэтому компрессия или инвазия этих структур может сопровождаться различными по проявлениям и нередко угрожающими жизни симптомокомплексами. Кисты средостения могут выявляться в любых отделах и этажах медиастинального пространства.
Классификация кист средостения
Кисты средостения классифицируются по происхождению и локализации. Среди множества кист средостения различают истинные (врожденные, первичные), вторичные (приобретенные).
Врожденные кисты средостения развиваются из мезодермальных образований - целома или передней кишки. К ним относятся целомические, энтерогенные, бронхогенные, дермоидные кисты, кисты тимуса и др. Приобретенные кисты средостения происходят из лимфатических сосудов, различных органов средостения и пограничных областей. В число приобретенных кист средостения входят лимфатические, тимусные, паразитарные (эхинококковые), менингеальные.
Являются своеобразным врожденным пороком развития и составляют 3,3-14,2% всех медиастинальных новообразований. Наиболее часто кисты перикарда (60%) развиваются в правом кардиодиафрагмальном углу, реже (30%) – в левом кардиодиафрагмальном углу и других отделах средостения (10%). Такие кисты средостения являются полыми тонкостенными образованиями, сходными по строению с тканями перикарда, имеют гладкую поверхность серо-желтого или серого цвета.
Кисты перикарда содержат прозрачную серозную или серозно-геморрагическую жидкость. Целомические кисты перикарда могут достигать диаметра от 3 до 20 и более см. Целомические кисты средостения могут быть однокамерными или многокамерными, сообщаться с полостью перикарда, быть связанными с перикардом посредством ножки или плоскостного сращения. Приобретенные кисты перикарда встречаются редко; обычно имеют воспалительное и травматическое происхождение. Также описаны паразитарные (эхинококковые) кисты перикарда.
Встречаются в 30-35% наблюдений. Они также являются пороками эмбрионального развития и формируются из участков дистопированного бронхиального эпителия. Макроскопически представляют тонкостенные образования, заполненные прозрачной, реже бурой жидкостью. При гистологическом исследовании в них обнаруживается хрящевая ткань, соединительнотканные и гладкомышечные волокна слизистые железы.
Полость бронхогенной кисты средостения изнутри выстлана эпителием цилиндрического или реснитчатого типа. Внутри кисты содержится прозрачная или мутноватая желатинообразная, вязкая масса, которая, при наличии связи кисты с бронхиальным деревом, может нагнаиваться. Бронхогенные кисты средостения обычно располагаются позади бифуркации трахеи и тесно соприкасаются с трахеей или главными бронхами, иногда - пищеводом. Обычно они имеют однокамерное строение и достигают размеров 7-10 см в диаметре.
Энтерокистомы являются эмбриональными производными из первичной кишки. С учетом микроскопического сходства их структуры с отделами ЖКТ, выделяют пищеводные, желудочные и кишечные кисты. Гастроэнтерогенные кисты средостения встречаются в 0,7-5% случаев. Они представляют собой однокамерные округлые или овоидные образования, с толстыми стенками и ножкой; локализуются преимущественно в заднем средостении. Гастроэнтерогенные кисты средостения содержат мутноватую слизевидную массу. Желудочные кисты могут продуцировать соляную кислоту, что приводит к изъязвлению стенок, кровотечению, язвам и перфорации стенок кисты средостения. В редких случаях в стенке кисты может развиваться рак.
Кистозные тератомы содержат в своей структуре элементы эктодермы и возникают в процессе нарушения эмбриогенеза. В медицине встречаются дермоидные кисты яичников, брюшной стенки, кожи, забрюшинной клетчатки, печени, почек и др. органов и тканей. Дермоидные кисты обычно расположены в передневерхнем отделе средостения. Величина дермоидных кист средостения может достигать 15-25 см. Форма кистозных тератом обычно неправильная овальная; консистенция эластическая или мягкая. Стенки кисты могут содержать хрящевые и известковые включения. Внутри кисты заключена густая кашицеобразная жирная масса с множеством различных включений (волос, чешуек эпидермиса, кристаллов холестерина, аморфных жиров, зубов).
Могут иметь врожденное и приобретенное (воспалительное, опухолевое) происхождение. Они преимущественно выявляются у детей и людей молодого возраста.
Симптомы кист средостения
Особенности клинических проявлений кисты средостения обусловлены типом и расположением образования, его величиной и скоростью роста. В большинстве случаев симптоматика развивается на том этапе, когда увеличение кисты средостения вызывает компрессию других органов и неизбежное нарушение их функций.
Течение кист перикарда в большинстве случае бессимптомное, гладкое. Нередко они являются находкой при прохождении профилактической флюорографии. Иногда наблюдаются сердцебиение, одышка, сухой кашель, возникающие при перемене положения туловища и физической нагрузке. При осложненном течении целомических кист средостения может иметь место провыв содержимого кисты перикарда в бронх, нагноение и разрывы кисты.
Развитие бронхогенных кист средостения нередко сопровождается надсадным кашлем, одышкой, дисфагией, тупой болью в грудной клетке. При сдавлении кистой дыхательных путей развивается стридорозное дыхание. В случае прорыва бронхогенной кисты средостения в бронх может появиться кровохарканье. При одновременном прорыве кисты в плевральную полость и в бронх, развивается гидропневмоторакс и бронхоплевральный свищ.
Гастроэнтерогенные кисты средостения проявляют себя кашлем, одышкой, тахикардией, дисфагией, болью в груди. Энтерокистомы могут прорываться в трахею, бронхи, плевральную полость, средостение, вызывая развитие кровохарканья, эмпиемы плевры, частых пневмоний, лихорадки неясного генеза, бронхоэктазов, медиастинита.
Более чем в половине случаев дермоидная киста средостения сопровождается различными сердечно-сосудистыми нарушениями: приступами стенокардии, болью в области сердца, тахикардией. У 30% больных признаком дермоидной кисты средостения служит появление продуктивного кашля с выделением кашицеобразной массы, содержащей примесь волос и жира, что наблюдается при прорыве кисты в бронх. У части пациентов отмечается выпячивание грудной стенки в проекции расположения опухоли.
Осложнения
Наиболее грозным осложнением кист средостения служит так называемый синдром медиастинальной компрессии, частота которого колеблется от 27 до 39%. Сюда может входить компрессия дыхательных путей, синдром верхней полой вены (СВПВ), сдавление пищевода, сердца, возвратного нерва.
При компрессии дыхательных путей развивается стридорозное дыхание, одышка, дыхательная недостаточность. Синдром ВПВ проявляется цианозом кожи лица, видимых слизистых оболочек, шеи, верхних конечностей и грудной клетки; отечностью мягких тканей этой зоны; расширением и напряжением вен шеи; повышением давления в системе ВПВ. Сдавление кистами различных структур средостения может сопровождаться дисфагией, дисфункцией надгортанника, дисфонией, компрессией и дислокацией сердца.
К прочим осложнениям кист средостения относятся их прорывы в полости плевры, бронхи и легкое, кровотечения в средостение и плевральную полость (гемоторакс). Осложненное течение кист средостения несет в себе потенциальную угрозу жизни пациента.
Диагностика
Методы выявления кист средостения включают рентгенологическую, ультразвуковую, томографическую, эндоскопическую, морфологическую диагностику.
- Рентгенологические исследования. Полипозиционная рентгеноскопия и рентгенография грудной клетки, рентгенография пищевода и сердца, пневмомедиастинография позволяют определить локализацию, форму и размеры кисты, ее связь с соседними органами, изменение положения при дыхательных движениях.
- Томографическая диагностика. Для более детальной оценки структуры, толщины стенок кисты, характера содержимого и взаимоотношения с соседними анатомическими образованиями, производится КТ и МРТ средостения.
- Эхография. При медиастинальных новообразованиях в диагностической практике широко используется УЗИ средостения. В диагностике кист перикарда существенно помогает ЭхоКГ, позволяющая дифференцировать кисту средостения от кист легкого, дермоидных кист средостения, аневризмы аорты.
- Бронхологическое обследование. При кистах средостения, демонстрирующих интимную связь с трахеей или бронхами, прибегают к выполнению бронхоскопии и бронхографии.

Если названные методы диагностики не позволяют определиться с нозологией образования, целесообразен переход к инвазивным диагностическим исследованиям:
- Биопсия. Проведение аспирационной тонкоигольной биопсии кисты средостения позволяет осуществить цитологическое исследование полученного пунктата и верифицировать морфологию образования в 80-90% случаев. Тонкоигольная биопсия может выполняться чрескожным, чрестрахеальным, чрезбронхиальным, чреспищеводным доступом.
- Диагностические операции. С целью визуализации и открытой эксцизионной биопсии опухоли средостения может быть предпринята медиастиноскопия, диагностическая торакоскопия, парастернальная медиастинотомия.
Лечение кист средостения
Лечебная тактика в отношении кист средостения сводится к их хирургическому удалению в возможно ранние сроки. Такой подход является профилактикой развития компрессионного синдрома, разрыва и малигнизации кист средостения.
- Открытое удаление кисты средостения может проводиться путем продольной стернотомии (при расположении кисты в переднем средостении), с помощью переднебоковой торакотомии на стороне поражения (при боковом расположении образования), боковой торакотомии (при локализации опухоли в среднем средостении), заднебоковой торакотомии (при расположении кисты в заднем средостении). Открытые операции обеспечивают возможность наибольшей свободы действий и полноценной интраоперационной ревизии раны. При развитии осложнений может потребоваться проведение медиастинотомии.
- Торакоскопическое удаление кист средостения также широко и успешно применяется не только для диагностики, но и для удаления медиастинальных образований. В некоторых случаях используется миниторакотомия с видеоподдержкой.
- Пункционная аспирация. У соматически отягощенных пациентов с низкими функциональными резервами методом выбора служит трансторакальная пункция с дренированием и склерозированием кисты средостения. В качестве склерозантов обычно используется раствор спирта с йодом, глюкозы.
Читайте также:


