Компрессионная миелопатия в грудном отделе что это такое
Все процессы, протекающие в позвоночном столбе, так или иначе, влияют на состояние и функционирование нервной ткани спинного мозга. А она, в свою очередь, на функционирование всего организма, или той или иной его системы. Потому заболевания опорно-двигательного аппарата часто бывают напрямую связаны с повреждением нервной ткани и различными патологиями в организме. В данной статье рассмотрена миелорадикулопатия грудного отдела позвоночника, как пример одного из таких заболеваний.
- Что это такое?
- Причины
- Симптомы и признаки
- Виды
- Чем опасна?
- Диагностика
- Лечение
- Медикаментозное
- Операции
- Профилактика
- Вывод
Что это такое?
Миелопатией называется группа заболеваний и повреждений нервной ткани спинного мозга, развивающихся по разным причинам и имеющих склонность к хроническому течению.
Наиболее часто патология локализуется в шее, на втором месте по распространенности миелопатия грудного отдела позвоночника. Под данным названием понимается группа патологий невоспалительного характера, дистрофического течения. Говорить о методах лечения миелопатии и ее причинах однозначно нельзя, так как разные заболевания требуют разного подхода.
Код по МКБ 10 миелопатии грудного отдела позвоночника – G 99.2.
Причины
Диагностируется достаточно много типов такой патологии. Они имеют различные причины и клиническую картину. Но имеется одна общая черта – причины, обычно, никогда не связаны напрямую со спинным мозгом.
- Чаще всего миелопатию вызывают заболевания позвоночника дегенеративного характера – остеопороз, лордоз, спондилолистез, спондилоартроз, спондилез, остеохондроз;
- Повреждения позвоночного столба (вывихи, подвывихи, переломы, трещины и т. п) – вторая по распространенности причина болезни;
- Патологии сосудов, вызывающие патологические нарушения в нервной ткани – атеросклероз, тромбоз;
- Опухоль, туберкулез и остеомиелит очень редко, но все же тоже могут стать причиной.
Имеется и ряд частных случаев. В результате инфицирования, опухоли или рассеянного склероза может поражаться спинномозговое вещество без задействования в патологическом процессе самого позвоночного столба. Ишемическая миелопатия грудного отдела позвоночника может развиться при гормональной спондилопатии.
Симптомы и признаки
В зависимости от того, какие причины и дегенеративные процессы вызвали патологию, и какие характеристики формирования и развития она имеет, симптоматика может быть различной. Но имеется и ряд общих признаков, характерных для поражения любого типа:
- Боли в спине, которые сначала могут быть неинтенсивными, но со временем нарастают (усиливаются при нагрузках или длительном положении в одной позе);
- Уменьшение гибкости и подвижности этой части позвоночного столба;
- Ощущение скованности в позвоночнике;
- Внезапные приступы межреберных болей;
- Ослабление мускулов верхних конечностей;
- Потеря чувствительности рук и покалывание в них;
- Болевые ощущения в плечах;
- Гипертонус мускулов в руках;
- В запущенных случаях иногда происходят сбои в работе органов дыхательной системы.
- Может наблюдаться изменение рефлексов.

Выделяется восемь типов миелопатии в зависимости от причины, которая ее вызвала:
- Вертеброгенная формируется из-за компрессии или повреждения нервной ткани спинного мозга. Этот тип наиболее частый из всех. Иногда протекает остро (при внезапном сильном поражении), а иногда хронически (когда состояние развивается и нарастает медленно);
- Ишемический или атеросклеротический тип формируется на фоне существующего атеросклероза и/или порока сердца. При таком течении бляшки, образованные в просвете сосудов, мешают нормальному кровоснабжению спинного мозга;
- Сосудистая форма патологии похожа на атеросклеротическую, так как смысл ее также заключается в том, что нарушается питание спинного мозга. Но происходит это из-за какой-либо патологии сосудов, кроме атеросклероза;
- Эпидуральная форма связана с нарушениями кровообращения. Она намного опаснее других видов, так как при ней существует достаточно высокая вероятность того, что произойдет кровоизлияние в мозг;
- Компрессионная форма диагностируется тогда, когда имеется избыточное давление на мозг грыжей, опухолью, а также в результате спондилеза;
- Дегенеративный тип развивается при нарушении структуры тканей, что может происходить в результате гормонального сбоя, недостатка витаминов, сбоя в эндокринной системе;
- Инфекционная форма развивается при инфицировании спинного мозга патогенными бактериями и микроорганизмами;
- Очаговая форма – очень редкий тип, который развивается исключительно при воздействии на мозг радиоактивного вещества.
При таком разнообразии видов и причин патологии становится понятно, что в разных случаях лечение миелопатии грудного отдела позвоночника должно проводиться по-разному. Также в зависимости от формы, болезнь вызывает разные изменения и несет различную опасность.
Чем опасна?
Опасность патологического процесса различна в зависимости от причин, которые его вызвали. Среди наиболее неприятных последствий можно выделить:
- Формирование хронического болевого синдрома в результате ущемления нервной ткани;
- Парезы, параличи, утрата рефлексов, онемение конечностей, нарушения работы внутренних органов (особенно, дыхательной системы) различного характера по этой же причине;
- Вероятность кровоизлияния в мозг при формах, нарушающих мозговое кровообращение;
- При инфекционной форме протекания болезни наибольшую опасность представляет вероятность инфицирования головного мозга, развивается менингит;
- Нарушение оттока ликвора из головного мозга.
При отсутствии лечения прогноз по миелопатии неблагоприятен – патология может представлять существенную опасность для здоровья и даже жизни пациента. Оно способно привести к полной утрате работоспособности в результате паралича, к смерти от инсульта или проблем с дыханием, а также множеству других осложнений.
Однако если проводится адекватное своевременное лечение, то при большинстве типов происходит выздоровление. А в остальных удается добиться такой стабилизации состояния, что оно никак не влияет на качество жизни.

Диагностика
- Сбор анамнеза и анализ симптомов;
- Мануальный осмотр, проверка рефлексов и чувствительности в определенных точках;
- Рентгенограмма для определения травмы или компрессии, ее причины;
- Электронейрограмма для анализа вовлеченности нервной ткани в процесс;
- КТ для оценки состояния сосудов;
- МРТ.
При подозрении на инфицирование также может производиться анализ спинномозговой жидкости (ликвора).
Лечение
Терапия назначается в зависимости от причины, вызвавшей патологию. Оно бывает оперативным, медикаментозным или комплексным. Дополняется массажами, физиотерапией и лечебной физкультурой, которые помогают нормализовать кровообращение.
Используются следующие препараты:
- При ишемической форме сосудорасширяющие средства, это Кавинтон, Папаверин, Но-шпа;
- При инфекционной форме – терапия антибиотиками широкого спектра, подбираемыми индивидуально, отталкиваясь от типа возбудителя.
Дополнительно назначаются нейропротекторы, витамины группы В. Это способно улучшить функционирование нервных корешков, особенно при применении совместно с дополнительными процедурами – массажем, физиотерапевтическим воздействием, ЛФК.
Некоторые формы патологии лечатся оперативно. Среди них:
- Компрессионная миелопатия, которая излечивается путем иссечения образования или кисты, давящих на нервную ткань. Иногда проводится и установка дренажа в кисту;
- При изменении просвета канала позвоночного столба проводится декомпрессионные операция, в том числе, удаление части диска или всего его полностью.
Тип хирургического вмешательства и его особенности назначаются нейрохирургом. Часто такое лечение дополняется и медикаментозной терапией.

Профилактика
Профилактика данной болезни такая же, как и любого другого заболевания позвоночника:
- Необходимо избегать гиподинамии;
- Не подвергать позвоночник излишним нагрузкам;
- Правильно питаться и следить за обменом веществ;
- Избегать травм позвоночника.
Также важно своевременно пролечивать все возникающие заболевания позвоночника.
Вывод
Миелопатия – название целого комплекса заболеваний, каждое из которых достаточно опасно и может привести к серьезным последствиям. Потому важно своевременно обращаться к врачу и внимательно следить за своим здоровьем.

Спинной мозг, который располагается в позвоночном канале, контролирует множество функций систем и органов в организме человека.
Болезни, поражающие спинной мозг, который является важной частью ЦНС, несут большую опасность.
Одним из этих заболеваний, является миелопатия.
Это собирательный термин синдрома, обозначающий повреждение спинного мозга в следствии заболевания позвоночного столба.
При отсутствии лечения велик риск тяжёлых осложнений и необратимого повреждения спинного мозга.
Миелопатия и её классификация
Миелопатия, это общее название комплекса болезней, которые связаны с нарушением функционирования спинного мозга.
Этот важный орган является главной осью нервной системы, с помощью которой осуществляется связь головного мозга с другими частями тела. Поэтому данная патология может привести к тяжёлым последствиям, даже к инвалидности.
Выделить группу риска не представляется возможным, заболеть может любой человек, так как причин развития болезни множество.
Но можно отметить возрастные категории:
- Дети, которые переболели энтеровирусной инфекцией.
- Молодые люди (15-30 лет), которые получили травму спины.
- Люди среднего возраста (30-50 лет) с наличием первичной опухоли.
- Пожилые люди (от 50 лет), у которых замечены дистрофические изменения позвоночника.
Развитию патологии предшествуют причины, в зависимости от которых и диагностируют форму миелопатии.
Спинальная миелопатия подразделяется на отдельные виды. У каждого патологического процесса свои причины возникновения, признаки и другие условности.
Вертеброгенная. Обычно областью поражения становятся шейный отдел или грудной, так как на них приходится повышенная нагрузка. Данный вид миелопатии вызывает:

- Наличие остеохондроза.
- Протрузии и грыжи.
- Механические повреждения после ушибов или перелоиов.
- Ишемия сосудов.
- Смещение дисков, что вызывает защемление нервных окончаний.
При острой форме, когда повреждения тяжёлые, заболевание развивается стремительно. Если процесс вялотекущий, то миелопатия развивается довольно медленно.
Сосудистая миелопатия. Патология возникает из-за плохого кровообращения в зоне спинного мозга. Болезнь затрагивает спинномозговые артерии и подразделяется на два типа:

- Ишемическая. Нарушен кровоток на отдельном участке спинного мозга, так как присутствует непроходимость сосудов. Причиной становятся заболевания, вызывающие сдавливание сосудов.
- Геморрагическая. Происходит кровоизлияние, так как нарушена целостность сосуда.
Инфаркт спинного мозга. Опасность заключается в том, что тяжёлое нарушение может произойти в любой зоне позвоночника. Последствия предсказать практически невозможно. В основном, причиной является тромб. При этом повреждаются нервные волокна, что приводит к потере чувствительности в конечностях и снижению контроля над мышечными рефлексами.
Шейная миелопатия. Патологический процесс обычно развивается с возрастом, когда уже начинаются изменения хрящевой и костной ткани. Возникает в шейном отделе из-за передавливания спинного мозга в этой области. Существует отдельная форма ‒ цервикальная миелопатия. Патология с более серьёзной симптоматикой (не контролируются верхние конечности).
Грудная. Название указывает на место локализации. Развитию способствует грыжа, сужение или защемление позвоночных каналов.
Поясничная. Характеризуется определёнными симптомами:
Компрессионно-ишемичная

К этому виду относится широкий ряд заболеваний:
- Спондилёз шейного отдела, который возникает в связи с изношенностью дисков, а также их смещением.
- Злокачественное новообразование.
- Воспаление гнойного характера.
- Сузился позвоночный канал. Этот дефект может быть врождённым, но чаще вызывается воспалением или разрушением позвонков.
- Кровоизлияние в спинном мозге.
- Протрузия диска, когда он вдавливается в позвоночный канал.
Компрессией сопровождаются малейшие травмы, если нарушается целостность сосуда.
Спондилогенная. Состояние прогрессирует в связи с травмированием спинного мозга из-за постоянного неудобного положения головы. Постепенно изменяется осанка и походка человека.
Дегенеративная. Её появление вызывается авитаминозом, а также прогрессированием ишемии спинного мозга.
Очаговая миелопатия. Является последствием облучения или проникновением радиоактивных веществ в организм. Сопровождается выпадением волос, воспалением кожного покрова и хрупкостью костей.
Дисциркуляторная. Носит всегда хронический характер. Слабеют мышцы конечностей, снижается их чувствительность. Появляются внезапные сокращения мышц, а также начинают наблюдаться нарушения работы органов в области малого таза.
Дискогенная. Имеется ещё одно название ‒ позвоночная миелопатия. Нередко развивается из-за продолжительного процесса дегенерации межпозвоночных дисков и считается самостоятельной болезнью. Возникают дисковые грыжи, сдавливающие спинные артерии и мозг.
Прогрессирующая. Причиной этого вида является синдром Броун-Секара. Заболевание поражает почти половину спинного мозга (в поперечном срезе) и может вызвать паралич. Обычно патология развивается стремительно, но иногда растягивается на долгие годы.
Хроническая. Причин развития этого вида миелопатии много:
- Полиомиелит, приводящий обычно к параличу.
- Цирроз печени.
- Инфекционные заболевания, поражающие спинной мозг.
- Сирингомиелия. В спинном мозге образуются небольшие полости.
- Сифилис.
- Различные патологии позвоночника.
Вообще-то, все формы миелопатии можно отнести к хронической, если их развитие не прогрессирует.
Посттравматическая. Обозначение болезни говорит о причине развития патологии. Имеет типичные симптомы:
- Нарушения в области таза.
- Резкое снижение чувствительности.
- Паралич.
Обычно такие признаки остаются на всю жизнь.
Вариантов заболевания спинного мозга достаточно много, поэтому всегда нужно иметь в виду возможное наличие миелопатии.
Видео: "Что такое миелопатия?"
Факторы риска и причины
Фоном для развития данного заболевания является масса сопутствующих факторов. Главными причинами болезни считаются повреждения позвоночника и другие патологии.
![]()
Остеопороз.- Последствия травм.
- Остеохондроз.
- Атеросклероз сосудов.
- Инфекционные заболевания.
- Кровоизлияния, ишемия.
- Злокачественные опухоли.
- Сколиоз.
- Межпозвоночные грыжи.
- Радиационное облучение.
Существуют также факторы, которые предрасполагают к развитию миелопатии:
- Сердечно-сосудистые заболевания разной этиологии.
- Преклонный возраст.
- Образ жизни или работа с риском травматизма.
- Экстремальные виды спорта.
Учитывая многообразие причин, можно утверждать, что заболеванию подвержены люди любого возраста.
Возможные осложнения проявляются в невозможности движений какой-либо части тела. Иногда утрачивается чувствительность, и появляются фантомные боли. Нередко наблюдаются нестерпимые боли в области протекания патологического процесса.
К тому же, часто возникают неврологические нарушения в работе кишечника и мочевого пузыря. Самым тяжёлым последствием является паралич, что приводит к инвалидности.
Симптомы и методы диагностики
Признаки определяются сегментом повреждения и главной причиной.
В основном, наблюдаются типичные симптомы:
- Резко ограничивается подвижность конечностей.
- Снижение, а иногда и повышение чувствительности.
- Задержка мочеиспускания.
- Повышается мышечный тонус.
- Нарушается дефекация.
Картина течения заболевания всех форм аналогична. Сначала появляются болезненные ощущения в поражённом участке позвоночника, а затем развиваются неврологические симптомы.
Когда у болезни сложный генезис, то есть происхождение, сразу следует исключить возможность наличия иных патологий с похожей симптоматикой. Поэтому кроме осмотра и пальпации необходимы дополнительные исследования.
В первую очередь делается лабораторный анализ крови (общий и определяющий количество воспалительных белков), а также исследуется спинномозговая жидкость.
В качестве аппаратного обследования применяются:
- Рентгенография. Метод позволяет визуализировать состояние костей позвоночника.
- МРТ. Выявляется присутствие опухолей и присутствие деформации или сжатия спинного мозга.
- Электромиография. Оценивает уровень поражения периферических нервов и ЦНС.
С помощью данного диагностического алгоритма состояние спинного мозга определяется наиболее достоверно.
Лечение миелопатии
Терапия обычно консервативная, предполагающая длительное медикаментозное лечение. Если болезнь быстро развивается или появилась угроза для жизни, то прибегают к хирургическому вмешательству.
Для лечения применяют следующие группы лекарств:
| Анальгетики | для устранения болевого синдрома |
| Диуретики | для снятия отёка |
| Спазмолитики и миорелаксанты | для купирования мышечных спазмов |
Если есть необходимость, то используют и сосудорасширяющие средства.
Каждый вид миелопатии требует своего курса терапии, но следует обязательно ликвидировать негативное влияние главного заболевания на спинной мозг.
Сосудистые нарушения требуют:
- Использования вазоактивных лекарств.
- Применения нейропротекторов и нооторопов.
- Снятия компрессии.
Коллатеральное кровообращение нормализует Папаверин, Эуфиллин и никотиновая кислота. Для улучшения микроциркуляции назначают Флекситал и Трентал. В схему терапии нередко включают антиагреганты (Дипиридамол-Ферейн). Отёк эффективно снимает Фуросемид.
При гематомиелии используют антикоагулянты (Гепарин). Устранить гипоксию поможет Милдронат. Обязательно применяют препараты, которые улучшают когнитивные функции (Галантамин).
При инфекционной миелопатии обязательно применяют антибиотики. При интоксикации спинного мозга проводится очищение крови.

Многим назначают физиопроцедуры:
- Парафинотерапия.
- УВЧ.
- Диатермия.
- Электрофорез.
- Грязелечение.
- Рефлексотерапия.
- Эдектростимуляция.
Эти процедуры, а также ЛФК и массаж рекомендуются только при хроническом течении миелопатии.
Несмотря на отработанные методы лечения, избавиться от болезни не всегда удаётся.
Профилактические меры
Особых мер профилактики данного заболевания не существует. Обычно рекомендуется просто поддерживать позвоночник в нормальном состоянии.
- Необходимо выполнять специальные упражнения для усиления мышечного корсета.
- Желательно правильно оборудовать спальное место (ортопедический матрас).
- Нужно активизировать образ жизни, включив посильные нагрузки.
- Обязательно следует отказаться от жирной пищи и курения, которые снижают эластичность сосудов.
Естественно, нужно стараться предотвратить развитие заболеваний, которые становятся причиной миелопатии.
Видео: "Миелопатия: вопрос-ответ"
Прогноз
Абсолютное выздоровление зависит от факторов, которые вызвали болезнь, а не только от своевременного её обнаружения. Например, посттравматическая и компрессионная миелопатии полностью излечиваются, если устранить причины их развития.
Многие формы миелопатии сложно поддаются прогнозированию. Если причиной является неизлечимая болезнь, то удаётся добиться, лишь стабилизации состояния. К ним относятся метаболическая, а также ишемическая виды миелопатии.
При инфекционной и токсической форме, выздоровление всегда зависит от тяжести повреждения спинного мозга. Может наблюдаться стойкая ремиссия в начальной стадии, но если нервная ткань уже разрушается, то иногда наступает полная неподвижность.
Если удаётся остановить развитие болезни, то прогноз весьма оптимистичный. Утраченные функции восстанавливаются почти в 80% случаев.
Заключение
Миелопатия не считается лёгким заболеванием, и лечение будет достаточно сложным. Она характеризуется нарушением спинного мозга. Главное, своевременно приступить к терапии, которая должна быть комплексной. От этого будет зависеть правильность лечения и продолжительность жизни человека при наличии миелопатии
Пройдите тест и проверьте себя: Что такое миелопатия? Какие виды миелопатии позвоночника бывают? Можно ли вылечить миелопатию позвоночника?
Компрессионная миелопатия – тяжелейшее осложнение заболеваний нервной системы, в основе которого лежит сдавление спинного мозга различными образованиями: костными осколками позвонков при травме, грыжей диска, опухолью, гематомой. Главными симптомами миелопатии являются утрата двигательной и чувствительной функции ниже места поражения. Кроме того, наблюдается нарушение работы внутренних органов. Для диагностики компрессионной миелопатии используются компьютерная томография, рентгенография, миелография. Лечение сдавления спинного мозга, главным образом, оперативное.
МКБ-10
- Причины компрессионной миелопатии
- Симптомы компрессионной миелопатии
- Диагностика компрессионной миелопатии
- Лечение компрессионной миелопатии
- Прогноз и профилактика
- Цены на лечение
Общие сведения
Под термином "компрессионная миелопатия" понимается повреждение вещества спинного мозга вследствие давления на него каким-либо образованием с развитием двигательных и чувствительных нарушений. Компрессионная миелопатия не является самостоятельным заболеванием, возникает как осложнение различных патологических процессов в позвоночном столбе или спинномозговых оболочках.
Основными факторами, которые приводят к повреждению нервных путей при сдавлении спинного мозга, являются: непосредственное разрушение его вещества патологическим фактором; пережатие крупных кровеносных сосудов, за счет которого нарушается питание нервной ткани и развивается некроз. Чем дольше длительность компрессии, тем более важную роль играет изменение интенсивности кровотока.

Причины компрессионной миелопатии
В зависимости от скорости развития сдавление спинного мозга может быть острым, подострым или хроническим. Острые компрессионные миелопатии развиваются при резком одномоментном сдавлении вещества мозга с повреждением его структур и ярко выраженными неврологическими симптомами. От момента воздействия повреждающего агента до появления клинических симптомов проходят минуты-часы. Причинами такого состояния могут быть: травмы позвоночника, кровоизлияние под оболочки спинного мозга. Острое сдавление также может представлять собой исход опухолевого процесса или эпидурального абсцесса.
Среди травм позвоночника, которые могут стать причиной синдрома острой компрессионной миелопатии, важное место занимают компрессионные переломы позвонков со смещением отломков. Они возникают при сильной осевой нагрузке на позвоночник, например, ударе головой об дно при нырянии в незнакомом месте. Другими повреждениями позвоночного столба являются вывихи, подвывихи, смещения позвонков относительно друг друга. Во всех этих случаях спинной мозг сдавливается костными отломками или зажимается в спинномозговом канале.
Кровоизлияние под оболочки спинного мозга может возникать при травмах спины, приеме препаратов, снижающих свертывающую активность крови (антикоагулянты, например, варфарин), как осложнение медицинских манипуляций (люмбальная пункция, эпидуральная анестезия). Спинной мозг располагается в костном канале, образованном из отверстий в теле позвонков, и окружен несколькими оболочками. Кровь из поврежденного сосуда, чаще всего это вена, изливается в пространство между костью и твердой оболочкой спинного мозга. Так как позвоночный канал достаточно узкий, а кровь не способна сжиматься, образовавшаяся гематома оттесняет спинной мозг и сдавливает его. Сдавление на протяжении от нескольких дней до 1—2 недель условно называется подострой компрессией. Она может возникнуть при разрыве межпозвоночной грыжи, бурном росте метастазов опухолей, образовании гнойного абсцесса.
Опухоль спинного мозга, образованная из его оболочек или новообразование тканей позвонка, долгое время могут не давать о себе знать. Однако в тот момент, когда нервная ткань перестает компенсировать повреждение, развивается синдром подострого сдавления тканей мозга. То же самое происходит при образовании гнойных абсцессов под твердой оболочкой (чаще всего возникает при туберкулезе и остеомиелите позвоночника). При увеличении гнойного затека до определенных размеров происходит сдавление спинного мозга. При остеохондрозе позвоночника компрессию могут оказывать фрагменты грыжи диска или выпячивание части фиброзного кольца, остеофиты (костные разрастания, образующиеся вокруг позвоночного канала и деформирующие его). Особенностью хронической компрессионной миелопатии является медленное нарастание симптомов (в течение многих лет) и способность спинного мозга долгое время компенсировать повреждения.
Также к постепенному сдавлению спинного мозга могут приводить медленно растущие опухоли оболочек и позвонков.
Симптомы компрессионной миелопатии
В неврологии при постановке диагноза обычно не указывают тип компрессионной миелопатии. Однако на практике принято разделять повреждение спинного мозга от сдавления на 3 типа: острое, подострое, хроническое. Клинические проявления компрессионной миелопатии напрямую зависят от типа сдавления, отдела спинного мозга (шейный, грудной, поясничный) и месторасположения очага повреждения по отношению к основным нервным путям.
Спинной мозг в функциональном отношении не является однородной структурой. В передней его части располагаются двигательные нейроны, отвечающие за движения скелетных мышц; в задней – чувствительные нервные клетки, а по бокам – центры, ответственные за работу внутренних органов. В зависимости от того, на какую часть спинного мозга преобладает давление повреждающего фактора, будут выражены те или иные клинические симптомы.
Острая, подострая и хроническая формы миелопатии отличаются скоростью развития симптомов заболевания и степенью выраженности утраченных функций. Самым тяжелым по своим проявлениям является острое сдавление спинного мозга. При нем происходит одномоментное выпадение как двигательной (развивается вялый паралич), так и чувствительной функции участков тела, расположенных ниже зоны повреждения, нарушается работа мочевого пузыря и прямой кишки. Это состояние называется спинальный шок. Через некоторое время вялый паралич переходит в спастический, появляются патологические рефлексы, судорожные сокращения мышц, возможно развитие стойкой тугоподвижности суставов (контрактур).
Компрессия в шейном отделе. Хроническая компрессионная миелопатия, как правило, начинается с тупых болей в мышцах шеи, затылка, верхней части груди, плеч и рук. В этих же областях появляются расстройства чувствительности в виде чувства ползания мурашек, онемения. Позже присоединяется мышечная слабость в руках, снижение тонуса, атрофия, могут наблюдаться подергивания отдельных мышечных волокон. Если участок сдавления располагается в первом и втором шейных сегментах, могут присоединяться признаки поражения лицевого нерва – нарушение чувствительности на лице. Возможно возникновение мозжечковых симптомов – неустойчивой походки, дрожания рук.
Сдавление в грудном отделе. Компрессии спинного мозга в этих отделах возникают относительно редко. Для них характерна слабость и повышение тонуса в ногах, а также нарушение чувствительности в области спины, груди, живота.
Компрессионная миелопатия в поясничном отделе. Для хронического сдавления спинного мозга в поясничном отделе характерны боли в мышцах ягодиц, бедра, голени, изменение чувствительности в этих же областях. С увеличением времени воздействия травмирующего фактора присоединяется слабость в мышцах, снижение их тонуса, уменьшение в размерах (атрофия). Постепенно развивается вялый периферический парез в одной или обеих ногах.
Диагностика компрессионной миелопатии
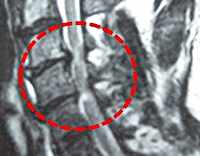
Золотым стандартом в диагностике компрессионной миелопатии является выполнение КТ и МРТ позвоночника. На снимках можно отчетливо увидеть не только причины, приведшие к сдавлению, но и состояние тканей мозга.
При невозможности произвести томографическое исследование, а также при подозрении на перелом позвоночника или вывих позвонков, используется рентгенография позвоночного столба в трех проекциях. По показаниям проводится люмбальная пункция с исследованием спинномозговой жидкости. Может быть использована миелография – особый рентгенологический метод, в основе которого лежит введение в субарахноидальное пространство контраста. После распределения красящего вещества производится серия снимков, которые позволяют определить на каком уровне произошло сдавление спинного мозга.
Лечение компрессионной миелопатии
Острая и подострая миелопатия требуют немедленного хирургического лечения. Целью его является удаление травмирующего спинной мозг агента в кратчайшие сроки, позволяющее снизить степень повреждения нервных путей. Также оперативное вмешательство необходимо при хроническом сдавлении спинного мозга опухолью вне зависимости от срока давности заболевания и величины новообразования.
При хронической компрессионной миелопатии, вызванной остеохондрозом, невролог может предложить двухэтапную схему лечения. Сначала проводится курс консервативной терапии, которая включает: противовоспалительные средства; витамины; препараты, восстанавливающие хрящевую ткань; физиопроцедуры; ЛФК; ношение ортопедических корсетов.
Если консервативные методики не оказывают эффекта или выявляется прогрессирующее нарастание симптомов сдавления спинного мозга, применяется хирургическое лечение. В зависимости от причины компрессионной миелопатии может быть проведена фасетэктомия, ламинэктомия, удаление позвоночной грыжи и костных разрастаний, замена диска на искусственный эндопротез, удаление гематомы и дренирование кисты спинного мозга, резекция клина Урбана и др.
Важную роль в восстановлении больных с компрессионной миелопатией играет регулярное санаторно-курортное лечение и ежегодные курсы реабилитации в специализированных медицинских учреждениях. Большое значение имеет ежедневная индивидуальная лечебная гимнастика, составленная врачом ЛФК.
Несмотря на то, что острая компрессионная миелопатия – самая тяжелая по своим клиническим проявлениям форма патологии, при вовремя начатом лечении она является самой благоприятной по прогнозу. Причина этого в том, что при острой форме не успевают произойти глубокие изменения в мышцах и периферических нервах. Поэтому при устранении патологического фактора возможно быстрое восстановление проводимости по спинному мозгу и полное возвращение утраченных функций.
При хронических компрессионных миелопатиях в мышцах, нервах, а также в самом спинном мозге происходят необратимые деструктивные изменения – разрастание соединительной ткани, атрофия мышц. Поэтому даже при устранении сдавливающего фактора полностью восстановить двигательные и чувствительные функции невозможно.
С учетом статистики причин, приводящих к развитию сдавления спинного мозга, в основе профилактики этого серьезного осложнения на первом месте стоит правильная диагностика и лечение остеохондроза позвоночника и опухолевых заболеваний.
Читайте также:



