После секса болит в правом боку под ребрами

Когда говорят о болях в правом боку, нередко подразумевают разные состояния и болезни, связанные с той или иной локализацией и причиной.
Проблема может быть обусловлена травмой, острым воспалительным процессом, обострением хронического заболевания и некоторыми другими причинами. В любом случае, когда пациента беспокоит ноющая боль в правом боку, врач обязательно проведет диагностические мероприятия для исключения патологий, требующих незамедлительной медицинской помощи.
Существует ряд признаков, позволяющих понять характер изменений в организме, приведших к состоянию, когда у пациента ноет в правом боку.
Характер боли
Боль в правом боку имеют несколько признаков, помогающих определить ее причину. По интенсивности и характеру выделяют такие виды:
- острая боль, для которой характерно внезапное начало, интенсивность – симптом печеночной колики при желчнокаменной болезни;
- тупая боль возникает постепенно, сохраняется долго — бывает при хронических заболеваниях органов брюшины;
- ноющая слабоинтенсивная боль бывает при хроническом воспалении слизистой оболочки толстого кишечника (колит) и желчного пузыря (хронический холецистит);
- схваткообразная боль характеризуется периодами высокой и низкой интенсивности — возникает вследствие спазма в кишечнике.
По локализации болевого синдрома выделяют:
- боль в подреберье – справа расположены печень и желчный пузырь, поэтому заболевания этих органов вызывают боль в верхнем отделе живота и под реберной дугой;
- боль в среднем отделе живота – проявление патологии в восходящей ободочной кишке толстого кишечника (колит);
- боль в нижнем отделе живота появляется при заболеваниях органов: аппендикса (аппендицит), яичников и их придатков у женщин (аднексит, оофорит), воспаления слепой кишки, у мужчин боли внизу живота справа также появляются из-за ущемления паховой грыжи;
- боль на уровне пупка сопровождает воспаление тонкого кишечника (энтерит);
- боль в правом боку сзади может быть проявлением плеврита нижних отделов грудной клетки (воспаление плевры, выстилающей легкие и грудную клетку) или абсцесса печени (гнойный очаг).
На появление боли могут влиять провоцирующие факторы:
- прием пищи: жареные и жирные блюда провоцируют приступы боли при желчнокаменной болезни и гепатите (воспаление печени);
- травмы: сильный удар, сотрясение печени и желчного пузыря сопровождаются острой болью, что может говорить о разрыве органа;
- физические нагрузки: колющая боль при ходьбе, беге, прыжках говорит о возможном перитоните (воспалении ткани, выстилающей органы брюшины).
Причины боли в правом боку: возможные заболевания
Боль в боку может быть острой или ноющей, постоянной или возникающей периодически, проходящей самостоятельно, или же длительно сохраняющейся, несмотря на принятые меры. Боль может менять свой характер: тупая внезапно обостриться и стать резкой и сильной и, напротив, острая боль перейти в ноющую небольшой интенсивности. Обо всем этом следует рассказать врачу.
Поскольку ситуация, когда ноет правый бок, может оказаться критической, откладывать визит в больницу нельзя, а при резких болях, особенно в случае повышения температуры тела, общей слабости, снижения артериального давления, учащения пульса необходимо обратиться за медицинской помощью незамедлительно.
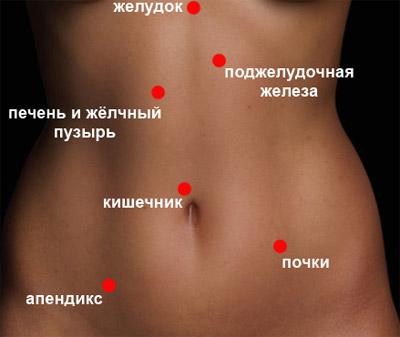
- Желчнокаменная болезнь – заболевание, для которого характерно образование камней в желчном пузыре и протоках. Боль при желчнокаменной болезни чаще тупая, ноющая, отдает в правую лопатку и плечо. Наблюдается усиление боли при стрессах, нарушении диеты, тряске, резкой смене погоды. При прогрессировании болезни отмечается интенсивная, режущая, колющая боль в правом боку сверху, иррадиирующая в область правой лопатки, плечо. такой болевой приступ называют желчной коликой. Во время приступа больные беспокойны, мечутся, кричат или стонут. Может возникать рвота, тошнота.
- Гепатит – острое или хроническое воспаление печени, вызываемое вирусами, злоупотреблением алкоголем, аутоиммунными заболеваниями, токсинами. Для любого гепатита характерна бледность, слабость, небольшое повышение температуры тела, снижение массы, плохой аппетит, желтушность кожи, кожный зуд, боль в правом боку под ребрами.
- Холецистит (бескаменный) – воспаление желчного пузыря. Основной симптом холецистита – боль в области правого подреберья. Усиливается при употреблении обильной острой, жирной пищи, алкоголя, газированной воды. Может отдавать в правое плечо, лопатку. У большинства больных сопровождается рвотой, тошнотой, отрыжкой горьким, кожным зудом.
- Дискинезия желчевыводящих путей (ДЖВП) – нарушение проведения желчи в кишечник. При гипотонии желчного пузыря боли в правом боку обычно ноющие, постоянные, иногда проявляются только ощущением тяжести под ребрами справа. Возникают через час после еды. Больные при этом могут чувствовать тошноту и слабость. При гипертонии желчного пузыря отмечаются боли в правом боку под ребрами и около пупка, по характеру сильные, приступообразные, режущие, похожи на желчную колику. Появляются через полчаса после еды. Чаще всего ДЖВП сопровождает течение холецистита.
- Язва двенадцатиперстной кишки. Основной симптом – боль в правом боку живота сверху. Она может быть ноющей, схваткообразной, режущей, иногда слабой, тупой. Для язвы характерны периодические боли, появление которых сменяется периодом относительного покоя. Сопутствующие симптомы: изжога, отрыжка, тошнота и рвота, запор.
- Дуоденит сопровождается ноющей болью в правом боку под ребрами через два часа после еды. Боль может иррадиировать (отдавать) в правую лопатку, спину, может быть опоясывающей. Также больных может беспокоить рвота, изжога, отрыжка горьким, слабость, потливость, понос.
- Гастрит. Для него характерны тупые несильные периодические боли в правом боку под ребрами и грудиной, появляются чаще через два часа после еды, или натощак утром. Больные жалуются на снижение аппетита, отрыжку кислым воздухом, запор или понос.
- Диафрагмальная грыжа — это смещение части пищевода, верхнего отдела желудка, иногда кишечника через отверстие в диафрагме в грудную полость. При данном заболевании может быть опоясывающая тупая боль, которая появляется после обильной еды, при кашле, в положении лежа. Уменьшают боль отрыжка, глубокий вдох, рвота.
- Гломерулонефрит – воспаление почек иммунного происхождения. Болеют чаще дети и молодые люди. При гломерулонефрите боль чувствуется в правом и левом боку, в пояснице, что сопровождается повышением температуры тела, выделением красной мочи. Больные жалуются на одышку, повышение артериального давления, появление отеков на лице по утрам. При отсутствии отеков может увеличиваться масса тела из-за задержки жидкости в организме.
- Пиелонефрит – инфекционное воспаление почек. Боль при пиелонефрите возникает чаще с одной стороны. Если поражена правая почка, то ноющая сильная боль отмечается в правом боку сзади, в пояснице, может болеть в правом боку живота снизу. Основные проявления пиелонефрита: повышение температуры тела вечером, болезненное мочеиспускание, постоянная жажда, бледность с темными кругами под глазами, утренние отеки на лице, головная боль, может быть рвота. Моча выделяется с неприятным запахом, мутная.
- Мочекаменная болезнь проявляется ноющими, тупыми болями в области поясницы, учащенным мочеиспусканием, примесью крови в моче, особенно после физической нагрузки. Прохождение камня из почек по мочеточнику сопровождается сильной острой болью, отдающей в поясницу — больной беспокоен, мечется. Так возникает почечная колика.
- Энтерит – воспаление слизистой оболочки тонкого кишечника. Боли в правом боку снизу (в правой подвздошной области) появляются при поражении подвздошной кишки. При энтерите по характеру боль может быть постоянной или приступообразной. Сопровождается урчанием в животе, вздутием, поносом.
- Аппендицит начинается с появления острой боли, чаще в правом боку под ребрами. Постепенно боль спускается в область пупка, а затем вниз в подвздошную область. Одновременно повышается температура, может быть тошнота и рвота, слабость и снижение аппетита.
- Паховая грыжа справа сопровождается преходящей острой болью в правом боку и паху, которая появляется после физического напряжения и поднятия тяжестей, отдает в ногу. Кроме того, во время приступа боли в правом боку снизу появляется выпячивание, исчезающее в положении лежа.
- Панкреатит – острое или хроническое воспаление поджелудочной железы. Характеризуется появлением приступов опоясывающей интенсивной боли, сопровождаемой рвотой, не приносящей облегчения. При поражении головки поджелудочной железы боль беспокоит в правом боку. Также наблюдается потемнение мочи, желтуха, светлый (почти белый) кал, кожный зуд.
- Внематочная беременность приводит к возникновению в начале непостоянной боли внизу живота, на фоне которой могут появиться кровянистые выделения из половых путей. Чем дольше развивается беременность, тем сильнее становится боль, начиная отдавать в лопатку и прямую кишку. Если происходит разрыв трубы, это сопровождается очень резкой болью и внутренним кровотечением, что часто приводит к потере сознания.
- Аднексит – воспаление яичников и маточных труб. При этом заболевании возникает приступ острой боли внизу живота справа или слева, может отдавать в поясницу. Приступ очень похож на почечную колику. Хронический аднексит может послужить причиной боли в правом боку при половом акте.
- Апоплексия (разрыв) яичника приводит к появлению резкой боли внизу живота, которая может сопровождаться тошнотой и рвотой, потерей сознания. Апоплексия яичника очень часто возникает в середине менструального цикла (при овуляции). Спровоцировать разрыв может половой акт или физическая нагрузка.
- Киста яичника (эндометроидная) проявляется возникновением ноющей постоянной боли внизу живота, усиливающейся во время менструации. При разрыве, перекруте или нагноении кисты больные ощущают кинжальную резкую боль.
Диагностика
Диагностические мероприятия начинаются с физиакального осмотра и опроса пациента.
При постановке диагноза учитывается:
- характер и интенсивность, течение болевого синдрома;
- его локализация;
- общий анамнез пациента;
- поведение больного во время активизации неприятных ощущений;
- дополнительная симптоматика и ее проявления;
- принимает ли пациент какие-либо медицинские препараты.
В качестве инструмента дифференциальной диагностики используют аппаратные методы визуализации:
- рентген;
- УЗИ – обследуется гинекология, урология, кишечник;
- МРТ – для исключения дивертикулитов, диагностики новообразований различного характера, грыж и опухолей позвоночника, изменений в суставных головках тазобедренного сустава;
- лапароскопические и общеполостные диагностические оперативные вмешательства.

Как лечить боль в правом боку и что делать?
Так как боль в правом боку — это симптом, то и лечить надо не ее, а ту болезнь, что ее спровоцировала. Как часто мы принимаем анальгетики или спазмолитики в любой ситуации. И как часто потом хирурги или гинекологи бранят пациентов за то, что те не сразу обратились за помощью. А ведь любую болезнь легче лечить в самом начале, а не на этапе развития тяжких осложнений.
При лечении описанных заболеваний используются все методы, доступные в современной медицине:
- отказ от жирного, жареного, острого — при болезнях желчного пузыря;
- исключение грубой клетчатки, пряностей — при заболеваниях кишечника;
- полный голод в течение нескольких дней — при остром панкреатите;
- при воспалениях в любой области — антибиотики;
- при онкологических заболеваниях — лучевая, химио- и радиотерапия;
- при опоясывающем лишае — противовирусные препараты, единственно эффективные при этой патологии;
- спазмолитики и анальгетики — всего лишь как элемент комплексного лечения;
Хирургическое вмешательство — как крайняя, а иногда и единственно эффективная мера борьбы с патологией:
- аппендицитом;
- перекрутом ножки опухоли яичника;
- его апоплексией;
- внематочной беременностью;
- желчнокаменной болезнью;
- некоторых формах болезни Крона;
- опухолях фатерова соска.
Вопрос, почему болит правый бок, не имеет однозначного ответа. Причин этому явлению – множество – от нарушений работы желчного пузыря, кишечника и печени, до воспаления половых органов. Поставить диагноз точно поможет полное обследование и диагностика.
- Эндометриоз;
- Разрыв кисты яичника;
- Апоплексия яичника;
- Присутствующие на шейке матки и влагалище инфекционно-воспалительные участки;
- Индивидуальное анатомическое строение половых органов женщины;
- Воспалительные процессы в органах, расположенных в малом тазу.
Почему возникает боль внизу живота после секса
На приеме у гинеколога некоторые женщины жалуются, что после секса начал болеть низ живота. Среди причин, провоцирующих такую ситуацию, важно отметить присутствующие воспалительные процессы в органах малого таза, как в матке, так и в придатках.
Причиной, которая повлияла на развитие процесса, считается осложнение инфекций, передающихся половым путем. В особенности опасными являются хламидиоз и гонорея. Второстепенными возбудителями могут стать различные грибы или нарушение микрофлоры.
- Хирургические вмешательства, такие как аборты и диагностическое выскабливание;
- Использование внутриматочных контрацептивов;
- Ослабленный иммунитет.
Поэтому при появлении дискомфортных ощущений, нужно незамедлительно обратиться к специалисту за консультацией, поскольку осложнения в данной сфере чреваты осложнениями, которые могут привести к неспособности женщины зачать и выносить ребенка.
Оно появляется вследствие дисбактериоза во время приема антибиотиков, частых спринцеваний, аллергии. Проявляется молочница творожистыми выделениями.
Среди причин, вызывающих боль после секса, может быть психосоматическая, которая возникает у закомплексованных женщин или на фоне страхов. Чтобы справиться с проблемой, стоит обратить к специалисту, который подскажет, как правильно расслабляться и достигать оргазма.

Следующей причиной дискомфорта внизу живота считается наличие воспаления шейки матки, именуемое цервицит. Патология такого характера появляется при травмах шейки матки, которые возникают после родов, абортов или оперативного вмешательства. Болезнь может спровоцировать неспецифическая микрофлора, которая представлена стафилококками.
Среди причин, вызвавших цервицит, может стать воспаление инфекционного характера (вагинит). Воспаление может переходить на шейку матки и возникает чаще всего при гонококковой инфекции. Потому нередко после секса болит низ живота и появляются выделения из влагалища. Если такая ситуация возникает неоднократно, следует обратить за медицинской помощью, чтобы пройти антибактериальную терапию.
Гинеколог назначит анализы, и если результаты мазков будут содержать различные возбудители болезней, лечение необходимо будет проходить совместно с половым партнером.
Чтобы понять, почему после секса болит низ живота, можно заподозрить разрыв функциональной кисты яичника. Кисты такого характера нередко появляются у полностью здоровых женщин и практически всегда проходят самостоятельно в течение 2-3 месяцев.
Но бывает так, что боль может появиться с одной стороны и быть достаточно сильной. Такое нередко случается при половом акте, если имелись провоцирующие факторы (например, поднятие тяжестей накануне).
Такое состояние не всегда требует лечения, но так как проблема имеет гормональный характер, стоит проконсультироваться с доктором, дабы исключить осложнения.

Вследствие появления эндометриоза наблюдается разрастание эпителия матки за границы необходимого расположения. Болезнь считается тяжелой. Точно указать причины, ее провоцирующие, ученые пока не могут. Но известно, что основными провокаторами заболевания могут стать аборты и диагностические выскабливания.
В отдельных случаях эндотелий способен врастать в близлежащие стенки матки и образовывать карманы, что, в свою очередь, влечет за собой обильные выделения при месячных, сопровождающиеся сильной болью. На момент месячных кровь, содержащая частицы эндотелия, выходит в брюшную полость, проходя маточные трубы. Происходит расселение частиц эндометриоза на внешние оболочки органов малого таза.
Продолжение функционирования эндометриальных очагов влечет за собой выход выделений во время менструального цикла во внутреннюю полость таза, позволяя развиваться болезни. В результате начинает проявляться спаечный процесс в малом тазу. Спайки, которые образовались вследствие болезни и становятся главной причиной того, почему во время и после секса сильно болит низ живота.
Интенсивные болезненные ощущения зачастую вынуждают женщину отказаться от сексуальных отношений. Выраженные спаечные процессы становятся причиной неприятных ощущений при дефекации, провоцируя запоры.
Чтобы избавиться от болезни, следует посетить гинеколога, который после необходимых диагностических процедур, назначит гормональную терапию. В отдельных случаях, при эндометриодных кистах или тяжелом течении спаечного процесса, появляется необходимость в оперативном вмешательстве.
Если вовремя не обратиться к доктору и не оказать помощь своему организму, болезнь приводит к бесплодию.

Это патология, при которой происходит кровоизлияние в яичник или брюшную полость. В этом случае при половом акте болит низ живота слева (или справа) после секса, иррадиирует в поясницу, крестец, наружные половые органы и задний проход. Подобные болевые ощущения отличаются высокой интенсивностью с возникновением тошноты и рвотных позывов.
В большинстве случаев при заболевании наблюдается внутреннее кровотечение, которое сопровождается бледностью кожных покровов и головокружением. Причиной состояния может быть воспалительные заболевания яичников, которые перенесла женщина. Также подобная ситуация может наблюдаться у пациенток, склонных к варикозу.
В некоторых случаях бывает, что 3 дня и больше после секса болит низ живота, что связано с индивидуальными физиологическими особенностями организма женщины, которая абсолютно здорова. В первую очередь болевой синдром может наблюдаться из-за анатомо-физиологической особенности женских половых органов.
Подобные боли могут возникать за некоторое время перед месячными, что тоже объясняется индивидуальным строением женской репродуктивной системы и не требует обязательного лечения. Если боли продолжают беспокоить, специалист может порекомендовать обратиться за консультацией к сексопатологу.
Нередко после секса начинает болеть низ живота вследствие отсутствия оргазма. Такую ситуацию можно объяснить приловом крови к органам малого таза. И если расслабление не произошло, кровь может застояться и спровоцировать дискомфортные ощущения.
При недостаточном количестве смазки после бурного секса болит низ живота из-за того, что поверхность влагалища подвергаются натиранию и происходит спазм мышц, вызывая боль. Для решения проблемы можно пользоваться специальными смазками — лубрикантами.
Такая ситуация может наблюдаться у женщин на фоне менопаузы, при которой количество эстрогенов снижается естественным образом. Причинами, вызывающие проблему, могут быть венерические заболевания, миома матки, инфекционные заболевания. Курящие женщины чаще сталкиваются с проблемой.

Явление довольно распространенное, когда болит низ живота после первого секса. Среди причин, вызвавших болевой синдром, в первую очередь следует отметить психологическую.
Скованность и стеснение мешают расслабиться и достигнуть оргазма. Страх перед новым неизведанным ощущением является главным врагом.
К тому же, возможно получение механической травмы во время секса. Как правило, через пару дней все нормализуется и дискомфорт самостоятельно проходит. В противном случае стоит обратиться к доктору за помощью.
Если после незащищенного секса болит низ живота, это также может быть связано с психологической проблемой. Женщину могут посещать невеселые мысли о нежелательной беременности. Как следствие — расслабление будет недостаточным, что приведет к боли.
На время интересного положения важно исключить частый секс, особенно если он неприятен или болезненный для будущей мамочки.
- Неудобная поза. Во время беременности кости таза и позвоночника, ровно как и мышцы, привыкают к новой нагрузке. В момент оргазма, при сокращении, может появиться боль.
- Тонус матки.
- Психологическая причина, вызванная страхом будущей мамочки за здоровье малыша.
В любом случае стоит проконсультироваться с доктором, чтобы исключить риск как для ребенка, так и для будущей мамы.
Если у женщины после секса болит низ живота, и наблюдаются кровянистые выделения, причиной может послужить сухость влагалища, наличие инфекционных заболеваний.
Незначительные выделения алого цвета свидетельствуют о наличии эрозии на шейке матки. Выделения, сопровождающиеся болью, говорят о запущенной эрозии.
Лечение
Следует знать, что при появлении перечисленных в статье симптомов и признаков, нельзя заниматься самолечением, поскольку существует риск возникновения осложнений и самого страшного для любой женщины состояния, при котором она не сможет родить ребенка. Поэтому при появлении интенсивных болевых ощущений, особенно усиливающихся с течением времени, визит к гинекологу строго обязателен.
А беременным женщинам нужно усвоить правило – при любых болях нужно посещать медучреждение, чтобы исключить угрозу жизни и нормального формирования и развития будущего малыша.
Почему болит правый бок под ребрами

Наиболее часто боль справа в подреберье вызывают патологии следующих органов:
- Сердца.
- Печени.
- Тонкого и толстого кишечника.
- Желчного пузыря.
- Легких.
- Поджелудочной железы.
- Позвоночного столба.
Чаще всего боль в правом подреберье спереди возникает на фоне заболеваний печени. Это связано с воспалительными процессами, которые вызывают растяжение фиброзной оболочки печени, содержащей болевые рецепторы. Как правило, боли носят тупой, распирающий характер. Кроме того, в правом боку может возникать чувство тяжести. Наиболее частыми патологиями являются гепатиты, которые сопровождаются признаками общей интоксикации организма. Это чувство слабости, тошнота, потеря аппетита, рвота. Другой опасной патологией печени, сопровождающейся болевыми ощущениями, является цирроз. Для этого заболевания характерна гибель клеток органа и изменение его структуры.
К возникновению болей в правом подреберье приводят заболевания желчного пузыря и желчевыводящих путей. В этом случае болевые ощущения носят острый и схваткообразный характер. Они могут иррадиировать в другие места. Острые приступы часто сопровождаются повышением температуры тела. Хронический холецистит обычно характеризуется тупой болью справа, а также такими дополнительными симптомами, как горечь во рту, периодическая тошнота, расстройство аппетита и вздутие живота. Многие заболевания кишечника сопровождаются болями с правой стороны подреберья.
Болевые ощущения могут носить разнообразный характер:
- Колит характеризуется спастическими, резкими болями, диспепсией, метеоризмом.
- Болезнь Крона приводит к воспалению всего кишечника. В этом случае боль, которая вначале наблюдается в правой части подреберья, постепенно распространяется на весь живот.
- Кроме того, боль в правом боку часто сопровождает острый приступ аппендицита. При этом постепенно болевые ощущения могут опускаться вниз. Характерной их особенностью является то, что при нажатии на живот болевой синдром усиливается. Иногда боль в правом боку настолько сильна, что вызывает рвоту.
Боль спереди в подреберье с правой стороны может также наблюдаться в следующих случаях:
- при опухолевых процессах. Разлитые боли в подреберной области постепенно усиливаются; постепенно ухудшается общее состояние человека;
- при заболеваниях сердца. Как правило, болевой синдром носит жгучий или колющий характер; дополнительно может возникать тяжесть под ребрами;
- при заболеваниях органов дыхания. Поражение легких и диафрагмы вызывает резкие болевые ощущения, которые значительно усиливаются при кашле и глубоком дыхании, а также при изменении положения туловища;
- при неврологических заболеваниях. Боли обычно носят ноющий характер, а при обострении проявляются колющим болевым синдромом в определенной точке;
- при заболеваниях позвоночника и костно-мышечной системы. Тупые боли обычно усиливаются при наклонах и глубоких вдохах.
Наиболее часто боль в правом подреберье сзади возникает при заболеваниях почек. В таких случаях она обычно носит интенсивный и приступообразный характер.
Почечная колика может возникать при мочекаменной болезни, опущении почки, травме и прочих патологических состояниях. Невыносимый болевой синдром может сохраняться от нескольких минут до нескольких суток. В состоянии покоя такие боли не стихают. Они могут иррадиировать в поясницу и в область половых наружных органов.
Болеть бок сзади с правой стороны может при мочекаменной болезни. Обычно острые резкие боли возникают при начале движения камней или песка. Сопровождается болями и пиелонефрит, который характеризуется воспалением почки. Данное заболевание может протекать в хронической и острой форме. При хроническом пиелонефрите наблюдаются ноющие тупые боли, которые сопровождаются частым мочеиспусканием. Острые приступы заболевания характеризуется резкими болями, повышением температуры и ознобом.
Также следует выделить следующие патологии, которые приводят к возникновению постоянных болей в правой стороне поясничной области:
- Некроз почечных сосочков.
- Острый верхний паранефрит.
- Рак почки.
Боль в правом подреберье часто возникает при заболеваниях дыхательной системы и может быть симптомом следующих патологий:
Правостороннего плеврита. Болевые ощущения, колющие и интенсивные, иррадиируют в шею и плечо. Они усиливаются при дыхании и кашле, а также при любом движении.
Онкологического процесса в правом легком. Возникает мучительная устойчивая боль. Дополнительно всегда присутствует одышка и приступообразный сухой кашель.
Пневмоторакса. Заболевание характеризуется скоплением газов в плевральной полости. Оно может быть спровоцировано травмой или возникнуть спонтанно. На фоне сильных болей всегда возникает расстройство дыхательной функции.
Боли в правом подреберье сбоку очень часто являются симптомами хронического панкреатита. Данное заболевание характеризуется опоясывающей болью. Кроме этого, умеренный болевой синдром может локализоваться сбоку при начальной стадии гепатита. Боль с правой стороны в области подреберья может быть симптомом опоясывающего лишая, что связано с поражением нервных окончаний.
Можно выделить и другие патологии, которые проявляют себя болью в правом подреберье сбоку:
- дивертикулит кишечника, когда происходит локальное выпячивание стенки кишки. Симптомы в данном случае часто можно спутать с признаками аппендицита;
- непроходимость кишечника, при этом боль может иррадиировать в нижнюю часть живота;
- дуоденит;
- желчнокаменная болезнь;
- воспаление мочеточников;
- хронический холецистит.
У женщин бок в зоне правого подреберья может болеть по причине аднексита, перекрута или разрыва кисты правого яичника, внематочной беременности или эндометриоза.
Не всегда боль в правом боку связана с какими-либо патологическими состояниями. Многие замечали, что она может возникать после сильных физических нагрузок. Как правило, это чаще происходит у людей, неподготовленных к ним. Это вызвано чрезмерным растяжением тканей печени вследствие притока крови к органу. Иногда данный симптом может возникать после обильного приема пищи.
Очень часто боль в правом боку в подреберье возникает при вынашивании ребенка. Как правило, это происходит во втором и третьем триместрах беременности. Это связано с тем, что увеличивающаяся в размерах матка оказывает давление на органы, расположенные с правой стороны от нее. Кроме того, прогестерон, который отвечает за сохранение беременности, способен расширять желчные пути и приводить к застою желчи.
Боль под ребрами у женщин с правой стороны может возникать в конце менструального цикла, в результате гормонального дисбаланса. Болевые ощущения часто возникают и на фоне приема гормональных контрацептивов.
Заболевания, сопровождающиеся болью в правом подреберье
Боль в правом подреберье может возникать по самым разным причинам. Чтобы устранить ее, необходимо пройти диагностику в медицинском учреждении. Но можно выделить самые главные причины возникновения болевого синдрома такой локализации.
Очень часто боль справа в боку является симптомом развития желчнокаменной болезни. Такая патология характеризуется образованием камней в желчном пузыре. Причины этого могут быть разные, в том числе неправильное питание, сидячая работа или гормональные нарушения. Присутствие камней в желчном пузыре нарушает работу органа. Болевые ощущения становятся очень сильными, когда камни начинают двигаться и травмируют желчные протоки. В такие моменты возникают интенсивные приступообразные боли. Когда камни останавливаются, боли стихают.

Сильными болевыми ощущениями проявляет себя абсцесс печени. Для данной патологии характерно то, что в тканях органов формируется гнойник. Кроме того, вызывают боли различного характера и другие патологии печени (гепатиты, цирроз).
Симптомом холецистита также являются болевые ощущения справа. Болевые ощущения при такой патологии могут носить различный характер в зависимости от формы заболевания.
Иногда характерными болями в правом подреберье сопровождается язвенная болезнь желудка и двенадцатиперстной кишки. Особенностью болевых ощущений является то, что они наблюдаются после приёма пищи или на голодный желудок. Усиливаться болевой синдром может на фоне физических нагрузок. Дополнительными симптомами такой патологии являются изжога, отрыжка и рвота. Со временем, если не проводится терапия, может развиваться упадок сил и наблюдаться значительное ухудшение состояния.
Характерная симптоматика боли справа
Болевые ощущения с правой стороны могут проявлять себя по-разному. И это позволяет предварительно предположить наличие той или иной патологии.

Кроме этого, резкую боль может вызвать обострение таких болезней, как холецистит, панкреатит и аппендицит. Очень часто в таких случаях появляется тошнота и рвота, а также повышается температура. Когда острые боли не затихают, а переходят в пульсирующие, то это указывает на то, что воспаление в органе усиливается. Развивающийся воспалительный процесс может привести к образованию абсцесса кишечника. При его разрыве гной может распространиться по брюшной полости, что вызовет возникновение перитонита. Такое осложнение опасно для жизни.
Режущими болями характеризуется перфорация кишечника. Она может быть спровоцирована болезнью Крона или неспецифическим язвенным колитом. Также опасным состоянием является прободение язвы желудка и двенадцатиперстной кишки.
Такая патология, как кишечная непроходимость, развивается постепенно. Для нее характерны длительные периоды ноющей боли, сопровождаемые запорами и вздутием живота. Возможна рвота и задержка газов. Без необходимого лечения кишечная непроходимость может спровоцировать возникновение острых болей схваткообразного характера.
Резкая невыносимая боль может быть симптомом закупорки желчных протоков камнем. На фоне этого происходит воспаление желчного пузыря, поэтому при затихании острой боли остается распирающее ощущение в правом подреберье.
Тупая боль в правом подреберье может иметь различную интенсивность. Как правило, люди стремятся к ней привыкнуть, и это очень опасно. Следует понимать, что при постоянных ноющих болях происходит развитие процессов, угрожающих жизни. При умеренных постоянных болях ноющего характера нужно как можно быстрее обратиться к доктору.
Тупые боли, как правило, являются симптомом хронического гепатита, цирроза, паразитарных заболеваний, хронического холецистита и пиелонефрита и прочих серьезных патологий. Их диагностировать можно только на основании анализов и аппаратных обследований. Тупую боль также провоцируют онкологические заболевания внутренних органов.
Как снять болевые ощущения в домашних условиях
Снимать боль в правом подреберье можно только в случаях, когда установлен точный диагноз. Принимать какие-либо меры самостоятельно при возникновении болевых ощущений справа в подреберье категорически запрещается.
Но если болезнь диагностирована и находится в стадии обострения, то можно принимать определенные меры, чтобы снять болевой синдром. Так, при холецистите разрешается принимать спазмолитики. Специальными препаратами следует снимать сопутствующие симптомы, такие, как изжога, повышенное газообразование. Очень важно в период обострения холецистита соблюдать строгий постельный режим в течение нескольких дней. Это позволит стабилизировать состояние.
При обострении болезней кишечного тракта желательно не принимать никаких лекарственных препаратов. Для снятия болей лучше использовать народные средства. В частности, можно пить ромашковый чай. Такой целительный напиток рекомендуется принимать через полчаса после еды в течение суток. Чай из ромашки уменьшит воспаление, газообразование и устранит другие неприятные симптомы.

- Непрекращающейся рвотой.
- Предобморочным состоянием или потерей сознания.
- Переходом острой боли в болевые ощущения схваткообразного характера.
- Возникновением маточного кровотечения у женщин.
- Наличием следов крови в рвотных массах, моче и кале.
- Высокой температурой.
На фоне перечисленных симптомов прием обезболивающих препаратов может усугубить состояние. Кроме того, лекарства могут смазать общую картину, что затруднит дальнейшую диагностику.
Категорически запрещается использовать горячие грелки для снятия болей в правом подреберье. Но при этом холодные компрессы могут уменьшить боль. Хотя держать их длительное время в месте локализации боли не следует.
К какому врачу обратиться
Самостоятельно установить причину возникновения боли в правом подреберье невозможно. Следует обязательно посетить терапевта. После осмотра доктор назначит первоначальные анализы и обследования, после чего решит, к какому узкому специалисту нужно направить пациента.
При посещении доктора нужно будет ответить на вопросы врача, указать место локализации боли. При этом следует отметить конкретную точку или акцентировать внимание на том, что область болевых ощущений размыта. Желательно вспомнить, когда впервые возникла боль справа в подреберье. Также важно сообщить, было ли начало болевого синдрома внезапным или постепенным. Немаловажную роль в диагностике заболеваний играет также то, прекращается ли периодически боль, или она присутствует постоянно. Также понадобится описать характер болевых ощущений.

Также с доктором необходимо будет обсудить другие важные моменты, а именно:
- Насколько ухудшился аппетит.
- Произошло ли изменение веса.
- Имеются ли запоры или диарея.
- Изменился ли цвет мочи.
Рассказать нужно будет об образе жизни. Как правило, доктора будут интересовать такие моменты, как курение и употребление алкоголя, а также бесконтрольное применение лекарственных препаратов.
Обязательным для постановки первоначального диагноза является общий анализ крови. Определенные показатели в нем могут указывать на наличие воспалительного процесса. Также проводится анализ мочи, который исключает или подтверждает инфекцию мочевыводящих путей, в частности, развитие пиелонефрита.
При подозрении на легочную патологию проводится рентгенография грудной клетки. УЗИ позволяет обследовать органы брюшной полости с целью выявления их увеличения в размере. Очень результативным обследованием является МРТ. Благодаря ему можно обнаружить поражение мягких тканей.
Если подтверждается желудочно-кишечная патология, к примеру, язвенная болезнь, дуоденит, колит, холецистит, панкреатит, то дальнейшее лечение должен проводить гастроэнтеролог. Когда будут обнаружены проблемы с сердечно-сосудистой системой, к примеру, кардиомиопатия, ишемическая болезнь сердца или предынфарктное состояние, то пациенту понадобится срочное лечение у кардиолога.
Следует знать, какие патологии лечатся у других узконаправленных специалистов:
- заболевания печени – у гепатолога;
- заболевания почек – у нефролога;
- когда возникает подозрение на патологию надпочечников, понадобится консультация эндокринолога;
- легочные патологии – у пульмонолога;
- межреберная невралгия – у невропатолога.
К травматологу дается направление, если подозревается травма ребер. При подозрении на наличие онкологии нужна консультация онколога.
Необходимость срочной госпитализации и проведения диагностики в медицинском учреждении возникает в следующих случаях:
При появлении острых и резких болей в правом подреберье.
При присутствии постоянных ноющих болей в течение более часа с тенденцией к усилению.
При колющих болях, которые возникают при движении и не исчезают в течение получаса.
При появлении тупых болей, сопровождаемых рвотой с кровью.
При любых видах болевых ощущений, которым сопутствует учащенное сердцебиение, побледнение кожных покровов, снижение артериального давления, затруднение дыхания и появление головокружения.
Видео по теме
Читайте также:


