Анализ на триглицериды при вич
Все инфекционные заболевания нуждаются в своевременной точной диагностике. ВИЧ и СПИД — не исключение. Поставленный вовремя диагноз позволяет принять необходимые терапевтические меры и продлить пациенту жизнь. Как же определить наличие или отсутствие заболевания с максимальной точностью?
Диагностика ВИЧ-инфекции и СПИДа
Сегодня, наверное, каждый человек слышал о ВИЧ и СПИДе и знает, что эти заболевания очень опасны, что передаются они в основном во время незащищенного барьерным способом полового акта. А между тем, первые случаи инфицирования были зафиксированы не так давно — в 1978 году (у нескольких мужчин-гомосексуалов из США и Швеции). Сам вирус был открыт в 1983 году.
В первую очередь ВИЧ атакует и разрушает лимфоциты (Т-лимфоциты, или хелперы). Они отвечают за иммунный ответ организма, распознавание и уничтожение инфицированных клеток. В результате заболевший теряет способность противостоять инфекциям.
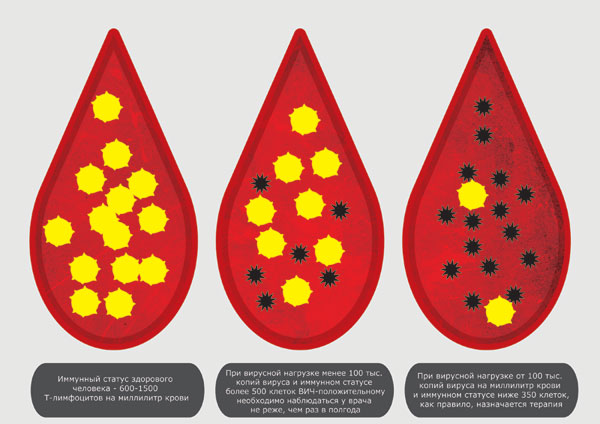
У здорового человека количество Т-лейкоцитов составляет 1200–3000 клеток/мкл. После ВИЧ-инфицирования число клеток снижается. При этом заболевший продолжает чувствовать себя нормально. Данный период болезни может длиться на протяжении многих лет. Но наступает момент, кода количество клеток-хелперов достигает критической отметки. Это может проявиться следующими проблемами:
- кандидоз полости рта и ЖКТ;
- опоясывающий лишай (герпес);
- неделями не спадающая высокая температура;
- ночная потливость;
- диарея;
- частые ОРЗ и ОРВИ и др.
Если число Т-лимфоцитов снижается до 200 клеток/мкл, то диагностируют СПИД. Организм больного в таком состоянии не может сопротивляться даже простейшим микроорганизмам — от дрожжей до вирусов. У здорового человека к ним развивается резистентность, тогда как страдающего СПИДом они могут довести до летального исхода. Чаще всего возбудителями смертельных заболеваний становятся токсоплазма, криптоспоридии, цитомегаловирус. Кроме того, снижение лимфоцитов провоцирует образование злокачественных опухолей.
При отсутствии должного лечения пациенты с ВИЧ-инфекцией не переступают порог выживаемости в 10 лет. Грамотно и своевременно назначенная терапия затормаживает развитие болезни, в разы увеличивая продолжительности жизни больного. ВИЧ-положительный человек в таком случае может дожить до преклонных лет.
Основной метод диагностики инфекции — анализ крови. С момента заражения до появления антител в крови проходит 1–3 месяца.
Разные виды лабораторных анализов венозной крови, взятой натощак, позволяют обнаружить наличие или отсутствие ВИЧ-инфекции в крови. Рассмотрим виды этих исследований.
- Скрининговое исследование иммуноферментными (ИФА) методами представляет собой выявление антител к антигенам ВИЧ-типов: ВИЧ-1 и ВИЧ-2. Уже со второй недели после инфицирования могут появиться антитела, хотя они способны обнаружиться и позже — через несколько месяцев. В последующее время количество антител растет и сохраняется в крови пациента. При наличии антител в большинстве случаев клинические признаки ВИЧ не проявляются 2–10 лет.
Отметим, что данный тест не всегда точен, возможен ложноположительный результат. В любом случае при положительном результате назначается повторный анализ через 2-3 недели. - Верификационное исследование методом иммуноблота проводится, если описанный выше анализ дважды дал положительный результат. Данное исследование сочетает анализ ИФА и метод электрофореза, который позволяет разделить по молекулярному весу входящие в состав вируса антигены. Данное исследование имеет максимальную точность.
- Полимеразная цепная реакция (ПЦР) с детекцией в режиме реального времени дает возможность определить концентрацию вирусной РНК в плазме крови. Тест проводят в целях ранней диагностики возможного инфицирования после случая повышенного риска (на 7–10 день после предположительного инфицирования).
Также данный анализ назначается для оценки эффективности применяемой терапии, для решения вопроса о начале антиретровирусной терапии, о проведении кесарева сечения у инфицированных беременных за 4 недели до родов.
Такое исследование крови проводят новорожденным детям инфицированных матерей. Полученный дважды положительный ответ говорит о заражении ребенка.
Поводом пройти исследование на ВИЧ-инфекцию может стать множество причин. Тест необходим перед оперативным вмешательством, в случае планирования беременности, риск приобретения данной инфекции несут случайные половые контакты. Отдельная категория граждан (врачи, педагоги, работники пищевых производств, продавцы пищевой продукции и др.) обязана проходить тест в рамках оформления медицинской книжки, являющейся обязательным условием допуска к работе.
Что касается тревожных симптомов, то обычно врачи назначают анализ на ВИЧ при следующих состояниях:
- Резкая потеря веса.
- Диарея, длящаяся более трех недель.
- Лихорадка неясного происхождения.
- Увеличение лимфатических узлов в разных областях.
- Лейкопения и лимфопения.
- Тяжелые инфекционные заболевания: пневмония, кандидоз внутренних органов, туберкулез, манифестный токсоплазмоз, частые случаи обострения герпесвирусной инфекции и другие.
Специальной подготовки перед сдачей венозной крови не требуется. Единственное — это воздержание от приема пищи в течение 8–10 часов. Также накануне рекомендуется избегать физических и эмоциональных нагрузок, отказаться от употребления алкоголя.
Вся процедура забора венозной крови занимает не более пяти минут. После взятия материала место укола дезинфицируют и заклеивают специальным пластырем. Так как анализ берется натощак, во избежание головокружения после забора крови следует выпить сладкий чай или съесть кусочек шоколада.
В государственных поликлиниках, чтобы получить направление на анализ, придется сначала посетить участкового терапевта. В частных же медицинских центрах нужно просто заполнить заявку на анализ. Для этого в клинике попросят предъявить паспорт или какой-либо другой документ, удостоверяющий личность (миграционная карта, водительские права, военный билет и т. д.). Документ позволит идентифицировать результаты анализа. Впрочем, тест на ВИЧ можно сделать и анонимно. В этом случае заявке и образцу крови, который отправляется на анализ в лабораторию, присваивается номер, известный лишь пациенту и медицинскому персоналу. Однако результаты анонимных исследований не могут быть представлены для госпитализации, в женские консультации и не могут быть зарегистрированы в ОРУИБ (Отдел регистрации и учета инфекционных болезней).
Следует помнить, что интерпретировать результаты исследования и поставить точный диагноз способен только врач. Полученный результат ни в коем случае не может быть поводом для самолечения, к тому же одни и те же результаты у разных пациентов могут говорить о противоположной клинической картине.
Показывает объем выявленной РНК вируса иммунодефицита человека, выраженный в C/ml (копии/мл). Интерпретировать результаты следует следующим образом:
- РНК не выявлена, либо значение ниже предела чувствительности метода (20 копий/мл).
- Меньше 20 копий/мл — РНК выявлена в концентрации на пределе чувствительности метода, характеристика с удовлетворительной точностью невозможна.
- От 20 до 10 6 копий/мл — полученное значение находится в пределах линейного диапазона, результат достоверен.
- Больше 10 6 копий/мл — РНК выявлена в указанной концентрации, выходящей за верхний предел линейного диапазона.
Анализы на ВИЧ можно сдать в частных клиниках. В этом случае стоимость скринингового исследования иммуноферментными методами в среднем составит от 400 до 800 рублей. Срок выполнения исследования — один рабочий день, хотя возможна и срочная диагностика, в таком случае ответ будет получен через 2 часа.
Верификационное исследование методом иммуноблота обойдется в 3000–5000 рублей. Результаты станут известны через 3–7 рабочих дней.
Полимеразная цепная реакция с детекцией в режиме реального времени представляет собой более сложный анализ, поэтому его стоимость намного выше — она составляет 10 000–12 000 рублей. Результаты исследования готовятся в среднем 10–14 рабочих дней.
Согласно законодательству все иммунные анализы в государственных медицинских учреждениях проводятся бесплатно. В обязательном порядке проверку на ВИЧ-инфекцию проходят беременные женщины, пациенты, готовящиеся к оперативному вмешательству и госпитализации. В остальных случаях направление на данное исследование назначается по усмотрению врача.
Пройти анализ на ВИЧ-инфекцию сегодня не составляет сложности. Сама процедура практически безболезненна и занимает считанные минуты. Современное оборудование и методики проведения теста позволяют получить максимально точные результаты.

Вопреки некоторым мнениям, ВИЧ не является приговором. Инфицированные люди способны прожить долгую, полноценную жизнь. Они могут иметь семью, детей, без опасений общаться с окружающими. Главное при этом выполнять особые правила гигиены и бытового поведения, знать, как свести к минимуму риск заражения домочадцев. А в случае возникновения сомнительных или спорных ситуаций — обращаться к специалистам: врачам, психологам. Но ни в коем случае не замыкаться и не ставить на жизни крест.
При ВИЧ-инфекции пациент регулярно сдает анализы крови.
Изначально они сдаются, чтобы подтвердить факт болезни. В дальнейшем – с целью её контроля.
Основные показатели – это:
- вирусная нагрузка (этот показатель меняется, в зависимости от прогрессирования болезни или успешности лечения);
- количество CD4 и соотношение CD4/ CD8 (отражает состояние иммунитета ВИЧ-инфицированных пациентов).
Проводятся также общеклинические исследования. Они нередко указывают на сопутствующие заболевания или побочные эффекты, развивающиеся в результате противовирусной терапии.
Общий анализ крови при ВИЧ: показатели
На основании ОАК при ВИЧ диагноз не ставится. Исследование имеет лишь вспомогательное значение.
Изменения наблюдаются в острой фазе ВИЧ. Снижается количество лейкоцитов. В наибольшей мере уменьшается концентрация в крови лимфоцитов. Но постепенно эти показатели восстанавливаются.
Следующие значительные изменения показателей ОАК можно будет выявить только на стадии СПИД.
В общеклиническом анализе крови может обнаруживаться:
- дефицит лейкоцитов;
- низкий уровень тромбоцитов;
- может понижаться гемоглобин и количество эритроцитов (хотя они обычно не опускаются ниже нормы);
- в лейкоцитарной формуле отмечается низкое содержание нейтрофилов и лимфоцитов.
Показатель СОЭ при ВИЧ
СОЭ – показатель, который возрастает при воспалительных реакциях в организме.

В норме он не должен превышать 10 мм/ч.
При недавнем заражении ВИЧ этот показатель может значительно возрастать. Дальше он постепенно приходит в норму.
СОЭ отражает активность иммунитета. Этот показатель соответствует уровню цитокинов. В том числе интерлейкина-6 и фактора некроза опухолей α. В дальнейшем по увеличению уровня СОЭ можно предположить повышение активности ВИЧ-инфекции. Потому что данный показатель возрастает в тот период, когда отмечается уменьшение числа CD4 клеток.
Но на практике СОЭ не имеет большого значения в диагностике. Потому что всем пациентам регулярно определяют уровень CD4 лейкоцитов. Их количество проверяется через каждые несколько месяцев.
СОЭ не является маркером острых интеркуррентных патологий при ВИЧ. Нередко даже значительное возрастание показателя до 100 мм в час и более не сопровождается никакими инфекциями или симптомами.
Биохимия крови при ВИЧ: показатели
Данный анализ не имеет большого значения в диагностике ВИЧ-инфекции. Он необходим в основном для оценки функции внутренних органов: почек, печени, поджелудочной железы и т.д.
Установлено, что у пациентов, страдающих ВИЧ, при снижении уровня CD4 в крови повышается уровень белка и альбумина. Остальные базовые показатели биохимического анализа крови у них в норме.
Однако на организм пациента влияет не только болезнь. Он постоянно принимает несколько антиретровирусных препаратов. Они могут оказывать побочные эффекты, влияя на функцию печени и почек.
В таких случаях возможно повышение в крови ряда показателей:

Чаще всего поражается печень. Потому что многие пациенты с ВИЧ наркозависимые. А наркотические вещества сами по себе оказывают гепатотоксическое действие.
Некоторые страдают также вирусным гепатитом С. В этом случае вероятность побочных эффектов со стороны печени возрастает.
Другие факторы риска:
- ожирение;
- пожилой возраст;
- высокий уровень трансаминаз на момент начала лечения;
- алкоголизм;
- низкий уровень тромбоцитов в крови;
- высокая вирусная нагрузка;
- недостаточность функции почек.
Признаки нарушения работы печени в биохимическом анализе крови при ВИЧ встречаются достаточно часто. Но тяжелая печеночная недостаточность развивается очень редко.
Такие случаи зафиксированы при использовании препаратов:
Иногда страдает функция почек. В этом случае возрастает уровень сывороточного креатинина. Причиной становится нарушение его секреции в проксимальных канальцах почек.
Такие побочные эффекты возможны при приеме:
- тенофира;
- атазанавира;
- индинавира (устаревший препарат, который почти не используется).
После отмены препаратов нефротоксические эффекты исчезают.
Вирусная нагрузка при ВИЧ: показатели
При острой ВИЧ-инфекции обычно отмечается стремительное увеличение виремии. Она достигает больше 100 миллионов копий РНК в мл.
Большинство патогенетических процессов происходят именно в эту фазу заболевания. Однако высокая вирусная нагрузка сохраняется недолго. Срабатывает иммунитет человека. А клетки, обеспечивающие репликацию вируса, погибают. Поэтому виремия начинает снижаться.
В течение нескольких недель она достигает значения, которое называют установочной точкой. Чем выше эта точка, тем хуже прогноз заболевания.
На величину установочной точки влияет:
- репликационная способность вируса;
- генетические факторы;
- врожденные особенности иммунитета.
В среднем после острого периода вирусная нагрузка составляет лишь 1% от исходного значения.
В дальнейшем она длительное время остается стабильной. Определяя уровень виремии через определенные промежутки времени, можно прогнозировать развитие заболевания. Исследования показывают, что если через 2 года вирусная нагрузка не превышает 1000 копий РНК в мл, то через 12 лет при естественном течении болезни у человека все ещё не будет стадии СПИДа.
Но если вирусная нагрузка через 2 года после инфицирования превышает 100 тысяч копий в мл, то 80% из них уже имеют СПИД-индикаторные заболевания.
От величины установочной точки зависит скорость падения уровня CD4-лимфоцитов. В норме этот показатель составляет от 435 до 1600 копий РНК в мл. В дальнейшем вирусная нагрузка возрастает.
Существует условная градация, когда её следует считать высокой, а когда – низкой.
Расшифровка – в таблице.
| Показатель | Вирусная нагрузка |
| До 10 000 копий РНК | Низкая |
| От 10 до 100 тысяч копий РНК | Средняя |
| Более 100 000 копий РНК | Высокая |
Обычно вирусная нагрузка коррелирует с уровнем CD4. Чем она выше, тем количество клеток иммунной системы в крови ниже. Вирусная нагрузка определяется регулярно. Она является показателем успешности лечения. Целью антиретровирусной терапии является достижение неопределяемого уровня виремии. То есть, тест ПЦР должен показывать отрицательные результаты.
Такие результаты могут быть достигнуты через 3-6 месяцев после начала лечения. Обычно неопределяемой считают нагрузку ниже 50 копий РНК в мл. Это граница чувствительности большинства тестов.
Показатели анализов при ВИЧ инфекции
При ВИЧ также сдают некоторые общеклинические анализы. Однако они нужны в большей мере для оценки функции внутренних органов, нежели для диагностики ВИЧ. Помимо общего и биохимического анализов крови сдаются анализы мочи.

Они помогают своевременно обнаружить поражение почек.
Некоторые препараты для антиретровирусной терапии способны спровоцировать почечную недостаточность. В этом случае уменьшается объем диуреза. Повышается плотность мочи.
Нефротоксические препараты также могут вызывать отложение конкрементов. В этом случае возможно появление солей в анализе мочи. Иногда в ней определяются эритроциты. Это происходит чаще после приступов почечной колики.
Иммунный статус при ВИЧ: показатели
При ВИЧ-инфекции страдают прежде всего показатели иммунитета.
В острой фазе заболевания происходит резкое снижение уровня CD4-лимфоцитов. Затем, после снижения виремии, количество этих клеток начинает постепенно восстанавливаться.
Однако без антиретровирусной терапии оно никогда не достигнет исходного уровня. Через неделю после заражения запускается каскад цитокиновых реакций. Наблюдается значительное возрастание количества цитокинов в крови. Они помогают держать под контролем инфекцию.
В этот же период увеличивается количество Т-лимфоцитов CD8. Они играют основную роль в сдерживании инфекции. А именно, убивают клетки, пораженные ВИЧ, с помощью цитолиза. Также они воздействуют они опосредованно, за счет увеличения продукции цитокинов.
На период возрастания популяции CD8-лимфоцитов приходится первичное уменьшение вирусной нагрузки. Т-клетки способны уничтожать вирус. Но он достаточно быстро мутирует, защищаясь от иммунитета. В дальнейшем иммунограмма для диагностики ВИЧ становится малоинформативной. Потому что показатели приближаются к нормальным значениям.
Если отклонения от нормы есть, то они незначительные. Обычно снижается общее число CD4-лимфоцитов.
Количество CD8-лимфоцитов может быть повышенным. Соотношение CD4/ CD8 уменьшается.
При ВИЧ оно составляет меньше единицы. Через несколько лет наступает стадия выраженного иммунодефицита (СПИД).
В этом случае в крови резко снижается количество CD4. В среднем у здорового человека их 800 до 1050 в мкл. Нормой считается содержание в крови CD4 от 500 до 1600 в мкл.
При ВИЧ их количество может снижаться до 200 в мкл и меньше. Общее количество Т-лимфоцитов уменьшается до 1000 и меньше в мкл.
Количество CD8 остается в пределах нормы. Поэтому соотношение CD4/ CD8 значительно уменьшается. В норме оно составляет 0,9-1,9. То есть, CD4 лимфоцитов должно быть в полтора-два раза больше, чем CD8. Но при ВИЧ их становится значительно меньше.
Антиретровирусную терапию обычно начинают при уровне CD4 ниже 350 в мкл.
Может также использоваться другой показатель для определения уровня иммунодефицита при ВИЧ. Это процент CD4 в общем количестве Т-лимфоцитов. Критическим значением является показатель 15%. Это означает, что следует начинать агрессивную антиретровирусную терапию. В том числе в случае, когда общее количество CD4 в иммунограмме остается высоким.
Существует прямая зависимость между вирусной нагрузкой и содержанием CD4 в крови. В среднем у человека на момент инфицирования этих клеток около 1000 в мл.
На пике острой фазы ВИЧ, когда вирусная нагрузка максимальная, количество CD4 снижается до 500 в мкл или меньше. Это происходит в среднем через 6 недель после инфицирования. Затем в течение последующих 9-12 месяцев начинается постепенное повышение CD4.
Оно достигает значения в 600-700 клеток в мл. Но затем снова начинает опускаться.
Снижение уровня CD4 происходит медленно, но неуклонно. В среднем через 5 лет после начала заболевания их уровень ниже 400 в мкл. Через 7 лет их уже меньше 200 в мкл.
По количеству этих клеток можно прогнозировать различные оппортунистические болезни. В прогностическом отношении имеет значение динамика изменения количества CD4.
В группу высокого риска входят пациенты, у которых число этих клеток уменьшается на 100 и более в мкл за 6 месяцев. Если за год их число снижается на 20-50 клеток в мкл, это средний риск.
Триглицериды – жиры, один из основных источников энергии для клеток организма. Повышение их уровня увеличивает риск заболевания сердца и сосудов, а также риск развития острого панкреатита.
Липиды крови, нейтральные жиры, ТГ.
TG, Trig, Triglycerides.
Колориметрический фотометрический метод.
Ммоль/л (миллимоль на литр).
Какой биоматериал можно использовать для исследования?
Как правильно подготовиться к исследованию?
- Не принимать пищу в течение 12 часов до исследования.
- Исключить физическое и эмоциональное перенапряжение и не курить 30 минут до исследования.
Общая информация об исследовании
Триглицериды – это жиры, которые являются основным источником энергии для организма. Большая часть триглицеридов содержится в жировой ткани, однако часть из них находится в крови, обеспечивая мышцы энергией. После еды уровень триглицеридов повышается, так как организм превращает энергию, которая сейчас не требуется, в жир. Триглицериды всасываются в кишечнике и, транспортируясь через кровь, откладываются в жировой ткани про запас. Между приемами пищи они сжигаются, высвобождая энергию для организма.
Так как триглицериды нерастворимы в воде, они переносятся в крови с белком в виде комплекса, который называется липопротеином. Есть несколько типов липопротеинов, различающихся пропорциями входящих в их состав компонентов:
- липопротеины очень низкой плотности (ЛПОНП),
- липопротеины низкой плотности (ЛПНП),
- липопротеины высокой плотности (ЛПВП).
Большинство триглицеридов в организме переносятся липопротеинами очень низкой плотности (ЛПОНП).
Увеличение количества триглицеридов повышает риск развития сердечно-сосудистых заболеваний, хотя их причины до конца не выяснены. Существует ряд факторов, способствующих этому: снижение двигательной активности, избыточная масса тела, курение, злоупотребление алкоголем, а также сахарный диабет.
Кроме того, триглицериды значительно повышают риск развития острого воспаления поджелудочной железы – острого панкреатита.
Для чего используется исследование?
- Чтобы оценить риск развития атеросклероза и проблем с сердцем и сосудами. Атеросклероз – процесс роста внутри сосудов бляшек, которые могут ограничивать кровоток или полностью перекрывать просвет сосуда.
- Для контроля за эффективностью диеты со сниженным количеством животных жиров и наблюдения за уровнем липидов крови после назначения препаратов, снижающих уровень триглицеридов и холестерола (холестерина).
Когда назначается исследование?
- Вместе с тестом на общий холестерол или в составе липидограммы, которая также включает определение уровня ХС ЛПНП, ХС ЛПОНП, ХС ЛПВП, триглицеридов и коэффициента атерогенности. Липидограмму рекомендуется сдавать всем взрослым старше 20 лет не реже одного раза в 5 лет.
- При плановых профилактических осмотрах или чаще (несколько раз в год), если человеку предписана диета с ограничением приема животных жиров и/или он принимает лекарства, снижающие уровень триглицеридов и холестерола. В этих случаях проверяют, достигается ли целевой уровень липидов и, соответственно, снижается ли риск сердечно-сосудистых заболеваний.
- Особенно важно проверять триглицериды при сахарном диабете, так как колебания уровня сахара способствует повышению триглицеридов.
- Если в жизни пациента присутствует один или несколько факторов риска развития сердечно-сосудистых заболеваний:
- курение,
- возраст (мужчины старше 45 лет, женщины старше 55 лет),
- повышенное артериальное давление (140/90 мм. рт. ст и выше),
- повышенный холестерол или сердечно-сосудистые заболевания у других членов семьи (инфаркт или инсульт у ближайшего родственника мужского пола моложе 55 лет или женского моложе 65 лет),
- ишемическая болезнь сердца, инфаркт сердечной мышцы или инсульт,
- сахарный диабет,
- избыточная масса тела,
- злоупотребление алкоголем,
- прием большого количества пищи, содержащей животные жиры,
- низкая физическая активность.
- Если у ребенка в семье были случаи повышенного холестерола или заболеваний сердца в молодом возрасте, то впервые анализ на холестерол рекомендуется сдавать в возрасте от 2 до 10 лет.
Что означают результаты?
Референсные значения (норма триглицеридов): 0 - 2,25 ммоль/л.
Интерпретация результатов должна производиться с учетом других анализов, входящих в липидограмму.
Причины повышения уровня триглицеридов (гипертриглицеридемии)
Гипертриглицеридемия может быть результатом наследственной предрасположенности или избыточного приема с пищей животных жиров. У большинства людей с повышенным холестерином в той или иной мере задействованы оба фактора.
У взрослых при профилактическом обследовании результаты распределяются в несколько групп по степени риска:
- приемлемый уровень ТГ – ниже 1,7 ммоль/л – отражает низкий риск возникновения сердечно-сосудистых заболеваний,
- пограничный уровень – 1,7-2,2 ммоль/л,
- высокий уровень триглицеридов – 2,3-5,6 ммоль/л – говорит о большой вероятности развития сердечно-сосудистых заболеваний,
- очень высокий – выше 5,6 ммоль/л – помимо высокого риска проблем с сердцем, в этом случае очень велика опасность развития панкреатита, поэтому требуется раннее назначение препаратов, снижающих концентрацию ТГ (оптимально – до 1,3 ммоль/л или ниже).
Перед назначением лечения необходимо исключить другие причины повышенного содержания триглицеридов:
- алкоголизм,
- хроническое воспаление почек, приводящее к нефротическому синдрому,
- хроническая почечная недостаточность,
- снижение функции щитовидной железы (гипотиреоз),
- плохо вылеченный сахарный диабет,
- панкреатит,
- инфаркт миокарда – в этом случае повышенные уровни могут сохраняться до нескольких месяцев,
- подагра.
Пониженный уровень триглицеридов (гипотриглицеридемия) особого клинического значения не имеет. Может встречаться при следующих состояниях:
- наследственная гиполипропротеинемия,
- повышение функции щитовидной железы (гипертиреоз),
- нарушения всасывания в кишечнике,
- хроническая обструктивная болезнь легких,
- инфаркт мозга.
Что может влиять на результат?
Уровень триглицеридов может оставаться значительно (до 5-10 раз) повышенным даже через несколько часов после приема пищи.
Показатели проб крови, взятой натощак в разное время, также могут быть неодинаковыми. У некоторых людей уровень триглицеридов меняется на 40 % в течение одного месяца. Это явление называется биологической вариацией и отражает нормальные колебания метаболизма холестерола в организме. В итоге единичное измерение не всегда отражает "обычный" уровень триглицеридов, поэтому иногда требуется пересдача анализа.
Повышают уровень триглицеридов:
- богатая жирами пища,
- прием алкоголя,
- беременность (анализ следует сдавать по меньшей мере через 6 недель после родов),
- оральные контрацептивы, холестирамин, фуросемид, верошпирон, кордарон, кортикостероиды.
Снижают уровень триглицеридов:
- интенсивная физическая нагрузка,
- статины, метформин.
- Анализ на триглицериды необходимо сдавать, когда человек относительно здоров. После острого заболевания, инфаркта, хирургической операции необходимо подождать как минимум 6 недель.
- Убедительных доказательств того, что снижение уровня триглицеридов уменьшает риск развития сердечно-сосудистых заболеваний, пока нет. Однако у тех, у кого ХС ЛПНП выше нормы или ХС ЛПВП ниже нормы, повышенный уровень триглицеридов увеличивает риск развития ишемической болезни сердца.
- В США липиды измеряются в миллиграммах на децилитр, в России и в Европе – в миллимолях на литр. Пересчет осуществляется по формуле: ТГ (мг/дл) = ТГ (ммоль/л) × 38,5 или ТГ(ммоль/л) = ТГ (мг/дл) х 0,0259.

У ВИЧ-инфицированных больных часто наблюдаются изменения профиля липидов и липопротеинов в крови.
Наблюдаемые сдвиги могут быть следствием самой ВИЧ-инфекции, противовирусной терапии, изменения состава тела и восстановления иммунной системы. Лечение нарушений липидного обмена у ВИЧ-инфицированных больных требует учета всех этих факторов.
ВИЧ-инфекция, особенно на поздних стадиях, ассоциируется с некоторым повышением уровней триглицеридов и холестерина липопротеинов очень низкой плотности (ЛПОНП). Это повышение относят на счет замедления клиренса триглицеридов и (в меньшей степени) увеличения продукции ЛПОНП.
Способностью повышать уровень триглицеридов обладает ряд противовирусных препаратов. Ритонавир (вероятно, за счет стимуляции продукции ЛПОНП) увеличивает их уровень в 2-3 раза. В опытах in vitro этот препарат ингибирует распад аполипопротеина В, который участвует в образовании частиц ЛПОНП. По данным другого исследования, увеличение продукции ЛПОНП обусловлено активацией печеночных белков, связывающих регулируемый стеролами элемент ДНК. Поскольку ритонавир ингибирует фермент CYP3A4 в печени, он увеличивает концентрацию других ИП, разрушаемых этим ферментом. Поддерживающие дозы ритонавира (100 мг дважды в сутки) также повышают уровень триглицеридов, хотя и в меньшей степени. Сочетание лопинавира с ритонавиром увеличивало содержание триглицеридов и холестерина ЛПОНП в плазме здоровых добровольцев соответственно на 83 и 33%. В проспективном исследовании ампренавир у ВИЧ-инфицированных больных увеличивал концентрацию триглицеридов натощак на 90%. Несколько меньшее повышение уровня триглицеридов (на 42-50%) наблюдалось и при введении нельфинавира. Однако не все ИП влияют на уровень триглицеридов; введение индинавира и атазанавира здоровым добровольцам не сказывалось на содержании этих липидов.
Влияние НИОТ на липидный обмен изучено недостаточно. В некоторых (но не во всех) исследованиях повышение уровня триглицеридов наблюдалось при применении ставудина; тенофовир не оказывал такого действия. Не обнаружено изменения метаболизма триглицеридов и при использовании ННИОТ невирапина.
Липоатрофия и липогипертрофия при ВИЧ-инфекции также ассоциируются с повышением уровня триглицеридов. В одном из популяционных исследований уровень триглицеридов выше 300 мг% был обнаружен у 57% больных с такими изменениями распределения жира. Однако неясно, связано ли это с изменением состава тела или с противовирусной терапией.
На ранних стадиях ВИЧ-инфекции уровень холестерина липопротеинов низкой плотности (ЛПНП) снижается. Эффективная терапия сопровождается ростом этого показателя независимо от применяемых препаратов. Возможность прямого влияния ИП на метаболизм холестерина (безотносительно к их действию на ВИЧ) проверялась на здоровых добровольцах. Индинавир, ритонавир, лопинавир/ритонавир и атазанавир не повышали у них уровень холестерина ЛПНП. Повышение этого показателя наблюдалось у ВИЧ-инфицированных больных, получающих ННИОТ (невирапин). При замене ИП на ННИОТ (невирапин и эфавиренц) повышенный уровень холестерина ЛПНП сохранялся. Таким образом, этот эффект при ВИЧ-инфекции объясняется, по всей вероятности, не прямым действием ИП, а просто подавлением активности ВИЧ и улучшением состояния больных.
На ранних стадиях ВИЧ-инфекции (до клинического проявления болезни) уровень холестерина липопротеинов высокой плотности (ЛПВП) снижается до 25-35 мг%. С прогрессированием заболевания этот показатель падает более чем вдвое по сравнению с исходным уровнем. Причина такого снижения остается неясной. В одном популяционном исследовании было обнаружено снижение холестерина ЛПВП у ВИЧ-инфицированных больных, получавших ИП. Однако в последующих исследованиях влияние ИП на этот показатель не было подтверждено ни у ВИЧ-инфицированных больных, ни у здоровых добровольцев. На самом деле, нельфинавир, ампренавир и атазанавир даже увеличивали уровень холестерина ЛПВП на 13-21%. В проспективном исследовании ННИОТ невирапин повышал этот показатель у ВИЧ-инфицированных больных на 50%. Эфавиренц также увеличивал его на 15-23%. Эффект эфавиренца и невирапина сохранялся (хотя и был выражен несколько слабее) при замене ИП на ННИОТ. Следовательно, повышение уровня холестерина ЛПВП обусловлено, по всей вероятности, именно терапией ННИОТ. В некоторых исследованиях было обнаружено снижение этого показателя у ВИЧ-инфицированных больных с липодистрофией, но неясно, насколько это связано именно с ВИЧ-инфекцией.
Международное общество борьбы со СПИДом разработало руководство по диагностике и лечению дислипопротеинемии у ВИЧ-инфицированных больных. Уровень липидов натощак следует определять до начала или смены режимов терапии и повторять такие определения через 3-6 месяцев после начала противовирусного лечения. У больных с исходными сердечно-сосудистыми заболеваниями или неконтролируемой гиперлипопротеинемией нужно сменить препарат, вызывающий соответствующие сдвиги в липидном обмене. В качестве начальной лечебной меры рекомендуется соблюдение рекомендаций Национальной образовательной программы по гиперхолестеринемии (США).
Гиполипидемическая терапия должна соответствовать типу дислипопротеинемии. У больных с уровнем триглицеридов выше 500 мг% применяют производные фиброевой кислоты. Показано, что гемифиброзил и фенофибрат снижают уровень триглицеридов у ВИЧ-инфицированных больных. К препаратам второй линии относятся ингибиторы оксиметилглутарил-КоА-редуктазы. Как и у ВИЧ-негативных больных, при очень высоком уровне триглицеридов может потребоваться комбинированная фармакотерапия.
Ингибиторы оксиметилглутарил-КоА-редуктазы являются первоочередным средством лечения гиперхолестеринемии. Больным, получающим КАРВТ с ИП, рекомендуются, в частности, правастатин, аторвастатин и флувастатин XL. Эти вещества наименее подвержены действию ферментной системы CYP3A4, активность которой снижается или возрастает под влиянием многих ИП. Именно поэтому не следует использовать симвастатин и ловастатин. У больных, получающих ИП, концентрации симвастатина в крови возрастают на 500-3200%.
ВИЧ, антиретровирусная терапия и риск атеросклероза
Изменения липидного и углеводного обмена, наблюдаемые у ВИЧ-инфицированных больных, поднимают вопрос о возможном повышении риска атеросклероза при ВИЧ-инфекции или ее лечении. В ретроспективных исследованиях было обнаружено повышение распространенности сердечно-сосудистых заболеваний среди ВИЧ-инфицированных больных. Некоторые авторы относят и антиретровирусную терапию (особенно ИП) к числу факторов риска атеросклероза (таких как возраст, пол, курение, уровни холестерина ЛПНП и ЛПВП). По данным УЗИ, толщины интимымедии (ТИМ) сонных и бедренных артерий, традиционные факторы риска также способствуют повреждению атеросклеротических бляшек. Однако роль ИП при этом остается недоказанной. При длительном наблюдении за 121 больным, инфицированным ВИЧ, было показано, что увеличение ТИМ зависит только от возраста и степени снижения числа С04 + -лимфоцитов.
Синдром истощения при СПИДе
До внедрения КАРВТ потеря массы тела наблюдалась почти у 30% больных СПИДом. Синдром истощения при СПИДе включает уменьшение мышечной массы, что непосредственно связано с увеличением заболеваемости и смертности таких больных. У мужчин потеря мышечной массы превышает потерю жира. У женщин, напротив, вначале преобладает снижение именно жировой массы. Потеря веса может происходить как постепенно, так и очень быстро. Постепенное исхудание характерно для желудочно-кишечных расстройств, тогда как острое — для оппортунистических инфекций.
Причины истощения при СПИДе изучены недостаточно. Предполагается роль голодания, кахексии, гиперметаболизма и гипогонадизма. Голодание, т. е. сниженное поступление калорий, может быть обусловлено ухудшением аппетита или потерями пищевых веществ вследствие желудочно-кишечных инфекций и диареи. Кахексия характеризуется преимущественным уменьшением мышечной массы вследствие многих причин, связанных с исходным заболеванием. Гиперметаболизм в качестве причины синдрома истощения при СПИДе предполагается на том основании, что у ВИЧ-инфицированных больных повышены энергозатраты в покое (ЭЗП). Однако повышение ЭЗП наблюдается и у больных без потери массы тела. У ВИЧ-инфицированных больных с оппортунистическими инфекциями или желудочно-кишечными расстройствами дефицит калорий не компенсируется снижением ЭЗП, как это наблюдается при обычном голодании. Следовательно, истощение при СПИДе обусловлено сочетанием сниженного потребления калорий с гиперметаболизмом. Сохранение гиперметаболизма препятствует восстановлению массы тела.
Почти у 50% больных мужчин и женщин имеются признаки гипогонадизма. Снижение мышечной и жировой массы прямо связано со степенью уменьшения уровня тестостерона. У больных с потерей веса более 10% наблюдается и резистентность к ГР.
Поскольку потеря веса более 10% ассоциируется с повышением заболеваемости и смертности среди ВИЧ-инфицированных больных, усилия врачей направлены на восстановление аппетита и массы тела (особенно безжировой) у таких больных. Дронабинол (производное каннабинола) повышал аппетит больных с синдромом истощения при СПИДе, но практически не влиял на массу тела. Под действием мегестрола увеличивались как аппетит, так и масса тела, но это происходило в основном за счет жира.
Единственным средством, одобренным в настоящее время FDA для увеличения безжировой массы тела при данном синдроме, остается рекомбинантный ГР. Трехмесячный курс лечения высокими дозами ГР (0,1 мг/кг в сутки) приводил к повышению безжировой массы тела на 3 кг и общей массы — на 1 кг. Однако при этом возникали побочные эффекты в виде отеков и болей в суставах. Меньшие дозы ГР (1,4 мг/сут), вводимые в течение 12 недель, практически не увеличивали безжировую массу тела больных. Лечение рекомбинантным ГР обходится весьма дорого, особенно при использовании высоких доз этого препарата.
Поскольку почти у 50% больных СПИДом обнаруживается низкий уровень тестостерона, для их лечения часто применяют андрогены. По данным метаанализа 6 клинических исследований, терапия тестостероном (особенно при его внутримышечном, а не чрескожном введении) увеличивает безжировую и общую массу тела. Однако тестостерон снижает уровень холестерина ЛПВП, и поэтому длительная андрогенная терапия может повышать риск сердечно-сосудистых заболеваний.
Аналогичный эффект наблюдался и при использовании анаболических стероидов. При хронической почечной недостаточности применяют инъекции деканоата нандролона. В двух исследованиях было показано, что этот препарат значительно увеличивает безжировую массу и мышечную силу без токсических эффектов. Пероральные препараты анаболических стероидов, оксандролон и оксиметалон, также повышали безжировую и общую массу тела у мужчин и женщин, но их применение сопровождалось токсическими явлениями со стороны печени и дислипопротеинемией.
Использование антицитокиновой терапии при характерном для СПИДа синдроме истощения не дает обнадеживающих результатов. В двух исследованиях была обнаружена слабая прибавка веса больных при лечении талидомидом (ингибитором ФИО). Однако уровень ФИО при этом увеличивался, и у больных наблюдались побочные эффекты в виде сыпи, лихорадки и повышения концентрации вирусной РНК.
Перераспределение жира при ВИЧ-инфекции
Читайте также:


