Бактериальные инфекции у вич-инфицированных

Осложнения ВИЧ инфекции являются основной причиной смерти инфицированных людей. Не сама по себе инфекция, а свойства организма, которые приводят к инфицированию, а затем к летальному исходу.
Вирус иммунодефицита получил свое название именно в связи с угнетением иммунитета. Причем не имеет значения для инфицирования – “просел” клеточный или гуморальный раздел иммунитета. В любом случае антивирусная защита ослабла.
Создавшаяся ситуация открывает возможности для атаки на организм с ВИЧ другим видам инфекции. Чаще эти инфекции называют вторичными, хотя это не всегда правильно. Так у примерно 65% ВИЧ инфицированных впервые диагностируется туберкулез в качестве осложнения.
Следует понимать, что возникающие осложнения зависят от стадии ВИЧ . Это напрямую связано с текущим состоянием иммунной системы.
Осложнения ВИЧ
Справочно. Причиной смерти при ВИЧ инфекции являются именно ее осложнения, в числе которых: оппортунистические инфекции, аутоиммунные заболевания, опухоли.
К классическим осложнениям относят:
- различные формы цитомегаловирусной инфекции ;
- токсоплазмоз ;
- пневмоцистные пневмонии;
- микобактериозы (легочной и внелегочной туберкулез, МАС-инфекции);
- саркому Капоши;
- генерализованные формы кандидоза;
- хронический гепатит С (у больных с ВИЧ-инфекцией часто отмечается также и гепатит С).
Неврологические осложнения ВИЧ могут проявляться развитием:
- нейроСПИДа;
- нейрокогнитивных нарушений;
- ВИЧ-ассоциированных энцефалопатий;
- оппортунистических поражений нервной системы (цитомегаловирусное поражение ЦНС, токсоплазмоз головного мозга).
Частота встречаемости оппортунистических осложнений: 
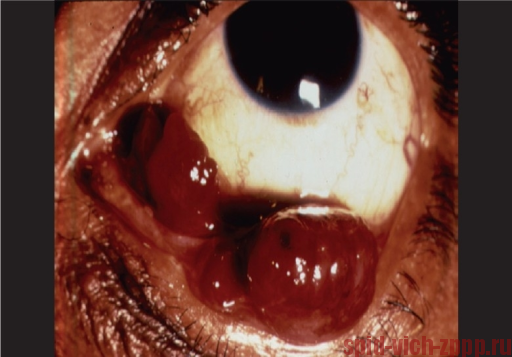
Саркома Капоши как осложнение
Саркома Капоши – это многоочаговая сосудистая опухоль, поражающая кожные покровы, слизистые оболочки и внутренние органы.
Причиной развития саркомы Капоши являются герпетические вирусы восьмого типа.
Согласно официальной классификации, существует несколько типов саркомы Капоши:
- классические саркомы (чаще всего встречаются у жителей Центральной Европы, России и Италии, как правило, заболевание регистрируется преимущественно у мужчин преклонного возраста со сниженным иммунитетом);
- эндемические (встречаются преимущественно у детей первого года жизни в Центральной Африке);
- эпидемические (являются СПИД-ассоциированной формой заболевания);
- иммуно-супрессивные (чаще всего, данный тип саркомы Капоши регистрируется у пациентов после пересадки почки на фоне иммуносупрессивной терапии и характеризуется наиболее доброкачественным течением).
Эпидемическая саркома Капоши является наиболее частым опухолевым осложнением. У мужчин, данное осложнение ВИЧ регистрируется в восемь раз чаще, чем у женщин.
Саркома развивается преимущественно в молодом возрасте:
- у мужчин – до 35-39 лет;
- у женщин – до 25-37 лет.
Факторами риска развития саркомы Капоши на фоне ВИЧ-инфекции являются:
- гомосексуальные или регулярные бисексуальные связи, а также беспорядочная половая жизнь с частой сменой половых партнеров (у данной категории пациентов саркома Капоши регистрируется наиболее часто);
- отсутствие комплексной и систематической антиретровирусной терапии (на фоне полноценного антиретровирусного лечения риск развития саркомы снижается на восемьдесят процентов);
- длительное декомпенсированное течение ВИЧ-инфекции.
На фоне АРТ (антиретровирусная терапия) саркома Капоши регистрируется в единичных случаях и протекает в легкой форме, не представляя угрозы для жизни больного.
Справочно. Вирусы герпеса восьмого типа, вызывающие саркому, передаются половым путем (основной путь передачи вируса у взрослых) и через слюну (данный механизм распространения инфекции играет важную роль в инфицировании вирусом герпеса 8-го типа у детей).
От беременной плоду вирус передается крайне редко.
Основным проявлением саркомы Капоши является появление на коже специфических красноватых или темно-фиолетовых пятен. На смуглой коже пятна могут иметь голубоватый или темно-коричневый оттенок. 
Чаще всего саркома Капоши возникает на коже носа, а также вокруг глаз или рта (немного реже поражается кожа ног и рук).
Саркома Капоши безболезненная, зуда и кровотечений в зоне опухоли не отмечается. В некоторых случаях саркома Капоши разрастается на большую поверхность кожи и приобретает вид выступающей шишки.
Справочно. В отличие от истинной злокачественной опухоли, саркома Капоши не прорастает внутрь тканей и не создает метастатических очагов. Однако ее возникновение сопровождается множественным разрастанием кровеносных сосудов в зоне опухоли.
Развитие данного осложнения ВИЧ инфекции на коже не представляет угрозы для жизни. Саркома на ступнях может причинять дискомфорт при ходьбе, а на ладонях – нарушать мелкую моторику.
А вот развитие саркомы Капоши на слизистых и внутренних органах может привести к тяжелым и, иногда, летальным осложнениям.
При поражении лимфатических узлов и лимфоидных сосудов возможно развитие массивного отека окружающих тканей.
Также саркома Капоши может разрастаться в легких и тканях желудочно-кишечного тракта.
Справочно. При поражении легочных тканей отмечается тяжелое течение заболевания. Пациента беспокоит одышка, боли в груди, постоянный кашель и кровохаркание. Возможно развитие легочных кровотечений, бронхоспазма, прогрессирующей дыхательной недостаточности или отека легких.
При развитии в кишечнике часто отмечается вздутие живота, запоры и развитие кишечной непроходимости, боли в животе, желудочно-кишечные кровотечения. 
Поражение желчевыводящих путей характеризуется присоединением механической желтухи, при этом отмечается:
- потемнение мочи;
- желтушность кожных покровов;
- зуд кожи;
- боли в животе;
- обесцвечивание цвета испражнений;
- лихорадка и озноб;
- тошнота.
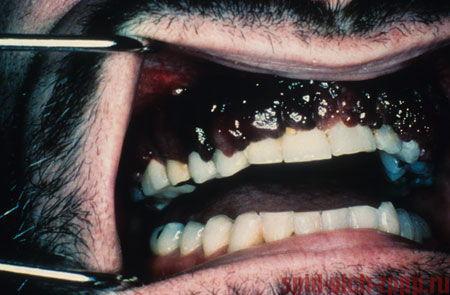
Примерно у десяти-пятнадцати процентов больных наблюдается поражение слизистой ротовой полости (твердое или мягкое небо, а также корень языка). Саркома Капоши на слизистых быстро изъязвляется и часто кровоточит.
Туберкулезные осложнения
Туберкулез относится к часто встречаемым осложнениям при ВИЧ и, согласно данным медицинской статистики, входит в список основных причин смерти пациентов на стадии СПИДа.
Более чем у семидесяти процентов пациентов туберкулез развивается уже на фоне прогрессирующей инфекции из-за развивающегося иммунодефицита.
Специфической особенностью туберкулезной инфекции у ВИЧ-инфицированных больных является:
- быстрое прогрессирование туберкулеза;
- тяжелое течение заболевания;
- частое развитие внелегочных форм туберкулеза;
- быстрое развитие свищевых ходов в легких и лимфоузлах, абсцессов в печени, частое поражение нервной системы, костной ткани;
- плохой ответ на противотуберкулезную терапию (туберкулез при иммунодефиците плохо поддается стандартному лечению, эффективность противотуберкулезной терапии во многом обуславливается эффективностью антиретровирусной терапии.)
Справочно. В начале заболевания, примерно, у восьмидесяти процентов пациентов развивается легочной туберкулез. В дальнейшем, происходит распространение инфекции и развитие внелегочного туберкулеза.
Первыми признаками туберкулеза при ВИЧ являются:
- выраженный астенический синдром (истощение, потеря массы тела, постоянная слабость и вялость, быстрая утомляемость, мышечная слабость);
- стойкая лихорадочная симптоматика (характерно повышение температуры до 37-38 градусов);
- постоянная потливость, усиливающаяся в ночное время;
- увеличение лимфатических узлов;
- анемия (бледность, сонливость, ломкость ногтей, сухость кожи, выпадение волос).
При легочном туберкулезе важным симптомом является стойкий кашель с кровянистой мокротой. Часто отмечаются боли в груди и одышка. 
При поражении кишечника характерны боли в животе, вздутие живота, расстройство стула (чередование поноса и запоров), появление крови в кале, возможно наличие гноя в кале. Также отмечается астеническая симптоматика, потливость, лихорадка, увеличение лимфатических узлов.
При туберкулезе костной ткани отмечается общая туберкулезная симптоматика (истощение, вялость, слабость, увеличение лимфоузлов, лихорадочная симптоматика), а также:
- тянущие боли в мышцах и суставах;
- резкое снижение работоспособности;
- постоянная сонливость;
- боли в костях, увеличивающиеся при нагрузке;
- деформация пораженных костей;
- появление выраженного отека над пораженной конечностью.
МАС-инфекция
Справочно. Данный тип микобактериальной инфекции относится к истинным оппортунистическим инфекциям, при этом, около 95% микобактериозов регистрируются именно у пациентов с ВИЧ-инфекцией.
У человека МАС-инфекцию могут вызывать около восемнадцати видов микобактерий (как правило, 14 видов которых относят к условно-патогенным микроорганизмам, представляющим угрозу только для пациентов со сниженным иммунитетом).
До распространения ВИЧ-инфекции, МАС-инфекция регистрировалась крайне редко и наблюдалась обычно у пациентов, получающих длительную иммуносупрессивную терапию после трансплантации органов и тканей.
Тяжесть течения МАС-инфекции зависит от степени поражения организма ВИЧ и эффективности проводимой антиретровирусной терапии. Терминальная стадия ВИЧ-инфекции может осложняться генерализованной формой МАС-инфекции, при которой характерны:
- тяжелая лихорадочная и интоксикационная симптоматика (высокая температура, озноб, боли в мышцах и суставах, слабость, головные боли, тошнота);
- астеническая симптоматика;
- увеличение лимфатических узлов;
- профузная ночная потливость;
- водянистый стул;
- вздутие живота;
- обструкция желчевыводящих путей (желтуха, кожный зуд, интоксикационная симптоматика);
- тяжелая анемия;
- развитие токсического гепатита;
- желудочно-кишечные кровотечения.
Справочно. Локализированная МАС-инфекция может проявляться абсцессами кожи и лимфатических узлов, лихорадочной, астенической и интоксикационной симптоматикой.
Пневмоцистная пневмония как осложнение ВИЧ
Пневмоцистная пневмония вызывается дрожжевыми грибами P.carinii (ранее возбудителя ошибочно относили к группе простейших).
Источником инфекции для человека является больной пневмоцистной инфекцией. Заражение может осуществляться воздушно-капельно, контактно-бытовым путем (через грязную посуду, поцелуи), трансплацентарно (наиболее редко заболевание может передаваться при трансплантации органов и тканей).
Медицинский справочник болезней
СПИД.
СИНДРОМ ПРИОБРЕТЕННОГО ИММУНОДЕФИЦИТА .
Синдром приобретенного иммунодефицита (СПИД) или ВИЧ-инфекция – вирусное заболевание, характеризующееся поражением системы иммунитета и развитием приобретенной, вторичной, иммунной недостаточности.
Вирус иммунодефицита человека, тип 1 (ВИЧ-1) инфицирует лимфоциты и другие клетки, несущие на своей поверхности рецепторы СД4. Инфицирование вирусом приводит к лимфопении (к дефициту Т4-хелперов) и нарушениям клеточного и гуморального иммунитета.
Эти нарушения и лежат в основе СПИДа, который проявляется оппортунистическими инфекциями и необычными злокачественными новообразованиями. Время между инфицированием ВИЧ и появлением признаков СПИДа колеблется от 1 месяца до многих лет (в среднем около 10 лет).
Главные пути передачи вируса – половой и парентеральный.
Основные группы риска : лица, имеющие половой контакт с инфицированными, в том числе мужчины – гомосексуалисты, инфицированные наркоманы, реципиенты зараженной крови и дети ВИЧ-инфицированных матерей.
Первичная ВИЧ-инфекция.
Начальный период после заражения обычно бывает бессимптомным, лишь иногда появляются симптомы, напоминающие мононуклеоз (лихорадка, ознобы, боли в горле, явления фарингита и ангины, лимоаденопатия и др.).
При ВИЧ-инфекции могут также развиваться асептический менингит, миелит, периферические невриты и подострый энцефалит. Лечение симптоматическое.
Диагностические исследования.
Иногда выявляются рецидивирующий кандидоз рта, лимфоаденопатия, похудание, лихорадка, потливость по ночам, хроническая диарея (СПИД-ассоциированный синдром).
При лабораторных исследованиях обнаруживают анемию, тромбоцитопению и лейкопению.
Наиболее важный тест на первом этапе – подсчет Т-4 лимфоцитов в периферической крови. Уровень их ниже 500 в 1мкл обычно свидетельствует об иммунодефиците, обусловленном ВИЧ.
ВИЧ – инфицированным больным с числом Т4-лимфоцитов менее 500 в 1 мкл показана терапия иммуномодулятором, например, задовудином (внутрь 200 мг каждые 8 часов).
Осложнения ВИЧ- инфекции, их профилактика и лечение.
Туберкулез.
В план обследования больных включать рентгенографию грудной клетки (туберкулиновые кожные пробы диагностического значения при прогрессировании иммунодефицита не имеют). С профилактической целью рекомендуется ежегодная иммунизация противогриппозной или пневмококковой вакциной, или вакциной гепатита В (у лиц с отрицательной серологической реакцией на гепатит В). Противотуберкулезное лечение нужно начинать сразу же после обнаружения микобактерий в мокроте больного.
Вирусные инфекции.
У больных СПИДом часто развиваются цитомегаловирусная инфекция, вирус простого герпеса, вирус Эпштейна-Барра и др.
Они могут проявляться виремией с лихорадкой и общими симптомами, ринитом, фарингитом, ларингитом, трахеитом, ретинитом, эзофагитом, гастритом, энтероколитом, панкреатитом, гепатитом и другими симптомами, угнетением костного мозга, некрозом надпочечников, а также инфекцией нижних отделов дыхательных путей.
При наличии таких симптомов показано назначение Циклических аналогов нуклеозидов (ацикловир, ганцикловир, пенцикловир, валацикловир, валганцикловир, фамцикловир) на длительное время в поддерживающей дозе.
При неэффективности терапии назаначают Аналоги пирофосфатов (Фоскарнет (фоскавир), фосфоноацетиловая кислота).
Бактериальные инфекции.
У больных СПИДом очень часто присоединяются различные бактериальные инфекции, которые протекают нередко атипично, быстро прогрессируют несмотря на адекватное лечение. Среди них часто выявляются нетифозные сальмонеллы, сифилис и др. Особого внимания заслуживант бактериальная пневмония, обусловленная разнообразной микробной флорой.
При рентгенографии грудной клетки наряду с типичной картиной долевой пневмонии могут обнаруживаться и диффузные интерстициальные инфильтраты, напоминающие пневмоцистную пневмонию. Антибактериальная терапия при бактериальных осложнениях при СПИДе обычно эффективна, но нередко возникают рецидивы.
Инфекции, вызванные грибами.
У ВИЧ-инфицированных больных часто развивается стойкое поражение кандидозом рта, пищевода, влагалища, а также кожи.
Наиболее частым возбудителем грибковых заболеваний ЦНС является Cryptococcus neoformans. Серьезную опасность для больных СПИДом представляет диссеминация гриба Histoplasma capsulatum. Он может вызывать септицемию и панцитопению.
В таких ситуациях начинают терапию Амфотерицином В в течение 2 нед,затем продолжать лечение Флуконазолом (400мг/сут) в течение 8 нед. Однако нередко возникают рецидивы.
Пневмоцистная пневмония – наиболее частое осложнение и основная причина смерти при СПИДе.
Пневмоцистоз - протозойное заболевание, обусловленное Pneumocystis carinii . Описаны и внелегочные поражения, особенно у больных, получавших профилактическое лечение гентамицином в аэрозоле.
Препаратом выбора при пневмонии является Триметоприм-сульфаметоксазол (бактрим, бисептол) и Пентамидин изотионат.
Триметоприм-сульфаметоксазол назначают перорально или внутривенно (в дозе 20 мг/кг - триметоприм и 100 мг/кг - сульфаметоксазол в сутки в течение 2 нед, максимум 1 мес).
Пентамидин вводят внутримышечно или внутривенно (медленно, на протяжении 1-2 ч в 100 мл 5% раствора глюкозы) в дозе 4 мг/кг в сутки в течение 2-3 нед.
Больным, излеченным от пневмонии, при количестве Т-4 лимфоцитов менее 200 в 1 мкл, показано профилактическое лечение (бактрим,бисептол по 1 таблетке в день).
Для лечения пневмоцистоза у больных СПИДом в последнее время все шире применяется Альфа-дифторметилорнитин (ДФМО).
Препарат хорошо переносится, малотоксичен. Помимо действия на пневмоцисты ДФМО блокирует репликацию ретровирусов и цитомегаловирусов, оказывает также иммуномодулирующее действие (восстанавливает функции Т-супрессоров).
Назначают препарат в дозе 6 г на 1 м2 поверхности тела в сутки в 3 приема в течение 8 нед.
Инфекции, вызванные простейшими.
Множественное поражение ЦНС с развитием энцефалопатии и очаговых неврологических нарушений связаны с инфицированием больного СПИДом Toxoplazma gonodii, развитие острых кишечных расстройств – Isospora belli.
ВИЧ –инфицрванным при остром токсоплазмозе назначают Антипаразитарные средства.
Одновременный прием Пириметамина и Сульфадиазина значительно снижает число возбудителей в организме. Чтобы избежать угнетения кроветворения вместе с Пириметамином назначают Фолинат кальция.
Назначают по следующей схеме:
Пириметамин внутрь (насыщающая доза 200 мг, в дальнейшем 50-75 мг/сут) в сочетании с Сульфадиазином внутрь (4-6 г/сут в 4 приема). Одновременно назначают Фолинат кальция внутрь (10-15 мг/сут в течение 6 нед).
Больным необхожимо пожизненное лечение Пириметамином (25-50 мг/сут) и Сульфадиазином (2-4 г/сут). При непереносимости сульфадиазина можно использовать сочетание Пириметамина (75 мг/сут) с Клиндамицином (450 мг внутрь 3 раза в сутки).
Есть мнения, что для пожизненного лечения достаточно одного Пириметамина (50-75 мг/сут).
При СПИДе токсоплазмоз быстро приводит к летальному исходу.
Обследования больных СПИДом, принимающих Сульфаниламиды (бактрим, бисептол) с целью профилактики пневмоцистной пневмонии, показали, что такое профилактическое лечение служит профилактикой и для токсоплазмоза ЦНС.
Рекомендован ежедневный прием Триметоприма-сульфаметоксазола (бактрим, бисептол) в дозе 50 мг/сут и Пириметамина в дозе 50 мг в неделю.
Злокачественные заболевания, связанные со СПИДом.
К ним относят неходжинские лимфомы и саркому Капоши. Часто встречаются первичные лимфомы центральной нервной системы, которые могут быть множественными.
Профилактика СПИДа основана на активной санитарно-просветительной работе среди населения, строгий контроль стоматологических клиник, лабораторий, борьбе с наркоманией, половой распущенностью, половыми извращениями.
Лечение СПИДА.
Хотя полностью СПИД пока не лечится, но уже есть способы улучшения качества жизни больных и продлевающих их жизнь.
Вот несколько подобранных по отзывам пациентов и врачей клиник по лечению СПИДа.
Доброе утро(день/вечер)уважаемые пикабушники.
Стучу Вам со дна. Возможно, те кто года 3 назад сидели тут, и любили мясцо вспомнят меня.
Хочу немного показать о проблеме 21 века, а именно о СПИД и ВИЧ.
Не хочу много расписывать о происхождении,профилактике, мерах предохранения.
Покажу все наглядно и расскажу в меру своих познаний.
Так же предлагаю Вам поделиться своими мнениями о том,как Вы относитесь к таким больным,есть ли такие знакомые у Вас да и вообще, расскажите свои планы на рабочую неделю.
Как я выше сказала, не буду пичкать Вас научными терминами.
Но все-таки многие полагают,что ВИЧ и СПИД она и та же ягода ( малиной называть не будем,будем говорить "волчья")
Выдержки из ВИКИ:
Вирус иммунодефицита человека — ретровирус из рода лентивирусов, вызывающий медленно прогрессирующее заболевание — ВИЧ-инфекцию.
Вирус поражает иммунные клетки , в результате чего организм больного теряет способность защищаться от других вирусов,опухолей и других бяк, и развивается СПИД.
Далее развивается миллион и боле "сопутствующих" заболеваний, которые называют "оппортунистические заболевания".
Чтобы Вам было понятнее,то заболевания которые вызываются патогенными вирусами или простейшими бактериями,которые по сути своей не несут огромной угрозы Вашему здоровью,если у Вас нормальный имунный статус.
К ОЗ относятся:Вирус Эпштейна — Барр (вирус герпеса человека 4 типа)
Еще немного почитать, согласно статистике 80% заразившихся ,получили сей презент от своего партнера,которые как бы "забыл" уведомить о таком заболевании.
Зная много подобных историй,хотелось бы защитить докторскую о том,что на фоне ВИЧ, развиваются проблемы с памятью. ТХЮ-ХА! А это все,потому что ты слишком доверчивый(ая) и решили,что барьерные контрацептивы для неудачников,а мама,между прочим тебя,такого красивого не для этого родила!
Ну что ж ,приступим.
Вирус ВИЧ под микроскопом,к сожалению, не могу уточнить увеличение, но выглядит красиво. От всего красивого жди подвох (мужики, ищите баб пострашнее)
К сожалению, ВИЧ в первое время протекает почти без симптомов, в первые 2-4 диагностировать у себя ВИЧ,практически невозожно,а иногда и несколько лет ты живешь с ВИЧ, но как бы у тебя нет ВИЧ, но он у тебя есть,но ты не знаешь, а скольких людей ты уже заразил(а)? Жаль,что в России всегда дотягивают до крышки гроба,проверяйтесь,пожалуйста у врачей,как бы они Вас не бесили.
Поэтому,предлагаю проверить себя на симптоматику.
В большинстве своем симптомы у М и Ж одинаковы,углубляться в писанину не хочу, расскажу общие черты.
Большинство людей,после контакта с ВИЧ+ начинают испытывать ,так называемый Гриппоподобный синдром.
1. Повышение температуры до 39 градусов
3.Опухание лимфотических узлов
4. Сильная боль в горле.
Согласитесь, Вы бы не обратили внимание,списав все на ОРЗ,ОРВИ, и другие заболевания,на которые 90% плюют, и побежали бы за Фервексом аль за водярой,чтоб растирать спину и дезинфицироваться внутрях.
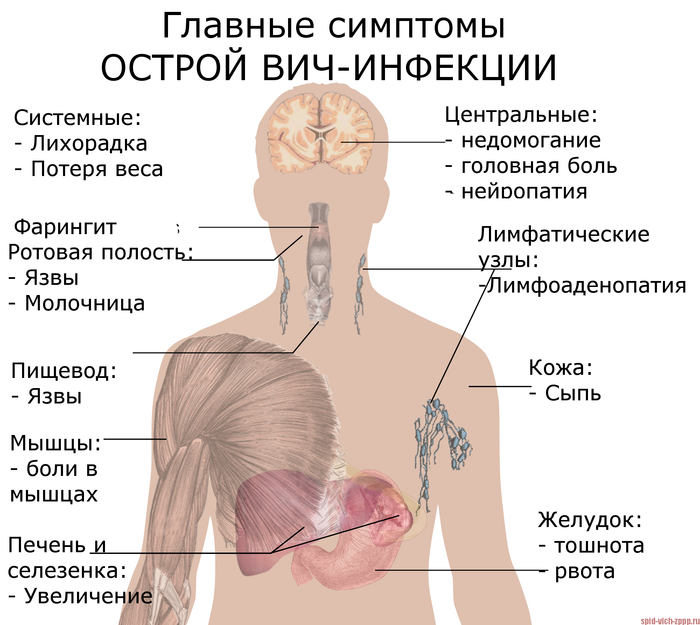
Далее,к нам присоединится беспричинная усталость, но ее мы тоже спишем на что-то другое.
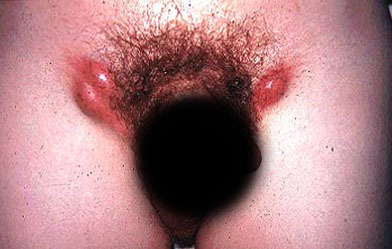
Поговорим о мужских симптомах:
На ранних стадиях ВИЧ в паху у мужчин появляются увеличенные паховые лимфатические узлы.
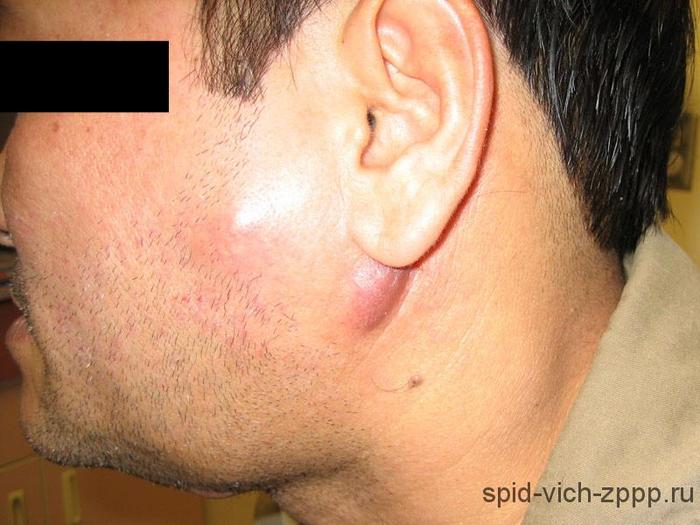
Так же стоит обратить внимание на подмышки и шейную область.
У женщин в большинстве диагнозы схожи,только к ним добавляются вагинальные инфекции:папилломы, молочница.
На поздних стадиях,а равно и при СПИДе,можно визуально определить больного.
Предлагаю Вам запомнить эти признаки и иметь ввиду.
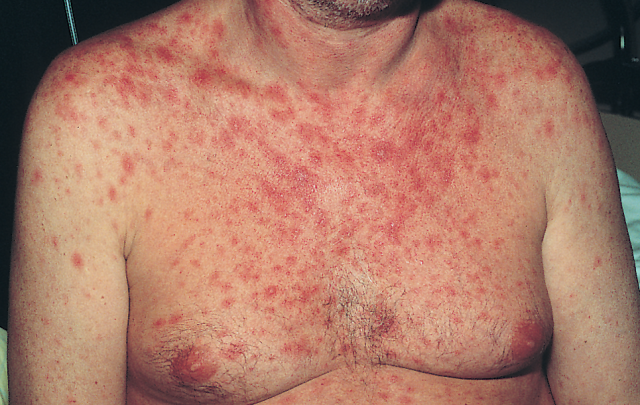
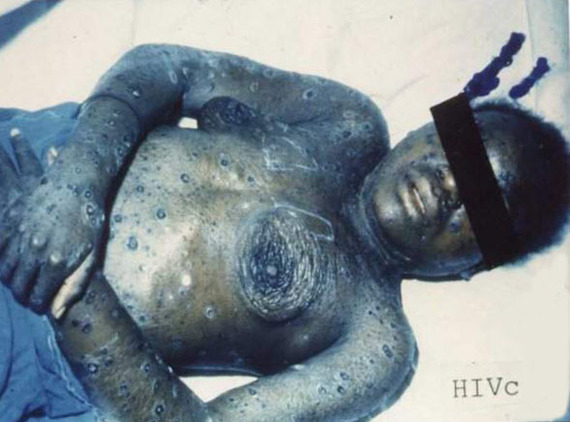
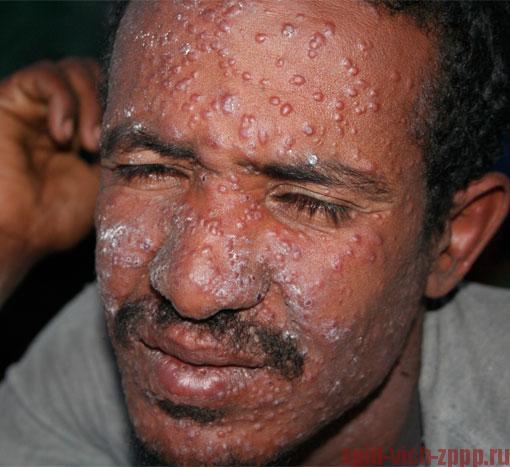
Рано или поздно кожные высыпания появляются у каждого, кто болеет ВИЧ-инфекцией.
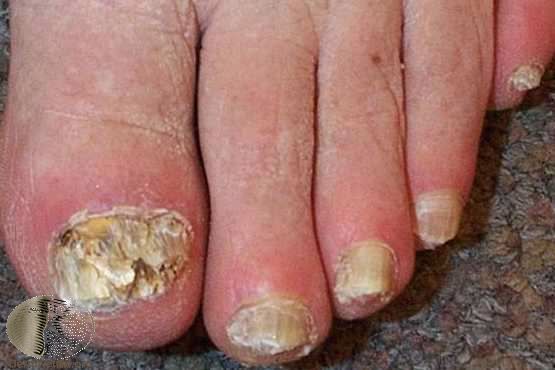
Еще одним признаком поздней ВИЧ-инфекции является изменения ногтей – они утолщаются, искривляются, расщепляются, меняют цвет, появляются черные или коричневые полоски.Частой причиной этих изменений ногтей является грибковая инфекция, такая как кандидоз.ВИЧ-инфицированные с истощенной иммунной системой будут более восприимчивы к грибковым инфекциям.
В поздних стадиях человек начинает болеть оппортунистическими(о них я писала выше) инфекциями с которыми ранее он прекрасно жил, его организм с ними дружил и он ничего плохо не чувствовал. В поздних стадиях ВИЧ-инфекции эти друзья становятся заклятыми врагами .
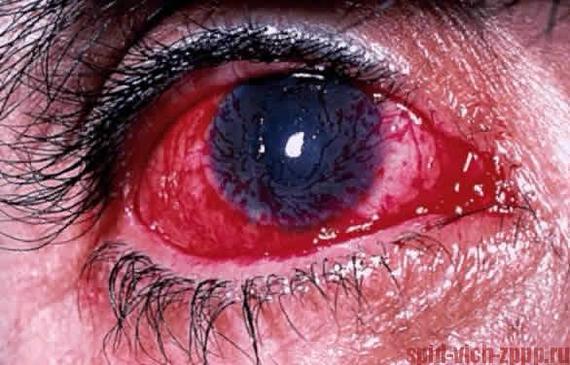
Воспаление роговицы(герпесный кератит)
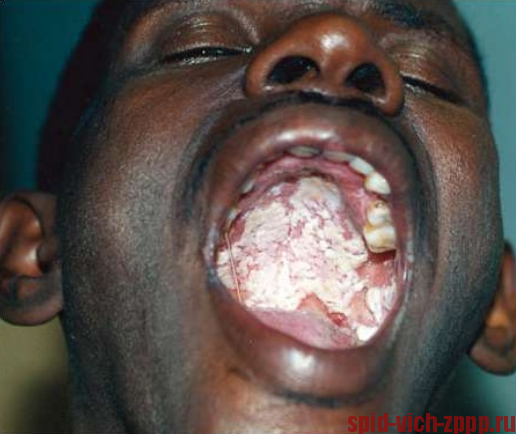
Псевдомембранозный кандидоз ( во рту буквально начинают расти грибы)
Кала-азар (черная болезнь) - кожа поражается паразитами лейшманиями (кожный лейшманиоз)
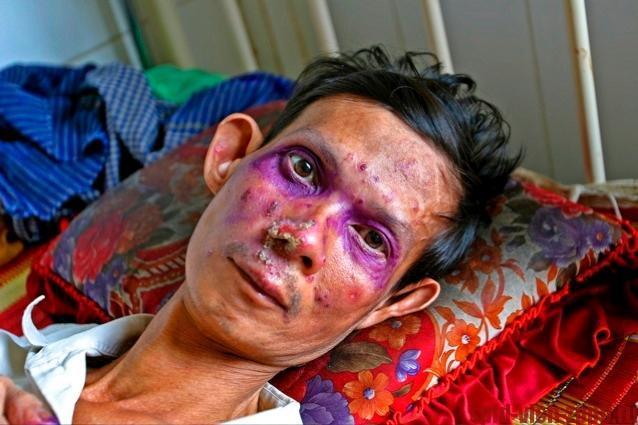
Фиолетовая, красная кожа, также говорит о поздней стадии ВИЧ-инфекции.
Основные факторы риска:
— незащищенный анальный или вагинальный секс
— наличие другой инфекции, передаваемой половым путем (сифилис, герпес, хламидиоз, гонорея и др.)
— совместное пользование иглами, шприцами и другим инъекционным оборудованием и растворами наркотиков при употреблении инъекционных наркотиков
— небезопасные инъекции, переливания крови, медицинские и косметологические процедуры, включающие нестерильные разрезы или прокалывание
— случайные травмы от укола иглой, в том числе среди работников здравоохранения
Что бы избежать основных факторов риска, советуем Вам придерживаться следующих рекомендаций:
— Используйте мужские и женские презервативы. Они снижают риск заболевания СПИДом на 85%.
— Избегайте случайных половых связей, даже если полностью доверяете партнёру.
— Откажите от инъекционных наркотиков, к добру они никогда не приводят.
— Используйте на медицинских и косметологических процедурах одноразовые шприцы и иглы.
— Спрашивайте о проверке материала при переливании крови.
— Ликвидируйте передачу ВИЧ-инфекции от матери к ребёнку путём отказа от беременности.
— Используйте только свои собственные гигиенические средства, на которые может попасть Ваша кровь (например, бритва).
— Соблюдайте здоровый образ жизни.
— Можно применить профилактику на основе антиретровирусных препаратов, но лишь после консультации с врачом.
— Избегайте всех факторов риска.
ну и как говорится,берегите себя и своих близких.
Напишите мне о темах,которые Вам интересны, постараюсь что нибудь да рассказать.
PS:на всякий слцчай поставлю клубничку, то несколько лет назад прикапались к писюну трупа.
Нарушение здоровья, относящееся к группе болезнь, вызванная вирусом иммунодефицита человека [вич]
96 438 людям подтвержден диагноз Болезнь, вызванная ВИЧ, с проявлениями других бактериальных инфекций
14 542 умерло с диагнозом Болезнь, вызванная ВИЧ, с проявлениями других бактериальных инфекций
15.08 % смертность при заболевании Болезнь, вызванная ВИЧ, с проявлениями других бактериальных инфекций
Заполните форму для подбора врача
Мы свяжемся с вами сразу, как найдем подходящего специалиста
Диагноз Болезнь, вызванная ВИЧ, с проявлениями других бактериальных инфекций ставится мужчинам на 204.4% чаще чем женщинам
72 591
мужчин имеют диагноз Болезнь, вызванная ВИЧ, с проявлениями других бактериальных инфекций. Для 10 182 из них этот диагноз смертелен
смертность у мужчин при заболевании Болезнь, вызванная ВИЧ, с проявлениями других бактериальных инфекций
23 847
женщин имеют диагноз Болезнь, вызванная ВИЧ, с проявлениями других бактериальных инфекций Для 4 360 из них этот диагноз смертелен.
смертность у женщин при заболевании Болезнь, вызванная ВИЧ, с проявлениями других бактериальных инфекций
Группа риска при заболевании Болезнь, вызванная ВИЧ, с проявлениями других бактериальных инфекций мужчины в возрасте 35-39 и женщины в возрасте 35-39
Заболевание чаще всего встречается у мужчин в возрасте 35-39
У мужчин заболевание реже всего встречается в возрасте 10-19, 80+
У женщин заболевание реже всего встречается в возрасте 0-4, 10-14, 70-74, 90+
Заболевание чаще всего встречается у женщин в возрасте 35-39
Особенности заболевания Болезнь, вызванная ВИЧ, с проявлениями других бактериальных инфекций
Отсутствие или низкая индивидуальная и общественная опасность
Этиология
Вирус иммунодефицита человека относится к семейству ретровирусов. Вирусная частица представляет собой ядро, окружённое оболочкой. Ядро содержит РНК и ферменты – обратную транскриптазу (ревертазу), интегразу, протеазу. При попадании ВИЧ в клетку, РНК под воздействием ревертазы превращается в ДНК, которая встраивается в ДНК клетки-хозяина, продуцируя новые вирусные частицы – копии РНК вируса, оставаясь в клетке пожизненно. Ядро окружено оболочкой, в составе которой имеется белок – гликопротеид gp120, обуславливающий прикрепление вируса к клеткам организма человека, имеющий рецептор – белок CD4. Известны 2 типа вируса иммунодефицита - человека, имеющие некоторые антигенные различия – ВИЧ-1и ВИЧ-2. ВИЧ-2 встречается преимущественно в Западной Африке. ВИЧ характеризуется высокой изменчивостью, в организме человека по мере прогрессирования инфекции происходит эволюция вируса от менее вирулентного к более вирулентному варианту.
Развитие болезни — патогенез
Клиническая картина
Инкубационный период при ВИЧ составляет 2-3 недели, но может затягиваться до 3-8 месяцев, иногда больше. В след за ним у 30-50% инфицированных появляются симптомы острой ВИЧ-инфекции, которая сопровождается различными проявлениями (лихорадка, лимфаденопатия, эритематозно-макулопапулёзная сыпь на лице, туловище, иногда на конечностях, миалгия или артралгии, диарея, головная боль, тошнота, рвота, увеличение печени и селезёнки…). Острая ВИЧ-инфекция нередко остаётся нераспознанной из-за сходства, её проявлений с симптомами гриппа и других распространённых инфекций. У части больных она протекает бессимптомно. Острая ВИЧ-инфекция переходит в бессимптомную. Начинается следующий период – вирусоносительство, продолжающийся несколько лет (от 1 до 8 лет, иногда более), когда человек считает себя здоровым, ведёт обычный образ жизни, являясь источником инфекции. После остро инфекции начинается стадия персистирующей генерализоанной лимфаденопатии, и в исключительных случаях болезнь сразу прогрессирует вплоть до стадии СПИДа. Вслед за этими стадиями, общая продолжительность которых может варьироваться от 2-3 до 10-15 лет, начинается симптоматическая хроническая фаза ВИЧ-инфекции, которая характеризуется различными инфекциями вирусной, бактериальной, грибковой природы, которые пока ещё протекают довольно благоприятно и купируются обычными терапевтическими средствами. Возникают повторные заболевания верхних дыхательных путей – отит, синусит, трахеобронхит; поверхностные поражения кожи – локализованная кожно-слизистая форма рецидивирующего простого герпеса, рецидивирующий опоясывающий герпес, кандидоз слизистых оболочек, дерматомикозы, себорея. Затем эти изменения становятся более глубокими, не реагируют на стандартные методы лечения, приобретая упорный, затяжной характер. Человек теряет в своей массе тела (более 10%), появляются лихорадка, ночные поты, диарея. На фоне нарастающей иммуносупрессии развиваются тяжёлые прогрессирующие болезни, которые не встречаются у человека с нормально функционирующей иммунной системой. Это СПИД-маркерные, СПИД-индикаторные болезни (по определению ВОЗ).
Читайте также:


