Чем лечить гонококки или хламидии
Симптомы хламидиоза
Для тех, кто торопится и желает получать информацию в двух словах заранее скажем, что симптомы и признаки урогенитального хламидиоза, которые проявляются через 7—30 дней после заражения, следующие.
Симптомы и признаки хламидиоза у мужчин – это выделения из уретры. Чаще всего – необильные и прозрачные. Несильная боль при мочеиспускании.
Симптомы и признаки хламидиоза у женщин – это также выделения из влагалища, несильные боли при мочеиспускании, межменструальные кровотечения и боли внизу живота – области малого таза.
Симптомы и признаки хламидиоза у детей – частые позывы на мочеиспускание, выделения (у мальчиков – из уретры, у девочек – из влагалища), зуд половых органов.
Дополнительно см. Цены на анализы
Для тех же, кто экономии времени всегда предпочитает разбираться и написан этот текст.
Чтобы целенаправленно говорить о симптомах и признаках хламидиоза, необходимо ясно осознавать для себя, что хламидиоз – это не одно заболевание. Хламидиозы – это все заболевания, вызываемые хламидиями. Хламидий же, напомним, существует несколько видов, и каждый вызывает свойственные только ему болезни. Таким образом, хламидиоз и его симптомы, в первую очередь, зависят от вида хламидии.
Симптомы хламидиоза и признаки хламидийного вторжения зависят и от органа, в котором те поселились. Так, один и тот же штамм хламидии может вызывать как болезни глаз, так и половых органов. Симптомы у этих заболеваний, соответственно, будут различаться.
Таким образом, подводя итог, можно говорить о том, что симптомы хламидиоза зависят от нескольких факторов:
от вида хламидии, вызвавшей его,
от пути заражения хламидиозом
Обычно симптомы хламидиоза (начинающегося) бывают очень слабо выражены. К тому же они очень часто проходят в течение первых 2 недель, и человек продолжает жить, абсолютно уверенный, что он здоров. При этом он может быть опасным переносчиком инфекции и заражать хламидиями не только своих половых партнеров, но даже живущих в одной с ним квартире родственников и детей. Последствия же хламидиоза очень плачевны, если его вовремя не начать лечить.
Поэтому мы очень серьезно подошли к проблеме признаков хламидиоза, описав вам, на какие характерные симптомы хламидиоза нужно обратить внимание и вовремя обратиться за помощью к профессиональному врачу:
Симптомы половых хламидиозов
Симптомы хламидиоза у женщин
Симптомы хламидиоза у мужчин
Симптомы неполовых хламидиозов
Симптомы заболеваний, вызываемых хламидиями
Основные симптомы заболеваний, вызываемых хламидиями
Хламидиоз — это заболевание, поражающе многие органы: суставы, глаза, нервную систему, дыхательные пути, половые и мочевые органы (особенно хламидии предпочитают цилиндрический эпителий мочеполового тракта)… Поэтому хламидиозов существует огромное количество . И у каждого хламидиоза — свои симптомы. Среди наиболее часто встречающихся хламидиозов можно назвать следующие симптомы:
Цервицит : слизисто-гнойные выделения из половых путей, без резкого запаха, отечность и воспаленность шейки матки ;
Уретрит: дизурия, зуд в мочеполовых органах, скудные выделения ;
Сальпингит: боли внизу живота , усиление болей перед менструациями , бесплодие вследствие непроходимости труб ;
Хронический простатит : боли в промежности, частые позывы и болезненность при мочеиспускании. Более подробно см. Хламидийный простатит .
Эпидидимит — воспаление придатков яичек — набухание яичек, боли в мошонке , в случае острой инфекции — лихорадка. Более подробно см. Хламидийный эпидидимит .
Конъюнктивит . Симптомом того, что ваш конъюнктивит вызван хламидиями может служить следующие факторы: у взрослых — обострения 3—4 раза в год, которые часто проходят сами по себе — без всякого лечения; у новорожденных: возникает на 5—10 день после родов с гнойными выделениями без поражения роговицы . Более подробно см. Хламидиоз глаз - офтмальмохламидиоз .
Синдром Рейтера : характеризуется триадой симптомов — артрит, уретрит, конъюнктивит ; развивается у мужчин в возрасте 16—35 лет; имеется наследственная предрасположенность. Более подробно см. Болезнь Рейтера
Проктит — слизистые выделения из прямой кишки , аноректальные боли ;
Пневмония у новорожденных : хроническое течение без лихорадки с приступами, одышкой и цианозом , развивающееся на 4—10 неделе после родов. Более подробно См. Хламидийная пневмония новорожденных.
Вульвовестибуловагинит у девочек: частые мочеиспускания , зуд в половых путях, выделения ;
Хронические рецидивирующие заболевания верхних отделов дыхательной системы : частые простудные заболевания с осложнениями и длительным кашлем;
Описать симптомы каждого заболевания в рамках одной статьи не представляется возможным. Чтобы детально узнать симптомы и признаки этих заболеваний, смотрите соответствующие статьи.
Диагностика хламидиоза
По результатам общего мазка (как у мужчин, так и у женщин) можно лишь заподозрить хламидиоз. При этом заболевании количество лейкоцитов в общем мазке может быть повышено незначительно или вообще не превышать нормы. Для выявления возбудителя используют более точные методы исследования – ПЦР. Точность ПЦР составляет 90-95%.
ИФА и ПИФ очень широко применяются в нашей стране, но характеризуются невысокой точностью (около 50-70%).
Выявление антител к хламидиям в диагностике хламидиоза нецелесообразно, так как не позволяет отличить перенесенную и текущую инфекцию.
Осложнения хламидиоза
У мужчин наиболее частым осложнением является воспаление придатка яичка – эпидидимит. У женщин наиболее частое осложнение хламидиоза – воспалительные заболевания матки и придатков, которые являются одной из главных причин женского бесплодия.
Еще одним осложнением хламидиоза является синдром Рейтера, который проявляется воспалением мочеиспускательного канала (у женщин – канала шейки матки), глаз и суставов.
Следует отметить, что риск осложнений возрастает при повторном заражении хламидиозом.
Ранее считалось, что хламидиоз у мужчин нередко приводит к простатиту. В настоящее время роль хламидий в развитии простатита не доказана.
Бактерии интимной зоны
Инфекции, передающиеся половым путем, – явление достаточно распространенное, как и их сочетание. Как правило, мужчины обнаруживают у себя ЗППП и обращаются за медицинской помощью раньше, чем женщины. Болезни могут перейти в хроническую форму, а в дальнейшем повлиять на репродуктивную функцию.
Болезнь вызывается развитием в мочеиспускательном канале паразитического микроорганизма – гонококка. Инфекция поражает слизистую канала, вызывая ряд симптомов:
- нарушение мочеиспускания;
- появление болевых ощущений при попытке помочиться;
- частые позывы в туалет;
- появление густых выделений, имеющих желтовато-коричневый цвет и неприятный запах;
- формирование отека вокруг наружного отверстия канала мочеиспускания.
В прошлом веке гонорею называли триппером, под этим названием она и сегодня иногда встречается в специальной литературе. Особая опасность заключается в том, что заболевание может проходить бессимптомно в течение долгого времени, при этом способствуя развитию бесплодия.
Для лечения гонореи применяются антибиотики. Наиболее эффективна такая терапия на ранних стадиях заболевания: если недуг перешел в хронику, то избавиться от него уже сложнее.
Врач разрабатывает методику лечения, включающую два направления:
- укрепление иммунитета: прием витаминов, иммуномодуляторов, специальных препаратов;
- собственно устранение инфекции с помощью сильнодействующих антибиотиков, которые подбираются каждому пациенту индивидуально.
Еще одна проблема, связанная с данным заболеванием, заключается в том, что существуют разные виды возбудителя, в том числе и те, на которые не действуют антибиотики. Тогда врач подбирает отдельную, комбинированную терапию, включающую несколько препаратов. После окончания курса обязательно проводится повторная диагностика, которая должна подтвердить эффективность применяемых методов.
Трихомониаз образуется из-за простейших – влагалищной трихомонады, которая поражает влагалище у женщин и мочеиспускательный канал вместе с предстательной железой у мужчин. Самый распространенный способ заражения – половой, возможен и бытовой, но его вероятность очень мала и регистрируется патология крайне редко.

Инкубационный период трихомониаза составляет немногим больше недели, затем появляются явные признаки заболевания:
- боль во время мочеиспускания и в процессе полового акта;
- у мужчин чешется головка полового органа при мочеиспускании;
- появляются выделения из влагалища и уретры, обладающие характерным неприятным запахом;
- возможно появление прожилок крови в сперме.
Без терапии заболевание через месяц переходит в форму хроники, что грозит развитием бесплодия, хронического везикулита и простатита.
Лечение трихомониаза проводят комплексно или индивидуально. Первоначально назначаются противотрихомонадные препараты. При остром трихомониазе это метронидазол, который принимается по 2 грамма однократно или по 500 мг два раза в день. Курс составляет около недели.
Средство может выпускаться под другими коммерческими названиями:
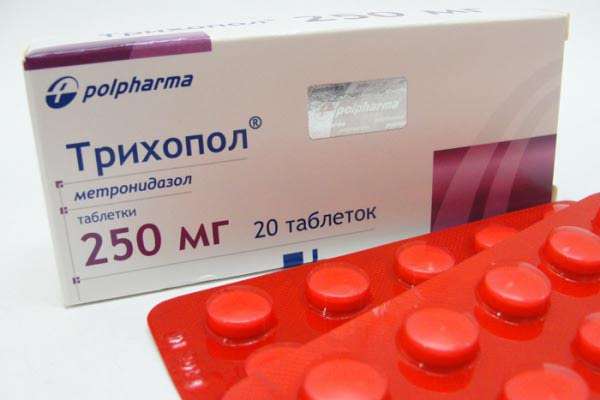
Местное лечение в данном случае малоэффективно.
При развитии хронической формы применяют комбинированные методы, включающие дополнительно иммуностимулирующие препараты, физиопроцедуры, противомикробную терапию, общеукрепляющие препараты и иное.
Данное заболевание вызывается группой организмов, занимающих промежуточное положение между бактериальной и вирусной формами, – хламидиями. Возбудитель поражает мочеполовую систему человека и, развиваясь в течение 1 – 3 недель, проявляется в виде симптомов:
- появление по утрам необычных выделений из мочеиспускательного канала;
- слабость;
- небольшое повышение температуры тела;
- зуд и боль в процессе мочеиспускания;
- боль внизу живота у женщин;
- кровотечение между менструациями.

Как и предыдущие заболевания, хламидиоз может развиваться без выраженных симптомов, что затрудняет его своевременное диагностирование и начало лечения. При длительном развитии хламидиоз может распространиться дальше и привести к возникновению:
- хронического воспаления мочеиспускательного канала;
- у женщин – воспалительные процессы в матке и придатках и, как следствие, бесплодие;
- синдром Рейтера, при котором происходит поражение других систем организма, в том числе суставов, кожи, глаз и внутренних органов, приводящих к развитию их патологий.
Диагностика заболевания довольно сложная, наибольший процент точности дает методика полимеразной цепной реакции, которая и применяется в медицинских учреждениях.
Препараты для лечения хламидиоза зависят от тяжести протекания заболевания. При остром несложном течении назначают прием внутрь азитромицина по 1 грамму однократно или доксициклина по 100 мг дважды в день на протяжении недели.
Азитромицин в аптеках может продаваться под маркой:
Помимо доксициклина, лечить хламидиоз можно препаратами-аналогами:
При хроническом развитии заболевании антибиотикотерапия дополняется иммунотерапией, физиопроцедурами и другими методами.
Данная группа заболеваний редко поражает человека в одиночку, чаще всего ИППП встречаются в сочетании: гонорея с трихомониазом или гонорея с хламидиозом. При этом симптоматика может значительно отличаться, соответственно, отличается и методика лечения.

Гонорея и трихомониаз представляют интересную форму существования, при которой трихомонады могут поглощать гонококки, но не переваривают их. Последние сохраняют способность размножаться и дальше развиваться, в результате чего формируется малосимптомное, но довольно опасное заболевание.
Лекарствами для одновременного лечения обоих заболеваний являются:
- Цефтриаксон по 250 мг, вводимых внутримышечно в комбинации с 1000 мг Метронидазола, принимаемого в два приема в течение дня на протяжении недели.
- Вместо Метронидазола может выступать Тинидазол по 2 грамма внутрь или Орнидазол в той же дозе, делимой на 4 части в течение дня.
- В случае хронического развития обоих заболеваний изначально применяют внутримышечную инъекцию Солкотриховака по полмиллилитра через две недели, а затем Метронидазол с противогонорейными препаратами.
- В качестве местного средства используют Метронидазол в виде вагинальных шариков или вагинальные таблетки Орнидазол.
Передача одновременно двух заболеваний, гонореи и хламидиоза, обычно способствует более длительному инкубационному периоду и росту последствий, наносимых каждым из паразитов. По своему течению инфекция похожа на острый уретрит или эндоцервицит, параллельно у мужчин развиваются простатит и эпидидимит, а у женщин – хронические воспалительные заболевания в тазовых органах, что в конечном итоге приводит к бесплодию.
Обнаружить сочетание обоих инфекций сложно, поскольку одни из них – паразиты внутри клеток, а другие – снаружи, поэтому иногда врач, имея подозрение на сочетание этих инфекций, назначает их одновременное лечение.
Терапия гонорейно-хламидийной инфекции включает праименение одной из комбинаций:
- Цефтриаксон по 250 мг внутримышечно однократно в сочетании с таблетками Доксициклина по 100 мг дважды в сутки в течение недели.
- Цефтриаксон по 250 мг внутримышечно однократно вместе с Азитромицином внутрь по 1 грамму однократно.
- Цефтриаксон по 250 мг внутримышечно однократно вместе с Эритромицином по 0,5 грамм четырежды в день курсом 10 суток.
- Ципрофлоксацин внутрь по 0,5 грамма в день на протяжении 10 суток.
- Офлоксацин внутрь по 0,8 грамма в сутки в течение 1 – 2 недель.
Если в конце мочеиспускания появляются болевые ощущения, значит, инфекция постепенно распространилась по мочевым каналам выше, вызывая осложнения. Подобная ситуация требует отдельного лечения.
Сочетание хламидиоза и трихомоноза – вполне распространенное явление, поскольку данные микроорганизмы способны жить в симбиозе. В таких случаях врачи назначают параллельный прием антибиотиков, уничтожающих трихомонад, и противопротозойных препаратов для устранения хламидий.
Профилактика
Профилактические мероприятия для всех трех заболеваний, гонореи, трихомониаза и хламидиоза, одинаковые. Это ряд процедур:
- Использование презервативов во время полового акта.
- Поддержание отношений с одним половым партнером.
- В случае заражения проходить курс лечения совместно обоим партнерам.
- Регулярно посещать гинеколога и уролога.
- Следить за состоянием половых органов, обращая внимание на необычные выделения.
При соблюдении этих правил риск заражения снижается до минимума.
*Импакт фактор за 2018 г. по данным РИНЦ
Журнал входит в Перечень рецензируемых научных изданий ВАК.
Читайте в новом номере
Центральный научно-исследовательский кожно-венерологический нститут
Из–за таких серьезных исторических различий может создаться впечатление, что между этими инфекциями мало общего. На самом деле это далеко не так. Различия, конечно, велики, но и аналогий вполне достаточно, чтобы рассматривать их параллельно. Эти инфекции имеют сходные эпидемиологические особенности, пути передачи, похожи между собой нозологические формы, которые они вызывают у людей, и соответственно их клинические проявления. Всего этого вполне достаточно, чтобы объединить их описание в одной статье, что мы и попытаемся сделать.
Итак, что из себя представляют возбудители гонореи и хламидиоза?
Пожалуй, различия между этими двумя инфекциями нигде столь наглядно не проявляются, как в характеристике самих возбудителей. Единственное, что можно считать безусловно общим, так это принадлежность и Neisseria gonorrhoeae и Chlamydia trachomatis к бактериям, – к грамотрицательным бактериям. На этом сходство и кончается, все остальное – сплошные различия.
Возбудитель гонореи – Neisseria gonorrhoeae – микроорганизм с вполне характерной морфологией. Это бобовидной формы диплококк, который, как правило, можно легко идентифицировать при окраске по Граму или просто любыми анилиновыми красителями (метиленовым синим, бриллиантовым зеленым и пр.) с использованием обычной световой микроскопии при 400–600-кратном увеличении.
Несмотря на такие явные различия гонококков и хламидий, с точки зрения клиницистов общего у этих двух инфекций гораздо больше, чем можно было ожидать, и прежде всего пути передачи.
Пути передачи гоноккокков и хламидий
Оба возбудителя передаются от больного человека здоровому практически исключительно половым путем. Из этого правила, разумеется, возможны исключения (естественно его подтверждающие). Хотя описаны случаи так называемого бытового заражения, но их достоверность, как правило, вызывает сомнения. Безусловно встречаются случаи заражения плода при прохождении родовых путей матери, пораженных гонококком или хламидиями. При этом возбудитель может попасть на конъюнктиву глаза или в дыхательные пути.
Клинические проявления гонококковой и хламидийной нфекции
Следует отметить, что оба микроорганизма – и гонококки, и хламидии – обладают тропностью к цилиндрическому эпителию, выстилающему слизистую уретры, прямой кишки, глотки и конъюнктивы глаза у мужчин и женщин, а также цервикального канала у женщин. При попадании любого из этих возбудителей на такой эпителий может возникать соответствующая характерная симптоматика. Правда, имеется и ряд отличий в клинических проявлениях гонококковой и хламидийной инфекции, которые позволяют предположить наличие у пациента именно того, а не другого возбудителя еще до получения результатов лабораторной диагностики (таб. 1).
Разумеется, приведенными признаками не исчерпываются все возможные клинические различия. Мы перечислили лишь основные и наиболее явные.
На практике бывает сложно отличить хламидийную инфекцию от гонококковой еще и потому, что примерно у 1/3 больных встречается комбинация этих двух возбудителей. При общности путей передачи, групп риска и тропности к одному и тому же эпителию такое сочетание скорее следует признать закономерным, чем исключительным.
Некоторые эпидемиологические аспекты гонококковой и хламидийной инфекций
Если между этими двумя микроорганизмами и есть различия с точки зрения эпидемиологии, то они носят скорее статистический и социальный, чем принципиальный характер.
В развитых странах хламидийную инфекцию считают самой частой из передаваемых половым путем, и встречается она преимущественно среди людей, принадлежащих к классу не ниже среднего, а вот гонорея встречается крайне редко, да и распространена она среди низов общества. Что касается России, то, согласно официальным статистическим данным, самой распространенной инфекцией, передаваемой половым путем, является сифилис. А частота гонореи и урогенитального хламидиоза у нас примерно одинакова и гораздо меньше, чем сифилиса. Такие существенные расхождения с мировыми данными позволяют предположить, что мы не обладаем полной информацией относительно истинной распространенности хламидийной (как, впрочем, и гонококковой) инфекции в России. Однако в последние несколько лет имеется явная тенденция к ежегодному росту регистрируемых случаев хламидиоза одновременно со значительным сокращением числа случаев гонореи.
Диагностика гонококковой и хламидийной инфекции
В отличие от эпидемиологии принципы диагностики гонореи и хламидиоза различаются существенно, и определяется это в первую очередь биологическими особенностями возбудителей.
Благодаря крупным размерам и характерной морфологии, как правило, идентификация N.gonorrhoeae не представляет особых сложностей. Наиболее распространенным методом лабораторной диагностики гонореи является окраска по Граму мазков отделяемого из уретры или цервикального канала. В подавляющем большинстве случаев такого исследования для выявления гонореи бывает достаточно. Если же возникают какие–либо трудности, то можно прибегнуть к культуральной диагностике, т.е. посеву материала от больного на специальные питательные среды с последующей идентификацией выросшего на этой среде возбудителя.
С хламидиями все далеко не так просто. Малые их размеры не позволяют наблюдать эти микроорганизмы при обычной световой микроскопии, а облигатный внутриклеточный паразитизм не дает возможности выращивать хламидии на обычных искусственных питательных средах. Думается, что именно эти особенности хламидий не позволяли в течение длительного времени разработать достаточно точную и практически применимую методику выявления этого микроорганизма. Массовая диагностика хламидийной инфекции началась лишь с середины 80–х годов нашего века, когда в клиническую практику был внедрен метод прямой иммунофлюоресценции с использованием моноклональных антител к C.trachomatis. Этот метод впервые позволил идентифицировать не только хламидийные включения внутри клеток, но и находящиеся в межклеточном пространстве ЭТ хламидий, причем сделать это достаточно быстро, буквально в течение получаса. До сих пор этот метод остается одним из самых распространенных при диагностике хламидий. Культуральное исследование для выявления хламидий может быть проведено только с помощью культуры клеток, как это делается с целью идентификации вирусов. Это очень сложно и дорого, а самое главное, занимает очень много времени, до недели, что для практики не вполне приемлемо. Серологические методы диагностики при хламидиозе широкого применения не нашли, поскольку сам факт обнаружения антител к хламидиями еще не означает, что у больного возбудитель присутствует на момент обследования. Возможно, хламидиоз был излечен в прошлом. Зато недавнее появление нового молекулярного диагностического метода (полимеразная цепная реакция), произвело новый переворот в диагностике хламидиоза, позволив обнаружить этот микроорганизм у человека при наличии в пробе всего одной хламидии. Такая чувствительность диктует необходимость особо тщательного контроля за качеством реагентов, соблюдением всех тонкостей методики, где нет мелочей, и учета возможностей метода, в частности, влияния ингибиторов, способных препятствовать обнаружению инфекции даже при явной клинической картине.
Лечение гонококковой и хламидийной инфекций
Когда речь идет об инфекции, наибольший интерес у клиницистов и у больных всегда вызывают вопросы лечения. Вот здесь различия между N.gonorrhoeae и C.trachomatis проявляются так же ярко, как и при сравнении их морфологии. Именно биологические особенности обоих возбудителей определяют совершенно разную лечебную тактику и выбор антибактериальной терапии.
Препараты, которые обладают наивысшей активностью в отношении N.gonorrhoeae оказываются совершенно неэффективными для лечения хламидийной инфекции (табл. 2)
Конечно, в таблице перечислены не все препараты, известные своей активностью в отношении гонококков и хламидий, а лишь основные группы. Причем, если в случае гонореи список препаратов настолько обширен, что легче перечислить те, которые не обладают активностью в отношении этого возбудителя, то для лечения хламидийной инфекции используются только тетрациклины, макролиды (включая азалиды), и фторхинолоны. На самом деле список рекомендуемых для лечения гонореи препаратов заметно отличается от списка антибиотиков, обладающих какой–либо активностью в отношении этого микроорганизма. Согласно современным представлениям для лечения гонореи следует использовать только те антибиотики, которые эффективны не менее чем в 95% случаев при одномоментном применении. Список таких препаратов достаточно широк, но в подавляющем большинстве случаев для лечения гонореи препараты из группы цефалоспоринов и фторхинолонов, практически любой из которых отвечает вышеуказанному требованию. Для каждого антибиотика из представленных выше групп известны эффективные схемы лечения. Между тем проблемы при терапии гонореи и хламидиоза сохраняются. Если попытаться их классифицировать, представляются наиболее существенными следующие:
1) непереносимость антибиотика пациентом;
2) развитие устойчивости к антибиотику у микроорганизма;
3) неправильный выбор антибиотика в случае смешанной инфекции.
Во избежание возникновения этих проблем следует придерживаться определенных, достаточно простых правил.
Правило 1. Оно носит универсальный характер: перед назначением любого препарата, особенно антибиотиков и тем более парентерально, следует в обязательном порядке собирать аллергологический анамнез.
Правило 2. Чтобы быть уверенным в эффективности выбранного антибиотика, желательно определить чувствительность к нему микроорганизма, изолированного от больного. Справедливости ради следует заметить, что ни при гонорее, ни при хламидиозе такие исследования, как правило, не проводятся. В первом случае – из-за простоты решения проблемы путем назначения антибиотика из другой группы при неэффективности вначале выбранной терапии, а во втором – из-за больших технических сложностей при опредлении in vitro чувствительности к антибиотикам. Во избежание ошибок в выборе терапии следует руководствоваться региональными данными об устойчивости возбудителей к антибиотику для каждой конкретной местности. Так рост пенициллиназопродуцирующих штаммов гонококка в некоторых регионах мира уже привел практически к полному вытеснению пенициллинов из числа антибиотиков, рекомендуемых к применению при гонорее. То же самое можно сказать и в отношении тетрациклинов, к которым, как показали исследования, проведенные в России, устойчивы около 70% штаммов гонококка.
Правило 3. Если у больного диагностирована смешанная гонорейно-хламидийная инфекция, то рациональным представляется назначение препаратов, одинаково эффективных в отношении обеих инфекций. Трудно было бы объяснить назначение антибиотиков из двух разных групп, если имеется возможность назначить единственный антибиотик. Данные табл. 2 показывают, что фторхинолоны – единственная группа препаратов, обладающих достаточно высокой активностью как в отношении N.gonorrhoeae, так и в отношении C.trachomatis. Действительно, антибиотики из этой группы отвечают основному требованию, необходимому для назначения их при гонорее, т.е. способны излечивать эту инфекцию при одномоментном применении. Что касается хламидий, то, хотя фторхинолоны и не относятся к препаратам выбора при этой инфекции, но в качестве альтернативных представители этой группы (офлоксацин и ломефлоксацин) входят в список рекомендуемых при урогенитальном хламидиозе. Все это дает основание считать использование фторхинолонов при смешанной гонорейно–хламидийной инфекции оптимальным.
Что касается конкретных схем терапии гонореи и хламидиоза, то их можно найти в любом справочнике. Важно помнить, что при решении вопроса о длительности терапии хламидийной инфекции надо исходить из продолжительности жизненного цикла этого микроорганизма не менее 72 ч. Любая схема лечения должна учитывать тот факт, что, если хламидия находится на стадии ЭТ, то антибиотики могут оказаться неэффективными, поэтому следует продолжать терапию по крайней мере на протяжении двух жизненных циклов. Другой возможностью может быть назначение антибиотика с действием, пролонгированным настолько, чтобы поддерживать подавляющую концентрацию на протяжении этих двух жизненных циклов. Единственным таким антибиотиком является азитромицин. К сожалению, его активность в отношении гонококков оставляет желать лучшего.
- Рядом с метро Кропоткинская
- Работаем каждый день с 9:00 до 20:00
- Стоимость консультации 900 рублей
Вы здесь
Лечение гонококков
В число наиболее частых возбудителей половых инфекций входят гонококки.
Лечение гонореи проводится антибиотиками.
Если речь идет о хронической или осложненной форме заболевания, могут потребоваться и другие препараты.
Лечение гонококков антибиотиками
Основа лечения гонореи – это этиотропная терапия.
То есть, лечение, направленное на устранение причин болезни – в данном случае на уничтожение гонококков.
После того как все они погибнут, все симптомы уйдут, и человек перестанет распространять инфекцию среди своих половых партнеров.
Препаратом выбора для антибактериальной терапии остается цефтриаксон.
Для лечения неосложненной острой гонореи его назначают однократно, внутримышечно, в дозе 250 мг.
Такая терапия применяется при гонококковом поражении:
Если же вовлечены другие органы, дозировка может быть увеличена, а курс терапии длится дольше.
Лечение поражения глаз гонококком
Нередко в воспалительный процесс вовлекаются глаза.
Раньше они поражались преимущественно у новорожденных.
Но сегодня проводится профилактика офтальмии, поэтому такие случаи становятся всё более редкими.
А вот у взрослых гонококковое поражение глаз – достаточно частое явление.
Инфекция может быть занесена аутоинокуляционным путем.
Изначально поражается урогенитальный тракт.
Затем пациент сам с немытыми руками заносит инфекцию себе в глаза.
Происходит воспаление конъюнктивы.
Возникают рези в глазах, светобоязнь, выделяется гной.

В этом случае гонококковую инфекцию, если она свежая, тоже лечат при помощи одной инъекции цефтриаксона.
Но доза увеличивается с 250 мг до 0,5 грамма.
Воспаление глаз без лечения представляет серьезную угрозу здоровью человека.
Без своевременного адекватного лечения у него может снизиться зрение в результате помутнения роговицы.
Особенности лечения гонококка у женщин
У пациентов женского пола гонококковая инфекция не менее чем в 50% случаев протекает без симптомов.
Если клинические признаки есть, они слабо выражены.
Тем не менее, ничего хорошего в этом нет.
Отсутствие симптомов приводит к тому, что женщина не обращается к врачу на стадии свежей гонореи, когда она легко поддается лечению.
Она приходит к доктору обычно после развития осложнений.
Главные особенности лечения гонококковой инфекции у женщин:
- Часто приходится иметь дело с хроническими формами.
Поэтому антибиотики назначаются на длительный срок.
Дополнительно используются и другие препараты.
Это иммуномодуляторы, ферменты, антисептики.
- Применяются вагинальные формы препаратов.
Это дополнение к системному лечению.
Оно позволяет быстрее избавиться от симптомов кольпита.
Антибиотики или антисептики назначают в виде вагинальных таблеток или свечей.
- Лечение гонореи иногда приходится проводить на фоне беременности.
Препараты для этиотропной терапии используются те же.
Женщине назначают цефтриаксон.

Но с другими лекарствами приходится проявлять осторожность.
Многие препараты в период беременности противопоказаны.
Количество назначаемых медикаментов врач стремится свести к минимуму.
- Возможно развитие абсцесса бартолиновой железы.
Это частое осложнение гонореи.
Протоки бартолиновой железы закупориваются.
В результате секрет из неё не может выйти.
Он накапливается внутри, растягивает стенки, образует полость.
Постепенно формируется киста бартолиновой железы.
Если жидкость не выходит, рано или поздно она инфицируется другими бактериями.
Формируется гнойная полость, которая называется абсцессом.
Он зачастую требует не только антибактериальной терапии, но и хирургического вмешательства.
Полость с гноем вскрывают, промывают и дренируют.
- Развитие дисбиоза влагалища.
Часто после антибиотиков полезная микрофлора влагалища погибает.
Это чревато развитием бактериального вагиноза после курса антибиотикотерапии.
Поэтому на восстановительном этапе могут использоваться пробиотики.
Они назначаются в виде вагинальных свечей, содержащих живые лактобактерии.
Эти микроорганизмы заселяют влагалище.
Особенности лечения гонококка у мужчин
У пациентов мужского пола гонококковая инфекция обычно протекает остро.
У них отмечаются обильные выделения из канала.
Появляются спонтанные эрекции, ночные непроизвольные семяизвержения.
Уретра сильно отечная, красная, уплотненная и болезненная.
Поэтому обращаемость мужчин к врачу гораздо выше.
Гонорея часто обнаруживается на ранней стадии и излечивается одним уколом.
Но зачастую болезнь протекает с осложнениями.
Приблизительно у 20% мужчин симптомы отсутствуют или слабо выражены.
Они не обращаются к врачу и вовремя не получают лечение.
При хронической гонорее терапия проводится дольше – до 2 недель.
Цефтриаксон назначают по 1 грамму в сутки.
Дополнительно применяются ферменты, антисептические растворы.
Мужчинам показаны инстилляции при лечении гонококка.
Промывание уретры антисептиками делают дважды в неделю.
Но процедура не проводится в острый период инфекции, так как воспаленная уретра легко травмируется катетером, могут сформироваться стриктуры (рубцовые сужения).
Лечение гонорейного артрита
Артрит является одним из проявлений генерализованной гонококковой инфекции.
Он требует длительной антибиотикотерапии.
Лечение начинают в условиях стационара.
Препаратом выбора остается цефтриаксон.
Его назначают внутривенно.
Суточная доза составляет 1-2 грамма.
Первый этап лечения обычно длится от 7 до 10 дней.
В дальнейшем пациента выписывают на амбулаторное лечение.
Дальше он лечится тем же цефтриаксоном для внутримышечного введения по 1 грамму в сутки.
Либо использует препараты для перорального приема.
В условиях стационара вместо цефтриаксона может быть использован цефотаксим.
Его назначают по 3 грамма в день (1 грамм через каждые 8 часов).
Часто для амбулаторного долечивания, которое длится до 2 недель, используют пероральные формы антибиотиков.
Допускается назначение таких препаратов:
- цефиксим – по 800 мг в сутки (два раза по 400 мг)
- ципрофлоксацин – 1 раз в день по 500 мг
- офлоксацин – 2 раза по 200 мг

Лечение дополняют препаратами для уменьшения боли в суставах, отечности.
Для этого используют нестероидные противовоспалительные средства.
В течение периода пребывания человека в стационаре может проводиться дренаж пораженного сустава.
Он осуществляется методом закрытой аспирации через иглу.
На анализ берут синовиальную жидкость с целью оценки динамики заболевания.
В ней определяют количество лейкоцитов, отслеживают наличие гонококков (при окрашивании по Грамму), при необходимости проводят посев.
Иногда возникают показания к хирургическому лечению.
Оно возможно при:
- выраженном воспалении тазобедренного или плечевого сустава
- остеомиелите позвонков и сдавлении спинного мозга
- невозможность проведения пункции пораженного сустава в силу анатомических особенностей (например, выраженный спаечный процесс в полости сустава)
Чаще всего потребность в хирургическом дренировании сустава возникает, если после его острого воспаления антибиотикотерапия начата с задержкой в 7 дней и более.
Параллельно с приемом антибиотиков проводятся реабилитационные мероприятия.
В первые дни болезни воспаленный сустав иммобилизируют.
После первых улучшений начинают пассивные движения в нем.
После устранения болевого синдрома переходят к активным нагрузкам.
Лечение гонорейного орхита и орхоэпидидимита
Нередко возбудитель гонореи вызывает эпидидимит.
Это воспаление придатка яичка.
В патологический процесс у некоторых пациентов вовлекается и само яичко (орхит).
Заболевание развивается через несколько недель или даже месяцев после инфицирования.
Пациент обращается к врачу с жалобами на боли в мошонке.
При этом выделений из уретры к этому времени обычно нет.
Обнаружение гонококка при микроскопическом исследовании уретрального мазка не всегда возможно.
Однако при помощи ПЦР инфекция может быть обнаружена.
Иногда гонококковая инфекция приводит к острому эпидидимиту.
В этом случае возникает сильная боль, повышается температура тела.

Придаток уплотняется, при осмотре отмечается сильный отек.
Лечение проводится цефтриаксоном.
Его назначают по 0,5 граммов, внутримышечно, курсом 1 неделя.
Лечение гонорейного простатита
Препараты для лечения гонококка используются аналогичные.
Применяется в основном цефтриаксон.
Но при инфицировании простаты в лечении заболевания есть некоторые особенности:
- в предстательную железу антибиотики проникают плохо, поэтому часто приходится повышать дозы лекарств, продлевать курс до 1 месяца и более
- для улучшения проникновения препаратов в ткани используются ферменты, физиопроцедуры, массаж простаты
На фоне гонореи может развиться острый простатит или абсцесс простаты.
Это происходит в случае суперинфекции.
К гонококку может присоединяться грамотрицательная микрофлора.
Такое состояние очень опасно, оно может привести к тяжелому воспалению, при котором потребуется хореическое лечение.
При сочетании кишечной палочки и гонококка лечение может проводиться с использованием сразу двух антибиотиков.

Помимо цефалоспоринов используют фторхинолоны.
Это может быть левофлоксацин или офлоксацин.
Лечение поражение придатков матки гонококком
У женщин гонококки нередко поражают матку и придатки.
Это состояние очень опасно.
Оно чревато бесплодием.
Лечение проводится по схемам осложненных форм.
Показана антибиотикотерапия в течение 2 недель.
Используют цефтриаксон по 1 грамму в сутки.
В дальнейшем для восстановления репродуктивной функции может потребоваться физиотерапия.
Иногда возникает необходимость в хирургической реконструкции маточных труб.
Какие анализы нужны для лечения гонококков?
Перед лечением гонококковой инфекции её нужно обязательно подтвердить.
Для этого необходимо выявить гонококка в урогенитальном тракте тем или иным способом.
Обычно используют:
- микроскопический метод
- ПЦР
- культуральное исследование
Микроскопия имеет чувствительность до 100% при острых формах гонококковой инфекции.
Гонококки обнаруживаются визуально, в окрашенном по Грамму мазке.

Но при хронической гонорее выявить этих микроорганизмов часто не удается.
Если симптомы слабо выражены, бактерий из уретры выделяется мало.
Они могут не попадать в поле зрения микроскопа.
Более точным исследованием является ПЦР.
Она направлена на обнаружение специфического фрагмента ДНК гонококка.
Метод отличается очень высокой чувствительностью.
Он дает положительный результат даже при минимальном количестве копий ДНК в биоматериале.
ПЦР – методика выбора для диагностики:
- хронической гонореи
- свежей малосимптомной гонококковой инфекции
- орофарингеальных или анальных форм
Для эффективного лечения хронической гонококковой инфекции, особенно после первого неудачного курса антибиотикотерапии, может использоваться культуральное исследование.
Посев на питательную среду дает возможность оценки чувствительности бактерий к антибиотикам.
По итогам антибиотикограммы врач получает список антибиотиков, к которым гонококк имеет высокую, низкую чувствительность или резистентность.
Эта информация помогает ему правильно подобрать схему лечения.
При назначении терапии препаратом, к которому гонококк имеет высокую восприимчивость, курс с высокой вероятностью окажется успешным.
Контроль после лечения гонококков
После лечения гонококковой инфекции обязательно проводится лабораторный контроль излеченности.
Нередко эффективность терапии контролируют при помощи микроскопического исследования уретрального отделяемого.
Однако такой способ не всегда эффективен.
Это связано с тем, что бактериоскопия имеет недостаточно высокую чувствительность и часто дает ложноотрицательные результаты.
Поэтому оптимальным способом контроля излеченности остается ПЦР или бактериологическое исследование.
Устойчивость к лечению гонококков
Не всегда добиться успеха в лечении удается с первого раза.
Бывает так, что контрольные анализы показывают наличие гонококка в урогенитальном тракте.
Причины этого явления могут быть разными.
Основные из них:
- устойчивость гонококка к антибиотику
- назначение неправильной схемы терапии
- несоблюдение врачебных рекомендаций пациентом (если он не долечивается, уменьшает дозы антибиотиков, забывает время от времени их принимать)
- реинфекция (повторное заражение гонококком) – причиной обычно становится непролеченный половой партнер
Важно выяснить причину неудачного лечения перед повторным курсом терапии.
Если проблема заключается в устойчивости гонококка к антибиотикам, стоит сделать посев с антибиотикограммой, и уже на основе её результатов подобрать лечение.
Лечение бесплодия от гонококка
Гонококковая инфекция может повлечь за собой бесплодие.
Оно не всегда проходит после излечения болезни.
Иногда при длительном течении патологии происходят структурные изменения во репродуктивных органах.
Чаще всего гонококк провоцирует трубное бесплодие у женщин.
У них происходят рубцовые изменения маточных труб, появляются спайки в брюшной полости.
Исправить ситуацию помогает лапароскопическая операция или ЭКО.
Превентивное лечение гонококков
Превентивным называют лечение, проведенное по эпидемиологическим показаниям.
Его назначают при неустановленном диагнозе, если предполагается, что человек мог заразиться гонококком.
На момент проведения терапии у пациента нет никаких симптомов.
Назначают превентивное лечение после полового контакта с носителем гонококковой инфекции.
Человеку вводят 250 мг цефтриаксона внутримышечно.

Дополнительно может использоваться однократное промывание уретры антисептиком.
Такой подход практически на 100% гарантирует, что пациент не заболеет гонореей, даже если в момент полового контакта передача инфекции состоялась.
Куда обратиться для лечения гонококков?
Для лечения гонококковой инфекции обратитесь в нашу клинику.
У нас работают опытные венерологи.
Они вылечат это заболевание быстро, безопасно, без риска рецидива.
Мы используем современные схемы терапии.
Комплексное лечение позволяет успешно излечивать даже запущенные, осложненные, хронические формы гонореи.
Для лечения гонококков обращайтесь к автору этой статьи – венерологу в Москве с многолетним опытом работы.
Читайте также:


