Что такое висцеральный сифилис
При висцеральном сифилисе поражаются внутренние органы, чаще в третичный период заболевания. Могут вовлекаться в процесс многие органы (сердце и сосуды, органы пищеварения, дыхания, молочные железы, нервная система и др.), но наибольшее значение в клинике висцерального сифилиса имеет поражение сердечно-сосудистой системы; велико также значение сифилиса центральной нервной системы (нейросифилис).
Поражение сердца при висцеральном сифилисе может проявляться в виде гуммозного и хронического межуточного миокардита и заканчивается развитием массивного кардиосклероза. Поражаются артерии разного калибра, возникает продуктивный артериит, заканчиваюшийся артериосклерозом. Чаще других артерий вовлекается аорта. Развивается сифилитический мезаортит (нередко через 15-20 лет после заражения), обычно у мужчин в возрасте 40-60 лет. Процесс локализуется в восходящей части и дуге аорты, чаще непосредственно над клапанами. На интиме аорты появляются белесоватые бугристости с рубцовыми втяжениями, придающими аорте вид шагреневой кожи. Если присоединяется атеросклероз, то картина специфических изменений затушевывается. В типичных случаях изменения резко обрываются в дуге или в нисходящей части аорты. Брюшная аорта поражается очень редко.
При сифилитическом мезаортите в стенке аорты обнаруживается воспалительный процесс, распространяющийся со стороны vasa vasorum и адвентиции на среднюю оболочку. Здесь имеются скопления лимфоидных, плазматических клеток, гигантских клеток типа Пирогова - Лангханса, фибробластов, иногда мелкие очажки некроза. Воспалительный инфильтрат разрушает эластические волокна средней оболочки, в ней появляются поля соединительной ткани с обрывками эластических волокон. Прочность стенки аорты уменьшается, просвет ее расширяется - образуется сифилитическая аневризма аорты. Аневризма восходящей части и дуги аорты, увеличиваясь в вентральном направлении, может вызывать узуру грудины и прилежащих частей ребер, выпячиваться через кожу и перфорировать ее.
Со стенки аорты воспаление может перейти на аортальный клапан и его заслонки. Они становятся белесоватыми, деформируются вследствие грубого рубцевания, характерного для сифилиса, срастаются между собой, что приводит к сифилитическому аортальному пороку. Он нередко комбинируется с аневриэмой восходящей части аорты. Возможны и другие осложнения сифилитического мезаортита. Нередко гуммозный инфильтрат переходит на венечные артерии сердца. Вокруг их устьев возникает специфическое воспаление, происходит рубцевание, что приводит к сужению устьев венечных артерий и к коронарной недостаточности.
Нейросифилис представляет собой сифилитический процесс в нервной системе. Он может наблюдаться в любом периоде заболевания, но чаще в третичном. Различают гуммозную и простую формы сифилиса нервной системы, сосудистые поражения, прогрессивный паралич и спинную сухотку. Гуммы в головном мозге имеют характерное для них строение, размеры их различны - от просовидного узелка до голубиного яйца. Иногда находят диффузные гуммозные разрастания с поражением ткани мозга и его оболочек. Простая форма сифилитического поражения выражается воспалительными лимфоцитарными инфильтратами как в ткани мозга, так и в его оболочках. Сосудистые поражения при нейросифилисе могут проявляться сифилитическим облитерирующим эндартериитом и эндофлебитом. Вследствие циркуляторных нарушений в ткани головного и спинного мозга образуются очаги размягчения.
Прогрессивный паралич представляет собой позднее проявление сифилиса и характеризуется уменьшением массы головного мозга, истончением извилин, атрофией подкорковых узлов и мозжечка. Эпендима желудочков приобретает зернистый вид. При микроскопическом исследовании в ткани мозга обнаруживают воспалительные и дистрофические изменения, гибель нервных клеток, участки демиелинизации, нарушение архитектоники мозговой ткани. Отмечается пролиферация глии, причем клетки микроглии представлены палочковидными формами. В мягкой оболочке головного и спинного мозга также находят воспалительные изменения. В спинном мозге поражаются задние, реже - боковые столбы.
Спинная сухотка (tabes dorsalis) - позднее проявление сифилиса, при котором поражается спинной мозг. На поперечных срезах его задние столбы выглядят истонченными и имеют серую окраску. Обычно дистрофический процесс начинается в верхнепоясничном отделе спинного мозга и касается вначале клиновидных пучков (пучки Бурдаха), а в дальнейшем распространяется на задние столбы; задние корешки спинного мозга истончаются. В задних столбах миелиновые оболочки распадаются, высвобождаются нейтральные жиры, которые поглошаются глиозными элементами, макрофагами и транспортируются в адвентициальные сосудистые пространства.
В мягкой мозговой оболочке спинного мозга находят воспалительные изменения. В участках воспаления и в веществе спинного мозга находят бледные трепонемы.

Висцеральный сифилис
Поражения при сифилисе могут развиться в любых органах и системах больного. Эти
изменения носят воспалительный или дистрофический характер, могут протекать бессимптомно или
проявляются различными функциональными расстройствами. Какой-либо специфической клинической картины
сифилитические поражения внутренних органов не имеют. Диагноз устанавливается на основании
положительных серологических реакций, а также при наличии сифилитических высыпаний на коже и слизистых
оболочках.
Ранний висцеральный сифилис
Поражения внутренних органов, возникающие при вторичном, раннем скрытом, реже при
первичном сифилисе, протекают, как правило, благоприятно и хорошо поддаются специфическому лечению.
Поражения сердечно-сосудистой системы. Сифилитический миокардит может
протекать бессимптомно и выявляться только на электрокардиограмме или проявляться выраженными
функциональными расстройствами. У значительной части больных на электрокардиограмме наблюдаются
неспецифические изменения зубцов Р, Qи сегмента ST. Больные жалуются на быструю утомляемость, общую
слабость, одышку, головокружение, может повышаться температура тела. Артериальное давление
умеренно снижено, границы сердца могут смещаться влево, тоны приглушены, появляется аритмия.
Объективным признаком поражения сердца является систолический шум на верхушке. Возможно развитие
перикардита и эндокардита.
Сифилитический аортит протекает бессимптомно. При локализации процесса в начале
восходящего отдела аорты нередко развивается недостаточность аортального и митрального клапана.
Специфическое уплотнение восходящего отдела аорты может развиваться очень рано, уже в первичном
периоде.
Поражение органов пищеварительного тракта. Поражение печени является ранним
симптомом висцерального сифилиса. Клинически это может проявляться функциональными нарушениями печени,
увеличением ее размеров, желтушностью склер. При безжелтушных формах сифилитического гепатита клиническим
признаком является только увеличение и уплотнение печени, часто с одновременным увеличением селезенки.
Довольно редко можно наблюдать картину острого гепатита с желтухой, напоминающего инфекционный
гепатит. Печень увеличена, болезненна, нарушается ее функция. Нередко также увеличивается
селезенка, в крови повышается уровень билирубина, в моче - желчных пигментов и уробилина. Часто
отмечаются высокая температура тела, головные боли.
В отличие от инфекционного гепатита у больных отсутствуют или слабо выражены
преджелтушные диспепсические расстройства. Серологические реакции в крови у этих больных, как правило,
резко положительные, что наряду с другими симптомами сифилиса позволяет определить этиологию гепатита.
Большинство авторов отмечают, что острый сифилитический гепатит развивается через 6—8 мес. после
инфицирования. Ему благоприятствуют злоупотребление алкоголем, неполноценное питание, сопутствующие
заболевания.
Поражение желудка встречается как при вторичном свежем, так и при рецидивном
сифилисе. Основными клиническими проявлениями специфического поражения желудка являются преходящая
гастропатия, острый гастрит и сифилитическая язва желудка. Сифилитический гастрит обусловлен
возникновением очагов специфического воспаления на слизистой оболочке желудка, которые при
рентгеноскопии могут симулировать язвенную болезнь или новообразование желудка. При функциональных
расстройствах желудка больные жалуются на периодические боли в эпигастральной области, тошноту,
отрыжку, потерю аппетита, похудание, чувство переполнения желудка после еды. Сифилитический гастрит
характеризуется снижением кислотности желудочного сока, повышением СОЭ, положительной реакцией на
скрытую кровь в кале. Диагноз устанавливается на основании комплексного обследования больных,
включающего серологические, рентгенологические, фиброгастроскопические и гистологические методы.
Поражение почек выявляется чаще всего в начале вторичного периода сифилиса. Оно
может проявляться в виде бессимптомной дисфункции почек, доброкачественной протеинурии,
специфического липоидного нефроза и гломерулонефрита. Единственным симптомом доброкачественной
протеинурии является наличие в моче белка (0,1—0,3 г/л). Специфический липоидный нефроз встречается в двух
видах: остром и хроническом. При течении заболевания моча мутная,выделяется в небольшом количестве, имеет
высокую плотность (до 1,040 и выше), содержание белка в моче превышает 2—3 г/л. В осадке содержатся цилиндры,
лейкоциты, эпителий, эритроциты встречаются редко и в небольшом количестве. Артериальное давление не
повышается, на глазном дне изменения не отмечаются. Скрытый нефроз развивается медленно,
проявляется умеренной альбуминурией и незначительными отеками. Сифилитический нефрит по клинике
напоминает инфекционный гломерулонефрит. В основе поражения почек лежит первичное поражение мелких
сосудов, постепенная гибель клубочков и прогрессирующее сморщивание почки.
Поражение органов дыхания при вторичном сифилисе наблюдается очень редко. Могут
возникать острая бронхопневмония, интерстициальная пневмония, сухой бронхит. Диагноз интерстициальной
пневмонии устанавливается рентгенологически. Инфильтрат в легких может иметь различные размеры,
иногда быть массивным, напоминая опухоль. Клиническая диагностика раннего сифилиса легких очень
трудна. Часто диагноз устанавливается ретроспективно, особенно при отсутствии проявлений сифилиса на
коже.
Поздний висцеральный сифилис
Наиболее часто при позднем висцеральном сифилисе поражается сердечно-сосудистая
система (90—94%), реже печень (4—6%) и другие органы.
Поражение сердечно-сосудистой системы. Наиболее часто при поздних формах сифилиса
поражается аорта, реже миокард, возможно их одновременное поражение.
Сифилитический аортит может быть неосложненным или сопровождаться сужением
устьев коронарных артерий, недостаточностью клапанов аорты и аневризмой аорты. Считается, что
патологические изменения происходят главным образом в ее средней части и процесс диагностируется как
мезаортит. Возникающие в ней очаги специфической инфекции замещаются в дальнейшем соединительной
тканью, которая ведет к деформации внутренней оболочки. Чаще поражается восходящая часть аорты, реже другие
ее отделы.
Сифилитический аортит — наиболее частая форма висцерального сифилиса. Сифилитический
неосложненный аортит (так называемая Деле—Геллера болезнь) длительное время протекает без
субъективных ощущений. Одним из ранних и характерных признаков является загрудинная боль, которая
возникает приступообразно и иррадиирует подобно стенокардии либо держится длительно, не достигая большой
интенсивности. Боль давящего или жгучего характера появляется преимущественно в ночное время.
Объективно расширение восходящего отдела аорты, определяемое перкуторно, аускультативно и
рентгенологически. При сифилитическом аортите в большинстве случаев поражению подвергаются устья
обеих венечных артерий — сифилитический аортит, осложненный стенозом устьев венечных артерий.
Процесс развивается медленно, варьирует от небольшого сужения до пол- ной облитерации одного или двух
устьев, в результате чего снижается коронарный кровоток, что, в свою очередь, влечет за собой нарушение
кровоснабжения миокарда. Помимо болевого симптома при аортите, осложненном стенозом устьев венечных
артерий, наблюдается синдром стенокардии, вначале — стенокардия напряжения, в дальнейшем —
покоя. Постепенно развиваются симптомы прогрессирующей сердечной недостаточности, что связано с
развитием дистрофических и склеротических изменений в сердечной мышце вследствие прогрессирующего
сужения венечных артерий.
Сифилитическая недостаточность аортальных клапанов, возникающая вследствие
расширения пораженной аорты, на ранних этапах протекает бессимптомно. Наиболее характерный признак
этого порока — аорталгия и истинная стенокардия. Отмечается низкое диастолическое давление.
Развивается одышка. Могут возникать и другие симптомы, в частности, симптоматическая гипертония,
гипертрофия и дилатация левого желудочка с выраженной пульсацией.
Аневризма аорты является одним из исходов нелеченного или плохо леченного
сифилитического аортита. За счет разрушения мышечных или эластических волокон, преимущественно в
восходящей части и дуге аорты, развивается аневризма. Она имеет либо диффузную веретенообразную форму,
либо образует мешковидное выпячивание, соединяющееся с аортой узким отверстием. Часто аневризма
растет, сдавливая органы средостения, и в конце концов разрывается.
Клинические проявления зависят от нарушения функции органов, сдавливаемых
аневризмой. При давлении на средостение появляются одышка, грубый кашель. При сдавлении возвратного
нерва могут наступить паралич той или иной голосовой складки и афония. Сдавление трахеи или бронха приводит
к развитию стенотического дыхания. Прижатие симпатического нерва вызывает анизокорию и западение глазного
яблока. Расширение вен, цианоз и отек верхней части туловища наблюдаются при сдавлении верхней полой
вены. Давление на пищевод вызывает дисфагию.
Ранним симптомом являются боли в разных местах грудной клетки, в зависимости от
расположения аневризмы, однако бывают случаи бессимптомного течения заболевания. Пульс на лучевой
артерии оказывается неодинаковым на обеих руках по наполнению и времени появления. Артериальное
давление не повышается. Диагноз аневризмы подтверждается рентгенологически.
Сифилитический миокардит встречается редко и может возникнуть как самостоятельное
проявление позднего висцерального сифилиса или как осложнение аортита. Заболевание проявляется
образованием гумм или хронического межуточного (гуммозного) миокардита.
Поражение печени развивается обычно через 5—20 лет после заражения. Различают
четыре формы позднего сифилитического гепатита: очаговый гуммозный, милиарный гуммозный и
хронический эпителиальный. Для всех форм характерно длительное течение процесса с постепенным
развитием склерогуммозных изменений, приводящих к циррозу и деформации печени. Сифилитические
гепатиты часто протекают с повышением температуры тела, которая может быть субфебрильной, иногда
ремиттирующей и даже интермиттирующей. Подъемы температуры сочетаются с выраженным ознобом. При длительном
течении сифилитического гепатита наблюдается уменьшение и сморщивание печени, появляется асцит,
образуются коллатеральные вены (атрофический лаэннековский цирроз печени). Самочувствие больного
ухудшается, появляются анемия, гипотрофия, развивается кахексия. Сифилитический хронический
эпителиальный гепатит характеризуется общим недомоганием, болями и тяжестью в области печени,
анорексией, тошнотой, рвотой, выраженным кожным зудом. Печень несколько увеличена, выступает на 4—5 см
из-под края реберной дуги, плотновата, безболезненна. Желтуха является ранним симптомом эпителиального
гепатита. Для сифилитического хронического интерстициального гепатита характерны интенсивные
боли в области печени, ее увеличение, плотность при пальпации, отсутствие желтухи на ранних этапах
заболевания. В последующем, когда развивается сифилитический цирроз печени, присоединяются желтуха и
резкий зуд кожи. Милиарный гуммозный и ограниченный гуммозный гепатит характеризуется образованием
узловатых инфильтратов. Гипертрофия печени при гуммозном гепатите отличается неравномерностью,
бугристостью, дольчатостью. Милиарные гуммы имеют меньшие размеры, чем при ограниченном гуммозном
гепатите, расположены вокруг сосудов и меньше поражают печеночную ткань. Милиарный гуммозный гепатит
проявляется болью в области печени, ее равномерным увеличением с гладкой поверхностью. Функциональная
активность печеночных клеток длительно сохраняется, и желтуха обычно отсутствует. Ограниченный
гуммозный гепатит, вследствие образования крупных узлов с вовлечением секреторных и интерстициальных
участков, сопровождается сильной болью, лихорадкой, ознобами. Иктеричность склер и кожи выражены
незначительно.
Антибиотикотерапия дает благоприятный эффект на ранних стадиях сифилитического
гепатита. В запущенных случаях процесс заканчивается циррозом печени.
Поражение почек может быть в форме амилоидного нефроза, нефросклероза и гуммозных
процессов (ограниченных узлов или разлитой гуммозной инфильтрации). Две первые формы клинически
ничем не отличаются от аналогичных поражений другой этиологии. Диагноз устанавливается лишь на
основании других проявлений сифилиса, анамнеза и положительных серологических реакций. Наиболее
редко встречаются гуммы изолированные или разлитой гуммозный инфильтрат, пронизывающий почечную
ткань. При этом в моче появляются белок, цилиндры, иногда заболевание сопровождается
приступообразными болями в пояснице. Склеротический процесс в почке приводит к повышению
артериального давления, гипертрофии левого желудочка сердца, нарушению водного обмена и повышению
остаточного азота.
Поражение легких выражается в образовании отдельных гумм или перибронхиальной
гуммозной инфильтрации. Они могут рассасываться или распадаться с образованием каверн. Гуммы легкого,
величиной от горошины до лесного ореха и более, располагаются преимущественно в средних и нижних частях, что
отличает сифилис от туберкулеза. Кроме того следует учитывать относительно хорошее общее
состояние больных сифилисом, отрицательные результаты исследований на туберкулез, положительные
серологические реакции.
Привисцеральном сифилисе поражаются внутренние органы: ча-
ще всего это наблюдается в третичном периоде заболевания. Могут пора-
жаться многие органы — сердце и сосуды, органы пищеварения, дыхания, мо-
лочные железы, нервная система, кости и др., но наибольшее значение
в клинике висцерального сифилиса имеют поражения сердечно-сосудистой
и центральной нервной (нейросифилис) систем.
Поражение сердца при висцеральном сифилисе может проявляться в ви-
де гуммозного и хронического межуточного миокардита и заканчивается раз-
витием массивного кардиосклероза.
Поражение артерий касается сосудов разного калибра, но чаще других
вовлекается аорта. Развивается сифилитический мезаортит нередко
через 15 — 20 лет после заражения, обычно у мужчин в возрасте 40 — 60 лет.
Процесс локализуется в восходящей части и дуге аорты, чаще непосредствен-
но над клапанами. На интиме аорты появляются белесоватые бугристости с
Рубцовыми втяжениями, придающими аорте вид шагреневой кожи (рис. 357).
Если присоединяется атеросклероз, то картина специфических изменений зату-
шевывается. В типичных случаях изменения резко обрываются в дуге или
в нисходящей части аорты. Брюшная аорта поражается очень редко.
При сифилитическом мезаортите в стенке аорты обнаруживается воспали-
тельный процесс, распространяющийся со стороны vjasa-vasorum..H адвентиции
на среднюю оболочку. Здесь имеются скопления лимфоидных, плазматиче-
ских клеток, гигантских клеток типа Пирогова —Лангханса, фибробластов,
иногда мелкие очажки некроза (рис. 358). Воспалительный инфильтрат разру-
шает эластические волокна средней оболочки, по мере созревания клеток
в ней появляются поля соединительной ткани с обрывками эластических воло-
кон. Прочность стенки аорты уменьшается, просвет ее расширяется — обра-
зуется сифилитическая аневризма аорты.
Аневризма восходящей части и дуги аорты, увеличиваясь в вентральном
направлении, может вызывать узуру грудины и прилежащих частей ребер,
а далее выпячиваться через кожу и перфорировать ее.
Со стенки аорты воспаление может перейти на аортальный клапан и его
заслонки. Они становятся белесоватыми, деформируются вследствие грубого
рубцевания, характерного для сифилиса, срастаются между собой, что приво-
дит к сифилитическому аортальному пороку (недостаточность
клапана и сужение отверстия). Сифилитический порок аортального клапана
нередко комбинируется с аневризмой восходящей части аорты.
Возможны и другие осложнения сифилитического мезаортита. Нередко.
гуммозный инфильтрат переходит на венечные артерии сердца. Во-
круг их устьев возникает специфическое воспаление, происходит рубцевание,
что приводит к сужению устьев венечных артерий и к коронарной недостаточ-
ности.
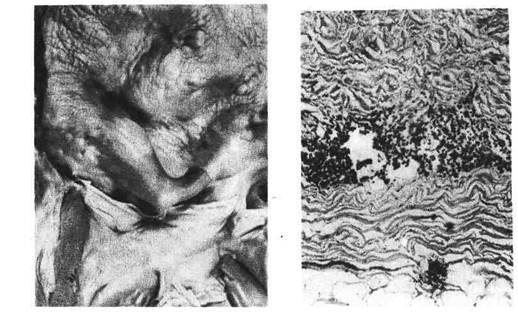
Рис. 357. Сифилитический мезаортит. Внешний вид аорты.
Рис. 358. Сифилитический мезаортит. Микроскопическая картина.
Нейросифилис представляет собой сифилитический процесс в нервной
системе. Он может наблюдаться в любом периоде заболевания, но чаще
в третичном. Различают гуммозную и простую формы сифилиса нервной си-
стемы, сосудистые поражения, прогрессивный паралич и спинную сухотку.
Гуммы в головном мозге имеют характерное для них строение и величи-
ну — от просовидного узелка до голубиного яйца. Иногда наблюдаются диф-
фузные гуммозные разрастания с поражением ткани мозга и егчз оболочек.
Простая форма сифилитического поражения выражается воспали-
тельными лимфоцитарными инфильтратами как в ткани мозга, так и в его
оболочках.
Сосудистые поражения при нейросифилисе могут проявляться си-
филитическим облитерирующимэндартериитом и эндофле-
битом. Вследствие циркуляторных нарушений в ткани головного и спинного
мозга образуются очаги размягчения.
Прогрессивный паралич представляет собой позднее проявление
сифилиса и характеризуется уменьшением массы головного мозга, истонче-
нием извилин, атрофией подкорковых узлов и мозжечка. Эпендима желудоч-
ков приобретает зернистый вид. При микроскопическом исследовании в ткани
мозга обнаруживаются воспалительные и дистрофические изменения, гибель
нервных клеток, участки демиелинизации, нарушение архитектоники. Отме-
чается пролиферация глии, причем клетки микроглии представлены палочко-
видными формами. В мягкой оболочке головного и спинного мозга также на-
ходят воспалительные изменения. В спинном мозге поражаются задние, реже
боковые столбы.
Спинная сухотка (tabes dorsalis) — позднее проявление сифилиса, при
котором поражается спинной мозг. На поперечных срезах его задние столбы
выглядят истонченными и имеют серую окраску. Обычно дистрофический
процесс начинается в верхнепоясничном отделе спинного мозга и касается
вначале клиновидных пучков (так называемых пучков Бурдаха), а в дальней-
шем распространяется на задние столбы; задние корешки спинного мозга ис-
тончаются. В задних столбах миелиновые оболочки распадаются, высвобо-
ждаются нейтральные жиры, которые поглощаются глиозными элементами,
макрофагами и транспортируются в адвентициальные сосудистые простран-
ства. В мягкой мозговой оболочке спинного мозга находят воспалительные
изменения. В участках воспаления и в веществе спинного мозга встречаются
бледные трепонемы.
Врожденный сифилис развивается при внутриутробном заражении
плода через плаценту от больной сифилисом матери. Этот вид сифилиса под-
разделяется на т р и формы: 1) сифилис мертворожденных недоношенных
плодов; 2) ранний врожденный сифилис новорожденных и грудных детей;
3) поздний врожденный сифилис детей дошкольного и школьного возраста,
а также взрослых.
Тканевые изменения при врожденном сифилисе разнообразны. Одни из
них вызываются самой трепонемой, другие являются результатом задержки
или нарушения развития (дисплазии) органов под влиянием возбудителя
сифилиса.
При сифилисе мертворожденных недоношенных пло-
дов смерть плода обычно наступает между VI и VII лунным месяцем в утро-
бе матери. Это приводит к преждевременным родам мацерированным пло-
дом. Причиной смерти является токсическое действие трепонемы.
Поздний врожденный сифилис характеризуется деформацией
зубов, в основе которой лежит гипоплазия эмали и образование полулунной
выемки на обоих верхних центральных резцах или же на одном из них с по-
следующим искривлением. Зубы становятся бочкообразными — на уровне

Рис. 359. Печень при врожденном сифилисе (препарат А. В. Цинзерлинга).
а — скопления трепонем (импрегнация серебром по Левадити); б — интерстициальный гепатит, склероз
печени.
Плацента при сифилисе роженицы изменена: ее масса увеличена (до
2250 г вместо 600 г), цвет желтовато-серый, консистенция кожистая. Микро-
скопически наблюдается отек, клеточная инфильтрация, резкая гиперплазия
ворсин, иногда образование в них абсцессов; в стенках сосудов отмечаются
воспалительные изменения.
Этиология и патогенез.Вызывается спирохетой, или трепонемой Borrelia re-
currens, которую Обермайер обнаружил в крови больных в 1873 г. Воз-
вратный тиф передается от человека человеку через укусы насекомых, чаще
вшей, у которых трепонемы размножаются в полостях тела и гемолимфе и не
выделяются в окружающую среду. Внедрение трепонем происходит при рас-
чесах, сопровождающихся раздавливанием вши. Во время приступов лихорад-
ки трепонемы свободно циркулируют в крови, а затем исчезают, причем те из
них, которые обнаруживаются в крови при очередном приступе, отличаются
по своим антигенным свойствам. Вопрос о роли клеточных и гуморальных
факторов в процессах исчезновения из крови трепонем в межприступном
периоде окончательно не решен. Иммунитет после перенесенного возвратного
тифа очень стойкий и длительный.
Патологическая анатомия.Изменения при возвратном тифе изуче-
ны главным образом отечественными исследователями (М. Н. Никифоров,
М. В. Войно-Ясенецкий). Наиболее характерные изменения возникают в се-
лезенке. Она увеличивается, масса ее достигает 400 — 600 г, консистенция
плотная, капсула напряжена, иногда покрыта фибринозным налетом; в ре-
дких случаях наблюдаются разрывы селезенки с массивным кровотечением.
В пульпе появляются мелкие серо-белые или желтые очажки, которые хорошо
видны на разрезе. Под капсулой обнаруживаются инфарктоподобные очаги
некроза, обусловленные поражением сосудов (некроз стенки, тромбоз).
При микроскопическом исследовании отмечается гиперплазия фолликулов
селезенки с распадом лимфоцитов и замещением их нейтрофилами. Особенно
отчетливо эти изменения выражены в конце приступа, когда происходит фаго-
цитоз трепонем. Очаги некроза фолликулов селезенки называют м и -
лиарными некрозами (см. рис. 30). В дальнейшем в участках некроза
фолликулов происходит полная регенерация лимфоидной ткани или разви-
ваются рубчики.
Впечени и почках наблюдаются дистрофические изменения, иногда
кровоизлияния. В миокарде находят дистрофию мышечных волокон и
пролиферацию клеток стромы. В стенках мелких сосудов разных орга-
нов встречаются деструктивные изменения.
Смертельным осложнениемвозвратного тифа является разрыв селе-
зенки. У истощенных больных наблюдаются пневмония, перихондриты ре-
бер. При присоединении сальмонеллеза болезнь приобретает характер
сепсиса с появлением множества гнойничков в почках, развитием желтухи и т. д.
Нам важно ваше мнение! Был ли полезен опубликованный материал? Да | Нет
Третичный, висцеральный, скрытый сифилис
Развивается приблизительно через 3-5 лет после заражения. Он возникает:
- в 64% случаев у нелечившихся по поводу ранних форм сифилиса;
- в 35% – у плохо лечившихся по поводу ранних форм сифилиса;
- в 1% случаев – у лиц, получивших полноценное лечение.
Таким образом, Lues III не является неизбежным завершением болезни, не смотря на то, что больной не получал полноценного лечения или совсем не лечился.
Развитию Lues III способствуют хронические инфекции и интоксикации (алкоголизм, наркомания, токсикомания, хроническое недоедание, туберкулезная интоксикация), тяжелый физический труд и нервные перенапряжения.
Таким образом, возникновение третичного периода сифилиса зависит от состояния макроорганизма. Наиболее подвержены детский и старческий возраст в виду недоразвития или ослабления иммунной системы в силу предрасполагающих способствующих факторов.
Третичный сифилис продолжается неопределенно долго с чередованиями активных и скрытых периодов.
Классификация третичного периода сифилиса:
– манифестный, активный период (Lues III activa);
– скрытый (латентный) период (Lues III latens), когда активные процессы регрессировали, имеют место их следы (рубцы, изменения костей) и положительные серологические реакции крови.
Общие отличия третичных сифилидов от вторичных сифилидов
1) третичные сифилиды – глубокие инфильтраты, склонные к распаду;
2) имеют немногочисленную локализацию на коже и слизистых оболочках: бугорковых высыпаний – десятки;
(при Lues II – высыпаний много и располагаются повсеместно);
3) в высыпаниях Lues III tr. pallidum обнаруживается крайне редко в глубоких тканях, поэтому этот период не относят к острозаразным формам;
4) наблюдается более частая патология внутренних органов и нервной системы;
(при Lues II – у 100%).
Разновидности третичных сифилидов:
1) поверхностный бугорковый сифилид (S. tuberculosa);
2) глубокий гуммозный сифилид (S. nodosa profunda);
3) третичная розеола (выявлена Альфредом Фурнье на бедрах, ягодицах; нижней половине туловища; встречается крайне редко).
Общие закономерности третичных сифилидов:
1) развитие мощного воспалительного инфильтрата в основании;
2) патологическое строение (развитие инфекционной гранулемы, которая располагается при бугорках – в дерме, при гуммах – поражаются мышцы, кости);
3) немногочисленность высыпаний:
4) асимметричность высыпаний;
5) склонность к группировкам;
6) безболезненность (боль может быть в костях при костной патологии);
7) поражение и кожи и слизистых оболочек;
8) оставляют после разрешения рубцы или рубцовую атрофию;
9) одинаково часто и тяжело поражаются внутренние органы;
11) хорошо регрессируют в результате проводимой терапии, при применении лечения exuvantibus (пробного).
Поверхностный бугорковый сифилид
Встречается приблизительно у 30% больных с Lues III на любом участке кожи и слизистых оболочек. Бугорки величиной с горошину или вишню плотно-эластичной консистенции, безболезненные, с гладкой блестящей поверхностью ветчинного цвета.
Разновидности бугоркового сифилида:
– сгруппированный (встречается наиболее часто, бугорки располагаются группами) – (S. tuberculosa aggregata);
– серпигинирующий (ползучий) – (S. tuberculosa serpiginosa). При этом в очаге поражения выделяют 3 зоны:
1 – зона роста, состоит из отдельных бугорков;
2 – зона распада, покрытая корками;
3 – центральная – зона рубцовой атрофии или мозаичного рубца;
– бляшечный (площадной) – (S. tuberculosa nappe). Встречается редко, возникает в результате слияния бугорков; величина бляшек от 5 рублевой монеты до ладони;
– карликовый – (S. tuberculosa nana). Встречается очень редко, чаще у больных, давно заразившихся Lues (10 – 50 лет назад). Локализация – кожа спины, живота, конечностей; величина – с просяное зерно; рубцы плохо заметны;
– вегетирующий – (S. tuberculosa vegetans). Встречается крайне редко, на дне язвы – пышные грануляции, напоминающими ягоду малины.
Исходы поверхностного бугоркового сифилида:
1) постепенное рассасывание (сухое разрешение) с последующим формированием рубцовой атрофии;
2) изъязвление (дно язвы ровное, плотное со скудным отделяемым) с последующим формированием рубца:
– фестончатого (сколько краев у бугорков – столько сторон рубца);
– мозаичного (центр имеет более глубокое расположение).
Дифференциальная диагностика бугоркового сифилида проводится с:
- папулонекротическим туберкулезом кожи;
Дифференциальная диагностика бугоркового сифилида
с туберкулезной волчанкой
Третичный период сифилиса
от горошины – до ореха
2. по консистенции:
5. по характеру язвы
край прямой, отвесный, дно ровное со скудным отделяемым
6. по характеру рубца
7. по поражению костной части носа – деформация по типу седловидного
8. по возрасту больных:
чаще – у пожилых
9. по лабораторным данным:
от чечевицы – до горошины
розовый с буроватым оттенком
край неровный, дно неровное кровоточащее
нежный, поверхностный, атрофичный, имеются рецидивы свежих бугорков
поражение хрящевой части носа – деформация по типу клювовидного (перегородка сохраняется, крылья исчезают)
Глубокий гуммозный сифилид
Наблюдается у 40-60 % больных Lues III. Количество гумм – единичные (1-3), редко больше. Располагаются повсеместно на коже и слизистых оболочках, излюбленная локализация – область голеней и переносицы (здесь отсутствует мышечная ткань и любая травма может спровоцировать развитие гуммы (по типу доминанты Ухтомского: на любой неспецифический раздражитель возникает специфическая реакция).
2) диффузная гуммозная инфильтрация;
3) околосуставные узловатости.
При вскрытии гуммы определяется 2 феномена:
1) несоответствие размеров узла и вытекающего гноя (узел большой, а гнойного отделяемого мало, т.к. процесс пролиферативный);
2) гумма после вскрытия спадается на ¼ или ½ своего объема, т.е. сохраняется почти в тех же размерах.
Диффузные гуммозные инфильтрации образуются при слиянии нескольких гумм, в результате чего образуется обширная язвенная поверхность с последующим обезображиванием и уродством пораженных областей. Эти гуммы называют мутилирующими.
Околосуставные узловатости образуются редко, чаще вблизи передней и задней поверхности коленных и локтевых суставов. Узлы до величины грецкого ореха плотно-эластичной консистенции с постепенным изменением цвета до ветчинно-красного с инкрустацией в них солей кальция. Особенность околосуставных узловатостей – отсутствие регресса (рассасывания) даже после курса специфической терапии.
Таким образом, исходом разрешения гумм являются:
– распад с образованием язвы и звездчатого рубца;
– инкрустация солями кальция;
Осложнения сифилитической гуммы: вторичное инфицирование, рожистое воспаление, слоновость.
Дифференциальная диагностика сифилитической гуммы проводится с: - трофическими язвами;
- индуративной эритемой Базена;
- глубокими микозами – хромо- и бластомикозом.
Дифференциальная диагностика сифилитической гуммы
с трофическими язвами
Дифференциальная диагностика сифилитической гуммы с трофическими язвами основана на характерных симптомах трофического поражения:
1) наличии варикозного симптомокомплекса;
2) отсутствии гуммозного стержня;
3) длительном течение;
4) отрицательных серологические реакции крови;
5) отрицательных результаты от проведения лечения exuvantibus.
Дифференциальная диагностика сифилитической гуммы
Узел при скрофулодерме
часто – голени, переносица
от грецкого ореха – до голубиного яйца
3) консистенция узла
5) характер распада
с наличием 2-х феноменов
6) характер язвы
валикообразный отвесный край, ровное дно,
7) возраст больных
чаще – шея (вследствие эндогенной диссеминации инфекции)
до лесного ореха
красный с синеватым оттенком
отсутствие 2-х феноменов
края неровные, фистулезные ходы между узлами, обильное творожистое отделяемое с казеозными включениями
рваный с кожными перемычками
Поражение слизистых оболочек при третичном периоде сифилиса
Возникает приблизительно у 30% больных Lues III. Проявляется бугорками, гуммами и диффузной гуммозной инфильтрацией с локализацией в области твердого и мягкого неба, носа, задней стенки глотки, в языке.
При поражении твердого неба при распаде гуммы развивается нарушение фонации (голос становится гнусавым) и акта глотания (пища попадает в носовую полость). Диффузная гуммозная инфильтрация при данной локализации оставляет решетчатый рубец.
При поражении мягкого неба гуммой или диффузной гуммозной инфильтрацией также нарушается фонация и акт глотания; в дальнейшем на месте распада инфильтрата образуются лучистые рубцы.
Поражение языка чаще встречается в виде гуммы (ограниченный глоссит), при распаде которой образуется язва, оставляющая после себя рубец и диффузной гуммозной инфильтрации (разлитой интерстициальной глоссит). При этом вначале язык увеличивается в размерах, имеет глубокие борозды, напоминает ткань мошонки, а затем в результате рубцевания он склерозируется, уменьшается в размерах, становится малоподвижным.
При поражении слизистой носа происходит перфорация костной ткани с формированием седловидного носа.
Сифилитическая инфекция с момента проникновения в организм человека может поражать любой орган или систему. Она становится генерализованной вскоре после заражения, когда бледная трепонема попадает в лимфатическую систему (через 2-4 часа), а затем в кровь и внутренние органы (в первые сутки). Таким образом, уже в инкубационном периоде заболевания создаются условия для возникновения специфических висцеропатий. Однако массовая гематогенная диссеминация Tr. pallidum, в огромном количестве размножающихся в лимфоидной ткани, происходит через 2-3 месяца после заражения – в конце Lues I – начале Lues II периодов (своеобразный трепонемный сепсис).
Висцеральный сифилис подразделяется на:
1) Ранний висцеральный Lues.
2) Поздний висцеральный Lues.
Диагностика ранних висцеропатий базируется на:
1) обнаружении Tr. pallida в серозном отделяемом высыпаний кожи и слизистых оболочек;
2) гистологическом исследовании – обнаружение в биоптате пораженного органа типичного плазмоцитарного инфильтрата;
3) лечении exuvantibus.
Ранний висцеральный сифилис
При Lues I – грубой висцеральной патологии выявить не удается. Чаще могут быть поражения со стороны кроветворной системы:
– снижается количество эритроцитов и тромбоцитов;
– увеличивается количество лейкоцитов;
1) Поражение сердечно-сосудистой системы (ССС).
Миокардит токсико-инфекционного характера. Субъективно – одышка, слабость, утомляемость, головокружение. Они носят нестойкий характер, хорошо поддаются проводимой терапии. Поражение сосудов в виде эндо- и периваскулитов.
2) Поражение печени.
Острый гепатит с симптомами: желтуха, повышение температуры тела, увеличение печени в объеме, нарушение её функций.
3) Поражение селезенки.
Чаще поражается вместе с печенью – увеличение и нарушение функций.
4) Поражение желудка.
Гастрит, специфические язвы. Субъективно – тошнота, отрыжка, потеря аппетита, снижение кислотности желудочного сока.
5) Поражение почек.
– доброкачественная сифилитическая альбуминурия;
– сифилитический липоидный нефроз;
Поздний висцеральный сифилис
По данным М.В. Милича, при позднем висцеральном сифилисе
90 – 94 % – составляет патология ССС (кардиоваскулярный Lues);
4 – 6 % – патология печени;
1 – 2 % – специфическая патология других органов и тканей.
1. Сифилитический аортит неосложненный – самое частое проявление висцерального сифилиса.
Жалобы на загрудинную боль давящего или жгучего характера без иррадиации, не связанную с физическим или нервным перенапряжением и не снимающуюся спазмолитиками.
– систолический шум на верхушке;
– акцент II тона у устья аорты с металлическим оттенком;
Уплотнение стенок аорты и расширение ее восходящей части. Патологические изменения возникают в основном в средней оболочке аорты и процесс диагностируется как мезаортит.
В норме расширение восходящей части дуги аорты – 3 – 3,5 см,
при сифилисе – 5 – 6 см
2. Аневризма аорты – наиболее грозное осложнение аортита с возможными тяжелыми последствиями. В 2/3 случаев аневризма локализуется в восходящем отделе грудной аорты, в 20% – в области дуги и в 10% – в области брюшной аорты.
Жалобы на загрудинную боль, одышку. Происходит сдавливание жизненно важных органов, возможен прорыв аневризмы в трахею, бронхи, легкое, плевральную полость, средостение с быстрым смертельным исходом.
3. Сифилитический аортит, осложненный стенозом устья венечных артерий.
Возникают приступы стенокардии покоя и напряжения, симптомы сердечной недостаточности.
4.Сифилитический миокардит – редкая патология.
Жалобы – боли в области сердца, сердцебиение, одышку.
Аускультативно: глухость I тона, систолический шум на верхушке, аритмия.
Перкуторно – расширение границ сердца.
5. Сифилитическая недостаточность аортальных клапанов.
Ранний признак этой патологии – боль по типу артралгии или истинной стенокардии.
6. Поражение печени.
Характеризуется длительным течением с развитием склеротических изменений в виде цирроза или грубой деформации печени. Поражение печени может протекать в виде:
– хронического эпителиального гепатита;
– хронического интерстициального гепатита;
– ограниченного гуммозного гепатита;
– диффузного гуммозного гепатита.
7. Поражение селезенки идет в сочетании с изменениями в печени
8. Поражение желудка.
Протекает по типу:
– разлитой гуммозной инфильтрации стенок желудка.
9. Поражение пищевода и кишечника.
Встречается редко, могут быть диффузные и ограниченные гуммозные процессы.
10. Поражение почек.
Протекает в виде:
– хронического склерозного нефрита;
– диффузного гуммозного инфильтрата.
11. Поражение легких.
Протекает в виде:
– хронической межклеточной сифилитической пневмонии;
Поражение опорно-двигательного аппарата
Костная система может быть поражена во всех периодах Lues. Поражение костей может протекать в виде экссудативно-пролиферативного воспалительного процесса без клинически выраженных очагов деструкции или с деструкцией с более или менее значительным разрушением кости.
Чаще поражаются: берцовые кости, кости носа и твердого неба; реже – кости черепа (в 5% случаев); очень редко – кости кистей, челюсти, таза, лопатки
В конце Lues I – у 20% больных имеет место ломота и боли в длинных трубчатых костях;
При Lues II имеют место:
Они протекают доброкачественно, без признаков деструкции и хорошо поддаются проводимой терапии.
При Lues III поражения костной системы сопровождаются деструктивными изменениями.
С.М. Рубашев различает:
– остеомиелиты: а) ограниченные;
Диагноз поражений опорно-двигательного аппарата при третичном периоде сифилиса устанавливается на основании:
1) клинической картины;
2) рентгенологических данных;
4) пробного лечения.
Классификация скрытого сифилиса:
1) ранний (Praecox) – до 2-х лет от момента заражения;
2) поздний (Tarda )– более 2-х лет от момента заражения;
3) неведомый (неуточненный) (Ignorata), когда ни врач, ни больной не могут определить точного времени от момента заражения. Именно в этой группе больных находятся лица с ложноположительными, неспецифическими реакциями крови. Они могут быть:
– острыми: menses, роды, беременность, пневмония, инфаркт;
– хроническими: туберкулез, малярия, тифы, системные заболевания, сахарный диабет.
раннего и позднего скрытого сифилиса
Lues latens praecox
Lues latens tarda
1) анамнез (срок заражения):
2) протекает по времени от L seropositiva – до LII recidiva, поэтому могут остаться рубцы на месте твердого шанкра и остатки полиаденита
3) высокий титр реагинов – 1:120; 1:240, 1:320
4) быстрое снижение титра, хорошая негативация КСР
5) выраженная реакция Яриша-Геркзгеймера-Лукашевича
7) возраст больных не более 40 лет
8) ликвор - либо не изменен, либо быстро санируется
9) эпидемиологически опасны
отсутствие подобных клинических данных
низкий титр реагинов – 1:10; 1:20
медленное снижение титра, поздняя негативация КСР
чаще реакция отсутствует
патология ликвора есть, необходима консультация невропатолога, терапевта.
2. Гагаев Г.К., Сомов А.Б. Лечение и профилактика венерических болезней.- Москва. Изд-во Университета дружбы народов, 1987.- 120 с.
3. Тищенко Л.Д., Гагаев Г.К., Метельский А.Б., Алита О.В. Практикум по дерматовенерологии. - Москва. Изд-во Университета дружбы народов, 1990.- 123 с.
4. Самцов АВ. Основы дерматовенерологии в вопросах и ответах. – Санкт-Петербург. СпецЛит, 200 – 391 с.
16. Орлов Е.В., Аронов Б.М., Меркулова Т.Б. Лечение кожных и венерических болезней. Учебно-методическое пособие. Самара 2001. Изд-во Сам UVE? – 65 c.
18. Бахмистерова А.А. Сифилис (этиопатогенез, эпидемиология, клиника, диагностика, лечение). Методические указания. Саранск, 2000. – 40 с.
19. Методические материалы по диагностике и лечению наиболее распространенных инфекций, передаваемых половым путем, и заболеваний кожи. Москва 2001, ГУУНИКВИ МЗ РФ - 127. C
20. Владимиров В.В., Зудин Б.И. Кожные и венерические болезни. Учебное пособие для студентов медицинских институтов. Изд.2. – М: Медицина, 1982. – 288 с.
22. Бахмистерова А.А. Заболевания, передаваемые половым путем (ВИЧ-инфекция, генитальный герпес, ЦМВ-инфекция, папилломавирусная инфекция, трихомониаз, микоплазмоз, бактериальный вагиноз, урогенитальный кандидоз). Учебное пособие. - Саранск. – 1999. – 47 с.
23. Овчинников Н.М., Беднова В.Н. Лабораторная диагностика заболеваний, передающих половым путем. – М.: Медицина, 1987.
Читайте также:


