Когда начнется лечение вич
Несмотря на успехи в изучении инфекционных болезней, лечение ВИЧ пока не позволяет полностью избавиться от иммунодефицита, поэтому для большинства пациентов такой диагноз звучит как приговор. Но важно отметить, что при ВИЧ терапия современными антиретровирусными препаратами позволяет отсрочить тяжелые осложнения и СПИД. При соблюдении назначенного режима и отказе от вредных привычек обеспечивает человеку долгую и полноценную жизнь.
Как лечат ВИЧ: современные способы и схемы лечения
Единственным эффективным методом лечения ВИЧ является высокоактивная антиретровирусная терапия (ВААРТ), направленная на угнетение активности возбудителя ВИЧ и замедление перехода к терминальной стадии.
В терапии ВИЧ можно выделить три основных цели:
- вирусологическая – ликвидировать размножение возбудителя инфекции;
- иммунологическая – возобновить работу иммунитета;
- клиническая – улучшить качество жизни и состояние пациента.
Лечение ВИЧ должно начинаться как можно быстрее после постановки диагноза – от этого зависит эффективность. Ведь чем раньше начать воздействовать на вирус, тем меньше он успеет навредить иммунитету.
Во время лечения важен врачебный контроль и лабораторная диагностика – ретровирус способен адаптироваться к неблагоприятным условиям, обусловленным лечением. Применяемые лекарства перестают действовать на возбудителя инфекции, что сразу отображается на анализах крови (титр антител). Клиника ВИЧ начинает прогрессировать, тогда необходимо изменение тактики лечения и комбинирование лекарственных средств.
В настоящее время применяется так называемая тритерапия – сочетание трех (реже четырех) препаратов, каждый из которых действует на определенную стадию размножения возбудителя. Подобная схема позволяет подавлять не только имеющуюся разновидность ретровируса в организме больного, но и мутировавшие формы, которые возникают в процессе его приспособления к действию препарата. При обнаружении ВИЧ на ранней стадии, когда титр CD4-лимфоцитов выше 350 клеток, иммунодефицит лечится как и при меньшем уровне Т-клеток, но с помощью двух препаратов из разных фармакологических групп.
По статистике за 2017 год пока нет ни одного пациента, которому бы удалось полностью вылечить ВИЧ. Уничтожить вирус нельзя, возможно только подавление его активности и размножения, а пока имеется возбудитель, полное излечение от ВИЧ невозможно. Именно поэтому ВИЧ лечится на протяжении всей жизни – в случае прекращения приема назначенных медикаментов, вирус активизируется, и иммунодефицит начинает прогрессировать. Иммунитет, адаптированный к малоактивному вирусу, не успевает сдерживать его размножение, выработка антител происходит очень медленно, вирус быстро множится и приводит к необратимым последствиям.
Современные лекарства для лечения ВИЧ и СПИДа
Лечение ВИЧ с помощью современной методики антиретровирусной терапии основывается на угнетении репликации вируса (воспроизведение копий материнской ДНК вируса) внутри Т-клеток на разных стадиях. В зависимости от подавляемого процесса, выделяют следующие группы препаратов:
- подавляют обратную транскриптазу – фермент, который отвечает за создание ДНК ВИЧ на основе РНК вируса (Зидовудин, Ставудин, Фосфазид, Абакавир);
- блокируют протеазу – фермент, который расщепляет сложные молекулы на белки, необходимые для синтеза ДНК (Ритонавир, Ампренавир, Саквинавир);
- угнетают интегразу – фермент, который встраивает вирусную ДНК в клетку-мишень организма человека (Ралтегравир, Долутегравир);
- воздействуют на рецепторы клетки-мишени, вследствие чего они не пропускает вирус через клеточную мембрану (Маравирок);
- блокируют процесс проникновения вируса в клетку-мишень (Энфувиртид).
Все антиретровирусные препараты имеют побочные эффекты, которые осложняют лечение при ВИЧ-инфекции, особенно при наличии сопутствующих заболеваний:
- цирроз печени, панкреатит, почечная недостаточность, расстройства ЖКТ;
- аллергические реакции со злокачественным течением;
- нарушение обмена веществ;
- угнетение костного мозга и кроветворения;
- полинейропатия;
- токсическое действие на нервную систему.
Многие побочные эффекты могут вызвать состояния, угрожающие жизни больного, поэтому при терапии необходим врачебный контроль и динамическое наблюдение.
Восстановление иммунной системы в процессе лечения
Противовирусная терапия при ВИЧ-инфекции позволяет контролировать иммунодефицит. Но почти у 20% больных возникает такое побочное состояние, как воспалительный синдром иммунного восстановления (ВСИВ). Суть этого синдрома заключается в том, что при восстановлении иммунитета он становится способным отреагировать на какое-то инфекционное заболевание, возбудитель которого находился в организме. Например, пациент до активной терапии инфицировался цитомегаловирусом, но иммунитет из-за ВИЧ был настолько слабым, что не возникло никакой ответной реакции на вторжение возбудителя. После начала ВААРТ уровень лимфоцитов и макрофагов увеличился, они начали активно бороться с цитомегаловирусом, у больного сразу начались клинические проявления и ухудшение состояния. По такой же схеме в первые несколько месяцев от начала лечения может обостриться или вновь возникнуть любое инфекционное заболевание. Подобное действие на организм значительно осложняет антиретровирусную терапию. Больной ВИЧ может даже отказаться от дальнейшего лечения, ведь до начала терапии самочувствие было значительно лучше, несмотря на иммунодефицит.
Лечится ВСИВ симптоматически, в зависимости от возникшей инфекции. Прерывать антиретровирусную терапию в таком случае не рекомендуется, поскольку обычно через 2-3 месяца состояние пациента стабилизируется. А если прервать терапию, а потом начать снова, то ВСИВ возникнет с новыми силами.
Вообще, несмотря на отрицательные стороны этого синдрома, в целом это хороший знак! Если иммунитет начал работать и реагировать на внешние раздражители, значит лечение эффективно и иммунодефицит поддается терапии.
Победа над ВИЧ возможна только при дисциплинированности больного и выполнении всех предписаний медиков. Если пациент наркозависимый и не отказывается от пагубной привычки, то в таком случае лечение при ВИЧ-инфекции не принесет никаких результатов. Помимо лечения необходимы соблюдение диеты, адекватные физические нагрузки, витаминотерапия, отказ от вредных привычек, избегание контакта с инфекционными больными.
Что делать после незащищенного секса, можно ли получить вирус в кресле у стоматолога и сколько человек в мире полностью излечились от ВИЧ
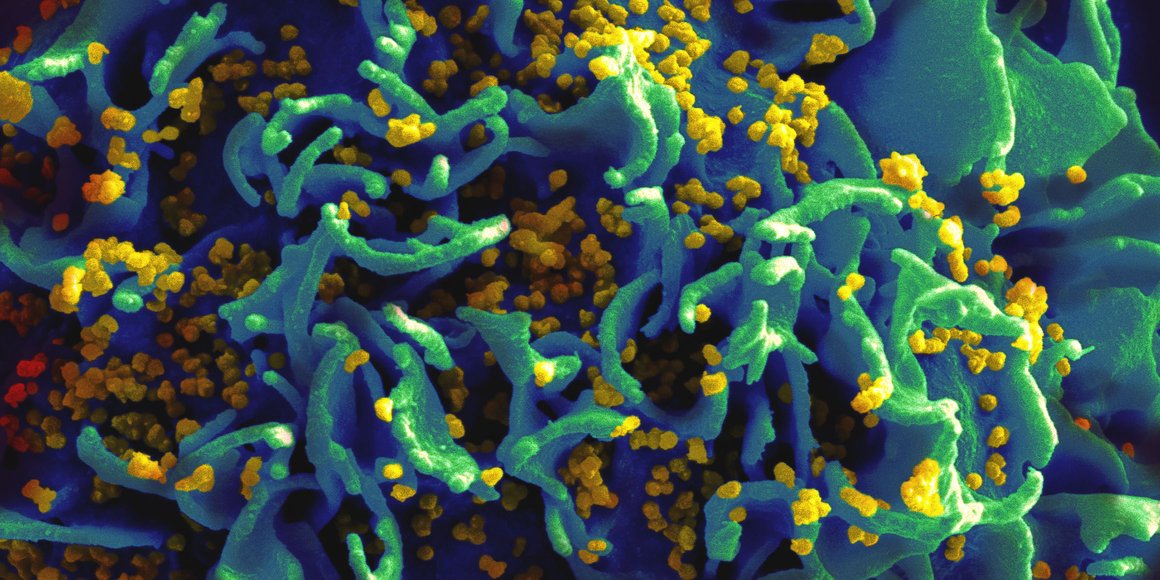
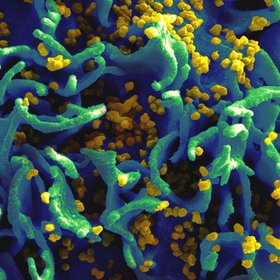
ВИЧ-инфекция — это хроническое инфекционное заболевание, которое вызывает вирус иммунодефицита человека, ВИЧ. Когда вирус попадает в организм, он поражает и разрушает клетки иммунной системы CD4+ (разновидность Т-лимфоцитов), и соответственно их становится всё меньше. В норме у нас от 600 до 1500 клеток CD4 на кубический миллиметр крови.
Если человек заразился ВИЧ и не принимает специальную терапию (она называется антиретровирусной), то количество клеток падает. Когда их становится меньше двухсот, а иммунная система уже сильно поражена, то могут появляться другие инфекции и онкологические заболевания, которых не было бы без болезни. Это и называется СПИДом — синдромом приобретенного иммунодефицита. По сути, это поздняя и запущенная стадия болезни.
Сейчас СПИД бывает все реже, потому что антиретровирусная терапия не позволяет болезни прогрессировать и развиваться до тяжелого состояния. Это единственное доказанное эффективное средство лечения.
Это единственный вирус, который поражает клетки иммунной системы, которые и должны бороться с вирусами.
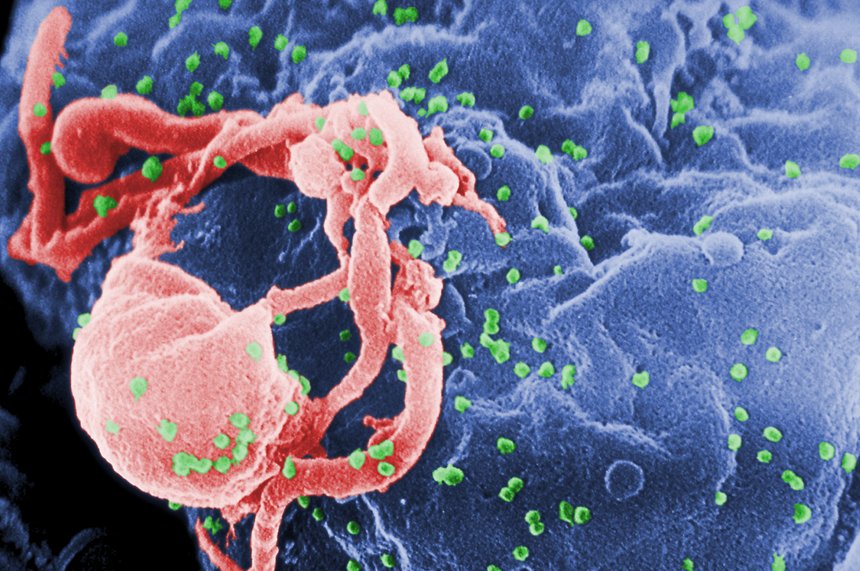
Если человек инфицировался ВИЧ, то вирус будет содержаться во всех его биологических жидкостях. Однако достаточное количество вируса для передачи другому есть только в: крови, сперме, предэякуляте, вагинальном секрете и грудном молоке. Во всех остальных жидкостях, например, в слюне, поте и моче количество вируса недостаточно для передачи.
Существует всего четыре способа передачи ВИЧ:
- незащищенный секс;
- попадание инфицированной крови в кровоток: совместное использование шприца для инъекций, использование нестерильного оборудования при переливании препаратов крови;
- от ВИЧ-положительной матери ребенку: вирус может передаться как во время беременности или родов, так и при грудном вскармливании;
- совместное использование нестерильного оборудованя для татуировок и пирсинга (теоретически возможно, но риск очень низкий).
Самые частые вопросы про способы инфицирования: а можно ли заразиться у стоматолога/в парихмакерской/у брадобрея? Нет, нельзя. Так ВИЧ не передается.
Ещё один популярный вопрос — про контакт крови. Чтобы инфицироваться необходимо зараженную кровь загнать себе в кровоток, а это можно сделать только с помощью шприца. Любой остальной контакт крови совершенно безопасен.
Теперь про секс. Разные сексуальные практики — разный уровень рисков. Самая безопасная практика — оральный секс. Таким образом заразиться ВИЧ практически невозможно. Наука говорит, что есть крайне маленькая вероятность инфицирования. Для этого должен совпасть ряд факторов, например, зияющие кровоточащие раны во рту. В реальности никто не практикует оральный секс в этих ситуациях. Более того, за всю историю врачи и ученые не зафиксировали ни одного случая передачи вируса через оральный секс. А самый высокий риск (из-за максимальной травматичности) — у принимающего партнера в гомосексуальном контакте: в 28 раз выше, чем у мужчины в гетеросексуальном контакте.
Еще важный момент, что презерватив полностью защищает от ВИЧ, но только при условии, что он не порван, его не сняли во время секса или он не слетел.
Вообще ВИЧ — вирус слабый, нестойкий. Он моментально погибает при температуре выше 56ºС, не живет вне среды человеческого организма — когда высыхают содержащие его жидкости, он умирает вместе с ними. А при незащищенном гетеросексуальном контакте шанс им инфицироваться 1:900. Но никто не знает, в какой момент этот шанс произойдет.
Да. Причем в России эпидемия не локализована среди наиболее уязвимых групп людей. Она уже генерализованная — когда более 1% общей популяции живет с ВИЧ. Практически каждый сотый россиянин ВИЧ-положителен (включая детей и пожилых людей). Есть несколько способов расчетов. Экспертное сообщество больше всего доверяет цифрам Роспотребнадзора (им сообщают о каждом новом случае ВИЧ в стране).
Эта цифра неполная и неокончательная. Чтобы понять реальное количество людей с ВИЧ, специальные системы и алгоритмы анализируют ситуацию в стране и выдают оценочные значения. Эту практику использует весь мир и она считается точной. По этим данным, в России с ВИЧ живет около 1,5 млн человек. Это как раз и есть больше 1% всего населения страны.

Убить вирус до того, как он попал в организм, можно с помощью антисептиков и дезинфицирующих препаратов. Но если уже попал, остается лишь один вариант — заблокировать возможность его размножения. Так работает антиретровирусная терапия. При лечении ВИЧ используют комбинацию из нескольких препаратов и активных веществ, бывает, что все активные вещества содержатся в одной таблетке.
А есть еще и такие, которые не позволяют вирусу вообще состыковаться с Т-лимфоцитом через рецепторы, или не позволяют вирусу проникнуть в него.
АРВТ, эффективная антиретровирусная терапия, появилась в 1996 году. Тогда она вызывала сильные побочные эффекты, но сейчас рынок препаратов огромен. Существует куча лекарств и соответственно схем их приема. Все таблетки отлично работают, и можно подобрать терапию без побочек.
Болезнь давным-давно перешла из разряда смертельной в хроническую. Более того, принимая терапию, человек достигает неопределямой вирусной нагрузки, ее еще называют нулевой — когда вирус невозможно никому передать никаким образом. Он не передастся даже во время незащищенного секса. То есть в жидкостях, которыми человек может контактировать и обмениваться с другими (кровь, сперма, слюна), вируса нет вообще!
Помимо непосредственно лечения, есть и способы профилактики ВИЧ: постконтактная и доконтактная. Это та же самая комбинация АРВТ, которая принимается перед сексом или сразу после. Она позволяет на 100% защитить себя от ВИЧ, но только если строго следовать инструкции. Обязательно проконсультироваться со специалистом, перед тем как начать принимать препараты!
Всем и регулярно. Особенно в условиях генерализованной эпидемии в России. Проверяться нужно как минимум раз в год, лучше — чаще, раз в полгода. Если есть регулярные риски, например, незащищенный секс, то проверяться можно вообще раз в три месяца.
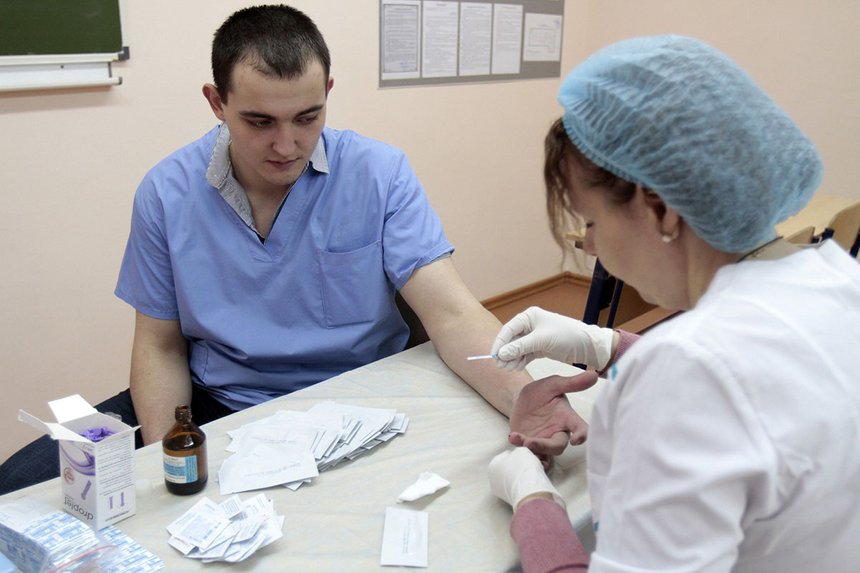
Анализы можно сдавать в платных клиниках, можно бесплатно в государственных медучреждениях, а можно бесплатно и анонимно в ВИЧ-сервисных некоммерческих организациях, например в фонде СПИД.ЦЕНТР. Можно даже самому купить в аптеке экспресс-тест и сделать его дома, хотя все же лучше под наблюдением специалиста и консультанта.
Тесты на ВИЧ максимально надежны и точны. Анализы делятся на скрининговые (ИФА — иммуноферментный анализ) и подтверждающие (Иммуноблотинг и ПЦР — полимеразная цепная реакция).
Причем везде первичный анализ всегда ИФА — неважно, взяли у вас кровь из вены в поликлиннике или вы сделали экспресс-тест по слюне. Точность одинаковая, как и принцип работы. Этот анализ ищет не сам вирус, а антитела к нему. Их всегда вырабатывает иммунная система. Современные тесты с вероятностью почти 100% показывают, есть ли у человека ВИЧ или нет. Но есть специфика — серонегативное окно. Когда антител в организме еще слишком мало и анализ их не видит. Окно открыто на протяжении трех месяцев после инфицирования. Поэтому результат анализа считается точным на момент три месяца назад. Все, что было после, придется проверять заново. Отсчитываете этот срок после потенциального риска, сдаете анализ, и узнаете точный результат.
Два других анализа, ПЦР и иммуноблотинг — подтверждающие, их делают когда первичный уже дал положительный результат. Это сложные и дорогие анализы, которые с максимальной точностью скажут, болен ли человек. Их нигде не делают бесплатно. Впрочем, чтобы проверять себя, достаточно регулярно делать экспресс-тесты.
Резервуары бывают анатомические и клеточные. Первые — это места в организме, куда не проникает либо плохо проникает лекарство (центральная нервная система, лимфоузлы, костный мозг, желудочно-кишечный тракт).
Также сейчас есть перспективные направления с широконейтрализующими антителами. Примерно у 1% людей, живущих с ВИЧ, вырабатываются антитела, блокирующие большинство известных штаммов вируса. Их и называют широконейтрализующими. Они распознают штаммы ВИЧ и не дают вирусу проникать в здоровые клетки и размножиться.
Китайские двойняшки

Хе Цзянькуй (He Jiankui), китайский ученый из Южного университета науки и технологий в Шэньчжэне, рассказал в середине ноября о рождении девочек-близняшек с измененным геномом. Геном был отредактирован на стадии эмбрионального развития для защиты детей от ВИЧ.
Китайский ученый-генетик Хе Цзянькуй
Около 1% населения Северной Европы, в том числе в России, имеют иммунитет к ВИЧ с рождения.
Попытки научиться переносить эту невосприимчивость от одного человека к другому ученые предпринимают уже давно. На этой идее основывался и эксперимент Хе Цзянькуя. Но несмотря на окрыляющие результаты, к истории с редактированием генома эмбрионов много вопросов.
Из-за отсутствия доказательств безопасности редактирования генома подсаживать измененные эмбрионы женщинам запрещено в большинстве стран. Поэтому выпускник Стэнфорда и университета Райса Хе Цзянькуй и поставил эксперимент в Китае. Кстати, в этом ему помогал профессор биоинженерии Майкл Дим, с которым Хе познакомился во время обучения.
Более того, китайский ученый не смог или отказался ответить на несколько важных вопросов, в том числе о том, кто финансировал исследование и как он удостоверился, что подопытные знали о возможных последствиях. Смутило ученых и то, что данные о начале эксперимента в государственный реестр клинических испытаний были внесены лишь 8 ноября 2018 года — почти через год после его начала.

Берлинский пациент
Американец Тимоти Рей перенес в немецкой больнице две операции по трансплантации костного мозга от донора, невосприимчивого к ВИЧ. Они происходили в 2007 и 2008 годах. Вылечить медики пытались его от рака крови. А в результате удалось справиться не только с лейкозом, но и снять пациента с антиретровирусной терапии — лекарств, которые принимают ВИЧ-положительные, чтобы замедлить развитие вируса.
Говорить об излечении Рея от ВИЧ специалисты не спешат: сколько еще 52-летний пациент сможет продержаться без терапии, неизвестно.
Испанские больные
После заражения ВИЧ человек может не чувствовать симптомов до 10–12 лет. То есть ученые искусственно пробуждали спящий вирус. Делалось это потому, что справиться с неактивным вирусом с помощью существующих лекарств невозможно.
В результате у 10 из 13 пациентов количество вирусов в крови увеличилось, и они стали проходить антиретровирусную терапию. Но у остальных вирус либо не обнаружился вообще, либо — в незначительном объеме. И в таком состоянии без терапии они провели до 30 недель. Отчитались ученые о работе с 13 пациентами, но на самом деле их было больше — не все вошли в финальную выборку по разным причинами.
После публикации результатов многие СМИ писали о создании вакцины от ВИЧ, однако говорить об этом было преждевременно. Тем более что новых заявлений испанских ученых по поводу состояния подопытных найти не удалось.

Российские инфицированные
Подобные случаи, когда зараженные ВИЧ не нуждаются в замедляющей развитие вируса терапии, встречаются не только в Германии и Испании. По крайней мере об одном ВИЧ-положительном с 20-летним стажем, который без проблем для здоровья отказался от терапии, известно в России. Однако экстраполировать этот опыт на других пациентов так, чтобы состояние улучшалось в 100% случаев, пока не удается.
Поэтому люди с ВИЧ-положительным статусом постоянно принимают лекарства. Антиретровирусная терапия — единственный способ борьбы с вирусом, чья эффективность, пусть и временная, доказана. Кроме того, она исключает возможность передачи вируса от человека к человеку, в том числе от ВИЧ-положительных матерей детям.
Во-вторых, терапия дорогая. В России за счет бюджета в прошлом году удалось обеспечить лекарствами 340 тыс. пациентов, в этом — 412 тыс.
По данным Министерства здравоохранения РФ на ноябрь 2018 года, у 808 тыс. россиян ВИЧ.
Пусть это меньше, чем 1,2 или 1,5 млн, о которых говорят другие организации, в том числе негосударственные, которые ведут свою статистику. В любом случае, количество людей, которых удается лечить за счет бюджета, существенно меньше количества больных. В прошлом году Россия стала первой страной в Европе по числу новых случаев заражения — 71,1 случай на 100 тыс. населения.

Инфицированным остается ждать попадания в бюджетную программу или лечиться самостоятельно. Ко второму варианту подталкивает и то, что некоторые новые зарубежные препараты запрещено покупать за государственный счет.

Дело нескольких лет
Несмотря на то, что пока что все новости о якобы изобретении вакцины и/или лекарства от ВИЧ — в лучшем случае преувеличение, в целом профессиональное сообщество сходится в том, что до появления настоящего работающего препарата осталось недолго.
И хотя испытания российского препарата были удачными, о выпуске его на рынок речь пойдет, только когда медики получат доказательства отсутствия непредсказуемых последствий вмешательства в геном клеток. Тех самых доказательств, которых не стал дожидаться Хе Цзянькуй.

Лечение ВИЧ – это сложный процесс. Сложность, в основном, определяется малым сроком определения самой инфекции. ВИЧ впервые описали в 1981 году. Заболевание смертоносное. По этой причине силы на разработку методов лечения были брошены серьезные.
К 1986 году было представлено первое лекарственное средство, ныне имеющее название зидовудин. Это лекарство самостоятельно уже не применяется в силу привыкания. Однако оно применяется как часть метода ВААРТ, который впервые был обнародован в 1996 году.
Главная задача препаратов для лечения ВИЧ заключается в контроле воспроизводства (репликации) вируса иммунодефицита и замедления развития ВИЧ-ассоциированных заболеваний . Эти осложнения фактически являются причиной смертельного исхода.
При условии пожизненного применения препаратов ВААРТ заболевшему практически гарантируется естественный срок жизни. Более того, система лечения ВИЧ продолжает совершенствоваться. Возможно будет найдено решение по полному излечению.
Лечение ВИЧ инфекции – принципы
Основой лечения ВИЧ-инфекции являются схемы ВААРТ (высокоактивной антиретровирусной терапии). Лечение ВИЧ по схемам ВААРТ заключается в приеме комбинации из трех-четырех антиретровирусных средств.
Справочно. Лечение ВИЧ при помощи комбинированной терапии отличается высокой степенью эффективности и при своевременном назначении позволяет пациентам вести полноценный образ жизни.
Эффективность терапии зависит от стадии ВИЧ, на которой была начата терапия и количества CD4 клеток перед началом лечения. Согласно последним исследованиям, при уровне СD4 клеток свыше 350 кл/мм3 (перед началом лечения ВИЧ) продолжительность жизни пациента с ВИЧ может доходить до семидесяти лет.
Целью лечения ВИЧ-инфекции является:
- остановка воспроизведения (размножения) вируса в организме. Показателем эффективности проводимой терапии является уменьшение вирусной нагрузки в течение четырех недель – более чем в десять раз. В течение 16-24 недель вирусная нагрузка должна снизиться менее чем до 20-50 копий/мл. Антиретровирусная терапия должна максимально длительно удерживать вирусологическую нагрузку на минимальном уровне;
- восстановление состояния иммунной защиты пациента до нормального уровня. При эффективной антиретровирусной терапии происходит снижение вирусной нагрузки и восстановление количества СD4 лимфоцитарных клеток, за счет чего происходит нормализация иммунного ответа;
- увеличение продолжительности и качества жизни пациента. При своевременном назначении лечения ВИЧ-инфекции, риск развития СПИДа сводится к минимуму. Также, за счет резкого снижения вирусной нагрузки, уменьшается вероятность передачи инфекции при половом акте, заражения ребенка во время беременности.
ВИЧ диссиденты – кто это
ВИЧ диссиденты – это группа людей, которые отрицают существование ВИЧ и считают антиретровирусную терапию заговором фармацевтических компаний.
Эти люди представляют особую опасность для общества. 
Такие люди запрещают лечить своих детей (наибольший процент смертей от ВИЧ регистрируется у детей, не получавших лечение из-за родителей ВИЧ диссидентов). Не принимают лечение сами, и, как правило, не предохраняются при половых контактах, считая, что они здоровы (это приводит к увеличению количества заболевших ВИЧ).
Справочно. В качестве примера ВИЧ-диссидента можно привести Софью Мясковскую (орловская ВИЧ диссидентка). Она умерла от осложнения ВИЧ (двусторонней пневмонии). Также запрещала лечить своих детей, двое из которых умерли от осложнений ВИЧ в возрасте четырех лет и года.
Особенности лечения ВИЧ-инфицированных пациентов
Главной проблемой лечения пациентов с ВИЧ-инфекцией является высокая степень мутагенности вируса иммунодефицита. Вирус способен молниеносно мутировать и сохранять жизнеспособность и активность даже в неблагоприятных условиях.
Справочно. Лечение ВИЧ при помощи ВААРТ направленно на быстрое подавление вирусной нагрузки и профилактику развития резистентности вируса к препаратам.
При применении монотерапии (только один препарат) отмечается высокий риск быстрого развития устойчивости вируса. В связи с этим, лечение ВИЧ при помощи комбинированной терапии значительно превосходит по эффективности монотерапию.
Ранее, для лечения ВИЧ чаще всего назначали зидовудин, однако при такой монотерапии вирус быстро вырабатывал устойчивость. На данный момент, для профилактики развития устойчивости чаще всего применяют схемы, состоящие из трех-четырех антиретровирусных препаратов одновременно. Такие комбинированные схемы позволяют не только быстро и эффективно снизить вирусную нагрузку, но и уничтожить мутантные формы ВИЧ, появляющиеся во время прогрессирования заболевания.
Очень важно! Нужно понимание пациента, что эффективность лечения ВИЧ-инфекции напрямую зависит от его осознанного подхода к лечению. Самостоятельная коррекция назначенных дозировок, пропуск приема препарата, употребление спиртных напитков, могут привести к появлению мутантных, неподдающихся лечению штаммов ВИЧ инфекции.
Важно отметить, что лечение ВИЧ-инфекции оплачивается из федерального и регионального бюджета. Большая часть препаратов для лечения ВИЧ-инфекции внесены в список жизненно важных лекарственных средств. Препараты выдаются в специальных СПИД-центрах , инфекционных отделениях.
В свободном доступе в аптеках препараты для лечения ВИЧ отсутствуют.
При назначении антиретровирусной терапии учитывают:
- степень тяжести иммунодефицита до начала антиретровирусной терапии (оценивается вирусная нагрузка и количество СD4 лимфоцитарных клеток);
- риск развития устойчивости ВИЧ к проводимой терапии (оценивается эпидемическая ситуация в регионе и анамнез пациента (назначалась ли ему ранее АРТ));
- риски прогрессирования заболевания (прогноз зависит от исходного уровня CВ4 клеток и вирусной нагрузки);
- готовности пациента начать лечение и четко следовать рекомендациям врача и соблюдать назначенные схемы лечения;
- осведомленность пациента о возможных побочных эффектах проводимой антиретровирусной терапии;
- эффективность проводимой стартовой терапии, скорость достижения стойкого вирусологического ответа (снижение вирусной нагрузки, увеличение уровня СD4 клеток);
- фармакологическую целесообразность различных схем антиретровирусной терапии (все схемы антиретровирусной терапии должны подбираться индивидуально для каждого пациента).
Антиретровирусная терапия назначается согласно протоколам ВААРТ (схемы 1-го, 2-го и 3-го ряда).
Режим дозирования препаратов
Лечение ВИЧ инфекции требует четкого соблюдения назначенного режима дозирования. Чаще всего, все препараты принимаются одновременно и однократно. Такие схемы разработаны для удобства пациента и снижения риска пропуска приема препаратов.
Внимание. При пропуске назначенной дозы запрещено принимать увеличенные или сниженные дозировки средства, а также менять назначенные схемы лечения. Также запрещено сочетать прием антиретровирусной терапии со спиртными напитками.
- значительно снижает эффективность проводимой терапии;
- увеличивает риск быстрого мутирования ВИЧ и развития устойчивости к препаратам;
- повышает вероятность развития побочных эффектов от проводимой терапии;
- увеличивает риск быстрого прогрессирования заболевания в стадию СПИДа.
Диета при ВИЧ-инфекции
Специальной диеты для пациентов с ВИЧ-инфекцией не разработано. Однако, необходимо учитывать, что ВИЧ инфекция часто сочетается с хроническим гепатитом С, при котором требуется строгое соблюдение диетического питания.
Также следует отметить, что прием антиретровирусной терапии создает большую нагрузку на печень. 
В связи с этим, пациентам с ВИЧ-инфекцией рекомендовано соблюдать облегченную диету, богатую клетчаткой, белком и витаминами. Следует исключить из рациона жирные, жареные продукты, фаст-фуд, спиртные напитки.
Пациентам рекомендовано увеличить употребление нежирных сортов рыбы, овощей, фруктов, орехов.
Препараты для лечения ВИЧ инфекции
Для антиретровирусной терапии применяют группы:
- нуклеозидных/нуклеотидных ингибиторов обратных транскриптаз (к группе НИОТ относят препараты абакавир, зидовудин, ламивудин, диданозин, ставудин, фосфазид);
- ненуклеозидных ингибиторов обратной транскриптазы (к группе ННИОТ относят препараты ифавиренц (эфавиренз), невирапин, этравирин);
- ингибиторов протеаз (в группу ИП относят препараты атазанавир, индинавир, лопинавир/ритонавир, нелфинавир, фосампренавир, саквинавир, ритонавир, дарунавир);
- ингибиторов фузии (слияния) – препараты энфувиртида.
ВААРТ – показания
При наличии у пациента СПИД-индикаторных состояний или симптомов ВИЧ-инфекции ВААРТ назначают (или продолжают проводить) при любых значениях CD4 лимфоцитарных клеток и любой вирусной нагрузке. 
Пациентам с бессимптомным течением ВИЧ назначение ВААРТ показано при любом уровне вирусной нагрузки, при условии, что уровень CD4-лимфоцитарных клеток ниже 200 на 1 мкл.
Справочно. Пациентам с бессимптомным течением ВИЧ, при уровне лимфоцитарных клеток от 200 до 350 в 1 мкл и показателях вирусной нагрузки ниже 20 000 копий в 1 мл – многие специалисты рекомендуют отложить назначение ВААРТ, однако Европейское клиническое общество СПИДа рекомендует назначение ВААРТ вне зависимости от показателей вирусной нагрузки.
Этой же группе пациентов, при показателях вирусной нагрузки свыше 20 000 копий в 1 мл – следует начинать лечение ВИЧ при помощи ВААРТ.
Независимо от показателя вирусных нагрузок – лечение ВААРТ показано пациентам с высоким риском прогрессирования ВИЧ.
Показаниями для назначения ВААРТ у детей являются:
- клинические проявления ВИЧ инфекции (ВААРТ назначается независимо от уровня СD4 лимфоцитарных клеток показателей вирусной нагрузки);
- признаки умеренной или выраженной иммуносупрессии, также снижение абсолютного или относительного содержания уровня СD4 лимфоцитарных клеток.
Эффективность проведения ВААРТ у детей младше года не исследовалась, поэтому целесообразность проведения лечения ВИЧ в этой возрастной категории определяется индивидуально (на основании клинической симптоматики, а также данных иммунологической и вирусологической диагностики).
У детей старше года, при бессимптомном течении ВИЧ-инфекции, нормальном уровне СD4 лимфоцитарных клеток в анализах и низком риске прогрессирования ВИЧ, начало ВААРТ может быть отложено.
В таком случае проводится регулярный тщательный контроль вирусологической нагрузки и уровня СD4-лимфоцитарных клеток.
При повышении уровня вирусной нагрузки, быстром снижении СD4-лимфоцитарных клеток, а также появлении симптомов ВИЧ показано начало лечения ВИЧ-инфекции при помощи ВААРТ.
Необходимо понимать, что отсутствие показаний для проведения ВААРТ не означает отмену лечения ВИЧ. ВААРТ подразумевает одновременное применение трех-четырех препаратов против ВИЧ. А пациентам с низким риском прогрессирования ВИЧ и умеренной иммуносупрессией могут назначаться схемы с применением двух антиретровирусных препаратов.
Обследования перед назначением ВААРТ
Обязательные обследования будут назначены врачом исходя из предварительного собеседования.
К дополнительным обследованиям относятся:
- туберкулиновые пробы у пациентов без симптомов туберкулеза;
- микроскопия окрашенных мазков мокроты и проведение рентгенологического исследования органов грудной клетки у пациентов с симптомами туберкулеза;
- ЭКГ – показано для контроля состояния сердечно-сосудистой системы (применение ВААРТ повышает риски развития патологий сердечно-сосудистой системы);
- осмотры у невропатолога для своевременной диагностики периферических полинейропатий, ВИЧ-деменции.);
- осмотры у офтальмолога (при уровне CD4 лимфоцитарных клеток ниже 100 клеток в 1 мкл, следует проводить осмотр каждые три месяца, для своевременной диагностики цитомегаловирусных ретинитов);
- осмотры у гинеколога, проведение цитологических исследований Пап-мазка (мазки следует сдавать каждые шесть месяцев – для своевременной диагностики рака шейки матки, связанным с вирусом папилломы человека).
Схемы ВААРТ
Выбор схемы для лечения ВИЧ всегда индивидуален и зависит от таких факторов как:
- индивидуальные особенности пациента (его способность тщательно соблюдать назначенные схемы лечения, данные о злоупотреблении алкоголем или приеме психоактивных веществ в анамнезе, желание забеременеть у женщин);
- проводимая ранее терапия ВААРТ (учитывается эффективность проводимого ранее лечения, развитие или отсутствие устойчивости к препаратам против ВИЧ);
- наличие оппортунистических заболеваний;
- наличие и выраженность симптомов ВИЧ и СПИДа;
- наличие сопутствующих заболеваний (сахарный диабет, патологии печени);
- риск прогрессирования заболевания;
- уровень СD4 клеток и показатели вирусной нагрузки.
Назначение монотерапии нецелесообразно на любой стадии ВИЧ инфекции, поскольку последние исследования подтвердили ее низкую эффективность и высокие риски развития у вирусов иммунодефицита человека устойчивости к применяемому препарату в течение первых трех месяцев от начала терапии. 
Применение препаратов зидовудина в качестве монолечения ВИЧ оправдано только при полном отсутствии возможности провести комбинированную терапию ВИЧ (как минимум, с применением 2 нуклеозидных/нуклеотидных ингибиторов обратных транскриптаз).
Назначение схемы при помощи 2 нуклеозидных/нуклеотидных ингибиторов обратных транскриптаз (препараты зидовудина+диданозина или зидовудина+зальцитабина) рекомендовано пациентам с умеренным понижением уровня CD4 лимфоцитарных клеток (200 – 350 клеток в 1 мкл), а также при отсутствии возможности назначить схему ВААРТ из трех-четырех препаратов.
Справочно. Применение трехкомпонентных или четырехкомпонентных схем позволяет добиться максимальной эффективности от проводимой терапии и свести к минимуму риск развития у вируса резистентности к препаратам и прогрессирования ВИЧ до СПИДа.
Разработка схемы: 2 нуклеозидных/нуклеотидных ингибитора обратных транскриптаз + 1 ингибитор протеаз или 1 ненуклеозидный ингибитор обратной транскриптазы, позволила значительно улучшить качество жизни пациентов с ВИЧ и снизить частоту развития оппортунистических инфекций.
Также на фоне данной терапии отмечается обратное развитие саркомы Капоши и выраженное замедление прогрессирование симптомов нейроСПИДа .
Для терапии первого ряда показано применение 2 нуклеозидных/нуклеотидных ингибитора обратных транскриптаз + 1 ненуклеозидный ингибитор обратной транскриптазы.
Рекомендовано применение следующих схем:
- препараты зидовудина + ламивудина + (эфавиренза или невирапина);
- препараты тенофовира +эмтрицитабина (эфавиренза или невирапина);
- препараты абакавира + ламивудина (эфавиренза или невирапина).
В большинстве случаев, из препаратов ненуклеозидных ингибиторов обратных транскриптаз предпочтение отдается эфавирензу.
В качестве базы для ВААРТ первого ряда рассматривается комбинация двух препаратов нуклеозидных ингибиторов обратных транскриптаз. Эмтрицитабин в комбинированных схемах выступает как менее токсичный аналог ламивудина.
Также было доказано, что сочетание тенофовира и эмтрицитабина несколько эффективнее, чем сочетание зидовудина и ламивудина, при их комбинировании с препаратами эфавиренза.
Однако перед назначением тенофовира следует провести тщательное обследование функции почек.
Внимание. Препараты ставудина, на данный момент, исключены из большинства схем из-за низкого профиля безопасности и высокой частоты развития побочных эффектов от проводимой терапии.
При назначении ВААРТ важно учитывать ряд ограничений:
По показаниям, могут назначаться схемы, содержащие три нуклеозидных/нуклеотидных ингибитора обратных транскриптаз:
- препараты зидовудина+ ламивудина+абакавира;
- препараты зидовудина+ламивудина+тенофовира.
Такие схемы показаны пациентам с тяжелыми патологиями печени, непереносимостью препаратов ННИОТ, психическими нарушениями, ВИЧ2 инфекциями.
В схемах второго ряда предпочтение отдается сочетанию лопинавира и ритонавира, в редких случаях может применяться сочетание атазанавира и ритонавира, саквинавира и ритонавира. 

Профилактика развития ВИЧ
Профилактика развития ВИЧ инфекции включает:
- защищенные половые контакты (использование презерватива);
- регулярные обследования на заболевания, передающиеся половым путем;
- отказ от употребления наркотических средств;
- осознанный подход к собственному здоровью (высокий риск заражения отмечается при выполнении криминальных абортов, нанесении татуировок в заведениях без лицензии);
- тщательное обследование доноров;
- обследование беременных для исключения заражения плода и новорожденного при кормлении грудью.
Читайте также:



